Клещевой энцефалит в индии
Обновлено: 22.04.2024
Клещевой энцефалит — природно-очаговое инфекционное заболевание, которое может протекать в острой или хронической форме, развивающееся при повреждении головного и спинного мозга флавивирусом. Заражение происходит при укусе человека иксодовом клещом. Заболевание имеет неблагоприятное течение и может завершиться летальным исходом.

Характеристика возбудителя заболевания
Вирус клещевого энцефалита был выделен в 1937 году. Он подразделяется на 6 генотипов, наиболее значимыми из которых являются дальневосточный (наиболее опасный, с тяжелым лечением и летальностью до 30-40%), западный и урало-сибирский.
Флавивирус представляет собой РНК-вирус, локализующийся в нервной ткани. Он хорошо сохраняется во внешней среде при пониженных температурах, проявляет устойчивость к высушиванию. Вирус клещевого энцефалита сохраняется в молоке в течение двух недель, в масле и сметане — до двух месяцев.
Губительным для вируса является кипячение в течение двух минут или воздействие температурой +60 градусов в течение 20 минут. Ультрафиолетовые лучи и бытовые средства дезинфекции также вызывают быструю гибель микроорганизма.
Иксодовый клещ, который переносит это вирусное заболевание, распространен преимущественно в Сибири, на Дальнем Востоке, в Китае и Монголии. Вспышки заболевания также регистрируются в лесных районах стран Восточной Европы и Скандинавского полуострова.
Инфекция возникает в весенне-летний период. Особую активность клещи проявляют в мае-июне и августе-сентябре.

Второстепенный резервуар вирусного клещевого энцефалита в природе — теплокровные млекопитающие и птицы. Инфекцию могут переносить лисы, бурундуки, зайцы, белки, козы, снегири, тетерева.
Вирус циркулирует таким образом: клещ-животные и птицы-клещ. Если происходит заражение вирусом человека, этот цикл прерывается, так как энцефалит не передается от человека другим живым организмам.
Пути заражения
Вирус клещевого энцефалита в большинстве случаев передается человеку при укусе зараженных иксодовых клещей. Это может произойти не только на природе: паразитов приносят домой собаки или кошки. Также их может принести на одежде человек после прогулки по лесу.
Еще один возможный путь проникновения возбудителя заболевания в организм человека — алиментарный, через употребление некипяченого молока от зараженных животных.
К заражению клещевым энцефалитом восприимчивы абсолютно все люди, вне зависимости от пола и возраста.
В наибольшей степени заражению подвержены:
- работники леспромхозов;
- строители железнодорожных и автомобильных путей;
- охотники;
- туристы.
Жители городов могут заразиться в пригородных зонах, лесопарках, на садово-огородных участках.

Чем старше человек и чем уязвимее его иммунитет, тем более он подвержен заражению и развитию неблагоприятных для здоровья и жизни последствий.
Особенности течения клещевого энцефалита
В зависимости от преобладающих симптомов, это заболевание протекает в таких формах:
- лихорадочная, с преобладанием лихорадки (развивается в 50% случаев);
- менингеальная, с поражением оболочек головного и спинного мозга (30% случаев);
- очаговая, с вовлечением в инфекционный процесс вещества головного мозга и развитием очаговой неврологической симптоматики (до 20% случаев).
Клиническая картина клещевого энцефалита
Симптоматика заболевания зависит от того, в какой форме оно протекает.
От заражения до проявления первых признаков инфекционного процесса проходит 1-2 недели, но в некоторых случаях энцефалит развивается без инкубационного периода и имеет молниеносное течение. В таком случае первые признаки появляются уже через 24 часа. Также иногда встречаются затяжные формы клещевого энцефалита, когда инкубационный период длится около месяца.
Вне зависимости от формы, в которой протекает заболевание, начальный период практически всегда имеет одинаковые симптомы. Клиническая картина разворачивается остро. Изначально состояние напоминает грипп. У зараженного отмечаются:
- ломота в мышцах;
- озноб;
- суставные боли;
- головные боли;
- общая слабость.

Температура тела резко поднимается, на этом фоне могут возникать рвота и судороги. Это особенно часто проявляется у детей.
Проявления лихорадочной формы клещевого энцефалита
Лихорадочное состояние может сохраняться от 2 до 10 дней. Обычно после первого подъема температуры наблюдается стихание симптомов, но затем они возобновляются с новой силой. Примерно через 10 дней после начала развития заболевания общее состояние больного улучшается, температура нормализуется, но общая слабость, повышенная потливость и учащенное сердцебиение могут сохраняться на протяжении месяца с момента выздоровления.
Симптомы менингеальной формы
Для этой формы клещевого энцефалита характерна симптоматика менингита. Проявления возникают на 3-4 день после заражения. Основные признаки:
- сильные головные боли, усиливающиеся при малейшем движении головы;
- головокружения;
- тошнота, рвота (может быть как одно-, так и многократной);
- светобоязнь;
- общая слабость, вялость, заторможенность;
- сильное напряжение затылочных мышц, приводящее к непроизвольному запрокидыванию головы назад.
Перечисленные симптомы свидетельствуют о том, что вирус клещевого энцефалита достиг оболочек спинного и головного мозга. Клиническая картина сохраняется в течение двух недель.

После выздоровления у больного в течение некоторого времени сохраняются слабость и вялость. Он плохо переносит яркий свет и громкие звуки.
Особенности очаговой формы
Очаговая форма, которую также называют менингоэнцефалитической, считается наиболее опасной и неблагоприятной в плане течения и прогноза. В этом случае возбудитель заболевания проникает непосредственно в вещество головного и спинного мозга. Изначально у больного повышается температура до 40 градусов, возникают общая слабость, вялость, сонливость. Возможны рвота, судороги и озноб.
Характерные проявления очаговой формы клещевого энцефалита:
- галлюцинации;
- расстройства сознания;
- бред;
- нарушения дыхания и сердечной деятельности;
- нарушение симметрии лица;
- нарушения координации;
- тремор рук;
- дрожь в ногах;
- нарушение функции речевого аппарата;
- парезы и параличи мышц шеи, плеч, верхней части груди (при поражении спинного мозга);
- радикулит (при проникновении вируса энцефалита в корешки спинного мозга).
Осложнения клещевого энцефалита
Прогноз заболевания и возможные последствия зависят от формы, в которой протекает энцефалит, а также возраста и общего состояния пациента. К осложнениям после этого заболевания относят следующее:
- нарушение концентрации внимания;
- постоянное чувство усталости;
- полная или частичная потеря памяти;
- личностные изменения;
- нарушения координации;
- отек головного мозга с развитием комы, нарушением функции дыхания и кровообращения (высок риск летального исхода);
- кровоизлияние в мозг, часто приводящее к мгновенной смерти;
- сепсис;
- пневмония;
- отит;
- миокардит.

При лихорадочной форме клещевого энцефалита прогноз наиболее удачный: обычно все больные выздоравливают. При менингиальной форме прогноз менее благоприятный, но выздоровление также наступает в большинстве случаев, при этом часто наблюдаются стойкие осложнения со стороны ЦНС (мигрень, хронические головные боли). Очаговая форма наименее благоприятна в плане прогноза: около 30 человек из заболевших умирают.
Что делать, если вы обнаружили на себе клеща?
Если после прогулки или отдыха на природе вы обнаружили на себе клеща, нужно вынуть его из кожи. Действовать нужно аккуратно. Для начала нужно вымыть руки с мылом, надеть защитные перчатки и подготовить пинцет, предварительно продезинфицировав его. Существуют специальные инструменты для удаления клещей — выкручиватели, но они есть не у каждого.
Концами пинцета нужно захватить тельце клеща как можно ближе к коже. Его нужно тянуть очень аккуратно и медленно, чтобы не оторвать головку.
После извлечения клеща руки, инструмент и место, к которому присосался паразит, продезинфицировать.
Еще один способ извлечь клеща — воспользоваться ниткой. После подготовки места прикрепления клеща и рук продезинфицировать нитку и завязать ее узлом у самого хоботка. Плавно потянуть клеща вверх, не скручивая, чтобы не оторвать головку.
Ни в коем случае нельзя брать паразита руками, пытаясь убрать его с кожи или с животного. Делать это можно только в перчатках. Также запрещено лить на клеща растительное масло, бензин и алкоголь, чтобы задушить его. В таких условиях он может из-за нехватки воздуха выпустить еще больше слюны в рану, а это увеличивает риск инфицирования.
После удаления клеща нужно поместить в пробирку или любую небольшую емкость с плотно закрывающейся крышкой. Желательно поместить его на ватку, смоченную водой, чтобы он оставался жив. Паразита нужно доставить в лабораторию на анализ не позднее, чем через 3 дня после удаления.
Диагностика
Диагностика клещевого энцефалита начинается с внешнего осмотра пациента. Врач обращает внимание на такие характерные симптомы, как отечность лица и шеи, тремор рук, судорожный синдром, дезориентацию в пространстве.
Лабораторные исследования при подозрении на клещевой энцефалит включают:
- анализ спинномозговой жидкости;
- метод ИФА на определение повышенного уровня антител класса IgM к вирусу клещевого энцефалита;
- метод ПЦР (выявление РНК вируса в крови и ликворе).
Также проводится ряд инструментальных диагностических мероприятий. Это:
- электроэнцефалография;
- КТ головного мозга;
- МРТ головного мозга.

Клещевой энцефалит дифференцируют от энцефалитов и менингитов другой инфекционной природы (менингококковые, коревые, герпетические), абсцесса и опухолевых новообразований головного мозга, деменции, болезни Лайма, травматических повреждений ЦНС.
Лечение клещевого энцефалита
Все пациенты с выявленным клещевым энцефалитом госпитализируются в инфекционное или неврологическое отделение (в зависимости от того, какая форма заболевания была выявлена).
Этиотропное лечение, направленное непосредственно на вирус, предусматривает введение специфического противоклещевого иммуноглобулина. Лечебный эффект наблюдается спустя 12-24 часов после введения препарата.
В случае раннего выявления энцефалита эффект дает применение препаратов интерферона. Для предотвращения острого отека головного мозга вводят комплекс диуретиков.
В остром периоде заболевания показаны покой и строгий постельный режим.
При лихорадочной и менингеальной формах клещевого энцефалита проводят патогенетическое лечение, направленное на уменьшение интоксикации. Суть заключается в пероральном и парентеральном введении жидкости для восстановления водно-электролитного баланса и кислотно-щелочного состояния организма.
Для уменьшения отека мозга вводят инъекции глюкокортикоидов.

Пациентам с очаговой формой клещевого энцефалита назначают ноотропные препарата для уменьшения возможного неврологического эффекта. При проявлении судорожного синдрома показан длительный прием (в течение 4-6 месяцев) противоэпилептических препаратов.
Профилактика
При нахождении в местах, потенциально опасных в плане обитания иксодовых клещей, нужно тщательно закрыть тело, чтобы не оставалось открытых участков. Нужно, чтобы:
- воротник плотно прилегал к коже;
- свитер или куртка были заправлены в брюки (верх обязательно должен иметь длинные рукава);
- брюки были заправлены в обувь, которая должна быть высокой.
Для похода в лес лучше выбирать однотонную светлую одежду: на ней легче заметить клеща.
Для защиты от паразита рекомендуется использовать специальные отпугивающие средства — репелленты. Его наносят на открытые участки кожи. На одежду нужно наносить акарициды — средства, которые оказывают паралитическое воздействие на клещей.
Каждый человек теоретически может быть укушен клещом. Пик активности этих паукообразных — май и сентябрь. Календарное лето, как правило, жарче, а прямого солнца клещи не любят. В сезон же на прием к инфекционисту приходят порядка 5 человек в день. О том, в какие мифы о клещах верят люди, что делать, если укус произошел, и как его предотвратить — рассказывает врач.

Укус клеща может быть смертельным
Австрия кажется со всех сторон благополучной. Однако именно эта страна считается эндемичной по клещевому энцефалиту. Распространение заболевания высоко. Все жители прививаются от этого недуга. В моей практике был случай, когда в Австрию поехал молодой успешный белорус, его укусил клещ и через какой-то промежуток времени мужчина умер.
О признаках заболевания после укуса клеща
Клещи в Беларуси переносят несколько инфекционных заболеваний. Самые опасные из них два — клещевой боррелиоз (болезнь Лайма) и клещевой энцефалит. Первый недуг менее коварен по отношению к человеку, от него люди не умирают. Второй — это острое инфекционное заболевание, которая характеризуется лихорадкой, интоксикацией и поражением вещества головного мозга (энцефалит) и/или оболочек головного и спинного мозга (менингит и менингоэнцефалит).
— Врачам известна клиническая симптоматика, диагностика и методы предотвращения обоих заболеваний. Так, если мы говорим о болезни Лайма, то переносчиком является каждый третий клещ в Республике Беларусь. Болезнь вызывается боррелями.
Возможные симптомы:
- Гиперемия (покраснение) в месте укуса
- Повышение температуры тела
- Головная боль
- Боль в суставах и мышцах
- Быстрая утомляемость
- Ломота в теле
- Озноб
Клещевой энцефалит переносится паукообразными реже. Болезнь вызывается вирусами. От них антибиотик не поможет, экстренной профилактики нет. Выделяют западный и восточный энцефалит. Считается, что первый имеет более мягкое течение и у человека есть шанс выздороветь. Второй — чаще приводит к инвалидности, а иногда и летальному исходу. Такие клещи живут преимущественно в лесах Сибири, Приуралья, Дальнего Востока России.
— Люди, которые вынуждены там работать, делают прививку от энцефалита. В календарь обязательных она в Беларуси не входит, но по желанию прививаться можно.
— Если человека кусает такой клещ, то признаки заболевания (с поражением головного мозга) наступают через 7-14 дней. Здесь нужно срочное обращение к врачу. Лишь своевременное введение иммуноглобулина против клеща может нейтрализовать действие вируса в организме. Важно не упустить этот момент.
Мифы о клещах
Не заметить клеща, который присосался, невозможно. Причем, это не зависит от места, которое выбрал клещ. А выбирает он мягкое, теплое, влажное (чаще подмышечные впадины, пах).
— Хотя в моей практике были случаи, когда люди приходили и думали, что у них на теле появилась непонятная родинка, а это был клещ. Однако сейчас все более осведомленные, поэтому такие ситуации почти не встречаются.
— Смотря от какого. Если от козьего и непрокипяченного, то можно заразиться клещевым энцифалитом. На коровье действие клещей не распространяется. Защититься можно, и если прокипятить козье молоко.
— Это отчасти правда. Ранее по-другому проводились системы мелиорации и водоочищения. Сейчас централизованно обрабатывают лишь участки детских лагерей. Все остальное — платно.
Врач объясняет, есть и плюсы. В этом году сезон дождей был небольшим. Можно предположить, что клещей в этом году будет меньше.
— Таблеток нет, есть лишь репелленты, которыми необходимо пользоваться перед походом в лес/во время поездки за город.
— Нет, не нужно. Пока мы ждем результат исследования, проходит время. Лучше не ждать, а сразу после укуса профилактически принять антибиотик. Заболеет человек или нет, неизвестно. Ведь только в 30% случаев клещ передает боррелии жертве (по данным американских исследований).
Что делать, если клещ все же присосался?

Это экстренная антибиотикопрофилактика клещевого боррелиоза.
Вот несколько рекомендаций о том, как обезопасить себя от укуса:
Что такое болезнь Лайма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Болезнь Лайма (иксодовый клещевой боррелиоз) — опасное инфекционное трансмиссивное заболевание острого или хронического течения, вызываемое бактериями рода Borrelia, которые поражают кожу, суставы, сердце и нервную систему. Клинически характеризуется полиморфизмом проявлений и без лечения приводит к стойкому нарушению жизнедеятельности и инвалидизации человека.
Возбудитель боррелиоза
род — Borrelia (тип Спирохет)
виды — более 10, из них наиболее этиологически значимые Borrelia burgdorferi (наиболее распространён), Borrelia azelii, Borrelia garinii.
Грамм-отрицательны. Культивируются в видоизменённой среде Kelly (селективная среда BSK-KS). Любит жидкие многокомпонентные среды. Жгутиконосцы. Небольшого диаметра, что позволяет им обходить большинство бытовых бактериальных фильтров. Borrelia burgdorferi состоит из плазмоцилиндра, покрытого клеточной мембраной, имеющей в составе термостабильный ЛПС. Температурный оптимум — 33-37°С. Сходствует со штопорообразной извитой спиралью. Вид завитков неравномерный, вращательные движения медленные.
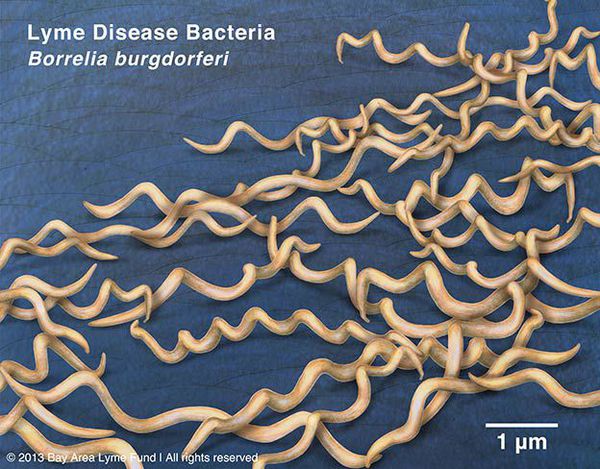
Группы антигенов: поверхностные Osp A, Osp B, Osp С (обуславливают различия штаммов). Этиологические агенты генетически гетерогенны (то есть комплекс Borrelia burgdorferi sensu lato — вызывает группу этиологически самостоятельных иксодовых боррелиозов).
Хорошо красятся анилиновыми красителями. Неплохо выдерживают низкие температуры. Фенол, формалин, спирт и другие обеззараживающие вещества, а также ультрафиолетовое излучение вызывают быструю гибель. Является внутриклеточным паразитом. [2] [3] [5]
Эпидемиология
Природно-очаговое заболевание. Источник инфекции — различные животные (олени, грызуны, волки, домашние и дикие собаки, еноты, овцы, птицы, крупный и мелкий рогатый скот и другие). Переносчики — иксодовые клещи (таёжный и лесной): Ixodes demine (США), Ixodes ricinus и Ixodes persulcatus (Россия и Европа).

Род Ixodes — это темно-коричневый клещ с твёрдым, чуть больше булавочной головки телом, похож на корочку на ссадине или кусочек грязи. В тканях животных возбудитель присутствует в очень небольшом количестве (сложно обнаружить). Исходя из географии заболевания боррелии расселяются с мигрирующими птицами, прикрепившись к ним. Возможен симбиоз нескольких видов боррелий в одном клеще. Возбудитель передаётся среди клещей трансовариальным способом, то есть от самки к потомству. Живут дклещи о 2 лет, часто находятся на кустарниках не выше одного метра от земли. Перезимовать способны только самки, самцы погибают после спаривания. В эндемичных районах заражённость клещей достигает 70%, в остальных регионах — от 10%. Высокая частота инфицированности клеща не является постулатом высокой заболеваемости людей после укуса, так как лишь у немногих клещей боррелии находятся в слюнных железах. Сосание крови осуществляется длительное время и боррелии поступают в ткани не сразу, поэтому ранее удаление клеща существенно снижает риск передачи.
Заразен ли боррелиоз
Механизмы передачи инфекции:
- трансмиссивный (инокуляция — при укусе; очень редка контаминация — при втирании остатков клеща в рану);
- вертикальный (трансплацентарно — от матери к плоду);
- алиментарный путь (через молоко больного животного).
Между людьми боррелиоз не распространяется (исключая вертикальный механизм). Через грудное молоко, слюну и половые жидкости боррелиоз не передаётся.
Распространённость
География распространения достаточно широкая: США, Прибалтика, лесная Европа, Северо-Запад и Центр России, Предуралье, Урал, Западная Сибирь, Дальний Восток.
Сезонность весенне-летняя и осенняя (то есть во время тепла, когда клещи активны). Иммунитет нестерильный. Повторные заболевания возможны через 5-7 лет. [1] [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы болезни Лайма
Инкубационный период в различных источниках колеблется от 1 до 50 дней (в практической деятельности следует придерживаться срока 1-30 дней).
Синдромы заболевания:
- общей инфекционной интоксикации;
- эритемы (покраснение кожи);
- артрита;
- регионарной лимфаденопатии (увеличение лимфоузлов);
- поражения нервной системы;
- поражения сердечно-сосудистой системы;
- гепатолиенальный (увеличение печени и селезёнки).
Периоды развития заболевания имеют достаточно условный характер, в основном ограничены лишь временными рамками:
- ранний (локализованная и диссеминированная стадии);
- поздний;
- резидуальный.
Локализованная стадия раннего периода
Начинается остро или подостро с невысокой лихорадки (субфебрильная температура тела — 37,1-38°C), головной боли, слабости, дискомфорта в мышцах и суставах. Редко бывает тошнота и рвота. Катар (воспаление) верхних дыхательных путей возникает очень редко, иногда бывает регионарная лимфаденопатия, гепатолиенальный синдром.
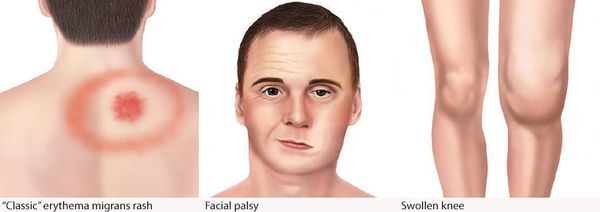
Самым ярким признаком данной фазы болезни (однако не всегда!) является выход на поверхности кожи мигрирующей кольцевидной эритемы (патогномоничный признак заболевания). Вначале в месте локализации укуса клеща возникает первичный аффект (покраснение 2-4 мм красноватого цвета), затем появляется пятно или папула интенсивного розово-красного цвета, в продолжении нескольких суток распространяющаяся во все стороны на много сантиметров в диаметре. Края пятна становятся чётко очерченными, ярко-красными, чуть возвышающимися над уровнем неизменённой кожи. Чаще в центре пятно медленно бледнеет, становится цианотичным (синеет), и образование приобретает характерный вид кольцевидной эритемы овальной или округлой формы.

В месте локализации эритемы не исключается зуд, слабая болезненность. При отсутствии антибиотикотерапии эритема визуализируется в течение нескольких дней, при их отсутствии может держаться до двух месяцев и более. В исходе — слабая непродолжительная пигментация, шелушение. У части больных появляется несколько эритем меньшего диаметра (обычно в более поздний период).
Диссеминированная стадия раннего периода
Эта стадия начинается на 4-6 неделе болезни (при отсутствии профилактической и лечебной терапии предшествующего периода). В этот период происходит угасание предшествующей симптоматики (синдрома общей инфекционной интоксикации, лихорадки и эритемы). Выявляются неврологические нарушения:
- мягкотекущий энцефалит,
- мононевропатии,
- серозные менингиты,
- энцефаломиелит с радикулоневритическими реакциями,
- лимфоцитарный менингорадикулоневрит, характеризующийся болями в месте укуса, сильными корешковыми болями с нарушением чувствительности и двигательной функции шейного и грудного отделов спинного мозга — так называемый синдром Бэннуорта, включающий триаду: корешковые боли, периферический парез (чаще лицевого и отводящего нервов) и лимфоцитарную клеточную реакцию с содержанием клеток от 10 до 1200 в мм3) при выполнении люмбальной пункции.
Возможно поражение сердечно-сосудистой системы — кардиалгии, сердцебиения, повышение артериального давления, миокардиты, AV-блокады (нарушения передачи нервного импульса в проводящей системе сердца).
Иногда бывают поражения кожи (уртикарные и другие высыпания). Может наблюдаться боррелиозная лимфоцитома (доброкачественный лимфаденоз кожи) — синюшно-красный кожный инфильтрат с лимфоретикулярной пролиферацией, преимущественно располагающийся на мочке уха или соске груди. Редко возникают поражения глаз в виде конъюнктивита, хориоидита, ирита.

Не исключаются лёгкие гепатиты, нарушение работы почек.
Поражения суставов в виде реактивного артрита (в основном крупные суставы) в виде болей и ограничения подвижности, без внешних изменений, длительностью от недели до трёх месяцев. При отсутствии лечения болезнь Лайма переходит в хроническую форму.
Поздний период лаймборрелиоза

Боррелиоз у беременных
Заражение женщины во время беременности (и до неё при отсутствии лечения) повышает риск гибели плода и выкидыша. Возможно внутриутробное поражение плода с развитием энцефалита и кардита, однако величина риска этого остаётся неясна.
Отличия боррелиоза у детей
Болезнь Лайма у детей чаще всего развивается в возрасте от 3 до 10 лет. При этом часто появляется мигрирующая эритема (покраснение кожи), расположенная в верхней половине тела. Интоксикация, как правило, сильнее, чем у взрослых. Могут увеличиваться лимфатические узлы возле места укуса клеща. Без лечения до 20 % случаев болезни Лайма переходит в хроническую форму.
Дифференциальный диагноз:
- в первую фазу — лихорадочные состояния с экзантемой, клещевой энцефалит, рожистое воспаление, эризипелоид, целлюлит;
- во вторую стадию — серозные менингиты другой этиологии, клещевой энцефалит, ревмокардит;
- в третью стадию — ревматизм и сходные заболевания, ревматоидный артрит, болезнь Рейтера. [3][6]
Отличия от клещевого энцефалита
При клещевом энцефалите присутствует выраженная лихорадка, общемозговая и неврологическая симптоматика, при боррелиозе — поражения кожи, суставов и сердца.
Патогенез болезни Лайма
В случае прогрессирования боррелиоза (отсутствия лечения) происходит дальнейшее размножение боррелий, расширение спектра антител к антигенам спирохет и их длительная выработка (хронизация инфекции). Появляются циркулирующие иммунные комплексы, усиление продукции T-хелперов, лимфоплазматические инфильтраты (уплотнения ткани) в органах.
Ведущую роль в патогенезе артритов несут липополисахариды, стимулирующие синтез ИЛ-1 клетками моноцитарно-макрофагального ряда, Т- и В-лимфоцитов, простагландинов и коллагеназы синовиальной тканью (то есть происходит активация воспаления в полости суставов). Циркулирующие иммунные комплексы накапливаются в органах, привлекают нейтрофилы, которые вырабатывают медиаторы воспаления, вызывая воспалительные и дистрофические изменения в тканях. Возбудитель может сохраняться в организме десятилетия, поддерживая иммунопатологический процесс. [2] [3] [6]
Классификация и стадии развития болезни Лайма
1. По форме:
- манифестная;
- латентная (симптомы отсутствуют, только лабораторные изменения);
2. По течению:
- острое (до трёх месяцев)
- подострое (от трёх до шести месяцев);
- хроническое (более шести месяцев) — непрерывное и рецидивирующее.
3. По периодам:
- ранний (острая и диссеминированная стадии);
- поздний;
- резидуальные явления.
4. По клиническим признакам (при остром и подостром течении):
5. По преимущественному поражению какой-либо системы:
- нервной системы;
- опорно-двигательного аппарата;
- кожных покровов;
- сердечно-сосудистой системы;
- комбинированные.
6. По степени тяжести:
Осложнения болезни Лайма
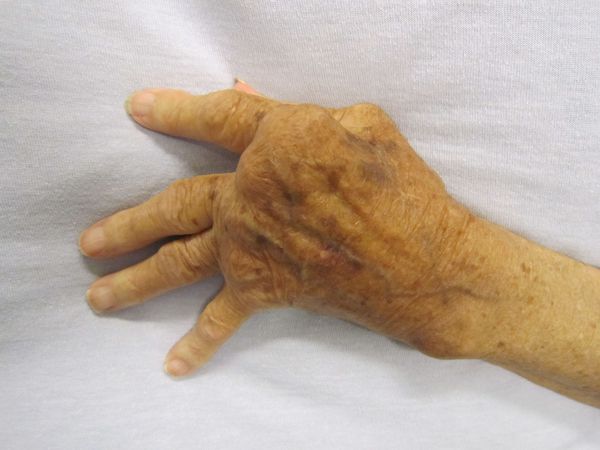
Осложнения не характерны, но существуют резидуальные (остаточные) явления заболевания — стойкие, необратимые изменения органического характера (кожи, суставов, сердца, нервной системы при отсутствии явного воспалительного процесса и зачастую самого возбудителя). Они возникают не во время разгара болезни, а спустя длительное время (годы) и снижают работоспособность человека, вплоть до инвалидности. К ним относятся деформирующие артриты с органическими изменениями суставов, истончение кожи, нарушение мнестических функций, памяти, снижение работоспособности.
Диагностика болезни Лайма
К какому врачу обращаться при подозрении на боррелиоз
При укусе клеща и подозрении на клещевой боррелиоз необходимо обратиться к инфекционисту.
Какие исследования может назначить врач
- общеклинический анализ крови с лейкоцитарной формулой (нейтрофильный лейкоцитоз, повышение СОЭ);
- биохимический анализ крови (повышение островоспалительных белков, РФ, сиаловых кислот);
- серологические тесты (ИФА классов IgM и IgG, при сомнительных данных выполнение иммуноблоттинга. ПЦР крови, синовиальной жидкости, ликвора).
- МРТ ГМ (признаки атрофии коры головного мозга, дилатации желудочковой системы, воспалительные изменения, арахноидит).
В практической деятельности следует подходить к диагностике комплексно, учитывая совокупность данных, а не только результаты одного вида исследований. Например, в случаях, когда у пациентов при регулярных исследованиях неоднократно выявляются изолированные повышенные титры IgM (даже при подтверждении иммуноблоттингом) при отсутствии IgG, то это следует расценивать как ложноположительный результат. Причинами этого явления могут быть системные аутоиммунные заболевания, онкология, иные инфекционные заболевания, туберкулёз и другие, зачастую причины остаются невыясненными. [1] [4]
Через какое время после укуса клеща сдавать анализ на боррелиоз
Анализы следует сдавать сразу после укуса клеща и повторно три недели спустя.
Лечение болезни Лайма
Может проводиться как в инфекционном отделении больницы (при тяжёлом процессе), так и в амбулаторных условиях.
Показана диета № 15 по Певзнеру (общий стол). Режим отделения.
Медикаментозное лечение. Антибактериальная терапия
Наиболее важным и эффективным является применение этиотропной терапии (устраняющей причину) в как можно более ранние сроки от момента укуса клеща. Является достаточно дискутабельным вопрос о применении антибактериальной терапии в ранние сроки (до пяти дней от момента укуса) у необследованных лиц (или до момента получения результатов обследования клеща). Однако с практической точки зрения, учитывая возможность полиэтиологического характера возможного заражения человека (клещевой боррелиоз, моноцитарный эрлихиоз, гранулоцитарный анаплазмоз и другое) и серьёзные прогнозы при развитии системного клещевого боррелиоза, данное превентивное (профилактическое) лечение вполне обосновано. Применяются препараты широкого спектра действия, например, тетрациклинового, цефалоспоринового и пенициллинового рядов.
При развитии поздних стадий системного клещевого боррелиоза эффективность антибиотикотерапии существенно снижается (однако показания сохраняются), так как основное значение приобретают процессы аутоиммунных поражений при малоинтенсивном инфекционном процессе. Курсы лечения длительные (до одного месяца и более), в совокупности с препаратами улучшения доставки антибиотиков в ткани, десенсибилизирующей, противовоспалительной, антиоксидантной терапией.
В случае развития гипериммунного аутопроцесса (патологически усиленного иммунитета) назначаются средства, снижающие реактивность иммунной системы.
После перенесённого заболевания устанавливается диспансерное наблюдение за человеком до двух лет с периодическими осмотрами и серологическим обследованием. [1] [5]
Пробиотики
При лечение антибактериальными препаратами следует принимать пробиотические средства.
Дезинтоксикационная терапия
Выраженная интоксикация при болезни Лайма встречается редко, поэтому дезинтоксикационная терапия обычно не требуется.
Симптоматическое лечение
Для уменьшения симптомов боррелиоза могут применяться нестероидные противовоспалительные средства и противоаллергические препараты.
Общеукрепляющая терапия и физиотерапия
При лечении хронических форм боррелиоза можно применять средства общеукрепляющей терапии: витамины и иммуностимуляторы. Также могут назначаться физиотерапевтические процедуры: электрофорез, УФ-облучение, магнитотерапия, УВЧ, парафиновые аппликации, массаж, ЛФК. Эти методы популярны в России, однако исследований, подтверждающих их эффективность при восстановлении после болезни Лайма, недостаточно.
Прогноз. Профилактика
Неспецифическая профилактика — использование защитной плотной одежды при посещении лесопарковой зоны, отпугивающих клещей репеллентов, периодические осмотры кожных покровов (раз в два часа). Централизованная обработка лесных и парковых угодий акарицидными средствами. При обнаружении присосавшегося клеща незамедлительно обратиться в травматологическое отделение для удаления клеща и отправки его на обследование и параллельно обратиться к врачу-инфекционисту для наблюдения, обследования и получения рекомендаций по профилактической терапии.
Специфическая — профилактическое использование антибиотиков в ранние сроки после укуса клеща по назначению врача. [4] [5]
Создаётся ли иммунитет после перенесённого боррелиоза
Повторно заболеть можно через 5-7 лет, в некоторых случаях раньше.
Существует ли прививка от боррелиоза
Вакцины от болезни Лайма сейчас нет. Компании Valneva, Pfizer и MassBiologics разработали вакцины-кандидаты, которые проходят клинические испытания [7] .

Клещевой энцефалит (КЭ) — это вирусное заболевание, которое приводит к поражению нервной системы. Человек заражается при укусе инфицированного вирусом клеща. Для клещевого энцефалита не существует противовирусного лечения, только поддерживающая терапия. Но существует эффективная профилактика — вакцинация.
Вирус передают иксодовые клещи, но не каждый присосавшийся клещ = клещевой энцефалит.
Опасные территории, на которых сохраняется высокий риск заражения клещевым энцефалитом, называются эндемичными (то есть клещ все же заражен вирусом КЭ и может его передать).
Люди, которые проживают в таких районах, обычно знают об этом и регулярно вакцинируются, чтобы защититься. Но вот путешественники не всегда уделяют этому вопросу достаточного внимания. Перед каждой поездкой по стране лучше заранее узнать, с какими заболеваниями можно столкнуться в том или ином регионе, и подготовиться к этой встрече.
Если говорить именно о вирусе клещевого энцефалита, то ежегодно Роспотребнадзор РФ публикует список эндемичных районов по всей стране. Последний документ от 17 марта 2022 года с перечнем опасных регионов размещен на официальном сайте ведомства. Более детально с документом можно ознакомиться здесь.
Значимых изменений за прошедший год не выявлено: лидирующее место как самая опасная территория занимает Сибирский федеральный округ. Не уступают ему Уральский и Дальневосточный, а наиболее безопасным являются Южный и Северо-Кавказский федеральные округа. Традиционно считается, что территория Москвы свободна от клещевого энцефалита, но тем не менее в 2016 и 2017 годах в районе Крылатское были зафиксированы случаи присасывания клещей, зараженных вирусом клещевого энцефалита. А в Московской области Дмитровский и Талдомский уже официально признаны эндемичными. Опасными неподалеку от Москвы остаются также Костромская, Тверская, Ярославская и другие области, которые пользуются большой популярностью для поездок выходного дня.
За 2021 год более 60% обращений в медицинские организации Москвы были связаны с присасываниями клещей в Московской, Тверской и Калужской областях.
Прививка от энцефалита
Если вы планируете посещение эндемичной по энцефалиту территории, то вам обязательно нужно сделать прививку, так как это самая эффективная защита от клещевого энцефалита.
Вакцинация состоит из двух доз с интервалом от 1 до 7 месяцев и последующей третьей дозой (ревакцинацией) через 9–12 месяцев от второй.
Очень важное условие — вторую дозу вакцины нужно сделать не позже, чем за 10 дней до поездки на опасную территорию, это связано с формированием иммунитета.
Часто бывает, что люди заранее не успели подготовиться или просто не знали, или поездка организовалась внезапно. Для таких ситуаций существует экстренная схема вакцинации, когда две дозы делают с интервалом в 14 дней, и через 10 дней от второй уже можно выезжать. Но, главное, не забыть про третью дозу через год, чтобы продлить иммунную защиту до трех лет.
В сезон активности клещей (с апреля по октябрь) вакцинируют также по экстренной схеме.
Не менее важна индивидуальная неспецифическая профилактика — ношение светлой одежды, на которой будут хорошо видны клещи, обработка одежды и обуви специальными репеллентами, избегание прогулок в лесистой местности и т. д.
Если клещ все же умудрился напасть на вас и присосаться, то необходимо обратиться в ближайший травмпункт или использовать специальные инструменты (клещеверт, ручку-лассо, пинцет для снятия клещей), которые продаются в аптеках.
Живого клеща можно сдать в лабораторию на определение наличия возбудителей клещевых инфекций, потому что клещи могут быть переносчиками не только вируса клещевого энцефалита, но еще и боррелиоза, эрлихиоза и анаплазмоза, а какие действия предпринимать, зависит от результата анализа.
Если присасывание клеща произошло в эндемичном районе, а человек не привит или получил вторую дозу менее, чем 10 дней назад, то проводится специфическая постконтактная профилактика человеческим иммуноглобулином. Важно, что ее можно провести только в течение 96 часов после присасывания, позже уже нельзя.
В Москве экстренная иммунопрофилактика клещевого энцефалита проводится в Инфекционной клинической больнице №2, а детям — в Детской клинической больнице им. Н.Ф. Филатова.
Вакцинация проводится круглогодично. Чтобы избежать лишней суеты непосредственно перед поездкой, лучше подготовиться заранее. И мы всегда готовы вам помочь в этом.

На самом деле клещевых инфекций довольно много, а широкая территориальная распространенность и коварная незаметность клещей делают их идеальными переносчиками возбудителей различных инфекций.
Период наибольшей активности клещей — с марта по ноябрь. До 80% присасываний происходит весной. Клещи, которые не напитались весной, пережидают жаркий летний период и проявляют свою активность уже осенью.
Когда мы говорим о клещевых инфекциях, в основном мы вспоминаем про клещевой энцефалит. Все его боятся, но мало кто знает, что это такое.
Клещевой энцефалит
Это острое вирусное заболевание, которое протекает с поражением нервной системы и может приводить к стойким неврологическим нарушениям и смерти. В организм человека вирус проникает, как можно догадаться, при укусе клеща. От укуса до возникновения симптомов может пройти около месяца, но средний инкубационный период — 7-14 дней. Пропустить симптомы не получится — острое начало, лихорадка до 39 о С, озноб, ломота в теле, боль в мышцах спины и шеи, головная боль, тошнота/рвота. Воспалительный процесс развивается в веществе головного мозга (энцефалит) и мозговых оболочках (менингит).
Против вируса клещевого энцефалита нет специфического лечения — эффективных противовирусных препаратов не существует.
Мы можем использовать только дезинтоксикационную, противоотечную и симптоматическую терапию. В России исторически используется специфический иммуноглобулин против вируса клещевого энцефалита — введение иммуноглобулинов для профилактики и лечения болезни. Но широкого признания в мире этот метод лечения клещевой инфекции не получил в связи с отсутствием доказанной эффективности.
Обычно схема вакцинации состоит из двух доз вакцины с интервалом в 1-7 месяцев — этого хватит, чтобы пережить сезон и безопасно посетить эндемичный по клещевому энцефалиту регион. Далее идет ревакцинация третьей дозой через год от второй, и защита сохраняется в течение 3-х лет.
Ревакцинация один раз в три года продлевает защиту на весь период пока вы не забываете сделать прививку.
Что такое эндемичный регион?
Это территория, где риск инфицироваться вирусом клещевого энцефалита очень велик, потому что большинство клещей являются его носителями. Из всех случаев клещевого энцефалита в России примерно 70% встречаются в Сибири и на Урале. Список опасных по клещевому энцефалиту регионов России обновляется ежегодно. Посмотреть, насколько опасен тот или иной район, можно на сайте Роспотребнадзора.
Перед поездкой на эндемичные территории, например, на Алтай или Байкал, да даже в Ленинградскую область, стоит озаботиться вопросом вакцинации, с учетом того, что защита формируется только после введения второй дозы вакцины, ориентировочно через 10-14 дней.
Если поездка срочная и сроки поджимают, то можно пройти вакцинацию по экстренной схеме — две дозы с интервалом в две недели. И уже через 14 дней от второго введения вы будете максимально защищены от этой опасной болезни.
Если вы не привиты, и при посещении опасного района произошло присасывание клеща, вам требуется срочное введение специфического иммуноглобулина для того, чтобы предотвратить развитие болезни. Необходимость введения иммуноглобулина определяет врач, для этого нужно обращаться в городские кабинеты профилактики клещевого энцефалита. Вы также можете получить экспертную помощь в лечении инфекционного заболевания в клинике H-Clinic.
Кажется, с энцефалитом разобрались, следующая по узнаваемости болезнь, связанная с клещами — Лайм-боррелиоз или болезнь Лайма. Хотя, на самом деле, среди клещевых инфекций боррелиоз является самым распространенным.
Лайм? Клещ? Что?
Существуют такие бактерии, именуемые боррелиями, и их очень много. Те, которые связаны с клещевым боррелиозом, входят в комплекс Borrelia burgdorferi sensu lato — это B.burgdorferi, B.garinii и B.afzelii. Первая преобладает на Американском континенте, последние две вызывают боррелиозы в Евразии.
Лайм в названии болезни не несет смысловой нагрузки, ее так назвали в честь города в Америке, где впервые столкнулись с осложнениями боррелиоза (артритами) в 1975 году — Олд-Лайм.
Инкубационный период — от заражения до появления симптомов составляет в среднем 10-14 дней, но может длиться и дольше (до 40 дней) или быть короче (на 5-ый день и позже). Часто в месте присасывания клеща возникает специфическое воспаление на коже в виде пятна диаметром более 5 см. Этот элемент может выглядеть как кольцо (или мишень), может увеличиваться в диаметре — так называемая мигрирующая эритема. Эритема является характерным признаком клещевого боррелиоза, но ее может и не быть, что существенно затрудняет диагностику клещевых инфекций. Не выявленный вовремя боррелиоз (как и неадекватно пролеченный) может приобрести хроническое рецидивирующее течение, вызывать осложнения со стороны нервной системы, сердца и суставов и приводить к инвалидности.
В настоящее время существует эффективная профилактика развития клещевого боррелиоза, если инфицированный клещ присосался к своей жертве. Профилактика после укуса заключается в назначении антибактериальных препаратов — главное правильно выбрать дозу и продолжительность приема и начать профилактику вовремя.
И если диагноз боррелиоза в ряде случаев можно поставить клинически, то принятие решения о проведении длительного курса должно быть основано на результатах исследования клеща на наличие боррелий.
Необходимо помнить, что профилактика должна быть назначена в течение 5 дней после укуса клеща. Поэтому самая адекватная схема действий в таком случае: правильно снять клеща, доставить его в лабораторию на исследование, получить результат и обратиться за консультацией к инфекционисту H-Clinic.
Существует несколько видов боррелий, которые вызывают безэритемную форму болезни. И если наличие эритемы это симптом, который пугает человека и он, как правило, обращается за медицинской помощью, то присасывания клещей после которых эритемы нет, часто остаются без внимания пациента и врача, что сопряжено с рисками для здоровья. Одна из ”безэритемных” боррелий — это боррелия Миямото, вызывающая заболевания по типу возвратного тифа или Миямото-боррелиоз.
Бактерия Borrelia miyamotoi попадает в организм человека при укусе инфицированного клеща. Это заболевание распространено повсеместно. Период от укуса клеща до начала симптомов около двух недель. Наличие эритемы не характерно, а в месте инфицирования может появиться небольшой струп (болячка с черной корочкой). Основные симптомы — это приступы лихорадки до 39 о С, мышечные боли, боли в спине и шее, ознобы, головные боли. На фоне лихорадки может развиваться бред. В течение нескольких дней температура тела нормализуется, а затем приступы повторяются снова и снова, количество повторов может достигать 30 и более. Тяжесть каждого повторного эпизода меньше предыдущего. Заболевание осложняется поражением почек, легких, сердца и нервной системы.
Поставить диагноз позволяют характерные клинические признаки болезни и данные эпидемиологического анамнеза, что является задачей опытного инфекциониста.
Профилактика Миямото-боррелиоза не проводится, поэтому даже при выявлении в клеще Borrelia miyamotoi тактика ведения пациента заключается в активном наблюдении. При появлении симптомов и подтверждении диагноза проводится антибактериальными препаратами.
Другие виды клещевых инфекций
При присасывании клеща есть риски заболеть и другими инфекциями, которые вызываются риккетсиями и подобными им бактериями — анаплазмы и эрлихии, переносчиками которых являются иксодовые клещи — Ixodes scapularis на востоке и среднем западе США, I. pacificus на западе США, возможно, I. ricinus в Европе.
Anaplasma phagocytophilum (ранее E. phagocytophila) вызывает у человека гранулоцитарный анаплазмоз , который чаще встречается на Среднем Западе и Западном побережье США. Иногда у пациентов возможны сочетанные инфекции после укуса клеща, зараженного более чем одним микроорганизмом. Несколько случаев анаплазмоза было зафиксировано после переливания крови от бессимптомных или остро зараженных доноров.
Ehrlihia chaffeensis вызывает у человека моноцитарный эрлихиоз. Большинство случаев моноцитарного эрлихиоза регистрируется на юго-востоке США.
Данные инфекции поражают разные клетки нашего организма: при эрлихиозе это моноциты, а при анаплазмозе — гранулоциты.
Инкубационный период для этих инфекций в среднем 2-3 недели. Характерные симптомы — лихорадка, интоксикация, которые могут сохраняться от 2 до 10 дней. Течение болезни может осложняться поражением печени и почек, а также приводить к нарушениям в системе свертывания крови. При эрлихиозе нередко появляются сыпь на коже туловища и конечностей, сильные головные боли, тошнота, рвота и гепатит без проявления желтухи. В пораженных органах образуются инфекционные гранулемы. Клинически эрлихиоз чаще проявляется у детей либо у взрослых старше 40 лет.
Диагноз устанавливается по совокупности данных: установленный факт присасывания клеща, характерные клинические проявления болезни и изменения общеклинических анализов. Для определения клинических признаков развития клещевой инфекции также может потребоваться сдать кровь.
Лечение проводится антибактериальными препаратами, и нередко, врач при серьезном подозрении на анаплазмоз и эрлихиоз назначает терапию, не дожидаясь результатов обследования.
При исследовании клеща и обнаружении в нем генетического материала анаплазм необходимо тщательное наблюдение за пациентом и динамический контроль анализов крови.
Другие риккетсиозы, передаваемые клещами, вызывают пятнистые лихорадки, среди которых самым тяжелым заболеванием является пятнистая лихорадка скалистых гор.
Пятнистая лихорадка скалистых гор вызывается R. rickettsii . Переносчики — иксодовые клещи, в частности Dermacentor andersoni (лесной клещ) и D. variabilis (собачий клещ). Большая часть США (за исключением штата Мэн, Гавайи и Аляски) является эндемичным районом. Также это заболевание встречается в Центральной и Южная Америке.
Инкубационный период составляет около 7 дней, но может варьировать от 3 до 12 дней. При этом, чем короче инкубационный период, тем более серьезно протекает заболевание. Для этой лихорадки характерно острое начало: головная боль, озноб, слабость, боли в мышцах. Температура достигает высоких цифр (до 39-40 о С) и сохраняется на таком уровне в течение 15-20 дней. На протяжении первой недели лихорадки у большинства пациентов появляется розовая пятнистая сыпь в области запястий, голеностопных суставов, на ладонях, подошвах и предплечьях, которая быстро распространяется на шею, лицо, подмышечные области, ягодицы и туловище, появляются мелкие бугорки становится и сыпь становится более темной. Далее на местах высыпаний появляются кровоизлияния и язвы.
Диагноз устанавливается клинически. Мы можем подозревать пятнистую лихорадку скалистых гор у любого тяжелобольного пациента, который проживает в лесистой области на эндемичной территории и имеет лихорадку неясного происхождения в сочетании с головной болью и выраженной слабостью.
Назначение антибиотиков на раннем сроке значительно уменьшает смертность в 4 раза и предотвращает большинство осложнений клещевых инфекций. Если у пациента нет клинических проявлений болезни, но он отмечал укус клеща на эндемичной территории, то нет необходимости в антибактериальной терапии. То врач может занять выжидательную тактику наблюдая пациента и не назначать антибактериальную терапию. Но если появились лихорадка, головная боль и недомогание (с сыпью или без), то антибиотики должны быть назначены незамедлительно.
В тяжелых случаях могут развиться неврологические симптомы (беспокойство, бессонница, бред и кома, энцефалопатия). Также может отмечаться тошнота, рвота, снижение уровня артериального давления. У не леченных пациентов развиваются пневмония, некроз тканей и недостаточность кровообращения, нарушение функции головного мозга и сердца. В случаях стремительного развития заболевания происходит внезапная остановка сердца и смерть.
Другие пятнистые лихорадки в целом имеют общую клиническую картину с некоторыми отличиями, характерными для разных видов риккетсий. И протекают, как правило, менее тяжело, чем пятнистая лихорадка скалистых гор . Переносчиками являются — Rhipicephalus sanguineus (бурый собачий клещ), а эндемичными территориями считаются Африка, Индия, юг Европы, территория Среднего Востока, прилегающая к Средиземноморью, Чёрному и Каспийскому морю.
Инкубационный период 5-7 дней, после которого развиваются:
- лихорадка;
- недомогание;
- головная боль;
- кровоизлияния на конъюнктиве;
- на коже появляется маленькая язва до 5 мм с черным центром — струп.
Увеличиваются в размере близлежащие лимфатические узлы. На 4-й день после начала лихорадки на предплечьях появляется красная пятнисто-папулезная сыпь, которая распространяется на большую часть тела, ладони и подошвы. Лихорадка сохраняется около 2 недель.
Осложнения и летальные исходы встречаются редко, в основном у пожилых и ослабленных пациентов, но могут развиться и молниеносные тяжелые формы васкулита.
На территории России регистрируются R.conorii (юг России, Крым), Rickettsia sibirica subsp mongolitimonae (Крым); R.sibirica subsp sibirica (Урал, Сибирь и Дальний Восток); Rickettsia heilonjiangensis (Хабаровский край, Сахалин). В России ежегодно выявляется около 2,5 тысяч случаев заболевания из данной группы.
Для лихорадки, вызванной R.raoultii, характерны невысокая температура и симптомы менингита без истинного воспаления оболочек мозга. Для R.conorii — лихорадка, боль в мышцах и суставах, сыпь, первичный аффект в виде язвы появляется в 40% случаев, а при инфицировании R.sibirica и R.heilonjiangensis — более чем в 50% случаев.
Основное лечение риккетсиозов — антибактериальная терапия. При подозрении на пятнистые лихорадки лечение начинают как можно скорее, не дожидаясь результатов обследования.
Эффективной вакцины против инфекций, передаваемых при укусе клеща, кроме вирусного клещевого энцефалита, не существует.
Основной мерой неспецифической профилактики клещевых инфекций является предотвращение присасывания клеща (использование максимально закрытой одежды, репеллентов, регулярная проверка одежды на наличие клещей и др.). Но если избежать укуса не удалось, то клеща следует удалить как можно быстрее. Используются специальные приспособления, которые позволяют выкрутить клеща, не повредив его. Также клеща не следует вытягивать из кожи, так как на его хоботке, который он погружает в кожу своей жертвы, имеются обратно направленные шипы. Тело клеща не следует сдавливать или сжимать, заливать маслом, прижигать. Точку прикрепления клеща следует обработать спиртом.
После удаления клеща требуется незамедлительно отвезти его в лабораторию для исследования на все перечисленные клещевые инфекции. Получить полный спектр услуг от снятия клеща, его исследования и до назначения антибактериальной терапии и профилактики клещевых инфекций помогут специалисты Университетской клиники H-Clinic.
Автор: врач-инфекционист Университетской клиники .
Медицинский редактор: руководитель Университетской клиники, к.м.н., врач-инфекционист Коннов Данила Сергеевич.
Посмотреть, насколько опасен тот или иной можно на сайте Роспотребнадзора.
Читайте также:

