Клещевой риккетсиоз клинические рекомендации
Обновлено: 26.04.2024
Клещевой риккетсиоз (клещевой сыпной тиф Северной Азии) - доброкачественная остролихорадочная болезнь из группы зоонозов, характеризующаяся наличием первичного аффекта в месте присасывания клеща и макулопапулезной сыпи.
Клещевой риккетсиоз описан в Восточной Сибири и на Дальнем Востоке (Приморский, Хабаровский, Красноярский края, Читинская и Иркутская области, Бурятия и Тува), в Западной Сибири (Кемеровская, Томская, Новосибирская, Омская, Тюменская, Курганская области, Алтайский край), Азербайджане, Казахстане, Туркмении, Таджикистане, Кыргызстане и Армении, в Монгольской Народной Республике и Пакистане. В Европейской части СССР (Тульская и Харьковская области, Башкирия и Литва) установлена циркуляция возбудителя в антропургических очагах, заболевания людей не описаны.
Клиническая картина
Инкубационный период колеблется от 2 до 7 дней, большей частью равен 3-6 дням. В месте присасывания клеща развивается болезненность, гиперемия и небольшой инфильтрат с некротической корочкой в центре, увеличение регионарных лимфатических узлов. Могут отмечаться небольшая слабость, познабливание, ломота в суставах, снижение аппетита. Начало заболевания острое, у части больных наблюдают продромальный период, в котором описаны общая слабость и разбитость, боль и ломота в мышцах, костях, суставах, пояснице, небольшое повышение температуры, катаральные изменения в глотке и верхних дыхательных путях. В этом периоде уже выражен первичный аффект. По сводным данным М.М. Лысковцева (1963), первичный аффект найден у 76,6% больных, чаще у взрослых (80,1%), чем у детей (67,2%). Его локализация разнообразна: на туловище (38%), голове (21%), нижних конечностях (21%), реже-на шее (9,6%) и верхних конечностях (7,4%).
На 2-3-й день продромы развивается клиническая картина болезни-лихорадка, головная боль, бессонница, озноб, ломота и боли во всем теле, могут быть тошнота и рвота. Продолжительность лихорадки-3-18 дней, в среднем 8 дней. На 2-4-й день болезни появляется сыпь. Она является характерным признаком клещевого риккетсиоза, и ее раннее появление облегчает клиническую диагностику. Гистология сыпи сходна с сыпнотифозной. Высыпания начинаются с конечностей, характерно наличие сыпи на ладонях и подошвах. Сыпь в течение 1,5-2 сут распространяется на туловище, иногда и на лицо. Имеет вид крупных розеол и папул ярко-розового цвета. Размеры варьируют от мелких элементов величиной с булавочную головку до крупных, размером в 2-3 мм в поперечнике. Иногда сыпь переходит в петехиальную. Типичны локализация сыпи на разгибательных поверхностях и ее обилие на нижних конечностях. Наблюдают медленное угасание сыпи и наличие пигментации на месте ее исчезновения. Наиболее характерны изменения со стороны сердечно-сосудистой системы, выражающиеся в брадикардии и понижении артериального давления. Изменения нервной системы заключаются в резкой головной боли, миалгиях, артралгиях, нарушении сна и аппетита.
Во время лихорадочного периода наблюдается нормохромная анемия с уменьшением количества эритроцитов и гемоглобина на 10-15%. Отмечено также снижение числа тромбоцитов. В начале заболевания отмечают лимфопению. В лейкоцитарной формуле отмечают нейтрофильную реакцию с регенеративно-дегенеративным сдвигом.
Патогномоничным признаком клещевого риккетсиоза является развитие первичного комплекса, включающего первичный аффект и регионарный лимфаденит.
Причины
Возбудитель заболевания-Rickettsia sibirica относится к риккетсиям группы клещевой пятнистой лихорадки и по антигенной структуре наиболее близка к прототипу группы-R. rickettsii, возбудителю пятнистой лихорадки Скалистых гор, распространенной в Западном полушарии. R. sibirica, как и другие риккетсий, является грамотрицательной бактерией с облигатным внутриклеточным паразитизмом, не растет на искусственных питательных средах, размножается в живых и переживающих тканях теплокровных животных и в организме иксодовых клещей. Обычная среда культивирования - куриные эмбрионы или культура клеток. Модельное лабораторное животное - морская свинка. R. sibirica отличается полиморфизмом, преобладают палочковидные формы. Характерна внутриядерная и цитоплазматическая локализация. Окрашивается анилиновыми красителями (фуксином) в розовый цвет по методам Романовского - Гимзы, Здродовского, Гименьеса. Состав оснований ДНК, как и у всех представителей группы, равен 32,5(Tm) mol. Нестойка во внешней среде.
Источник и переносчик возбудителя инфекции - иксодовые клещи родов Dermacentor, Haemaphysalis, Ixodes. Основные переносчики - D. nuttalli, D. tnarginatus, D. pictus, D. silvarum, H. concinna, H. punctata. У клещей установлена трансфазная и трансовариальная передача возбудителя. Дополнительным резервуаром R. sibirica в природе являются прокормители иксодовых клещей - мелкие млекопитающие (грызуны, насекомоядные), дикие копытные и сельскохозяйственные животные.
Патогенез
Лечение
Больные клещевым риккетсиозом госпитализируются в инфекционные отделения больниц, а при отсутствии таковых - в терапевтические отделения. В остром периоде больным необходим постельный режим.
Лечение проводится антибиотиками тетрациклинового ряда (тетрациклин, окситетрациклин).
Дозировка тетрациклина и продолжительность лечения опредeляютcя в зависимости от тяжести заболевания и возраста больного. Взрослым тетрациклин или его производные назначают внутрь по 0,2 г через 6 часов. В целом курс лечения больных продолжается обычно не более 5 дней. Общая курсовая доза составляет 4-5 г тетрациклина.
Применение тетрациклиновых препаратов, как правило, через 24-36 часов и реже через 48 часов от начала лечения ведет к значительному улучшению общего состояния больных. Назначение антибиотиков прекращают обычно через 2 дня после нормализации температуры.
При начале лечения антибиотиками на 3-5-й день болезни продолжительность лихорадочного периода сокращается до 5-8 дней.
Наряду с этиотропной терапией проводится патогенетическое и симптоматическое лечение.
При резко выраженных явлениях интоксикации, особенно у больных пожилого возраста, внутривенно вводят 40-% раствор глюкозы по 20 мл с 5-процентной аскорбиновой кислотой по 2 мл. Показано также внутривенное или подкожное вливание 5-% раствора глюкозы. Обнаружение признаков поражения сердечно-сосудистой системы является показанием для назначения вазопрессорных препаратов: эфедрина, адреналина, кофеина и Для облегчения головной боли рекомендуется назначать амидопирин, антипирин, а при бессоннице - препараты валерианы, бромиды, барбитураты.
Учитывая наблюдающиеся изменения со стороны сердечнососудистой системы у больных клещевым риккетсиозом и медленное восстановление сосудистого тонуса, больным показан постельный режим в течение 5 дней нормальной температуры, а выписка - не ранее 10-го дня от начала апирексии.

Клещевой риккетсиоз
Клещевой риккетсиоз (синоним: клещевой сыпной тиф Северной Азии) - острое инфекционное природно-очаговое облигатно-трансмиссивное заболевание, характеризующееся лихорадочным состоянием, специфическим поражением кожи в месте внедрения возбудителя, увеличением регионарных лимфатических узлов, розеолезно-папулезной сыпью.
Характеристика возбудителя
Возбудитель клещевого риккетсиоза - Rickettsia sibirica, относится к семейству Rickettsiaceae, роду Rickettsia. Внутри рода Rickettsia данный возбудитель входит в биологическую группу клещевой пятнистой лихорадки, представители которой обладают способностью размножаться не только в цитоплазме, но и в ядрах поражаемых клеток.
Риккетсии малоустойчивы к нагреванию: при температуре 56° С и выше они погибают в течение 30 мин, а при 100° - через 0,5 мин., а также неустойчивы к действию дезинфицирующих средств.
Эпидемиология
В последние годы существенно расширились представления о распространении, таксономии и экологии риккетсий группы клещевой пятнистой лихорадки (КПЛ), к которой относится возбудитель клещевого риккетсиоза.
Эпидемически активные природные очаги клещевого риккетсиоза широко распространены в равнинной, степной, лесостепной, горностепной, полупустынных и пустынных зонах азиатской части страны, а именно в южных областях Западной и Восточной Сибири, на Дальнем Востоке (в Хабаровском и Приморском краях), а за рубежом: в Казахстане, Средней Азии, Монголии, Китае, Афганистане и др. странах.
Основная часть заболеваний этой инфекцией регистрируется в Республике Алтай, Красноярском крае, Хакасии. Кроме того, заболевания регистрируются в Тюменской, Курганской, Новосибирской, Кемеровской, Иркутской, Читинской, Амурской областях, Республиках Тыве, Бурятии, Хабаровском и Приморском краях, Еврейской автономной области.
С 1979 г. отмечается непрерывный рост заболеваемости клещевым риккетсиозом. В период с 1979 по 2000 гг. в России выявлено более 30 000 случаев этой инфекции, с ростом показателей заболеваемости более чем в 8 раз.
В Ямало-Ненецком автономном округе за период 2015-2017 гг. не регистрировались случаи заболеваний риккетсиозами.
Особенности заражения
Возбудитель инфекции - Rickettsia sibirica, передается человеку в результате присасывания естественно зараженных иксодовых клещей различных видов, относящихся к четырем родам: Dermacentor, Haemaphysalis, Hyalomma и Rhipicephalus. Нападение клещей на человека происходит при контакте с местами их нахождения на поверхности почвы, травянистой растительности, при прохождении через кустарник и смешанный лес. Ранней весной, перезимовавшие голодные клещи взбираются на верхушки травянистого сухостоя или стеблей травы, на ветви деревьев, кустарников и принимают подстерегающую позу. При непосредственном соприкосновении клещи очень быстро прицепляются к одежде или телу проходящего человека.
Особенности биологии иксодовых клещей обусловливают сезонность заболеваний. Наибольшая активность иксодовых клещей в местах естественного обитания отмечается в весенне-летнее время.
В Сибири заболевания клещевым риккетсиозом отмечаются в период с апреля по октябрь. Максимум заболеваний приходится на май, затем в июне-июле происходит снижение числа заболеваний, после чего в августе-сентябре отмечается новый, хотя и меньший их подъем.
На Дальнем Востоке сезон заболеваний начинается также с апреля-мая, но характеризуется большей продолжительностью в течение летних месяцев.
Так как инфицирование происходит только трансмиссивным путем, больные клещевым риккетсиозом эпидемиологической опасности для окружающих не представляют.
Инкубационный период колеблется от 2 до 7 дней, большей частью равен 3-6 дням. В месте присасывания клеща развивается болезненность, гиперемия и небольшой инфильтрат с некротической корочкой в центре, увеличение регионарных лимфатических узлов. Могут отмечаться небольшая слабость, озноб, ломота в суставах, снижение аппетита. Начало заболевания острое, у части больных наблюдают продромальный период, в котором описаны общая слабость и разбитость, боль и ломота в мышцах, костях, суставах, пояснице, небольшое повышение температуры, катаральные изменения в глотке и верхних дыхательных путях. В этом периоде уже выражено специфическое поражение кожи в месте внедрения возбудителя.
На 2-3-й день продромы развивается клиническая картина болезни - повышение температуры тела до 40 ºС, лихорадка, головная боль, бессонница, озноб, ломота и боли во всем теле, могут быть тошнота и рвота. Продолжительность лихорадки 3-18 дней, в среднем 8 дней. На 2-4-й день болезни появляется сыпь. Она является характерным признаком клещевого риккетсиоза и ее раннее появление облегчает клиническую диагностику. Гистология сыпи сходна с сыпнотифозной. Высыпания начинаются с конечностей, характерно наличие сыпи на ладонях и подошвах. Сыпь в течение 1,5-2 суток распространяется на туловище, иногда и на лицо. Имеет вид крупных розеол и папул ярко-розового цвета. Размеры варьируют от мелких элементов величиной с булавочную головку до крупных, размером в 2-3 мм в поперечнике. Иногда сыпь переходит в петехиальную. Типичны локализация сыпи на разгибательных поверхностях и ее обилие на нижних конечностях. Наблюдают медленное угасание сыпи и наличие пигментации на месте ее исчезновения. Наиболее характерны изменения со стороны сердечно-сосудистой системы, выражающиеся в брадикардии и понижении артериального давления. Изменения нервной системы заключаются в резкой головной боли, миалгиях, артралгиях, нарушении сна и аппетита.
Во время лихорадочного периода наблюдается снижение гемоглобина на 15 %, уменьшение количества эритроцитов и тромбоцитов;
У детей болезнь протекает в более острой форме, но сравнительно легче, чем у взрослых. Особенно тяжело переносят клещевой риккетсиоз пожилые люди. По степени тяжести заболевания различают: тяжелую, среднюю и легкую форму. Тяжелую форму характеризует более длительный лихорадочный период, значительная интоксикация организма, температурные величины, достигающие 41 градуса, более выраженная симптоматика со стороны сердечно-сосудистой и нервной системы, могут быть осложнения в виде неврита, миокардита, бронхита, пиелонефрита и др. Общая клиническая картина клещевого риккетсиоза, из-за многообразия его форм, может различаться и течением болезни, и симптоматикой. Для назначения эффективного лечения очень важна верная диагностика заболевания.
Лечение клещевых риккетсиозов сводится к этиотропной терапии, основными средствами которой считаются антибиотики тетрациклинового ряда, фторхинолоны, левомицетин. В индивидуальном порядке проводится симптоматическое лечение. Больные проходят лечение в инфекционном отделении больницы. Им необходим постельный режим. Общий курс лечения в среднем составляет 7–10 дней. При своевременном обращении в лечебное учреждение у больного наблюдается благоприятный прогноз болезни – полное выздоровление. В тяжелых и запущенных случаях, без проведения антибактериальной терапии возможен летальный исход.
Профилактика болезни
санитарно-просветительная работа среди населения;
индивидуальные средства защиты (реппеленты, защитные костюмы);
обработка местности акарицидами;
соблюдение мер профилактики против укусов клещей, при нахождении в зоне риска (проводить само- и взаимоосмотры, стараться не ходить по траве, надевать вещи светлых тонов с длинными рукавами, плотными манжетами, воротниками, брюки заправлять в сапоги и пр.).
Риккетсиозы – многочисленные инфекционные заболевания, связанные общностью этиологии (возбудители – риккетсии) и эпидемиологии (имеют преимущественно трансмиссивный механизм передачи). Риккетсиозы протекают с возникновением первичного аффекта (при клещевых риккетсиозах), лихорадочным и интоксикационным синдромами, генерализованными васкулитами и кожными высыпаниями. Подтвердить диагноз риккетсиоза и верифицировать его клиническую форму позволяет серологическая диагностика (РИГА, РСК, РНИФ, ИФА). Этиотропная терапия риккетсиозов проводится антибактериальными препаратами из группы тетрациклинов и хлорамфениколом.
Общие сведения
Риккетсиозы – термин, используемый в отношении трансмиссивных лихорадочных заболеваний, вызываемых внутриклеточными возбудителями — риккетсиями. Группа риккетсиозов человека включает в себя сыпной тиф (эндемический и эпидемический), клещевые лихорадки (пятнистую лихорадку Скалистых гор, волынскую лихорадку, марсельскую лихорадку, везикулезный риккетсиоз, североазиатский клещевой риккетсиоз), пароксизмальные риккетсиозы (окопную лихорадку, клещевой пароксизмальный риккетсиоз), лихорадку цуцугамуши и лихорадку Ку. Несмотря на этиологические различия, всем этим заболеваниям свойственны некоторые общие эпидемиологические, патогенетические, патоморфологические, иммунологические и клинические признаки, позволяющие объединить их общим названием – риккетсиозы. Распространенность риккетсиозов повсеместная; наибольшая заболеваемость отмечается в развивающихся странах, где в структуре лихорадок неясной этиологии они составляют 15-25%.

Причины
По своим культуральным качествам риккетсии являются промежуточным звеном между бактериями и вирусами. С микробными возбудителями их сближают морфологические признаки (грамотрицательные палочковидные или кокковидные формы), а с вирусными агентами – способность к внутриклеточному паразитированию. Патогенными для человека являются следующие виды риккетсий (Rickettsia):
- R. Prowazekii – вызывает эпидемический (вшивый) сыпной тиф и его отдаленный рецидив - болезнь Брилла
- R. Typhi – вызывает эндемический (крысиный, блошиный) сыпной тиф
- R. Sibirica – вызывает североазиатский клещевой риккетсиоз
- R. Conorii – вызывает марсельскую лихорадку
- R. Rickettsii – вызывает пятнистую лихорадку Скалистых гор
- R. Australis – вызывает австралийский клещевой риккетсиоз
- R. Quintana (Rochalimea quintana) – вызывает волынскую лихорадку
- R. Akari – вызывает везикулезный риккетсиоз
- R. Japonica — вызывает японскую пятнистую лихорадку
- R. Orientalis – вызывает цуцугамуши
- R. Burneti (Coxiella burnetii) – вызывает Ку-лихорадку
Риккетсиозы делятся на антропонозные, при которых источниками инфекции выступает человек, а переносчиками – вши, и зоонозные, характеризующиеся передачей от животных через укусы клещей. К антропонозам относятся сыпной тиф и окопная лихорадка; к природно-очаговым зоонозам – все остальные риккетсиозы.
Симптомы риккетсиозов
Риккетсиозы группы сыпного тифа
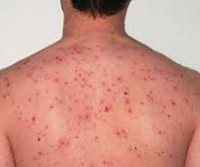
Эпидемический (вшивый) сыпной тиф протекает с лихорадкой, интоксикацией, розеолезно-петехиальной сыпью на коже, поражением сосудистой и нервной системы. Инкубационный период занимает от 5 до 21 дня. Риккетсиоз манифестирует с повышения температуры тела и общеинтоксикационных симптомов, которые достигают максимальной выраженности к 3-6-й день заболевания. В этот период отмечается выраженная гиперемия и одутловатость лица, инъекция склер, энантема на мягком небе. Примерно на 5 сутки на коже боковой поверхности груди, живота, сгибательных поверхностях рук появляется яркая характерная розеолезно-петехиальная сыпь. Через неделю сыпь бледнеет, а на 2-3-й неделе от начала заболевания исчезает. Одновременно снижается температура и исчезает интоксикация, однако еще несколько недель сохраняется постинфекционная астения. При тяжелом течении риккетсиоза возникает поражении ЦНС в виде менингита или энцефалита. Осложнения эпидемического сыпного тифа могут включать отит, паротит, пневмонию, миокардит. Болезнь Бриля, или рецидивирующий сыпной тиф, проявляется теми же симптомами, однако менее выраженными.
Эндемический (крысиный или блошиный) сыпной тиф начинается остро и в начальном периоде характеризуется общеинфекционными симптомами (лихорадкой, познабливанием, артралгиями, головной болью). В разгар лихорадочного периода на груди, животе и на конечностях появляется сыпь, имеющая преимущественно розеолезно-папулезный характер. Характерна артериальная гипотония, брадикардия, общая слабость, головокружение. В целом заболевание протекает легче, чем эпидемический сыпной тиф.
Риккетсиозы группы пятнистых клещевых лихорадок
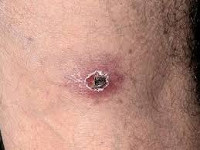
Североазиатский клещевой риккетсиоз, или клещевой сыпной тиф Северной Азии передается через укусы иксодовых клещей. Типичным признаком клещевого риккетсиоза служит первичный аффект – первичная воспалительная реакция кожи в месте проникновения возбудителя. Он представляет собой болезненное уплотнение, окруженное зоной гиперемии и в центре покрытое коричневым струпом. Одновременно с появлением первичного аффекта повышается температура тела, развивается регионарный лимфаденит и интоксикационный синдром. Кожные высыпания появляются на 2-3-й день и представлены полиморфными розеолезно-папулезными элементами, расположенными на туловище и вокруг суставов. Отмечается гиперемия лица и слизистой зева, брадикардия, гипотония, умеренная гепатоспленомегалия. Течение североазиатского клещевого риккетсиоза доброкачественное; обычно к 14 дню заболевания наступает выздоровление.
Пятнистая лихорадка Скалистых гор относится к риккетсиозам с тяжелым течением. В остром периоде заболевание сопровождается ознобом, сменяющимся жаром; сильной головной и мышечной болью, носовыми кровотечениями. Неврологические изменения включают бессонницу, нарушение сознания (оглушенность, прострацию), судороги, пара- и гемиплегии, нарушения зрения и слуха. Первичный аффект отсутствует. Сыпь при данном виде риккетсиоза обильная, петехиальная, имеет тенденцию к слиянию с образованием больших пятен. Летальность от этого риккетсиоза достигает 7%.
Пароксизмальные риккетсиозы
Пароксизмальные риккетсиозы протекают с рецидивирующими лихорадочными приступами, повторяющимися каждые 5 дней (при волынской лихорадке) или 2-3 дня (при пароксизмальном клещевом риккетсиозе). Во время приступа температура повышается до 39,0–40,5°С, появляются ознобы, оссалгии, миалгии, артралгии, головные боли. Первичный аффект, кожные высыпания и регионарный лимфаденит не являются постоянными спутниками пароксизмальных риккетсиозов и зачастую отсутствуют. Течение лихорадок обычно затяжное, однако доброкачественное.
Диагностика
Выявление и дифференциальная диагностика риккетсиозов проводится по нескольким направлениям: сбор эпидемиологического анамнеза, анализ клинических данных и лабораторная верификация возбудителя. В эпидемиологическом статусе акцент делается на природно-очаговый характер инфекции, связь заболевания с укусами клещей, педикулезом и т. д. При анализе клинической симптоматики риккетсиозов основное внимание обращается на наличие первичного аффекта, характер и локализацию сыпи.
Лабораторная диагностика риккетсиозов проводится с помощью серологических методов (РСК, РА, РИГА, РИФ, ИФА), позволяющих идентифицировать возбудителя путем определения его антигенов и специфических антител. В ряде случаев возможно выделение риккетсий из крови, мочи, спинномозговой жидкости, биоптатов, биомассы клещей, проведение кожно-аллергических проб. Дифференциальная диагностика риккетсиозов проводится с гриппом, корью, геморрагическими лихорадками, менингококковой инфекцией, брюшным тифом, энтеровирусной инфекцией, аллергией и др.
Лечение риккетсиозов
В качестве средств этиотропной терапии риккетсиоза используются антибиотики тетрациклинового ряда (тетрациклин, доксициклин), хлорамфеникол, фторхинолоны. Обычно курс лечения продолжается весь лихорадочный период и 2-3 дня после нормализации температуры тела. Одновременно проводится дезинтоксикационная, десенсибилизирующая, противовоспалительная терапия. При тяжелом течении риккетсиозов применяются кортикостероидные гормоны.
Прогноз и профилактика
По течению, исходам и процентам летальности к наиболее тяжелым риккетсиозам относятся эпидемический сыпной тиф, пятнистая лихорадка Скалистых гор и цуцугамуши. Остальные риккетсиозы протекают более доброкачественно и редко сопровождаются осложнениями. Профилактика заражения риккетсиозами предусматривает борьбу с педикулезом, клещами и грызунами, соблюдение мер личной защиты от нападения кровососущих насекомых. При укусах клещей рекомендуется проведение экстренной химиопрофилактики доксициклином или азитромицином. С целью профилактики сыпного тифа и лихорадки Ку проводится вакцинация. Больные сыпным тифом подлежат строгой изоляции; за контактировавшими с пациентом лицами устанавливается наблюдение; в очаге инфекции проводится санитарная обработка.
Везикулезный риккетсиоз – это острая трансмиссивная природно-очаговая инфекция. Характерными признаками являются первичный аффект с центральным некрозом и обильная сыпь на теле. Отмечается лихорадка, симптомы общей интоксикации и относительно доброкачественное течение. Основной способ диагностики – выделение генного материала риккетсий (ПЦР), обнаружение антител к возбудителю с помощью серологических методик. Лечебные мероприятия включают этиотропную антибактериальную терапию, применение дезинтоксикационных, жаропонижающих, ангиопротекторных и других средств.
МКБ-10
Общие сведения
Везикулезный риккетсиоз (осповидный, гамазовый риккетсиоз, пятнистая лихорадка Кью-Гардена) является зоонозной риккетсиозной болезнью. Первые упоминания об инфекции датируются 1946 годом, когда в Нью-Йорке были зафиксированы случаи везикулезной лихорадки. В последующем аналогичные симптомы описывались в других городах США, Хорватии, Украине, Беларуси, Молдове, Центральной Африке. Ежегодно регистрируются единичные случаи заболевания с сезонным подъемом в мае-сентябре. Среди больных преобладают мужчины преимущественно старше 60 лет, женщины заражаются реже, обычно в возрасте до 45 лет.

Причины
Значение везикулезного риккетсиоза для современной инфектологии обусловлено высокой встречаемостью среди потребителей инъекционных наркотиков, бездомных и асоциальных лиц. Данная риккетсиозная патология находится на втором месте после бартонеллезов; в настоящее время увеличивается число случаев некогда казуистической возможности гемоконтактной передачи. Распространенность ВИЧ-инфекции в человеческой популяции способствует возникновению осложненных форм болезни.
Основные факторы риска – внутривенное употребление наркотиков, низкая социальная адаптация, работа в сельском хозяйстве, зернохранилищах, связанная с истреблением грызунов. В группе повышенного риска находятся туристы, военнослужащие, реципиенты донорских органов и препаратов крови, а также население эндемичных районов. В ходе ряда исследований установлено, что экспрессия рецепторов TLR-2 и TLR-4 на клеточных мембранах человека увеличивает риск не только болезни Крона, туберкулеза и ряда других патологий, но и везикулезного риккетсиоза.
Патогенез
Патогенез везикулезного риккетсиоза изучен недостаточно ввиду доброкачественного течения и малого числа летальных исходов. После проникновения в организм человека при укусе переносчика риккетсии формируют специфическую гранулему. Основными клетками, поражаемыми возбудителями, являются макрофаги с рецептором CD-68. Риккетсии способны к выходу из фагосомы и проникновению в цитоплазму макрофагов. Ограничение репликации возбудителей в клетках происходит путем сложных, до конца не изученных реакций с участием интерлейкинов.
Белки-рецепторы TLR-2/4 на поверхности клеток человеческого организма являются активаторами хемокинов и провоспалительных цитокинов, влияющими на опосредованную индукцию экспрессии интерлейкина-8 и ФНО-альфа при распознавании R. akari. Параллельно отмечается умеренная токсинемия, мультиорганное распространение через лимфатическую систему. Эндотелиоциты могут вовлекаться в патологический процесс как место размножения риккетсий, однако чаще всего характерный панваскулит обусловлен токсической реактивацией иммунной системы.
Симптомы везикулезного риккетсиоза
Инкубационный период составляет 7-12 суток, чаще – 10 дней. Заболевание начинается с появления на месте присасывания клеща небольшого безболезненного уплотненного пятна, диаметр которого не превышает 5 см. Кожа вокруг первичного аффекта гиперемирована. Затем в центре формируется бугорок, сменяющийся пузырьком с прозрачным содержимым, потом – язвочка с темной коркой; может образовываться рубец. Примерно в этот период пациент отмечает начало лихорадки с выраженной слабостью, головными болями и головокружением.
Температурная реакция организма достигает 39-40° C, возникают ознобы, мышечно-суставные боли. Лихорадка обычно длится 5-7 суток, может продолжаться до 12 дней. Иногда выявляется болезненное увеличение лимфатических узлов, расстройства стула, боли в животе, сухой кашель. Около 2-4 дня болезни появляется обильная полиморфная сыпь с локализацией на коже головы, туловище, конечностях. Элементы сыпи чрезвычайно разнообразны (бугорки, пятна, пузырьки), вызывают умеренный зуд, сохраняются до 10-х суток заболевания, исчезают бесследно. Органные поражения нехарактерны.
Осложнения
Везикулезный риккетсиоз редко протекает с осложнениями, обычно их появлению предшествует позднее обращение за медицинской помощью либо иммуносупрессивное состояние. Чаще выявляются кожные инфекции, вызванные другими бактериями, поражение лимфатических узлов с формированием гнойных лимфаденитов. Сердечно-сосудистая недостаточность, преходящая патологическая дисфункция центральной нервной системы возникают при выраженной токсинемии. Редкими осложнениями везикулезного риккетсиоза считаются геморрагические инсульты, инфаркты головного мозга.
Диагностика
Верификацию диагноза везикулезного риккетсиоза осуществляет инфекционист. Проводится тщательный сбор эпидемиологического анамнеза на предмет присасывания клеща, пребывания в эндемичных районах. Другие специалисты (чаще всего – дерматовенерологи и терапевты) привлекаются для консультаций при наличии показаний. Основными диагностическими лабораторно-инструментальными признаками заболевания являются:
- Физикальные данные. При объективном исследовании обнаруживается первичный язвенный аффект, покрытый темной коркой; пятнисто-папулезная, везикулезная экзантема на теле, конечностях и волосистой части головы; умеренное увеличение, безболезненность лимфатических узлов, реже – лимфаденит. Перкуторные, аускультативные и пальпаторные признаки висцеральной патологии обычно отсутствуют.
- Лабораторные исследования. Общеклинический анализ крови не имеет специфических маркеров, выявляется лейкопения, нейтропения, тромбоцитопения, увеличение СОЭ. Лейкоцитоз возникает при осложненном течении риккетсиоза. В биохимическом анализе отмечается транзиторное увеличение активности АЛТ, АСТ. В общем анализе мочи на фоне лихорадки могут определяться следы белка, эритроцитурия.
- Выявление инфекционных агентов. Изоляция риккетсий в культуре клеток – трудоемкий, длительный и дорогостоящий процесс. Наиболее информативным методом обнаружения возбудителей служит мультиплексная ПЦР, проводимая с мазками-отпечатками первичного аффекта, биоптатами кожи. Серологические реакции (ИФА) необходимо повторять с интервалами не менее 10-14 дней для фиксации роста титра антител.
- Инструментальные методики. С целью дифференциального диагноза пациентам выполняется рентгенография ОГК. По показаниям рекомендуется ультразвуковое исследование брюшной полости, почек, мягких тканей, лимфатических узлов. Для исключения токсического поражения миокарда назначается ЭКГ, при неврологических нарушениях целесообразна МРТ, КТ с контрастированием.
Дифференциальный диагноз проводится с сыпным тифом, характеризующимся тяжелым течением, наличием розеолезно-петехиальной сыпи и неврологическими поражениями; ветряной оспой с истинным полиморфизмом высыпаний, энантемой и феноменом подсыпания; инфекционным мононуклеозом, для которого типичны выраженная лимфаденопатия, тонзиллит и гепатоспленомегалия. Отличиями менингококковой инфекции считаются истинная геморрагическая сыпь, начинающаяся с нижних конечностей, выраженная интоксикация, симптомы вовлечения ЦНС.
Признаками кори являются высыпания, начинающиеся с лица и верхней половины тела, конъюнктивит, поражения слизистых; иксодовый клещевой боррелиоз протекает с мигрирующей эритемой, поражением печени, опорно-двигательного аппарата. Системная красная волчанка отличается эритематозным фотодерматитом, телеангиоэктазиями, синдромом Шегрена, симметричным поражением крупных суставов. Тромбоцитопеническая пурпура возникает без повышения температуры тела, типичные проявления – спонтанные полиморфные кровоизлияния в кожу и слизистые, кровотечения.
Лечение везикулезного риккетсиоза
Пациенты с подозрением на данную патологию подлежат госпитализации только в случае тяжелого течения либо при необходимости дифференциальной диагностики. Постельный режим назначается до нормализации температуры тела и в течение 2-3 суток стойкого безлихорадочного периода. Специальная диета не разработана, рекомендуется отказаться от приема потенциальных пищевых аллергенов, никотина и алкоголя, в связи с возможными побочными эффектами применяемых антибиотиков – от трудноперевариваемой еды. Водная нагрузка увеличивается при отсутствии противопоказаний.
Консервативная терапия
Препаратами выбора для лечения везикулезного риккетсиоза являются антибиотики. Наибольшая чувствительность возбудителя отмечена к доксициклину, хлорамфениколу, тетрациклину, макролидам. Применение пенициллинов, ванкомицина, аминогликозидов требует высокодозовых введений. Обязательно назначают ангиопротекторы и противовоспалительные средства, проводят пероральную и внутривенную дезинтоксикацию. Применять аспирин и аналоги следует с осторожностью. Симптоматическое лечение подбирается с учетом клинической необходимости у конкретного пациента.
Прогноз и профилактика
Прогноз благоприятный, характерно самоограничение болезни со спонтанным выздоровлением. В случае осложненного течения, тяжелых преморбидных состояний летальность достигает 2,8%. Продолжительность везикулезного риккетсиоза обычно не превышает 7-10 дней. Специфическая профилактика (вакцина) не разработана. К неспецифическим мерам защиты относятся плановая дератизация, применение акарицидной обработки, противоклещевых спреев, одежды с длинными рукавами и штанинами, перчаток при нахождении в природно-очаговых зонах обитания гамазовых клещей.
3. Involvement of TLR2 and TLR4 in cell responses to Rickettsia akari/ Marco A. Quevedo-Diaz, Chang Song,Yanbao Xiong// J Leukoc Biol. - 2010 - №4.
Марсельская лихорадка – острое инфекционное заболевание, вызываемое внутриклеточными бактериями риккетсиями. Диагностическая триада включает наличие первичного аффекта, регионарного лимфаденита, кожной сыпи. Также наблюдается лихорадка, слабость, миалгия, умеренная головная боль, артралгия, гиперемия лица, реже – гепатоспленомегалия. Диагностика базируется на обнаружении антител к возбудителю и самой риккетсии в кожном биоптате, крови. Лечение включает этиотропную (антибактериальную) терапию и симптоматические средства: дезинтоксикационные, жаропонижающие, ангиопротекторы.
МКБ-10
Общие сведения
Марсельская лихорадка (прыщевидная лихорадка, собачья болезнь, инфекционная экзантема Средиземного моря) представляет собой болезнь с трансмиссивным путем передачи. Впервые инфекция была описана французскими врачами Конором и Брюшем в 1910 году в Тунисе. В 20-е годы ХХ века исследовалась в Марселе французскими учеными Ольмерами, что отразилось на названии нозологии. Распространена в странах побережья Средиземного, Каспийского, Черного морей. Половозрастные особенности отсутствуют. Обычно диагностируется с мая по октябрь, на юге может выявляться круглогодично. Группами риска являются собаководы, дети, ветеринары, жители сельских районов.

Причины
Возбудителем инфекции является бактерия риккетсия (Rickettsiaconori). Источником инфекции становятся собаки, ежи, шакалы, грызуны и некоторые другие млекопитающие. Переносчики инфекции – клещи, чаще всего собачьи, среди которых реализуется длительное сохранение заразности (более года) и трансовариальная передача риккетсий. Сезонное увеличение количества случаев болезни связано с выплодом и активностью переносчиков, при этом важную роль играют как молодые особи, так и перезимовавшие взрослые клещи. Самки откладывают миллионы яиц, очень часто – рядом с местами обитания животных, особенно домашних (конуры для псов).
Собачьи или европейские лесные клещи обитают на территории бывшего СССР, Азии, Европы и Северной Африки. Путь передачи человеку – через присасывание, при растирании клеща голыми руками, раздавливании переносчика вблизи слизистых оболочек рта, носа, глаз. Факторами риска развития тяжелых форм болезни, составляющих до 6% от общего числа случаев, являются сахарный диабет, хронический алкоголизм, дефицит глюкозо-6-фосфатдегидрогеназы, сердечно-сосудистая патология, терминальная почечная недостаточность.
Патогенез
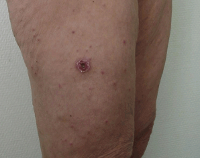
Присасывание переносчика обеспечивает попадание возбудителя в толщу дермы пациента. На месте внедрения развивается первичный аффект: воспаление, отек, язвенное поражение кожи. Затем инфекционные агенты проникают в лимфатические сосуды, регионарные узлы с развитием воспалительных изменений. Из лимфатической системы риккетсии попадают в системный кровоток. Бактерии обитают внутриклеточно, обладают тропностью к эндотелию, в клетках которого размножаются, что провоцирует тромбоэндоваскулит мелких сосудов и образование специфических гранулем.
Диссеминированное поражение сосудов приводит к образованию лимфогистиоцитарных инфильтратов в ЦНС, легких, почках, щитовидной железе, коре надпочечников и снижению функций этих органов, что усугубляет коагулопатию и стимулирует тромбообразование. Токсины, выделяемые бактериями, способствуют возникновению интоксикационных, аллергических реакций, общей сенсибилизации организма, транзиторному снижению уровня CD4 + -лимфоцитов. Возбудители марсельской лихорадки вызывают значительное увеличение числа молекул моноцитарного хемоаттрактантного белка, фактора Виллебранда, продуктов деградации фибрина, интерлейкина-8, индуцируют активацию toll-подобных рецепторов адгезии эндотелия.
Симптомы марсельской лихорадки
Болезнь начинается внезапно на фоне полного здоровья с повышения температуры тела до 38,5° C и выше, озноба, умеренной головной боли, бессонницы, выраженной слабости, болей в мышцах и суставах, реже рвоты. Могут наблюдаться запоры и снижение диуреза. Лицо становится одутловатым, покрасневшим, слизистые оболочки зева и глаз гиперемированы. На 2-4 сутки заболевания на груди и животе появляется пятнисто-папулезная, везикулезная сыпь, которая распространяется на конечности, ладони, подошвы, шею, лицо. Высыпания оставляют после себя пигментацию, сохраняющуюся до 3-х месяцев. Настораживающими симптомами считаются обильные геморрагии на коже и слизистых оболочках, кровотечения, кровохарканье, резкое снижение диуреза.
Осложнения
Несвоевременное обращение к врачу, пожилой возраст и отягощенный преморбидный фон – ишемическая болезнь сердца, лимфогранулематоз, другие хронические соматические патологии, ожирение, злоупотребление табаком и алкоголем – способствуют развитию осложнений. Самыми частыми негативными последствиями являются тромбофлебиты, ларинготрахеиты, бронхиты, пневмонии, плевропневмонии, тромбоэмболии. Реже встречаются менингоэнцефалиты, делирий, тифозный статус, инсульты, синкопальные состояния, анасарка, синдром Гийена-Барре, потеря слуха из-за поражения слухового нерва, рабдомиолиз, острая почечная недостаточность, эндокардиты, перикардиты, аритмия, фибрилляция предсердий.
Диагностика
Обязательными считаются консультации инфекциониста, дерматовенеролога. Необходимо уточнение факта присасывания клеща, наличия домашних питомцев (собак), пребывания в лесостепных зонах, средиземноморских странах, парках, на туристических маршрутах. Объективными, лабораторными и инструментальными критериями марсельской лихорадки являю тся:
- Внешний осмотр. При физикальном исследовании обнаруживается инфильтрат с черной корочкой либо язвой в центре, увеличение, болезненность регионарных лимфатических узлов, гиперемия лица, зева, инъекция сосудов конъюнктивы, макулопапулезная, везикулезная, редко геморрагическая сыпь на теле, более яркая на нижних конечностях, склонность к брадикардии и артериальной гипотензии, гепатоспленомегалия.
- Лабораторные исследования. В общем анализе крови наблюдается лейкопения, лимфоцитоз, тромбоцитопения, ускорение СОЭ, реже – анемия. При биохимическом исследовании крови выявляется увеличение активности АЛТ, КФК, ЛДГ, АСТ, гипонатриемия. Перспективным методом для прогнозирования тяжести и исхода болезни считается определение уровня растворимых фракций селектинов как маркеров поражения эндотелия. В общеклиническом анализе мочи обнаруживается незначительная альбуминурия, микрогематурия.
- Выявление инфекционных агентов. ПЦР-исследование может применяться с первых дней заболевания, проводится с кровью, биоптатами, взятыми из первичного аффекта либо участка кожи с сыпью. Серологические методы используются для ретроспективной диагностики, наиболее информативным является ИФА – значительный рост титра антител возникает с 5-10 дня болезни и становится диагностически значимым к 45 суткам.
- Лучевые методы. Рентгенография органов грудной клетки необходима для проведения дифференцировки с другими заболеваниями, верификации вторичной пневмонии. УЗИ лимфоузлов подтверждает увеличение размеров, гипоэхогенность, однородность структуры. УЗИ брюшной полости в 50% случаев определяет гепатомегалию, в 30% – увеличение селезенки. ЭКГ может быть в пределах нормы, но чаще выявляется брадикардия.
Дифференциальную диагностику осуществляют с менингококковой инфекцией, ветряной оспой, сибирской язвой, туляремией, корью, болезнью кошачьей царапины, брюшным, крысиным, сыпным тифом, пятнистой лихорадкой Скалистых гор, краснухой, ГЛПС, геморрагическими лихорадками, трихинеллезом, североазиатским клещевым риккетсиозом, паратифами А, В, сепсисом, иксодовым клещевым боррелиозом, сифилисом, тромбоцитопенической пурпурой, синдромом Вискотта-Олдрича, аллергическими реакциями.
Лечение марсельской лихорадки
Пациенты с подозрением на данную инфекцию неконтагиозны, но должны госпитализироваться по эпидемиологическим и клиническим показаниям. Вводится постельный режим до устойчивого снижения температуры тела в течение 5-6 дней. Диета включает легкоусвояемые питательные блюда комнатной температуры, исключает алкоголь, приправы, жареную пищу. При отсутствии пищевой аллергии рекомендуется вводить в рацион продукты, богатые витамином С (киви, цитрусовые).
Этиотропными препаратами, применяемыми в терапии марсельской лихорадки, считаются антибиотики (тетрациклин, доксициклин, азитромицин, кларитромицин). Также используются дезинтоксикационные средства (ацесоль, сукцинатсодержащие, глюкозо-солевые растворы), ангиопротекторы (рутозид), жаропонижающие (целекоксиб). Необходимо исключить аспирин-содержащие медикаменты. Для уменьшения выраженности геморрагического синдрома назначаются препараты кальция, аминокапроновая, транексамовая кислота.
Прогноз и профилактика
Своевременное обращение в медицинское учреждение и течение патологии в легкой либо среднетяжелой форме позволяют прогнозировать благоприятный исход. Смерть больных регистрируется в 2-6% случаев, обычно – среди пациентов пожилого возраста с вторичными бактериальными пневмониями и декомпенсацией хронических заболеваний. Специфическая профилактика (вакцина) пока не разработана. К неспецифическим мерам относят рекомендации по недопущению контактов с бездомными животными, отлову бродячих собак, использованию спреев, защитной одежды, репеллентов против клещей, проведению обработки мест массового пребывания людей инсектицидами в начале сезона.
Читайте также:

