Клиника диагностика лечение красного плоского лишая
Обновлено: 18.04.2024
Аногенитальные формы красного плоского лишая
Красный плоский лишай (КПЛ) — хроническое воспалительное дерматологическое заболевание, характеризующееся разнообразием клинических форм. КПЛ может локализоваться как на гладкой коже, так и на слизистых оболочках полости рта и гениталий. В последние годы наблюдается увеличение заболеваемости красным плоским лишаем с локализацией на половых органах, причиняющей значительные страдания больным и существенно ухудшающей качество жизни. У мужчин генитальный КПЛ часто протекает в классической форме в виде блестящих розовых плоских папул на головке полового члена и венечной борозде. У женщин заболевание чаще протекает с эрозивными и язвенными поражениями и нередко приводит к формированию рубцов и нарушению сексуальной жизни. Лечение КПЛ — сложная задача. Топические кортикостероиды остаются препаратами первой линии для лечения данного заболевания, однако при генитальной локализации КПЛ нередко требуется комбинированная терапия с применением антибиотиков и антимикотиков, а также средств, способствующих заживлению эрозивно-язвенных элементов и восстановлению барьерных свойств кожи. Этой задаче соответствует топическое четырехкомпонентное лекарственное средство, в состав которого входят мометазон, эконазол, гентамицин и декспантенол, что позволяет реализовывать терапевтические эффекты топического кортикостероида, антибиотика, антимикотика, а также стимулировать заживление эрозий и восстанавливать утраченную барьерную функцию.
Красный плоский лишай (КПЛ) — это хроническое воспалительное неинфекционное заболевание кожи, которым в мире страдают 0,5—1% населения. Симптомы КПЛ обычно представлены на коже полигональными плоскими папулами и бляшками красно-фиолетового цвета, а также зудом. При этом существует большое многообразие клинических форм данного заболевания, таких как КПЛ слизистой оболочки полости рта, ногтевых пластин, линейная, кольцевая, атрофическая, гипертрофическая, инверсная, эруптивная, буллезная, язвенная, пигментная, ладонно-подошвенная, генитальная, буллезная формы, а также актинический КПЛ.
Поражение половых органов при КПЛ считают относительно редким явлением. Однако в последние годы все чаще наблюдают дерматоз этой локализации, особенно у женщин европеоидной расы в перименопаузальном периоде. Нередко данная форма заболевания сочетается с поражением слизистой оболочки полости рта. Так, около 1% населения земного шара страдает КПЛ полости рта, при этом 20—25% женщин и 3,7% мужчин с данной локализацией высыпаний имеют проявления заболевания и на половых органах [1, 2].
Характер высыпаний КПЛ на половых органах отличается широким морфологическим разнообразием: папулезными высыпаниями, эрозиями и язвами, часто сопровождаются зудом, болезненностью; разрешаются с образованием деформирующих рубцов.
Следует отметить, что заболеваемость генитальной формой КПЛ, вероятно, недооценена. У пациентов не всегда осматривают аногенитальную область, и высыпания КПЛ на половых органах могут быть скудными и бессимптомными. Последнее определяет отсутствие жалоб со стороны больных.
Вариабельность клинических проявлений генитального КПЛ нередко становится причиной ошибочного диагноза. У одного и того же больного могут присутствовать различные морфологические элементы, что существенно затрудняет диагностику.
Согласно классическим представлениям о КПЛ, на слизистых оболочках половых органов появляются тонкие белесые кружевные пятна и папулы, иногда в виде листьев папоротника, которые могут формироваться как на эритематозном, так и на неизмененном фоне. Это так называемая ретикулярная форма заболевания. Такие высыпания обычно не сопровождаются зудом и локализуются у женщин на слизистой оболочке вульвы и влагалища, у мужчин — на головке полового члена, в венечной борозде, на внутреннем листке крайней плоти.
При эрозивно-язвенной форме КПЛ на половых органах высыпания часто локализуются на довольно обширных участках слизистой оболочки (у женщин) и сопровождаются эрозиями и мелкими язвами, а также белесоватыми бляшками и папулами на выраженном эритематозном фоне. Такая форма заболевания обычно сопровождается интенсивной болью, жжением.
Бляшечная форма КПЛ с локализацией на половых органах проявляется в виде отечных папул, покрытых белесоватым налетом.
Атрофическая форма КПЛ на слизистой оболочке гениталий характеризуется возникновением слегка западающих белесых пятен.
Высыпания при КПЛ на половых органах могут располагаться не только на слизистых оболочках, но и на гладкой коже полового члена, волосистой части мошонки, больших половых губ, в промежности, на лобке, а также распространяться на внутреннюю поверхность верхней трети бедер. В этом случае проявления заболевания имеют признаки классической формы КПЛ и в большей степени зависят от места локализации и тяжести течения дерматоза. Типичные симптомы КПЛ на коже — красно-фиолетовые полигональные папулы и бляшки, имеющие сухую блестящую поверхность, на которой визуализируется нитевидная сеточка, известная как сетка Уикхема (Wickham), — патогномоничный симптом классической формы заболевания. Эта сетчатость обусловлена неравномерным гранулезом. На поверхности кожных элементов четко обрисовываются беловато-опалового цвета точки, которые пересекаются в линии сетки.
Эрозивная форма КПЛ наиболее распространена на влажной слизистой оболочке вульвы и влагалища. На головке полового члена эта форма заболевания встречается значительно реже.
Характерной особенностью КПЛ, в том числе генитальной локализации, является хроническое течение с периодами обострений и ремиссий. При обострении больные предъявляют жалобы на раздражение в области наружных половых органов, зуд, жжение, болезненность, диспареунию. При поражении слизистой оболочки влагалища эти симптомы могут сопровождаться выделениями, часто гнойными. При осмотре на слизистой оболочке вульвы и влагалища обнаруживают участки воспаления, гиперемию, эрозии, которые при эпителизации покрываются серовато-белым налетом.
Высыпания при КПЛ на вульве, особенно при эрозивной форме, обычно ассоциируется с вагинитом. Белесый налет на стенках влагалища при КПЛ наблюдают редко. При осмотре стенки влагалища эритематизированы, иногда с единичными эрозиями, что приводит к развитию кровотечения во время полового акта или гинекологического обследования. При микроскопии влагалищного мазка визуализируют незрелые парабазальные и базальные эпителиальные клетки, мелкие, сплющенные, кубовидные, с относительно большим ядром, а также скопления лейкоцитов. Лактобациллы, как правило, отсутствуют, вагинальный рН относительно высокий, не менее 5—6.
Развитие выраженного вульвовагинита у больных генитальной формой КПЛ может приводить к возникновению рубцовых изменений, синехий, инвалидизирующих женщину. Кроме того, развитие эрозивного КПЛ на наружных половых органах у лиц обоего пола в настоящее время расценивают как фактор риска плоскоклеточного рака соответствующей локализации [3, 4].
Дифференциальная диагностика КПЛ генитальной локализации часто вызывает определенные трудности в связи с тем, что данное заболевание иногда бывает почти неотличимо от другой патологии кожи и слизистых половых органов. Папулы КПЛ могут быть похожи на остроконечные кондиломы, когда они возникают на головке полового члена; на псориатические папулы и бляшки, интраэпителиальную неоплазию (например, болезнь Боуэна, плоскоклеточную карциному in situ, а также кандидоз).
Белесые очаги КПЛ также часто принимают за склероатрофический лихен, особенно, когда эритема мало заметна, например у больных с выраженной пигментацией. Однако в отличие от КПЛ, при склероатрофическом лихене никогда не поражается слизистая оболочка влагалища. Тем не менее дифференциальный диагноз между этими двумя дерматозами может быть клинически невыполним и гистологически сложен. Кроме того, склероатрофический лихен и КПЛ могут протекать сочетанно, и в последние годы такая ассоциация наблюдается все чаще.
Высыпания при КПЛ с локализацией на слизистой оболочке половых органов могут быть похожи на аналогичные проявления рубцующегося пемфигоида и вульгарной пузырчатки. Постановке правильного диагноза может помочь экстрагенитальное обнаружение пузырей и эрозий у больных с пузырными дерматозами, а также микроскопия мазков-отпечатков.
Многоформная экссудативная эритема (МЭЭ) также по клинической картине может быть сходна с генитальными проявлениями КПЛ. Тщательный сбор анамнеза, оценка общего состояния больного и экстрагенитальные высыпания при МЭЭ могут помочь в постановке правильного диагноза.
Таким образом, практически любое поражением кожи и слизистых оболочек гениталий необходимо дифференцировать с КПЛ и осуществлять тщательный дополнительный осмотр слизистой оболочки полости рта, а также кожных покровов с целью обнаружения типичных для КПЛ морфологических элементов. В сложных случаях для постановки диагноза проводят диагностическую биопсию, которая является весьма информативной.
С учетом физиологических особенностей аногенитальной области на фоне повреждения целостности кожного покрова (особенно при возникновении эрозивных и язвенных элементов) терапия КПЛ с локализацией на половых органах является непростой задачей. Эрозивно-язвенные высыпания КПЛ в аногенитальной области предрасполагают к присоединению вторичной инфекции, как бактериальной, так и микотической, что создает дополнительные трудности в диагностике заболевания, усугубляет его течение, затрудняет лечение.
Перед началом терапии пациенты должны быть проинформированы, что эрозивный КПЛ является заболеванием, трудно поддающимся терапии. Адекватное лечение часто подбирают методом проб и ошибок, оно может быть длительным, и главной его целью является контроль над заболеванием.
Важным аспектом терапии также является эмоциональная поддержка больного, поскольку даже папулезный КПЛ в генитальной области, который не сопровождается зудом и болью, может вызывать тревогу, чувство неловкости или стыда у пациента. Эрозивный КПЛ часто протекает с выраженным болевым синдромом, что затрудняет не только сексуальную активность, физические упражнения, но и выполнение повседневных дел, возможность носить обычную одежду.
Неспецифические методы терапии генитального КПЛ направлены в первую очередь на уменьшение дискомфорта в области половых органов. При выраженной болезненности кратковременное облегчение могут приносить прохладные компрессы с чистой водой либо с неспиртовыми антисептиками. Применение топических анестетиков, покрытие эрозий вазелином, цинковой пастой перед мочеиспусканием или мытьем может уменьшить жжение и болезненность.
Для предотвращения влагалищных синехий женщинам, которые не ведут активную половую жизнь, рекомендуется ежедневное введение во влагалище расширителей. Мужчины с необрезанной крайней плотью должны быть предупреждены о возможности развития у них фимоза, поэтому им крайне важно обеспечить ежедневное и регулярное оттягивание крайней плоти с полным обнажением головки полового члена.
Лекарственными средствами первой линии для лечения генитальной формы КПЛ являются топические глюкокортикостероиды (ГКС). При отсутствии эрозий, но при наличии папул и зуда рекомендуются аппликации 0,1% валерата бетаметазона или триамцинолона 1 раз в день. Эрозивные формы заболевания требуют более мощных топических ГКС (0,05% флуоцинонид или 0,05% клобетазола пропионат). Аппликации этих лекарственных средств проводятся также 1 раз в день.
В настоящее время не существует топических ГКС, которые официально были бы рекомендованы для введения во влагалище. Поэтому для лечения эрозивных поражений стенок влагалища у больных КПЛ рекомендуют суппозитории с гидрокортизона ацетатом, одобренные для введения per rectum, либо топические ГКС в виде мазей.
Применение ГКС в области гениталий, а также особенности анатомии и физиологии этой области на фоне эрозивных изменений слизистой создают условия для присоединения вторичной инфекции. Наиболее часто течение генитального КПЛ осложняется развитием урогенитального кандидоза. Также возможно присоединение бактериальной инфекции. В таких случаях целесообразно применять системные противогрибковые или антибактериальные лекарственные средства. Тем не менее использование топических форм лекарственных препаратов остается в приоритете. Местные азольные противогрибковые средства в ряде случаев оказывают раздражающее действие на слизистую оболочку, и их использование может усугубить локальный дискомфорт у больных.
В связи с вышесказанным применение комбинированных топических кортикостероидов наиболее оптимально для лечения генитального КПЛ. Одним из таких лекарственных средств является Тетрадерм — уникальный препарат, представляющий собой комбинацию мометазона, эконазола, гентамицина и декспантенола. Мометазон относится к классу сильных топических ГКС с высоким профилем безопасности (согласно Европейской классификации Miller and Munro). Эконазол является современным высокоэффективным противогрибковым препаратом с бактерицидным эффектом, в основе действия которого лежит подавление синтеза эргостерола, регулирующего проницаемость клеточной стенки микроорганизмов. Гентамицин — антибиотик широкого спектра действия. Декспантенол, который является провитамином В5, обладает противовоспалительным и ранозаживляющим действием за счет стимуляции экспрессии генов ИЛ-6, ИЛ-8 и антиоксидантов, стимуляции пролиферации и миграции фибробластов в очаг повреждения дермы, а также коллагенообразования. Кроме того, декспантенол способствует снижению чрескожной потери влаги, что уменьшает воспаление и увлажняет кожу. Указанные свойства декспантенола обосновывают его применение в качестве средства для ускорения эпителизации. Декспантенол используется в гинекологии, в частности для лечения эрозии шейки матки, а также для лечения воспалительных заболеваний полости рта, носа, гортани, дыхательных путей (в том числе после тонзиллэктомии), слизистой оболочки желудка, органов мочевыделительной системы.
Таким образом, Тетрадерм является комбинированным топическим лекарственным средством, которое оптимально подходит для местного лечения генитальной формы КПЛ.
Кроме топических ГКС для лечения КПЛ используют циклоспорин для наружного применения. Эффективность этого препарата продемонстрирована при лечении поражений слизистой оболочки полости рта у больных КПЛ [6]. В одном из исследований было продемонстрировано значительное уменьшение эрозий через 1 и 3 мес местной терапии циклоспорином [7]. Это иммуносупрессивное средство назначают в тех случая, когда другие препараты для наружной терапии оказываются неэффективными. При эрозивном вульвовагините у больных с КПЛ 1 мл раствора для инъекций циклоспорина (содержит 100 мг) наносят на вульву или вводят во влагалище 4 раза в сутки ежедневно до разрешения высыпаний. Однако влагалищное введение циклоспорина ограниченно в связи с его местным раздражающим действием [7].
Средством для топической терапии КПЛ с локализацией на слизистых оболочках как половых органов, так и полости рта является мазь токролимус, которую применяют при поражении вульвы 2 раза в день, но ее использование, так же как и при лечении циклоспорином, ограничено развитием местного раздражения [8]. Топическое применение такролимуса при поражении влагалища не рекомендовано в связи с высокой степенью проникновения препарата в системный кровоток через слизистую оболочку.
Системная терапия КПЛ показана только после неудачи местной терапии. Единственной группой средств с системным действием, эффективных при лечении эрозивных форм КПЛ, являются ГКС для введения внутрь. В ряде случаев (например, при тяжелом течении КПЛ) системное введение ГКС применяют в стартовой терапии. Преднизолон в суточной дозе 40—60 мг применяют в течение 2—4 нед до разрешения симптомов заболевания. После улучшения состояния больного для дальнейшего лечения используют топические ГКС.
В качестве альтернативного метода системной терапии при торпидном течении генитального КПЛ используют гидроксихлорохин в дозе 200 мг 2 раза в день [9]. Также при КПЛ применяют системные ретиноиды, например изотретиноин в дозе 1 мг/кг или ацетретин в дозе 25 мг 1 или 2 раза в день, а также циклоспорин для перорального применения, азатиоприн, метотрексат в дозе 10—20 мг 1 раз в неделю и дапсон [10—14].
Кроме того, для устранения деформирующих рубцов и синехий, развивающихся при тяжелом течении генитального КПЛ в отсутствие адекватной медикаментозной терапии, применяют хирургические методы лечения с целью восстановления половой функции.
Таким образом, КПЛ с поражением половых органов, особенно при его эрозивной форме, является болезненным, сопровождающимся рубцовой деформацией, а следовательно, сексуально инвалидизирующим заболеванием. Прогноз КПЛ благоприятен, но непредсказуем. Тем не менее адекватная терапия с применением топических ГКС в качестве препаратов первой линии в подавляющем большинстве случаев позволяет улучшить течение заболевания. Комбинированные топические ГКС — оптимальные лекарственные средства для лечения и профилактики осложнений генитальной формы КПЛ.
Автор заявляет об отсутствии конфликта интересов.
The author declare no conflict of interest.
Сведения об авторах
КАК ЦИТИРОВАТЬ:
Автор, ответственный за переписку: Дворянкова Е.В. —
e-mail: Info@ctppcp.su
Красный плоский лишай полости рта – хронический стоматодерматоз, сопровождающийся появлением элементов в виде узелков, папул, бляшек, эрозий, пузырей и воспалительно-дистрофическими поражениями слизистой оболочки ротовой полости. Для диагностики, в т. ч. дифференциальной, необходим тщательный осмотр, сбор анамнеза, проведение лабораторных и инструментальных исследований: биопсии с морфоцитологическим анализом материала, иммунофлюоресценции, люминесцентной диагностики, определения микротоков, биохимического исследования крови и аллергологических проб. Лечение подбирается индивидуально и включает в себя комплекс из медикаментов местного и общего воздействия.
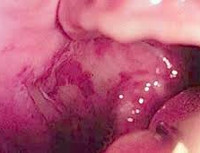
Общие сведения
Красный плоский лишай (КПЛ) полости рта - патология слизистой оболочки, для которой характерно формирование различных элементов с нарушением трофических процессов в пораженных тканях. Данное заболевание можно отнести к наиболее распространенным дерматозам полости рта, его изолированные признаки встречаются примерно у 2% населения, однако среди больных кожной формой КПЛ оральные проявления развиваются у 50-75%. Пациентами, как правило, являются женщины в возрасте 30-50 лет, значительно реже патология встречается у пожилых людей и детей. Патологические очаги располагаются в задних отделах щек и позадимолярной области, на деснах, языке, губах, слизистой оболочке твердого неба. Красный плоский лишай полости рта – незаразная патология, ее возникновение связано с индивидуальной предрасположенностью конкретного индивида.

Причины красного плоского лишая полости рта
На сегодняшний день в стоматологии не сложилось общепризнанной теории, и наиболее прогрессивным взглядом на механизм возникновения заболевания считается иммунно-аллергическая гипотеза, рассматривающая его как многофакторную патологию, в основе которой - нарушение процессов иммунной регуляции. Под воздействием экзогенных и эндогенных факторов изменяется клеточный иммунитет. Так, большая часть Т-клеток воспалительного инфильтрата относится к группе CD8 +, а активация Т-клеток напрямую связана с повышением уровня Th1 цитокинов и молекул межклеточной адгезии в клетках Лангерганса и макрофагах. Как следствие, возникает интенсивный воспалительный ответ. Еще одним механизмом этиопатогенеза красного плоского лишая полости рта выступает дегрануляция тучных клеток и активация матричных металлопротеиназ. По мнению некоторых ученых, хронический характер заболевания также связан с недостаточностью иммуносупрессивных механизмов.
Существуют также данные о токсико-аллергической природе заболевания. Так, лихеноидная реакция полости рта описана у пациентов, чья деятельность связана с проявкой цветной кинопленки, контактирующих с парафенилдиамином и имеющих в анамнезе данные о длительном приеме тетрациклина и препаратов золота.
Симптомы красного плоского лишая полости рта
В отечественной классификации принято различать шесть форм КПЛ: типичную, экссудативно-гиперемическую, гиперкератотическую, эрозивно-язвенную, буллезную и атипичную. Каждая имеет свои особенности течения, но при любых вариантах заболевания происходит образование патологических очагов или дефектов слизистой оболочки полости рта. Во многих случаях пациенты не высказывают каких-либо жалоб, но для некоторых форм характерны боль и жжение во рту, усиливающиеся в процессе приема пищи.
У 45% пациентов диагностируется типичная форма. При осмотре выявляют мелкие (диаметром до 2 мм ) серовато-белые узелки полигональной формы, при слиянии образующие рисунок кружев. При экссудативно-гиперемическом варианте папулы серого цвета определяются на фоне отечной и гиперемированной слизистой оболочки. Данная форма красного плоского лишая полости рта характерна для 25% пациентов. Для гиперкератотической формы свойственно наличие серых бляшек, имеющих тенденцию к постепенному огрубению и возвышению над окружающими тканями. Некоторые пациенты при этом отмечают чувство сухости и шероховатости во рту.
Наиболее тяжелой формой, диагностируемой у 23% пациентов, считается эрозивно-язвенная. Ее характеризует выраженное воспаление и формирование на слизистой оболочке эрозий и язв разнообразной формы. Их поверхность покрывает фибринозный налет, при его удалении патологические элементы начинают кровоточить. При данной форме КПЛ пациенты обычно предъявляют жалобы на сильные боли и чувство жжения.
Буллезная форма диагностируется лишь у 3% пациентов и сопровождается образованием плотных пузырей диаметром до 1,5 см с геморрагическим экссудатом. Максимум через двое суток пузыри вскрываются, оставляя после себя эрозии неправильной формы, покрытые фибринозной пленкой. При буллезной форме дно эрозий быстро эпителизируется. Атипичная форма КПЛ встречается в 4% случаев, элементы локализуются преимущественно на верхней губе и деснах. При осмотре нередко можно выявить расширение устьев слюнных желез.
Важно отметить, что у одного больного одновременно могут наблюдаться признаки нескольких форм заболевания или трансформация одного вида в другой. Болезнь имеет хроническое течение с наличием периодов обострения. При красном плоском лишае полости рта существует вероятность малигнизации патологических элементов. Озлокачествление встречается всего у 1% пациентов, обычно у лиц пожилого возраста, имеющих длительный анамнез эрозивно-язвенной формы КПЛ. В этом случае отмечается уплотнение инфильтрата в основании патологического элемента и усиление процессов кератинизации.
Диагностика красного плоского лишая полости рта
Для полноценной диагностики необходимо собрать подробный анамнез, включающий данные о генетической предрасположенности, перенесенных и сопутствующих патологиях, наличии провоцирующих факторов, аллергологической и иммунологической отягощенности и этапности развития симптоматики. Врачу-стоматологу следует помнить о возможности поражения кожных покровов и уточнить этот момент у пациента. Необходимо оценить состояние ортопедических конструкций, особенно если речь идет о металлических протезах. В таких случаях определяется электрохимический состав слюны и наличие микротоков. При необходимости пациента направляют на консультацию к дерматологу, неврологу, гастроэнтерологу, эндокринологу, аллергологу-иммунологу и т. д. Может потребоваться биохимический анализ крови, оценка иммунного статуса и аллергологические пробы для выявления сенсибилизации к медикаментам, химическим и стоматологическим материалам.
Но главным инструментом диагностики красного плоского лишая полости рта является биопсия с дальнейшим гистологическим исследованием полученного материала. К достоверным признакам заболевания относится умеренно выраженная гиперплазия эпителия, признаки гипер- и паракератоза, гранулеза. При этом в базальном слое отмечается незначительная вакуолизация, которая при затяжном течении приобретает характер выраженной дегенерации. В субэпителиальных слоях обнаруживается лимфоидный инфильтрат. При подозрении на малигнизацию необходимо провести цитологическое исследование полученного образца на наличие атипичных клеток. Важную роль в диагностике играет прямая иммунофлюоресценция, при которой в субэпителиальных слоях отмечается скопление IgM (реже IgA и С3). Для подтверждения диагноза мазки-отпечатки с поверхности папул рассматривают в лучах лампы Вуда, где патологические элементы дают желтовато-оранжевое свечение.
Дифдиагностика основывается на сравнительной морфологии патологических элементов. Красный плоский лишай полости рта следует отличать от кандидоза, дискоидной красной волчанки, вторичного сифилиса, лейкоплакии и ранних стадий плоскоклеточного рака. Для форм, сопровождающихся наличием эрозий, проводят дифференциальную диагностику с афтозными поражениями, пемфигоидом, вульгарной пузырчаткой, многоформной эритемой, токсико-аллергическими реакциями и острыми формами СКВ.
Лечение красного плоского лишая полости рта
Подбор медикаментов производят, исходя из причины, остроты процесса и сопутствующих патологий. При бессимптомном течении и единичных папулезных элементах порой даже не требуется какого-либо медикаментозного вмешательства. Эрозивные и язвенные поражения, напротив, нуждаются в своевременной терапии, в противном случае велик риск ухудшения состояния пациента и присоединения инфекции. Для купирования воспалительного процесса используются топические кортикостероиды. Пероральные формы применяют только в крайне тяжелых случаях. При первых признаках улучшения дозировку препарата необходимо снизить и в дальнейшем произвести отмену во избежание побочных эффектов. Помимо топических стероидов, местное лечение заболевания включает в себя обезболивание (раствор анестезина или пиромекаина) и ускорение регенерации (метилурацил, витамин Е в масле). Для профилактики кандидоза на фоне применения стероидных гормонов рекомендуется прием противогрибковых средств перорально (флуконазол, Нистатин) или в виде мазей (Гризеофульвин, Кетоконазол). В ряде случаев с целью местной иммуносупрессии могут назначаться топические ингибиторы кальциневрина (Такролимус, Пимекролимус). Для ускорения регенерации тканей рекомендуется прием поливитаминов.
Всем пациентам с нервными расстройствами необходима седативная терапия (настойка валерианы и пустырника, Феназепам, Сибазон). Пациентам с отягощенным аллергологическим анамнезом требуется гипосенсибилизирующая терапия (Кларитин, Зиртек, Эриус). Если заболевание сопровождается иммунодефицитом, назначают иммуномодулирующую терапию (Ликопид, Миелопид, Интерферон). Для улучшения активности ферментов и ускорения синтеза нуклеиновых кислот используются противомалярийные препараты (Делагил, Резохин).
Также эффективны физиотерапевтические методы (электро- и фонофорез), а некоторым пациентам с длительно незаживающими эрозиями при вероятности малигнизации рекомендуется хирургическое вмешательство. Кроме того, всем без исключения пациентам необходимо провести полноценную санацию полости рта и устранить все раздражающие факторы (острые края зубов, нависающие пломбы, травмирующие ортопедические конструкции) и очаги хронического воспаления (кариес, пульпит, пародонтит). Необходимо отказаться от курения, спиртного, горячей и острой пищи и придерживаться щадящей диеты. Важно не допускать нервного перенапряжения и по возможности избегать стрессов.
Прогноз и профилактика красного плоского лишая полости рта
Своевременная постановка диагноза и выявление причин позволяют подобрать патогенетическую терапию и провести успешное лечение. В таком случае прогноз заболевания благоприятный. Но поскольку красный плоский лишай полости рта относится к хроническим дерматозам, пациент должен находиться на диспансерном учете и регулярно проходить обследование у дерматолога и стоматолога. Отсутствие необходимого медикаментозного вмешательства приводит к отягощенному течению и появлению осложнений. Профилактика красного плоского лишая состоит из соблюдения требований гигиены полости рта, прохождения профосмотров стоматолога 1 раз в полгода, лечения стоматологических и соматических заболеваний, отказа от курения и других вредных привычек.
Красный плоский лишай – одно из распространенных заболеваний кожи, отличается от многих других дерматозов частым сочетанием с различными болезнями внутренних органов (хронический гастрит, язва желудка и двенадцатиперстной кишки, цирроз печени, сахарный диабет и др.).
В основе возникновения красного плоского лишая лежат нарушения иммунитета. Под влиянием провоцирующих факторов (психоэмоциональный стресс, травма в широком смысле слова – механичеcкая, химическая, лекарственная; гормональные и обменные нарушения) повышается чувствительность и восприимчивость клеток кожи к болезнетворному воздействию.
Известно, что иммунные нарушения контролируются генетическими механизмами. В настоящее время накоплены данные о наследственной предрасположенности к красному плоскому лишаю. Описаны случаи семейного заболевания этим дерматозом, болеют чаще родственники во втором и третьем поколении.
Из множества причин красного плоского лишая можно выделить три основные группы:
- инфекция
- химические, лекарственные вещества бытового и профессионального характера;
- собственные биологически активные вещества, возникающие при стрессовых ситуациях, заболеваниях внутренних органов.
- Типичная форма красного плоского лишая – многоугольные бляшки характерного розового цвета с лиловым оттенком;
- Гипертрофическая форма – крупные узелки и бляшки с бородавчатой поверхностью;
- Атрофическая форма – с гиперпигментацией или без нее;
- Буллезная форма красного плоского лишая представлена в виде подкожных пузырей;
- Эритематозная форма – распространенная форма с покраснением кожи.
По течению красный плоский лишай может быть острым (продолжается до 1 месяца) или подострым (продолжается до 6 месяцев) и длительно протекающим (более 6 месяцев).
Поражение слизистых оболочек (чаще полости рта) встречается у большинства больных с высыпаниями на коже или существует изолированно; внешним проявлением могут быть бляшки, покраснение, пузыри или язвочки.
Изменения ногтей отмечаются у 12–20% больных, они бывают при всех формах красного плоского лишая, но наиболее тяжелые поражения возникают при распространенных формах (буллезная и эрозивно-язвенная). Ногтевые пластинки при этом деформируются в виде продольных гребешков, канавок, бороздок, поверхность ногтя становится бугристой, появляется срединная трещина, пластинка истончается, вплоть до полного исчезновения.
Часто кожные высыпания сопровождаются интенсивным зудом.
Постановка диагноза красного плоского лишая осуществляется врачом-дерматологом и не представляет больших затруднений, так как почти всегда удается обнаружить типичные бляшки многоугольной формы с характерным цветом, гладкой поверхностью, пупкообразными вдавлением, поперечной исчерченностью.
Множественные высыпания склонны к группировке и локализуются в "излюбленных" местах: преимущественно на сгибательных поверхностях предплечий, в локтевых сгибах, подмышечных впадинах, нижней части живота, на пояснице, внутренней поверхности бедер, половых органах и голенях.
Для уточнения диагноза производят биопсию кожи.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
При лечении красного плоского лишая важно учитывать условия, способствующие появлению болезни. При этом необходимо устранить факторы риска – бытовые и профессиональные вредности, сопутствующие заболевания, очаги инфекции.
Проводят санацию полости рта, протезирование. Пищевые продукты не должны вызывать раздражение слизистых оболочек рта. Обращается внимание на предшествующее лечение и переносимость лекарственных веществ.
В качестве основной терапии лишая назначают гормоны в сочетании с производными 4-аминохинолина (гидроксихлорохин, хлорохин).
При наличии выраженного зуда показаны успокаивающие средства и антидепрессанты, способствующие нормализации сна и уменьшению зуда, а также антиаллергические препараты (тавегил, кларитин, телфаст и др.).
Витамин Е (aльфа-токоферола ацетат) позволяет при комплексном лечении гормонами снизить суточную дозу и сократить сроки гормональной терапии.
Наружное лечение красного плоского лишая аппликациями гормональных мазей, растворами и смесями с ментолом, анестезином, лимонной кислотой, антигистаминными средствами применяют при интенсивном зуде.
Крупные бляшки разрушают путем криодеструкции (замораживания) или электрокоагуляции (прижигания). Язвенные очаги лечат заживляющими средствами (солкосерил, облепиховое масло, масло шиповника).
Рациональный выбор лекарств, последовательное этапное (курсовое) применение с учетом индивидуальных особенностей больного и характера течения заболевания позволяет достичь положительных результатов.
Данная статья опирается на информацию РМЖ - Независимого издания практикующих врачей

Красный плоский лишай — хроническое заболевание. Он поражает кожу, слизистые оболочки, а иногда и ногтевые пластины. Чаще всего красным лишаем болеют взрослые. К группе риска относятся люди, перенесшие нервные потрясения, стрессы, страдающие сахарным диабетом, заболеваниями ЖКТ, а также пациенты в возрасте 40-60 лет. Развитию заболевания способствуют наследственность и различные травмы слизистой полости рта.

| Прием дерматолога, кандидата медицинских наук | 1500 руб. |
| Консультация дерматолога (КМС) при удалении от 2-х новоообразований | 0 руб. |
| Удаление новообразования (бородавка, родинка) радиоволновым методом | 500 руб. |
Причины появления красного плоского лишая
Точные причины, влияющие на образование лишая, выявить не удается. Вероятнее всего, развитию заболевания способствуют:
- Ослабление иммунитета.
- Аллергия.
- Нарушение состояния нервной системы.
- Хронические заболевания, такие как гайморит, кариес, тонзиллит.
Признаки красного лишая
На сгибе предплечья, в области подмышек, в паху или в передней части голени образуется скопление небольших блестящих узелков, отличающихся по цвету от тона кожи. Они могут быть бурыми, красными или с синеватым оттенком. В центральной части некоторых узелков можно заметить небольшие углубления. Иногда несколько таких узелков соединяются и превращаются в бляшки. Если намазать эти бляшки подсолнечным маслом, то станет виден рисунок, похожий на сетку.
К характерным признакам красного плоского лишая относятся:
- Поражение ногтевых пластин, а именно их помутнение и ломкость. Иногда на поверхности ногтя появляются борозды. Такое проявление лишая встречается довольно редко, примерно у 15% заболевших.
- Зуд наблюдается почти у 50% людей с поражением половых органов или слизистой оболочки. К одной из причин поражения слизистой относят металлические коронки на зубах, особенно если они выполнены из разных металлов. Во рту лишай выглядит как скопление белых узелков, расположенных в районе смыкания зубов.
Более точно симптомы красного лишая можно описать так:
Красный плоский лишай проявляется сыпью, слегка возвышающейся над поверхностью кожи, и покрытой чешуйками. Высыпания бывают:
- Кольцевидными — сливающимися в кольца. Такая форма болезни появляются на половых органах;
- Бородавчатыми-бугристыми, напоминающими по виду бородавки;
- Пузырчатыми — на коже появляются пузыри, при заживлении которых образуются долго не проходящие пигментные пятна;
- Остроконечными, напоминающими бородавки-кондиломы;
- Атрофическими, характеризующимися образованием белых пятнышек на коже;
- Эритематозными, сопровождающимися отеком, болью и жжением;
- Язвенными, при которых элементы сыпи изъязвляются и мокнут;
- Полиформными, сочетающими в себе несколько типов высыпаний.
Кожная сыпь при красном плоском лишае болит и зудит, лишая больного сна и покоя. На теле появляются расчесы, вдоль которых образуются новые участки сыпи. Чаще всего поражаются: внутренняя часть бедер, голени, подмышки, голова. Лицо, подошвы и ладони остаются здоровыми.
На слизистой рта или половых органов болезнь проявляется беловатыми высыпаниями, напоминающими пятна или кружево. При поражении ротовой полости заболевание вызывает слюнотечение и боль при приеме пищи, Больной страдает от повышенной чувствительности к горячему, холодному и острому.
Красный плоский лишай может сохраняться до нескольких месяцев и в течение многих лет давать рецидивы.
Диагностика плоского лишая
Из-за многообразия проявлений заболевания поставить диагноз очень непросто. Болезнь приходится дифференцировать от сифилиса, чесотки, аллергии, псориаза. Для этого назначается комплекс анализов и кожных проб.
При кожных проявлениях проводится проба на определение симптома Уикхема. Высыпания смазывают растительным маслом, при красном плоском лишае на этом месте проявляются белые участки и полосы, напоминающие паутину. В сомнительных случаях диагноз подтверждают взятием тканей на гистологию. В анализе видны характерные изменения кожи.
Лечение зависит от предполагаемой причины и других факторов. Для выявления причин обследуют внутренние органы, в первую очередь ЖКТ, проверяют уровень холестерина в крови.
Лечение красного плоского лишая
При малейшем подозрении на возникновение лишая нужно обратиться к дерматологу. Он установит факт его наличия после осмотра. Если болезнь обнаружена, в связи с возможным возникновением осложнений необходимо периодически посещать дерматолога и проходить обследования с целью выявления либо исключения инфицирования внутренних органов.
При отсутствии каких-либо симптомов присутствия заболеваний внутренних органов можно обойтись назначением противоаллергических препаратов. Возможно, врач пропишет успокоительное, физиотерапию и витамины.
Комплексная терапия выглядит примерно так:
- Поскольку природа заболевания окончательно не выяснена, больным проводят симптоматическое лечение, направленное на устранение зуда, болезненности и отеков. Для этого назначают гормональные мази, снимающие покраснение и отечность кожи.
- Проявления болезни часто связаны с аллергией, поэтому для лечения применяют противоаллергические средства. При обширных поражениях показаны гормоносодержащие таблетки и инъекции, а при кожных проявлениях, связанных с неправильной работой иммунной системы — иммунодепрессанты.
- Для предотвращения микробной инфекции при язвенных и мокнущих поражениях кожи назначаются антибиотики.
- Слизистые оболочки обрабатывают растворами, содержащими витамины А и Е. Эти лекарства способствуют снятию воспаления и восстановлению тканей. Для предотвращения инъекции применяют полоскания и ванночки со слабыми антимикробными растворами.
- Для укрепления нервной системы и улучшения сна назначаются успокаивающие и снотворные средства.
Красный плоский лишай — хроническое заболевание, сопровождающееся периодическими обострениями и затуханиями симптомов, поэтому человек, страдающий им, должен постоянно наблюдаться у дерматолога.
Что касается профилактики возникновения лишая, то нужно обратить внимание на лечение расстройств нервной системы и хронических заболеваний, которые чаще всего и являются его причиной. Также следует избегать стрессовых ситуаций, снижающих иммунитет.
Читайте также:

