Клиника токсикологии и сепсиса
Обновлено: 24.04.2024
Сепсис — это самая тяжелая, генерализованная форма инфекционного процесса, которая развивается либо при высокой патогенности возбудителя, либо при недостаточном ответе защитных систем организма. Международным консенсусом рекомендовано использовать следующее определение: сепсис — это опасная для жизни дисфункция внутренних органов, вызванная нарушением регуляции ответа организма на инфекцию. При сепсисе наблюдается общий интоксикационный синдром, тромбогеморрагический синдром (кровоизлияния) и поражение внутренних органов.
Причины возникновения сепсиса
Сепсис может быть вызван большинством известных в эпидемиологии микроорганизмов, среди которых бактерии, вирусы (в том числе сезонные вирусы гриппа), грибы, паразиты. Обычно возбудитель инфекции попадает в организм из внешней среды. При определенных условиях, например, при иммунодефицитах, заболевание может развиться от естественной, условно-патогенной флоры организма, которая в норме присутствует у каждого человека. [1]
Само по себе наличие инфекции еще не является гарантией развития сепсиса. Необходимы дополнительные условия, которые приведут к генерализации процесса и патологическому ответу организма. Вероятность таких событий увеличивается в следующих случаях:
- Возраст больного старше 75 лет.
- Выполнение операций или инвазивных процедур.
- Наличие травм и ожогов.
- Нарушения иммунной системы — СПИД, онкологические заболевания, проведение химиотерапии, необходимость применения иммуносупрессивной терапии (например, после трансплантации органов), необходимость приема высоких доз глюкокортикостероидов.
- Долгое лечение в условиях стационара.
- Наличие катетеров, канюль, зондов и других инвазивных устройств.
- Беременность и роды.
- Наличие химической зависимости — алкоголизм, наркомания.
- Наличие хронических заболеваний — хроническая почечная недостаточность, дыхательная недостаточность, сахарный диабет и многое другое.
Виды сепсиса
В зависимости от расположения первичного очага инфекции, выделяют первичный (криптогенный) и вторичный сепсис. При первичном, очаг инфекции установить не удается. При вторичном сепсисе таковой очаг имеется. В зависимости от его локализации, выделяют:
- Чрескожный сепсис. Первичный очаг находится на коже, это могут быть раны, ожоги, гнойные заболевания кожи (гнойные абсцессы, фурункулы и др).
- Одонтогенный сепсис. Причиной его развития может стать кариес, пульпит, периодонтит, челюстной остеомиелит и другие заболевания зубочелюстной системы.
- Отогенный сепсис. Первичным очагом является воспалительный процесс в ухе. Как правило, это гнойные отиты среднего уха.
- Гинекологический сепсис — первичный очаг располагается в половых органах женщины.
- Хирургический сепсис — развивается в результате инфицирования хирургической раны или при инфицировании во время проведения инвазивных процедур. 4
Первые признаки и симптомы сепсиса
Определить первые признаки сепсиса бывает непросто, даже для специалистов. Это связано с тем, что, во-первых, этот синдром развивается уже на фоне существующей патологии, которая может иметь самую разнообразную симптоматику, а во-вторых, при наличии иммунодефицита, клиническая картина может быть стертой. Тем не менее, есть некоторые симптомы, которые позволяют заподозрить начало сепсиса:
- Повышение или понижение температуры тела — выше 38 и ниже 36 градусов.
- Снижение давления ниже рабочего значения.
- Увеличение частоты пульса.
- Увеличение частоты дыхательных движений (одышка).
- Снижение количества выделенной мочи.
- Общая слабость, изможденность.
- Нарушение сознания или поведения.
Особое внимание возникновению этих признаков уделяют у хронических больных, при наличии лейкопении, онкологических заболеваний и у пациентов, перенесших травмы или хирургические вмешательства. При возникновении хотя бы 2-3 таких симптомов, следует немедленно связаться с врачом.
Диагностика сепсиса
Своевременная диагностика сепсиса имеет решающее значение для выздоровления больного. Чем раньше начато лечение, тем больше шансов на успех. Диагноз выставляется на основании данных клинического осмотра и лабораторно-инструментального обследования.

Клинические критерии:
- Температура тела более 38 градусов или менее 36 градусов.
- Частота сердечных сокращений более 90 или превышает возрастную норму.
- Частота дыхания более 20 раз в минуту.
- Наличие отеков.
- Спутанность сознания.
- Повышение уровня глюкозы в крови более 7,7 мкмоль/л при отсутствии диабета.
- Нарушение гемодинамических процессов — снижение систолического артериального давления менее 90 мм.рт.ст, либо его снижение более чем на 40 мм.рт.ст. от привычного значения. [5,6]
Лабораторные критерии
Проводят общий анализ крови с подсчетом лейкоцитарной формулы и определением количества тромбоцитов. При сепсисе определяется лейкоцитоз более 12*109/л или лейкопения, когда количество лейкоцитов ниже 4*109/л. Также отмечается выход в кровяное русло незрелых форм гранулоцитов и уменьшение количества тромбоцитов.
В биохимическом анализе крови отмечается увеличение С-реактивного белка, креатинина, билирубина. Но это неспецифичные признаки, которые могут наблюдаться и при других заболеваниях. Поэтому продолжается поиск более информативных методов диагностики.
На сегодняшний день главными таким маркерами являются прокальцитонин, пресепсин, СРБ. По данным этого лабораторного показателя устанавливают диагноз и отслеживают динамику заболевания.
Бактериологический посев
Обнаружение в крови микроорганизмов является важным, но не обязательным проявлением сепсиса. Даже при использовании самых современных диагностических систем и при тщательном соблюдении техники забора материала, выделить возбудитель из крови удается менее, чем в половине случаев. Поэтому отрицательный результат бакпосева при наличии клинической симптоматики не должен расцениваться как отсутствие сепсиса, и, наоборот, выделение микроорганизмов из крови при отсутствии симптоматики, должно расцениваться как транзиторная бактериемия или вирусемия, но не как сепсис.
Тем не менее, биологические исследования в любом случае должны присутствовать, как один из этапов диагностики сепсиса по следующим причинам:
- Возможность определения этиологии возбудителя.
- Подбор или смена режимов антибиотикотерапии.
- Контроль эффективности лечения.
- В некоторых случаях позволяет определить источник инфекции, например, катетер-связанная инфекция, эндокардиты и др.
Стадии развития сепсиса
Развитие и течение септического процесса индивидуально и зависит как от свойств возбудителя, так и от особенностей организма больного. Тем не менее, можно выделить несколько фаз течения данного заболевания:
Что касается продолжительности заболевания, то здесь все опять же индивидуально. У одних, более сильных пациентов, сепсис купируется в течение 3-4 недель, у других он может протекать годами, периодически стихая и вспыхивая.
Кроме того, при диагностике сепсиса выделяют следующие состояния.
Токсико-резорбтивная лихорадка
Токсико-резорбтивная лихорадка — состояние, которое развивается при всасывании бактериальных токсинов или продуктов тканевого распада из первичного патологического очага. Как правило, это характерно для бактериальных инфекций ран, катетеров и др. Характерны общие типовые синдромы, которые сопровождают инфекционные процессы — лихорадка, изменения в общем анализе крови и мочи (лейкоцитоз, протеинурия). При ликвидации первичного очага, состояние пациента стабилизируется.
Септицемия
Септицемия — форма сепсиса, при которой наблюдается выраженный интоксикационный синдром, гиперэргия (повышенная реакционность организма) и быстрое течение. Септические очаги либо выражены минимально, либо отсутствуют. Такая форма сепсиса больше характерна для детей первых лет жизни. Для клинической картины больше характерны общие проявления:
- Гемолитическая желтуха, сопровождающаяся пожелтением кожных покровов и склер.
- Сыпь. Сначала она проявляется в виде мелких розовых точек, которые разрастаются и сливаются между собой, образуя бледно-розовые или пурпурные пятна.
- У некоторых пациентов элементы сыпи могут покрываться пузырями или язвами. При глубоких поражениях может затрагиваться подкожная жировая клетчатка с развитием флегмонозного воспаления.
- Геморрагический синдром — кровоизлияния во внутренние органы.
Септикопиемия
Септикопиемия — это форма сепсиса, при которой в организме, помимо общей интоксикации, начинают возникать метастатические абсцессы в органах и тканях, которые являются результатом бактериальной эмболии. Чаще всего первые абсцессы обнаруживаются в легких, а затем процесс распространяется на другие органы: печень, печень, сердце, менингиальные оболочки, синовиальные оболочки. Абсцессы могут прорваться и вызвать развитие эмпиемы плевры, флегмоны, перитонита и др.
Клиническая классификация сепсиса по стадиям
Клиническое стадирование сепсиса играет важную роль, так как оно помогает врачам выбирать оптимальную тактику и добиваться наилучших из возможных в каждом конкретном случае результатов лечения. Выделяют следующие стадии:
- Сепсис диагностируют, когда внутренняя температура (измеряется на слизистых оболочках) тела поднимается больше 38 градусов или опускается ниже 36 градусов, частота сердечных сокращений 90 в минуту и более, частота дыхания 20 в минуту и более, либо парциальное давление углекислого газа в артериальной крови (PaCO2) опускается ниже 32 мм. рт. ст. При этом уровень лейкоцитов в крови поднимается более 12000/мкл или опускается ниже ≤4000/мкл, либо среди них появляется более 10% незрелых форм.
- Тяжелый сепсис – сепсис, который сочетается с острой органной дисфункцией.
- Септический шок диагностируют, когда у пациента имеется стойкая гипотензия (снижение артериального давления) или гипоперфузия (недостаточное кровоснабжение) тканей, несмотря на адекватную инфузионную терапию.
- Синдром полиорганной дисфункции – состояние, при котором у больного имеется органная дисфункция (нарушение работы внутренних органов), и его гомеостаз не удается поддерживать без медикаментозного вмешательства.
Лечение сепсиса
Лечение сепсиса базируется на трех принципах:
Санация первичного очага. Это может быть достигнуто с помощью хирургического вмешательства и/или адекватной антибактериальной терапии. При обнаружении первичного очага, который можно санировать хирургически, необходимо провести это как можно скорее. Это может быть вскрытие и дренирование абсцессов, удаление инфицированных инвазивных устройств (катетеры, имплантаты и др.), дренирование и лаваж брюшной полости, и др.
Антимикробная терапия является еще одним краеугольным камнем лечения сепсиса, при этом важна ее своевременность и адекватность. Например, при развитии септического шока, препараты должны быть введены в течение часа от начала симптомов. При этом препарат должен охватывать весь спектр предполагаемых возбудителей и, что немаловажно, проникать в первичный инфекционный очаг. При необходимости назначения комбинированной терапии из нескольких препаратов, их применяют не более 5 дней, после чего должны быть получены данные биологических методов исследования и произведена коррекция схемы лечения. [7]
Обеспечение транспорта кислорода — все клинические проявления сепсиса усугубляются в условиях недостатка кислорода, поэтому очень важно контролировать этот процесс. Для этого проводят:
- Гемодинамическую поддержку — вливание растворов, которые обеспечивают восполнение водно-электролитного баланса, назначаются препараты, поддерживающие артериальное давление и др.
- Респираторную поддержку — искусственную вентиляцию легких, кислородные маски и др.
Коррекция метаболических нарушений
Одним из эффективных способов лечения сепсиса является селективная сорбция на колонках TORAYMYXIN. Данная методика успешно применяется во многих странах мира. В настоящее время такое лечение прошли более 200 тысяч пациентов с септическим шоком и тяжелыми формами сепсиса. Эффективность и безопасность технологии подтверждена в ходе клинических исследований. [11,12]

Осложнения при сепсисе
- Осложнения со стороны дыхательной системы. Нарушение вентиляции легких приводит к повышению аэрогематического барьера и, как следствие, пропотеванию жидкости в альвеолы. Это еще больше нарушает газообмен и приводит к развитию шокового легкого и респираторного дистресс-синдрома, который усугубляется усталостью дыхательных мышц.
- Осложнения со стороны почек. Наблюдается снижение фильтрационной функции почек из-за повреждения канальцев, развившееся в результате снижения давления. Сопровождается резким уменьшением выделяемой мочи, протеинурией, азотемией.
- Нарушение свертывания крови из-за падения уровня тромбоцитов и развития ДВС-синдрома — грозного состояния, при котором сначала происходит массовое образование тромбов в кровеносном русле, а затем массивные кровотечения из-за недостаточности кровесвертывающих факторов.
- Неврологические осложнения. Длительно протекающий сепсис может привести к развитию полинейропатии, которая, в частности, приводит к ослаблению дыхательной мускулатуры и невозможности самостоятельного дыхания.
- Септический шок — самое тяжелое проявление сепсиса, сопровождающееся стойким снижением кровяного давления, которое сложно восстановить даже с применением инфузионной терапии и вазопрессоров. Он развивается из-за выхода жидкости из кровеносных сосудов и из-за общего обезвоживания. При этом, нарушения настолько тяжелые, что могут привести к гибели пациента от полиорганной недостаточности.[13]
Прогноз при сепсисе
Прогноз при сепсисе очень осторожный. На возможность выздоровления оказывают влияние особенности этиологической микрофлоры, общее состояние пациента в начале заболевания, а также своевременность и адекватность проводимого лечения. Наиболее неблагоприятно сепсис протекает у людей старческого возраста и у ослабленных пациентов, имеющих сопутствующие заболевания.
В целом в крупных клиниках летальность при данном состоянии составляет 30-40%. При развитии септического шока, ситуация усугубляется и согласно некоторым данным, в таком случае от него погибает до 90% больных.
Сепсис и септический шок - клиника, диагностика
Многие годы сепсис и септический шок остаются одной из самых актуальных проблем интенсивной терапии. Частота тяжелого сепсиса среди пациентов ОРИТ составляет от 2% до 18%, а септического шока -3-4%. Примечательно, что в ОРИТ сепсис развивается почти в 30 раз чаще, чем в других клинических отделениях больниц.
Увеличению частоты возникновения сепсиса и септического шока способствуют постарение населения, рост продолжительности жизни лиц с тяжелыми хроническими заболеваниями, значительная частота иммунодефицитных состояний у населения, рост штаммов микроорганизмов, резистентных к антибактериальной терапии, связанный с неконтролируемым назначением антибиотиков, применение в интенсивной терапии препаратов, снижающих иммунитет (цитостатаки, гормоны), повышением инвазивности лечения (расширением показании к обширным операциям, длительная катетеризация сосудов, использование экстракорпоральной детоксикации), нарушение правил асептики и антисептики.
Частота грамположительного и грамотрицательного сепсиса встречается практически одинаково - в 39 и 40% случаев соответственно. В 21% случаев диагносцируются полимикробные ассоциации. Это произошло в результате увеличения роли таких бактерий, как Streptococcus spp., Enterococcus spp., Staphylococcus spp., причем среди них отмечается рост метициллинрезистентных штаммов. Выросла частота сепсиса, вызванного рефрактерными к антибактериальной терапии бактериями (Р. Aeruginosa, Acinetobacter spp., Klebsiella spp.), которые, как правило, выступают в качестве возбудителей нозокомиальной инфекции. Увеличение продолжительности жизни больных, перенесших критические состояния, широкое использование комбинаций цефалоспоринов с ами-ногликозидами обусловили появление новых "ужасов" иифектологии -Enterococcus faecium, Stenothrophamonas maltophylia, Flavobacterium spp. и др. У больных, находящихся в стационаре более трех недель и получавших глюкокортикостероиды и парентеральное питание, сеансы гемодиализа, возросла частота грибкового (кандидозного) сепсиса.
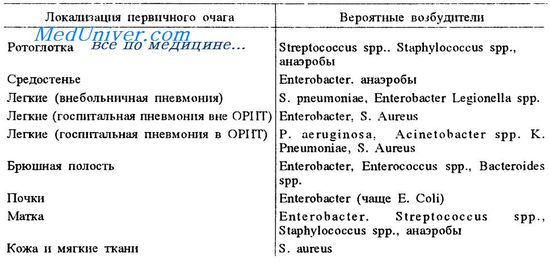
Наиболее вероятная этиология сепсиса в зависимости от локализации очага инфекции представлена в таблице.
Несмотря на использование самых современных методов интенсивной терапии, достаточно высокой остается летальность, которая при тяжелом сепсисе и септическом шоке составляет 60-70%.
Высокой летальности способствуют поздняя диагностика, неадекватное хирургическое лечение и антибактериальная терапия, полимикробные инфекции, грибковая суперинфекция.
Сепсис классифицируется по темпу развития, по локализации, по виду возбудителя и стадии компенсации.
Клиника и диагностика сепсиса
В 1992 году была сформулирована концепция сепсиса на основе синдрома системного воспалительного ответа (ССВО), которая вошла в клиническую практику большинства стран мира, включая Россию. Главными достоинствами концепции являются простота диагностических критериев, четкое определение реально встречающихся в клинической практике ситуаций, возможность установления диагноза в короткий срок в лечебном учреждении любого уровня.
Бактериемия является одним из возможных, но необязательных признаков сепсиса. Даже при самом скрупулезном соблюдении техники забора крови и использовании современной технологии, как правило, в среднем высев микроорганизмов не превышает 45%, причем при сепсисе положительные результаты посева достигают 17%, при тяжелом сепсисе - 25%, при септическом шоке - 60-70%.
Клиническое значение результатов высева заключается в подтверждении диагноза и определении этиологии инфекционного процесса, обоснованности схемы и оценке эффективности интенсивной терапии, доказательстве механизма развития сепсиса (например, катетеризация).

Обнаружение микроорганизмов в крови у пациентов без признаков ССВО должно расцениваться как транзиторная бактериемия, часто возникающая после различных диагностических процедур.
Одним из первых проявлений ранней стадии септического шока (гипердинамическая фаза) является гипертермия (до 40-41 °С) с ознобами, сочетающаяся с тахипноэ и тахикардией. Лихорадке часто сопутствует изменение психического статуса в виде неадекватности поведения, возбуждения, двигательного беспокойства. Дыхание у больных частое, поверхностное. Артериальное давление нормальное или несколько снижено, тахикардия до ПО ударов в минуту. Темп диуреза снижен до 25 мл/ч. В крови отмечается леГпсоцитоз с высоким уровнем ЛИИ, лимфо- и тромбоцитопения, гипохромия, пойкилоцитоз, компенсированный метаболический ацидоз.
В поздней стадии септического шока (гиподинамическая фаза) гипертермия сменяется гипотермией, отмечается нарушение сознания, вплоть до комы. Кожные покровы бледные с мраморным рисунком. Бледно-цианотичная, холодная кожа, влажные кисти и стопы являются неблагоприятным признаком исхода заболевания. В легких при аускультации определяются рассеянные влажные хрипы, тахипноэ достигает 40-50 в минуту. Систолическое артериальное и пульсовое давление снижено, тахиаритмия выраженная - до 120 ударов в минуту и более.
Со стороны ЖКТ наблюдается развитие пареза кишечника. Уровень билирубина, АЛТ, ACT, ЛДГ возрастает.
Олигурия (менее 10 мл/ч) сопровождается ростом азотемии, снижением концентрационного индекса по осмолярности до 1,0, возрастанием фракционной экскреции натрия выше 2%.
В крови определяется анемия, выраженный лейкоцитоз, лимфопения. Метаболический ацидоз становится декомпенспровапным. Гипергликемия сменяется гипогликемией.
Синдром эндогенной интоксикации. Клиника синдрома эндогенной интоксикации.
В настоящее время одной из наиболее сложных проблем интенсивной терапии является синдром эндогенной интоксикации (СЭИ), сопровождающий значительное количество патологических состояний (шок, перитонит, панкреатит и др.), которые по мере своего развития могут приводить к летальному исходу.
Прогрессирование эндотоксикоза обусловлено накоплением в крови различных по происхождению, химической структуре и биологическому воздействию веществ, именуемых эндотоксинами. Эндотоксины способствуют развитию острой почечно-печеночной недостаточности, сердечно-сосудистой недостаточности, острого респираторного дистресс-синдрома, приводя в конечном итоге к появлению крайне тяжелого состояния - синдрома мультиорганной дисфункции.
Эндогенная интоксикация - клинический синдром, возникающий при различных по этиологии патологических состояниях, обусловленных накоплением в тканях и биологических жидкостях организма продуктов нарушенного обмена веществ, метаболитов, деструктивных клеточных и тканевых структур, разрушенных белковых молекул, pi сопровождающийся функциональными и морфологическими поражениями органов и систем организма.
Выделяют три основных звена, которые определяют тяжесть состояния больных и выраженность клинической симптоматики: токсемия, нарушение микроциркуляции, угнетение функций собственных детоксицирующих и защитных систем организма.
Основным звеном патогенеза синдрома эндогенной интоксикации является токсемия. К сожалению, четкая дифференциация токсических веществ эндогенного происхождения практически невозможна. Однако в каждом конкретном случае можно выделить "первичные" и "вторичные" эндотоксины. Так, при ожогах, синдроме длительного раздавливания, облитерирующих сосудистых заболеваниях "первичными" являются продукты белковой деградации, "вторичными" - продукты естественного метаболизма, накопление которых в организме является следствием угнетения функций естественной детоксикации и экскреции.
Эндотоксемия, нарушая тонус периферических сосудов, реологию крови, кинетические и механические свойства форменных элементов крови, приводит к тканевой гипоксии, которая является одним из важных звеньев патогенеза СЭИ, течение которого усугубляется снижением функции органов естественной детоксикации и экскреции. Токсины блокируют места связывания молекул альбумина, что ведет к снижению эффективности проводимого медикаментозного лечения, поскольку этот белок является транспортным агентом для многих фармакологических препаратов.
Клиника синдрома эндогенной интоксикации.
Сопоставление экспериментальных и клинических исследований позволило выявить следующие стадии развития синдрома эндогенной интоксикации.
I стадия синдрома эндогенной интоксикации. Реактивно-токсическая возникает в ответ на формирование первичного деструктивного очага или травматического повреждения. Лабораторными признаками этой стадии являются повышение в крови уровней молекул средней массы (МСМ), продуктов перекисного окисления липидов (ДК и МДА), возрастание ЛИИ.
II стадия синдрома эндогенной интоксикации - стадия выраженной токсемии развивается после прорыва гастогематического барьера, когда в циркулирующую кровь попадают эндотоксины, образовавшиеся в первичном очаге интоксикации, с последующим распространением и накоплением в организме. В зависимости от состояния организма, его резистентности и исходного уровня детоксицирующих и иммунных систем выделяют компенсированную и декомпенсированную стадии выраженной токсемии.
III стадия синдрома эндогенной интоксикации - мультиорганной дисфункции (СМОД) наблюдается при дальнейшем прогрессировашш патологического процесса как следствие тяжелого повреждения эндотоксинами различных органов и систем с развитием их функциональной декомпенсацш!. Клинически эта стадия Проявляется нарушением сознания, гипоксией, выраженной сердечной Недостаточностью, олигурией, паралитической непроходимостью кишечника. В крови определяется высокая концентрация креатинина, мочевины, билирубина.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Септицемия - сепсис: причины, диагностика, лечение
Этиология септицемии. Причиной бактериемии могут быть представители нормальной микрофлоры организма, которые становятся патогенными при некоторых состояниях (зубной абсцесс, холецистит, аппендицит, дивертикулит и др.). Послеоперационную хирургическую септицемию могут вызывать различные микроорганизмы, включая представителей нормальной микрофлоры кожи.
Решение этой проблемы играет особенно важную роль при протезировании (ортопедическом, сердечно-сосудистом, нейрохирургическом и др.). Инфекции мочевыводящих путей в основном вызывают грамотрицательные бактерии. Пневмонию может сопровождать бактериемия, вызванная штаммами Streptococcus pneumoniae, а кожные инфекции — бактериемия, вызванная Streptococcus pyogenes или Staphylococcus aureus. Септицемия, вызванная Neisseria meningitidis или Streptococcus pneumoniae, может сопровождаться развитием менингита.
Клинические признаки септицемии. Парадоксально, но септицемия, обычно сопровождаемая высокой температурой и шоковым состоянием с потерей сознания, может протекать бессимптомно. Лихорадка может отсутствовать у детей и пожилых людей, а до возникновения шока пациенты могут находиться в сознании и жаловаться лишь на сонливость и общее недомогание.
Шок, вызываемый грамположительными и грамотрицательными бактериями, клинически дифференцировать невозможно. Инфекциям, обусловленным некоторыми микроорганизмами, свойственны определённые симптомы (геморрагическая сыпь при инфекции, вызванной N. meningitidis).
Диагностика и лечение септицемии. До начала лечения (за исключением инфекции, вызванной N. meningitidis) необходимо сделать посев как минимум двух образцов крови пациента. Цель дальнейшего обследования (посев мочи, спинномозговой жидкости, ультразвуковое исследование органов брюшной полости, посев мокроты и соскобов с кожи и др.) — определение источника сепсиса. Рентгенологическое исследование грудной клетки и брюшной полости должны быть выполнены.
Эмпирическая этиотропная терапия, направленная на тот спектр микроорганизмов, с которыми наиболее вероятно связан очаг инфекции, должна быть начата немедленно. Антибактериальная терапия должна проводиться с парентеральным введением препаратов.
Послеродовый сепсис
Причина этого тяжёлого заболевания, обычно протекающего с бактериемией, — микроорганизмы, проникающие в организм через плацентарное ложе или шейку матки в течение семи дней после родов. Возбудителями могут быть как патогенные бактерии, проникающие в организм при хирургических манипуляциях (S. pyogenes), так и представители нормальной микрофлоры, такие, как Bateriodes (особенно при наличии остаточных частей плаценты).
Инфекция сопровождается лихорадкой, болями в спине, выделением лохий с неприятным запахом, шоком и синдромом диссеминиро-ванного внутрисосудистого свёртывания. При возникновении лихорадки в раннем послеродовом периоде необходимо выполнить посев крови, мочи, а также микроскопическое исследование маточных мазков.
Очень важно начать незамедлительную эмпирическую парентеральную терапию цефалоспоринами третьего поколения и метронидазолом либо комплексное лечение пиперациллином и тазобактамом. Кроме того, необходимо удалить из матки остатки плаценты. В некоторых случаях может потребоваться интенсивная терапия.
Видео патофизиология сепсиса
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

