Код хроническая алкогольная интоксикация
Обновлено: 01.05.2024
1 Северо-Западный государственный медицинский университет им. И. И. Мечникова, Санкт-Петербург, Россия
2 Санкт-Петербургский научно-исследовательский институт скорой помощи им. И. И. Джанелидзе, Санкт-Петербург, Россия
3 Омский государственный медицинский университет, Омск, Россия
Рассмотрены нейрохимические особенности взаимодействия этанола с рецепторными и ферментными системами в условиях острой интоксикации и их роль в формировании зависимости от этанола. Показано, что клиническая картина интоксикации этанолом и ее осложнения зависит от лигандрецепторного и ферментного дисбалансов. Представлены фармакологические подходы к лечению острой интоксикации этанолом и ее осложнений на догоспитальном этапе и в отделении экстренной медицинской помощи.
Для цитирования: Афанасьев В. В., Мирошниченко А. Г., Бузанов Д. В., Орлов Ю. П. Особенности алкоголь-индуцированной патологии на догоспитальном этапе и в отделении экстренной медицинской помощи стационарa. Часть 1. Острая интоксикация этанолом // Скорая медицинская помощь. 2020. № 2. С. 71-81.
Конфликт интересов: авторы заявили об отсутствии конфликта интересов.
Specifics of alcohol use disorder in pre-hospital practices and emergency unit. Part 1. Acute ethanol intoxication
Vasiliy V. Afanasiev 1 , Aleksandr G. Miroshnichenko 1,2 , Dmitry V. Buzanov 1 , Yuriy P. Orlov 3
1 North-Western State Medical University named after I.I. Mechnikov, St. Petersburg, Russia
2 St. Petersburg Dzhanelidze Research Institute of Emergency Care, St. Petersburg, Russia
3 Omsk State Medical University, Omsk, Russia
Ethanol intoxication is analyzed from the point of ethanol interaction with receptors and enzymes. Ethanol dependence is based on neurochemical misbalance, which is different in acute ethanol intoxication and withdrawal. It is shown that the clinical manifestation of ethanol intoxication and its complications depends on ligand-receptor and enzyme imbalances. Pharmacological approaches to the treatment of acute ethanol intoxication and its complications at the pre-hospital stage and in the emergency, unit are discussed.
For citation: Afanasiev V. V., Miroshnichenko A. G., Buzanov D. V., Orlov Yu. P. Specifics of alcohol use disorder in pre-hospital practices and emergency unit. Part 1. Acute ethanol intoxication // Emergency medical care. 2020. No 2. Р. 71-81.
Conflict of interest: the authors stated that there is no potential conflict of interest.
Первый бокал осушаем – лишь глотку себе прочищаем,
Выпить надобно дважды затем, чтоб умерилась жажда,
Но до конца не сгореть ей, покуда не выпьем по третьей.
Выпьем четвертую чашу – и мир покажется краше.
Пятую лишь опрокиньте – и разум уже в лабиринте.
Если шестую потянешь – друзей узнавать перестанешь.
Пьешь седьмую задорно – а череп, как мельничный жернов.
После бокала восьмого лежишь и не вымолвишь слова.
После чаши девятой тебя уносят куда-то.
После десятой – рвота, и вновь начинаешь все счеты.
Введение
В настоящее время алкогольную болезнь (АБ) следует рассматривать как стадийные полиорганные нарушения, вызванные воздействием этанола [5]. В РФ отравления этанолом и его суррогатами составляют более 40% (до 58%) всех смертельных отравлений, при этом летальность в стационарах составляет от 2,2 до 5,0%; даже в специализированных центрах отравлений она достигает 1,8% [6, 7]. Таким образом, проблема диагностики осложнений АБ и неотложной медицинской помощи при этой патологии является очень важной.
Особенности взаимодействия этанола с рецепторными и ферментными системами

Клинически значимые особенности патохимии и токсикокинетики этанола при острой интоксикации этанолом
При болезни Маллори-Вейсса, синдроме Рандю-Ослера, состояниях, возникающих после резекции желудка, активность алкогольдегидрогеназы снижается, в результате чего замедляется пресистемный метаболизм этанола. Концентрации этанола в плазме крови нарастает быстрее, депримирующее действие выражено сильнее. Это объясняет несоответствие между количеством выпитого, концентрацией этанола в плазме крови и фактическим состоянием пострадавшего.
Основной путь биотрансформации этанола – дегидрогеназный, далее его окисление происходит в митохондриях гепатоцитов альдегиддегидрогеназой до уксусной кислоты. Оба фермента расщепляют этанол с постоянной скоростью (710 г этанола в час), при этом обе дегидрогеназы потребляют НАД + . Женщины пьянеют быстрее мужчин, так как активность алкогольдегидрогеназы у них вдвое ниже, по сравнению с мужчинами, поэтому при потреблении одинаковых количеств спиртного в плазме крови женщин концентрация этанола нарастает быстрее [10]. Чем больше этанола принято, тем меньшими становятся запасы НАД + в клетках. Дефицит НАД + замедляет глюконеогенез и вызывает гипогликемию, которая частично компенсируется липолизом, однако жиры в условиях дефицита НАД + , окисляются до промежуточных продуктов, что сопровождается кетоацидозом.
Метаболической мерой компенсации гипогликемии является отчуждение НАД + от других реакций (глутарил-КоА-дегидрогеназы, глютатионредуктазы), что приводит к снижению их скорости и соответствующему метаболическому дефекту, например, к гипоксии тканей) [10, 21]. Эти биохимические особенности имеют место на уровне концентраций этанола в плазме крови от 1,5‰, особенно если пациент был голодным [10].
Аспирин, парацетамол, Н2-гистаминоблокаторы и другие препараты, угнетающие активность алкогольдегидрогеназы желудка, способны замедлять биотрансформацию этанола и снижать токсическое действие ацетальдегида.
При заболеваниях печени, при сочетанном приеме гипогликемических препаратов или гепатотоксичных веществ (парацетамол, изониазид, альдомет, фенотиазины и т. д.) при голодании, авитаминозах группы В, диетах (снижение уровня гликогена). В этих условиях ОИЭ любой степени тяжести может осложняться выраженной, трудно купируемой гипогликемией и кетоацидозом, причем увеличение трансаминаз может запаздывать; при ОИЭ легкой и средней степеней тяжести, в единицу времени окисляется фиксированное количество этанола, невзирая на его концентрацию в плазме крови (кинетика нулевого порядка); при тяжелой степени отравления, скорость выведения этанола из организма возрастает и подчиняется правилу кинетики 1-го порядка (чем больше введено, тем больше выводится). Средняя скорость метаболической элиминации (у взрослых) составляет 7-10 г этанола в час (что соответствует снижению концентрации в плазме крови на 0,15-0,2‰/ч). У алкоголиков, элиминация ускорена (0,3-0,4‰/ч). У детей она составляет 0,28‰/ч [10, 22]. LD100 этанола = 4-12 г/кг. Алкогольная кома может иметь место на уровне от 3 г/л (и выше) [23].
Клинически значимые особенности токсикодинамики этанола при острой интоксикации этанолом
Действие этанола дозозависимо, поэтому его концентрация в плазме крови отражает степень клинических расстройств при ОИЭ (таблица).
Таблица
Концентрация этанола в плазме крови и соответствующие ей клинические симптомы (Афанасьев В. В., 2002)
| Концентрация этанола в плазме крови, стадия действия | Клинические симптомы |
| 0,5%, субклиническая фаза действия | Без видимых отклонений в поведении и самочувствии, изменения регистрируются только с помощью специальных тестов |
| 1,5%, эйфория | Увеличение контактности, говорливость, повышенная самооценка, снижение внимания и суждений, нарушение выполнения заданий при тестовой оценке |
| 2,5%, возбуждение | Эмоциональная лабильность, снижение тормозных моментов в поведении, потеря критики, нарушения памяти и способности сосредоточиться, нарушение восприятия и снижение времени реакции, мышечная дискоординация |
| 3,0%, оглушение | Дезориентация, вязкая речь и ментальная спутанность, головокружение, гиперэмоциональность (страх, злоба, грусть и т.д.), сенсорные нарушения (диплопия, нарушения схемы тела, восприятия запахов, цвета, формы объектов, и т.д.). Увеличение порога восприятия боли |
| 4,0%, сопор | Нарушение сознания до глубины сопора; выраженное снижение ответа на стимулы, полная мышечная дискоординация, неспособность стоять, сидеть; рвота, непроизвольное мочеиспускание, дефекация, гипотермия, гипогликемия, судорожный синдром |
| 5,0%, кома | Анестезия, анальгезия, снижение рефлексов, гипотермия, нарушения дыхания и гемодинамики, возможная смерть |
| 7,0% и выше | Смерть от остановки дыхания |
Главные отличия ОИЭ от других нозологических форм острых отравлений в токсикогенной фазе:
- быстрая динамика симптомов на фоне сниженной критики пациента и повышения болевого порога;
- быстро развивающиеся осложнения: токсико-гипоксическая кома, отек мозга, субарахноидальные кровоизлияния; обтурационно-аспирационные (рвота, западение языка, слюнотечение); гипотензия; фибрилляция предсердий (и другие нарушения ритма сердца); гипогликемия; гиперкоагуляция; гипотермия; рабдомиолиз;
- водно-электролитные нарушения: дисгидрии (гипо-, нормотоническая дегидратация), гипокалиемия, гипомагниемия, гипоальбуминемия, гипокальциемия и гипофосфатемия и нарушения КОС метаболический ацидоз, кетоацидоз;
- формируется взаимосвязь между глубиной интоксикации, гипотермией, гипогликемией и нарушениями ритма сердца;
- частая сопутствующая патология (черепномозговая травма, переломы, кровотечения, ОНМК, микстные отравления, коморбидность больных старше 50 лет) [10, 22].
Показаниями к переводу в ОРИТ служат [22]:
- угнетение сознания от уровня сопора до комы (используют шкалу ком Глазго или шкалу PBSS [Pittsburg Brain Stem Score, 1991]);
- гипогликемия;
- признаки дыхательной недостаточности (брадипноэ, РаО2/FIO2 225-299; PaO2 55-60 мм рт.ст.; SаO2 менее 90%; SvO2 менее 70%);
- тахикардия, артериальная гипертензия или гипотензия;
- олигоанурия (скорость диуреза менее 0,5 мл/кг в час);
- наличие в крови концентрации этанола от 2,5‰ (250 мг%) и более.
Осуществляется госпитализация в стационар:
- всех больных, находящихся в коматозном состоянии;
- пациентов с травмой головы, живота, спинальной травмой и миелоишемией;
- при судорожном синдроме на фоне любой степени тяжести интоксикации этанолом;
- при гипогликемических состояниях, сопровождающих любую степень тяжести интоксикации этанолом;
- больных с галлюцинозом, ажитацией, делирием;
- всех больных с кровопотерей;
- лиц с болями в сердце, в животе и пациентов с алкогольным кетоацидозом;
- лиц с подозрением на инфекции;
- всех пациентов с подозрением на алкогольную гепатопатию.
Неотложную терапию проводят по общепринятым в реанимации и интенсивной терапии рекомендациям: оксигенотерапия, обеспечение проходимости дыхательных путей (см. выше), гемодилюция, форсированный диурез (не более 3 л/сут) с назначением полиионных растворов и витаминных препаратов.
Перспективные фармакологические подходы к лечению острой интоксикации этанолом, ее осложнений и последствий на догоспитальном этапе и в отделении экстренной медицинской помощи
2. Препараты, усиливающие естественную детоксикацию (антитоксическую функцию печени) и метаболическую элиминация этанола.
2.1. Ремаксол – инфузионный раствор электролитов, янтарной кислоты, рибоксина и метионина. Последний обеспечивает метилирующие синтезы (фосфатидилхолина, таурина, холина), а также детоксикацию экзогенных токсических веществ. Ремаксол снижает цитолиз, концентрацию экскреторных ферментов, оказывает быстрый и выраженный гепатопротекторный эффект.
2.2. Панангин снижает концентрацию этанола на любом его уровне, с 15 мин до 45 мин. Его целесообразно вводить в состав цитофлавина, из расчета 20 мл/70 кг [28].
3. Средства энергокорригирующей терапия (инфузионные антигипоксанты).
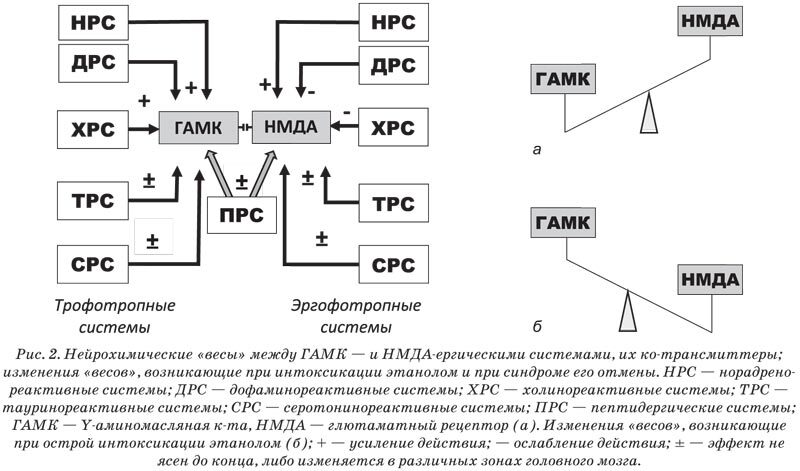
Инфузионные антигипоксанты обладают высоким профилем безопасности, некоторые из них имеются в сумке врача скорой помощи (мексидол, реамберин). Эти соединения разными путями снижают нефосфорилирующие виды окисления, обеспечивают энергообразование и антиоксидантную фармакологическую защиту, что обосновывает необходимость их применения при ОИЭ. На рис. 3 показаны основные точки их приложения, что позволяет комбинировать препараты друг с другом в определенной последовательности.

Рис. 3. Точки приложения действия инфузионных антигипоксантов, холинергических средств, тиоктов и коферментов ПВК: ПВК — пировиноградная к-та; АцХ — ацетилхолин; Ацетил-КоА — активированный ацетат.
Заключение
ОИЭ относится к алкоголь-ассоциированной патологии, характеризуется быстрой динамикой симптомов, сопровождается многочисленными осложнениями и требует экстренной медицинской помощи.
При ОИЭ мишенями действия этанола служат медиаторные, пептидные и ферментные структуры организма, поражение которых приводит к нарушению работы функциональных систем. Фармакотерапия должна быть направлена на устранение медиаторных и ферментных нарушений и обеспечивать метаболическую элиминацию этанола из организма.
Литература/References
Сведения об авторах:
Токсическое воздействие этилового спирта – это патологическое состояние, обусловленное токсическим действием этанола на органы, системы и организм в целом, в результате однократного приёма потенциально токсических доз или в результате длительного употребления этанола [1].
Название протокола: Токсическое действие алкоголя (взрослые и дети)
Код протокола:
Код по МКБ10:
Т 51 Токсическое действие алкоголя
Сокращения используемые в протоколе:
АД – артериальное давление
АЛТ – аланинтрансфераза
АСТ – аспартаттрансфераза
БП – брюшная полость
ГБО – гипербарическая оксиген ация
ЗЧМТ – закрытая черепно-мозговая травма
КТ – компьютерная томография
МРТ – магниторезонансная томография
ОНМК – острое нарушение мозгового кровообращения
ОПН – острая почечная недостаточность.
ПТ – прототромбиновое время
ПТИ – протромбиновый индекс
СОП стандарты операционных процедур
УД – уровень доказательность
УЗИ – ультразвуковое исследование
ФГДС – фиброгастродуоденоскопия
ЦНС – центральная нервная система
ЭКГ – электрокардиография
Дата разработки: 2015 год.
Категория пациентов: взрослые и дети.
Пользователи протокола: врачи общей практики, врачи скорой помощи, фельдшеры, терапевты, педиатры, токсикологи, реаниматологи.
Оценка на степень доказательности приводимых рекомендаций
Шкала уровня доказательности
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). |
Классификация
Клиническая классификация:
по течению:
· острое
· хроническое (запойное состояние)
по тяжести состояния:
· лёгкой степени
· средней степени
· тяжёлой степени
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи (смотрите алгоритм приложение 2):
· cбор анамнестических данных, жалоб, оценка объективных данных (обязательный опросник при отравлении пациента/родственника/свидетелей смотрите приложение 1);
· экспресс определение уровня гликемии (при угнетении сознания);
· ЭКГ при явлениях сердечно-сосудистой недостаточности
· пульсоксиметрия.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· тест на содержание алкоголя в биосредах;
· общий анализ крови (4 параметра);
· общий анализ мочи;
· биохимический анализ крови (определение мочевины, креатинин, общего белка, АЛТ, АСТ, билирубина, амилазы, калий, натрий, кальций, глюкозы).
Дополнительные диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· УЗИ органов БП, почек и малого таза;
· ФГДС;
· ЭКГ;
· исследование кислотно-щелочного состояния крови;
· коагулограмма (ПТИ, ПВ, фибриноген, МНО);
· рентгенография органов грудной клетки;
· КТ/МРТ головного мозг, лёгких, органов брюшной полости, почек (при развитии осложнений острого отравления);
· ЭЭГ- при осложнении со стороны ЦНС.
Диагностические критерии постановки диагноза:
Отравления средней степени тяжести:
Жалобы:
тошнота, рвота, учащенное сердцебиение, головная боль, головокружение, общая слабость, недомогание, бессонница, стягивание кистей, боли в мышцах.
Анамнез заболевания: включает чёткую взаимосвязь ухудшения состояния с употреблением/злоупотреблением алкогольных напитков.
Физикальное обследование: объективно сознание сохранено, психомоторное возбуждение/заторможенность сознания, выявляется запах алкоголя, гиперемия кожных покровов, сухость кожных покровов и слизистых оболочек, тремор конечностей, тахикардия, АД может оставаться в пределах нормы, или склонностью к гипертензии- при длительном злоупотреблении, и гипотензии при явлениях гиповолемии. . В легких возможны хрипы при токсической отеке легких. Возможно, увеличение размеров печени при пальпации и перкуссии. Нарушение диуреза (чаще олигурия).
Лабораторные исследования:
· наличие алкоголя в крови, или его отсутствие в соматогенной фазе отравления;
· увеличение АЛТ, АСТ, амилазы, мочевины, креатинина
· изменения в коагулограмме.
· увеличение гематокрита (при гиповолемии)
· метаболический ацидоз, снижение уровня калия, натрия.
Инструметальные исследования:
Пульсоксиметрия – тахикардия, брадикардия, гипоксия.
Показания для консультаций узких специалистов: При отравлениях с развитием осложнений и обострении сопутствующей патологии.
Дифференциальный диагноз
Дифференциальный диагноз:
Таблица – 1. Дифференциальная диагностика при нарушении сознании или отсутствии чёткого токсикологического анамнеза.
| Патогномоничные признаки | Токсическое действие этилового спирта (при нарушенном сознании) | ЗЧМТ | ОНМК | Отравления лекарственными средствами психотропного действия |
| Несоответствие уровня алкоголя тяжести состояния | - | + | + | + |
| Положительная динамика на проводимую дезинтоксикационную терапию | + | - | - | + |
| Наличие в анамнезе обстоятельств получения ЧМТ | - | + | - | - |
| Наличие объективных признаков ЧМТ | - | + | - | - |
| Подтверждение ЧМТ инструментальными методами исследования | - | + | + | - |
| наличие очаговой неврологической симптоматики | - | + | + | - |
| Подтверждение инструментальными методами исследования | - | + | + | - |
| Наличие в анамнезе о приёме токсических доз психотропных препаратов | - | + | ||
| Высокий уровень алкоголя в крови | + | алкоголь может обнаруживаться в биосредах | алкоголь может обнаруживаться в биосредах | алкоголь может обнаруживаться в биосредах |
| Обнаружение в биологических средах других психотропных веществ | - | - | - | + |
Лечение
Цели лечения:
· устранение токсического действия алкоголя, путём выведения продуктов метаболизма из организма;
· восстановление нарушенных функций пораженных органов и систем.
Тактика лечения
· удаление невсосавшегося яда;
· удаление всосавшегося яда, токсичных продуктов метаболизма алкоголя;
· лечение осложнений (коррекция водно-электролитных, метаболических нарушений, лечение токсической гепатопатии, нефропатии, энцефалопатии, кардиопатии).
Немедикаментозное лечение:
· режим – I.II.III
· диета №1-15
· промывание желудка до 5-10 литров воды, до чистых вод, при угнетении сознания после предварительной интубации трахеи.
Медикаментозное лечение:
Медикаментозное лечение оказываемое на этапе скорой помощи:
Смотрите алгоритм догоспитальной помощи (приложение 2) и СОП скорой медицинской помощи.
Медикаментозное лечение, оказываемое на стационарном уровне:
Сорбирующие вещества:
· активированный уголь 1 г/кг per os однократно для адсорбции экзотоксинов.
Коррекция кислотно-щелочного равновесия, основанная на принципах инфузионной терапии.
Коррекция водно-электролитного баланса, основанная на принципах инфузионной терапии.
Форсированный диурез.
Симптоматическая терапия.
| Антидот | Токсикант | Дозы и способ введения |
| этанол | метиловый спирт, этиленгликоль, эфиры этиленгликоля | по 1,5-2 мл/кг в сутки внутрь в виде 30% р-ра, или в/в в виде 5% р-ра декстрозы или 0,9% р-ра натрия хлорида. |
При развитий осложнений, лечения проводится соответственно клиническим протоколам развившихся осложнений и стандартами проведения реанимационных мероприятий.
Другие виды лечения:
Другие виды, оказываемые на стационарном уровне:
Гемодиализ:
Показания:
· при развитии ОПН;
Противопоказания:
· кровоизлияние в мозг,
· желудочно-кишечное кровотечение
· выраженная сердечно-сосудистая недостаточность.
Плазмоферез
Показания:
· при развитии печёночной недостаточности.
Противопоказания:
· кровоизлияние в мозг,
· желудочно-кишечное кровотечение
· выраженная сердечно-сосудистая недостаточность.
ГБО:
Показания:
· при развитии гипоксии мозга.
Противопоказания:
· острая вирусная инфекция;
· повышенная температура тела;
· инфекция верхних дыхательных путей;
· заболевания уха и патология барабанной перепонки;
· заболевания крови;
· неврит зрительного нерва;
· новообразования;
· тяжелая гипертоническая болезнь;
· психиатрические заболевания (в т.ч. эпилепсия);
· индивидуальная повышенная чувствительность к кислороду.
Хирургическое вмешательство: нет
Дальнейшее ведение:
· при частых запойных состояниях консультация нарколога для постановки на профилактический учёт.
· после перенесенного тяжелой степени отравления, с развитием стойких дисфункции органов и систем больной должен быть взят на диспансерный учет профильным специалистом на уровне ПМСП.
·
· при развитии в стационаре у больного стойких тяжелых нарушений со стороны органов и систем (острые хирургические патологии, вегетативные состояния, острая полиорганная недостаточность и др), требующих постоянного наблюдения профильного специалиста, после проведения консилиума, больной переводиться в профильное отделение.
Индикаторы эффективности лечения
· улучшения общего состояния, выздоровление пациента;
· нормализация или тенденция к приближению к нормальным показателям имевшихся патологических изменений лабораторных показателей.
Препараты (действующие вещества), применяющиеся при лечении
| Активированный уголь (Activated carbon) |
| Декстроза (Dextrose) |
| Натрия хлорид (Sodium chloride) |
| Этанол (Ethanol) |
Госпитализация
Показания для госпитализации:
Показания для экстренной госпитализации:
· отравления средней и тяжелой степени тяжести;
· развитие абстинентного синдрома.
Показаний для плановой госпитализации: нет
Информация
Источники и литература
Информация
Список разработчиков протокола с указание квалификационных данных:
Указание на отсутствие конфликта интересов: нет
Указание условий пересмотра протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
Обязательные вопросы при опросе пациента, родственников и свидетелей отравления:
· о каком яде идет речь?
· сколько яда принято? (объем выпитой жидкости, сколько глотков сделал)
· когда произошло отравление? (выяснить время экспозиции)
· обстоятельства приведшие к отравлению (суицид, случайное, криминальное, бытовое, промыщленное отравление)
· какие лечебные меры уже приняты, чем и как промывали желудок?
· анамнез жизни: имеются ли беременность, психические заболевания, сопутствующие заболевания
Необходимо всегда (если это возможно) брать с собой упаковку вещества, вызвавшего отравление.

Чрезмерное употребление алкогольных напитков со временем негативно сказывается на работе всех систем организма. Со временем у человека развивается хроническая алкогольная интоксикация (ХАИ), основные признаки которой — нарушение координации движений и потеря памяти.
Признаки
Проявления зависят от многих разных факторов. При этом важно помнить, что отравляющий эффект оказывает не только спирт, но и алкогольные катаболиты (продукты промежуточного обмена).
Интенсивность признаков хронической интоксикации алкоголем зависит от:
- наличия болезней мочевыделительной системы (в частности почек);
- плотность ферментов АЦДГ и АДГ, отвечающих за расщепление алкоголя;
- работы печени;
- общего состояния здоровья;
- количества алкоголя;
- частоты распития спиртосодержащих напитков.
Справка! В отличие от алкоголиков, малопьющие люди могут получить отравление от гораздо меньшего количества спирта.
Опасность этанола заключается в том, что отравляющее воздействие он оказывает постепенно. После первых доз чувствуется эмоциональный подъем и раскрепощение.

Затем наступает состояние заторможенности, иногда сопровождающейся с сонливостью. Симптомы отравления обычно проявляются непосредственно после пробуждения. К общим признакам относятся:
- одышка;
- интенсивное сердцебиение;
- сильное потоотделение;
- сильная жажда;
- головная боль;
- тошнота;
- рвота;
- в некоторых случаях повышение артериального давления.
У хронических алкоголиков общие симптомы сочетаются с полиорганными проявлениями отравления спиртом. К ним относятся:
- сбой в работе практически во всех жизненно важных внутренних органах (почках, сердце, печени), проявляющийся интенсивной болью;
- потеря памяти;
- психические и вегетативные нарушения.
Люди, злоупотребляющие алкоголем, подвержены:
- депрессиям;
- необъяснимым страхам;
- судорожным подергиваниям мышц;
- выраженной дрожью конечностей или всего тела.
При слабом отравлении, его симптомы проходят самостоятельно в течение нескольких часов. В тяжелых случаях может потребоваться медицинская помощь.
Осложнения
При алкоголизме патологические изменения происходят во всем организме и постепенно развиваются болезни, некоторые из которых становятся причиной летального исхода.

В нервной системе из-за регулярного отравления этанолом формируются следующие патологические изменения:
- геморрагический пахименингит;
- алкогольный полиневрит;
- энцефалопатия;
- липоидная инфильтрация цитоплазмы нервных клеток;
- периваскулярные размягчения в веществе головного мозга;
- фиброз стенок сосудов в головном мозге;
- пролиферация нейроглии.
Слишком частое употребление спиртного негативно сказывается на клетках головного мозга, под воздействием этанола его клетки погибают. Из-за дефицита витамина В1 нарушаются его функции.
Для алкоголиков характерны:
- эмоциональная неустойчивость;
- апатичность;
- пассивность;
- провалы в памяти.
Последствия этих состояний крайне негативны. Со временем у человека развиваются слабоумие и атрофия мышц конечностей. Иногда у злоупотребляющих спиртным людей формируется эпилепсия, которая может стать причиной слабоумия и даже летального исхода.
В сердечнососудистой системе развиваются следующие патологии:
- кардиопатия;
- атеросклероз артерий сердца, головного мозга, аорты и крупных ответвлений от нее (особенно у людей с ожирением);
- стеноз артерий сердца.
Все вышеперечисленные сердечнососудистые патологии, развитие которых вызвала ХАИ, могут привести к острой ишемии миокарда и на ее фоне к летальному исходу.

Длительное отрицательное влияние спирта на слизистые оболочки органов дыхания становится причиной развития следующих болезней:
- бронхита;
- трахеита;
- ларингита;
- идиопатического и фиброзирующего альвеолита легких;
- псевдоаденоматоза.
В печени и других органах ЖКТ при этом состоянии часто наблюдаются следующие патологии:
- цирроз;
- воспалительные процессы;
- некроз;
- жировая дистрофия;
- панкреатит в разных формах;
- полипоз;
- атрофический или гипертрофический гастрит;
- изменения в слизистых оболочках пищевода, глотки и полости рта.
У некоторых людей после обильных возлияний спиртного накануне вечером утром появляется неприятный запах изо рта. Это является одним из явных признаков кетоацидоза, характеризаующимся отсутствием гиперклемии, накоплением кислот в крови и повышением уровня кетоновых тел.
В этом случае ацетон при хронической алкогольной интоксикации образуется из-за употребления спиртным во время голодания. Кроме неприятного запаха для этого состояния характерны такие симптомы:
- сильное и частое дыхание;
- сильная жажда;
- боли в животе;
- тошнота;
- рвота.

В почках формируются:
- нефропатия;
- сосудисто-стромальная белковая дистрофия;
- утолщение капсул Шумлянского;
- склеротические изменения паренхимы и гемососудов.
У взрослых мужчин прогрессирует атрофия паренхимы яичек и ожирение, что в свою очередь приводит к нарушению сперматогенеза.
Также при этом заболевании наблюдаются склеротические и дистрофические изменения в железах внутренней секреции.
Справка! У человека с ХАИ значительно снижается сопротивляемость к инфекционным заболеваниям, поэтому довольно часто у алкоголиков диагностируются затяжные формы туберкулеза и пневмонии.
Диагностика и лечение
При отравлении спиртом самостоятельно никакие терапевтические мероприятия проводить не рекомендуется. Человеку в этом состоянии необходима срочная медицинская помощь.
В стационаре в первую очередь берут кровь на анализ, для определения уровня этанола. Исследование проводят тремя разными методами:
- газовой хроматографии;
- ферментным;
- Видмарка.
Данные от анализа помогают точно установить диагноз по срокам выведения спирта и степени превышения допустимой нормы.
Лечение также проводится только в стационаре, так как интоксикация обычно сопровождается разными патологиями. В домашних условиях можно оказать только первую помощь:
- промыть желудок;
- дать выпить любой сорбент и анальгетик (при сильных болях);
- уложить спать в хорошо проветренном помещении (лежать пациент должен только на боку).
Клинические рекомендации

Тактика лечения отравления этанолом напрямую зависят от последствий, которые оно оказало на организм. При назначении медикаментозных препаратов учитывают возможность развития осложнений при их взаимодействии и соотношение вреда и пользы.
Для контроля самочувствия обязательно назначаются консультации со следующими специалистами:
- медицинским психологом;
- наркологом-психиатром (каждый день весь курс лечения в стационаре);
- психотерапевтом.
По индивидуальным показаниям посещение следующих специалистов:
- физиотерапевта;
- психиатра;
- отоларинголога;
- невролога;
- инфекциониста;
- дерматовенеролога;
- анестезиолога-реаниматолога;
- акушера-гинеколога.
В зависимости от степени поражения организма могут быть показаны инструментальные и лабораторные методы исследования.
Реабилитационные мероприятия по устранению интоксикации должны проводиться только в специализированных медицинских учреждениях. Самостоятельно заниматься этим крайне опасно, так как самолечение может привести к необратимым последствиям, вплоть до летального исхода.
Представлены результаты комплексного обследования 27 пациенток с хронической алкогольной интоксикацией. Обсуждаются вопросы диагностики, патогенеза и клинических проявлений алкогольной полиневропатии и миопатии. Показана определяющая роль морфологического и морфометрического исследования в диагностике хронической алкогольной миопатии. Определены показания к назначению нейротропных витаминов группы В и препаратов альфа-липоевой кислоты при алкогольной полиневропатии и миопатии.
Ключевые слова: женщины, хроническая алкогольная интоксикация, алкогольная полиневропатия, алкогольная миопатия, патогенетическая терапия
Neuromuscular disorders in women with chronic alcohol abuse
O.Ye. Zinovyeva, N.S. Shcheglova
State Budgetary Educational Institution for Higher Professional Education 'I.M. Sechenov First Moscow State Medical University', A.Ya. KozhevnikovNervous Diseases Clinic
The results of comprehensive medical examination of 27 women with chronic alcohol abuse are presented. Diagnosis, pathogenesis and manifestations of alcoholic neuropathy and myopathy are discussed. The authors emphasize the role of morphological and morphometrical examination for the diagnosis of chronic alcoholic myopathy. Indications for therapy with neurotropic В vitamins and alpha-lipoic acid are provided for patients with alcoholic neuropathy and myopathy.
Key words: women, chronic alcohol abuse, alcoholic neuropathy, alcoholic myopathy, pathogenetic treatment
Согласно эпидемиологическим исследованиям, частота хронического употребления алкоголя среди населения в возрасте старше 18 лет варьирует от 3 до 10% в зависимости от региона [1]. Хроническая алкогольная интоксикация лежит в основе развития алкогольной болезни, рассматриваемой как комплекс психических и соматоневрологических расстройств, связанных с регулярным употреблением алкоголя в опасных для здоровья дозах.
В последнее время значительный вклад в увеличение общей алкоголизации общества вносит женский алкоголизм. Проведенные ранее исследования показали, что женщины более восприимчивы к токсическому воздействию алкоголя, что обусловлено рядом тендерных особенностей [2]. Одним из важных физиологических различий между мужчинами и женщинами в отношении метаболизма алкоголя является скорость всасывания. Употребление одинаковой дозы алкоголя приводит к более высокой его концентрации в крови у женщин с учетом массы тела. Известно, что женщины имеют более низкое содержание воды в организме, чем мужчины, в результате чего у женщин алкоголь растворяется в меньшем количестве воды, что также способствует увеличению его концентрации в крови [3]. Кроме того, получены данные о повышении уровня ацетальдегида (метаболита этанола) в фазу менструального цикла, сопровождающуюся повышением уровня эстрогена, что также приводит к увеличению содержания алкоголя в крови и, как следствие, к развитию алкогольной интоксикации [4]. У женщин злоупотребление алкоголем чаще приводит к развитию таких осложнений, как алкогольная болезнь печени, остеопороз, заболевания сердечнососудистой системы, поражение центральной и периферической нервной системы [5]. К наиболее частым проявлениям алкогольной болезни относятся алкогольная полиневропатия и хроническая алкогольная миопатия, частота которых колеблется в пределах 50-70% и 40-60% соответственно [6,7].
Несмотря на имеющуюся информацию о тендерных различиях влияния алкоголя, проблема женского алкоголизма изучена недостаточно. До настоящего времени сохраняется заблуждение о возможности экстраполировать результаты, полученные на мужском контингенте пациентов, на женщин. Практически не исследован вопрос о механизмах поражения скелетных мышц и периферических нервов у женщин с хронической алкогольной интоксикацией. Цель исследования - изучить клинические, биохимические, нейрофизиологические проявления алкогольной невропатии и миопатии, а также морфологические характеристики алкогольной миопатии у женщин с хронической алкогольной интоксикацией.
Материалы и методы
Обследованы 27 пациенток в возрасте от 31 до 58 лет (средний возраст 47,1 ± 7,9 лет), находившиеся на лечении в Клинике нервных болезней Первого Московского государственного медицинского университета им. И.М. Сеченова. Длительность регулярного употребления алкоголя, со слов родственников, варьировала от 3 до 20 лет и в среднем составила 9,6±6,0 лет. Среднее количество этанола в сутки - 182,5±15,5 мл (от 100 до 300 мл).
Критериями включения в исследование являлись женский пол, возраст от 20 до 60 лет, длительное употребление алкоголя (в количестве не менее 100 мл этанола в сутки); критериями исключения - лекарственная и/или наркотическая зависимость, наследственные невропатии и миопатии, инфекционные заболевания (в том числе сифилис, вирусные гепатиты и ВИЧ-инфекция). Кроме того, в исследуемую группу не включались пациентки с заболеваниями, которые могут приводить к развитию полиневропатии (сахарный диабет, заболевания щитовидной железы, онкологические заболевания, почечная или печеночная недостаточность, системные заболевания соединительной ткани, заболевания аутоиммунной природы), а также беременные.
Всем пациенткам проводилось клиническое неврологическое обследование. Также были проведены лабораторные исследования, включавшие биохимический анализ крови с оценкой уровня билирубина, общего белка, аспаргатаминотрансферазы (ACT), аланинаминотрансферазы (АЛТ), гамма-глутамилтранспептидазы (ГГТ), креатинфосфокиназы (КФК), исследование содержания в крови инсулиноподобного фактора роста I (IGF-I).
Методом игольчатой ЭМГ исследовались латеральная головка четырехглавой мышцы бедра и передняя большеберцовая мышца. Оценивались параметры потенциалов действия двигательных единиц (ПДДЕ) (средняя длительность, средняя и максимальная амплитуда), наличие спонтанной денервационной активности и количество полифазных ПДДЕ. Контрольную группу составили 11 здоровых женщин-добровольцев, сопоставимых по возрасту с пациентками в исследуемой группе.
Двадцати одной пациентке с хронической алкогольной интоксикацией была проведена открытым доступом биопсия латеральной головки четырехглавой мышцы бедра с последующим морфологическим и иммуногистохимическим исследованием биоптатов. Оценка выраженности атрофического процесса в скелетной мышце проводилась на основании сравнения с контрольной группой, включавшей 5 здоровых женщин, сопоставимых по возрасту. Уменьшение площади поперечного сечения волокон I типа менее 3500 мкм 2 и II типа менее 3200 мкм 2 считалось критерием включения пациенток в группу с морфологически подтвержденной атрофией скелетной мышцы.
Статистический анализ полученных данных проводился с использованием методов медицинской статистики на персональном компьютере с помощью программы SPSS 17.0. Использовались параметрические (t-критерий Стьюдента) и непараметрические (U-критерий Манна - Уитни) методы статистической обработки. Все статистические сравнения проводились при уровне значимости 95% (р<0,05).
Результаты
Коленные рефлексы отсутствовали у 15 (55,5%), а ахилловы - у 24 (88,9%) пациенток. Соматическое обследование в 9 (33,3%) случаях выявило признаки алкогольного поражения печени: у 6 (22,2%) пациенток диагностирован жировой гепатоз, а у 3 (11,1%) - алкогольный цирроз печени.
Рисунок. Результаты стимуляционной ЭМГ
СРВ двиг. - скорость распространения возбуждения по двигательным волокнам (м/с),
СРВ чувст. - скорость распространения возбуждения по чувствительным волокнам (м/с),
S-ответ - амплитуда сенсорного ответа (мкВ), М-ответ - амплитуда моторного ответа (мкВ).
* - р
При морфологическом исследовании не отмечалось признаков некроза и воспалительной инфильтрации скелетной мышцы. При морфометрии во всех случаях выявлялась атрофия мышечных волокон II типа, причем у 15 (71,4%) пациенток она сочеталась с атрофией мышечных волокон I типа. В обследованной группе не было пациенток без признаков атрофии мышечных волокон.
На основании полученных при морфометрии данных все обследованные были разделены на две группы. В первую группу вошли 6 (28,6%) женщин с морфологически подтвержденной изолированной атрофией мышечных волокон II типа. Вторую группу составили 15 (71,4%) пациенток с атрофией мышечных волокон обоих типов. При неврологическом осмотре в группе с атрофией мышечных волокон обоих типов отмечались более грубые двигательные нарушения в проксимальных отделах конечностей. Так, у 11 (73,3%) пациенток второй группы выявлялся нижний проксимальный парапарез, в то время как в первой группе аналогичные двигательные расстройства отмечались в 2 (33,3%) случаях. Степень нижнего проксимального парапареза во второй группе больных достигала 2-3 баллов, в то время как в первой группе не превышала 3,5-4 баллов. Кроме того, в группе с атрофией мышечных волокон обоих типов отмечался более распространенный двигательный дефект в виде проксимального тетрапареза.
При сравнении показателей биохимического анализа крови отмечался более высокий уровень ГГТ у пациенток с атрофией мышечных волокон обоих типов, указывающий на длительный период алкогольной интоксикации. В этой же группе выявлялся более низкий уровень IGF-I в плазме крови, свидетельствующий о нарушении регуляции белкового синтеза.
В проведенном исследовании клинические проявления алкогольной миопатии в виде слабости и гипотрофии мышц бедер и тазового пояса выявлялись у 16 (59,2%) обследованных, что согласуется с данными других авторов [8]. При этом признаки полиневропатии отмечались у 25 (92,6%) пациенток с хронической алкогольной интоксикацией, то есть чаще, чем по литературным данным, что, предположительно, связано с особенностями контингента обследованных больных, находящихся на стационарном лечении [6].
В настоящее время патогенез хронической алкогольной миопатии изучен недостаточно. В качестве причин возникновения хронической алкогольной миопатии рассматриваются глубокие многоуровневые нарушения ростовых и синтетических процессов в мышцах [11, 12]. Основным механизмом их развития, вероятно, является снижение синтеза белка в мышечных волокнах, обусловленное в первую очередь снижением интенсивности трансляционных процессов на рибосомах. Скорость трансляции снижается как после острой алкогольной интоксикации, так и на фоне хронического потребления алкоголя. Потеря миофибриллярных белков наблюдается еще до развития морфологических изменений скелетных мышц [10,13].
Значительно лучше исследованы вопросы патогенеза алкогольной полиневропатии. В основе патогенеза алкогольной полиневропатии лежит прямое токсическое воздействие этанола и его метаболитов на органы и ткани, которое может сочетаться с дефицитом нейротропных витаминов группы В, в первую очередь тиамина. Установлено, что формы алкогольной полиневропатии с дефицитом тиамина и без такового отличаются по клиническим проявлениям 16. Алкогольная полиневропатия с дефицитом тиамина представляет собой дистальную симметричную полиневропатию с высокой частотой поражения как нижних, так и верхних конечностей. Данная форма алкогольной полиневропатии развивается на фоне длительного запойного приема алкоголя, дефицита питания, витаминов и сопровождается значительным снижением массы тела в течение нескольких месяцев. Первыми клиническими проявлениями данной формы алкогольной полиневропатии являются парестезии и/или мышечная слабость в дистальных отделах ног, распространяющиеся в восходящем направлении. Возможно доминирование как сенсорных, так и моторных расстройств. У пациентов выявляется выраженное снижение не только болевой и температурной чувствительности, но и вибрационной, мышечно-суставной чувствительности, что указывает на поражение толстых хорошо миелинизированных быстропроводящих волокон периферических нервов. Болевой синдром при алкогольной полиневропатии с дефицитом тиамина встречается реже (в 10-20% случаев), чем при алкогольной полиневропатии без дефицита тиамина. Характерно раннее снижение или выпадение сухожильных рефлексов. Первоначально мышечная слабость выявляется в разгибателях стоп, а по мере прогрессирования заболевания распространяется в проксимальном направлении. Отмечаются гипотрофии мышц конечностей, возможно развитие контрактур. В качестве патогенетической терапии алкогольной полиневропатии рекомендуется назначение нейротропных витаминов группы В (Мильгамма композитум). Комбинированный препарат Мильгамма композитум выпускается в форме драже и содержит жирорастворимую форму витамина В, - бенфотиамин, обладающую более высокой по сравнению с водорастворимой формой биодоступностью, и пиридоксина гидрохлорид (витамин В6). Назначение бенфотиамина позволяет быстро увеличить концентрацию витамина В1 в крови при тиамин-дефицитных состояниях. Активная форма пиридоксина регулирует метаболизм аминокислот, принимает участие в синтезе катехоламинов, гистамина и гамма-аминомасляной кислоты. Кроме того, пиридоксин увеличивает внутриклеточные запасы магния, играющего важную роль в процессах энергетического обмена, обеспечивая функциональную активность нейронов. Важно подчеркнуть, что активные компоненты Мильгаммы композитум потенцируют действие друг друга. Проведенные клинические исследования показали хорошую переносимость препарата [6,15].
Алкогольная полиневропатия без дефицита тиамина представляет собой медленно прогрессирующую дистальную симметричную сенсорную или сенсорно-моторную полиневропатию с преимущественным поражением нижних конечностей. Эта форма относится к невропатии тонких волокон, для которой характерны следующие клинические проявления: нарушения болевой и температурной чувствительности по полиневропатическому типу, вегетативно-трофические расстройства. Достаточно часто (в 25-45% случаев) отмечается невропатическая боль, носящая жгучий, стреляющий или ноющий характер. Именно сенсорные нарушения определяют тяжесть состояния больного. Двигательные расстройства в виде слабости в дистальных отделах ног с преимущественным поражением разгибательных групп мышц присоединяются на поздних стадиях заболевания. Двигательный дефект при этой форме алкогольной полиневропатии выражен умеренно и выявляется при функциональных нагрузках. В тяжелых случаях в патологический процесс вовлекаются и верхние конечности. Прогрессирование обычно медленное, от нескольких месяцев до нескольких лет.
В целом у обследованных пациенток преобладали клинические проявления, характерные для алкогольной полиневропатии без дефицита тиамина. Основу патогенеза в этих случаях составляет прямое токсическое воздействие этанола и его метаболитов на аксоны периферических нервов. Токсическое воздействие этанола на нейроны обусловлено индукцией глутаматной нейротоксичности, снижением синтеза белка нейрофиламентов и нарушением быстрого аксонального транспорта [7]. В настоящее время обсуждается также роль основного метаболита этанола ацетальдегида в повреждении аксонов и нарушении синтеза белков миокарда и скелетных мышц. В норме ацетальдегид быстро превращается в печени в ацетат под действием альдегиддегидрогеназы, и его содержание в крови поддерживается на низком уровне. В случаях хронической алкогольной интоксикации в связи со снижением активности альдегиддегидрогеназы в печени значительно повышается концентрация ацетальдегида в крови. Ряд исследователей предполагают, что этанол и ацетальдегид могут оказывать прямое повреждающее воздействие на периферические нервы, скелетную мускулатуру и миокард, а также усиливать процессы перекисного окисления, приводя к избыточному образованию свободных радикалов и развитию окислительного стресса [5]. Проведенное в Великобритании клиническое исследование показало снижение содержания альфа-токоферола в крови при хроническом алкоголизме, что свидетельствовало о несостоятельности эндогенной антиоксидантной системы [17].
Учитывая то, что важным звеном патогенеза алкогольной полиневропатии, а по некоторым данным и хронической алкогольной миопатии, является окислительный стресс, представляется целесообразным использование в лечении антиоксидантов, в первую очередь препаратов альфа-липоевой кислоты, в частности Тиогаммы [14]. В экспериментальных исследованиях показано, что препараты альфа-липоевой кислоты не только уменьшают проявления окислительного стресса, но и влияют на увеличение содержания нейротрофических факторов, в том числе фактора роста нерва. Кроме того, получены доказательства прямого детоксикационного и гепатопротекторного воздействия альфа-липоевой кислоты при этанолобусловленной нейротоксичности [17]. Препараты альфа-липоевой кислоты действуют на сенсорные и моторные симптомы полиневропатии, а также оказывают умеренный анальгетический эффект [6].
Наличие у наблюдавшихся пациенток с хронической алкогольной интоксикацией клинических проявлений, характерных для алкогольной полиневропатии без дефицита тиамина, в сочетании с дефицитом IGF-I и признаками токсического поражения печени послужило основанием для назначения препарата Тиогамма, обладающего, помимо антиоксидантной, также дезинтоксикационной активностью и гепатопротекторными свойствами. Препарат
Тиогамма имеет различные формы выпуска: концентрат для приготовления раствора для инфузий (ампулы по 20 мл) и готовый раствор для инфузий (флаконы по 50 мл), которые содержат 600 мг меглюминовой соли тиоктовой кислоты для парентерального введения, а также таблетки по 600 мг для внутреннего применения. Препарат Тиогамма, выпускаемый во флаконах по 50 мл, содержит необходимую суточную дозу меглюминовой соли тиоктовой кислоты и не требует разведения, что упрощает процедуру инфузии. При тяжелых клинических проявлениях алкогольной полиневропатии целесообразно начинать лечение с внутривенного введения Тиогаммы в течение 2 недель с последующим переходом на пероральный прием препарата в дозе 600 мг в сутки в течение 8 недель. На начальных (в том числе субклинических) стадиях поражения периферических нервов алкогольного генеза рекомендован пероральный прием препарата в суточной дозе 600 мг в течение 8 недель. В целом Тиогамма характеризуется высокой биодоступностью (около 70%) и хорошей переносимостью.
Таким образом, препараты альфа-липоевой кислоты и нейротропные витамины группы В составляют основу патогенетической терапии нервно-мышечных нарушений при хронической алкогольной интоксикации. Целесообразно проводить повторные (2-3 раза в год) курсы метаболической терапии продолжительностью 2 месяца в сочетании с полноценным питанием и отказом от алкоголя.
Очень кратко. Во времена использования МКБ - 9 все алкогольные проблемы решались только через нарколога. Пьешь - значит болен алкоголизмом. Алкоголизм - болезнь социальная и отражалось это на статусе человека. Доказать, что ты "не алкоголик" было на практике невозможно. Вполне понятно, что даже если человек осознавал и критично оценивал злоупотребление алкоголем - добровольного обращения за помощью не было. Никто не хотел, чтобы "поставили на учет".
В МКБ - 10 появился класс Z. Это не болезни, это факторы, влияющие на здоровье.
Z80-Z99 Потенциальная опасность для здоровья, связанная с личным и семейным анамнезом и определенными состояниями, влияющими на здоровье
Z 71.4 - консультирование и наблюдение по поводу алкоголизма
Z 50.2 - реабилитация лиц страдающих алкоголизмом
Z 72.1 - употребление алкоголя
Z 81.1 - в семейном анамнезе алкогольная зависимость
Что немаловажно, в классе F "Психические и поведенческие расстройства вследствие употребления алкоголя", также есть выделенный "диагноз" - F 10.1, который по сути своей - "Употребление алкоголя с вредными последствиями" - не свидетельствует о наличии психического расстройства, как заболевания.
Теперь человек, осознавая фактор - употребление алкоголя, как влияющий на его здоровье и социальный статус, может обращаться не только к наркологу, но и к психологу - психологическое консультирование и психологическая коррекция. И к психотерапевту с целью профилактической и реабилитационной помощи.
Что касается основного различия между этими специальностями. У психотерапевта есть дополнительная функция - он может назначать лекарства. Психолог лишь рекомендовать лекарственные средства, безрецептурные и общедоступные в аптечной сети.
Классификация МКБ - 10 (Приказ МЗ РФ № 140 от 28.04.1998)
1. Острая алкогольная интоксикация (алкогольное опьянение) в тяжелой степени
Шифр Международной классификации болезней (МКБ-10) - F 10.0.
Симптомы: угнетение сознания (глубокая оглушенность, сомноленция или кома), нарушение вегетативных функций (артериальная гипотензия, гипотермия, бледность или синюшность кожи и слизистых), пассивное положение тела.
2.Злоупотребление алкоголем (употребление с вредными последствиями для здоровья)
Шифр Международной классификации болезней (МКБ-10) - F 10.1
Сюда относится систематическое потребление алкоголя на протяжении последних 12 месяцев, влекущие ущерб физическому здоровью, но не сопровождающееся формированием зависимости от алкоголя. Негативные социальные последствия здесь не рассматриваются.
3. Хронический алкоголизм (зависимость от алкоголя) - начальная стадия, фаза обострения
Шифр Международной классификации болезней (МКБ-10) - F 10.2.4.1.
Признаки начальной стадии зависимости от алкоголя: патологическое влечение к алкоголю без сформированного абстинентного синдрома, повышение толерантности к алкоголю, компенсируемые неврастенические и психопатоподобные расстройства.
4. Хронический алкоголизм (зависимость от алкоголя) начальная стадия, фаза поддерживающего лечения
Шифр Международной классификации болезней (МКБ-10) - F 10.2.2.1.
Признаки патологического влечения в алкоголю, поиск ситуации, связанной с приемом спиртного, нестабильность настроения.
5. Хронический алкоголизм (зависимость от алкоголя) средняя стадия, фаза обострения, абстинентный синдром, степень тяжести - легкая
Шифр Международной классификации болезней (МКБ-10) - F 10.2.4.2., F 10.3.
Симптомы: астения, неустойчивость эмоций, потливость, прерывистый сон, плохой аппетит, легкий тремор рук, пониженное настроение, навязчивое влечение к алкоголю.
6. Хронический алкоголизм (зависимость от алкоголя) - средняя стадия, фаза обострения, абстинентный синдром, степень тяжести - средняя
Шифр Международной классификации болезней (МКБ-10) - F 10.2.4.2, F 10.3.
Симптомы: разбитость, слабость, потливость, сердцебиение, головокружение, головная боль, беспокойный сон, отсутствие аппетита, жажда, метеоризм, подавленность, раздражительность, тревога, тремор рук, век, языка, слабо контролируемое влечение к алкоголю.
7. Хронический алкоголизм (зависимость от алкоголя) - средняя стадия, фаза обострения, абстинентный синдром, тяжелая степень
Шифр Международной классификации болезней (МКБ-10) - F 10.2.4.2, F 10.3.
Симптомы: выраженная слабость, затрудненный контакт, бессонница, ночные страхи, эпизодические иллюзии и галлюцинации, идеи виновности и отношения, головная боль, головокружение, тремор всего тела, тревога, двигательное беспокойство, потливость и озноб, сердцебиение, тошнота, активное влечение к алкоголю.
8. Хронический алкоголизм (зависимость от алкоголя) - средняя стадия, период поддерживающего лечения
Шифр Международной классификации болезней (МКБ-10) - F 10.2.2.2.
Устойчивое удовлетворительное соматическое и психическое состояние, жалобы соматического характера на самочувствие. Формально - отсутствие патологического влечения к алкоголю. Пассивное выражение установок на трезвый образ жизни.
9. Хронический алкоголизм (зависимость от алкоголя) - конечная стадия, фаза обострения, алкогольный абстинентный синдром в тяжелой степени (легкие и средней тяжести расстройства для конечной стадии не характерны)
Шифр Международной классификации болезней (МКБ-10) - F 10.2.4.3, F 10.3.
Симптомы: мерцающая дезориентация,затрудненный контакт, бессонница, страхи, эпизодические иллюзии и галлюцинации, идеи виновности и отношения, головная боль, головокружение, тремор всего тела, тревога, двигательное беспокойство, потливость и озноб, сердцебиение, тошнота, активное влечение к алкоголю.
10. Хронический алкоголизм (зависимость от алкоголя) - конечная стадия; терапевтическая ремиссия на фоне приема аверсивных средств
Шифр Международной классификации болезней (МКБ-10) - F 10.2.3.3.
Частичная редукция соматических и неврологических симптомов, стойкие психопатологические расстройства. Формальные установки на лечение и на трезвость.
11. Состояние отмены алкоголя с делирием (алкогольный делирий, белая горячка)
Шифр Международной классификации болезней (МКБ-10) - F 10.4.
Острое психотическое расстройство, дезориентация в месте нахождения и в собственной личности
12. Алкогольное психотическое расстройство, преимущественно галлюцинаторное (острый и подострый алкогольный галлюциноз)
Шифр Международной классификации болезней (МКБ-10) - F 10.5.2.
Острое психотическое расстройство, выраженное двигательное беспокойство, попытка участвовать в болезненных переживаниях, страх
13. Алкогольное психотическое расстройство, преимущественно бредовое (алкогольный параноид, алкогольная паранойя, алкогольный бред ревности)
Шифр Международной классификации болезней (МКБ-10) - F 10.5.1.
Острое психотическое расстройство, бред отношения, преследования, страх
14. Алкогольное психотическое расстройство, преимущественно полиморфное, с исходом в амнестический синдром (алкогольная энцефалопатия, корсаковский психоз)
Шифр Международной классификации болезней (МКБ-10) - F 10.5.3., F 10.6.
Непонимание больным места нахождения, неадекватное поведение и непродуктивный контакт. Слуховые и зрительные галлюцинации. Исчезает способность запоминать недавние события. Многие забывают, что они женаты и имеют детей. С лицами, которые появились в его жизни в период развития психоза, общаются, как будто видит впервые. В результате начавшейся атрофии периферических нервов больному часто кажется, что по нему бегают крысы и ползают пауки.
Читайте также:

