Когда ботулизм диагноза для подтверждения диагноза
Обновлено: 25.04.2024
Ботулизм является острой пищевой токсикоинфекцией, развивающейся в результате попадания в организм человека ботулотоксина. Заражение происходит алиментарным путем, наиболее часто при употреблении в пищу содержащих споры ботулизма консервов. Ботулизм характеризуется поражением нервной системы в результате блокирования ботулотоксином ацетилхолиновых рецепторов нервных волокон, проявляется в виде мышечных параличей и парезов. Основная опасность ботулизма состоит в развитии таких осложнений, как острая дыхательная недостаточность и нарушения сердечного ритма. Диагностика ботулизма строится в основном на данных анамнеза заболевания и результатах неврологического осмотра.
МКБ-10
Общие сведения
Ботулизм является острой пищевой токсикоинфекцией, развивающейся в результате попадания в организм человека ботулотоксина. Ботулизм характеризуется поражением нервной системы в результате блокирования ботулотоксином ацетилхолиновых рецепторов нервных волокон, проявляется в виде мышечных параличей и парезов.
Характеристика возбудителя
Ботулотоксин вырабатывает бактерия Clostridium botulinum – грамположительная спорообразующая палочка, облигатный анаэроб. Неблагоприятные условия внешней среды переживает в виде спор. Споры клостридий могут сохраняться в высушенном состоянии многие годы и десятилетия, развиваясь в вегетативные формы при попадании в оптимальные для жизнедеятельности условия: температура 35 С, отсутствие доступа кислорода. Кипячение убивает вегетативные формы возбудителя через пять минут, температуру в 80 С бактерии выдерживают в течение получаса. Споры могут сохранять жизнеспособность в кипящей воде более получаса и инактивируются только в автоклаве. Ботулотоксин легко разрушается во время кипячения, но способен хорошо сохраняться в рассолах, консервах и пищевых продуктах, богатых различными специями. При этом наличие ботулотоксина не изменяет вкуса продуктов. Ботулотоксин относится к наиболее сильным ядовитым биологическим веществам.
Резервуаром и источником клостридий ботулизма является почва, а также дикие и некоторые домашние (свиньи, лошади) животные, птицы (преимущественно водоплавающие), грызуны. Животным-носителям клостридии обычно не вредят, выделение возбудителя происходит с калом, бактерии попадают в почву и воду, корм животных. Обсеменение объектов окружающей среды клостридиями также возможно при разложении трупов больных ботулизмом животных и птиц.
Заболевание передается по фекально-оральному механизму пищевым путем. Чаще всего причиной ботулизма становится употребление консервированных в домашних условиях загрязненных спорами возбудителя продуктов: овощей, грибов, мясных изделий и соленой рыбы. Обязательным условием для размножения клостридий в продуктах и накопления ботулотоксина является отсутствие доступа воздуха (плотно закрытые консервы). В некоторых случаях вероятно заражение спорами ран и гнойников, что способствует развитию раневого ботулизма. Ботулотоксин может всасываться в кровь, как из пищеварительной системы, так и со слизистых оболочек дыхательный путей, глаз.
У людей отмечается высокая восприимчивость к ботулизму, даже небольшие дозы токсина способствуют развертыванию клинической картины, однако чаще всего концентрация его недостаточна для формирования антитоксической иммунной реакции. При отравлении ботулотоксином из консервированных продуктов нередки случаи семейного поражения. В настоящее время случаи заболевания становятся более частыми ввиду распространения домашнего консервирования. Чаще всего ботулизмом заболевают лица из возрастной группы 20-25 лет.
Симптомы ботулизма
Инкубационный период ботулизма редко превышает сутки, чаще всего, составляя несколько часов (4-6). Однако иногда может затягиваться до недели и 10 дней. Поэтому наблюдение за всеми людьми, употреблявшими одну пищу с больным, продолжается до 10 суток. В начальном периоде заболевания может отмечаться неспецифическая продромальная симптоматика. В зависимости от преимущественного синдрома различают гастроэнтерологический, глазной варианты, а также - клиническую форму в виде острой дыхательной недостаточности.
Клиническая картина ботулизма в разгар заболевания достаточно специфична и характеризуется развитием парезов и параличей различных групп мышц. У больных отмечается симметричная офтальмоплегия (зрачок стабильно расширен, имеет место косоглазие, обычно сходящееся, вертикальный нистагм, опущение века). Дисфагия (расстройство глотания) связана с прогрессирующим парезом мышц глотки. Если первоначально больные испытывают дискомфорт и затруднения глотания твердой пищи, то с развитием заболевания становится невозможным и проглатывание жидкости.
Ботулотоксин способствует параличам и парезам мимической мускулатуры, вызывая асимметрию лица, дисмимию. В целом отмечается общая слабость, неустойчивость походки. Ввиду пареза кишечной мускулатуры развиваются запоры. Лихорадка для ботулизма не характерна, в редких случаях возможен субфебрилитет. Состояние сердечной деятельности характеризуется учащением пульса, некоторым повышением периферического артериального давления. Расстройства чувствительности, потеря сознания не характерны.
Осложнения ботулизма
Самое опасное осложнение ботулизма – развитие острой дыхательной недостаточности, остановка дыхания вследствие паралича дыхательной мускулатуры или асфиксия дыхательных путей. Такие осложнения могут привести к летальному исходу. Ввиду развития застойных явлений в легких, ботулизм может спровоцировать вторичную пневмонию. В настоящее время есть данные о вероятности осложнения инфекции миокардитом.
Диагностика ботулизма
В связи с развитием неврологической симптоматики больной бутулизмом нуждается в осмотре невролога. Специфическая лабораторная диагностика ботулизма на ранних сроках развития инфекции не разработана. Основанием для постановки диагноза служит клиническая картина и данные эпидемиологического анамнеза. Токсин выделяют и идентифицируют с помощью биологической пробы на лабораторных животных. В разгар заболевания возможно определить присутствие токсина в крови с помощью HGUF с антительным диагностикумом.
Антигены возбудителей выявляются с помощью иммунофлуоресцентного анализа (ИФА), а также - РИА и ПЦР. Выделение возбудителя путем посева каловых масс не несет значимой диагностической информации, поскольку может иметь место развитие из спор вегетативной формы клостридий в кишечнике здорового человека.
Лечение ботулизма
При подозрении на ботулизм производится обязательная госпитализация в отделение с возможностью подключения аппарата ИВЛ, с целью предупреждения и своевременной помощи в случае развития опасных для жизни осложнений. Первейшим лечебным мероприятием, производимым в первые сутки заболевания, является промывание желудка при помощи толстого зонда.
Ботулотоксин, циркулирующий в крови пациентов, нейтрализуют с помощью разового введения поливалентных противоботулинических сывороток по методу Безредки (после осуществления десенсибилизации организма). В случае, если однократное введение сыворотки не было достаточно эффективным и спустя 12-24 часа у пациента отмечается прогрессирование нейрологической симптоматики, введение сыворотки повторяют.
Довольно эффективно введение противоботулинической человеческой плазмы, однако этот препарат довольно редок ввиду малого срока хранения (не более 4-6 месяцев). В настоящее время в лечении ботулизма находит применение противоботулинический иммуноглобулин. В комплекс мероприятий этиотропной терапии включаются антибиотики, назначаемые с целью подавления вероятного развития вегетативных форм возбудителя, а также тиаминпирофосфат и АТФ. Положительный эффект оказывает гипербарическая оксигенация.
В остальном лечение назначают исходя из тяжести течения и симптоматики. В случае формирования острой дыхательной недостаточности больных переводят на искусственную вентиляцию легких. Кормление больных в случае формирования стойкой дисфагии производят жидкой пищей через тонкий зонд, либо переводят на парентеральное питание. В период выздоровления хороший эффект в плане скорейшего восстановления функций мышечной системы имеет физиотерапия.
Прогноз при ботулизме
Прогноз при высокой дозе полученного токсина и отсутствии своевременной медицинской помощи может быть крайне неблагоприятным, летальность таких случаев достигает 30-60%. Применение этиотропного лечения и методов интенсивной терапии при развитии грозных осложнений значительно снижают риск летального исхода (до 3-4%). В случае своевременного лечения заболевание заканчивается выздоровлением с полным восстановлением функций через несколько месяцев.
Профилактика ботулизма
Профилактические меры против ботулизма подразумевают строгое следование санитарно-гигиеническим нормам при изготовлении консервов, стерилизации посуды для заготовления продуктов длительного хранения. Рыбные и мясные продукты должны консервироваться исключительно в свежем и тщательно очищенном от частиц почвы виде. Консервация перезрелых плодов недопустима. Консервирование в домашних условиях должно осуществляться в строгом соответствии с рецептурой при достаточной концентрации соли и кислоты в открытой для доступа кислорода посуде.
Ботулизм – острое заболевание инфекционно-токсического генеза, обусловленное действием протеинового нейротоксина, вырабатываемого вегетативными формами возбудителя Сl.bоtulinum и клинически характеризующееся парезами и параличами поперечнополосатой и гладкой мускулатуры, иногда в сочетании с синдромом гастроэнтерита.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| A 05.1 | Ботулизм |
Дата разработки: 2017год.
Сокращения, используемые в протоколе:
| ГБО | гипербарическая оксигенация |
| ЖКТ | желудочно-кишечный тракт |
| МЕ | международные единицы |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| ПБС | противоботулиническая сыворотка |
| ПДЕ | потенциал двигательных единиц |
| ПТИ | пищевая токсикоинфекция |
| РН | реакция нейтрализации |
| УЗИ | ультразвуковое исследование |
| ЭКГ | электрокардиография |
| ЭМГ | электромиография |
Пользователи протокола: врачи общей практики, педиатры, врачи/фельдшеры скорой медицинской помощи, детские инфекционисты, детские анестезиологи-реаниматологи, детские невропатологи.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты, которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
| Класс I | польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны |
| Класс II | противоречивые данные и/или расхождение мнений по поводу пользы/эффективности лечения |
| Класс IIа | имеющиеся данные свидетельствуют о пользе/эффективности лечебного воздействия |
| Класс IIb | польза / эффективность менее убедительны |
| Класс III | имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/ неэффективно и в некоторых случаях может быть вредным |
Классификация
| пищевой ботулизм | заболевание возникает после употребления в пищу продуктов, содержащих накопившийся ботулинический токсин |
| раневой ботулизм | развивается при загрязнении почвой раны, в которой создаются условия, необходимые для прорастания попавших из почвыClostridiumbotulinum и последующего токсинообразования |
| ботулизм детского возраста | возникает у детей преимущественно до 6 месяцев, при инфицировании их спорами Clostridiumbotulinum |
| ботулизм неуточнённой природы | установить какую-либо связь возникшего заболевания с пищевым продуктом не удаётся |
| лёгкую | Легкая форма ботулизма характеризуется малой выраженностью всей симптоматики. Паралитический синдром ограничивается поражением глазодвигательных мышц |
| среднетяжёлую | среднетяжелая форма характеризуется выраженными неврологическими проявлениями (поражением мышц глотки и гортани), но без признаков декомпенсированной острой дыхательной недостаточности и полным сохранением способности к глотанию жидкости |
| тяжёлую | тяжелая форма ботулизма характеризуется дыхательной недостаточностью и тяжёлыми бульбарными нарушениями |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Диагностика ботулизма проводится путем сбора анамнеза, клинического осмотра,общих лабораторных, специальных лабораторных и инструментальных методов обследования и направлена на определение нозологии и клинической формы, тяжести состояния, выявление осложнений и показаний к терапии.
При раневом ботулизме [1]:
· выше перечисленные жалобы, но нарушения со стороны ЖКТ отсутствуют.
При ботулизме детского возраста [1]:
· вялость;
· слабое сосание или отказ от груди;
· задержка стула;
· ребенок перестает улыбаться;
· синдром внезапной смерти.
Анамнез заболевания:
· острое начало заболевания с картины гастроэнтерита с последующим, в течение нескольких часов, присоединением неврологической симптоматики, либо второй вариант начала заболевания, при котором диспепсический синдром отсутствует и на первый план с самого начала болезни выступает поражение ЦНС.
Эпидемиологический анамнез:
· употребление в пищу в период от нескольких часов до 7 суток до начала заболевания консервов (овощных, мясных, рыбных, грибных), копченой или вяленой рыбы, колбасы или окорока домашнего приготовления, меда;
· возможно одномоментное заболевание нескольких лиц.
Физикальное обследование[3,5]:
· птоз век;
· движений глазных яблок во все стороны;
· расширение зрачка (мидриаз);
· вялость или отсутствие зрачковых реакций на свет;
· нистагм (чаще горизонтальный);
· угнетение корнеального и конъюнктивального рефлексов;
· расходящийся или сходящийся страбизм;
· анизокория;
· в тяжелых случаях – полная наружная и внутренняя офтальмоплегия;
· сухость и гиперемия слизистой оболочки рта;
· амимия лица;
· ограничение подвижности мягкого неба, снижение глоточного рефлекса;
· в разгар заболевания: гипотония, приглушенность сердечных тонов;
· сознание ясное;
· менингеальные симптомы отсутствуют
· температура тела нормальная или субфебрильная.
Предположительный случай детского ботулизма [4]:
острое заболевание у ребенка в возрасте до одного года, не сопровождающееся лихорадкой и характеризующееся как минимум пятью из следующих признаков:
· сухость слизистых;
· сонливость (летаргия);
· амимия, маскообразное лицо;
· мышечная слабость, утрата способности держать голову;
· птоз;
· затруднение при кормлении (глотании), молоко выливается через нос, поперхивание;
· нарушение (отсутствие) аппетита, отказ от пищи;
· дыхательная недостаточность.
Вероятный случай ботулизма [4]:
Случай, соответствующий определению предположительного случая и наличии одного из следующего:
1) употребление в пищу в период от нескольких часов до 7суток до начала заболевания одного из следующих продуктов (домашнего приготовления):
· овощные, мясные, рыбные, фруктовые консервы;
· маринованные грибы;
· копченая или вяленая рыба;
· колбаса или окорок;
2) появление симптомов ботулизма через неделю после рваных, колотых, резаных, огнестрельных ран или открытых переломов, или хирургических вмешательств;
3) наличие эпидемиологической связи с подтвержденным случаем.
Подтвержденный случай ботулизма [4]:
как минимум одно из следующего:
· выявление ботулинистического токсина в сыворотке крови, пробе стула, промывных водах, рвотных массах, мазках из носоглотки, отделяемого ран или в пробе продукта явившегося вероятной причиной заболевания в тесте на мышах;
· выделение Clostridiumbotulinumиз проб стула, содержимого желудка или отделяемого ран;
· положительный результат исследований в ПЦР проб стула, содержимого желудка, мазка со слизистых или отделяемого ран.
Лабораторные исследования:
· ОАК– незначительный лейкоцитоз, лимфопения, ускорение СОЭ;
· Биологический метод–обнаружение и идентификации токсина как в сыворотке больных, так и во внешней среде.
· Бактериологический метод– обнаружение спор и вегетативных форм возбудителя в кале, крови, рвотных массах или промывных водах желудка. В случае раневого ботулизма на исследование берутся отделяемое от раны, кусочки отторгаемых тканей и мазки – отпечатки с поверхности раны.
Инструментальные исследования:
· ЭКГ– синусовая тахикардия, указания на изменения миокарда гипоксического характера, неспецифические изменения SТ сегмента и зубца Т;
· Рентгенография органов грудной клетки при наличии признаков пневмонии;
· ЭМГ –состояния потенциалов двигательных единиц (ПДЕ) с помощью концентрических игольчатых электродов, в остром периоде ботулизма выявляется существенное снижение средней длительности ПДЕ, наиболее выраженное в клинически пораженных мышцах.
Показания для консультации специалистов:
· консультация невропатолога – при присоединении явлений парезов черепных нервов, периферических полинейропатий;
· консультация анестезиолога-реаниматолога – при дыхательных нарушениях, полиорганной недостаточности;
· консультация кардиолога – при присоединении симптомов миокардита.

Диагностический алгоритм:
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Полиомиелит (бульбарная форма) | Парезы и параличи | Кал на полиовирус методом ПЦР | Острое начало, стул нормальный, саливация не нарушена, боль в позвоночнике, болезненность при пальпации по ходу нервных стволов, парезы и параличи сопровождаются исчезновением сухожильных рефлексов, асимметрия поражений. |
| Вирусные энцефалиты | Глазодвигательные нарушения | Специфическая диагностика большинства вирусных энцефалитов- определение уровня антител в сыворотке к конкретному антигену. Исследование проводят в острый период и период реконвалесценции (через 2—3 нед). Диагностическую ценность имеет увеличение титра антител в 4 раза и больше или выявлениеIgM к вирусам энцефалитов методом ИФА. | Признаки поражения вещества мозга (спутанность сознания, возбуждение, сонливость), восходящие вялые параличи, изменение сухожилистых рефлексов, патологические рефлексы (Бабинского, Оппенгейма), одностороннее поражение лицевого нерва, отсутствие саливации. |
| Синдром Гийена-Барре | Глазодвигательные нарушения | Анализ ликвора-белково-клеточная диссоциация в цереброспинальной жидкости. Уровень белка достигает 3–5 г/л. | Параличи восходящего характера с вовлечением мышц глотки, гортани, лица, часто парестезии, мышечные спазмы, в спинномозговой жидкости характерные изменения (повышенный уровень белка, при нормальном цитозе) |
| Отравление атропином | сухость ворту, головокружение, расширение зрачков. | метод газовой хроматографии с пределом чувствительности примерно 10 нг/млдля экспресс-определения уровня атропина в крови. | Психомоторное возбуждение, галлюцинации, судороги, параличи, гиперемия кожи. |
| Сальмонеллез | Симптомы гастроэнтерита, общетоксические проявления, связь с употреблением недоброкачественных продуктов. | Бактериологический посев кала и рвотных масс на кишечную группу. | При сальмонеллезе никогда не бывает расстройств зрения, параличей глазных мышц, нарушений глотания. |

Алгоритм дифференциальной диагностики при ботулизме
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Дизентерия: причины появления, симптомы, диагностика и способы лечения.
Определение
Дизентерия (бактериальная дизентерия, шигеллёз) – инфекционное заболевание, характеризующееся воспалительными изменениями в кишечнике, возбудителем которого является бактерия рода Shigella.
Заразиться дизентерией можно в любом возрасте, но заболевание наиболее опасно для детей младше пяти лет и ослабленных пожилых людей.
После перенесенной инфекции стойкий иммунитет не формируется, поэтому в течение жизни бывают повторные случаи заболевания.
Причины появления дизентерии
Самый частый путь передачи инфекции - контактно-бытовой (через загрязненные предметы обихода, дверные ручки, грязные руки). Распространителями дизентерии могут быть и насекомые-переносчики, например, мухи и тараканы. Вспышки дизентерии возникают в условиях скученности людей при несоблюдении гигиенических мер безопасности. Попав на продукты питания, бактерии быстро размножаются в них при комнатной температуре. Особенно опасны в этом отношении молочные продукты, а также мясо, рыба, фруктовые компоты и кисели.
Возбудители дизентерии могут долго сохраняться во внешней среде, в высушенном и замороженном состоянии остаются жизнеспособными до четырех месяцев. В воде шигеллы могут жить 2-3 недели, с чем связан еще один возможный путь заражения – водный (при питье сырой воды, купании в загрязненных водоемах). Однако кипячение воды приводит к мгновенной гибели бактерии. Также для возбудителя дизентерии губительны прямые солнечные лучи и большинство дезинфицирующих средств.
Попадая в организм, бактерии легко проходят через желудок и начинают размножаться в толстом кишечнике.
От других патогенных микроорганизмов, вызывающих кишечные инфекции, шигеллы отличаются крайне высокой контагиозностью (заразностью) и способностью вырабатывать мощный экзотоксин - токсин Шиги, поражающий одновременно кишечник и нервные ткани организма.
Классификация заболевания
По тяжести течения:
- легкая,
- среднетяжелая,
- тяжелая.
- типичная,
- атипичная:
- стертая форма,
- бессимптомная форма,
- бактерионосительство.
- колитическая (наиболее распространенная);
- гастроэнтероколитическая,
- гастроэнтеритическая.
- острая (до 1 мес.),
- затяжная (до 3 мес.),
- хроническая (более 3 мес.).
Инкубационный период дизентерии (время от момента заражения до возникновения первых симптомов болезни) обычно продолжается 1-3 дня, в некоторых случаях - до недели. Для типичной формы болезни характерно острое начало: повышение температуры тела, озноб или чувств жара, головная боль. Затем присоединяются тошнота и рвота, приступообразные боли внизу либо в левой части живота.
Стертая форма шигеллёза наблюдается у 10% заболевших. Она характеризуется удовлетворительным самочувствием пациента, незначительной болью в животе, нормальной температурой тела. Как правило, заболевшие не обращаются за медицинской помощью и выздоравливают за 2-3 дня.
При бактерионосительстве больной выделяет бактерии с калом, а признаки заболевания отсутствуют.
Бессимптомная форма дизентерии похожа на бактерионосительство. Разница заключается в том, что в крови человека при бессимптомном течении заболевания наблюдается рост количества специфических антител, что говорит о наличии инфекционного процесса в организме.
Больные стертой и бессимптомной формой дизентерии, а также бактерионосители представляют наибольшую эпидемическую опасность, так как чаще других становятся источниками заражения окружающих.
Попадая в кровь, дизентерийный токсин вызывает симптомы интоксикации (высокую температуру, слабость, тошноту) и угнетает симпатическую нервную систему. Этим объясняется снижение артериального давления, отсутствие аппетита, апатия, учащение или урежение пульса, возможные перебои в работе сердца (экстрасистолия). В тяжелых ситуациях развивается инфекционно-токсический шок.
Тяжесть течения дизентерии определяют по степени выраженности интоксикации, обезвоживания и изменений в кишечнике.
При легком течении заболевания температура тела не поднимается выше 37,5-38°С, отмечаются умеренные боли в животе, стул до 10 раз в сутки. Как правило, через 2-3 дня от начала заболевания наступает значимое улучшение.
При тяжелой форме наблюдаются лихорадка выше 39°С, сильная слабость, обезвоживание из-за очень частого стула, мучительные боли в животе.
К группе риска по тяжести течения дизентерии относятся дети до 2 лет, лица старше 50 лет, истощенные люди, а также пациенты с быстро развивающимся обезвоживанием и высокой лихорадкой в начале заболевания.
Длительность течения неосложненного шигеллёза не превышает 5-10 дней. Во время выздоровления нарушенная работа органов полностью восстанавливается.
Диагностика дизентерии
Для правильной постановки диагноза важен опрос пациента, сбор эпидемиологического анамнеза (контакты с больными людьми, употребление пищи или воды, опасных в отношении кишечных инфекций, купание в природных водоемах, путешествия). Заподозрить дизентерию позволяет сочетание у больного интоксикационного синдрома (повышенной температуры тела, общей слабости, головной боли) и колитического синдрома (режущей боли внизу живота, болезненности живота при пальпации, тенезм, ложных позывов к дефекации, кашицеобразного необильного стула с примесями слизи и крови).Наиболее информативным для диагностики шигеллёза считается выявление бактерий в кале при помощи посева на патогенную кишечную флору.
Определение этиологии ОКИЗ (острого кишечного инфекционного заболевания) и выбор рациональной антибиотикотерапии. Рациональная терапия дизентерии основана на идентификации её возбудителя - бактерий рода Shigella. Шигеллы (по имени японского учёного К. Шиги) грамотрицательные неподвижные .
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сахарный диабет: причины появления, симптомы, диагностика и способы лечения.
Определение
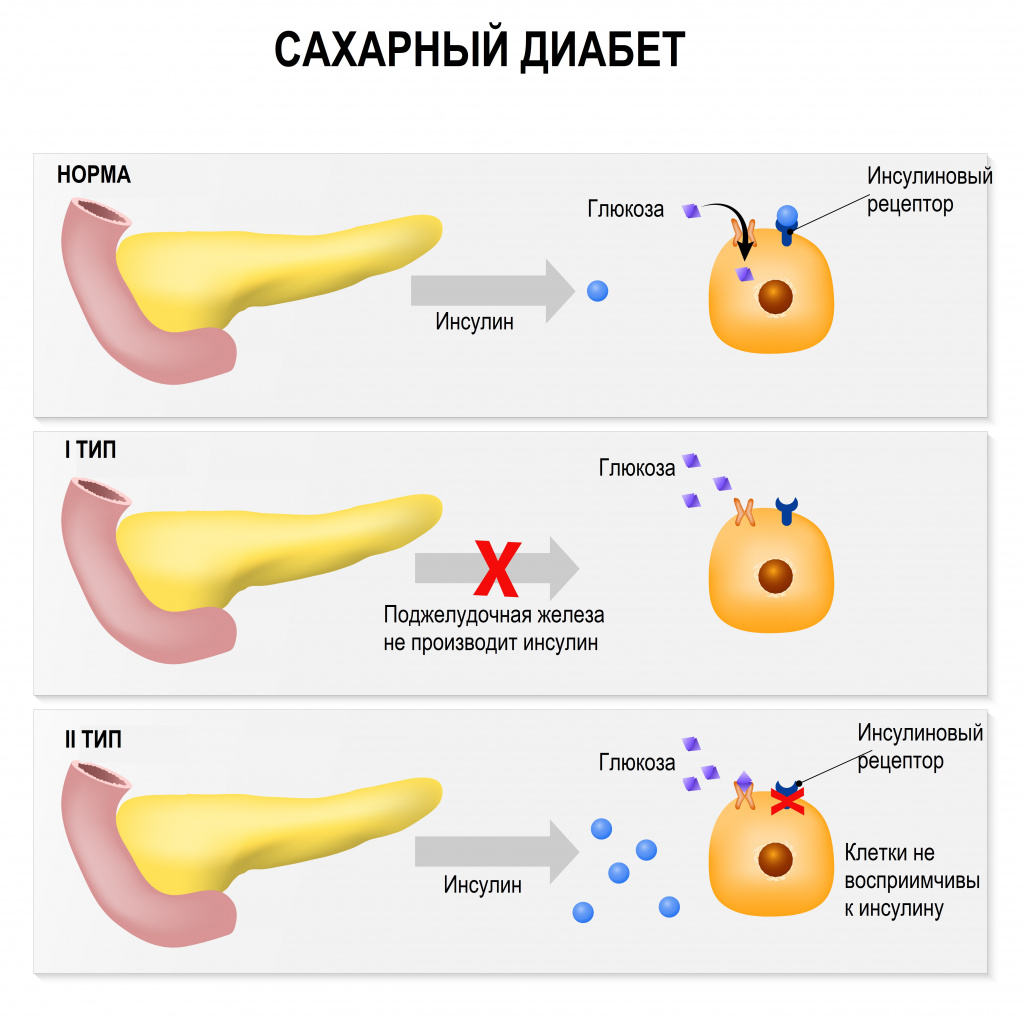
Сахарный диабет (СД) – группа хронических эндокринных патологий, связанных с нарушением усвоения глюкозы, возникающих в результате абсолютной или относительной инсулиновой недостаточности.
Основное его клиническое проявление – длительная гипергликемия вследствие нарушения метаболизма глюкозы в организме.
Причины появления сахарного диабета
Этиологию или патогенез большинства типов СД упрощенно можно описать как нарушение чувствительности к инсулину или как нарушение секреции инсулина.
Инсулин — это гормон, регулирующий уровень содержания сахара в крови и синтезирующийся β-клетками поджелудочной железы - последовательно, в несколько этапов. При диабете поджелудочная железа не вырабатывает достаточно инсулина или организм не может эффективно использовать вырабатываемый ею инсулин. Физиологическим и наиболее важным стимулятором секреции инсулина является глюкоза. Практически во всех тканях организма инсулин влияет на обмен углеводов, жиров, белков и электролитов, увеличивая транспорт глюкозы, белка и других веществ через мембрану клетки. Эндогенный инсулин сначала поступает в печень и лишь затем, меньшая его часть, - в большой круг кровообращения и почки.
К инсулинозависимым тканям относится печень, мышцы и жировая ткань. В клетки этих тканей глюкоза может попасть только с помощью инсулина. Если в организме мало инсулина или клетки невосприимчивы к нему, то глюкоза остается в крови. К инсулиннезависимым тканям относится эндотелий сосудов, нервная ткань и хрусталик глаза.
![Диабет.jpg]()
Хроническая гипергликемия при сахарном диабете сопровождается повреждением, дисфункцией и недостаточностью различных органов, особенно глаз, почек, нервов, сердца и кровеносных сосудов.
Классификация заболевания
По МКБ-10 сахарный диабет имеет кодировки Е10-Е14, однако классификация включает в себя еще 5 уточняющих диагнозов:
- E10 - сахарный диабет I типа.
- E11 - сахарный диабет II типа.
- E12 - сахарный диабет, связанный с недостаточностью питания.
- E13 - другие уточненные формы сахарного диабета.
- E14 - сахарный диабет неуточненный.
- с кетоацидозом (кетоацидотическая) или без него;
- гиперосмолярная;
- гипогликемическая.
- кетоацидоза (ацидоза без упоминания о коме, кетоацидоза без упоминания о коме);
- поражения почек (диабетическая нефропатия, интракапиллярный гломерулонефроз, синдром Киммельстила-Уилсона);
- поражений глаз (диабетическая: катаракта, ретинопатия);
- неврологических осложнений (амиотрофии, автономной невропатии, мононевропатии, полиневропатии);
- нарушений периферического кровообращения (гангрена, язва);
- других уточненных осложнений (диабетической артропатии и т.д.);
- множественными осложнениями;
- неуточненными осложнениями.
- для определения тактики лечения;
- для стимулирования исследования причин и механизмов развития заболевания;
- для обеспечения основы для эпидемиологических исследований.
Наиболее распространенный тип, который определяется различной степенью дисфункции β-клеток и инсулинорезистентностью. СД II типа развивается у людей старшего возраста. Среди основных факторов риска его развития – несбалансированное питание, гиподинамия, избыточный вес, отягощенная наследственность.
- Медленно латентно развивающийся иммуноопосредованный СД у взрослых, при котором дольше сохраняется функция β-клеток.
- СД II типа со склонностью к кетозу и дефициту инсулина (не иммуноопосредованный). Абсолютная потребность в заместительной инсулинотерапии у этих больных может появляться и исчезать.
- Моногенный СД связан с определенными мутациями гена, имеет несколько клинических проявлений, требующих различного лечения. Встречается в детском и молодом возрасте, имеет признаки тяжелой инсулинорезистентности без ожирения.
- СД, связанный с заболеваниями и травмами экзокринной части поджелудочной железы.
- СД, ассоциированный с эндокринопатиями (акромегалия, синдром Кушинга, глюкагонома, гипертиреоз и другие).
- СД, индуцированный лекарственными препаратами или химическими веществами.
- СД, развивающийся в исходе вирусных и бактериальных инфекций.
- Необычные специфические формы иммуноопосредованного СД связаны с редкими иммунными заболеваниями. СД, диагностированный в первые 6 месяцев жизни, в большинстве случаев не является типичным аутоиммунным СД, а относится к так называемому неонатальному СД.
- Другие генетические синдромы, иногда связанные с СД.
- Неклассифицированный СД - должен использоваться временно, когда нет четкой диагностической категории в дебюте заболевания.
- СД I типа или СД II типа, выявленные при беременности.
- Гестационный СД - гипергликемия ниже диагностического порога СД.
Диабет I типа – инсулинозависимый. Заболевание является следствием тотальной инсулиновой недостаточности в организме и чаще всего обнаруживается у лиц молодого возраста. Инсулиновая недостаточность развивается стремительно и имеет классические клинические проявления:
- частые обильные мочеиспускания;
- постоянное чувство жажды;
- потеря веса;
- повышенный аппетит;
- слабость;
- частые головокружения;
- помутнение зрения;
- плохая заживляемость ран, гнойнички на коже.
Диагностика сахарного диабета
Диагностика включает в себя установление формы заболевания, оценку общего состояния организма пациента, выявление сопутствующих патологий.При наличии оснований подозревать у пациента впервые выявленный сахарный диабет назначаются лабораторные методы обследования.
-
Вначале проводится оценка уровня гликированного гемоглобина и/или уровня глюкозы натощак.
Синонимы: Анализ крови на гликированный гемоглобин. Glycohemoglobin; HbA1c; Hemoglobin A1c; A1c; HgbA1c; Hb1c. Краткая характеристика определяемого вещества Гликированный гемоглобин Образуется в результате медленного неферментативного присоединения глюкозы к гемоглобину А, со.
Читайте также: