Коксит тазобедренного сустава инфекционный
Обновлено: 18.04.2024
Коксартроз - это артроз тазобедренного сустава. Развивается постепенно, в течение нескольких лет, склонен к прогрессированию, может быть как односторонним, так и двухсторонним. Сопровождается болями и ограничением движений в суставе. На поздних стадиях наблюдается атрофия мышц бедра и укорочение конечности. Диагноз устанавливается на основании клинической симптоматики и результатов рентгенографии. На ранних стадиях коксартроза лечение консервативное. При разрушении сустава, особенно – у пациентов молодого и среднего возраста показана операция (эндопротезирование).
МКБ-10

Общие сведения
Коксартроз (остеоартроз или деформирующий артроз тазобедренного сустава) – это дегенеративно-дистрофическое заболевание. Обычно развивается в возрасте 40 лет и старше. Может быть следствием различных травм и заболеваний сустава. Иногда возникает без видимых причин. Для коксартроза характерно постепенное прогрессирующее течение. На ранних стадиях применяются консервативные методы лечения. На поздних этапах восстановить функцию сустава можно только оперативным путем.
В ортопедии и травматологии коксартроз является одним из самых распространенных артрозов. Высокая частота его развития обусловлена значительной нагрузкой на тазобедренный сустав и широкой распространенностью врожденной патологии – дисплазии сустава. Женщины болеют коксартрозом немного чаще мужчин.

Причины коксартроза
Выделяют первичный (возникший по неизвестным причинам) и вторичный (развившийся вследствие других заболеваний) артроз тазобедренного сустава.
Вторичный коксартроз может стать следствием следующих заболеваний:
- Дисплазий тазобедренного сустава.
- Врожденного вывиха бедра.
- Болезни Пертеса.
- Асептического некроза головки бедра.
- Инфекционных поражений и воспалительных процессов (например, артрита тазобедренного сустава).
- Перенесенных травм (травматических вывихов, переломов шейки бедра, переломов таза).
Коксартроз может быть как односторонним, так и двухсторонним. При первичном коксартрозе часто наблюдается сопутствующее поражение позвоночника (остеохондроз) и коленного сустава (гонартроз).
Факторы риска
К числу факторов, увеличивающих вероятность развития коксартроза можно отнести:
- Постоянную повышенную нагрузку на сустав. Чаще всего наблюдается у спортсменов и у людей с избыточной массой тела.
- Нарушения кровообращения, гормональные изменения, нарушения метаболизма.
- Патологию позвоночника (кифоз, сколиоз) или стоп (плоскостопие).
- Пожилой и старческий возраст.
- Малоподвижный образ жизни.
Сам по себе коксартроз по наследству не передается. Однако, определенные особенности (нарушения обмена веществ, особенности строения скелета и слабость хрящевой ткани) могут наследоваться ребенком от родителей. Поэтому при наличии кровных родственников, страдающих коксартрозом, вероятность возникновения болезни несколько увеличивается.
Патанатомия
Во время движений суставные поверхности костей беспрепятственно скользят друг относительно друга, благодаря гладкому, упругому и прочному гиалиновому хрящу, покрывающему полость вертлужной впадины и головку бедра. Кроме того, гиалиновый хрящ выполняет амортизирующую функцию и участвует в перераспределении нагрузки при движениях и ходьбе.
В полости сустава находится небольшое количество суставной жидкости, которая играет роль смазки и обеспечивает питание гиалинового хряща. Сустав окружен плотной и прочной капсулой. Над капсулой находятся крупные бедренные и ягодичные мышцы, которые обеспечивают движения в суставе и, наряду с гиалиновым хрящом, также являются амортизаторами, предохраняющими сустав от травм при неудачных движениях.
Симптомы коксартроза
При коксартрозе 1 степени пациенты предъявляют жалобы на периодическую боль, которая возникает после физической нагрузки (бега или длительной ходьбы). Боль локализуется в области сустава, реже – в области бедра или колена. После отдыха обычно исчезает. Походка при коксартрозе 1 степени не нарушена, движения сохранены в полном объеме, атрофии мышц нет.
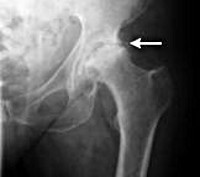
На рентгенограмме пациента, страдающего коксартрозом 1 степени, определяются нерезко выраженные изменения: умеренное неравномерное сужение суставной щели, а также костные разрастания вокруг наружного или внутреннего края вертлужной впадины при отсутствии изменений со стороны головки и шейки бедренной кости.
При коксартрозе 2 степени боли становятся более интенсивными, нередко появляются в состоянии покоя, иррадиируют в бедро и область паха. После значительной физической нагрузки больной коксартрозом начинает прихрамывать. Объем движений в суставе уменьшается: ограничивается отведение и внутренняя ротация бедра.
На рентгеновских снимках при коксартрозе 2 степени определяется значительное неравномерное сужение суставной щели (более чем наполовину от нормальной высоты). Головка бедренной кости несколько смещается кверху, деформируется и увеличивается в размере, а ее контуры становятся неровными. Костные разрастания при этой степени коксартроза появляются не только на внутреннем, но и на внешнем крае вертлужной впадины и выходят за пределы хрящевой губы.
При коксартрозе 3 степени боли становятся постоянными, беспокоят пациентов не только днем, но и ночью. Ходьба затруднена, при передвижениях больной коксартрозом вынужден пользоваться тростью. Объем движений в суставе резко ограничен, мышцы ягодицы, бедра и голени атрофированы. Слабость отводящих мышц бедра становится причиной отклонения таза во фронтальной плоскости и укорочения конечности на больной стороне. Для того, чтобы компенсировать возникшее укорочение, пациент, страдающий коксартрозом, при ходьбе наклоняет туловище в больную сторону. Из-за этого центр тяжести смещается, нагрузки на больной сустав резко увеличиваются.
На рентгенограммах при коксартрозе 3 степени выявляется резкое сужение суставной щели, выраженное расширение головки бедра и множественные костные разрастания.
Диагностика
Диагноз коксартроза выставляется на основании клинических признаков и данных дополнительных исследований, основным из которых является рентгенография. Во многих случаях рентгеновские снимки дают возможность установить не только степень коксартроза, но и причину его возникновения. Так, например, увеличение шеечно-диафизарного угла, скошенность и уплощение вертлужной впадины свидетельствуют о дисплазии, а изменения формы проксимальной части бедренной кости говорят о том, что коксартроз является следствием болезни Пертеса или юношеского эпифизиолиза. На рентгенограммах больных коксартрозом также могут выявляться изменения, свидетельствующие о перенесенных травмах.
В качестве других методов инструментальной диагностики коксартроза могут использоваться КТ и МРТ. Компьютерная томография позволяет детально изучить патологические изменения со стороны костных структур, а магнитно-резонансная томография предоставляет возможность оценить нарушения со стороны мягких тканей.

Рентгенография тазобедренных суставов. Двухсторонний коксартроз: сужение суставной щели, склероз суставных поверхностей.
Дифференциальная диагностика
Боли при корешковом синдроме (сдавливании нервных корешков) при остеохондрозе и некоторых других заболеваниях позвоночника могут имитировать болевой синдром при коксартрозе. В отличие от коксартроза при сдавливании корешков боль возникает внезапно, после неудачного движения, резкого поворота, поднятия тяжестей и т. д., локализуется в области ягодицы и распространяется по задней поверхности бедра. Выявляется положительный симптом натяжения – выраженная болезненность при попытке пациента поднять выпрямленную конечность, лежа на спине. При этом больной свободно отводит ногу в сторону, тогда как у пациентов с коксартрозом отведение ограничено. Следует учитывать, что остеохондроз и коксартроз могут наблюдаться одновременно, поэтому во всех случаях необходимо тщательное обследование больного.
Кроме того, коксартроз дифференцируют с трохантеритом (вертельным бурситом) – асептическим воспалением в области прикрепления ягодичных мышц. В отличие от коксартроза болезнь развивается быстро, в течение 1-2 недель, обычно – после травмы или значительной физической нагрузки. Интенсивность болей выше, чем при коксартрозе. Ограничения движений и укорочения конечности не наблюдается.
В отдельных случаях при нетипичном течении болезни Бехтерева или реактивного артрита могут наблюдаться симптомы, напоминающие коксартроз. В отличие от коксартроза, при этих заболеваниях пик болей приходится на ночное время. Болевой синдром очень интенсивный, может уменьшаться при ходьбе. Характерна утренняя скованность, которая возникает сразу после пробуждения и постепенно исчезает в течение нескольких часов.
Лечение коксартроза
Лечением патологии занимаются ортопеды-травматологи. Выбор методов лечения зависит от симптомов и стадии заболевания. На 1 и 2 стадиях коксартроза проводится консервативная терапия. В период обострения коксартроза применяются инъекционные блокады, нестероидные противовоспалительные средства (пироксикам, индометацин, диклофенак, ибупрофен и т. д.). Следует учитывать, что препараты этой группы не рекомендуется принимать в течение длительного времени, поскольку они могут оказывать негативное влияние на внутренние органы и подавлять способность гиалинового хряща к восстановлению.
Для восстановления поврежденного хряща при коксартрозе применяются средства из группы хондропротекторов (хондроитина сульфат, экстракт хрящей телят и др.). Для улучшения кровообращения и устранения спазма мелких сосудов назначаются сосудорасширяющие препараты (циннаризин, кислоту никотиновую, пентоксифиллин, ксантинола никотинат). По показаниям используются миорелаксанты (лекарственные средства для расслабления мышц).
Диета при коксартрозе самостоятельного лечебного эффекта не имеет и применяется только как средство для снижения веса. Уменьшение массы тела позволяет снизить нагрузку на тазобедренные суставы и, как следствие, облегчить течение коксартроза. Для того чтобы уменьшить нагрузку на сустав врач, в зависимости от степени коксартроза, может порекомендовать пациенту ходить с тростью или с костылями.
На поздних стадиях (при коксартрозе 3 степени) единственным эффективным способом лечения является операция – замена разрушенного сустава эндопротезом. В зависимости от характера поражения может применяться либо однополюсный (заменяющий только головку бедра) или двухполюсный (заменяющий как головку бедра, так и вертлужную впадину) протез.
Операция эндопротезирования при коксартрозе проводится в плановом порядке, после полного обследования, под общим наркозом. В послеоперационном периоде проводится антибиотикотерапия. Швы снимают на 10-12 день, после чего пациента выписывают на амбулаторное лечение. После эндопротезирования обязательно проводятся реабилитационные мероприятия.
В 95% случаев хирургическое вмешательство по замене сустава при коксартрозе обеспечивает полное восстановление функции конечности. Больные могут работать, активно двигаться и даже заниматься спортом. Средний срок службы протеза при соблюдении всех рекомендаций составляет 15-20 лет. После этого необходима повторная операция для замены изношенного эндопротеза.
Артрит тазобедренного сустава – это патологические воспалительные реакции, развивающийся в суставных поверхностях вертлужной впадины и головки бедренной кости. При артрите тазобедренного сустава пациентов беспокоит боль в паховой области, бедре или ягодицах, скованность и ограничение диапазона движений, трудности при ходьбе, прихрамывающая походка. Разновидность артрита устанавливается с помощью проведения УЗИ, рентгена, МРТ тазобедренных суставов, диагностической пункции, исследования показателей крови. Общий лечебный алгоритм при артрите тазобедренного сустава включает иммобилизацию, медикаментозную терапию, лечебную физкультуру, массаж, физиотерапию; в случае неэффективности – оптимальное хирургическое лечение.
МКБ-10


Общие сведения
Артрит тазобедренного сустава (коксит) – воспалительный процесс различной этиологии, в который вовлекается соединительная ткань в области сочленения тазовой и бедренной кости. При артрите воспаление развивается в синовиальной оболочке, выстилающей суставную полость. Однако без своевременного и адекватного лечения коксит быстро трансформируется в остеоартроз тазобедренного сустава, при котором происходят дегенеративно-деструктивные изменения суставного хряща и субхондральной кости.
Хронический болевой синдром и нарушение функции тазобедренного сустава при артрите не только ограничивает физическую активность пациентов, но и может служить причиной приобретенной инвалидности. Поскольку артрит тазобедренного сустава может являться частью суставных синдромов различной этиологии, истинная распространенность заболевания остается неизвестной. Считается, что по частоте развития коксит уступает только артриту коленного сустава.

Причины артрита
Воспаление тазобедренных суставов может вызываться инфекционными агентами, механическими травмами, имунными механизмами. По ведущему этиологическому фактору выделяют:
- Гнойные артриты. Могут являться осложнением травм, ранений, диагностических пункций сустава, операций, в результате которых происходит прямое инфицирование полости сустава. В других случаях септический коксит может развиваться при прорыве гнойного очага из соседних тканей (при флегмоне, остеомиелите и т. п.) либо метастатическом инфицировании полости сустава из удаленных воспалительных очагов (при фурункулезе, тонзиллите, отите, пневмонии и т. п.).
- Специфические артриты. Кроме инфекционных артритов, вызываемых неспецифической гноеродной флорой, встречаются специфические кокситы, связанные с туберкулезом, бруцеллезом, гонореей, сифилисом.
- Вторичные асептические артриты. Могут быть ассоциированы с такими заболеваниями, как псориаз, системная красная волчанка, болезнь Крона, анкилозирующий спондилоартрит и др.
- Реактивные артриты. Возникают после перенесенных кишечных (сальмонеллеза, дизентерии, иерсиниоза) или урогенитальных инфекций (хламидиоза, уреаплазмоза, микоплазмоза) и также являются асептическими.
- Ревматоидный артрит. Характеризуется сложным аутоиммунным механизмом развития; чаще встречается у лиц-носителей антигена HLA-DR1, DR4. Пусковым фактором в данном случае могут выступать вирусы - простого герпеса, цитомегалии, паротита, кори, Эпштейна-Барра, респираторно-синцитиальный, гепатита и пр.
В группе риска по развитию артрита находятся дети с дисплазией тазобедренных суставов, лица с отягощенной наследственностью, ожирением, вредными привычками, травматическими вывихами бедра, испытывающие чрезмерные физические нагрузки.
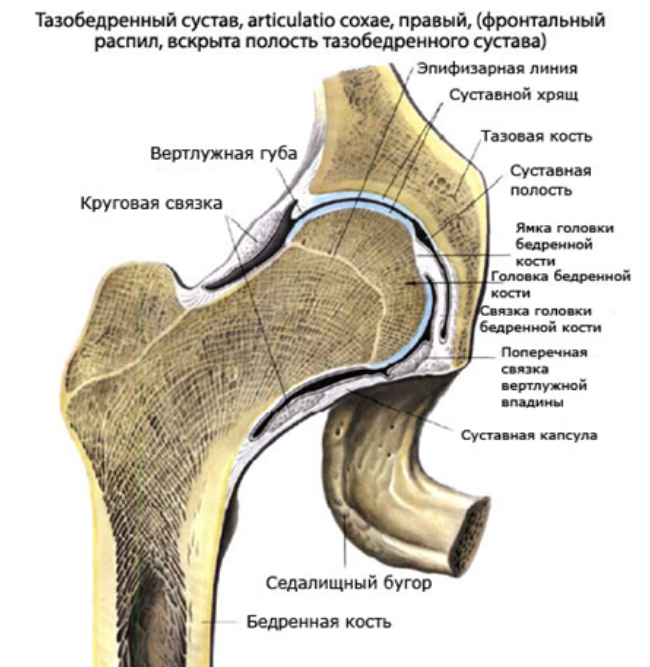
Анатомия
Тазобедренный сустав образован сочленением чашеобразной вертлужной впадины тазовой кости и головки бедренной кости. По виду соединения он относится к шаровидным суставам. Полость вертлужной впадины и головка бедренной кости покрыты гиалиновым хрящом. В центре суставной впадины имеется зона рыхлой соединительной ткани, служащая местом прикрепления связки головки бедренной кости. Важную роль в стабилизации и функционировании тазобедренного сустава играет мощный связочный аппарат. Тазобедренный сустав выполняет сложные функции опоры и движения (сгибания и разгибания, отведения и приведения нижней конечности, вращения внутрь и наружу).

Классификация
Общепринятой классификации коксита не разработано. В современной ревматологии, травматологии и ортопедии артрит тазобедренного сустава принято классифицировать в зависимости от этиологических и патогенетических механизмов, выделяя следующие виды:
- ревматоидный артрит;
- реактивный артрит (урогенитальный и постэнтероколитический);
- инфекционный артрит (вирусный, бактериальный, грибковый, паразитарный, посттравматический, инфекционно-аллергический);
- псориатический артрит и др.
По клиническому течению артриты тазобедренного сустава могут быть острыми (с длительностью первичной суставной атаки менее 2-х месяцев), затяжными (до 1 года), хроническими (дольше 1 года), рецидивирующими (при возникновении повторной суставной атаки после периода ремиссии продолжительностью не менее 6 месяцев).
Кокситы могут быть первично-костными либо первично-синовиальными. Примерами первично-синовиальных артритов тазобедренного сустава служат ревматоидный и реактивный артриты. О первично-костном артрите говорят в том случае, когда первоначально поражается костная ткань, а затем - синовиальная оболочка (например, при туберкулезном артрите).
Симптомы артрита ТБС
Наиболее частыми формами артрита тазобедренного сустава, встречающимися в клинической практике, служат туберкулезный и острый гнойный коксит. Остальные формы наблюдаются значительно реже.
При гнойном коксите отмечается бурное начало заболевания с преобладанием симптомов общей интоксикации: лихорадки, слабости, потливости, потери аппетита, головной боли. Значительно выражены местные изменения: кожа над областью сустава становится напряженной, гиперемированной и горячей на ощупь. Отмечается резкая боль (стреляющая, пульсирующая), которая еще более усиливается при движении. Вследствие воспалительной инфильтрации и образования гнойного выпота в полости сустава, форма последнего существенно изменяется.
Для остальных форм артрита тазобедренного сустава характерно постепенное развитие. В начальных стадиях преобладают тупые, ноющие боли в паховой области, с наружной стороны бедра, ягодицах, которые ограничивают объем движений или затрудняют ходьбу. Вследствие тугоподвижности тазобедренных суставов движения становятся скованными, неуверенными, а походка – прихрамывающей (походка Тренделенбурга). Чаще всего боль и скованность в тазобедренном суставе возникает после его длительной фиксации в одной позе в или неудобном положении, например, при сидении или длительном стоянии. С течением времени у больных может развиваться атрофия бедренных и паховых мышц, фиброзный или костный анкилоз.
Манифестации туберкулезного артрита обычно предшествуют симптомы туберкулезной интоксикации. В исходе специфического воспаления часто развивается патологический вывих бедра, неподвижность тазобедренного сустава, атрофия мышц и укорочение конечности. У детей артрит тазобедренного сустава протекает острее, с более выраженными локальными и общими симптомами воспаления.
Псориатические кокситы сопровождаются появлением характерного синюшно-багрового окрашивания кожи над воспаленным суставом, болями в нижних отделах позвоночника. При ревматоидном артрите тазобедренные суставы поражаются симметрично. Прогрессирующие дистрофические изменения в суставе со временем приводят к развитию вторичного коксартроза.

Диагностика
При проведении обследования больного с воспалительным поражением тазобедренных суставов нельзя ограничиваться постановкой синдромального диагноза; в обязательном порядке необходимо определить первопричину артрита. С этой целью из анамнеза выясняется характер и интенсивность болей, длительность течения заболевания, сопутствующая патология. Обследование пациента проводится в положении лежа, стоя и во время ходьбы. При этом особое внимание обращается на форму суставов и положение конечностей, наличие атрофии мышц и контрактур, походку, возможность выполнения и амплитуду пассивных и активных движений.
Наряду с клиническим обследованием, решающее значение в диагностике артрита играют:
- Методы лучевой диагностики: рентгенография тазобедренного сустава, УЗИ ТБС; МРТ; контрастная артрография и др.
- Инвазивные исследования. Для оценки характера воспаления проводится диагностическая пункция тазобедренного сустава под УЗИ-наведением. В некоторых случаях в целях подтверждения диагноза возникает необходимость в проведении диагностической артроскопии и биопсии синовиальной оболочки тазобедренного сустава.
- Лабораторные исследования. С помощью лабораторных методов (ИФА крови, определения СРБ и РФ, исследования синовиальной жидкости) уточняется происхождение артрита тазобедренного сустава.
- Другие методы. При подозрении на туберкулезный артрит показана консультация фтизиатра и проведение туберкулинодиагностики.
Лечение артрита тазобедренного сустава
В зависимости от причины и стадии артрита тазобедренного сустава его лечение может осуществляться врачом-ревматологом, хирургом, травматологом-ортопедом, фтизиатром. В острой стадии для обеспечения максимальной разгрузки и покоя тазобедренного сустава накладывается гипсовая повязка. Для облегчения передвижения рекомендуется использовать трости, костыли, ходунки и другие приспособления. Лечение включает:
- Фармакотерапию. Проводится с учетом этиологии коксита и может включать прием НПВС, специфическую химиотерапию (при туберкулезном артрите), антибиотикотерапию (при инфекционных артритах) и пр.
- Внутрисуставные манипуляции. По показаниям выполняются внутрисуставные инъекции кортикостероидов, блокады. При гнойном коксите проводится серия лечебных пункций, лаваж сустава антисептическими растворами, проточное дренирование сустава.
- Физиолечение. После купирования острых проявлений артрита тазобедренного сустава назначается массаж, лечебная гимнастика и плавание, физиолечение (магнитотерапия, ультразвук, УВЧ, парафинотерапия, грязелечение и пр.).
- Операции. При безрезультатности попыток консервативной терапии артрита, в случае хронических болей и стойкого ограничения функции сустава решается вопрос о хирургическом вмешательстве (синовэктомии, тотальном эндопротезировании тазобедренного сустава, артропластике, артродезе, артротомии и др.).
Прогноз и профилактика
Исходом артрита может служить, как легкая тугоподвижность, так и полный анкилоз тазобедренного сустава. Осложнением гнойного артрита может явиться инфекционно-токсический шок или сепсис. Своевременное и полноценное лечение позволяет минимизировать нарушения функции тазобедренного сустава, предотвратить развитие остеоартроза. В целях профилактики артрита необходимо следить за весом, серьезно относиться к лечению любых инфекций и сопутствующих заболеваний, осуществлять ПХО проникающих ранений суставов.
2. Оценка структур тазобедренного сустава при ювенильном идиопатическом (хроническом) артрите по данным ультразвуковой томографии/ Мовсисян Г.Р., Кузьмина Н.Н., Мач Э.С.// Научно-практическая ревматология. - 2004.
3. Поражение тазобедренных суставов при псориатическом артрите и болезни Рейтера/ Поливанов А.Э., Сороцкая В.Н.// Научно-практическая ревматология. - 2006.
Коксит тазобедренного сустава (син. артрит тазобедренного сустава) – представляет собой воспаление различной этиологии соединительной ткани/синовиальной оболочки сочленения тазовой/бедренной кости (головки бедренной кости и поверхности вертлужной впадины). Является наиболее часто встречаемым заболеванием крупных суставов и встречается как у взрослых, так и у детей, однако наибольшую значимость имеют в детском/юношеском возрасте. Могут иметь разное происхождение.
Тазобедренный сустав является самым крупным опорным суставом, глубоко расположенным в тканях. Формируется головкой бедренной кости, которая входит в вертлужную впадину тазовой кости. Удерживают его в нормальном положении и слой мягких тканей. Тазобедренный сустав выполняет функции опоры/движения в различных плоскостях (отведение/приведения нижней конечности, сгибание/разгибание, вращение наружу/внутрь).
Частота встречаемости коксита тазобедренного сустава у взрослых/детей достоверно неизвестна, поскольку он является частью суставных синдромов различного генеза. При отсутствии своевременного/адекватного лечения присутствует высокий риск его трансформации в остеоартроз тазобедренного сустава, сопровождающегося деструктивно-дегенеративными изменения субхондральной кости/суставного хряща. Выраженный хронический болевой синдром при коксите тазобедренного сустава и нарушение его функции существенно ограничивают физическую активность, что снижает качество жизни и даже может являться первопричиной инвалидности в последующем периоде.
Патогенез
Патогенез коксита тазобедренного сустава значительно различается в зависимости от его вида. Рассмотрим лишь патогенез септического/гнойного артрита, который является многофакторным и определяется взаимодействием патогенного микроорганизма и иммунного ответа организма. Инфекционный агент, попав в полость сустава присоединяется к внеклеточному суставному и костному матриксу, содействуя бактериальной адгезии и быстрой колонизации микроорганизмов в полости сустава. После колонизации сустава происходит быстрое размножение бактерий и активизация острого воспалительного ответа, что обусловлено их возможностью вырабатывать различные факторы вирулентности (протеазы), способные разрушать компоненты матрикса. Ответом синовия на это является пролиферативная гиперплазия слизистой оболочки и приток воспалительных клеток. Местная бактериальная пролиферация способствует привлечению в очаг активированных макрофагов/полиморфноядерных гранулоцитов и Т-клеток. Именно массивное воспаление при септическом артрите предшествует процессу эрозии хряща/кости.
Воспалительные цитокины человека (интерлейкины) в суставную жидкость выделяются синовиальными клетками, которые, в свою очередь, активируют процесс высвобождения белков острой фазы из печени (С-реактивного белка), которые непосредственно связываются с клетками бактерий, способствуя тем самым активации системы комплемента. Это способствует хемотаксической миграции фагоцитов (макрофаги /нейтрофилы) в пораженный сустав, являющихся медиаторами иммунного ответа, что активирует высвобождение других воспалительных цитокинов и колониестимулирующего фактора макрофагов. Высвобождаемые из макрофагов цитокины (IL-ip, TNF-a, IL-6), стимулируют резорбцию кости и запускают синтез хемокинов, привлекающих дополнительные нейтрофилы.
Массивная инфильтрация в инфицированный сустав нейтрофилов за счет свободных радикалов/тканеразрушающих протеолитических, нацеленных на протеогликаны/коллаген способствует разрушению хряща/кости и персистенции воспалительного процесса.
Воспалительный процесс, бактериальные токсины/ферменты изменяет синовий и состав синовиальной жидкости, способствуют деградации коллагена, что негативно влияет на структуры сустава. Впоследствии происходит повышение внутрисуставного давления, что препятствует поступлению в сустав крови/питательных веществ в достаточном количестве и приводит к дальнейшему разрушению синовия/хряща.
Классификация
По патогенетическому механизму принято выделять:
- первично-костные кокситы, при которых в патогенезе заболевания первоначально поражается кость, а затем — синовиальная оболочка (туберкулезный коксит);
- первично-синовиальные кокситы, при которых в основе заболевания лежит первичное поражение синовиальной оболочки, а затем костной ткани (реактивный/ревматоидный коксит).
По этиологическому признаку различают:
- Посттравматический коксит.
- Инфекционный коксит (бактериальный, вирусный, грибковый, паразитарный).
- Инфекционно-аллергический коксит.
- Ревматоидный коксит.
- Реактивный артрит (постэнтероколитический/урогенитальный).
- Пориатический коксит.
По клиническому течению выделяют:
- острые кокситы (длительность суставной атаки до двух месяцев);
- затяжные кокситы (длительностью до 1 года);
- хронические кокситы (более года);
- рецидивирующие кокситы (повторная суставная атака, наступающая через 6 и более месяцев после периода ремиссии).
Причины
Этиология коксита тазобедренного сустава чрезвычайно разнообразная. Основными из причин их развития являются:
- Механические травмы сустава (удар/падение).
- Осложнения травм, операций/диагностических пункций сустава, способствующие непосредственному его инфицированию.
- Прорыв гнойного очага из прилегающих к суставу тканей (остеомиелит, флегмона).
- Метастатическое инфицирование сустава из воспалительных очагов, удаленных от него (при пневмонии, фурункулезе, отите, тонзиллите).
- Инфекции, вызываемые специфическими инфекционными агентами (возбудителями бруцеллеза, туберкулеза, гонореи, сифилиса) и неспецифическими возбудителями — гноеродная флора (стрепто/стафилококки).
- Перенесенные кишечные/урогенитальные заболевания (дизентерия, сальмонеллез, уреаплазмоз, хламидиоза, иерсиниоз, микоплазмоз).
- Асептические артриты, ассоциированные с системной красной волчанкой, псориазом и др.
- Аутоиммунные реакции (ревматоидный коксит с аутоиммунным механизмом развития).
К факторам риска развития тазобедренного сустава коксита относятся: дисплазия тазобедренных суставов, травматические вывихи бедра, высокая масса тела, чрезмерные физические нагрузки.
Симптомы
Симптомы коксита определяются преимущественно выраженностью/характером воспаления в суставе и прежде всего изменениями в синовиальной оболочке. При острой форме в начальных стадиях пациенты жалуются преимущественно на ноющие тупые боли в области паха, ягодиц, с наружной стороны бедра, что затрудняет ходьбу и ограничивает объем движений в суставе. Боль/скованность в тазобедренном суставе чаще возникает после длительной его фиксации в неудобном положении/одной позе (сидение, при сидении или длительное нахождение в положении стоя). Из-за развивающейся тугоподвижности в суставе и образование миогенных контрактур происходит установка конечности в порочном положении, походка становится прихрамывающей, а движения в суставе — скованными.
Выпот в тазобедренном суставе приводит к образованию над ним припухлости, но определить ее удается только при выраженном скоплении жидкости/у истощенных субъектов, а у детей — при слабом развитии мышц. При выходе экссудата за пределы суставной капсулы может формироваться флегмона/абсцесс. Характерно повышение температуры тканей над суставом, но степень ее повышения определяется остротой воспалительного процесса. Общая симптоматика (слабость, лихорадка, вегетативные нарушения) и местные проявления могут иметь различную выраженность, что определяется реактивностью организма, характером инфекционного патогена, общим состоянием организма.
Для гнойного коксита тазобедренного сустава у взрослых характерно острое начало с преобладанием общей интоксикации: потливости, головной боли, лихорадки, слабости, потери аппетита. Местные изменения более выражены: кожные покровы над суставом напряженны, гиперемированы и на ощупь горячие. Характерна резкая пульсирующая/стреляющая боль, которая усиливается во время движения. Из-за гнойного выпота в полости сустава и воспалительной инфильтрации может изменяться форма сустава.
Проявлениям туберкулезного коксита предшествует специфическая симптоматика туберкулезной интоксикации, в ходе которой усиливается процесс разрушения головки/шейки бедренной кости и вертлужной впадины, что часто сопровождается атрофией мышц бедра, патологическим вывихом, неподвижность тазобедренного сустава, а у детей и укорочением конечности.
Для псориатических кокситов характерно появление синюшно-багрового окрашивания кожных покровов над суставом, а также выраженного болевого синдрома в нижних отделах позвоночника. В случаях коксита ревматоидного генеза отмечается симметричное поражение тазобедренных суставов. При отсутствии адекватного лечения отмечаются прогрессирующие дистрофические изменения в пораженном суставе, что сопровождается риском развития вторичного коксартроза.
Анализы и диагностика
Постановка диагноза проводится на основании данных анамнеза (длительность заболевания, сопутствующая патология), жалоб (интенсивность/характер болей в положении стоя /лежа, во время ходьбы), физикального обследования (форма тазобедренных суставов, наличие контрактур/атрофии мышц, положение конечностей, особенности походки, сохранность и амплитуда активных/пассивных движений) и данных инструментального/лабораторного обследования:
- Методы лучевой диагностики: МРТ, УЗИ, ТБС, рентгенография тазобедренного сустава, контрастная артрография.
- Лабораторные исследования (для определения генеза коксита проводится ИФА, СРБ, исследования синовиальной жидкости).
- При необходимости поводится диагностическая артроскопии/пункция тазобедренного сустава, биопсии синовиальной оболочки сустава. При наличии признаков туберкулезного коксита — проведение туберкулинодиагностики.
Важно не просто диагностировать коксит тазобедренного сустава, чрезвычайно важно определить его происхождение и установить причину развития.
Лечение
Лечение коксита комплексное, включающее фармакологические, ортопедические, хирургические, физиотерапевтические методы и санаторно-курортное лечение. Лечение коксита у взрослых в большинстве случаев начинается с иммобилизации сустава, для чего используются гипсовые повязки, вытяжение и медикаментозная терапия. По мере затихания воспалительного процесса необходимо уменьшать степень иммобилизации сустава, то есть переводить пациентов в вертикальное положение. С целью снятия нагрузки на сустав при передвижении пациента используются приспособления различного рода (ходунки, трости, костыли и др.), постепенно увеличивая нагрузку на ноги. Затем, по показаниям, с целью коррекцию деформаций, санации очагов деструкции, восстановления функции сустава могут проводиться хирургические методы лечения. После купирования воспалительного процесса назначаются физиотерапевтические методы, массаж и ЛФК.
Медикаментозное лечение коксита направлено на купирование болевого синдрома, для чего могут назначаться анальгетики в таблетках или уколах (Анальгин, Дексалгин). Чаще для этих целей используются нестероидные противовоспалительные средства, которые кроме купирования болевого синдрома оказывают и выраженное противовоспалительное действие. Могут использоваться как препараты местного действия, которые наносятся на область тазобедренного сустава 3-4 раза в день (Диклоран гель, Диклак гель, Вольтерен Форте, Финалгель, Долгит крем, Наклофен гель, Ибупрофен-Нортон гель, мазь Хотемин, гель Ревмадор), так и препараты в таблетированной форме/в уколах (Мелоксикам, Коксиб, Дилакса, Кеторолак, Целебрекс, Амелотекс, Кетопрофен, Ксефокам и др.). Также могут одновременно назначаться компрессы на сустав на 40-60 минут с Димексидом в разведении 1:1 с водой. Димексид способствует устранению устраняет боли, отека и воспаления, а также является хорошим проводником для НПВС, аналгетиков, гормонов.
При развитии реактивного синовита показано внутрисуставное введение глюкокортикоидов — Преднизолон, Дипроспан коротким курсом (10-14 дней). При хроническом реактивном коксите показаны иммуносупрессивные препараты (Лейкеран, Азатиоприн, Метатрексат, Имуран, Хлорбутин).
Обязательной является антибактериальная терапия. Выбор антибактериального препарата определяется видом инфекционного патогена, вызвавшего коксит. Чаще используются антибиотики из группы тетрациклина, макролидов, фторхинолонов.
При коксите ревматического генеза назначаются базисные противоревматические лекарственные средства, оказывающие влияние на иммунопатологический процесс (Метотрексат, Лефлуномид, Азатиоприн, Циклоспорин) и биологические препараты (Актемра, Ремикейд, Хумира, Энбрел и др.), что позволяет существенно снизить активность прогрессирование заболевания. Но поскольку начало действия базисных препаратов наступает только через 2-3 месяца, на этот период необходимо назначать НВПС/кортикостероиды. При коксите туберкулезного генеза проводят специфическую антибактериальную терапию одновременно двумя/тремя противотуберкулезными препаратами (ПАСК, препараты изоникотиновой к-ты, стрептомицин).
После стихания воспалительного процесса, особенно с при рисках перехода в артроз с целью восстановления структур сустава могут назначаться хондропротекторы (глюкозамин сульфат/хондроитин сульфат), которые улучшают состояние хрящевой ткани и достаточно эффективно предотвращают процесс прогрессирование дистрофических изменений в суставе. С этой целью могут назначаться Алфлутоп, Мукосат, Структум, Сустагард Артро, Хондрогард, Артрадол или комбинированные препараты Хондроитин Комплекс, Терафлекс, КондроНова, Артра. Прием в течение длительного периода (4-6 месяцев). Для улучшения процесса образования коллагена показан прием витаминов группы В, С, Е, D2/D3, Никотиновой кислоты, макро-микроэлементов (Меди сульфат, Магнерот, Магне В6, Селен, Цинк Аспартат), Солкосерила, Стекловидного тела.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Эпидемиология
Распространенность коксита специалисты оценивают в 14,2% всех артритов; доля посттравматического воспаления тазобедренного сустава не превышает 5-10% всех случаев, а доля реактивного коксита колеблется от 0,6 до 2,7 случаев на 100 тыс.
По некоторым данным, септический артрит в детском и подростковом возрасте диагностируется в одном случае на 70 тыс. обращений за медицинской помощью.
Гнойный коксит у взрослого пожилого возраста ежегодно выявляется примерно у пяти человек на 90-100 тыс.
Причины коксита
Воспалительный процесс при коксите имеет разные причины и может затрагивать синовиальные оболочки и костные структуры тазобедренного сустава. И в зависимости от происхождения выделяются виды или типы заболевания.
Результатом травмы, даже давно произошедшего сильного растяжения связок, перелома шейки бедра или вывиха тазобедренного сустава, является его посттравматическое воспаление – правосторонний или левосторонний коксит.
При поражении сустава золотистым стафилококком (Staphylococcus aureus), пневмококком (Streptococcus pneumoniae), а также бета-гемолитическими кокками (Haemophilus influenzae и Kingella kingae) развивается инфекционный коксит. Среди вирусов, причастных к данному типу заболевания, специалисты чаще всего называют вирус краснухи (Rubella virus) и вирус Эпштейна-Барра; вирусы гепатита В, С и Е; парвовирус B19.
При гематогенном поражении сустава микобактериями туберкулеза (Mycobacterium tuberculosis), нередко вызванным реактивацией прошлых микобактериальных очагов, может развиваться туберкулезный коксит – в виде периферического остеоартикулярного туберкулеза тазобедренного сустава. [2]
Инфекционную этиологию имеет септический коксит, септический артрит или острый гнойный коксит, который бывает стрептококковым, стафилококковым, гонококковым и др. А при наличии в полости воспаленного сустава серозного выпота определяют серозный коксит.
Связан с инфекцией и реактивный коксит – реактивный артрит тазобедренного сустава или инфекционно-аллергический коксит, обусловленный повышенной реакцией иммунитета на перенесенные урогенитальные или желудочно-кишечные заболевания, которые вызываются такой бактериальной инфекцией, как Neisseria gonorrhea, Mycoplasma hominis, Ureaplasma urealyticum, Salmonella enteritenteria, [3] Yersinia enterocolitica, Campylobacter jejuni. При реактивном артрите воспаление суставов развивается через несколько недель или месяцев после заболеваний мочеполовых органов или ЖКТ. [4],
С употреблением некоторых пищевых белков связывают аллергический коксит, при котором воспаление суставов возникает как аутоиммунный ответ организма.
Преходящий или транзиторный коксит (токсическое преходящее воспаление синовиальной оболочки сустава) может диагностироваться у детей в возрасте трех-десяти лет после перенесенных вирусных инфекций как синдром острой боли в бедре со скованностью в тазобедренном суставе и атравматичной хромотой – синдром коксита (также называемый синдромом раздраженного бедра).
У пациентов с системной красной волчанкой (СКВ) двусторонний коксит связан с нарушением кровоснабжения тканей сустава и развитием их аваскулярного некроза.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Септический артрит - быстро прогрессирующее инфекционное заболевание суставов, обусловленное непосредственным попаданием гноеродных микроорганизмов в полость сустава.
Код по МКБ-10
- М00.0-М00.9 Септический артрит.
- А.54.4 Гонококковая инфекция костно-мышечной системы.
- 184.5 Инфекция и воспалительная реакция, обусловленные эндопротезированием.
Эпидемиология
Септический артрит и инфекция протезированного сустава встречаются повсеместно. На их долю приходится 0,2-0,7% всех госпитализаций. Наиболее часто болеют дети и лица старших возрастных групп. Заболеваемость на септический артрит составляет 2-10 на 100 000 населения, среди больных РА - 30-40 случаев на 100 000. Распространённость инфекции протезированного сустава 0,5-2,0% всех случаев протезирования год.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Чем вызывается септический артрит?
Все известные бактерии могут вызвать септический артрит. Самый распространённый этиологический агент септического артрита Staphylococcus aureus (37-56%), на долю которого приходится до 80% случаев инфекций суставов у больных РА и сахарным диабетом. S. aureus также считают основным этиологическим фактором при инфекционном коксите и полиартикулярных вариантах септического артрита. Стрептококки занимают второе место по частоте выявлении у лице септическимм артритом (10-28%). Воспаления суставов, вызванные стрептококками, как правило, ассоциируются с фоновыми аутоиммунными заболеваниями, хронической инфекцией кожи и предшествующей травмой. Грамотрицательные палочки (10-16%) причина септического артрита у пожилых, наркоманов, «водящих наркотики внутривенно, а также у больных с иммунодефицитом. Септический артрит, вызванный Neisseria gonorrhoeae (0,6-12%), выявляют, как правило, в рамках диссеминированной гонококковой инфекции. Анаэробы в качестве возбудителей (1,4-3,0%) фигурируют у реципиентов суставных протезов, у лиц с глубокими инфекциями мягких тканей и у больных сахарным диабетом.
Структура возбудителей инфекции протезированного сустава:
Ранние формы инфекции протезированного сустава (до 3 мес после имплантации протеза) вызываются преимущественно Staphylococcus epidermidis. Колонизация эндопротеза стафилококками происходит контактным путём с инфицированных кожных покровов, подкожной жировой клетчатки, мышц или из послеоперационной гематомы. Поздние формы инфекции протезированного сустава возникают вследствие инфицирования другими микроорганизмами, происходящего преимущественно гематогенным путём.
Как развивается септический артрит?
Проникновение возбудителя в сустав гематогенным путём происходит в период транзиторной или стойкой бактериемии, лимфогенным - из ближайших к суставу очагов инфекции, а также при прямом попадании, обусловленном медицинскими манипуляциями (артроцентез, артроскопия) и проникающими травмами.
Проникновение бактерий в сустав вызывает иммунный ответ, сопровождающийся выходом в полость сустава провоспалительных цитокинов и иммунокомпетентных клеток. Их накопление влечёт торможение процесса репарации хрящевой ткани и её деградацию с последующей деструкцией хряща и костной ткани и формированием костного анкилоза.
Как проявляется септический артрит?
При развитии септического артрита в рамках диссеминированной гонококковой инфекции клиническая симптоматика развёртывается в течение 2-З дней от начала болезни и включает общее недомогание, лихорадку, кожные высыпании и тепосиновит.
Начало инфекции протезированного сустава может быть острым или подострым в зависимости от вирулентности возбудителя. Появляются боль (95%), лихорадка (43%), припухлость (38%), при дренировании или пункции получают отделяемое гнойного характера (32%).
Как распознать септический артрит?
К предрасполагающим факторам гонококкового септического артрита у женщин относят менструацию, беременность, послеродовой период, хроническую бессимптомную эндоцервикальную инфекцию. Для мужчин фактором риска может становиться гомосексуализм. Для лиц обоего пола выделяют несколько предрасполагающих факторов (экстрагенитальная гонококковая инфекция, беспорядочные половые связи, низкий социально-экономический и образовательный статус, употребление наркотиков, ВИЧ-инфекция, врождённый дефицит компонентов С3, С4-комплемента).
К основным факторам риска инфекции протезированного сустава относят иммунодефицитные состояния, повторные и длительные оперативные вмешательства, протезирование поверхностно-расположенных суставов (локтевой, плечевой, голеностопный).
Физикальное обследование
Наряду с интенсивным болевым синдромом выявляют припухлость, гиперемию кожи и гипертермию поражённого сустава. При локализации процесса в тазобедренных или крестцово-подвздошных суставах нередко отмечаются боли в нижнем отделе спины, ягодицах и но передней поверхности бедра. В подобных ситуациях может быть полезным проведение специальных проб: в частности, проба Патрика или симптом FABERE (начальные буквы латинских слов flexio, abductio, externa rotatio, extensio) помогает выявить патологию тазобедренного сустава. При выполнении данной пробы лежащий на спине больной сгибает одну ногу в тазобедренном и колене и прикасается латеральной лодыжкой к надколеннику другой вытянутой ноги. Давление на колено согнутой ноги в случае поражении вызывает боль и тазобедренном суставе. Положительный симптом Генслена (боль в области крестцово-подвздошного сочленения при максимальном сгибании суставов ноги на той же стороне и максимальное разгибание их на другой стороне) свидетельствует о наличии сакроилеита.
У маленьких детей единственным проявлением бактериального коксита может быть резкая боль при движении с фиксацией тазобедренного сустава в положении сгибания и наружной ротации
Гонококковый септический артрит часто сопровождается пораженном кожи и околосуставных мягких тканей. Гонококковый дерматит развивается у 66-75% больных с диссеминированной гонококковой инфекцией и характеризуется безболезненными геморрагическими папулёзными или пустулёзными высыпаниями, имеющими диаметр от 1 до 3 мм с локализацией на дистальных участках конечностей. Возможно формирование пузырей с геморрагическим содержимым. В типичных случаях образуется пустула, имеющая геморрагический или некротичекий центр, окружённая фиолетовым ореолом. Как правило, сыпь претерпевает обратное развитие в течение 4-5 дней и оставляет после себя нестойкую пигментацию. Теносиновит развивается у 2/3 больных с диссеминированной гонококковой инфекцией, имеет асимметричный характер, поражает преимущественно сухожильные влагалища кистей и стоп и протекает параллельно с кожными изменениями. В рамках диссеминированной гонококковой инфекции возможно развитие гепатита, миоперикардита, крайне редко - эндокардита, менингита, перигепатита (синдром Фитц-Хью-Куртиса), респираторного дистресс-синдрома взрослых и остеомиелита.
Лабораторная диагностика септического артрита
При анализе периферической крови у больных с септическим артритом выявляют лейкоцитоз со сдвигом лейкоцитарной формулы влево и значительное повышение СОЭ. Однако у 50% больных на септический артрит, развившимся на фоне РА и лечения глюкокортикоидами, число лейкоцитов может быть в пределах нормы.
Основу диагностики септического артрита составляет развёрнутый анализ синовиальной жидкости (включая микробиологическое исследование), полученной с помощью пункции поражённой области. Сразу же после взятия синовиальной жидкости выполняется посев её (у постели больного) на питательные среды для аэробных и анаэробных возбудителей. Для получения предварительной информации о возбудителе и назначения эмпирической антибиотикотерапии необходимо окрашивание мазков синовиальной жидкости по Граму, желательно с предварительным центрифугированием синовиальной жидкости. В этом случае диагностическая информативность метода составляет 75% и 50% при инфицировании грамположительными кокками и грамотрицательными палочками, соответственно. Визуально синовиальная жидкость при септическом артрите имеет гнойный характер, серовато-желтого или кровянистого цвета, мутная, густая, с большим аморфным осадком. Количество лейкоцитов в синовиальной жидкости часто превышает таковое при других воспалительных заболеваниях и составляет более 50 000/мм3, а нередко более 100 000/мм3 с преобладанием нейтрофилов (>85%). В синовиальной жидкости также отмечаются низкое содержание глюкозы, составляющее менее половины от её сывороточной концентрации, и высокий уровень молочной кислоты. Посевы крови дают рост микрофлоры в 50% случаев.
При подозрении на гонококковую этиологию септического артрита показано бактериологическое исследование отделяемого из уретры (у мужчин) или шейки матки (у женщин). С целью подавления сапрофитной флоры посевы выполняют на селективные среды с добавлением антибиотиков (среда Тайера-Мартина). В случае наличия гонококковой инфекции положительный результат при однократном пшене получают в 80-90% случаев. Учитывая возможность ассоциированной инфекции, всех больных с гонококковой инфекцией рекомендуется обследовать на наличие хламидиоза и других заболеваний, передающихся половым путём (сифилис, ВИЧ-иифекция и др.).
У больных с инфекцией протезированного сустава для верификации диагноза и контроля лечения выполняется гистологическое и микробиологическое исследование биоптата костной ткани, взятого вблизи соединения цемента с протезом.
Инструментальные исследования
Рентгенологическое исследование сустава входит в число первоочередных диагностических мероприятий, поскольку оно позволяет исключить сопутствующий остеомиелит и определиться с дальнейшей тактикой обследования и лечения больного. Однако следует отметить, что отчетливые и вменения на рентгенограммах при септическом артрите (остеопороз, сужение суставной щели, краевые эрозии) появляются примерно на 2-й неделе от начала заболевании.
Радиоизотопное сканирование с технецием, галлием или индием особенно важно в тех случаях, когда исследуемый сустав располагается глубоко в тканях пли труднодоступен для пальпации (тазобедренные, крестцово-подвздошные). Эти методы помогают выявить изменения, присущие септическому артриту (накопление радиофармпрепарата, свидетельствующее об активном синовите), и ранних стадиях процесса, т.е. в течение первых двух суток, когда рентгенологические изменения ещё отсутствуют.
КТ позволяет выявить деструктивные изменения костной ткани значительно раньше, чем рентгенография. Данный метод наиболее информативен при поражении крестцово-подвздошных и грудиноключичных сочленений.
МРТ позволяет выявить в ранних стадиях заболевания отёк мягких тканей и выпот в полость сустава, а также остеомиелит.
Дифференциальная диагностика
Септический артрит следует дифференцировать от следующих заболеваний, проявляющихся острым моноартритом: острого подагрического приступа, пирофосфатной артропатии (псевдоподагра), РА, серонегативных спондилоартритов, Лайм-боррелиоза. Инфекция считается одной из немногих неотложных ситуаций в ревматологии, требующих быстрой диагностики и интенсивного лечения во избежание необратимых структурных изменений. Поэтому существует правило, что каждый острый моноартрит необходимо расценивать как инфекционный, пока не доказано обратное.

[13], [14], [15], [16], [17], [18], [19], [20], [21], [22]
Пример формулировки диагноза
- Острый бактериальный коксартрит стафилококковой (Staphylococcus aureus) этиологии.
- Острая стафилококковая (Staphylococcus epidermidis) инфекция протезированного тазобедренного сустава.

[23], [24], [25], [26], [27], [28], [29], [30]
Лечение септического артрита
Немедикаментозное лечение
Дренирование инфицированного сустава проводят (иногда несколько раз в день) методом закрытой аспирации через иглу. Удаляют максимально возможное количество выпота. Чтобы оценить эффективность лечения, каждый раз выполняют подсчёт лейкоцитов, окрашивание по Граму и посевы синовиальной жидкости. В течение первых двух суток cyстав иммобилизируют. Начиная с третьего дня болезни осуществляют пассивные движении, к нагрузкам и активным движениям переходят после исчезновения артралгий.
Медикаментозное печение
Антибактериальная терапия проводится и течение мерных двух суток эмпирически с учётом возраста больного, клинической картины заболевания и результатов окрашивания мазков синовиальной жидкости по Граму, в дальнейшем - с учётом выделенного возбудителя и его антибиотикорезистентности. Антибиотики следует вводить, преимущественно парентерально, внутрисуставное их применение нецелесообразно.
Отсутствие позитивной динамики через двое суток лечения диктует необходимость замены антибиотика. Сохраняющаяся повышенная СОЭ служит показанием к продлению сроков лечения, которое в среднем составляет 3-4 нед (иногда до 6 над), но не менее двух недель после ликвидации всех признаков заболевания.
У больных с инфекцией протезированного сустава антибиотикотерапию назначают на основании микробиологического исследования костного биоптата и проводят по меньшей мере 6 нед по следующим схемам: оксациллин + рифампицин, нанкомицин + рифампицин, цефеним/цефтазидим + ципрофлоксацин.
Антибиотиками выбора для лечения гонококкового септического артрита являются цефалоспорины III поколения - цефтриаксон (1-2 г/сут внутривенно) или цефотаксим (3 г/сут в 3 введения внутривенно), назначаемые в течение 7 -10 дней. В дальнейшем проводят пероральную терапию ципрофлоксацином (1 г/сут в 2 приёма) или офлоксацииом (800 мг/сут в 2 приёма). Лицам моложе 18 лег и больным с непереносимостью фторхинолонон назначают цефиксим (800 мг/сут внутрь в 2 приёма),
Сроки антибактериальной терапии гонококкового септического артрита должны составлять не менее двух недель после ликвидации всех признаков заболевания. Учитывая большую вероятность сопутствующей хламидийной инфекции, вышеуказанные схемы лечения дополняют приёмом азитромицина (1 г внутрь однократно) или доксициклина (200 мг/сут внутрь в 2 приёма в течение 7 дней).
Дополнительно к антимикробной терапии назначают анальгетики и НПВП (диклофенак 150 мг/сут, кетопрофен 150 мг/сут, нимесулид 200 мг/сут и др.).
Хирургическое лечение
Открытое хирургическое дренирование при септическом артрите осуществляют при наличии следующих показаний: инфицирование тазобедренного и, возможно, плечевого сустава; остеомиелит позвонков, сопровождающийся сдавлением спинного мозга; анатомические особенности, затрудняющие дренирование сустава (например, грудиноключичное сочленение): невозможность удаления гноя при закрытом дренировании через иглу из-за повышенной вязкости содержимого или спаечного процесса в полости сустава; неэффективность закрытой аспирации (персистенция возбудителя или отсутствие снижения лейкоцитоза в синовиальной жидкости): протезированные суставы; сопутствующий остеомиелит, требующий проведения хирургического дренирования; септический артрит, развившийся вследствие попадания инородного тела в суставную полость; позднее начало терапии (более 7 дней).
Хирургическое лечение инфекции протезированного сустава проводят следующими способами.
- Одномоментная артропластика с иссечением инфицированных тканей, установкой нового протеза и последующим лечением антибиотиками. При этом длительность курса антибиотикотерапии должна составлять не менее 4 или 6 мес при локализации процесса в тазобедренном или коленном суставе cooтветственно.
- Иссечение протезных компонентов, контаминированных участков кожи и мягких тканей с последующей антимикробной терапией в течение 6 пел. Затем из области поражённого сустава производят биопсию тканей, при этом лечение антибиотиками прекращают на две недели до получения результатов гистологического и микробиологического исследований, после чего выполни ют реимплантацию. При отсутствии в биоптатах воспалительных изменений и роста микроорганизмов антибиотикотерапию не возобновляют. В против ном случае лечение антибиотиками продолжают в течение 3 или (> мес.
Показания к консультации других специалистов
Все больные на септический артрит осматриваются хирургом-ортопедом для уточнения показаний к проведению открытого дренирования, а также протезирования (или репротезирования) инфицированного сустава. При гонококковой этиологии септического артрита целесообразна консультация дерматовенеролога дли согласования тактики лечения и дальнейшего наблюдения за больным и его половым партнёром.
Дальнейшее ведение
Лечение основного заболевания у реципиентом суставных протезом применение антибактериальной профилактики по показаниям. Рекомендуется также выдавать на руки пациентов памятку с указанием принципов профилактики бактериального apтрита и инфекции протезированного сустава.
Читайте также:

