Корь у детей с астмой
Обновлено: 23.04.2024
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2014
Общая информация
Краткое описание
Корь – высоко контагиозное острое вирусное инфекционное заболевание с воздушно-капельным механизмом передачи, вызываемое РНК-содержащим вирусом кори. Протекает с характерной лихорадкой, катаральным воспалением слизистых оболочек глаз, носоглотки и верхних дыхательных путей, специфическими высыпаниями на слизистой оболочке рта и пятнисто-папулезной сыпью на коже [1].
Пользователи протокола: терапевты, врачи общей практики, инфекционисты, аллергологи, неврологи, акушеры-гинекологи, врачи/фельдшеры скорой медицинской помощи.
Классификация
• негладкое (с осложнениями, с наслоением вторичной инфекции, с обострением хронических заболеваний).
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
• определение специфических Ig M в сыворотке крови методом ИФА с коревым антигеном (5-7-й день болезни);
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводится.
• общий анализ мочи.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
• цикличное течение заболевания с выраженными катаральными явлениями в первые дни болезни, высыпаниями с 4-5 дня болезни;
• контакт с лабораторно-подтвержденным случаем кори за 7-18 дней до появления симптомов заболевания.
• нарастающий катаральный синдром (кашель, ринит, конъюнктивит, слезотечение, светобоязнь, блефароспазм);
• коревая энантема: красные неправильной формы пятна на слизистой оболочке мягкого, отчасти твердого неба;
• пятна Бельского-Филатова-Коплика (в конце периода) на слизистой оболочке щек против малых коренных зубов, реже – на слизистой оболочке губ, десен.
• этапное появление сыпи за ушами, на лице, в течение суток с распространением на шею, верхнюю часть груди, на 2-й день экзантема распространяется на туловище, на 3-й день на проксимальные отделы конечностей;
• интоксикация, катаральные явления со стороны слизистых оболочек дыхательных путей и конъюнктивы глаз (насморк, кашель, слезотечение, светобоязнь) усиливаются;
• сыпь угасает в той же последовательности, что и появляется, оставляя пигментацию.
Серологический метод диагностики (определение специфических Ig M в сыворотке крови методом ИФА с коревым антигеном):
• выявление специфических антител класса IgM (за исключением случаев, когда образование IgM было вызвано вакцинацией) в сыворотке крови.
ПЦР: обнаружение РНК вируса кори в крови.
Дифференциальный диагноз
Таблица 1. Дифференциальная диагностика кори
Лечение
Обильное теплое питье. Молочно-растительная диета.
• интерферон альфа-2b 500 000 МЕ, по 1 свече 2 раза в сутки per rectum, курс лечения 10 дней.
• сорбитола 20,00 г, натрия лактата 1,90 г (в пересчете на 100% вещество), натрия хлорида 0,60г, кальция хлорида 0,01г (кальция хлорида гексагидрата, в пересчете на сухое веществол), калия хлорида 0.03г, магния хлорида 0,02 г (магния хлорида гексагидрата, в пересчете на сухое вещество) 400,0;
• сорбитола 6,00 г, натрия лактата 1,90 г (в пересчете на 100% вещество), натрия хлорида 0,60г, кальция хлорида 0,01г (кальция хлорида гексагидрата, в пересчете на сухое вещество), калия хлорида 0,03г, магния хлорида 0,02г (магния хлорида гексагидрата, в пересчете на сухое вещество) 400,0;
• раствор ретинола в масле, 10 мл во флаконе, 50000 МЕ в сутки внутрь через 10-15 минут после еды.
• амброксол 30 мг по 1 таблетке 3 раза в сутки, до угасания клинических симптомов.
• этамзилат 250 мг/2мл в ампулах - 10-20 мг/кг в/м или в/в, суточная доза, разделенная на 3-4 приема, до исчезновения риска кровотечения.
• амоксициллин+клавулановая кислота 500/125 мг, 875/125 мг по 1 таблетке 2-3 раза в день, курс 7-10 дней;
• цефазолин порошок для приготовления раствора для инъекций во флаконе 1г, 2г 2-3 раза в сутки в/м, в/в, курс 7-10 дней;
• цефтриаксон порошок для приготовления раствора для инъекций во флаконе 1г, 2г 2-3 раза в сутки в/м, в/в, курс 7-10 дней.
• диуретики (фуросемид 10мг/мл в ампулах по 2 мл в/м, в/в).
Медикаментозное лечение, оказываемое на амбулаторном уровне
Основные лекарственные средства, имеющие 100% вероятность применения:
• амброксол, таблетки 30 мг.
Медикаментозное лечение, оказываемое на стационарном уровне
Основные лекарственные средства, имеющие 100% вероятность применения:
• амброксол, таблетки 30 мг.
Дополнительные лекарственные средства, имеющие менее 100% вероятности применения:
• сорбитола 20,00 г, натрия лактата 1,90 г (в пересчете на 100% вещество), натрия хлорида 0,60 г, кальция хлорида 0,01 г (кальция хлорида гексагидрата, в пересчете на сухое вещество), калия хлорида 0,03 г, магния хлорида 0,02 г (магния хлорида гексагидрата, в пересчете на сухое вещество) 400,0;
• сорбитола 6,00 г, натрия лактата 1,90 г (в пересчете на 100% вещество), натрия хлорида 0,60 г, кальция хлорида 0,01 г (кальция хлорида гексагидрата, в пересчете на сухое вещество), калия хлорида 0,03 г, магния хлорида 0,02 г (магния хлорида гексагидрата, в пересчете на сухое вещество) 400,0;
• фуросемид, ампулы 10 мг/мл по 2,0 мл.
Разобщение непривитых контактных лиц с 8 дня инкубации до 17 дней, контактных, подвергшихся пассивной иммунизации, до 21 дня.
Иммунизация контактных лиц в эпидемических очагах в возрасте до 25 лет (не привитых, без данных о прививке или привитых одной дозой):
Экстренная профилактика нормальным иммуноглобулином человека проводится беременным в первые 5 дней после контакта с больным корью.
Препараты (действующие вещества), применяющиеся при лечении
| Амброксол (Ambroxol) |
| Амоксициллин (Amoxicillin) |
| Аскорбиновая кислота (Ascorbic acid) |
| Вакцина против кори (Measles) |
| Вакцина против кори, краснухи и эпидемического паротита (The vaccine against measles, mumps and rubella) |
| Дексаметазон (Dexamethasone) |
| Декстроза (Dextrose) |
| Диклофенак (Diclofenac) |
| Иммуноглобулин человеческий нормальный (Human normal immunoglobulin) |
| Инозин пранобекс (Inosine pranobex) |
| Интерферон альфа 2b (Interferon alfa-2b) |
| Калия хлорид (Potassium chloride) |
| Кальция глюконат (Calcium gluconate) |
| Кальция хлорид (Calcium chloride) |
| Клавулановая кислота (Clavulanic acid) |
| Лоратадин (Loratadine) |
| Магния хлорид (Magnesium chloride) |
| Натрия лактат (Sodium lactate) |
| Натрия хлорид (Sodium chloride) |
| Нафазолин (Naphazoline) |
| Парацетамол (Paracetamol) |
| Преднизолон (Prednisolone) |
| Ретинол (Retinol) |
| Сорбитол (Sorbitol) |
| Сульфацетамид (Sulfacetamide) |
| Фуросемид (Furosemide) |
| Хлоропирамин (Chloropyramine) |
| Цефазолин (Cefazolin) |
| Цефтриаксон (Ceftriaxone) |
| Этамзилат (Etamsylate) |
Госпитализация
Информация
Источники и литература
Информация
Указание условий пересмотра протокола: пересмотр протокола через 3 года и/или при появлении новых методов диагностики и/или лечения с более высоким уровнем доказательности.
Корь — антропонозная острая вирусная инфекционная болезнь с аспирационным механизмом передачи возбудителя, для которой характерна цикличность течения, лихорадка, интоксикация, катарально-респираторный синдром, наличие пятен Филатова–Коплика и пятнисто-пап
Корь — антропонозная острая вирусная инфекционная болезнь с аспирационным механизмом передачи возбудителя, для которой характерна цикличность течения, лихорадка, интоксикация, катарально-респираторный синдром, наличие пятен Филатова–Коплика и пятнисто-папулезная сыпь.
История и распространение. Корь известна с древних времен. В IX веке н. э. описана арабским врачом Разесом, который считал ее легкой формой натуральной оспы. Поэтому она получила название morbilli — малая болезнь, в отличие от morbus — оспа (большая болезнь). В XVII веке подробное описание клиники кори в Англии дал Сиденхем (T. Sydenham) и Мортон (Th. Morton) во Франции. Вирусную этиологию кори в 1911 г. доказали Андерсон (T. Anderson) и Голдбергер (J. Goldberger) путем заражения обезьян фильтратом крови и носоглоточной слизи больных людей, но культура возбудителя была выделена только в 1954 г. Эндерсом (J. Enders).
Корь в средние века и в начале XX века была одной из самых распространенных детских инфекционных болезней, которая характеризовалась тяжелым течением и летальностью среди детей до трех лет до 40%. При заносе кори на изолированные территории (Фарерские острова, Фиджи) переболевало до 80% населения. Снижение летальности было достигнуто благодаря разработке метода серопрофилактики в 1916–1921 гг. Николем (Ch. Nikolle), Консейлом (E. Conseil) и Дегквитцем (R. Dedkwitz). Широкое применение противокоревой вакцины привело к резкому снижению заболеваемости и даже ее ликвидации в ряде стран. Однако в последние годы наблюдаются случаи заболевания среди вакцинированных. По данным ВОЗ в мире регистрируется ежегодно до 30 млн случаев кори, из которых около 50 тыс. заканчиваются летально.
В России была разработана программа ликвидации кори к 2010 г. (Приказ № 270 Минздрава России от 19.08.2002).
Основными принципами ликвидации кори являются: достижение и поддержание высокого (95–98%) уровня охвата населения прививками живой коревой вакциной (ЖКВ); осуществление эффективного эпидемиологического надзора за корью, предусматривающего полное и активное выявление всех случаев кори и их лабораторное подтверждение, а также своевременное принятие управленческих решений и контроль их выполнения.
Этиология. Возбудитель кори относится к роду morbillivirus, семейства парамиксовирусов, имеет сферическую форму, диаметр 120–250 нм, одноцепочечную РНК. Вирион окружен двухслойной липопротеиновой оболочкой. Вирус имеет три основных антигена — гемагглютинин, протеин F и нуклеокапсидный белок, причем антитела к гемагглютинину и протеину F обладают цитотоксическим действием в отношении инфицированных вирусом клеток. Возбудитель кори является индуктором интерферона, антигенно однороден. Некоторые варианты вируса способны к длительной персистенции в организме человека. Вирус кори неустойчив во внешней среде и быстро погибает под воздействием солнечного света и УФ-облучения. При низких температурах может сохраняться в течение нескольких недель, при температуре более 60 °C погибает мгновенно. При комнатной температуре вирус сохраняется в течение 3–4 часов.
Патогенез. Возбудитель кори внедряется в организм через слизистые оболочки верхних дыхательных путей, проникает в регионарные лимфоузлы, где происходит его первичная репликация. Начиная с третьего дня инкубационного периода вирус циркулирует в крови и гематогенным путем диссеминирует в организме. При этом важную роль, как факт переноса, играют лейкоциты, в которых размножается вирус. Дальнейшая репродукция и накопление вируса происходит во всех органах ретикулоэндотелиальной системы, лимфатических узлах, миндалинах, лимфоидных элементах всего организма, миелоидной ткани костного мозга. При этом происходит пролиферация лимфоидных и ретикулярных элементов. В инкубационном периоде начинается стимуляция иммунной системы. Клетки, пораженные вирусом, атакуются специфическими антителами, лимфоцитами-киллерами и другими факторами инфекционного иммунитета и неспецифической защиты, в результате чего происходит их повреждение и лизис. Это приводит к ряду патогенетически важных этапов: развивается повторная интенсивная вирусемия, вирус фиксируется эпителиальными клетками, прежде всего верхних дыхательных путей, кожи, а также пищеварительного тракта. Попадая в ЦНС, вирус поражает нервные клетки. Поступающие в кровь обломки вирусных частиц и лизированных клеток сенсибилизируют организм, вызывая аллергические реакции, сопровождающиеся повреждением сосудов. Именно эти элементы патогенеза соответствуют по времени началу болезни и определяют симптоматику болезни. Важное звено патогенеза — развитие иммуносупрессии, которая наряду с повреждением эпителиального покрова способствует развитию бактериальных осложнений.
Массивная продукция интерферона, синтез антител, нарастание клеточных защитных реакций приводят уже к третьему дню периода высыпания к резкому уменьшению и прекращению вирусемии и элиминации вируса из организма. Но в ряде случаев вирус кори может длительно персистировать в организме и приводить к развитию медленной инфекции ЦНС (подострый склерозирующий панэнцефалит).
Клиника. Инкубационный период длится от 9 до 17 дней, а при профилактическом введении иммуноглобулина он может удлиняться до 28 дней. Для кори характерна цикличность в течение болезни. Различают три периода течения кори: катаральный, период высыпания и пигментации. Заболевание начинается остро с симптомов общей интоксикации (повышение температуры, головная боль, слабость, апатия, бессонница, снижение аппетита), одновременно появляются катаральные явления. Интоксикация выражена умеренно. Температура тела от субфебрильной до 38–39 °C, в конце катарального периода обычно снижается до нормы. Детей беспокоит кашель, першение в горле, светобоязнь, заложенность носа. Выделения из носа слизистого характера, умеренные. Дети раздражительны, капризны. Появляется охриплость голоса.
У многих больных наблюдается увеличение и чувствительность при пальпации шейных, затылочных, а иногда и других групп лимфоузлов, нередко увеличение размеров печени и селезенки.
При аускультации легких определяется жесткое дыхание, иногда могут выслушиваться сухие хрипы. Возможно снижение артериального давления, тахикардия или брадикардия, тоны сердца приглушены. При вовлечении в патологический процесс пищеварительной системы могут быть тошнота, рвота, жидкий стул без патологических примесей, обложенный язык, болезненность живота при пальпации. В анализе крови определяется лейкопения, лимфоцитоз, эозинопения. СОЭ нормальная или умеренно повышенная.
Особенность кори у взрослых. У взрослых и подростков корь характеризуется рядом особенностей: заболевание протекает тяжелее, более выражен синдром интоксикации (головная боль, нарушение сна, рвота), катаральный период более длительный, чем у детей, — 4–8 дней, пятна Филатова–Коплика–Бельского очень обильные, часто сохраняются в периоде высыпания, в то же время катаральные явления выражены слабо, сыпь обильная, более резко выражена полиаденопатия, чаще пальпируется селезенка, коревой энцефалит развивается у 2% больных (у детей в 5–10 раз реже), осложнения, вызванные бактериальной флорой, наблюдаются редко.
Митигированная корь
При введении во время инкубационного периода контактным лицам противокоревого иммуноглобулина с профилактической целью развивается митигированная корь, для которой характерен удлиненный до 21–28 дней инкубационный период, короткий катаральный период (1–2 дня) или его отсутствие, катаральные симптомы слабо выражены, пятна Филатова–Коплика–Бельского часто отсутствуют. Сыпь бледная, мелкая, необильная, часто ее нет на конечностях. Нехарактерна этапность появления сыпи. Период высыпания длится 1–2 дня. Пигментация после исчезновения сыпи выражена слабо и быстро исчезает.
Осложнения. У детей возможны осложнения, вызванные бактериальной флорой, — гнойные риниты, синуситы, отиты, бронхиты, пневмонии, особенно часто у детей раннего возраста. Эти осложнения в последние годы регистрируются реже. Могут быть случаи ларингита со стенозом гортани (коревой круп). Тяжелым осложнением является коревой энцефалит или менингоэнцефалит, который чаще выявляется в периоде угасания сыпи, но возможен в более ранние и поздние сроки — от 3 до 20 дней болезни. Начало острое, бурное. Повышается температура, появляются расстройства сознания, генерализованные судороги, больные нередко впадают в кому. Могут быть двигательные расстройства (парезы, параличи), часто пирамидные знаки. У некоторых больных наблюдается менингеальный синдром, в цереброспинальной жидкости отмечается невысокий лимфоцитарный или смешанный плеоцитоз, содержание белка повышено. Больные часто погибают в острый период болезни при явлениях отека мозга и нарушения функции дыхания. У выздоровевших выявляются часто тяжелые и стойкие поражения ЦНС (парезы, гиперкинезы, снижение интеллекта).
Диагностика. Диагноз кори устанавливают на основании клинико-эпидемиологических данных. Если в анамнезе больной раньше болел корью и есть вакцинация против нее, то это полностью исключает диагноз кори. Сведения о контакте с больным корью имеют относительное значение, т. к. случайные контакты часто не выявляются. Выявление у больного ларингита, ринита, конъюнктивита, нарастание этих симптомов в течение 2–3 дней, наличие энантемы позволяет врачу заподозрить корь. Большое диагностическое значение имеет появление пятен Филатова–Коплика–Бельского. В периоде высыпания диагноз основывается на выявлении катарального синдрома, предшествующего появлению сыпи, этапности появления сыпи, характерного вида элементов сыпи на фоне бледной кожи, динамики их превращения. Лабораторные методы (обнаружение гигантских клеток в носовом отделяемом, выделение культуры вируса, иммунофлюоресцентный метод обнаружения вирусного антигена, выявление антител методом реакции торможения гемагглютинации (РТГА), реакции связывания комплимента (РСК) или иммуноферментным анализом (ИФА)) на практике применяются редко. РНК вируса с первого дня болезни может быть обнаружена в крови и мазках из слизистой ротоглотки методом полимеразной цепной реакции (ПЦР).
Лечение. Больных госпитализируют по клиническим (тяжелое течение болезни, осложнения) и эпидемиологическим показаниям. Режим постельный на все время лихорадочного периода. Кровать пациента должна находиться головным концом к окну, чтобы свет не раздражал глаза, искусственное освещение должно быть приглушенным. В рацион больного необходимо включить морсы, фруктовые соки, минеральную воду. Пища должна быть полноценной, богатой витаминами, легко усваиваться. Следует исключить из рациона молочные продукты. Этиотропная терапия не разработана. В большинстве случаев лечение проводится дома и назначается симптоматическая и патогенетическая терапия. Из-за светобоязни помещение, в котором находится больной, должно быть затенено. Проводится обработка полости рта раствором нитрофурана, настоем ромашки. Витаминотерапия: ретинол (100 000 МЕ/мл) детям в возрасте 1–6 месяцев по 50 000 МЕ, 7–12 месяцев по 100 000 МЕ, старше одного года по 200 000 МЕ. Для смягчения мучительного кашля воздух помещения увлажняется с помощью влажных простыней и назначаются противокашлевые средства. Несколько раз в день глаза промывают теплой кипяченой водой. После удаления гноя и гнойных корок в глаза закапывают раствор ретинола в масле по 1–2 капли 3–4 раза в день. Сухие, потрескавшие губы смазывают борным вазелином или жиром. Нос прочищают ватными тампонами, смоченными теплым вазелиновым маслом, если образовались корки, рекомендуется закапывать в нос вазелиновое масло по 1–2 капли 3–4 раза в день. Жаропонижающие средства назначаются в возрастных дозах. В стационаре проводят дезинтоксикационную терапию. Имеются данные об эффективности препаратов интерферона (Лейкинферон). При развитии осложнений терапия проводится согласно принципам лечения данных заболеваний. При развитии пневмонии или среднего отита назначается антибактериальная терапия в соответствии с результатами посева мокроты на чувствительность к антибиотикам. При развитии энцефалита лечение направлено на поддержание жизненно важных функций и борьбу с отеком-набуханием головного мозга (ОНГМ). Ослабленным больным, детям до года по индивидуальным показаниям возможно превентивное назначение антибиотиков широкого спектра действия.
Дополнительные методы лечения. Физиотерапевтические методы лечения кори — массаж органов грудной клетки и дыхательная гимнастика (назначается и контролируется врачом лечебной физкультуры). При развитии крупа, ярко выраженных симптомах ларинготрахеита проводят ингаляции с щелочными растворами, бронхолитиками, муколитиками. При сухом кашле и сухих хрипах в легких показана микроволновая и ультравысокочастотная терапия на область грудной клетки.
Прогноз. При неосложненном течении заболевания прогноз благоприятный. Летальность в настоящее время при кори составляет около 1,5%, раньше летальность достигала 10%. Летальные случаи регистрируются в развивающихся странах и связаны в основном с развитием коревого энцефалита, при котором летальность составляет 20–30%.
Профилактика. Основным методом профилактики кори является вакцинопрофилактика, цель которой — создание невосприимчивости населения к этой инфекции. Прививки ЖКВ проводят в рамках национального календаря профилактических прививок и календаря прививок по эпидемическим показаниям. Плановые прививки включают однократную вакцинация в возрасте 12 месяцев и ревакцинацию в 6 лет. Охват прививками детей декретированных возрастов должен составлять не менее 95%. Поствакцинальный противовирусный иммунитет формируется у 95–97%, срок его защитного действия составляет в среднем 14 лет.
Комплекс противоэпидемических и профилактических мероприятий включает выявление источников инфекции, определение границ эпидемических очагов, контактировавших с больным корью и не защищенных против кори среди них.
В период выполнения программы элиминации кори в России важное значение приобретает полное и активное выявление всех случаев кори, поэтому больных с экзантемными заболеваниями при малейшем подозрении на корь необходимо обследовать серологическими методами для верификации диагноза. О каждом случае заболевания корью, а также при подозрении на заболевание корью врач лечебно-профилактического учреждения или врач, занимающийся частной практикой, направляет в течение 12 часов экстренное извещение в территориальный отдел Роспотребнадзора по месту жительства больного.
Больного корью госпитализируют по клиническим и эпидемиологическим показаниям. Срок изоляции источника инфекции определяет длительность заразного периода — 5 дней с момента появления сыпи, а при наличии пневмонии он увеличивается до 10 дней.
Восприимчивыми к кори считают тех, кто не болел корью и не прививался против нее или привит однократно, а также лиц с неизвестным инфекционным и прививочным анамнезом или тех, у которых при серологическом обследовании не выявлены антитела к вирусу кори в защитных титрах (в РТГА — 1:5, в реакции торможения пассивной гемагглютинации (РТПГА) — 1:10 и выше).
В эпидемическом очаге кори осуществляют проветривание и влажную уборку.
Следует отметить, что достижение устойчивой стабилизации заболеваемости корью на спорадическом уровне возможно только за счет высокого охвата детского населения прививками против кори на каждом педиатрическом участке. Причем уровень охвата прививками не должен снижаться при регистрации на территории низких показателей заболеваемости или при полном отсутствии случаев кори. Необходимо иметь в виду, что уровень охвата прививками не менее 95% декретированных возрастов препятствует распространению возбудителя среди населения в случае его заноса из-за рубежа.
В рамках осуществления эпидемиологического надзора за корью в условиях низкой заболеваемости существенная роль отведена серологическому мониторингу, позволяющему своевременно определять группы и территории риска при выявлении увеличения числа серонегативных к вирусу кори лиц.
Реализация принципов эпидемиологического надзора за корью, включающего слежение за заболеваемостью, состоянием коллективного иммунитета, клиническим течением инфекции, циркуляцией генотипов возбудителя, оценку эффективности профилактических и противоэпидемических мероприятий, принятие оперативных решений и контроль являются основой для достижения целей национальной программы элиминации кори в Российской Федерации и сертификации территорий, свободных от этой инфекции.
Литература
Г. К. Аликеева, кандидат медицинских наук
Н. Д. Ющук, доктор медицинских наук, профессор, академик РАМН
А. В. Сундуков, доктор медицинских наук, профессор
Г. М. Кожевникова, доктор медицинских наук, профессор
Н. Х. Сафиуллина, кандидат медицинских наук
Е. В. Кухтевич, кандидат медицинских наук
Что такое корь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Корь (Measles) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).
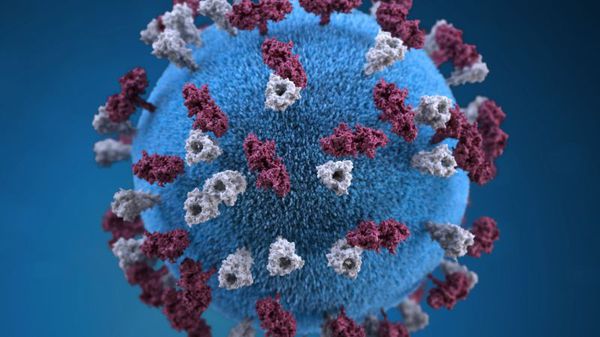
Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде – чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости). [2] [5]
Эпидемиология
Антропоноз. Источник заболевания – исключительно заражённый человек, также с атипичной формой заболевания кори. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Передача заболевания
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори. [1] [3]
Кто подвергается риску
Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, у кого не выработался иммунитет после вакцинации.
Самому высокому риску заболевания корью и развития осложнений, включая смертельный исход, подвергаются невакцинированные дети раннего возраста. Корь — одна из основных причин смерти среди них.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы кори
Инкубационный период
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Симптомы кори у взрослых
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
- синдром выраженной общей инфекционной интоксикации;
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
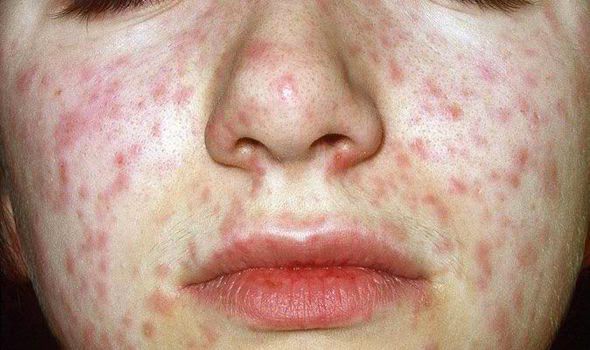
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).
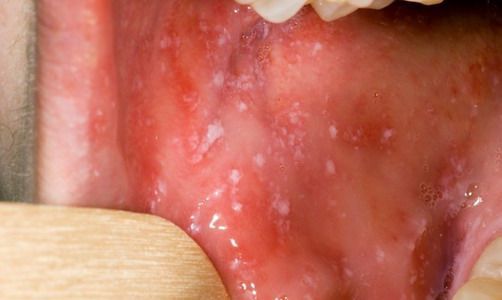
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского — Филатова — Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита – СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4] [5]
Бронхиальная астма – воспалительное заболевание дыхательных путей, которое проявляется гиперреактивностью бронхов и обратимой юронхиальной обструкцией, что вызвана острым бронхоспазмом, отеком стенок бронхов, формированием слизистых пробок с последующей перестройкой стенок бронхов. К бронхиальной астме предрасполагает атопия.
Виды бронхиальной астмы у детей:
- обыкновенная
- с преобладанием аллергического компонента
- смешанная
- неуточненная
Что провоцирует / Причины Бронхиальной астмы у детей:
Приступы бронхиальной астмы могут возникнуть из-за разных причин.
Аллергены, которые провоцируют астму:
- пылевой клещ
- частички меха, перьев, кожи животных и птиц
- пыльца цветов и деревьев
- тараканы
- плесень уличная и домашняя
Раздражающие вещества, влияющие на возникновение приступа:
- загрязненный воздух
- сигаретный дым
- сильные запахи краски или пищевых продуктов
- холодный воздух
- сильные эмоции и стресс
Также причинами бронхиальной астмы у детей могут быть сульфиты в еде и в напитках, лекарственные средства (например, бета-блокаторы), гастроэзофагеальная рефлюксная болезнь, инфекции, химические вещества.
Патогенез (что происходит?) во время Бронхиальной астмы у детей:
У детей с бронхиальной астмой дыхательные пути чрезмерно реагируют на разные раздражители. В ответ на действие раздражителя они сужаются и вырабатывают большое количество слизи, что нарушает нормальный ток воздуха при дыхании.

Симптомы Бронхиальной астмы у детей:
Обычно кашель при бронхиальной астме у ребенка частый, постоянный, мучительный. Приступы могут быть более активными в ночное время, также они активизируются после физических нагрузок или вдыхания холодного воздуха.
2. Экспираторная одышка
4. Свистящие хрипы
Диагностика Бронхиальной астмы у детей:
Проводят обязательные лабораторные исследования:
- клинический анализ крови
- биохимический анализ крови
- общий анализ мокроты
- бактериологическое исследование мокроты на флору и чувствительность к антибиотикам
Врачи могут назначить дополнительные лабораторные исследования:
- определение уровня IgA, IgM, IgG в сыворотке крови
- определение белковых фракций
- анализ мочи на содержание 17-оксикетостероидов
- анализ крови: кортизол, АКТГ
Обязательное аллергологическое обследование включает определение уровня общего и специфических IgE, а также кожные тесты с аллергенами. В некоторых случаях необходимо дополнительное аллергологическое обследование: определение уровня специфических IgG, провокационные тесты с аллергенами.
Обязательно проводят рентгенографию ОГК и ППН. Один раз проводят ЭКГ, если есть патологии – повторяют. До и после лечения проводится исследование ФВД.
Дополнительные инструментальные исследования при бронхиальной астме у детей:
Лечение Бронхиальной астмы у детей:
1. Уменьшить или полностью прекратить контакт ребенка с аллергеном, являющимся причиной заболевания.
2. Провести фаркакотерапию (для больных атопической бронхиальной астмой).
3. Провести специфическую иммунотерапию.
Специфическую иммунотерапию проводят, если невозможно прекратить контакт ребенка с аллергеном, четко подтвердить аллерген, есть больному от 5 лет. Специфическую иммунотерапию нельзя проводить, если:
- болезнь на стадии обострения
- есть выраженные осложнения
- у ребенка есть опухоли
- легочное сердце с явлениями хронической недостаточности функции внешнего дыхания и кровообращения
- у ребенка аутоиммунные заболевания
- при хронических обострившихся инфекциях
- при психических обострившихся заболеваниях
- если у ребенка тяжелые болезни нервной и эндокринной системы, внутренних органов
- при заболеваниях крови
- если у малыша обнаружены острые инфекционные заболевания.
Общие рекомендации по лечению бронхиальной астмы у детей:
1. Создать комфортные спокойные условия ребенку.
2. Исключить или минимизировать контакт с аллергенами.
3. Исключить эмоциональное и физическое напряжение
4. Не давать ребенку медикаменты, на которые у него непереносимость.
5. Исключить из жизни ребенка факторы, что провоцируют удушье, к пример, косметические средства или дым.
5. Обеспечить гипоаллергенный рацион.
Лекарства от бронхиальной астмы
Острые приступы бронхиальной астмы у детей купируют при помощи таких медикаментов (в дозированных ингаляторах или энтерально) :
- глюкокортикостероиды системного действия
- мимпатомиметики, Р2-агонисты короткого действия
- метилксантины короткого действия
Приступов бронхоспазма можно избежать при помощи профилактических мер: принимают препараты кромоглициевой кислоты, глюкокортикостероиды, антигистаминные препараты со стабилизирующим действием на мембраны тучных клеток и пр.
Тяжелое течение
Длительными курсами принимают глюкокортикостероиды по назначению врача. Препараты для противовоспалительной терапии: преднизолон, гидрокортизон, метилпреднизолон, дексаметазон, триамцинолон, бетаметазон.
Делают ингаляции такими препаратами:
Показан прием бронхолитических препаратов:
- препараты теофиллина пролонгированного действия
Среднетяжелое течение
Делают ингаляции такими препаратами:
- беклометазона дипропионат (распределяют суточную дозу на 4 приема, прыскают через равные интервалы времени; применяют бекломет, бекотид, альдецин)
- будесонид (распределяют суточную дозу на 2 приема, прыскают через равные интервалы времени; применяют бенакорт, будесонид пульмикорт)
- флунизолида гемигидрат (суточную дозу делят на 2 приема)
- флутиказона пропионат (аналогично – суточная доза делится на два приема)
Проводят длительные курсы препаратов кромоглициевой кислоты: кромогликата натрия, недокромила натрия.
Лечение проводят антигистаминными препаратами со стабилизирующим действием на тучные клетки, к примеру, кетотифеном. Применяются также антагонисты лейкотриеновых рецепторов: монтелукаст, зафирлукаст.
Ребенку при среднетяжелом течении бронхиальной астмы прописывают бронхолитические препараты:
2. препараты теофиллина пролонгированного действия (среди них: неотеопек, теопек, вен-такс, ретафил, эуфилонг)
4. фенотерола гидробромид
6. формотерола фумарат
7. ипратропиум бромид (суточная доза 20-40-80 мкг делится на два-три раза)
Легкое персистирующее течение
Умуренными дозами делают ингаляции глюкокортикостероидов, к примеру, будесонида, беклометазона дипропионата и пр.
Проводят лечение препаратами кромоглициевой кислоты:
По назначению врача принимают:
- препараты, оказывающие стабилизирующее действие на тучные клетки, к примеру, кетотифен
- антагонисты лейкотриеновых рецепторов (монтелукаст, зафирлукаст)
- бронхолитические лекарства для купирования острых симптомов заболевания
Также детям показано немедикаментозное лечение: ЛФК, физиотерапия, массаж (после купирования обострений бронхиальной астмы).
При легком течении лечение в стационаре длится от 7 до 14 суток, при среднетяжелом течении лечение длится от 14 до 20 дней, а при тяжелом – 20-28 суток..
К каким докторам следует обращаться если у Вас Бронхиальная астма у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Бронхиальной астмы у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

