Корь в доу что делать
Обновлено: 25.04.2024
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2014
Общая информация
Краткое описание
Корь – высоко контагиозное острое вирусное инфекционное заболевание с воздушно-капельным механизмом передачи, вызываемое РНК-содержащим вирусом кори. Протекает с характерной лихорадкой, катаральным воспалением слизистых оболочек глаз, носоглотки и верхних дыхательных путей, специфическими высыпаниями на слизистой оболочке рта и пятнисто-папулезной сыпью на коже [1].
Пользователи протокола: терапевты, врачи общей практики, инфекционисты, аллергологи, неврологи, акушеры-гинекологи, врачи/фельдшеры скорой медицинской помощи.
Классификация
• негладкое (с осложнениями, с наслоением вторичной инфекции, с обострением хронических заболеваний).
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
• определение специфических Ig M в сыворотке крови методом ИФА с коревым антигеном (5-7-й день болезни);
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводится.
• общий анализ мочи.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
• цикличное течение заболевания с выраженными катаральными явлениями в первые дни болезни, высыпаниями с 4-5 дня болезни;
• контакт с лабораторно-подтвержденным случаем кори за 7-18 дней до появления симптомов заболевания.
• нарастающий катаральный синдром (кашель, ринит, конъюнктивит, слезотечение, светобоязнь, блефароспазм);
• коревая энантема: красные неправильной формы пятна на слизистой оболочке мягкого, отчасти твердого неба;
• пятна Бельского-Филатова-Коплика (в конце периода) на слизистой оболочке щек против малых коренных зубов, реже – на слизистой оболочке губ, десен.
• этапное появление сыпи за ушами, на лице, в течение суток с распространением на шею, верхнюю часть груди, на 2-й день экзантема распространяется на туловище, на 3-й день на проксимальные отделы конечностей;
• интоксикация, катаральные явления со стороны слизистых оболочек дыхательных путей и конъюнктивы глаз (насморк, кашель, слезотечение, светобоязнь) усиливаются;
• сыпь угасает в той же последовательности, что и появляется, оставляя пигментацию.
Серологический метод диагностики (определение специфических Ig M в сыворотке крови методом ИФА с коревым антигеном):
• выявление специфических антител класса IgM (за исключением случаев, когда образование IgM было вызвано вакцинацией) в сыворотке крови.
ПЦР: обнаружение РНК вируса кори в крови.
Дифференциальный диагноз
Таблица 1. Дифференциальная диагностика кори
Лечение
Обильное теплое питье. Молочно-растительная диета.
• интерферон альфа-2b 500 000 МЕ, по 1 свече 2 раза в сутки per rectum, курс лечения 10 дней.
• сорбитола 20,00 г, натрия лактата 1,90 г (в пересчете на 100% вещество), натрия хлорида 0,60г, кальция хлорида 0,01г (кальция хлорида гексагидрата, в пересчете на сухое веществол), калия хлорида 0.03г, магния хлорида 0,02 г (магния хлорида гексагидрата, в пересчете на сухое вещество) 400,0;
• сорбитола 6,00 г, натрия лактата 1,90 г (в пересчете на 100% вещество), натрия хлорида 0,60г, кальция хлорида 0,01г (кальция хлорида гексагидрата, в пересчете на сухое вещество), калия хлорида 0,03г, магния хлорида 0,02г (магния хлорида гексагидрата, в пересчете на сухое вещество) 400,0;
• раствор ретинола в масле, 10 мл во флаконе, 50000 МЕ в сутки внутрь через 10-15 минут после еды.
• амброксол 30 мг по 1 таблетке 3 раза в сутки, до угасания клинических симптомов.
• этамзилат 250 мг/2мл в ампулах - 10-20 мг/кг в/м или в/в, суточная доза, разделенная на 3-4 приема, до исчезновения риска кровотечения.
• амоксициллин+клавулановая кислота 500/125 мг, 875/125 мг по 1 таблетке 2-3 раза в день, курс 7-10 дней;
• цефазолин порошок для приготовления раствора для инъекций во флаконе 1г, 2г 2-3 раза в сутки в/м, в/в, курс 7-10 дней;
• цефтриаксон порошок для приготовления раствора для инъекций во флаконе 1г, 2г 2-3 раза в сутки в/м, в/в, курс 7-10 дней.
• диуретики (фуросемид 10мг/мл в ампулах по 2 мл в/м, в/в).
Медикаментозное лечение, оказываемое на амбулаторном уровне
Основные лекарственные средства, имеющие 100% вероятность применения:
• амброксол, таблетки 30 мг.
Медикаментозное лечение, оказываемое на стационарном уровне
Основные лекарственные средства, имеющие 100% вероятность применения:
• амброксол, таблетки 30 мг.
Дополнительные лекарственные средства, имеющие менее 100% вероятности применения:
• сорбитола 20,00 г, натрия лактата 1,90 г (в пересчете на 100% вещество), натрия хлорида 0,60 г, кальция хлорида 0,01 г (кальция хлорида гексагидрата, в пересчете на сухое вещество), калия хлорида 0,03 г, магния хлорида 0,02 г (магния хлорида гексагидрата, в пересчете на сухое вещество) 400,0;
• сорбитола 6,00 г, натрия лактата 1,90 г (в пересчете на 100% вещество), натрия хлорида 0,60 г, кальция хлорида 0,01 г (кальция хлорида гексагидрата, в пересчете на сухое вещество), калия хлорида 0,03 г, магния хлорида 0,02 г (магния хлорида гексагидрата, в пересчете на сухое вещество) 400,0;
• фуросемид, ампулы 10 мг/мл по 2,0 мл.
Разобщение непривитых контактных лиц с 8 дня инкубации до 17 дней, контактных, подвергшихся пассивной иммунизации, до 21 дня.
Иммунизация контактных лиц в эпидемических очагах в возрасте до 25 лет (не привитых, без данных о прививке или привитых одной дозой):
Экстренная профилактика нормальным иммуноглобулином человека проводится беременным в первые 5 дней после контакта с больным корью.
Препараты (действующие вещества), применяющиеся при лечении
| Амброксол (Ambroxol) |
| Амоксициллин (Amoxicillin) |
| Аскорбиновая кислота (Ascorbic acid) |
| Вакцина против кори (Measles) |
| Вакцина против кори, краснухи и эпидемического паротита (The vaccine against measles, mumps and rubella) |
| Дексаметазон (Dexamethasone) |
| Декстроза (Dextrose) |
| Диклофенак (Diclofenac) |
| Иммуноглобулин человеческий нормальный (Human normal immunoglobulin) |
| Инозин пранобекс (Inosine pranobex) |
| Интерферон альфа 2b (Interferon alfa-2b) |
| Калия хлорид (Potassium chloride) |
| Кальция глюконат (Calcium gluconate) |
| Кальция хлорид (Calcium chloride) |
| Клавулановая кислота (Clavulanic acid) |
| Лоратадин (Loratadine) |
| Магния хлорид (Magnesium chloride) |
| Натрия лактат (Sodium lactate) |
| Натрия хлорид (Sodium chloride) |
| Нафазолин (Naphazoline) |
| Парацетамол (Paracetamol) |
| Преднизолон (Prednisolone) |
| Ретинол (Retinol) |
| Сорбитол (Sorbitol) |
| Сульфацетамид (Sulfacetamide) |
| Фуросемид (Furosemide) |
| Хлоропирамин (Chloropyramine) |
| Цефазолин (Cefazolin) |
| Цефтриаксон (Ceftriaxone) |
| Этамзилат (Etamsylate) |
Госпитализация
Информация
Источники и литература
Информация
Указание условий пересмотра протокола: пересмотр протокола через 3 года и/или при появлении новых методов диагностики и/или лечения с более высоким уровнем доказательности.
Оставлять заболевшего ребенка в группе недопустимо. По клиническим показаниям к заболевшему делается вызов бригады скорой медицинской помощи.
Проведение всего комплекса противоэпидемических мероприятий должно начинаться немедленно после изоляции больного ребенка.
- В ДОУ, в группе, в которой выявлен больной, проводятся противоэпидемические ограничительные мероприятия в течение 7 дней с момента изоляции больного.
- В группе и на пищеблоке учреждения после изоляции больного проводится заключительная дезинфекция по режиму воздействия на вирусы силами персонала учреждения, при регистрации единичных случаев заболеваний, дезинфекционной станцией города Южно –Сахалинска, при регистрации 3-х и более случаев ОКИ, ПТИ.
- За детьми и персоналом группы устанавливается медицинское наблюдение в течение 7 дней (измерение температуры тела, опрос, осмотр).
- До окончания противоэпидемических мероприятий прием новых детей и перевод детей из группы в группу или другое учреждение не разрешается. За группой на период ограничительных мероприятий закрепляется постоянный персонал.
1. Руководителем учреждения разрабатывается план противоэпидемических (профилактических) мероприятий в учреждении, приказом назначается лицо, ответственное за их выполнение в целом и по отдельным мероприятиям в частности.
-опрос родителей о состоянии здоровья ребенка (наличие повышенной температуры тела, головной боли, тошноты, рвоты, боли в горле, боли в животе, наличие жидкого стула);
- измерение температуры тела;
- осмотр зева, кожных покровов.
Выявленные при утреннем фильтре больные и дети, с подозрением на заболевание, в ДОУ не принимаются.
В случае выявления ОКИ направляется экстренное извещение по установленной форме, извещается поликлиническая служба.
3. Питьевой режим на период ограничительных мероприятий в группе (рекомендательно) вводится путем использования бутилированной питьевой негазированной воды промышленного производства при наличии документов, подтверждающих ее качество и безопасность и одноразовых стаканчиков или индивидуальных кружек. Бутилированная вода закупается учреждением централизованно. Не допускается переливание бутилированной воды в другие емкости. Рекомендуется использование бутилированной воды из вскрытой емкости в течение одного рабочего дня.
При отсутствии возможности приобретения бутилированной воды может использоваться охлажденная кипяченая вода. Кипячение воды производится на пищеблоке ДОУ непосредственно в чайниках с крышкой. Для питья используются индивидуальные стаканы (кружки) или разовые стаканчики. Для сбора использованных разовых стаканчиков устанавливается специальная емкость.
Индивидуальные стаканы (кружки) после их использования убираются и моются в соответствии с ниже изложенными требованиями.
Замена кипяченой воды проводится по мере ее расходования, но не позднее, чем через 2 часа после окончания кипячения. Ежедневно после окончания работы чайники чистят чистящими средствами, моют.
За организацию питьевого режима в группе ответственность несет воспитатель.
4. Для мытья рук детей и персонала на период ограничительных мероприятий в группе (рекомендательно) используется допустимое жидкое мыло промышленного производства в бытовых дозаторах, которое применяется для индивидуального (после посещения туалета) и централизованного (после прогулки, перед едой) мытья рук детям.
Мероприятие исключает многократное использование разными людьми мыла в куске, которое загрязняется, имеет трещины, инфицируется вирусами и бактериями. Кусковое мыло в современных условиях применимо только для индивидуального использования.
При организации централизованного мытья рук дети выстраиваются цепочкой и поочередно выполняют смачивание рук проточной водой (в раковинах при открытых кранах). Следующим этапом - воспитатель капает из дозатора жидкое мыло на левую ладонь каждого ребенка. По команде дети намыливают мокрые руки и через 1 – 2 минуты также поочередно (либо группами по 2-3 ребенка на одну раковину) смывают мыло с рук (в раковинах при открытых кранах), вытираются индивидуальными полотенцами.
5. Все помещения ежедневно и неоднократно проветриваются в отсутствии детей. Наиболее эффективное – сквозное проветривание.
Сквозное проветривание проводят не менее 10 минут через каждые 1,5 часа. Проветривание проводят в отсутствии детей, заканчивают за 30 минут до их прихода. Широкая односторонняя аэрация всех помещений в теплое время года допускается в присутствии детей.
Проветривание через туалетные комнаты не допускается.
В помещениях спален сквозное проветривание проводят перед сном в отсутствии детей.
6. После проведения заключительной дезинфекции, ковры, мягкая мебель, мягкие игрушки, скатерти убираются из групп из обихода на период противоэпидемических мероприятий.
7. Игрушки обрабатываются 2 раза в день:
- в период дневного сна детей с применением моющих средств;
- в конце рабочего дня с применением дезинфицирующих средств, обеспечивая их полное погружение раствор. Емкости для дезинфекции должны иметь крышки.
8. Влажная уборка:
- в групповых после каждого приема пищи проводится с использованием моющих средств, в конце рабочего дня с использованием дезинфицирующих средств;
- в спальных помещениях после сна с использованием дезинфицирующих средств;
- во всех других помещения влажная уборка 1 раз проводится с использованием моющих средств, в конце рабочего дня с использованием дезинфицирующих средств;
- столы до и после каждого приема пищи моют горячей водой (50 - 60 С) с мылом, в конце рабочего дня с использованием дезинфицирующих средств по режиму обработки мебели;
- в туалетах уборка проводится не менее 3 раз в день с использованием дезинфицирующих средств:
- сидения на унитазах, ручки сливных бачков и ручки дверей, вентили кранов, раковины, обрабатываются ветошью, смоченной в дезинфицирующем растворе;
- раковины, унитазы чистятся ветошью или щетками с чистяще-дезинфицирующими средствами, разрешенными в установленном порядке (например, Санита, Доместос, Ника-Санит, Ника-Блеск и др.), в соответствии с указаниями на этикетке;
- полы в туалете моются с применением дезинфицирующих средств.
8. Столовая посуда после каждого использования очищается от остатков пищи и погружается в дезинфицирующий раствор в соответствии с инструкцией по его применению по режиму воздействия на вирусы. После обеззараживания посуда моется, ополаскивается горячей водой и просушивается.
9. Мочалки, щетки для мытья посуды, ветошь для протирания столов в групповых, после использования, кипятятся в помещении прачечной в течение 15 минут с добавлением моющих средств. При отсутствии условий для кипячения замачиваются в дезинфицирующем растворе в группе (по режимам обработки уборочного инвентаря). В дальнейшем прополаскиваются, сушатся и хранятся в специальной промаркированной таре.
* Прим. Уборочная ветошь после уборки рвотных масс подлежит замене. Для утилизации использованная ветошь помещается в герметичный пластиковый пакет и засыпается обильно сухим дезинфектантом (хлорамин, др.)
10. Дверные ручки всех помещений, входных дверей, выключатели, перила лестничных маршей, подоконники обрабатываются с использованием дезинфицирующих средств в конце рабочего дня.
11. Уборочный инвентарь (ветошь, щетки, ерши) после каждого использования обеззараживается в дезинфицирующем растворе.
* Прим. Дезинфицирующие средства используются в соответствии с инструкцией по их применению по режиму воздействия на бактерии и вирусы при открытых окнах пли фрамугах и только в отсутствии детей.
12. Воспитатель контролирует соблюдение детьми правил личной гигиены после посещения туалета и перед приемом пиши.
13. На пищеблоке строго соблюдаются требования к условиям приема, хранения, сроков реализации пищевых продуктов и продовольственного сырья, технологии приготовления блюд.
Фрукты и овощи тщательно моются.
При употреблении свежих фруктов, овощей и зелени в пищу без термической обработки рекомендуется проводить их мытье и обеззараживание разрешенными для применения дезинфицирующими препаратами в соответствии с инструкцией по применению конкретного препарата.
14. Персоналом пищеблока соблюдаются правила личной и производственной гигиены, использования и хранения личной и санитарной одежды. Пользование сотовыми телефонами персоналом пищеблока в варочном зале (рекомендательно) запрещается.
15. Уборка туалета, санитарно-технического оборудования для персонала проводится с использованием дезинфицирующих средств.
- практические рекомендации из опыта купирования групповых случаев ОКИ ротавирусной этиологии в ДОУ.
Приложение
Таблица №1.
Режимы обеззараживания объектов в очагах острой кишечной инфекции бактериальной и вирусной этиологии
(дезинфектанты их концентрация и перечень основных объектов подвергающихся дезинфекции)
Целью проведения противоэпидемических мероприятий в очаге инфекции является его локализация и ликвидация.
Первичные противоэпидемические мероприятия в очагах проводятся медицинскими работниками организаций, осуществляющих медицинскую деятельность, а также иных организаций, частно -практикующими медицинскими работниками сразу после выявления больного или при подозрении на корь.
При получении экстренного извещения специалисты территориальных органов, осуществляющих санитарно-эпидемиологический надзор, в течение 24 часов проводят эпидемиологическое обследование очага (очагов) инфекции: определяют границы очага (очагов) по месту проживания, работы, обучения, пребывания заболевшего (при подозрении на заболевание); круг лиц, бывших в контакте с заболевшим, их прививочный и инфекционный анамнез в отношении кори; осуществляют контроль за проведением противоэпидемических и профилактических мероприятий в очагах.
При выявлении очага инфекции в дошкольных организациях и общеобразовательных учреждениях, а также в организациях с круглосуточным пребыванием взрослых с момента выявления первого больного до 21 дня с момента выявления последнего заболевшего в коллектив не принимаются лица, не болевшие корью и не привитые против этих инфекций.
Источники инфекции - больные корью (или при подозрении на эти инфекции) - подлежат обязательной госпитализации в случаях:
- тяжелого клинического течения заболевания;
- независимо от формы течения заболевания - лица из организаций с круглосуточным пребыванием детей или взрослых; лица, проживающие в общежитиях и в неблагоприятных бытовых условиях (в том числе коммунальных квартирах); при наличии в семье заболевшего лиц из числа декретированных групп населения.
В направлениях на госпитализацию больных корью (или при подозрении на эти инфекции), наряду с анкетными данными указываются первоначальные симптомы заболевания, сведения о проведенном лечении и профилактических прививках, а также данные эпидемиологического анамнеза.
Госпитализированные лица должны находиться в стационаре до исчезновения клинических симптомов, но не менее чем:
- 5 дней с момента появления сыпи при кори,
Допуск реконвалесцентов кори, краснухи и эпидемического паротита в организованные коллективы детей и взрослых разрешается после их клинического выздоровления.
За лицами, общавшимися с больными корью устанавливается медицинское наблюдение в течение 21 дня с момента выявления последнего случая заболевания в очаге.
В дошкольных организациях и общеобразовательных учреждениях, а также в организациях с круглосуточным пребыванием взрослых организуется ежедневный осмотр контактных лиц медицинскими работниками в целях активного выявления и изоляции лиц с признаками заболевания.
В очагах кори определяется круг лиц, подлежащих иммунизации против этих инфекций по эпидемическим показаниям.
Иммунизации против кори по эпидемическим показаниям подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках против кори, а также лица, привитые против кори однократно - без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в течение первых 72 часов с момента выявления больного. При расширении границ очага кори (по месту работы, учебы, в пределах района, населенного пункта) сроки иммунизации могут продлеваться до 7 дней с момента выявления первого больного в очаге.
Детям, не привитым против кори (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок) не позднее 5-го дня с момента контакта с больным вводится иммуноглобулин человека нормальный (далее - иммуноглобулин) в соответствии с инструкцией по его применению.
Сведения о проведенных прививках и введении иммуноглобулина (дата, название препарата, доза, серия, контрольный номер, срок годности, предприятие-изготовитель) вносят в учетные формы в соответствии с требованиями к организации вакцинопрофилактики.
Контактные лица из очагов кори не привитые и не болевшие указанными инфекциями ранее, не допускаются к плановой госпитализации в медицинские организации неинфекционного профиля и социальные организации в течение всего периода медицинского наблюдения.
Госпитализация таких пациентов в период медицинского наблюдения в медицинские организации неинфекционного профиля осуществляется по жизненным показаниям, при этом в стационаре организуются дополнительные санитарно- противоэпидемические (профилактические) мероприятия в целях предупреждения распространения инфекции.
Активный эпидемиологический надзор, в задачу которого входит поиск возможных случаев кори среди пациентов с лихорадкой и пятнисто-папулезной сыпью независимо от первичного диагноза.
Иммунизация населения против кори проводится в рамках национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям.
Детям и взрослым, получившим прививки в рамках национального календаря профилактических прививок, в сыворотке крови которых в стандартных серологических тестах не обнаружены антитела к соответствующему возбудителю, прививки против кори проводят дополнительно в соответствии с инструкциями по применению иммунобиологических препаратов.
Для обеспечения популяционного иммунитета к кори, краснухе, эпидемическому паротиту, достаточного для предупреждения распространения инфекции среди населения, охват прививками населения на территории муниципального образования должен составлять:
- вакцинацией и ревакцинацией против кори детей в декретированных возрастах - не менее 95%;
- вакцинацией против кори взрослых в возрасте 18 - 35 лет - не менее 90%.

Корь(лат.Morbilli) - крайне заразная вирусная инфекция, болеют которой только люди.
Заболеть может как ребенок, так и взрослый. Чаще корью болеют дети до 5 лет.
Для взрослых, не привитых против кори, также высок риск заражения, причем заболевание у них в большинстве случаев протекает в более тяжелой форме, чем у детей.
Младенцы до 1 года, как правило, сохраняют в крови материнские антитела (если сама мама защищена от кори), но к году их количество уменьшается, соответственно повышая риск развития заболевания.
Корь остается одной из основных причин смерти среди детей раннего возраста во всем мире. Большинство смертельных случаев происходит из-за осложнений кори. Чаще всего осложнения развиваются у детей до 5 лет и у взрослых старше 20.
Корь - это острое инфекционное заболевание с высоким уровнем восприимчивости. Индекс контагиозности (заразительности) приближается к 100%. Заболевание характеризуется высокой температурой, воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной пятнисто-папулезной сыпью кожных покровов, общей интоксикацией.
Как происходит заражение?
Течение кори происходит с последовательной сменой трех периодов: катарального, периода высыпаний, периода реконвалесценции.
На 4-5 день болезни за ушами и на щеках появляются высыпания, которые распространяются на все лицо и шею. Сначала сыпь появляется на теле, а затем – на руках и ногах.

В период высыпания температура тела поднимается до 39 0 С, нарастают симптомы интоксикации, усиливается насморк, кашель, светобоязнь, ухудшается сон. В течение 3-4-х дней сыпь исчезает в той же последовательности, как и появлялась.
Осложнения кори:
Коревой энцефалит (приводящий к отеку головного мозга), происходит в 1 из 1000 случаев
Ларингиты и ларинготрахеиты, приводящие к развитию у детей ложного крупа
Корь может активизировать течение туберкулеза
Корь у беременных женщин ведет к потере плода.
1 ребенок из 300 получает осложнение кори в виде энцефалопатии.
Особенно тяжело корь протекает у часто болеющих, ослабленных детей.
Профилактика кори

Специфического лечения при кори нет, поэтому необходимо своевременно принять меры профилактики данного заболевания. Главным и наиболее эффективным средством профилактики кори является вакцинопрофилактика.
Детям прививка делается в возрасте 1 года и в 6 лет. Если вакцинация не была проведена вовремя или если отсутствуют сведения о прививках против кори, то она проводится взрослым также в 2 этапа с разницей в 3 месяца.
Вакцинация против кори показана взрослым до 35 лет (включительно), не болевшим, не привитым, привитым однократно, не имеющим сведений о прививках против кори.
Помимо этого, вакцинацию против кори должны проходить взрослые от 36 до 55 лет (включительно), относящиеся к группам риска (работники медицинских и образовательных организаций, организаций торговли, транспорта, коммунальной и социальной сферы), не болевшим, не привитым, привитым однократно, не имеющим сведений о прививках против кори.
После двукратного введения вакцины, так же, как и после переболевания корью, в 95% случаев формируется стойкий длительный иммунитет к этой инфекции.
Иммунизация по эпидемическим показаниям
Проводится лицам, имевшим контакт с больным корью (при подозрении на заболевание), не болевшим корью ранее, не привитым, привитым однократно - без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в первые 72 часа с момента контакта с больным.
Детям, имевшим контакт с заболевшим корью, которые не могут быть привиты против кори по той или иной причине (не достигшим прививочного возраста, не получившим прививки в связи с медицинскими противопоказаниями или отказом родителей от прививок), не позднее 5-го дня с момента контакта с больным вводится нормальный иммуноглобулин человека.
В некоторых случаях, после введения вакцины или человеческого иммуноглобулина, возникает митигированная корь - такая форма заболевания, которая протекает более легко, характеризуется отсутствием ряда симптомов, слабой интоксикацией.
Коревая вакцина является слабореактогенным препаратом, именно поэтому перечень противопоказаний к ее проведению весьма ограничен. К противопоказаниям относятся первичные и вторичные иммунодефицитные состояния, аллергические реакции на предшествующее введение вакцины, содержащей коревой и/или паротитный компоненты, системные аллергические реакции на антибиотики из группы аминогликозидов. При легких формах ОРВИ и кишечных инфекций вакцинацию можно проводить после нормализации температуры.
Аллергические заболевания не являются противопоказанием к вакцинации. Корь у аллергиков может протекать в тяжелой форме.
Если по каким-либо причинам Вы не привили своего ребенка против кори, сделайте это без промедления, ведь корь совсем не безобидная инфекция.
Что такое корь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Корь (Measles) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).
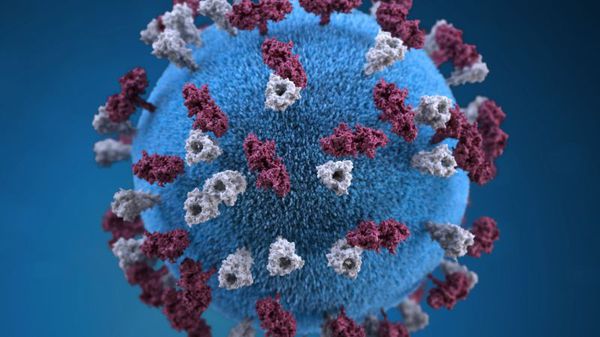
Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде – чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости). [2] [5]
Эпидемиология
Антропоноз. Источник заболевания – исключительно заражённый человек, также с атипичной формой заболевания кори. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Передача заболевания
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори. [1] [3]
Кто подвергается риску
Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, у кого не выработался иммунитет после вакцинации.
Самому высокому риску заболевания корью и развития осложнений, включая смертельный исход, подвергаются невакцинированные дети раннего возраста. Корь — одна из основных причин смерти среди них.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы кори
Инкубационный период
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Симптомы кори у взрослых
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
- синдром выраженной общей инфекционной интоксикации;
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
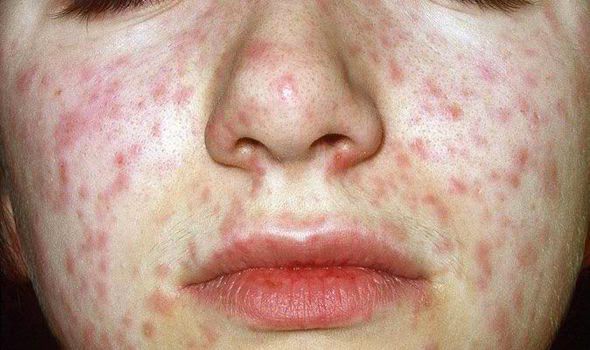
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).
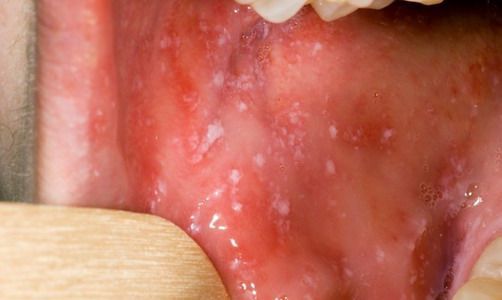
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского — Филатова — Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита – СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4] [5]
Читайте также:

