Кортикостероидные кремы и мази при волчанке
Обновлено: 26.04.2024
Системную красную волчанку лечит ревматолог. На фоне терапии антималярийными (гидроксихлорохин, хлорохин) препаратами необходимо наблюдение офтальмолога. При подозрении на развитие плоскоклеточного рака кожи на фоне дискоидной формы красной волчанки необходима консультация онколога.
Высыпания красной волчанки на коже и/или слизистых могут быть самостоятельным заболеванием или проявлением системной красной волчанки — хронического заболевания, связанного с формированием антител к компонентам ядер клеток. Антитела вызывают повреждение и воспаление разных тканей, в том числе и кожи.
Формы и осложнения
Кожные проявления красной волчанки включают три группы, в каждую входят специфические кожные проявления:
- острая кожная красная волчанка (локализованная, генерализованная и подобная токсическому эпидермальному некролизу);
- подострая кожная красная волчанка (кольцевидная, папулосквамозная, лекарственно индуцированная, эритродермическая, пойкилодермическая, везиклобулезная, синдром Роуэлл);
- хроническая кожная красная волчанка (дискоидная, отечная, панникулит, перниоподобная, лихеноидная).
Выделение этих форм обусловлено не только продолжительностью течения кожного заболевания, но также отражает связь с системной красной волчанкой.
Чаще всего проявлением системного заболевания являются острые формы, тогда как дискоидная форма наблюдается только в 5-15% всех случаев. Чем дольше кожные проявления существуют изолированно, тем меньше риск формирования системной формы заболевания. Риск системного заболевания при наличии кожных проявлений выше у женщин и детей.
Высыпания красной волчанки могут возникать у детей (антитела передаются плоду) от матерей с системной красной волчанкой. Такая форма называется неонатальной волчанкой, возникает в течение первых двух месяцев жизни ребенка и может быть первым признаком системной красной волчанки у мамы.
В комплекс системной красной волчанки могут входить и другие, неспецифичные исключительно для этого заболевания, изменения кожи и ее придатков.
Причины возникновения
Причины развития заболевания не ясны, но предполагается значение следующих факторов:
- ультрафиолетовое излучение (почти 50% людей, страдающих волчанкой, светочувствительны);
- некоторые лекарства;
- вирусы;
- наследственность;
- гормональные влияния;
- курение;
- переохлаждение.
Симптомы
Кожные проявления красной волчанки многообразны. Знаковым проявлением, почти всегда ассоциированным с системным заболеванием, являются высыпания на лице, по форме напоминающие бабочку: с крыльями — на скулах и щеках и туловищем — на переносице и спинке носа. Высыпания могут проявляться возвышающимися или залегающими в глубине тканей элементами розового и синюшно-красного цвета. Имеется тенденция к формированию кольцевидных очагов, покрытых очень плотными, болезненными при снимании чешуйками. В ряде случаев формируется так называемая ознобленная красная волчанка, при которой болезненные ярко-красные синюшные узелки возникают на пальцах ног, рук, носу, ушах в холодную погоду. Повреждение сосудов сопровождается появлением высыпаний, напоминающих синяки, расширенные сосуды могут просвечивать в ногтевых ложах. Некоторые пациенты с СКВ имеют симптомы, напоминающие красный плоский лишай.
Бывают и тяжелые поражения с формированием пузырей и отслаиванием кожи, что больше характерно для начала системного заболевания. Изменения могут затрагивать слизистые оболочки, особенно часто это слизистая губ, полости рта. Очаги волчанки на голове могут проявляться потерей волос. Возможно и диффузное выпадение, и разрежение волос.
Стадии протекания
Обострения чаще возникают в весенне-летнее время в период интенсивного солнечного излучения.
Лечение кожной красной волчанки
Основой лечения служат кортикостероидные гормоны. При этом заболевании они могут наноситься на очаги в виде мазей, вводиться с помощью инъекций непосредственно в очаг пораженной кожи. В тяжелых случаях возможно назначение системных кортикостероидов. В качестве альтернативы или для усиления терапии возможно нанесение на очаги препаратов ингибиторов кальциневрина.
В случаях тяжелого поражения кожи, недостаточном эффекте от наружного лечения проводится системная терапия с использованием антималярийных препаратов (хлорохин, гидроксихлорохин), противовоспалительных препаратов (метотрексат, микофенолат, дапсон, азатиоприн и др.).
Особенности методики лечения
Первой линией терапии является назначение наружных кортикостероидов и гидроксихлорохина.
Для уменьшения общей дозы и побочных эффектов наружных кортикостероидов в лечение включаются ингибиторы кальциневрина.
В период лечения гидроксихлорохином необходим регулярный контроль врача. Обязательно проводится контроль состояния сетчатки, так как препарат при длительном (более 5 лет) применении может нарушить зрение. Этот побочный эффект встречается нечасто, но появление признаков повреждения сетчатки может потребовать отмены препарата.
Внутриочаговое введение лекарственных средств (кортикостероидных гормонов) при помощи множества поверхностных уколов непосредственно в очаг пораженной кожи позволяет создать высокую концентрацию лекарства в очаге, уменьшив при этом риски системных побочных эффектов. Лекарство вводится врачом в условиях перевязочного кабинета на глубину 2-3 мм. Процедура является болезненной, но боль не резкая, во многом зависит от чувствительности рецепторов пациента. Для уменьшения боли используется тонкая игла, возможно использование мази с анестетиком.
Всем пациентам обязательно назначаются средства защиты кожи от ультрафиолета.
Как происходит лечение красной волчанки в клинике Рассвет
Дерматолог попросит рассказать о течении заболевания и лечении, которое проводилось ранее. Врач осмотрит кожу (в том числе волосистую часть головы), слизистые оболочки. Информативным может быть проведение дерматоскопии, трихоскопии. При этом заболевании для установления диагноза в большинстве случаев потребуется проведение биопсии кожи с дополнительным проведением реакции иммунофлуоресценции.
При подозрении на кожную красную волчанку необходимо будет обсудить возможность системных проявлений, оценить состояние других органов и систем организма. Могут потребоваться дополнительные исследования для выявления системного процесса (анализы крови, мочи и др.).
Рекомендации пациентам
Соблюдайте режим фотозащиты:
- избегайте прямых солнечных лучей, не находитесь на улице в период интенсивного солнечного излучения (примерно с 11 до 17 часов дня, в зависимости от региона и времени года часы могут отличаться);
- носите головные уборы с широкими полями, одежду с длинными рукавами и штанинами, закрытым декольте;
- используйте фотозащитные средства широкого спектра с SPF 30 и выше.
Если вы курите, желательно избавиться от этой привычки.
Если очаги находятся на открытых участках кожи, возможно использование средств медицинского камуфляжа.
Если вы планируете беременность, обсудите с лечащим врачом возможные риски. Желательно дождаться исчезновения симптомов — на протяжении не менее 6 месяцев.
Прогноз при кожных формах красной волчанки в большинстве случаев благоприятный! Помните о возможном риске развития на фоне очагов плоскоклеточного рака кожи и соблюдайте рекомендованный врачом график наблюдения.

В журнале Rheumatology 06 октября 2017 г. опубликовано руководство по лечению системной красной волчанки у взрослых, подготовленное Британским обществом ревматологии.
Клинические и серологические признаки о вероятном диагнозе системной красной волчанки (СКВ):
1) СКВ является мультисистемным аутоиммунным заболеванием. Диагноз требует наличия комбинации клинических признаков и наличия как минимум одной связанной иммунологической патологии. При подозрении на СКВ необходимо проведение тестов крови, включая тесты на серологические маркеры.
2) Антинуклеарные антитела (ANA) присутствуют у около 95% пациентов с СКВ. Если тест негативен, то имеется низкая вероятность наличия СКВ у пациента. Положительный тест ANA имеется у около 5% взрослых и изолированно имеет низкую прогностическую ценность при отсутствии клинических признаков аутоиммунной ревматической болезни.
3) Наличие антител к двухцепочечной ДНК (анти-dsDNA), низкий уровень комплемента или анти-Sm (Smith) – антитела являются высокопрогностичным признаком диагноза СКВ у пациентов с соответствующими клиническими признаками. Анти Ro/La – антитела, и анти RNP – антитела являются менее специфичными маркерами СКВ, так как они обнаруживаются при других аутоиммунных ревматических болезнях и при СКВ.
4) Необходимо проведение теста на синдром антифосфолипидных антител у всех пациентов с СКВ изначально, особенно с отклонениями беременности в анамнезе, либо с артериальными/венозными тромботическими событиями. Подтверждающими тестами на антифосфолипидный синдром являются положительный волчаночный антикоагулянт, антитела к кардиолипину (IgG и IgM) и/или анти-бета-2 гликопротеин-1 (IgG и IgM) при проведении тестов 2 раза с как минимум 12 недель между тестированием.
Обследование пациентов с СКВ:
1) Клинические проявления у пациентов с СКВ зависят от активности болезни, поражений, токсичности препаратов или наличия сопутствующих заболеваний. По активности болезни, очень важно убедиться является ли это из-за активного воспаления или тромбоза, что и будет обусловливать стратегию лечения.
2) Клиническая оценка пациентов с СКВ должна включать тщательный анамнез и обзор систем, полный клинический осмотр и мониторинг основных показателей состояния организма, общий анализ мочи, лабораторные тесты, оценка состояния здоровья и качества жизни, и измерение активности болезни и степени повреждений с применением стандартных инструментов оценки СКВ. При наличии показаний необходимо проводить методы визуализации, биопсию почек и других тканей.
3) Активность болезни категоризуется на легкую, умеренную и тяжелую с периодами обострений. Легкой активностью болезни является клиническая стабильность без жизне-угрожающего вовлечения органов, с основным проявлением в виде артрита, кожно-слизистых поражений и легкого плеврита. У пациентов с умеренной активностью болезни имеются более серьезные проявления. При тяжелой активности болезни имеются жизне-угрожающие или орган-угрожающие проявления.
1) Пациенты с СКВ должны проходить мониторинг на регулярной основе на проявления болезни, токсичность препаратов и сопутствующие заболевания.
2) Пациенты с активной болезнью должны проходить контрольные осмотры как минимум каждые 1 - 3 месяца с измерением АД, общего анализа мочи, функции почек, анти-dsDNA антитела, уровень комплемента, С-реактивный белок, развернутый общий анализ крови, и печеночные тесты. Пациенты со стабильной болезнью с низкой активностью или в ремиссии могут проходить мониторинг менее часто, например каждые 6 - 12 месяцев.
3) Наличие синдрома антифосфолипидных антител связано с тромботическими событиями, повреждениями и неблагоприятными исходами при беременности. При отрицательном предыдущем тестировании, необходимо повторное тестирование до беременности или операции, либо при наличии новых тяжелых проявлений или сосудистых событий.
4) Анти-Ro/La антитела связаны с неонатальной СКВ (включая врожденной блокадой сердца) и должны быть проверены до беременности.
5) Пациенты с СКВ имеют повышенный риск сопутствующих болезней, таких как атеросклеротическая болезнь, остеопороз, аваскулярный некроз, злокачественных новообразований и инфекций. Необходимо проводить исходную и ежегодную оценку модифицируемых факторов риска, включая гипертонию, дислипидемию, диабет, высокий индекс массы тела и курение.
6) Иммуносупрессивная терапия может приводить к токсическим проявлениям. Необходимо проводить тщательный мониторинг препаратов путем лабораторных тестов и клинической оценки согласно руководствам по мониторингу препаратов.
Лечение легкой СКВ:
1) Лечение легкой орган-не-угрожающей СКВ включают болезнь-модифицирующие препараты гидроксихлорохин и метотрексат, и короткие курсы НПВС для контроля симптомов. Данные препараты позволяют избегать либо снижать дозу кортикостероидов.
2) Для поддерживающей терапии может понадобиться применение преднизолона в низкой дозе ≤ 7,5 мг/день . Возможно применение средств местного применения при кожных проявлениях и внутрисуставных инъекций при артритах.
3) Солнцезащитный крем с высоким SPF UV-A и UV-B является важным в лечении и профилактике вызываемых ультра-фиолетовым излучением поражений кожи. Необходимо информировать пациентов об избегании солнца и ношении соответствующей защитной одежды.
Лечение умеренной СКВ:
1) При лечении умеренной СКВ применяют более высокие дозы преднизолона (до 0,5 мг/кг/день), либо в/м иди в/в дозы метилпреднизолона. Для контроля активной болезни часто необходимы иммуносупрессивные препараты, позволяющие избежать стероиды. Данные препараты также снижают риск повреждений в длительном периоде.
2) Метотрексат, азатиоприн, микофенолата мофетил, циклоспорин и другие ингибиторы кальциневрина должны быть рассмотрены в случаях артрита, кожных поражений, серозитов, васкулите или цитопениях, если гидроксихлорохин оказался недостаточным.
3) В рефрактерных случаях можно рассмотреть возможность применения белимумаба или ритуксимаба.
Лечение тяжелой СКВ:
1) Пациенты с тяжелой СКВ, включая с поражением почек и нейро-психиатрическими проявлениями, нуждаются в тщательном обследовании для исключения других причин, включая инфекции. Лечение зависит от этиологии (воспалительной и/или тромботической) и необходимо соответствующее лечение с применением иммуносупрессии и/или антикоагуляции соответственно.
2) Иммуносупрессивные режимы при тяжелой активной СКВ включают в/в метилпреднизолон или пер-оральный преднизолон в высоких дозах (до 1 мг/кг/день) для приведения к ремиссии, либо изолированно, или как чаще бывает, в составе протокола лечения с другим иммуносупрессивным препаратом.
3) Микофенолата мофетил или циклофосфамид применяются при большинстве случаев волчаночного нефрита и при рефрактерных тяжелых случаях болезни без поражения почек.
4) Можно рассмотреть возможность применения биолоджиков белимумаба или ритуксимаба на индивидуальной основе, когда у пациентов неэффективны или непереносимы другие иммуносупрессивные препараты.
5) Внутривенные иммуноглобулины и плазмаферез могут быть рассмотрены для пациентов с рефрактерной цитопенией, тромботической тромбоцитопенической пурпурой, быстро ухудшающемся остром галлюциногенном состоянии и катастрофической формой антифосфолипидного синдрома.
По препаратам смотрите таблицу 1.
Подробнее смотрите в прикрепленном файле.
Посмотреть другие обзоры
Автор обзора
Автор обзоров мировой медицинской периодики на портале MedElement - врач общей практики, хирург Талант Иманалиевич Кадыров.
Закончил Киргизский Государственный медицинский институт (красный диплом), в совершенстве владеет английским языком. Имеет опыт работы хирургом в Чуйской областной больнице; в настоящий момент ведет частную практику.
Регулярное повышение квалификации: курсы Advanced Cardiac Life Support, International Trauma Life Support, Family Practice Review and Update Course (Англия, США, Канада).
Местные кортикостероиды для лечения болезней кожи
Топические кортикостероидные препараты (КСП) выпускаются во всех лекарственных формах. Они отличаются не только формой, но и силой действия, в зависимости от нее они подразделяются на 8 классов. Врачу полезно знать один или два наименования для каждого класса. Желательно осведомиться о наличии и стоимости этих препаратов в местных аптеках.
На лице и в интертригинозных зонах в большинстве случаев следует применять препараты слабой силы действия, поскольку более сильные препараты могут вызвать атрофию, телеангиэктазии и гипопигментацию. Независимо от силы действия препарата, необходимо внимательно следить за появлением вызванных кортикостероидами изменений.
Они встречаются редко, если терапия ограничена 2-4 нед. Пациенты, получающие длительную терапию на чувствительных участках, должны часто делать перерывы в лечении (например, 1 нед. каждый месяц) и постепенно сокращать количество аппликаций препаратов по мере возможности.
Можно, помимо уменьшения частоты аппликаций, снижать дозу, смешивая препарат с нейтральным эмолентом, например, вазелином. Кортикостероидные препараты (КСП) могут замаскировать инфекцию и подавить местный и системный иммунные ответы. Следовательно, они противопоказаны большинству пациентов с вирусными, грибковыми, бактериальными или микобактериальными инфекциями.

Топические кортикостероидные препараты (КСП)
| Класс/сила действия и действующее вещество | Торговое название |
| Сверхсильные -класс I Бетаметазона дипропионат 0,05% | Diprolene мазь 0,05% |
| Клобетазола пропионат 0,05% | Clobex лосьон, спрей, шампунь 0,05% Cormax крем, раствор 0,05% Dermovate 0,05% Embeline Е 0,05% Olux Е пенка 0,05%, Olux пенка 0,05% Temovate крем, мазь, раствор 0,05% |
| Дифлоразона диацетат 0,05% | ApexiCon Е крем 0,05% Nerisone forte 0,3% (UK) |
| Флуоцинонид 0,1% | Vanos крем 0,01% |
| Халобетазола пропионат 0,05% | Ultravate крем, мазь 0,05% |
| Очень сильные - класс II Амцинонид 0,1% | Cyclocort мазь 0,1% |
| Дезоксиметазон 0,25%, 0,05% | Topicort крем, мазь 0,25%, гель 0,05% |
| Дифлоразона диацетат 0,05% | Apexi Е крем 0,05% Florone крем 0,05% Maxiflor мазь 0,05% Psorcon крем 0,05%, мазь 0,05% |
| Халцинонид 0,1% | Halog, Halog Е мазь, крем 0,1% |
| Флуоцинонид 0,05% | Lidex крем, мазь 0,05% Metosyn крем, мазь 0,05% |
| Мометазона фуроат 0,1% | Elocon мазь 0,01% |
| Средней силы класс III Амцинонид 0,1% | Cyclocort крем, лосьон 0,01% |
| Бетаметазона дипропионат 0,05% | Diprosone крем 0,05% |
| Бетаметазона валерат 0,1% | Valisone мазь 0,1% Betacap 0,1%(UK) |
| Клобетазона бутират 0,05% | Eumovate мазь, крем 0,05% (UK) |
| Флуоцинонид 0,05% | Lidex мазь, крем, гель 0,05% |
| Флуоцинонид 0,05% | Cutivate мазь 0,05% |
| Средней силы -класс IV Бетаметазона валерат 0,12% | Luxiq пенка 0,12% |
| Клокортолона пивалат 0,1% | Cloderm крем 0,1% |
| Дезоксиметазон 0,05% | Topicort LP крем 0,05% |
| Флуоцинолона ацетонид 0,025% | Synalar мазь 0,025% |
| Флурандренолид 0,05% | Cordran мазь, лосьон, лента 0,05% |
| Гидрокортизона пробутат 0,1% | Pandel крем 0,1% |
| Гидрокортизона валерат 0,2% | Westcort мазь 0,2% |
| Мометазона фуроат 0,1% | Elocon крем, лосьон 0,1% |
| Предникарбат 0,1% | Dermatop мазь 0,1% |
| Триамцинолона ацетонид 0,1%, 0,025% | Kenalog мазь 0,1%, 0,025% |
| Средней силы -класс V Бетаметазона дипропионат 0,05% | Diprosone лосьон 0,05% |
| Бетаметазона валерат 0,1% | Valisone крем, лосьон 0,1% |
| Флуоцинолона ацетонид 0,025% | Synalar 0,025%, крем 0,01% |
| Флурандренолид 0,05% | Cordran крем, лосьон 0,05% |
| Флутиказона пропионат 0,05% | Cutivate крем, лосьон 0,05% |
| Гидрокортизона бутират 0,1% | Locoid липокрем, мазь, лосьон, раствор 0,1% |
| Гидрокортизона валерат 0,2% | Westcort крем 0,2% |
| Предникарбат 0,1% | Dermatop мазь, крем 0,1% |
| Триамцинолона ацетонид 0,1% | Kenalog крем, лосьон 0,1% |
| Средней силы - класс VI Алклометазона дипропионат 0,05% | Aclovate мазь, крем 0,05% Modrasone мазь, крем 0,05% |
| Дезонид 0,05% | DesOwen мазь, крем, лосьон 0,05% Desonate гель 0,05% Tridesilon крем 0,05% |
| Флуоцинолона ацетонид 0,01% | Synalar крем, раствор 0,1% Derma-Smoothe/FS масло |
| Слабые - класс VII Гидрокортизон 2,5% | Hytone крем, лосьон 2,5% Cobadex 1% Dioderm0,1% Mildison 1% Hydrocortisyl 1% Hytone мазь 1% |
| Дексаметазон | Hexadrol крем 0,04% |
| Метилпреднизолона ацетат | Medrol мазь 0,25% |
| Преднизолон | Meti-derm крем 0,5% |
| Слабые - класс VIII Гидрокортизон 0,5% | Cortoid крем 0,5% |
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Эритематозная (красная) волчанка. Диагностика и лечение эритематозной волчанки.
Этиология и патогенез красной волчанки окончательно не установлены. В настоящее время все большее признание получает аутоиммунная теория и большинство авторов рассматривают это заболевание как своеобразный коллагеноз. Красная волчанка встречается редко (0,25 — 1 % кожных заболеваний). Различают хроническую дискоидную, хроническую диссеминированную и системную красную волчанку.
Как правило, при хронической очаговой, или дискоидной, красной волчанке высыпания локализуются на открытых частях кожи, чаще на лице, а затем распространяются на красную кайму губ и слизистую. Изолированные поражения только слизистой наблюдаются относительно редко.
Различают три формы хронической красной волчанки, локализующейся на губе: 1) типичную; 2) без клинически выраженной атрофии и гиперкератоза; 3) эрозивно-язвенную. Типичная форма характеризуется тремя основными признаками: эритемой, гиперкератозом и атрофией. На красной кайме губ образуются очаги овальных очертаний. Поверхность поражения сухая, багрово-красного цвета, со стойко расширенными сосудами, ясно выраженным инфильтратом. Очаги покрыты плотным роговым налетом с чешуйками. При насильственном их удалении появляются кровотечение и значительная болезненность. Часто беловатые тяжи распространяются на слизистую оболочку губы, спускаясь перпендикулярно к линии губ.
Для красной волчанки без выраженной атрофии и гиперкератоза характерны диффузная эритема и весьма умеренный гиперкератоз.
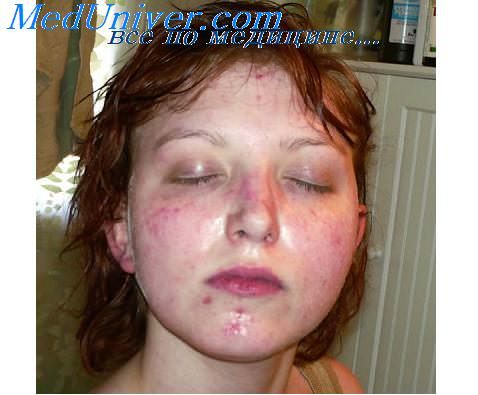
При эрозивно-язвенной красной волчанке на фоне типичной формы эритематоза образуются эрозии, трещины, язвы, покрытые серозными и серозно-кровянистыми корками. Процесс часто сопровождается отеком, резкой гиперемией красной каймы. Больные обычно жалуются на зуд, жжение и болезненность. После заживления на месте очагов поражения остаются атрофические рубцы. Известны случаи, когда длительно существовавшие очаги красной волчанки, особенно на красной кайме губ, чаще подвергавшиеся раздражению, трансформировались в рак.
Различают также три формы красной волчанки на слизистой оболочке полости рта: типичную, экссудативно-гиперемическую и эрозивно-язвенную. При типичной форме развивается ограниченный слегка инфильтрированный очаг гиперемии с небольшим ороговением по периферии. Гиперкератоз имеет вид тонких белых тяжей, более резко выраженных по периферии и расположенных наподобие частокола. Атрофия хорошо заметна в центре очага.
При экссудативно-гиперемической форме слизистая оболочка в очаге поражения ярко-красного цвета, отечная, ороговение по периферии очага выражено слабо, атрофия клинически не определяется. При возникновении на этом фоне болезненных, легко кровоточащих, длительно не заживающих язв и эрозий диагностируют эрозивно-язвенную форму.
Красная волчанка — длительно протекающее заболевание, плохо поддающееся лечению. Требуется целый комплекс лечебных мероприятий, воздействующих на весь организм. Наилучшие результаты получены при использовании антималярийных и кортикостероидных препаратов. Витамины (B1, В2, В5, В6, РР, Р, С) в больших дозах следует назначать в течение всего периода лечения.
Специального лечения очагов красной волчанки в полости рта, как правило, не требуется. Необходимы только тщательная санация полости рта с излечением всех очагов фокальной инфекции, устранение местных раздражителей, предохранение очагов поражения от солнечных лучей, сильного тепла, холода, ветра, травм. Показано применение фотозащитных мазей и мазей с кортикостероидами (локакортен, оксикорт, синалар, гидрокортизон).
И. М. Перцев, Л. В. Деримедведь, Е. Л. Халеева, О. В. Чуешов
Национальная фармацевтическая академия Украины, кафедра фармацевтической технологии и клинической фармации
Вопросы лечения кожных заболеваний по-прежнему остаются важной проблемой современной дерматологии.
В большинстве случаев причина кожного заболевания остается неизвестной или выясненной лишь частично. В связи с этим патогенетически обоснованная терапия является по существу единственным видом лечения ряда наиболее часто встречающихся дерматозов. Большое значение в лечении указанных заболеваний имеет использование разнообразных кортикостероидных мазей, в частности при лечении экземы, псориаза, зудящих и аллергических дерматозов, красной волчанки, нейродермита и некоторых других [4, 5].
Синтетические аналоги по своим фармакологическим свойствам сходны с гидрокортизоном, однако отличаются от последнего соотношением противовоспалительной и минералокортикоидной активности, длительностью действия, а некоторые — низкой всасываемостью при накожном применении. Так, преднизолон по противовоспалительной активности превосходит гидрокортизон в 3–4 раза и в несколько меньшей степени, чем гидрокортизон, задерживает в организме ионы натрия и хлора. Дексаметазон и бетаметазон как противовоспалительные средства примерно в 30 раз активнее гидрокортизона при минимальном влиянии на водно-солевой обмен. В зависимости от силы действия можно выделить четыре поколения кортикостероидов, используемых для местного лечения кожных заболеваний.
При выборе кортикостероидной мази для лечения дерматозов нужно учитывать также выраженность и степень распространения воспалительного процесса, его локализацию и стадию заболевания. Эти вопросы не рассматриваются в данной публикации ввиду ограниченного ее объема.
Таким образом, широкий ассортимент кортикостероидных препаратов, используемых в медицинской практике, позволяет выбрать мазь, адекватную по силе действия с учетом формы и стадии заболевания, а также локализации и распространенности патологического процесса.
Читайте также:

