Кожные аллергические пробы с инфекционными
Обновлено: 17.04.2024
Кожные аллергологические пробы- это один из методов, используемый при диагностике аллергических заболеваний с целью выявления причиннозначимого аллергена.
- Аллергический ринит (проявляется насморком).
- Аллергический конъюнктивит ( проявляется зудом, покраснением глаз, слезотечением).
- Бронхиальная астма (проявляется заложенностью в груди, кашлем, удушьем, одышкой).
- Атопический дерматит (проявляется сыпью).
- Лекарственная аллергия.
Для кожных тестов используют стандартизированные растворы аллергенов (трав, пыльцы, эпидермиса животных, пищи, лекарств), промышленного производства.
- Скарификационный метод- на чистую кожу предплечья наносят капли аллергенов, через них одноразовым скарификатором наносят царапины (размером 5 мм ).
- Прик- тест-на чистую кожу предплечья наносят капли аллергенов, через них одноразовыми иглами делают легкие уколы (глубиной 1 мм).
Кожные тесты проводятся в специально оснащенном процедурном кабинете под контролем врача-аллерголога.
Если в месте нанесения аллергена на коже появилось покраснение или отек, значит у человека есть аллергия на это вещество.
Кожные тесты, в зависимости от вида аллергена, оценивают через 20 минут, 5-6 часов, 1-2 суток и выдают список, в котором указываются результаты:
- отрицательный;
- слабоположительный;
- положительный;
- сомнительный.
За 3-7 дней до кожного тестирования следует отменить антигистаминные препараты, за 2-3 дня до тестирования необходимо отменить нанесение гормональных кремов/мазей на область предплечья.
- острые инфекционные заболеваниях
- обострение хронического заболевания
- тяжелая форма бронхиальной астмы
- заболевания печени, почек, болезни крови, сердца, эндокринной системы в стадии декомпенсации
- туберкулез, сифилис
- аутоиммунные заболевания в стадии обострения
- первичный, вторичный иммунодефицит
- анафилактический шок в анамнезе
- злокачественные новообразования (опухоли)
- психические заболевания
- беременность, период лактации
- СПИД
Хотя проведение кожных проб не зависит от возраста, пола и расы пациента, определенный возраст может влиять на интерпретацию результатов. В младшем возрасте (до 2х лет) высока вероятность ложноположительного результата, в старшем возрасте (более 65 лет) отмечается уменьшение реакции на тестирование (ложноотрицательный результат).
При наличии противопоказаний к кожным тестам, диагностику аллергии можно провести с помощью исследования крови.
При проведении аллергологических проб редко, но бывают осложнения, которые проявляются в крайне выраженных аллергических реакциях, вплоть до анафилактического шока.
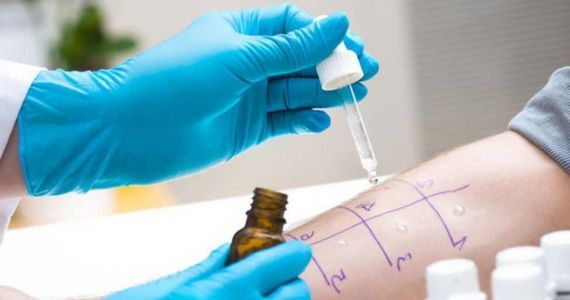
Кожная проба — эффективный диагностический тест, который позволяет выявить, на какой аллерген у человека возникает патологическая реакция.
Виды кожных проб
Все кожные пробы делятся на три группы в зависимости от методики нанесения:
- аппликационные;
- скарификационные;
- прик-тесты
Аппликационная проба представляет собой прикладывание тампона, смоченного в медицинском растворе. В составе раствора есть аллерген. Тампон прикладывают на некоторое время к коже и оценивают результат.
Скарификационные пробы выполняют иначе. Сначала наносят на кожу предплечья раствор с аллергеном, а затем царапают место нанесения скарификатором.

Прик-тесты похожи на скарификационные, только кожа не царапается, а прокалывается иглой в месте нанесения аллергена.
Чтобы понять, на что у человека аллергия, иногда нужно выполнить очень много проб, но за один раз рекомендуют проводить не более пятнадцати. Начинают с самых распространенных аллергенов. Это может быть раствор с пыльцой, пылью, травами. Если кожа после пробы остается неизменной, на данный компонент нет аллергии, а вот если эпителий покраснел, появилось раздражение, аллерген найден. В дерматологии такие пробы нужны, например, при терапии экземы, атопического дерматита.
Внутрикожная проба для выявления туберкулеза
Отдельного внимания заслуживает туберкулиновая проба, известная как проба Манту. Подкожно вводится вещество под названием туберкулин, которое содержит в своем составе продукты жизнедеятельности микобактерий туберкулеза. На введение препарата возникает аллергическая реакция. При этом она появляется и у больных туберкулезом, и у тех, кто был от него вакцинирован. Оценить результат может только врач-педиатр, который изучает и сравнивает результаты нескольких проведенных проб в динамике. Детям кожную пробу Манту проводят ежегодно. В результате введения туберкулина появляется папула, диаметр которой измеряется. Данная проба — одна из основных мер профилактики распространения туберкулеза.

Аллергические пробы могут помочь в лечении многих кожных заболеваний, поэтому нашли широкое применение в дерматологии. Также этот метод диагностики часто используется при терапии бронхолегочных патологий, таких как обструктивный аллергический бронхит, бронхиальная астма, а также для лечения увеличенных аденоидов у детей, пищевой аллергии.

Аллергия - мучительное заболевание, которое сопровождается понижением уровня жизни. Чтобы избавить себя от него, следует вывить аллерген. Для этого и применяют кожные аллергопробы. Как их проводят и каких результатов ждать, есть ли опасность для здоровья и что следует знать пациенту перед проведением обследования, расскажем в этом материале.
------------------------------------------------------------------------
Человек, страдающий аллергией, уже знает, какой источник ее провоцирует. Но случается так, что приступ аллергии начинает проявляться на объект, раньше не вызывавший никаких проявлений, симптомов, поэтому следует провести пробу для определения возможных аллергических раздражителей. Тест, проводимый на коже, – способ, определяющий раздражителей при высокой восприимчивости. Такой вариант исследования простой и эффективной, не доставляющий дискомфорта пациенту.
Аллергические проявления бывают так сильны, что без привлечения врачей не обойтись. Многие люди, подверженные приступам аллергии, подозревают о наличии вызывающего ее источника. Благодаря тестам на аллерген, проводимым на коже, стало возможным определить, чего опасаться, чтобы не спровоцировать приступ.
Выполняя пробу, тесты, аппликации, необходимо учесть:
• плюсы и минусы их проведения;
• требования по подготовке обследования;
• последовательность выполнения обследования;
• возможные реакции;
• расшифровку результата.
Проведение проб на коже
Способ обследования, помогающий выявить разновидности аллергенов и типы реакций:
• при контакте кожи с аллергеном происходит воздействие на клетки крови;
• местное аллергическое действие появляется в связи проникновением раздражителя в раны на коже с выбросом серотонина и гистамина;
• кожа после нанесения раздражителя становится красной, появляются ощущения зуда, папулы, отеки;
• по результатам исследования врачи определяют возможного раздражителя, дальнейший контакт с которым предстоит исключить.
Для проверки аллергии используют раствор и экстракт аллергена. Глицерин и гистамин применяют при тестировании. Раздражители наносятся на кожный покров с помощью иголки, ланцета или тампона-аппликатора.
Показаниями для выполнения теста являются:
• приступ сенной лихорадки;
• сезонная аллергия;
• аллергические кожные высыпания;
• воспаление бронхов;
• конъюнктивиты с аллергическим симптомом;
• чувствительность к лактозе и глютену;
• отек Квинке;
• срочность выявления раздражителя;
• генетическая предрасположенность;
• насморк с аллергическим проявлением;
• наличие у больного одышки, заложенности носа, слезотечения, отека слизистой;
• работа на вредном производстве.
Противопоказаниями для проведения теста являются:
• болезни легких инфекционного происхождения;
• СПИД;
• риск анафилактического шока;
• кормление грудью;
• астма на стадии улучшения;
• беременность;
• злокачественная опухоль;
• усиление аллергического приступа;
• повреждение кожи;
• нарушение психики;
• дети до 2 лет;
• больные старше 60 лет;
• острая необходимость в приеме лекарственных препаратов.
Показания или противопоказания рассматриваются врачом, и он дает заключение о разрешении на проведение пробы.
Внимание! При наличии абсолютных противопоказаний (беременность, ангина, пневмония, аллергия в стадии обострения и др.) тест проводить запрещено! Дождитесь полного выздоровления, рождения ребенка (если вы беременны) и только после этого проходите обследование.
В некоторых случаях разрешено применить щадящий способ проверки крови – проведение высокочувствительного экспресс-анализа на присутствующее количество антител.
Преимущества методов заключаются в быстром получении результатов, возможности обнаружить большое количество источников аллергии.
Для того чтобы определить, чем была вызвана аллергия, медики проводят специальные виды тестов:
• скарификационная проба – раздражитель наносят на предплечье, царапки выполняют при помощи иглы, ланцета;
• аппликационная проба – один из безопасных способов, раствор аллергена наносят на тампон в виде раствора и прикладывают к телу;
• прик-тест – раздражитель наносят на кожный покров, используя специальную иглу, делают прокол на коже в месте проведения теста;
• внутрикожная проба – является более точной, аллергенный экстракт вводят через шприц подкожно.
Особенности кожных тестов
• Прямые аллергопробы – делаются для диагностирования заболеваний, развивающихся из-за повышенной чувствительности к определенному веществу. При данном исследовании аллергены и кожный покров находятся в плотном контакте: выполняется аппликация, скарификационная проба, прик-тест.
• Косвенные кожные пробы – способ проверки, разработанный для обнаружения аллергического раздражителя. Сначала раздражитель вводится под кожу, далее берут кровь из вены, чтобы определить уровень антител. Устанавливают аллергены после контакта с кожным покровом.
Применяют следующие группы аллергенных раздражителей:
1) травяные (сорные, луговые);
2) бытовые (наличие пыли, химических средств);
3) пыльца (сезонный раздражитель);
4) грибковые;
5) животного происхождения (шерсть).
• На лекарства – должны проводиться обязательно в условиях лаборатории, так как при обследовании используют биологический материал больного (кровь, слюна и другие). Результаты исследований, проведенных в лабораториях, являются наиболее информативными, они напрямую зависят от принятых препаратов и стадии аллергической реакции.
• На крапивницу – используют разные виды исследований:
1) анализ крови;
2) мазок слизистой носа, горла;
3) анализ микрофлоры кишечника, желудка;
4) обследуется щитовидная железа;
5) установление аллергена.
• Провокационные пробы – применяются, если информации от других методов недостаточно или при ложных (положительных или отрицательных) результатах тестов. Этот метод помогает поставить более точный диагноз, когда предыдущие результаты тестов и симптомы не совпадают. Обязательное требование для теста – проведение его в условиях стационара, так как существует высокий риск проводимой реакции, требующей срочного медицинского вмешательства. Введение аллергенного раствора производится в орган, в котором предполагается наиболее сильная реакция.
Часто применяемые виды проб:
1) Конъюнктивальная – вводится напрямую в слизистую, наблюдается реакция – покраснение глаз, слезотечение.
2) Назальная – вводится в носовые ходы, положительный результат в виде затруднения дыхания, чихания, отека.
3) Ингаляционная – применяется при помощи ингалятора, наблюдение проводится за бронхами, легкими. Затрудненное дыхание со свистом, хрипы свидетельствуют о положительной реакции организма.
4) Холодная – позволяет выявить наличие крапивницы, приложив лед или холода на предплечье. Проявление красноты и волдыри свидетельствует о положительном результате.
5) Тепловая крапивница –горячая вода прикладывается на предплечье не более чем на 10 минут.
6) Пищевая – аллерген употребляется в пищу. Проводится в условиях стационара для оказания своевременной медицинской помощи.
7) Экспозиционная – больного помещают в условия, при которых появилась аллергия.
Подготовка для проведения процедуры
• Анализы на определение реакции проводятся во время затихания аллергии.
• В течение недели до проведения теста по возможности исключить источники, способные вызвать аллергию.
• Отмена гормональных и антигистаминных средств за две недели до проведения теста.
• Соблюдение гипоаллергенной диеты, если она была назначена раньше. Тестирование, выполненное на голодный желудок, может стать неверным.
• Для сдачи анализа важно за 8 часов до его проведения воздержаться от приема пищи.
• Если накануне анализа вы заболели вирусными или инфекционным заболеванием, , то проведение анализа придется отложить.
Больной обязательно должен строго соблюдать рекомендации врача. Нарушение правил влечет за собой ложные отрицательные или положительные результаты проведенных тестов на коже. При неопределенном результате потребуется повторное исследование, нужно вновь вводить аллергены, что влечет за собой дискомфорт больному.
Особенности при проведении скарификационной пробы
• До выполнения царапины кожу обрабатывают спиртом 70%.
• У детей тест делается на спине в верхней части, у взрослых – на плече.
• На обработанном месте кожи делают царапины на расстоянии не более 5 см. При нарушении проведения теста (смещены царапки) результат будет неточным.
• Стерильной иглой или ланцетом наносятся аллергены в виде экстракта или раствора. Для каждого раздражителя используется отдельная игла.
• В течение 15 минут рука больного должна быть неподвижна. Это необходимо, чтобы капли раздражителей не растеклись, а результат стал достоверным.
• По реакции на коже, где была выполнена царапина, производится заключение, насколько опасно вещество для человека в конкретном случае. Папулы, покраснение, появление зуда, отечность – это негативная реакция на компоненты.
• Результат будет заметен уже через 15 минут. По завершению замеров оставшиеся капли раздражителя удаляются с царапин. За один тест допускается наносить до 20 аллергенов.
Внимание! Обязательным условием для верной диагностики является отсутствие сопутствующих осложнений после проведенной процедуры – это зависит от высокой квалификации персонала, опыта, наличия дипломов и сертификатов, подтверждающих право на выполнение исследований.
Результаты проведенной диагностики
Аппликационное тестирование проводят во время диагностирования контактной и лекарственной аллергии. Выполняют наклеивание пластыря, пропитанного аллергеном.
Прик-тест похож на скарификационную пробу: выполняют прокол кожи иголкой с нанесенным аллергеном.
Подкожная проба – тестирование, во время которого инъекция с раствором аллергена вводится под кожу.
Кожная проба – исследование, позволяющее выявить возможные опасные вещества индивидуально для больного:
• Положительно резкий результат – очень яркое покраснение, появление большой папулы.
• Положительный результат – покраснение хорошо заметно, папула размером 5 мм.
• Слабый положительный итог – с небольшим покраснением, образуется едва заметная папула.
• Неточная реакция – папула отсутствует, появилось только покраснение. В этом случае назначается анализ крови для сравнения.
• Отрицательный результат – реакций на коже не проявилось.
Ложный результат. Причины
Существуют факторы, при которых данные способны искажаться:
• применение лекарственных препаратов, затормаживающих течение аллергической реакции;
• неверно выполненное исследование;
• снижение реакции кожи больного в отдельный промежуток времени, обычно это происходит в детском и пожилом возрасте;
• изменились свойства аллергенов, связанные с неправильным хранением;
• установление веществ, не являющихся основным раздражителем;
• нарушение требуемой дозировки препарата;
• очень низкая концентрация приготовленного раствора.
Возможные осложнения после теста
Развитие ангионевротических отеков и анафилактического шока на фоне повышенной чувствительности к раздражителям в результате нанесения аллергенов. В этом случае медики должны быстро отреагировать на сложившуюся ситуацию, грамотно купировать опасные для жизни проявления.
Появление негативной реакции из-за не соблюдения правил обработки кожных покровов перед проведением теста.
Побочные действия, способные проявиться в результате проб
Кожное тестирование на аллергию способно запустить опасные побочные действия.
При полном соблюдении всех требований и рекомендаций со стороны больного и соответствующих правил проведения пробы со стороны врача можно избежать опасности риска.
Внимание! Если появилась срочная необходимость для проведения аллергических тестирований, лучше делать кожные пробы благодаря их высокой степени эффективности.
Возможные ситуации, сопровождающиеся риском:
• появилась одышка или затрудненное дыхание;
• проявление отечности: губ, слизистых горла, носа или глаз;
• возникновение дыхания с хрипами;
• появление кожного зуда и высыпаний;
• лихорадочное состояние.
Проявление одного из данных признаков – повод показаться лечащему доктору.
Развитие анафилактического шока – риск с летальным исходом, поэтому важно, чтобы под рукой были антигистаминные средства в целях первой медицинской помощи.
Определение аллергенов, ответственных за возникновение аллергических реакций, может проводиться с помощью методов с использованием аллергологических проб.
К числу этих методов относятся кожные – количественные и качественные пробы, прямые и непрямые пробы, а также провокационные пробы. Общим у всех этих методов является то, что аллерген, который рассматривается как потенциальный возбудитель заболевания, тем или иным путем вводится в организм пациента, а затем наблюдается реакция организма пациента на введенный аллерген. Все пробы выполняют в период ремиссии болезни (улучшения состояния) и не ранее чем через 2-3 недели после перенесенной острой аллергической реакции, так как чувствительность организма к аллергену в течение этого времени снижается. Диагностика с использованием методов проб не проводится также в период возможного обострения заболевания (например, в период с апреля - мая по сентябрь не проводятся диагностические пробы на пыльцу растений); кроме того, существует ряд индивидуальных ограничений и противопоказаний, связанных с индивидуальными особенностями организма пациента; выявление таких факторов и оценка возможности (или невозможности) проведения диагностических мероприятий, с учетом их возможных последствий для пациента, может быть определено только в результате осмотра пациента аллергологом-иммунологом.
Кожные пробы в амбулаторных условиях, как правило, проводятся для пациентов старше 2 лет. Кожные пробы основаны на выявлении специфической чувствительности организма к данному аллергену путем введения его через кожу. При этом оценивают величину и характер развивающейся воспалительной реакции.
С помощью качественных кожных проб определяют наличие или отсутствие чувствительности к данному аллергену.
Количественные кожные пробы позволяют получить представление о степени чувствительности организма. С их помощью определяют минимальную концентрацию специфического аллергена, при которой он вызывает в сенсибилизированном организме видимую аллергическую реакцию. Это та доза, с которой можно начинать терапию пациента методом специфической гипосенсибилизации путем введения в организм аллергена.
При прямых кожных пробах аллерген вводят внутрикожно (укол, царапина) или накожно на неповрежденную кожу (в виде капли или аппликации). Ответная кожная реакция считается положительной при проявлении покраснения, воспаления или волдыря.
Она может возникнуть:
- Через 20 минут (немедленная реакция);
- Через 6-12 часов (реакция переходного типа);
- Через 24-48 часов (замедленная реакция).
Тип ответной кожной реакции зависит от характера иммунологического механизма аллергической реакции.
Непрямая кожная проба заключается в том, что здоровому человеку внутрикожно вводится сыворотка крови больного, а через 24 часа в то же место вводят аллерген. По развитию местной кожной реакции судят о наличии антител в сыворотке у больного.
Данная реакция имеет ограниченное применение, так как возможен перенос возбудителя скрытой инфекции у донора.
Более целесообразно выявлять антитела в сыворотке больного с помощью различных реакций иммунитета - иммунодефицитного метода и др.
Выбор вида кожной пробы зависит от заболевания, предполагаемой степени чувствительности, характера аллергена, а также от реактивности кожи.
Прием некоторых лекарственных препаратов (антигистаминных, седативных средств) резко уменьшает реактивность кожи.
Поэтому перед аллергологическим обследованием необходимо в течение 5-7 дней воздерживаться от приема этих лекарственных средств.
Провокационные пробы показаны при несоответствии данных аллергологического анамнеза и результатов кожных проб. Эти пробы основаны на воспроизведении аллергических реакций путем введения аллергена в орган или ткань, поражение которых является ведущим в картине заболевания. Провокационные пробы, как правило, проводятся для пациентов в возрасте старше 5 лет; они не могут использоваться в период обострения или возможного обострения заболевания. Кроме того, существует ряд индивидуальных ограничений и противопоказаний, связанных с индивидуальными особенностями организма пациента; выявление таких факторов и оценка возможности (или невозможности) проведения диагностических мероприятий, с учетом их возможных последствий для пациента, может быть определено только в результате осмотра пациента аллергологом-иммунологом.
Конъюнктивальная провокационная проба проводится путем закапывания аллергена в нижний конъюнктивальный мешок. Реакция считается положительной при появлении покраснения конъюнктивы, слезотечения и зуда век.
Назальную провокационную пробу проводят при аллергических ринитах и поллинозах: в одну половину носа закапывают аллерген, в другую - контрольную жидкость. Реакция считается положительной при возникновении на стороне закапывания аллергена затрудненного носового дыхания и зуда.
Ингаляционный провокационный тест проводят с целью установления причины бронхиальной астмы: с помощью аэрозольного распылителя больной вдыхает через рот раствор аллергена. Реакция считается положительной в случае снижения жизненной емкости легких более чем на 15%.
В этом методе очень важны результаты сопутствующего контроля функции внешнего дыхания (ФВД).
Холодовые и тепловые провокационные пробы (противопоказания и ограничения). Используются при холодовой и тепловой крапивнице.
Экспозиционную провокационную пробу проводят при отсутствии четких признаков заболевания. Она основана на непосредственном контакте больного с подозреваемым аллергеном в той среде, в которой пациента обычно находится.
Элиминационная проба является противоположной экспозиционной провокационной пробе. При этом в случае пищевой аллергии из рациона исключается предполагаемый аллерген, в случае бытовой аллергии больной переводится в так называемую безаллергенную палату и т.д.
Лейкоцитопеническую и тромбоцитопеническую провокационные пробы применяют в диагностике пищевой и лекарственной аллергии. В основе этих проб лежит снижение числа лейкоцитов и тромбоцитов в крови после введения больному испытуемого.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Анализ крови на аллергены необходим для того, чтобы определить, какой именно аллерген вызывает аллергическую реакцию. В ходе анализа оценивается содержание в крови специфических иммуноглобулинов E (IgE).
Какова роль иммуноглобулина Е (IgE) в аллергической реакции
Аллергическая реакция – это избыточный ответ иммунной системы на воздействие обычных факторов внешней среды.

Анализ крови на аллергены
В аллергической реакции активно участвует иммуноглобулин E (IgE). Это – белок, вырабатываемый в подслизистом слое тканей, которые выполняют барьерную функцию (контактируют с внешней средой), – в коже, слизистой оболочке миндалин, верхних дыхательных путей, бронхов, желудочно-кишечного тракта. В норме иммуноглобулин Е в крови практически отсутствует. Однако при аллергической реакции его количество значительно возрастает.
Иммуноглобулин E связывает проникший аллерген, образуя специфический (то есть соответствующий именно этому виду аллергенов) комплекс. Подобные комплексы проникают в клетки, вызывая выбросы гистамина. Гистамин – это гормон, который обычно находится в связанном состоянии, а высвобождаясь и попадая в кровь, вызывает спазмы мышц бронхов (отсюда одышка при аллергии), расширение мелких кровеносных сосудов (отсюда появление сыпи и отеков) и другие проявления аллергии.
При диагностике аллергии определяют общий и специфические IgE.
Анализ крови на аллергены: нормальные значения общего IgE
Нормальными значениями IgE являются:
- Для детей до 1 года – 0-15 Ед/л
- Дети 2-5 лет – 0-60 Ед/л
- Дети 6-9 лет – 0-90 Ед/л
- Дети 10-15 лет – 0-200 Ед/л
- Взрослые – 0-100 Ед/л
Когда сдается анализ крови на иммуноглобулин Е
Анализ крови на уровень содержания иммуноглобулина E сдается тогда, когда нужно подтвердить или опровергнуть аллергическую природу наблюдаемых симптомов. Это могут быть:
При повышенном значении общего IgE аллергическая природа данных проявлений считается подтвержденной.
Также анализ на иммуноглобулин E сдается при подозрение на паразитарную инфекцию (в частности, глисты). Заражение глистами приводит к повышению содержания IgE в крови.
Анализ крови на аллергены: выявление фактора, вызывающего реакцию
Общий IgE может показать, что аллергическая реакция присутствует, но что именно является аллергеном с его помощью установить невозможно. Более того, в некоторых случаях общий IgE может оказаться в пределах нормы и при наличии аллергии, – если аллергическую реакцию вызывает только какой-нибудь один аллерген.
Выяснить причину аллергии можно с помощью определения специфических IgE. Антигены, возникшие в результате связывания иммуноглобулина и каждого аллергена, уникальны. Обнаружив антигены, можно установить, какое именно вещество вызвало напряжение иммунной системы, то есть определить аллерген.
Такие исследования проводятся сразу в отношении целого комплекса аллергенов и называются аллергопанелями. Каждая аллергопанель составлена под конкретную задачу. Это может быть аллергопанель, объединяющая аллергены по способу проникновения в организм (пищевая или респираторная аллергопанель). В отдельную панель объединены аллергены, наиболее часто вызывающие аллергию, аналогично – аллергены, с которыми чаще всего сталкиваются дети (педиатрическая панель). Есть панели, позволяющие выявить реакцию на материал, используемый для протезирования, или на медицинские препараты (анестетики и блокаторы).
Как сдавать анализ крови на аллергены
Для анализа на аллергены кровь берется из локтевой вены.
Кровь на аллергены
Анализ следует сдавать натощак. Последняя трапеза должна быть не позднее, чем за 8 часов до сдачи крови на анализ. За несколько дней до сдачи анализа следует исключить продукты, отличающиеся повышенной аллергенностью: орехи; шоколад; морепродукты; яйца; мед; цитрусовые; продукты и напитки, имеющие в своем составе искусственные красители, ароматизаторы и подсластители; молоко, сыр. Также желательно избегать контакта с домашними животными.
Перед анализом нельзя курить (в течение одного, а лучше – 2-х часов).
Желательно прекратить прием антигистаминных препаратов (этот момент обязательно надо согласовать с врачом).
Анализ рекомендуется сдавать в период ремиссии (ослабления симптомов). Анализ, сделанный в период обострения, не будет точным.
Кровь на аллергены не сдают также при повышенной температуре, ОРВИ, в период обострения хронических заболеваний.
Где сдать анализ крови на аллергены в Москве
Читайте также:

