Кожные инфекции от купания
Обновлено: 18.04.2024
Шистосоматидный (церкариевый) дерматит - так называется заболевание в медицине, которое может поспорить с другими болезнями за количество наименований в практическом лечении: водяная крапива, водяной зуд, гнилой ил, зуд купальщиков и прочее. Обусловлен паразитарным действием личинок шистосоматид, обитающих в водоемах тропического, субтропического и экваториального поясов.
Особенности болезни
Много лет заболевание регистрировалось в странах с тропическим климатом на материках Африки, Южной Америки, Австралии. В середине 20 века учеными Поповым, Чеботаревым и Курочкиным были описаны случаи шистосоматидного дерматита в низовьях Волги, Днепра и Днестра.
Взрослые особи шистосоматид обитают у птиц пресных водоемов в печени и кровеносных сосудах. Всего встречается 20 разновидностей шистосоматид, способных стать возбудителями церкариального дерматита. Наиболее вероятное распространение получили представители рода Trichobilharzia и вида Bilharziella polonika.
Взрослые паразиты выделяют в окружающую среду вместе с фекалиями своего хозяина несколько тысяч яиц за один раз. Прежде, чем шистосоматида попадет в организм промежуточного неспецифического хозяина – человека, ее яйцо развивается поэтапно в стадии личинки.
Контакт церкарий со специфическим основным хозяином (птица водоплавающая) и неспецифическим (человек) происходит в пресном водоеме, в поверхностном слое.
В настоящее время начинают регистрировать случаи проникновения церкарий в организм человека и в морской воде. У уток и лебедей спустя 2-3 недели из церкария устремляется личинка в стенки кровеносных сосудов или печеночные протоки, где она превращается во взрослую шистосоматиду и начинает производить яйца.
Для человека проникновение церкария в кожные покровы не является специфической природной закономерностью. Глубже подкожной жировой клетчатки паразит не проникает. В месте поражения появляются физические повреждения кожных покровов, разложение церкариев вызывает токсический дерматит аллергического типа. Открытые раны могут послужить вратами для вторжения вторичной инфекции.
Водяная крапива или зуд купальщика (фото)
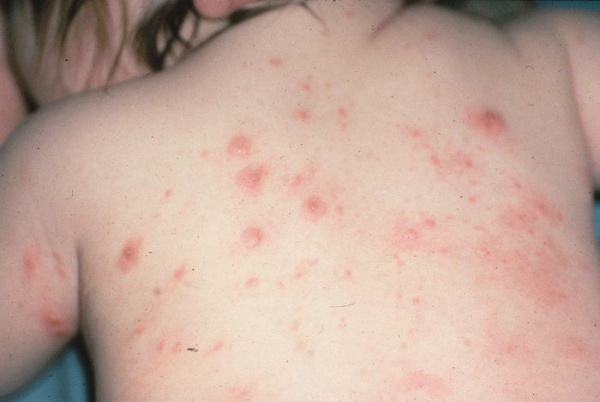
Стадии
Учитывая изменения клинической картины оп времени, развитие заболевания укладывается в 3 стадии.
- Стадия проникновения личинки в кожные покровы человека. При масштабном явлении следующая стадия наступает уже через 20-25 минут.
- Развитие клинической картины в течение 10-15 дней. Считается острым периодом паразитарного заболевания, когда симптомы наиболее ярко проявляются.
- Стадия ремиссии. Клинические признаки исчезают, однако на протяжении 20 дней восстанавливается пигментация в пораженных участках.
В международном классификаторе болезней (МКБ) десятой версии церкариальный дерматит отмечается отдельным заболеванием под кодовым шифром В65.3.
Помимо кожной формы шистосоматидного дерматита, встречается более тяжелая форма – легочная, когда церкарии поражают кровеносные сосуды легких и являются источниками воспалений и повреждения легочных сосудов. Легочная форма является менее распространенной по сравнению с кожной.
Причины возникновения
Церкарии проникают в кожу человека при купании его в водоеме. Большей частью рассадником церкарий являются пресные водоемы со стоячей водой, реки, пруды. При купании в водоеме следует обратить внимание на обитание в нем водоплавающих птиц.
О том, какие имеет водяная крапива симптомы, читайте ниже.
Симптомы зуда купальщика
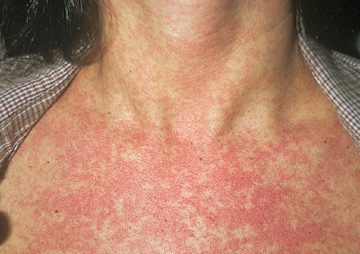
Спустя несколько минут после проникновения личинки в кожу купающийся человек начинает испытывать зуд. В пораженном месте усиливается боль, жжение, появляется покраснение с уртикарными очагами.
Наибольшей подверженностью для внедрения паразита обладают кожные покровы бедер и голени, хотя обнаруживаются сыпь с папулами, иногда выделяющие серозно-гнойный секрет, на коже туловища (живот, спина, грудь). Часто уртикарную сыпь при церкариальном дерматите обнаруживают до границы погружаемой в воду кожной поверхности.
Для детей нередка легочная форма заболевания, сопровождающаяся высокой температурой тела (свыше 38 градусов), болью в голове и сухим кашлем. В последующем неприятные симптомы устраняются, оставляя на время участки кожи, лишенные пигментации.
Повторное заражение шистосоматидным дерматитом вызывает усиление интенсивности клинической картины.
Диагностика такого недуга как шистосоматидный церкариоз рассмотрена ниже.
Диагностика
Главенствующий метод диагностики шистосоматидного дерматита – анамнез данных, в ходе которого выясняется:
- в каком водоеме купался человек;
- продолжительность купания;
- заметил ли он следы посещения водоема водоплавающими птицами (фекалии, ух и перья, голоса птиц и пр.).
Дополнительно заболевание должно быть дифференцировано с контактными типами дерматитов, следов от укусов насекомыми. Микроскопическим анализом (или лупой) можно удостовериться о наличии в коже шистосоматид по отброшенным хвостам личинками животных.
А теперь давайте узнаем, как избавиться от зуда купальщика.
Лечение
Терапевтическое
Снаружи рекомендуется лечить заболевание в фазе острого периода крахмальными ванночками, мазью с основным компонентом – цинком. При повторных заражениях шистосоматидами желательно смазывать снаружи гидрокортизоновой мазью. Хорошо зарекомендовали в лечении церкариального дерматита себя дитразиновые и димедроловые мази.
Далее мы расскажем как при помощи лекарств вылечить зуд купальщика, и помогает ли от этого спрегаль (по отзывам врачей и пациентов).
Медикаментозное
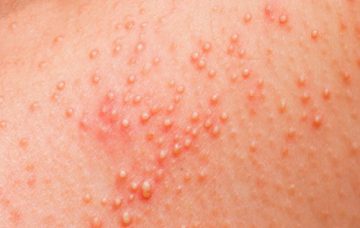
- При паразитарном заболевании дерматологом могут назначаться внутрь препараты димедролаили дитразина.
- Тяжелые формы не исключают введение внутрь растворов преднизолона или адренокортикотропного гормона.
- Для уменьшения зуда и болей можно использовать растворы бензокаина (анестезина) на масляной основе.
Оперативное
Обычно заболевание ограничивается распространением церкариев по участкам кожи, в подкожные слои личинки уже не проникают. Вследствие быстрого выздоровления оперативный путь лечения не целесообразен.
Далее мы расскажем о том, как лечить зуд купальщика народными методами.
Народная медицина
Травяной состав для лечения церкариального дерматита не отличается от такового при остальных видах дерматита.
- Картофельные примочки,
- повязка со смесью измельченного алоэ,
- виноградного красного вина,
- касторового масла,
- деготь и
- травяные смеси из чистотела, василька, череды.
Они способствуют более быстрому излечению от шистосоматидного дерматита.
Профилактика заболевания
Комплекс профилактических мероприятий для предотвращения заражения шистосоматидами включает следующие меры:
- в открытом пресном водоеме не рекомендуется находиться свыше 5 минут;
- купаться следует на пляжах, оборудованных для этого и вдали от больших популяций брюхоногих моллюсков и птиц на воде;
- дикие водоплавающие птицы не должны прикармливаться вблизи мест купания;
- по выходе из воды следует омыть тело водой из водопровода или избавиться от влаги и возможных паразитов жестким полотенцем;
- обращать внимание на информацию, размещенную на стендах вблизи мест купания;
- ходьбу по побережью и вблизи водных лагун нельзя продолжать более 4 минут, по истечении этого времени ноги подлежат сухому вытиранию тканью.
Шистосоматидный дерматит (фото)
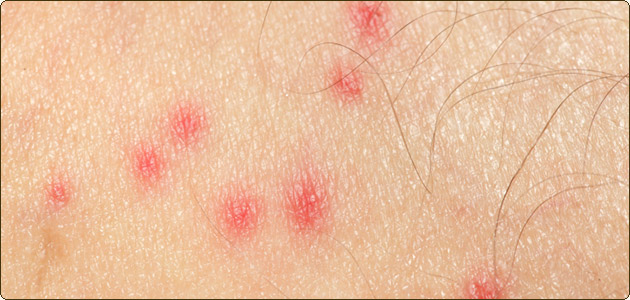
Осложнения шистосоматидного дерматита
- Кожная форма заболевания проходит самостоятельно, лечение лишь направлено на снижение интенсивности симптомов.
- Более опасна легочная форма заболевания, которая требует лечения дерматологом и инфекционистом. В противном случае не исключены сосудисто-легочные осложнения.
Прогноз
Прогноз заболевания определяется как благоприятный. Но для предотвращения сильного расчесывания и развития аллергических реакций желательно ослаблять симптомы вышеуказанным способам лечения.
Рассказывает врач-дерматовенеролог Светлана Якубовская.

Светлана Якубовская,
врач-дерматовенеролог Городского клинического
кожно-венерологического диспансера,
автор блога sovetydermatologa
Болезнь открытых водоемов
— В отношении открытых водоемов, рек и озер самая распространенная проблема — церкариоз . Это заболевание, которое возникает в результате попадания на кожу личинок паразитов водоплавающих птиц. Вот почему так важно купаться только в разрешенных для этого процесса водоемах.
Как правило, заболевание это чаще всего возникает летом, когда жарко, вода активно прогревается, и в тех местах, где рядом купаются птицы, где их подкармливают и так далее.
Симптомы церкариоза:
- высыпания возникают к вечеру после купания или на следующий день;
- высыпания выглядят как красные папулы или болячки, сильно зудят;
- локализация зуда в области бедер, голеней, то есть нижних конечностей, но нередко и на туловище, и на верхних конечностях, то есть в принципе в тех местах, где вода соприкасалась с кожей.
Меры безопасности
- После посещения водоема, особенно если вы не знаете, разрешено ли там купание, важно тщательно принять душ с обычной водой и хорошенько растереть тело полотенцем.
- Если вы или ваш ребенок столкнулись с подобными высыпаниями после купания, то, конечно, наиболее правильно — показаться врачу.
В летнее время, особенно когда жарко, мы нередко принимаем всевозможные высыпания за укусы. Но это может быть церкариоз или другое заболевание.

К сожалению, довольно часто при церкариозе процессы бывают распространенными, они очень беспокоят человека, так как сильно чешутся и проходят лишь в течение 7-14 дней. Поэтому так важно все-таки не купаться в водоемах, которые не исследованы либо где купание вовсе запрещено.
При сильном дискомфорте можно принимать внутрь антигистаминные препараты и наружно наносить крем с цинком либо гормональные кремы (по рекомендации специалиста).
Грибок — житель саун и аквапарков
— Как правило, в бассейнах достаточно хлорированная вода, поэтому в самом бассейне подцепить какую-то инфекцию — на грани фантастики. В основном, когда мы говорим о посещении аквапарков, общественных бань, саун, настороженность здесь мы должны проявлять в отношении грибковых инфекций.
Забыли тапочки, взяли не свои, прошлись босиком по деревянным влажным доскам в сауне или по коврикам… Все это повышает риск заразиться.

Несоблюдение, казалось бы, несущественных мер профилактики и личной гигиены может спровоцировать и повысить риск присоединения грибковой инфекции. Особенно если одновременно с этим есть усугубляющие факторы:
- микротрещины на коже;
- хронические кожные заболевания, особенно на стопах (например, экзема);
- сахарный диабет, при котором также нарушается кровообращение;
- венозная недостаточность.
То есть все предрасполагающие заболевания могут послужить фоном — ослаблять защитные функции кожного покрова и тем самым способствовать заражению грибковыми инфекциями.
Симптомы грибка :
- шелушение между пальцами стоп;
- зуд;
- единичные высыпания в виде подкожных пустул.

Меры безопасности
- Всегда брать с собой в бассейн, аквапарк, баню, сауну свои тапочки и ни с кем не меняться, не надевать чужие и никому не предлагать свои.
- Пользоваться только личным полотенцем и своей мочалкой.
- После посещения бани, сауны, аквапарка принимать душ и постараться не ходить босиком.
- После душа хорошо обработать стопы противогрибковым кремом, перед тем как надевать носки и обувь.
- По возвращении домой также желательно принять душ, тщательно вымыть стопы и снова обработать их кремом.
Особое внимание здесь — детям (детская кожа более чувствительна) и пожилым людям, так как с возрастом повышается риск развития хронических заболеваний — как кожных, так и всевозможных эндокринологических.
Лишай могут передать и домашние животные
— Что касается животных — это, конечно, очень распространенная тема. Летом происходит активный рост всевозможных грибковых заболеваний — в частности, микроспории, или, как говорят в народе, лишая. Это заболевание чаще всего действительно можно подхватить от животных.
Кожа взрослого человека, если у него нет хронических кожных заболеваний и никаких высыпаний на теле, синтезирует особое вещество — ундециленовую кислоту. Она защищает нашу кожу от присоединения нитей мицелия. Именно они, попадая на кожу, являются причиной развития характерных высыпаний и заболевания микроспории.
У детей этого защитного вещества нет. Вот почему дети чаще болеют микроспорией, чем взрослые. Также дети чаще жалеют ьездомных животных. Но если домашний кот гуляет по даче, возле дома, он может контактировать с дворовыми котами и заразиться от них. Далее по цепочке он заразит ребенка. Мы об этом забываем — и к концу лета-началу осени у дерматологов растет количество пациентов с микроспорией.
Главный симптом микроспории — появление характерных элементов округлой формы, красного цвета, которые шелушатся, зудят и увеличиваются в размерах.

Меры безопасности
Если диагноз микроспории подтверждается, лечение предстоит достаточно долгое (порядка 1 месяца) — в зависимости от количества высыпаний и их характера.
И чем раньше начнется лечение, тем больше шансов, что заболевание не усугубится и пациенту не придется пить таблетированные препараты.
Чесотка — болезнь объятий и рукопожатий
— Чесотка — заболевание, распространенное не только летом, а вообще во все времена года. Как правило, она передается от людей при близком контакте: например, от ребенка к маме, если они спят в одной кровати, от девушки — к парню, когда они обнимаются, от подруги — к подруге, если они меняются одеждой, и так далее. Контакт через предметы возможен, если он длительный.
Симптомы чесотки:
- появление высыпаний, которые беспокоят зудом в ночное время (днем его практически нет);
- высыпания — парные элементы, который возникают в области кистей рук, между пальцами, на запястьях, локтях, на животе, на ягодицах;
- зуд и высыпания появляются у кого-то одного в семье, а потом возникают и у других домашних.

Меры безопасности
- Соблюдать правила личной гигиены.
- При возникновении симптомов обращаться к врачу.
Укусы насекомых и клещей
— Укусы — вещь не заразная, но летом эта проблема слишком актуальна, чтобы о ней не сказать, она затрагивает и детей, и взрослых. Кусать могут мухи, мошки, осы, шершни, комары и т. д. Кожа детей и вообще людей с чувствительной кожей реагирует на это максимально активно и агрессивно.
Меры безопасности
- Использовать репелленты, особенно если собираетесь отдыхать на природе и знаете, что после укусов у вас возникают активные реакции в виде раздражений, папул, которые сильно зудят.
- Тип репеллента — химический или физический — выбирать строго по рекомендациям производителя в соответствии с возрастом.
- После укуса при появлении папулы, зуда, раздражения можно применять внутрь антигистаминные препараты, строго следуя инструкции.
- Наружно можно наносить средства с цинком. Они бывают в виде лосьона, пасты или крема.
Если реакция очень активная и агрессивная, то лучше проконсультироваться с врачом: в таком случае могут быть назначены наружные гормональные препараты, которые успокоят кожу и снимут воспаление.

Укусы клещей — самые страшные из этого списка.
Если вы обнаружили клеща у себя или у ребенка (в идеале — до 72 часов после его укуса), необходимо принять соответствующий антибактериальный препарат (тетрациклиновая группа для взрослых, препараты пенициллинового ряда — детям до 8 лет).
От того, как долго клещ находился на теле, зависит лечение или профилактика.
Поэтому всегда после прогулок в парке, отдыха на природе, в лесу, возле водоемов нужно внимательно осматривать себя и детей. Лучше, если клеща будет извлекать врач или медицинская сестра. Все эти меры важны для предотвращения возникновения и развития такого опасного заболевания, как боррелиоз.
В любом случае, я рекомендую при любых непонятных высыпаниях (а они чаще всего непонятные) идти на прием к врачу, а не пытаться лечиться самостоятельно. Ведь применение каких-то лекарственных средств может смазать клиническую картину, и время до постановки правильного диагноза может быть утеряно.
Летом площадь контакта нашей кожи с внешней средой увеличивается. Первыми страдают дети: в песочнице легко подцепить грибок, домашний кот может передать лишай, клубника вызывает аллергию, а укусы ос и клещей не так уж безобидны.

— Что говорит статистика: страдают ли дети от кожных заболеваний чаще, чем взрослые? Почему?
— Конечно, дети болеют гораздо чаще, и на то есть ряд причин.
- Вплоть до подросткового периода у детей еще полноценно не сформирована структура кожи. Кожа более рыхлая, тонкая.
- У детей более слабый иммунитет.
- Дети чаще контактируют с инфекциями и неблагоприятной внешней средой: играют в песочнице, хватают руками все и везде.
— Какие внешние факторы летом провоцируют возникновение/обострение кожных заболеваний у детей?
- Среди факторов внешней среды первым отдельно отмечу ультрафиолетовое излучение. Не все родители ответственно относятся к тому, что на ребенка нужно наносить солнцезащитный крем. Но дети гораздо более восприимчивы к солнцу, чем взрослые. Ультрафиолет часто вызывает у малышей гипертермии (ожоги) и фотодерматиты.
Солнечный ожог, полученный в детстве, во много раз увеличивает вероятность возникновения меланомы впоследствии.
- Источником опасности может быть банальная песочница. Контагиозный моллюск, грибковые поражения, гнойничковые инфекции кожи, микроспория (лишай) — самые частые из проблем. С мая по ноябрь врачи-дерматологи наблюдают обострение этих заболеваний.

- Посещения лесов и водоемов могут стать причиной укусов насекомых: комаров, блох, клещей.
- Лето — период активного употребления ягод и фруктов. Есть фрукты не в сезон (например, арбузы в мае) я бы не рекомендовал: в основном их созревания добивались неестественным путем, с добавлением химикатов для ускорения роста. Содержание нитратов в таком случае будет зашкаливающим. Эти продукты могут быть опасны (для детей в первую очередь) и способны вызвать от самых простых аллергических реакций до отека Квинке, который может закончиться летально.
— Что конкретно чаще становится причиной детской аллергии именно в летний период?
— Таких причин-факторов может быть много, поговорим о самых распространенных.
Ультрафиолет вызывает фотодерматиты. Повторю: своего защитного слоя у детской кожи нет, количество меланина ограничено. Поэтому дети не могут долго находиться на солнце, их нужно защищать от солнечных ожогов.
Коварным может быть даже одуванчик. Его сок вызывает аллергическую реакцию у некоторых людей. Бывает и так, что родители косили траву, дети на ней поиграли — и на всех открытых участках тела у них появилось раздражение.
К тому же часто для улучшения роста газона используются химические удобрения. Они накапливаются в соке растения и при попадании на кожу (например, после стрижки газона) вызывают негативную реакцию организма, причем не только у детей.

Лето — пик обострения атопических дерматитов у детей. Это хроническое воспалительное заболевание кожи, обусловленное генетически и продолжительно растянутое во времени. Атопический дерматит бывает младенческий (до 2 лет), детский, подростковый, но также может развиваться и у взрослых.
Симптомы атопического дерматита — это сухость кожи с ощущением налета на ее поверхности, зуд, шелушение, огрубение кожи с появлением ярковыраженных линий.

— Как лечить атопический дерматит и можно ли его перерасти?
— Вопрос, можно ли перерасти эту болезнь, задают очень часто. Да, такое бывает, но каждый организм индивидуален и точный прогноз сделать невозможно.

Еще раз дополнительно хочется подчеркнуть для родителей: если у ребенка есть запрет на употребление какого-то продукта, то это железное правило. Не идите на уступки, не поддавайтесь на истерики малыша или просьбы бабушек-дедушек. В доме, где ребенок не может есть клубнику, клубнику не ест никто.
Поэтому хочу еще раз сделать акцент на ответственности родителей в подобных вопросах.
— Если кормящая мама ест потенциально аллергенные фрукты или овощи, отразится ли это на малыше?
— Однозначно да: антигены могут попасть через грудное молоко.
— Какие кожные заболевания можно подхватить в песочнице?
— Контагиозный моллюск — заболевание, на которое мало обращают внимание как родители, так и специалисты. Это вирусная инфекция с появлением якобы гнойничков — вирусных частиц, которые начинают размножаться на коже ребенка. Это очень контагиозное (заразное при прикосновении) заболевание, которое относится к карантинным.
Вирус обычно передается через игрушки, которыми дети пользуются в песочнице, через бассейн
и предметы обихода детей.
Несмотря на то, что существует мнение, будто контагиозный моллюск — это возрастное заболевание, которое само пройдет, я категорически против. Я отношусь к тем докторам, кто настаивает на лечении этой болезни на самых ранних стадиях. Иначе высыпания распространяются по всему телу, появляются даже на веках и вокруг рта. Впоследствии могут остаться рубцы. Косметологи же аккуратно убирают эти образования (лазером, жидким азотом или пинцетом), поэтому важно вовремя обратиться к врачу.

Микроспория, или лишай, которым можно заразиться от животных, — еще одна частая проблема. Переносчиками могут быть не только бездомные коти и собаки, но и домашние питомцы. Дело в том, что на обуви мы приносим домой самые разнообразные частицы и любое домашнее животное может заразиться чем-либо и передать заболевание человеку.
Поэтому нужно объяснить ребенку, что животных трогать нельзя, это запрещено.
Никаких признаков, говорящих, что у кота или собаки лишай, нет. В запущенных случаях участки выпадения шерсти довольно заметны, но обычно либо проявлений нет вообще, либо очаги настолько ничтожны, что не видны даже ветеринару. Но этого достаточно для того, чтобы все члены семьи заболели.
Как узнать лишай? Это округлые шелушащиеся пятна с четкими границами, которые возникают на открытых участках кожи и возвышаются над ней.
Конечно, лишай — не опасное для жизни заболевание, но в запущенных случаях может произойти поражение волосистой части головы. Это приводит к рубцовой алопеции — необратимому выпадению волос.
— Как часто возникает реакция на укусы насекомых и как снизить отечность и болезненность места укуса?
— Укусы могут быть разными. Чаще всего ребенка кусают комары, блохи, пчелы, осы, клещи.
Самый опасный — это, конечно, укус клеща. Если это произошло, не пытайтесь самостоятельно извлечь клеща. Не доверяйте народной медицине и интернету — это может быть крайне опасно. Не откладывая, обращайтесь к врачу, в свою поликлинику, потому что всех клещей надо исследовать. Часто бывает, что они инфицированы, а это значит, ребенок нуждается в лечении и последующем наблюдении. Ведь клещевой энцефалит — это опасное заболевание, ведущее к поражению мозга вплоть до потери жизнеспособности. А клещевой боррелиоз негативно влияет на сердце.
Если укус сам прошел за пару дней — это не повод расслабляться. Симптоматика может возникнуть лишь через месяц-другой. И даже через год после укуса человеку делают анализ, чтобы убедиться, что все хорошо.
Укус блохи можно спутать с аллергией. Но блохи кусают в основном нижние конечности, потому что не могут высоко добраться. Блох мы чаще всего приносим из деревни или с дачи в свою квартиру, и они способны жить и кусаться еще в течение двух недель. Поэтому, возвращаясь с дачи, снимите одежду перед входом домой, постирайте и тщательно прогладьте, особенно швы.

Укус комара обычно легко узнать. Если зуд слишком беспокоит ребенка, относительно безопасными препаратами считаются антигистаминные гели или кремы. Ими можно смазать место укуса.
Если отечность от укуса развивается молниеносно или очаг поражения большой, то врач может назначить глюкокортикоиды и прием антигистаминных препаратов внутрь.
Укусы пчел, ос, шмелей — вещи довольно серьезные, с ними лучше обращаться к врачу.
Если место укуса жизненно важное (лицо или шея) и вы видите, что есть отечность, я рекомендую в таких случаях экстренно обращаться в медицинское учреждение. Отек может развиться очень быстро и интенсивно и стать причиной блокировки дыхательных путей, а это крайне опасно.

В надежде укрыться от зноя и окунуться в прохладную воду люди устремляются к ближайшим рекам и озерам. Однако медики предупреждают: купание в открытых водоемах иногда заканчивается болезнью.
Лето и жара располагают к отдыху на природе. В надежде укрыться от зноя люди устремляются к ближайшим рекам и озерам, чтобы, окунувшись в прохладную воду, сбросить накопившуюся усталость. Однако медики предупреждают: купание в открытых водоемах иногда заканчивается болезнью.
Зуд купальщика, или церкариоз
Церкариоз — заболевание, развивающееся при поражении кожи церкариями, не видимыми невооруженным глазом личинками глистов водоплавающих птиц. Церкарии скапливаются на мелководье, в хорошо прогреваемых солнцем участках водоемов, в прибрежной растительности, где и поджидают жертву — птицу или, как случайный вариант, человека.
Пробуравив верхний слой кожи, церкарии погибают — они не могут развиваться в человеческом организме, однако на месте их внедрения возникает воспаление и развивается местная аллергическая реакция.
В течение нескольких часов после купания на коже в области голеней, бедер и ягодиц появляется краснота, начинают ощущаться жжение и зуд. Чуть позже на этом месте образуются мелкие, величиной с булавочную головку узелки, пузырьки и даже более крупные волдыри. Больного одолевает слабость, беспокоит головокружение, иногда кашель. Кожный зуд вызывает бессонницу, возможно повышение температуры тела. Эти симптомы сохраняются в течение десяти дней, затем идут на убыль, на месте высыпаний остается легкая пигментация, сохраняющаяся в течение трех недель.
Грибковые заболевания кожи
Перечислять грибы, которые способны жить на коже человека и в его органах, — дело неблагодарное. Их огромное количество, и все тонкости вызываемых ими заболеваний не уместятся в одной статье. В общих словах, грибковые поражения кожи характеризуются появлением на теле пятен и наростов, шелушением, огрубением и растрескиванием. В трещинах немедленно поселяются микроорганизмы, вызывая вторичное бактериальное воспаление. Микозы протекают длительно, на поздних стадиях с трудом поддаются лечению, могут приводить к инвалидности и даже смерти.
Лептоспироз может протекать в желтушной и безжелтушной форме.
Желтушная форма лептоспироза характеризуется волнообразными подъемами температуры, выраженной интоксикацией, поражением мелких кровеносных сосудов, мышечными болями, нарушением работы сердца, печени и почек. Желтушность склер, увеличение печени, селезенки, резкие боли в мышцах появляются на второй-третий день заболевания, через один-два дня начинают отказывать почки, резко уменьшается количество выделяемой мочи, нарастает интоксикация. Если немедленно не оказать помощь, больной погибает.
Лептоспироз может осложняться кровотечениями различной локализации, миокардитом, возникновением парезов и параличей конечностей, острой почечной и печеночной недостаточностью, инфекционно-токсическим шоком. Смертность от лептоспироза очень высока, но при своевременном лечении в большинстве случаев болезнь удается победить.
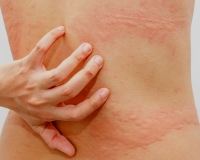
Аквагенная крапивница – иммунопатологическая реакция кожи, индуцированная контактом с водой любой температуры. Сопровождается появлением волдырей, окруженных эритематозным венчиком, кожного зуда, иногда – бронхоспазма или одышки. Диагноз подтверждается положительным тестом при проведении пробы с водой, результатами лабораторных исследований (определение уровня гистамина, сывороточного иммуноглобулина Е, ингибитора С1), биопсии кожи. Лечение включает нанесение на кожу барьерных средств перед взаимодействием с водой, прием антигистаминных препаратов, СИОЗС, анаболических стероидов, фототерапию.
МКБ-10


Общие сведения

Причины
Клинические проявления аквагенной крапивницы развиваются после соприкосновения кожи с водой (пресной, морской, дождевой, водопроводной, дистиллированной), потом, слюной или слезами. Кожная сыпь возникает после мытья рук, умывания, приема душа или ванны, плавания в бассейне или открытом водоеме, ношения мокрой одежды, потоотделения. Появление симптомов может иметь зависимость от солености и количества воды, длительности ее контакта с кожей.
Патогенез
Патофизиология аквагенной крапивницы изучена слабо. За весь период изучения заболевания выдвинуто несколько гипотез, но ни одна из них до сих пор не является доказанной и общепризнанной. Так, дерматологи Шелли и Ронсли изначально предположили, что при взаимодействии воды с кожным салом образуются вещества, которые у предрасположенных людей стимулируют дегрануляцию тучных клеток с высвобождением гистамина. Другие ученые ключевым механизмом считают наличие в эпидермисе некого водорастворимого антигена, который в водной среде диффундирует в дерму, вызывая гистаминовую реакцию.
Однако позднее было доказано, что не у всех пациентов с аквагенной крапивницей отмечается повышение уровня гистамина в период приступа. Это определило поиск гистаминнезависимых механизмов уртикарии. Одна из таких гипотез предполагает, что появление сыпи провоцируется изменением осмотического давления вокруг волосяных фолликулов при контакте с водой. Косвенным подтверждением этой теории являются случаи развития локальной аквагенной крапивницы вскоре после эпиляции.
Другая гипотеза связывает появление волдырей с прочими медиаторами: ацетилхолином, серотонином, брадикинином. При этом отмечено, что в некоторых случаях тяжесть дерматоза коррелирует с концентрацией соли в растворе, что позволяет говорить о солезависимой аквагенной крапивнице.

Симптомы аквагенной крапивницы
Клиническая симптоматика разворачивается через 20-30 минут после попадания на кожу воды любой температуры. В местах контакта появляются мелкие волдыри диаметром 1-3 мм в окружении венчика гиперемии до 3-х см. Может присутствовать жжение, зуд, покалывание кожи. В некоторых случаях наблюдается кожный дермографизм. Уртикарные высыпания при аквагенной крапивнице чаще захватывают шею, верхнюю половину туловища, предплечья, другие части тела. Свободными от зудящей сыпи обычно остаются подошвы и ладони.
Кожные явления стихают в течение 30-60 минут после прекращения контакта с водой. Как правило, в течение последующих нескольких часов пораженные участки остаются невосприимчивы к повторному воздействию воды. Внекожная симптоматика аквагенной крапивницы включает головные боли, головокружение, бронхоспазм, одышку, тахикардию, тошноту.
Аквагенный зуд
Аквагенный (аквагенический) зуд достаточно широко распространен в популяции – о его наличии сообщают 45% населения. Так же, как и крапивница, провоцируется попаданием воды на кожу, однако в отличие от АК, не сопровождается видимыми изменениями кожного покрова. Характеризуется ощущением пощипывания, покалывания, жжения. Обычно сначала в патологический процесс вовлекаются нижние конечности, затем другие части тела. Зудящие ощущения могут сохраняться до 2-х часов.
Аквагенный зуд может быть ассоциирован с пожилым возрастом, истинной полицитемией, гиперэозинофильным синдромом, ювенильной ксантогранулемой, миелодиспластическим синдромом, метастатическим РШМ.
Осложнения
При развитии системных реакций аквагенная крапивница может быть потенциально смертельной. Наиболее опасным осложнением является ангионевротический отек гортани, приводящий к асфиксии и смерти. Хроническое течение заболевания, проблемы с ежедневными гигиеническими процедурами, постоянные ограничения во взаимодействии с водой способствуют возникновению бессонницы и невротических расстройств.
Диагностика
Постановка диагноза аквагенной крапивницы главным образом основывается на анамнезе (рецидивирующие высыпания после контакта с водой) и провокационных пробах. Пациенты должны получить консультацию врача-дерматолога, аллерголога-иммунолога.
- Провокационные пробы. Аквагенный тест заключается в нанесении на кожу компресса, смоченного водой при температуре тела (37˚С), на 20 мин. Тест является положительным при появлении зудящих волдырей. Другие диагностические пробы (тест на дермографизм, тест с кубиком льда, тест с горячей водой) дают отрицательный результат.
- Лабораторные исследования. Уровень гистамина в крови может быть повышен или соответствовать норме. Иногда для дифференциальной диагностики требуется лабораторная оценка сывороточного IgЕ, эозинофильного катионного белка, активности ингибитора С1-эстеразы.
- Биопсия кожи. Гистопатологическое исследование кожного биоптата выявляет выраженный интерстициальный отек, периваскулярную и интерстициальную воспалительную инфильтрацию (лимфоциты, тучные клетки, нейтрофилы), отек эндотелия.

Дифференциальная диагностика
Для постановки правильного диагноза важно исключить другие формы крапивницы, индуцированной физическими факторами:
- дермографическую – вызывается механическим раздражением кожи;
- холинергическую – развивается в ответ на действие повышенной температуры;
- холодовую – обусловлена воздействием холода;
- солнечную – характеризуется появлением сыпи после пребывания на солнце;
- вибрационную – элементы уртикарной сыпи появляются в местах вибрационного воздействия.
- аквагенный зуд – отличается отсутствием видимых кожных изменений.
Также необходимо отдифференцировать другие кожные заболевания, проявляющиеся уртикарными высыпаниями: аллергический дерматит, герпетиформный дерматит, уртикарный васкулит, многоформную эритему и др.
Лечение аквагенной крапианицы
Из-за редкой встречаемости заболевания существует мало данных об эффективности тех или иных методов лечения. В отличие от других видов физической крапивницы, когда можно избежать контакта с этиологическим агентом, исключить контакт с водой практически невозможно. В практической дерматологии для лечения аквагенной крапивницы используются следующие методы и их комбинации:
Прогноз и профилактика
При проведении индивидуально подобранного лечения во многих случаях отмечается клиническое улучшение. Случаи спонтанной регрессии заболевания неизвестны. Многие пациенты, страдающие от аквагенной крапивницы, оказываются невосприимчивыми ни к какому лечению. Единственным выходом для них остается пожизненное ограничение взаимодействия с водой, минимизация времени купания, избегание определенных видов деятельности. Ввиду того, что патогенетические механизмы остаются невыясненными, говорить о мерах профилактики не представляется возможным.
2. Aquagenic urticaria diagnosed by the water provocation test and the results of histopathologic examination/ J. E. Seol, D.H.g Kim, S.H. Park, J. N. Kang, H.S. Sung, H. Kim// Ann Dermatol. - 2017. - Vol. 29, №3.
3. Aquagenic urticaria: contact sensitivity reaction to water/ Shelley WB, Rawnsley HM.// JAMA. – 1964; 189.
4. Aquagenic urticaria: report of a case and review of the literature/ Luong K, Nguyen L.// Ann Allergy Asthma Immunol. - 1998; 80.
Читайте также:

