Кожные инфекции после моря
Обновлено: 24.04.2024

Гнойничковые болезни кожи, вызываемые стафилококками и стрептококками, реже синегнойной палочкой, кишечной палочкой и другими микроорганизмами. К стафилококковым пиодермиям (стафилодермиям) относят фолликулит, фурункул, гидраденит др.
У путешественников чаще всего развивается фолликулит.

Фолликулит (лат. folliculus - мешочек) - форма поверхностной пиодермии, развивающейся в пределах волосяного фолликула. Вызывается золотистым, реже белым стафиллококком - проявляется желтоватым гнойничком, окруженным узким красным венчиком.
Стафилококковый фолликулит может осложниться фурункулами.
Гидраденит - воспаление апокриновых потовых желез, которое часто возникает в подмышечных впадинах, - тоже нередко бывает сходным с фолликулитом.
Фолликулиту несвойственно хроническое течение. Этим он отличается от обыкновенных угрей, в развитии которых могут участвовать представители нормальной микрофлоры кожи, в частности Propionibacterium acnes . Фолликулит обычно наблюдается на ограниченных участках тела.
Фолликулит встречается при псевдомонадном фолликулите и шистосомном дерматите.
Возбудитель псевдомонадного фолликулита Pseudomonas aeruginosa - обитает в недостаточно хлорированной воде при температуре 37-40 градусов. Обычно эта инфекция проходит самостоятельно.

Горячая ванна, душ, джакузи, плавательный бассейн, обсемененные Pseudomonas aeruginosa, могут стать причиной псевдомонадного фолликулита - заболевания, протекающего с зудящей пятнисто-папулезной и пустулезной сыпью.
Сыпь возникает только на участках кожи, покрытых купальным костюмом, либо распространяется за их пределы, не захватывая лишь голову и шею. Возможны дурнота, головная боль, боль в ушах, резь и жжение в глазах, носу, горле, нагрубание молочных желез, схваткообразные боли в животе. Изредка бывает субфебрильная температура. Заболевание обычно проходит самостоятельно, если прекратить контакты с источником инфекции.
Шистосомный дерматит (зуд купальщика)

Дерматит, известный также как зуд купальщика, вызывается личинками шистосом, проникающими через кожу. Обычно его вызывают те виды шистосом, которые паразитируют у млекопитающих и птиц. Свободно плавающие личинки шистосом (церкарии ) проникают в человеческую кожу через волосяные фолликулы и поры потовых желез и быстро погибают, вызывая аллергическую реакцию. Размножению моллюсков, служащих промежуточными хозяевами между птицами и человеком, способствуют высокая температура и щелочная реакция воды.
Если человек никогда раньше не сталкивался с шистосомами, возникает преходящий зуд, изредка - крапивница. Через сутки волдыри могут смениться пятнами, еще через сутки -узелками. При повторных контактах с шистосомами симптомы выражены сильнее и развиваются быстрее. В течение 24 ч появляются крупные зудящие узелки, иногда -пузырьки . Самая яркая сыпь наблюдается через 2-3 суток после заражения, после чего она на протяжении нескольких дней рассасывается. Высыпания обусловлены аллергической реакцией замедленного типа на антигены шистосом.
Виды шистосом, паразитирующие у животных, в организме человека не достигают половой зрелости, и заболевание ограничивается кожными проявлениями. Однако похожее поражение кожи бывает и при заражении шистосомами, паразитирующими у человека.
Шистосомный дерматит возникает после контактов с пресной водой. Он распространен во многих географических областях. Описан и шистосомный дерматит, развивающийся после контактов с морской водой.
Лечение симптоматическое. Поскольку для проникновения в кожу церкариям требуется время (примерно 15 мин), риск заражения можно снизить, быстро удалив капли воды с поверхности кожи. Еще один эффективный метод борьбы с инфекцией - это уничтожение улиток (промежуточных хозяев шистосом) в окрестности водоемов, часто посещаемых людьми.

Кожный лейшманиоз –инфекция, передающаяся при укусе москитов, возбудитель лейшманиоза – паразитическое простейшее рода Leishmania, заболевание распространено в странах Южной Америки, Мексике, Бразилии, Сирии, Саудовской Аравии и многих других.
Инкубационный (скрытый) период обычно длится несколько недель или месяцев, однако мелкие травмы могут ускорить развитие инфекции. Сначала в месте укуса возникает бугорок, который превращается в узел и изъязвляется. Образуется язва с плотными приподнятыми краями, которая может достигать нескольких сантиметров в диаметре. Первичный очаг поражения называется лейшманиомой. Возможны множественные лейшманиомы, дочерние лейшманиомы, увеличение регионарных лимфоузлов, боль, зуд, вторичные бактериальные инфекции.
Форма и время существования нелеченых лейшманиом зависят от вида возбудителя, локализации поражения и иммунного ответа. Например, если возбудитель - Leishmania mexicana mexicana , лейшманиомы имеют меньшие размеры и быстрее заживают, нежели вызванные Leishmania braziliensis. Leishmania major вызывает образование кратерообразных язв с серозно-гнойным отделяемым, которые заживают намного быстрее, чем сухие, покрытые корками язвы, вызванные Leishmania tropica.
Самопроизвольное заживление лейшманиом, которое длится неделями, месяцами и даже годами, не гарантирует защиты от рецидивов и повторного заражения лейшманиозом.
Инфекции кожи, вызываемые атипичными микобактериями

Возбудитель этого заболевания - Mycobacterium marinum - обитает в морской и пресной воде, проникает в организм человека через поврежденную кожу. Это может случиться в бассейне, во время чистки аквариума, при разделке рыбы.
Инкубационный период - от 1 недели до 2 месяцев (в среднем 2-3 недели). В месте внедрения возбудителя появляется небольшой лиловый узел, который в дальнейшем изъязвляется. Возможны множественное поражение кожи, а также диссеминированная кожная инфекция, особенно у больных с ослабленным иммунитетом.
Язва Бурули (трофическая)

Язва Бурули - заболевание у жителей тропических стран, вызванное Mycobacterium ulcerans, - сопровождается хроническими язвами на конечностях. На коже ног или рук возникает зудящий узел, который в дальнейшем вскрывается с образованием неглубокой язвы. Язвы бывают гигантскими и существуют подолгу.
Рекомендуется хирургическое лечение. Антибиотики не всегда эффективны.

Миазы - группа болезней, вызываемых личинками мух при употреблении содержащих их пищевых продуктов, при откладывании мухами яиц на белье и заползании личинок через естественные отверстия в организм, при откладывании мухами яиц в язвы, раны, носовые и слуховые проходы, глаза.
Поражение кожи при миазе имеет характерный вид - похожий на фурункул узел, из центрального отверстия которого периодически выступает задняя часть личинки мухи.
Личинки некоторых мух (преимущественно мясных мух и оводов) вызывают болезни, называемые миазами. Личинки поражают как живые, так и омертвевшие ткани, а также полости тела.
Клиническая картина миазов разнообразна и зависит от вида паразита.
Возбудители южноамериканского, африканского и раневых миазов вызывают также офтальмомиаз, который может привести к образованию узлов на веках, отслойке сетчатки, разрушению глазного яблока .
Синдром larva migrans, кожная форма

Кожная форма синдрома larva migrans проявляется извитыми высыпаниями на коже. Заболевание вызывают личинки паразитирующих у животных гельминтов семейства Ancylostomatidae (чаще всего - паразит собак и кошек Ancylostoma braziliense). Из выделенных с калом яиц вылупляются личинки, которые подвергаются дальнейшему созреванию в почве. Человек заражается при контакте с почвой, загрязненной испражнениями больных собак и кошек. Заболевание распространено в теплом влажном климате, в частности на юго-востоке США. Особенно часто болеют дети.
Внедрившись в кожу, личинки образуют извилистые ходы, кожа над которыми краснеет и припухает. Личинки мигрируют на границе дермы и эпидермиса, ежедневно продвигаясь на несколько сантиметров. Поражение кожи сопровождается сильным зудом и может локализоваться в любой области тела. Если человек лежал на зараженной земле, очаги бывают множественными. Позже могут образоваться пузырьки и пузыри.
В человеческом организме личинки не достигают половой зрелости и через несколько недель погибают сами. Высыпания тоже исчезают.
Рассказывает врач-дерматовенеролог Светлана Якубовская.

Светлана Якубовская,
врач-дерматовенеролог Городского клинического
кожно-венерологического диспансера,
автор блога sovetydermatologa
Болезнь открытых водоемов
— В отношении открытых водоемов, рек и озер самая распространенная проблема — церкариоз . Это заболевание, которое возникает в результате попадания на кожу личинок паразитов водоплавающих птиц. Вот почему так важно купаться только в разрешенных для этого процесса водоемах.
Как правило, заболевание это чаще всего возникает летом, когда жарко, вода активно прогревается, и в тех местах, где рядом купаются птицы, где их подкармливают и так далее.
Симптомы церкариоза:
- высыпания возникают к вечеру после купания или на следующий день;
- высыпания выглядят как красные папулы или болячки, сильно зудят;
- локализация зуда в области бедер, голеней, то есть нижних конечностей, но нередко и на туловище, и на верхних конечностях, то есть в принципе в тех местах, где вода соприкасалась с кожей.
Меры безопасности
- После посещения водоема, особенно если вы не знаете, разрешено ли там купание, важно тщательно принять душ с обычной водой и хорошенько растереть тело полотенцем.
- Если вы или ваш ребенок столкнулись с подобными высыпаниями после купания, то, конечно, наиболее правильно — показаться врачу.
В летнее время, особенно когда жарко, мы нередко принимаем всевозможные высыпания за укусы. Но это может быть церкариоз или другое заболевание.

К сожалению, довольно часто при церкариозе процессы бывают распространенными, они очень беспокоят человека, так как сильно чешутся и проходят лишь в течение 7-14 дней. Поэтому так важно все-таки не купаться в водоемах, которые не исследованы либо где купание вовсе запрещено.
При сильном дискомфорте можно принимать внутрь антигистаминные препараты и наружно наносить крем с цинком либо гормональные кремы (по рекомендации специалиста).
Грибок — житель саун и аквапарков
— Как правило, в бассейнах достаточно хлорированная вода, поэтому в самом бассейне подцепить какую-то инфекцию — на грани фантастики. В основном, когда мы говорим о посещении аквапарков, общественных бань, саун, настороженность здесь мы должны проявлять в отношении грибковых инфекций.
Забыли тапочки, взяли не свои, прошлись босиком по деревянным влажным доскам в сауне или по коврикам… Все это повышает риск заразиться.

Несоблюдение, казалось бы, несущественных мер профилактики и личной гигиены может спровоцировать и повысить риск присоединения грибковой инфекции. Особенно если одновременно с этим есть усугубляющие факторы:
- микротрещины на коже;
- хронические кожные заболевания, особенно на стопах (например, экзема);
- сахарный диабет, при котором также нарушается кровообращение;
- венозная недостаточность.
То есть все предрасполагающие заболевания могут послужить фоном — ослаблять защитные функции кожного покрова и тем самым способствовать заражению грибковыми инфекциями.
Симптомы грибка :
- шелушение между пальцами стоп;
- зуд;
- единичные высыпания в виде подкожных пустул.

Меры безопасности
- Всегда брать с собой в бассейн, аквапарк, баню, сауну свои тапочки и ни с кем не меняться, не надевать чужие и никому не предлагать свои.
- Пользоваться только личным полотенцем и своей мочалкой.
- После посещения бани, сауны, аквапарка принимать душ и постараться не ходить босиком.
- После душа хорошо обработать стопы противогрибковым кремом, перед тем как надевать носки и обувь.
- По возвращении домой также желательно принять душ, тщательно вымыть стопы и снова обработать их кремом.
Особое внимание здесь — детям (детская кожа более чувствительна) и пожилым людям, так как с возрастом повышается риск развития хронических заболеваний — как кожных, так и всевозможных эндокринологических.
Лишай могут передать и домашние животные
— Что касается животных — это, конечно, очень распространенная тема. Летом происходит активный рост всевозможных грибковых заболеваний — в частности, микроспории, или, как говорят в народе, лишая. Это заболевание чаще всего действительно можно подхватить от животных.
Кожа взрослого человека, если у него нет хронических кожных заболеваний и никаких высыпаний на теле, синтезирует особое вещество — ундециленовую кислоту. Она защищает нашу кожу от присоединения нитей мицелия. Именно они, попадая на кожу, являются причиной развития характерных высыпаний и заболевания микроспории.
У детей этого защитного вещества нет. Вот почему дети чаще болеют микроспорией, чем взрослые. Также дети чаще жалеют ьездомных животных. Но если домашний кот гуляет по даче, возле дома, он может контактировать с дворовыми котами и заразиться от них. Далее по цепочке он заразит ребенка. Мы об этом забываем — и к концу лета-началу осени у дерматологов растет количество пациентов с микроспорией.
Главный симптом микроспории — появление характерных элементов округлой формы, красного цвета, которые шелушатся, зудят и увеличиваются в размерах.

Меры безопасности
Если диагноз микроспории подтверждается, лечение предстоит достаточно долгое (порядка 1 месяца) — в зависимости от количества высыпаний и их характера.
И чем раньше начнется лечение, тем больше шансов, что заболевание не усугубится и пациенту не придется пить таблетированные препараты.
Чесотка — болезнь объятий и рукопожатий
— Чесотка — заболевание, распространенное не только летом, а вообще во все времена года. Как правило, она передается от людей при близком контакте: например, от ребенка к маме, если они спят в одной кровати, от девушки — к парню, когда они обнимаются, от подруги — к подруге, если они меняются одеждой, и так далее. Контакт через предметы возможен, если он длительный.
Симптомы чесотки:
- появление высыпаний, которые беспокоят зудом в ночное время (днем его практически нет);
- высыпания — парные элементы, который возникают в области кистей рук, между пальцами, на запястьях, локтях, на животе, на ягодицах;
- зуд и высыпания появляются у кого-то одного в семье, а потом возникают и у других домашних.

Меры безопасности
- Соблюдать правила личной гигиены.
- При возникновении симптомов обращаться к врачу.
Укусы насекомых и клещей
— Укусы — вещь не заразная, но летом эта проблема слишком актуальна, чтобы о ней не сказать, она затрагивает и детей, и взрослых. Кусать могут мухи, мошки, осы, шершни, комары и т. д. Кожа детей и вообще людей с чувствительной кожей реагирует на это максимально активно и агрессивно.
Меры безопасности
- Использовать репелленты, особенно если собираетесь отдыхать на природе и знаете, что после укусов у вас возникают активные реакции в виде раздражений, папул, которые сильно зудят.
- Тип репеллента — химический или физический — выбирать строго по рекомендациям производителя в соответствии с возрастом.
- После укуса при появлении папулы, зуда, раздражения можно применять внутрь антигистаминные препараты, строго следуя инструкции.
- Наружно можно наносить средства с цинком. Они бывают в виде лосьона, пасты или крема.
Если реакция очень активная и агрессивная, то лучше проконсультироваться с врачом: в таком случае могут быть назначены наружные гормональные препараты, которые успокоят кожу и снимут воспаление.

Укусы клещей — самые страшные из этого списка.
Если вы обнаружили клеща у себя или у ребенка (в идеале — до 72 часов после его укуса), необходимо принять соответствующий антибактериальный препарат (тетрациклиновая группа для взрослых, препараты пенициллинового ряда — детям до 8 лет).
От того, как долго клещ находился на теле, зависит лечение или профилактика.
Поэтому всегда после прогулок в парке, отдыха на природе, в лесу, возле водоемов нужно внимательно осматривать себя и детей. Лучше, если клеща будет извлекать врач или медицинская сестра. Все эти меры важны для предотвращения возникновения и развития такого опасного заболевания, как боррелиоз.
В любом случае, я рекомендую при любых непонятных высыпаниях (а они чаще всего непонятные) идти на прием к врачу, а не пытаться лечиться самостоятельно. Ведь применение каких-то лекарственных средств может смазать клиническую картину, и время до постановки правильного диагноза может быть утеряно.
Летом площадь контакта нашей кожи с внешней средой увеличивается. Первыми страдают дети: в песочнице легко подцепить грибок, домашний кот может передать лишай, клубника вызывает аллергию, а укусы ос и клещей не так уж безобидны.

— Что говорит статистика: страдают ли дети от кожных заболеваний чаще, чем взрослые? Почему?
— Конечно, дети болеют гораздо чаще, и на то есть ряд причин.
- Вплоть до подросткового периода у детей еще полноценно не сформирована структура кожи. Кожа более рыхлая, тонкая.
- У детей более слабый иммунитет.
- Дети чаще контактируют с инфекциями и неблагоприятной внешней средой: играют в песочнице, хватают руками все и везде.
— Какие внешние факторы летом провоцируют возникновение/обострение кожных заболеваний у детей?
- Среди факторов внешней среды первым отдельно отмечу ультрафиолетовое излучение. Не все родители ответственно относятся к тому, что на ребенка нужно наносить солнцезащитный крем. Но дети гораздо более восприимчивы к солнцу, чем взрослые. Ультрафиолет часто вызывает у малышей гипертермии (ожоги) и фотодерматиты.
Солнечный ожог, полученный в детстве, во много раз увеличивает вероятность возникновения меланомы впоследствии.
- Источником опасности может быть банальная песочница. Контагиозный моллюск, грибковые поражения, гнойничковые инфекции кожи, микроспория (лишай) — самые частые из проблем. С мая по ноябрь врачи-дерматологи наблюдают обострение этих заболеваний.

- Посещения лесов и водоемов могут стать причиной укусов насекомых: комаров, блох, клещей.
- Лето — период активного употребления ягод и фруктов. Есть фрукты не в сезон (например, арбузы в мае) я бы не рекомендовал: в основном их созревания добивались неестественным путем, с добавлением химикатов для ускорения роста. Содержание нитратов в таком случае будет зашкаливающим. Эти продукты могут быть опасны (для детей в первую очередь) и способны вызвать от самых простых аллергических реакций до отека Квинке, который может закончиться летально.
— Что конкретно чаще становится причиной детской аллергии именно в летний период?
— Таких причин-факторов может быть много, поговорим о самых распространенных.
Ультрафиолет вызывает фотодерматиты. Повторю: своего защитного слоя у детской кожи нет, количество меланина ограничено. Поэтому дети не могут долго находиться на солнце, их нужно защищать от солнечных ожогов.
Коварным может быть даже одуванчик. Его сок вызывает аллергическую реакцию у некоторых людей. Бывает и так, что родители косили траву, дети на ней поиграли — и на всех открытых участках тела у них появилось раздражение.
К тому же часто для улучшения роста газона используются химические удобрения. Они накапливаются в соке растения и при попадании на кожу (например, после стрижки газона) вызывают негативную реакцию организма, причем не только у детей.

Лето — пик обострения атопических дерматитов у детей. Это хроническое воспалительное заболевание кожи, обусловленное генетически и продолжительно растянутое во времени. Атопический дерматит бывает младенческий (до 2 лет), детский, подростковый, но также может развиваться и у взрослых.
Симптомы атопического дерматита — это сухость кожи с ощущением налета на ее поверхности, зуд, шелушение, огрубение кожи с появлением ярковыраженных линий.

— Как лечить атопический дерматит и можно ли его перерасти?
— Вопрос, можно ли перерасти эту болезнь, задают очень часто. Да, такое бывает, но каждый организм индивидуален и точный прогноз сделать невозможно.

Еще раз дополнительно хочется подчеркнуть для родителей: если у ребенка есть запрет на употребление какого-то продукта, то это железное правило. Не идите на уступки, не поддавайтесь на истерики малыша или просьбы бабушек-дедушек. В доме, где ребенок не может есть клубнику, клубнику не ест никто.
Поэтому хочу еще раз сделать акцент на ответственности родителей в подобных вопросах.
— Если кормящая мама ест потенциально аллергенные фрукты или овощи, отразится ли это на малыше?
— Однозначно да: антигены могут попасть через грудное молоко.
— Какие кожные заболевания можно подхватить в песочнице?
— Контагиозный моллюск — заболевание, на которое мало обращают внимание как родители, так и специалисты. Это вирусная инфекция с появлением якобы гнойничков — вирусных частиц, которые начинают размножаться на коже ребенка. Это очень контагиозное (заразное при прикосновении) заболевание, которое относится к карантинным.
Вирус обычно передается через игрушки, которыми дети пользуются в песочнице, через бассейн
и предметы обихода детей.
Несмотря на то, что существует мнение, будто контагиозный моллюск — это возрастное заболевание, которое само пройдет, я категорически против. Я отношусь к тем докторам, кто настаивает на лечении этой болезни на самых ранних стадиях. Иначе высыпания распространяются по всему телу, появляются даже на веках и вокруг рта. Впоследствии могут остаться рубцы. Косметологи же аккуратно убирают эти образования (лазером, жидким азотом или пинцетом), поэтому важно вовремя обратиться к врачу.

Микроспория, или лишай, которым можно заразиться от животных, — еще одна частая проблема. Переносчиками могут быть не только бездомные коти и собаки, но и домашние питомцы. Дело в том, что на обуви мы приносим домой самые разнообразные частицы и любое домашнее животное может заразиться чем-либо и передать заболевание человеку.
Поэтому нужно объяснить ребенку, что животных трогать нельзя, это запрещено.
Никаких признаков, говорящих, что у кота или собаки лишай, нет. В запущенных случаях участки выпадения шерсти довольно заметны, но обычно либо проявлений нет вообще, либо очаги настолько ничтожны, что не видны даже ветеринару. Но этого достаточно для того, чтобы все члены семьи заболели.
Как узнать лишай? Это округлые шелушащиеся пятна с четкими границами, которые возникают на открытых участках кожи и возвышаются над ней.
Конечно, лишай — не опасное для жизни заболевание, но в запущенных случаях может произойти поражение волосистой части головы. Это приводит к рубцовой алопеции — необратимому выпадению волос.
— Как часто возникает реакция на укусы насекомых и как снизить отечность и болезненность места укуса?
— Укусы могут быть разными. Чаще всего ребенка кусают комары, блохи, пчелы, осы, клещи.
Самый опасный — это, конечно, укус клеща. Если это произошло, не пытайтесь самостоятельно извлечь клеща. Не доверяйте народной медицине и интернету — это может быть крайне опасно. Не откладывая, обращайтесь к врачу, в свою поликлинику, потому что всех клещей надо исследовать. Часто бывает, что они инфицированы, а это значит, ребенок нуждается в лечении и последующем наблюдении. Ведь клещевой энцефалит — это опасное заболевание, ведущее к поражению мозга вплоть до потери жизнеспособности. А клещевой боррелиоз негативно влияет на сердце.
Если укус сам прошел за пару дней — это не повод расслабляться. Симптоматика может возникнуть лишь через месяц-другой. И даже через год после укуса человеку делают анализ, чтобы убедиться, что все хорошо.
Укус блохи можно спутать с аллергией. Но блохи кусают в основном нижние конечности, потому что не могут высоко добраться. Блох мы чаще всего приносим из деревни или с дачи в свою квартиру, и они способны жить и кусаться еще в течение двух недель. Поэтому, возвращаясь с дачи, снимите одежду перед входом домой, постирайте и тщательно прогладьте, особенно швы.

Укус комара обычно легко узнать. Если зуд слишком беспокоит ребенка, относительно безопасными препаратами считаются антигистаминные гели или кремы. Ими можно смазать место укуса.
Если отечность от укуса развивается молниеносно или очаг поражения большой, то врач может назначить глюкокортикоиды и прием антигистаминных препаратов внутрь.
Укусы пчел, ос, шмелей — вещи довольно серьезные, с ними лучше обращаться к врачу.
Если место укуса жизненно важное (лицо или шея) и вы видите, что есть отечность, я рекомендую в таких случаях экстренно обращаться в медицинское учреждение. Отек может развиться очень быстро и интенсивно и стать причиной блокировки дыхательных путей, а это крайне опасно.

В надежде укрыться от зноя и окунуться в прохладную воду люди устремляются к ближайшим рекам и озерам. Однако медики предупреждают: купание в открытых водоемах иногда заканчивается болезнью.
Лето и жара располагают к отдыху на природе. В надежде укрыться от зноя люди устремляются к ближайшим рекам и озерам, чтобы, окунувшись в прохладную воду, сбросить накопившуюся усталость. Однако медики предупреждают: купание в открытых водоемах иногда заканчивается болезнью.
Зуд купальщика, или церкариоз
Церкариоз — заболевание, развивающееся при поражении кожи церкариями, не видимыми невооруженным глазом личинками глистов водоплавающих птиц. Церкарии скапливаются на мелководье, в хорошо прогреваемых солнцем участках водоемов, в прибрежной растительности, где и поджидают жертву — птицу или, как случайный вариант, человека.
Пробуравив верхний слой кожи, церкарии погибают — они не могут развиваться в человеческом организме, однако на месте их внедрения возникает воспаление и развивается местная аллергическая реакция.
В течение нескольких часов после купания на коже в области голеней, бедер и ягодиц появляется краснота, начинают ощущаться жжение и зуд. Чуть позже на этом месте образуются мелкие, величиной с булавочную головку узелки, пузырьки и даже более крупные волдыри. Больного одолевает слабость, беспокоит головокружение, иногда кашель. Кожный зуд вызывает бессонницу, возможно повышение температуры тела. Эти симптомы сохраняются в течение десяти дней, затем идут на убыль, на месте высыпаний остается легкая пигментация, сохраняющаяся в течение трех недель.
Грибковые заболевания кожи
Перечислять грибы, которые способны жить на коже человека и в его органах, — дело неблагодарное. Их огромное количество, и все тонкости вызываемых ими заболеваний не уместятся в одной статье. В общих словах, грибковые поражения кожи характеризуются появлением на теле пятен и наростов, шелушением, огрубением и растрескиванием. В трещинах немедленно поселяются микроорганизмы, вызывая вторичное бактериальное воспаление. Микозы протекают длительно, на поздних стадиях с трудом поддаются лечению, могут приводить к инвалидности и даже смерти.
Лептоспироз может протекать в желтушной и безжелтушной форме.
Желтушная форма лептоспироза характеризуется волнообразными подъемами температуры, выраженной интоксикацией, поражением мелких кровеносных сосудов, мышечными болями, нарушением работы сердца, печени и почек. Желтушность склер, увеличение печени, селезенки, резкие боли в мышцах появляются на второй-третий день заболевания, через один-два дня начинают отказывать почки, резко уменьшается количество выделяемой мочи, нарастает интоксикация. Если немедленно не оказать помощь, больной погибает.
Лептоспироз может осложняться кровотечениями различной локализации, миокардитом, возникновением парезов и параличей конечностей, острой почечной и печеночной недостаточностью, инфекционно-токсическим шоком. Смертность от лептоспироза очень высока, но при своевременном лечении в большинстве случаев болезнь удается победить.

В хозрасчётную поликлинику на Юношеской библиотеке г. Уфы обратилась молодая женщина 20 лет с жалобами на заболевание кожи, нарушение речи и затруднения при глотании.
Жалобы
Пациентка отметила, что на кожных покровах появились жидкостные образования, которые сопровождаются зудом. Также жаловалась на периодическую лихорадку при температуре тела до 37,8 °C, общую слабость. Заболевание связывает с купанием в море, так как только что прилетела из отпуска.
Для купирования приступов лихорадки периодически принимала нестероидные противовоспалительные препараты (ибупрофен). При осмотре отметила появление новых образований на коже.
Анамнез
Первые симптомы заболевания пациентка заметила в аэропорту Симферополя, где проводила отпуск. По возвращении домой чувствовала себя плохо, что и заставило обратиться в поликлинику. Ранее никаких высыпаний на коже не замечала.
Дерматологический анамнез не отягощён. В семье никто не болел кожными заболеваниями. Инфекционными болезнями также не страдает. Сифилис, ВИЧ, туберкулёз, гепатиты отрицает. Не замужем, детей нет. Гормональные контрацептивы не принимает. Операций и гемотрансфузии (переливания крови) не было. Условия проживания удовлетворительные: квартира в многоэтажном доме.
Обследование
Пациентка нормостенического телосложения, положение активное, сознание ясное, отмечается незначительная дизартрия (нарушение произношения). Рост 166 см, вес 77 кг. Кожные покровы бледные, влажность нормальная. На животе и боковых поверхностях тела имеются единичные волдыри. Кожа на месте высыпаний красного цвета, наблюдаются единичные расчёсы. Подкожно-жировая клетчатка развита, слизистые физиологичны. При осмотре ротовой полости и носоглотки отмечен отёк языка. Лимфатические узлы до 1 см, безболезненны при пальпации, не спаяны с окружающей тканью. Костно-мышечная система без отклонений, подвижность суставов не ограничена. Бронхолёгочная система функциональна, клинических отклонений от нормы не наблюдается. Частота дыхательных движений 18 в минуту. Частота сердечных сокращений 66 ударов в минуту. Артериальное давление 122/88 мм рт. ст. Передняя брюшная стенка при пальпации безболезненна. Перистальтика кишечника сохранена. Печень пальпируется по краю рёберной дуги. Стул и диурез (объём мочи) не нарушены.
Общий анализ крови: ⠀• эритроциты 4,5х10^12/л; ⠀• гемоглобин 110 г/л; ⠀• лейкоциты 7,5х10^9/л; ⠀• эозинофилы 8 %; ⠀• скорость оседания эритроцитов 17 мм в час. Общий анализ мочи без патологии. Тесты на сифилис и ВИЧ отрицательные. После проведения "Дункан-теста" (проверки аллергии на холод) было отмечено формирование красного бугорка.
Диагноз
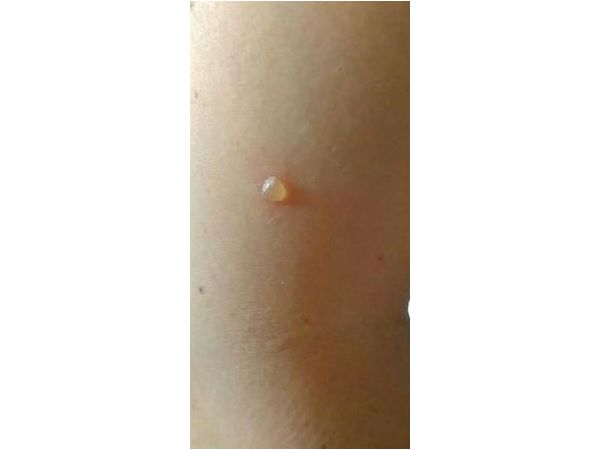
Лечение
При обращении пациентке была проведена адекватная противоаллергическая терапия для купирования симптоматики и предотвращения развития осложнений (отёка Квинке). Было назначено: ⠀•⠀Раствор "Кеналог-40" (триамцинолона ацетонид) MDV INJ 80 мг/мл — 10 мл внутримышечно однократно. ⠀•⠀Натрия тиосульфат 30 % для инфузионной терапии — 10 мл на физиологическом растворе 200 мл капельно внутривенно ежедневно №3. ⠀•⠀Драже "Диазолин 0,1" в качестве антигистаминной терапии — по 1 драже 2 раза в день до купирования симптоматических расстройств. Вскрытие волдырей проведено в стерильных условиях с последующей обработкой раствором фурацилина.
По ходу лечения была отмечена положительная динамика. Отёк языка пошёл, новых высыпаний не появлялось. На месте волдырей образовались серозно-геморрагические корочки.
По итогу проводимого лечения следует сделать вывод о необходимости срочного назначения антигистаминной и гормональной терапии при выявлении такого заболевания как крапивница. Медикаментозные мероприятия необходимо проводить под непосредственным контролем врача с целью предотвращения развития осложнений заболевания.
Заключение
Самыми надёжным методом в лечении холодовой крапивницы является удаление раздражающего фактора. Для профилактики заболевания необходимо избегать переохлаждения, резких перепадов температуры, не следует купаться в холодной воде.
Читайте также:

