Кожные заболевания лишаи псориаз
Обновлено: 24.04.2024
ОПРЕДЕЛЕНИЕ
Розовый лишай Жибера (питириаз розовый, болезнь Жибера, розеола шелушащаяся, pityriasis rosea) – острый воспалительный самостоятельно разрешающийся дерматоз, для которого характерны типичные овальные или монетовидные пятнисто-папулезные и эритематозно-сквамозные очаги, первично располагающиеся на туловище и проксимальной поверхности конечностей.
Классификация
Этиология и патогенез
Причина заболевания неизвестна. Общепризнанной является гипотеза инфекционного, в первую очередь вирусного происхождения. В последние годы особое внимание уделяется роли герпесвирусов 6 и 7 типов в развитии заболевания, однако этиологический агент до настоящего времени не выявлен. Косвенными свидетельствами инфекционной природы заболевания являются его сезонные колебания, наличие продромальных симптомов у некоторых больных, а также характер течения.
Заболевание наблюдается преимущественно у подростков и молодых людей; лица пожилого возраста и дети младшего возраста болеют редко. Как правило, возникает один эпизод заболевания, два и более - встречаются редко. Заболевание чаще развивается весной и осенью.
Клиническая картина
Cимптомы, течение
Диагностика
Лабораторные исследования:
- клинические анализы крови и мочи;
- серологические исследования для исключения сифилиса;
- микроскопическое исследование соскоба с кожи для исключения микоза.
При затруднении диагностики проводится гистологическое исследование биоптатов кожи.
Дифференциальный диагноз
Дифференциальный диагноз проводят с следующими заболеваниями:
1. Себорейная экзема. При экземе не наблюдается характерного расположения элементов по линиям Лангера, отсутствует материнская бляшка, в очагах имеются более крупные сальные чешуйки.
2. Псориаз. При псориазе отсутствует материнская бляшка, кожные высыпания не пятнистого, а папулезного характера. Характерна локализация высыпаний на волосистой части головы, лице, кистях и стопах. Имеются типичные псориатические элементы.
3. Каплевидный парапсориаз. При парапсориазе элементы папулезные, характерны симптомы скрытого шелушения, шелушения в виде облатки, точечные геморрагии; цвет высыпаний более темный, коричневатый.
4. Сифилис. Для сифилитической розеолы характерна более бледная окраска высыпаний. Папулезный сифилид характеризуется присутствием плотного инфильтрата в основании, цвет высыпаний медно-красный. Результаты серологического обследования на сифилис положительные.
5. Микоз гладкой кожи. При микроскопическом исследовании обнаруживаются возбудители микоза.
Лечение
Общие замечания по терапии
Обычно самопроизвольное выздоровление наступает через 4-5 недель от начала заболевания. Неосложненное течение розового лишая лечения не требует. Больным рекомендуется ограничить прием водных процедур, пользование мочалкой, растирание жестким полотенцем. Важно не вызывать раздражения кожи обильным потоотделением, не пропускающей воздуха одеждой из шерсти или синтетики.
При генерализации процесса, выраженном экссудативном характере высыпаний, аллергических проявлениях, экзематизации, наличии зуда показана терапия.
Показания к госпитализации
Отсутствуют.
Схемы лечения
Медикаментозная терапия:
При распространенном поражении кожи, сопровождающемся выраженным зудом:
1. Топические глюкокортикостероидные препараты:
- гидрокортизона бутират крем, мазь 0,1% (С) 1-2 раза в сутки в виде аппликаций в течение 5-7 дней 2
или
- алклометазона дипропионат крем, мазь 0,05% (С) 1-2 раза в сутки в виде аппликаций в течение 5-7 дней 1
или
- метилпреднизолона ацепонат крем, мазь 0,1% (С) 1-2 раза в сутки в виде аппликаций в течение 5-7 дней 2
или
- мометазона фуроат крем, мазь 0,1% (С) 1-2 раза в сутки в виде аппликаций в течение 5-7 дней 2.
2. Антигистаминные препараты
- цетиризина гидрохлорид (С): взрослым и детям в возрасте старше 6 лет суточная доза 10 мг перорально, взрослым - в 1 прием, детям - 5 мг перорально 2 раза в сутки в течение 7-10 дней [2, 4]
или
- лоратадин (С): взрослым и детям в возрасте старше 12 лет - 10 мг перорально 1 раз в сутки; детям в возрасте от 3 до 12 лет с массой тела менее 30 кг - 5 мг перорально 1 раз в сутки, с массой тела более 30 кг - 10 мг перорально 1 раз в сутки в течение 7-10 дней [2, 4]
или
- хлоропирамин (С): детям в возрасте от 1 года до 6 лет - 8,3 мг перорально 2-3 раза в сутки, детям в возрасте от 6 до 14 лет - 12,5 мг перорально 2-3 раза в сутки, взрослым – 25 мг перорально 3-4 раза в сутки в течение 7-10 дней [2, 4]
или
- клемастин (С): детям в возрасте старше 7 лет - 0,5-1 мг перорально 2 раза в сутки, взрослым - 1 мг перорально 2 раза в сутки в течение 7 –10 дней [2, 4].
При осложненных формах заболевания назначают системные глюкокортикостероидные препараты:
- преднизолон (А) 15-20 мг в сутки перорально до купирования основной клинической симптоматики 2.
Немедикаментозная терапия:
Ультрафиолетовая средневолновая терапия с длиной волны 280-320 нм 5 раз в неделю в течение 1-2 недель (С) [2, 4]. При этом виде терапии возможно появление поствоспалительной гиперпигментации.
Требования к результатам лечения
- исчезновение субъективных ощущений;
- отсутствие появления новых высыпных элементов;
- разрешение высыпаний.
Тактика при отсутствии эффекта от лечения
Убедиться в полной элиминации экзогенных провоцирующих факторов. Возможен короткий курс системных глюкокортикостероидных препаратов: преднизолон 15-20 мг в сутки перорально до купирования основной клинической симптоматики (А) 2.
ПРОФИЛАКТИКА
Профилактика вирусной и бактериальной инфекции.
Информация
Источники и литература
Информация
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
| Сила | Описание |
| А | По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| В | Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
| С | Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
| D | Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.

Дифференциальная диагностика псориаза и красного плоского лишая играет важную роль в дерматологии. У этих двух заболеваний есть общие черты, но много и отличий. Сегодня расскажем о самых основных.
Что нужно знать о псориазе
Псориаз — это лишай. Несмотря на то, что в сознании многих лишай ассоциируется исключительно с чем-то заразным, псориаз имеет второе название "чешуйчатый лишай", хотя не представляет угрозы для окружающих. Болезнь часто рецидивирует, снижает качество жизни. Полностью избавиться от псориаза невозможно, но убрать неприятные симптомы можно с помощью мази и коррекции образа жизни.
Число больных псориазом ежегодно увеличивается. У чешуйчатого лишая есть несколько типичных симптомов:
- розовые выступающие над поверхностью кожи пятна, которые шелушатся;
- на этих пятнах есть белые чешуйки;
- псориатические бляшки имеют тенденцию к слиянию;
- зуд разной степени интенсивности — от легкого покалывания до желания расчесать кожу до крови;
- белые слоящиеся пятна на ногтях;
- сухость и шелушение.
Чаще всего псориаз появляется на локтях, коленях, на голове и в паху. Возникнуть впервые он может в любом возрасте, не редко первые симптомы отмечаются в пубертатном периоде и в возрасте от 20 до 30 лет. Ученые считают, что основная причина псориаза — аутоиммунный процесс, когда собственный иммунитет атакует клетки кожи и вызывает хроническое воспаление.
Как распознать красный плоский лишай

О том, что у человека именно этот тип лишая, могут говорить плоские папулы красного или пурпурного цвета. В самом начале заболевания папулы очень маленькие, они достигают размеров не более 2-4 мм, при этом их поверхность слегка блестит при смешанном свете. Чаще всего высыпания появляются на сгибательных участках рук и ног, на туловище, половых органах, в том числе и на слизистых, а также во рту. Как и при псориазе, больному нестерпимо хочется расчесать пораженные места.
Считается, что КПЛ вызван также аутоиммунными факторами, как и псориаз. Триггером к появлению высыпаний могут быть самые разные факторы, например, гепатит С или прием некоторых препаратов.
Как понять, лишай или псориаз перед нами
Если резюмировать все вышесказанное, то можно выделить несколько похожих черт двух заболеваний:
- аутоиммунная природа;
- сыпь в виде папул;
- зуд;
- папулы красного цвета;
- часто поражаются сгибы рук и ног.
Возникает вопрос, как отличить псориаз от лишая. У болезней есть несколько отличий:
- псориатические бляшки шелушатся, на поверхности можно увидеть чешуйки, а при красном плоском лишае поверхность папул гладкая;
- псориаз не возникает на слизистых, а вот КПЛ часто поражает полость рта и слизистые поверхности гениталий;
- бляшки псориаза больше тех, что образуются при лишае;
- если красный плоский лишай поражает кожу головы, может возникнуть рубцовая алопеция.
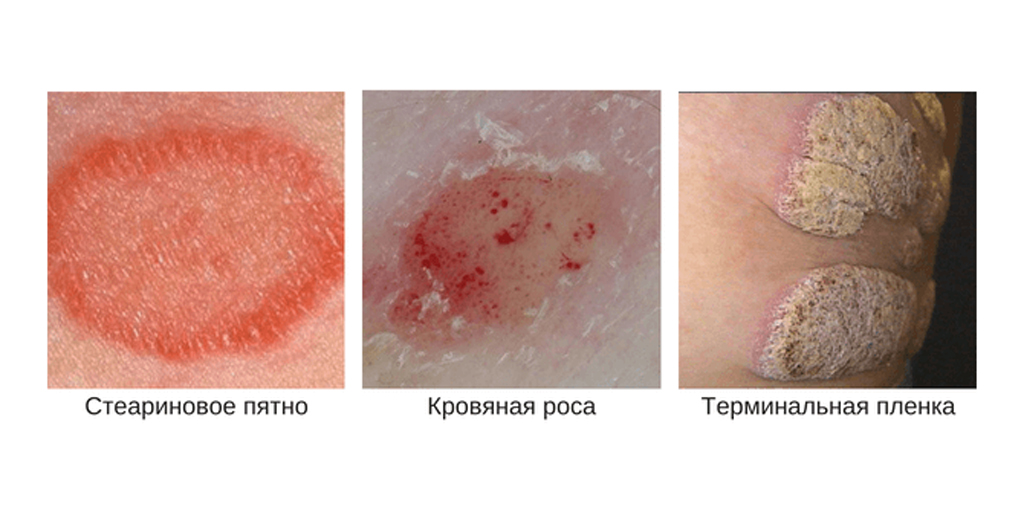
Псориатическая триада
Во время осмотра, если перед врачом стоит задача подтвердить или опровергнуть псориаз, специалист оценивает наличие признаков псориатической триады:
- феномен стеаринового пятна — при соскабливании с поверхности пятна отделяются мягкие белесые чешуйки;
- феномен псориатической пленки — при соскабливании чешуек обнажается розовая гладкая поверхность бляшки;
- феномен точечного кровотечения — при полном соскабливании папул появляются мелкие капельки крови, напоминающие росу.
Так как лечение псориаза и КПЛ существенно отличается, важно обратиться к врачу при первых проявлениях, чтобы не терять времени и не усугублять положение.

Заразен ли псориаз
Внешние проявления болезни в данном случае обманчивы, врачам достоверно известно, что псориаз не заразен, он не передается от человека к человеку ни воздушно-капельным, ни бытовым, ни половым путем.

То есть, даже если обнять человека, больного псориазом, потрогать бляшки руками, заразиться невозможно. Если у того, кто контактировал с больным, когда-то возникнет псориаз, то это будет независимое событие.
Псориаз не передается через одежду, в примерочной магазина заразиться им невозможно. Бытовой путь передачи также отсутствует. Если вы встретите в бассейне, в бане, не пляже, в спортзале человека, у которого есть проявления псориаза, будьте спокойны, никакой опасности заражения в данном случае нет.
Половой путь передачи

Откуда тогда берется псориаз и как он возникает
Мы выяснили, что псориаз:
- не передается половым путем;
- не заразен при рукопожатии, объятиях, прикосновениях и других телесных контактах;
- не передается бытовым путем;
- не угрожает здоровым людям в бане, примерочной, в бассейне;
- не передается по воздуху, через воду или грязные руки, так как не имеет инфекционной природы.
Почему же тогда заболевают люди? Псориаз — аутоиммунное заболевание, то есть вызвано исключительно внутренними особенностями организма. Аутоиммунные болезни становятся результатом того, что клетки, которые должны защищать организм от самых разных внешних угроз, по какой-то причине начинают разрушать ткани собственного организма, видя в них угрозу. Такие болезни никогда не бывают заразными.
Передается ли псориаз по наследству
А вот предпосылкой для такой работы иммунитета становятся некоторые генетические мутации и поломки в генах. Поэтому если отвечать на вопрос, передается ли псориаз детям по наследству, то ответ будет скорее да, чем нет. Конечно, болезнь у родителей не гарантирует псориаз у детей, но предрасположенность передается, и свидетельство тому — семейные случаи. Вероятность передачи увеличивается, если оба родителя страдают от псориаза. При определенных триггерах аутоиммунный процесс может запуститься и у детей. Но дерматология не стоит на месте, врачи достигли существенного прогресса в лечении псориаза. Это не та болезнь, которая может влиять на репродуктивные планы, псориаз можно держать под контролем.

Псориаз является одним из самых распространенных заболеваний кожи. Ежегодно количество больных псориазом увеличивается на 17 %. Псориаз, синоним чешуйчатый лишай – хроническое заболевание кожи, ногтей и суставов, характеризующееся появлением на кожных покровах сыпи. Сыпь представляет собой плоские узелковые высыпания - папулы разных размеров, склонные к слиянию в большие розово-красные бляшки, покрывающиеся чешуйками серебристо-белого цвета. Псориаз имеет волнообразное течение с периодами стихания и обострения. Обострения псориаза чаще бывают осенью и зимой (осенне-зимняя форма), реже — летом (летняя форма). Псориатические бляшки чаще всего впервые появляются на подвергающихся трению и давлению местах — поверхностях локтевых и коленных сгибов, на ягодицах. Однако псориатические бляшки могут возникать и располагаться в любом месте кожи, включая кожу волосистой части головы (скальпа), ладонную поверхность кистей, подошвенную поверхность стоп, наружные половые органы. Могут поражаться обширные участки кожи вплоть до тотального поражения. Псориаз развивается преимущественно в молодом возрасте, поражает как мужчин ( в 20-22 года), так и женщин ( в 17-18 лет). Однако псориаз может выявляться также у грудных детей и глубоких стариков. Псориаз как раз очень актуален для людей с европейским типом кожи. Чем дальше на юг, чем ближе к экватору, тем заболеваемость ниже. В последние годы наблюдается рост заболеваемости этим дерматозом, учащение случаев регистрации тяжелых форм (псориатического артрита, псориатической эритродермии, пустулезного псориаза), нередко приводящих к инвалидизации и летальным исходам. Псориаз относится к тем хроническим заболеваниям кожи, для которых не имеет значения сословный или социальный статус заболевшего. Многие известные люди болели этим недугом: Иосиф Сталин, Джон Рокфеллер, Уинстон Черчилль.
Причины возникновения псориаза до сих пор окончательно не найдены. На этот счет существуют различные теории. В настоящее время псориаз считают наследственным мультифакториальным заболеванием: в основе болезни лежит не одна, а целый комплекс причин – иммунологические сдвиги, нарушение обмена веществ, сопутствующие эндокринные и неврологические расстройств, стрессы. Окружающие больных псориазом людей нередко боятся, что могут заразиться, хотя опасения эти абсолютно беспочвенны. Псориаз является заболеванием не инфекционным и не заразным. Но самое главное — высыпания на коже порождают у пациентов массу эстетических комплексов.
Для псориаза характерно обычно волнообразное течение, с периодами ремиссий или улучшений и периодами спонтанных или спровоцированных неблагоприятными внешними воздействиями рецидивов или обострений. Отмечено, что алкоголь может спровоцировать обострение псориаза — особенно это относится к пиву, шампанскому, крепким спиртным напиткам. Употребление продуктов, содержащих уксус, перец, шоколад, также ухудшает течение заболевания и может вызвать обострение. Степень тяжести заболевания может варьировать у разных больных и даже у одного и того же больного в периоды ремиссии и обострения в очень широких пределах, от небольших локальных поражений до полного покрытия всего тела псориатическими бляшками. Главный симптом псориаза – это зуд, который сильнее всего ощущается в области большого скопления бляшек, затрагивая также расположенную поблизости кожу. Если проявления псориаза становятся намного значительнее в зимнее время, то он может слабеть без выраженной причины, но никогда не исчезнет окончательно, поэтому при первых симптомах необходимо посетить специалиста.
Часто наблюдается тенденция к прогрессированию заболевания с течением времени (особенно при отсутствии лечения), к утяжелению и учащению обострений, увеличению площади поражения и вовлечению новых участков кожи. У отдельных больных наблюдается непрерывное течение заболевания без спонтанных ремиссий, или даже непрерывное прогрессирование. Часто также поражаются ногти на руках и/или ногах (псориатическая ониходистрофия). Поражение ногтей может быть изолированным и наблюдаться в отсутствие кожных поражений. При псориазе характерно поражение ногтей в виде утолщения ногтевых пластинок, точечных углублений на их поверхности или появления красноватых пятен под ногтевой пластинкой.
Диагностика псориаза осуществляется врачом-дерматологом с помощью лабораторных и инструментальных методов исследования.
Лечение псориаза направлено на подавление воспалительной реакции кожи. В настоящее время не существует стопроцентного способа избавления человека от псориаза, но в аптеках имеется большое количество средств, которые окажут помощь в процессе контроля дальнейшего распространения заболевания и уменьшения его симптомов. Даже при переходе псориаза в скрытое течение он никогда не исчезнет самостоятельно, так как кожа все равно продолжает испытывать на себе влияние биохимических, функциональных и иммунологических изменений. Лечение псориаза основывается на комплексе мер и эффективных способов, включает в себя общую и местную терапию, назначается в зависимости от типа, стадии заболевания и его клинической формы:
При тяжелых формах псориаза назначаются цитостатики (метотрексат, сандиммун). При экссудативном псориазе применяют экстракорпоральные методы лечения: гемосорбция, плазмаферез.
Прогноз для больных распространённым псориазом благоприятный, при тяжёлых формах псориаза (пустулёзная, артропатическая, эритродермия) возможна инвалидизация.
Социальная проблема человека, больного псориазом, — научиться жить с этим заболеванием. Впервые возникший псориаз лучше всегда попробовать пролечить.
Каплевидный псориаз – разновидность псориаза, отличительными особенностями которой являются отсутствие поражения ногтевых пластинок и спонтанное непредсказуемое распространение кожных высыпаний, связанное с наличием инфекции в организме. Первичный элемент представляет собой розовую каплевидную папулу. Появление папулы сопровождается зудом. Первоначально сыпь локализуется на туловище и конечностях, но в последующем распространяется по всему кожному покрову за исключением ладоней и подошв. Заболевание диагностируют клинически при выявлении псориатической триады, используют данные гистологии. Наиболее эффективными методами лечения являются ПУВА-терапия и плазмаферез.
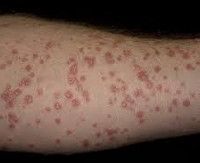
Общие сведения
Каплевидный псориаз – достаточно редко встречающаяся форма чешуйчатого лишая аутоиммунной окраски с хроническим течением. Дерматоз не имеет гендерных или расовых различий, не обладает чёткой сезонностью, неэндемичен. Чаще всего каплевидный псориаз диагностируют у детей школьного возраста, у молодых мужчин и женщин. В мире более 4% населения страдают псориазом, на долю каплевидного приходится около 2 млн. человек. Каплевидный псориаз органоспецифичен, часто сочетается с соматической патологией, острыми или обострившимися хроническими инфекциями. Предполагается, что такие сочетания обусловлены нарушением защитных свойств кожи и легким проникновением в организм инфекционных агентов, являющихся одним из главных триггеров в пусковом механизме развития заболевания.
Считается, что диссеминированный каплевидный псориаз укорачивает жизнь женщины на 3 года, мужчины – на 1,5 года. Причиной сокращения срока жизни становятся аутоиммунные нарушения. На развитие каплевидного псориаза неблагоприятно влияют вредные привычки, особенно курение и высокий атерогенный профиль питания. Выкуривание пачки сигарет в день увеличивает риск развития каплевидного псориаза в 2 раза. Употребление в пищу большого количества рыбы (естественного источника полиненасыщенных жирных кислот) уменьшает вероятность возникновения заболевания в 3 раза. Актуальность проблемы связана с тяжёлым течением псориатического процесса, существенно ухудшающим качество жизни пациентов.

Причины каплевидного псориаза
Подавляющее большинство дерматологов считает основной причиной развития каплевидного псориаза перенесённую инфекцию любой этиологии: грипп, ангину, пневмонию, острые респираторные заболевания верхних дыхательных путей, кандидоз слизистых. В пользу инфекционной теории свидетельствует нахождение патогенных возбудителей в соскобе с каплевидной бляшки. Инфекционное заболевание либо приводит к дебюту патологии, либо обостряет течение других форм псориаза и стимулирует их трансформацию в каплевидный псориаз. Фоном патологических изменений становится стресс, переутомление, снижение иммунитета, наследственная предрасположенность или сочетание нескольких перечисленных факторов. Несмотря на то, что в соскобах с бляшек определяется патогенный возбудитель, каплевидный псориаз не является инфекционным заболеванием, не контагиозен.
В патогенезе развития каплевидного псориаза ведущая роль принадлежит аутоиммунным реакциям. Наличие инфекции активирует гены, ответственные за развитие болезни, стресс воздействует на нейропептиды, способные стимулировать кератиноциты, которые, в свою очередь, выделяют цитокины. Цитокины активируют лимфоциты иммунной системы и гистиоциты соединительнотканной составляющей кожи, привлекающие эозинофилы. Выделяют три стадии развития каплевидного псориаза: сенсибилизации, латентного существования и эффекторную. В первой фазе запускается механизм реакции антиген-антитело, где антигеном выступают патогенные микроорганизмы, внедряющиеся в кожу, а антителами – клетки иммунной и ретикулоэндотелиальной системы. Во второй фазе происходит латентное накопление антител, вырабатывающихся дермальными клетками и лимфоцитами иммунной системы. Антитела из-за переизбытка связывают не только инородные частицы, но и эндогенные структуры кожи.
Наконец, в третьей фазе начинается манифестное высыпание первичных элементов на поверхности кожи. Время начала заключительной фазы невозможно предсказать, поскольку длительность латентного периода зависит от вирулентности возбудителя или цитотоксичности другого патогенного начала, его количества и сопротивляемости организма. Надо отметить, что в случае каплевидного псориаза генетическая предрасположенность не играет решающей роли, поскольку генов, отвечающих за развитие каплевидного псориаза, много, а генетическая передача любой формы псориаза не подчиняется законам Менделя. Считать каплевидный псориаз генодерматозом нельзя, можно говорить только о генетически обусловленном гетерогенном заболевании.
Классификация каплевидного псориаза
В дерматологии принято классифицировать каплевидный псориаз по степени тяжести с учетом распространенности поражения кожных покровов. Различают:
- Мягкий каплевидный псориаз – высыпания представлены единичными первичными элементами на площади, занимающей менее 3% кожного покрова. Элементы появляются остро через 2-3 недели после перенесённой инфекции и требуют срочного обращения к врачу. Локализуются на туловище и конечностях, регрессируют с явлениями гиперпигментации.
- Умеренный каплевидный псориаз – высыпания множественные, склонные к периферическому росту, поражение кожных покровов от 3% до 10%. Общее состояние нарушено, отмечается кожный зуд, пациент нуждается в стационарной медицинской помощи. Элементы сыпи могут разрешиться самостоятельно или трансформироваться в диссеминированную форму.
- Тяжёлый каплевидный псориаз – распространённые высыпания, занимающие более 10% покровов кожи. Локализуются повсеместно, серьёзно нарушают состояние пациента, требуют медицинского вмешательства в условиях специализированного стационара и лечения по индивидуальной программе до полного регресса первичных псориатических элементов.
Симптомы каплевидного псориаза
Заболевание имеет волнообразное течение, на смену ремиссии приходят рецидивы, особенно частые в осенне-зимний период. Клинические проявления каплевидного псориаза возникают спонтанно. Первичным элементом является ярко-красная папула каплевидной формы от 3 до 10 мм в диаметре, покрытая серебристой чешуйкой. Папулы растут по периферии, сливаются и превращаются в бляшки. При травмировании элементы склонны к изъязвлению и трансформации в экссудативный псориаз. Появление сыпи сопровождается зудом. Сыпь располагается на туловище и конечностях – это типичная локализация первичных элементов каплевидного псориаза. Лицо практически всегда остаётся свободным, ногтевые пластинки не поражаются. Сыпь может разрешиться самостоятельно или трансформироваться в более тяжёлую разновидность псориаза. Исчезновение сыпи не является гарантией выздоровления.
Диагностика каплевидного псориаза
Гистология типична для капельного псориаза, морфологические изменения свидетельствуют о незрелости эпидермальных клеток, нахождении в биоптате Т-лимфоцитов и явлениях гиперкератоза. Заболевание дифференцируют с другими разновидностями псориаза, розовым лишаём, вторичным сифилисом, лекарственной токсикодермией, дерматитом и вирусной экзантемой.
Лечение каплевидного псориаза
Дерматоз резистентен к проводимой терапии, требует терпения и от пациента, и от врача-дерматолога. Лечение комплексное, в зависимости от тяжести процесса проводится в амбулаторных либо в стационарных условиях. Прежде всего, осуществляют санацию очагов хронической инфекции, лечат остаточные явления острых форм ОРЗ и ОРВИ, корректируют сопутствующую соматическую патологию. Дерматолог подбирает индивидуальную программу антиатерогенного профиля питания с употреблением в пищу полиненасыщенных жирных кислот. Одновременно проводят симптоматическую терапию. При каплевидном псориазе наиболее эффективна ПУВА-терапия, назначаемая в малых дозах под наблюдением врача. Использование плазмафереза позволяет снизить частоту рецидивов.
Лекарственные препараты при каплевидном псориазе применяют с разными целями и в соответствии с различными терапевтическими схемами. Например, гормональные мази с учётом площади поражения кожного покрова используют только короткими курсами; антибактериальную терапию против высеянного гемолитического стрептококка проводят назначением длительных циклов антибиотикотерапии с применением цефалоспоринов. Самый протяжённым по времени является приём иммуномодуляторов.
Показаны витаминотерапия (А, D, C, Е, группа В) и препараты, содержащие моноклональные антитела. Если разрастания первичных элементов значительны и продолжают прогрессировать, применяют ретиноиды внутрь и мази с кальцитриолом наружно. Назначают седативную, противозудную и антигистаминную терапию. Хороший эффект дают ванны с отрубями. Прогноз относительно благоприятный с учётом волнообразного течения каплевидного псориаза и снижения качества жизни пациентов.
Читайте также:

