Красная моча и лихорадка
Обновлено: 15.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Геморрагическая лихорадка: причины появления, симптомы, диагностика и способы лечения.
Определение
Геморрагическая лихорадка с почечным синдромом (ГЛПС) – заболевание, сопровождающееся поражением мелких сосудов всего организма, геморрагическим диатезом, поражением почек по типу острого интерстициального нефрита с развитием острой почечной недостаточности, а также кровоизлияниями в склеру и сосуды конъюнктивы, под кожу, а в тяжелых случаях – внутренними почечными, желудочными и носовыми кровотечениями.
Геморрагическая лихорадка стала известна менее 100 лет назад, однако сегодня занимает одно из первых мест среди всех природно-очаговых заболеваний человека в России.
Причины геморрагическая лихорадки
Возбудителями ГЛПС являются вирусы, относящиеся к семейству Bunyaviridae, роду Hantavirus. Свое название вирус получил по местности Буньямвера в Уганде, где он впервые был обнаружен. Несмотря на упорные научные исследования А.А. Смородинцева и М.П. Чумакова (1960 г.), которые позволили им предположить, что ГЛПС имеет вирусную природу, сам вирус обнаружить ученые не смогли. Возбудитель ГЛПС впервые был выделен корейским вирусологом H. W. Lee в 1976 г. из ткани легких полевой мыши. От пациентов с ГЛПС вирус был получен в 1978 г.
Заражение человека происходит преимущественно воздушно-пылевым путем (до 80%) при вдыхании высохших испражнений больных грызунов. Передача вируса возможна также контактным путем – через поврежденные кожу и слизистые оболочки при соприкосновении с грызунами или инфицированными объектами внешней среды (хворостом, соломой, сеном и т.п.).
Еще один путь заражения ГЛПС – алиментарный, например, при употреблении продуктов, которые не подвергались термической обработке, но на них присутствуют следы жизнедеятельности инфицированных грызунов.
Классификация заболевания
Выделяют три степени тяжести геморрагической лихорадки: легкую, среднетяжелую и тяжелую.
По наблюдаемой клинической картине заболевания выделяют основные клинико-патогенетические синдромы:
- общетоксический;
- гемодинамический (центральные и микроциркуляторные нарушения);
- почечный;
- геморрагический;
- абдоминальный;
- нейроэндокринный;
- респираторный.
Инкубационный период составляет от 4 до 49 дней. В среднем он длится 2-3 недели. Его продолжительность зависит от вида возбудителя, дозы попавшего в организм патогена, места проникновения, состояния иммунной системы заразившегося человека.
ГЛПС может протекать в легкой и среднетяжелой форме, напоминая ОРЗ с непродолжительной острой лихорадкой.
Внешние проявления ГЛПС в начальный период заболевания: гиперемированная (покрасневшая) верхняя половина тела, красноватые склеры (белки глаз), возможна пятнистая энантема мягкого нёба (появление мелких пятен). При прогрессировании болезни появляется петехиальная сыпь (мелкие кровоизлияния) на туловище, внутренней поверхности плеч, возможны небольшие носовые кровотечения. При сдавливании тканей и щипках в этих местах появляется геморрагическая сыпь.
Со стороны сердца отмечается относительная брадикардия, артериальное давление немного снижено. К концу лихорадочного периода начинает снижаться количество отделяемой мочи и частота мочеиспускания.
Если процесс не купируется на начальном этапе, то болезнь переходит в следующую стадию — олигурическую (разгар болезни). Температура тела внезапно снижается до нормы и временно повышается на фоне ухудшения общего состояния и резкой слабости — астении, адинамии, тошноты. Наблюдаются нарушения зрения — появляются мушки и туман перед глазами. Возможно развитие псевдоменингита (нестерпимой головной боли, тошноты, рвоты, напряжения затылочных мышц при отсутствии изменений в ликворе (спинномозговой жидкости), локальных парезов, параличей). Нарастает дискомфорт и боли в поясничной области (особенно при надавливании), в тяжелых случаях появляются рвота с примесью крови и икота. Язык у больного сухой, покрыт серо-коричневым налетом. Живот вздут, присутствует болезненность в эпигастрии и околопупочной области, возможны увеличение размеров печени и диарея.
Меняются внешние проявления заболевания: гиперемия лица и верхней части туловища сменяется бледностью, нарастает геморрагический синдром (массивные кровоизлияния в склеры, длительные носовые кровотечения, любое сдавление кожи вызывает выраженную геморрагическую сыпь), возможно кишечное кровотечение.
При дальнейшем прогрессировании болезни развиваются абсолютная брадикардия и артериальная гипотония, иногда вплоть до коллапса (острой сердечной недостаточности с потерей сознания и угрозой жизни), жесткое дыхание, сухие или (реже) влажные хрипы.
Ведущим расстройством олигурической стадии является прогрессирующее снижение количества отделяемой мочи вплоть до анурии (отсутствия мочеиспускания). В это время наиболее часто развиваются осложнения и летальные исходы.
Выздоровление называется полиурической стадией, которая длится 2-3 недели. Для нее характерны нормализация температуры тела, уменьшение головной боли, появление аппетита, возобновление и усиление мочеиспускания, ослабление поясничной и абдоминальной болей. Постепенно исчезают геморрагическая сыпь и кровотечения.
Слабость, нарушение работы кишечника, аритмия и скачки артериального давления могут сохраняться длительное время.
Диагностика геморрагической лихорадки
При сборе эпидемиологического анамнеза врач выясняет информацию о пребывании пациента в эндемичной местности, возможности прямого или косвенного контакта с грызунами.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Моча – биологическая жидкость, которая может отражать состояние организма, а ее показатели – свидетельствовать о заболеваниях различных органов и систем.
Во многих случаях даже визуальная оценка мочи позволяет сделать предположения о возможных патологических процессах, протекающих в организме.
Особенно это касается распространенных почечных заболеваний (пиелонефрит, гломерулонефрит), диагностировать которые врач может, в основном ориентируясь на результаты анализа мочи.
Объем мочи, выделенной в течение суток, может служить показателем работы не только мочевыделительной, но и сердечно-сосудистой системы.
В норме за сутки человек выделяет от 1,5 до 2 л мочи. Однако эта величина – усредненный показатель, и после однократного измерения объема суточной мочи нельзя с уверенностью говорить о каком-либо заболевании. Например, после потребления большого количества жидкости и белковых продуктов выработка мочи увеличится, и наоборот, если в организм поступает мало жидкости или много соли – уменьшится. Объем мочи сокращается при физических нагрузках, когда жидкость выводится с потом. Повышение температуры тела, диарея, рвота также приводят к снижению выделения мочи. Количество выделяемой мочи меняется в течение суток: возрастает в утренние и дневные часы и уменьшается в вечерние и ночные вследствие снижения давления крови и уменьшения фильтрации жидкости почками.
- полиурия – повышенное количество выделенной мочи (более 2000 мл в сутки);
- олигурия – пониженное количество выделенной мочи (менее 500 мл в сутки);
- анурия – суточное выделение мочи менее 50 мл.
Полиурия отмечается при хронических заболеваниях почек, сахарном и несахарном диабете, гиперпаратиреозе и т. д.
Олигурия наблюдается при заболеваниях почек (пиелонефрит, гломерулонефрит), а также при уменьшении просвета или обтурации мочевыводящих путей камнем или опухолью. Олигурия также возникает при массивной кровопотере, интоксикации, голодании, обширных ожогах, резком снижении артериального давления.
При задержке мочеиспускания почки работают полноценно, но выход мочи из мочевого пузыря затруднен у мужчин из-за сжатия мочеиспускательного канала увеличенной простатой при ее воспалении или опухоли,


переливании несовместимой крови, отравлении ядами, сепсисе, шоке. В ряде случаев анурия может быть связана с нарушением оттока мочи из-за камней, сдавления мочеточников опухолью, случайной перевязки или пересечения мочеточников при операциях. Длительная анурия ведет к уремии – отравлению организма вредными веществами, которые должны выводиться с мочой.
Моча здорового человека имеет светло-желтый цвет. Если человек потребляет много жидкости, моча светлеет, при недостатке воды становится интенсивно-желтого цвета.
Моча меняет цвет в зависимости от продуктов и напитков, потребляемых человеком. Свекла окрашивает мочу в розовый цвет, морковь – в оранжевый. На цвет мочи влияют и некоторые лекарства. Насыщенно-желтый цвет моча приобретает от рибофлавина, нитроксолина, красноватый – от аминофеназона, фениндиона и больших доз ацетилсалициловой кислоты, оранжевый – от фуразидина, нитрофурантоина, рифампицина, темно-коричневый – от метронидазола.
Цвет мочи – хороший индикатор обмена веществ, поэтому его изменение может служить признаком некоторых заболеваний.
Темно-желтый, почти коричневый цвет может указывать на повышенное содержание билирубина, что происходит при гепатитах, циррозе, желчнокаменной болезни, при массивном разрушении эритроцитов (после перенесенных инфекций, осложнений при переливании крови, малярии). Мутной буро-красного цвета моча становится при гломерулонефрите. При пиелонефрите моча может изменять цвет от грязно-желтого до розово-желтого, а при почечной колике (мочекаменной болезни), инфаркте почки может приобретать насыщенно-красный цвет.
Прозрачность мочи также входит в число основных параметров в анализе. Свежевыпущенная моча прозрачна, однако ее мутность может свидетельствовать не только о заболеваниях, но и о нарушении гигиенической обработки перед мочеиспусканием. В постоявшей (или несвежей) моче выпадает осадок, который состоит из слизи и солей.
Мутность мочи можно объяснить присутствием солей (фосфатов, оксалатов, уратов) при нарушении обмена веществ, мочекаменной болезни; микроорганизмов, клеток эпителия, лейкоцитов, эритроцитов – при цистите, пиелонефрите; белка – при гломеруло- и пиелонефрите.
Удельный вес мочи здорового человека колеблется в пределах 1010-1020 г/л. Большое количество выпитой воды приводит к снижению удельного веса, при недостаточном поступлении в организм воды, а также при усиленном потоотделении, рвоте, диарее удельный вес мочи повышается. Слабо окрашенная моча чаще имеет низкий удельный вес, интенсивно-желтая – высокий.
Низкий удельный вес указывает на нарушение работы почек, например, при хроническом пиелонефрите или при синдроме Кушинга. Высокий удельный вес мочи обусловлен большим содержанием в ней растворенных и нерастворенных веществ: белка при остром гломерулонефрите, глюкозы при сахарном диабете, лейкоцитов и эритроцитов при цистите и воспалительных заболеваниях, солей при мочекаменной болезни, а также отмечается при нарушении питьевого режима и обезвоживании. Часто высокий удельный вес мочи бывает следствием применения высоких доз препаратов, выводимых с мочой (антибиотики и др.).
Если моча имеет резкий запах нашатыря, это может служить признаком обезвоживания, пиелонефрита, цистита. Запах несвежей рыбы возникает при воспалительных и инфекционных заболеваниях мочеполового тракта. Моча пахнет ацетоном при осложнении течения сахарного диабета (тревожный симптом диабетической комы).
Неприятный запах в сочетании с пенистостью мочи может указывать на наличие в ней белка, что требует обязательной консультации уролога.
У здорового человека при полноценном питании моча имеет слабокислую реакцию. Если в диете преобладают те или иные продукты, реакция мочи может сдвигаться в кислую или щелочную сторону.
При употреблении преимущественно мясной пищи и других богатых белками веществ реакция мочи становится кислой; растительная пища дает щелочную реакцию.
Заболевания тоже меняют кислотно-щелочной баланс. При высокой температуре, диабете, голодании рН мочи становится кислой; при циститах, гематурии, рвоте, раке мочевого пузыря и почек, повышении уровня гормонов паращитовидных желез – щелочной.
Заметив постоянные изменения цвета, запаха, количества мочи, необходимо в первую очередь посетить терапевта.
Врач на основании осмотра и жалоб пациента дает направления на соответствующие анализы. Только после получения результатов анализов мочи и крови решается вопрос о дальнейших консультациях. При наличии в моче белка, эритроцитов, лейкоцитов и цилиндров необходим визит к нефрологу или урологу, при повышенном удельном весе и обнаружении в моче глюкозы – к эндокринологу.
В первую очередь следует обратить внимание на питьевой режим, диету, соотнести изменения в моче с употребляемыми лекарственными препаратами.
Основные показатели мочи: цвет, плотность, реакцию, наличие глюкозы, лейкоцитов, эритроцитов и клеток эпителия определяют с помощью общего анализа мочи.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Коричневая моча: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Например, после ночного сна она значительно темнее, чем в другое время суток. Это связано с повышенной концентрацией в ней солей и минералов, а также большим перерывом поступления жидкости. При следующем мочеиспускании цвет уже становится светлее.
Разновидности потемнения мочи
Физиологическое потемнение мочи – не вызывает беспокойства, цвет мочи приходит в норму без всякого лечения.
Патологическое потемнение мочи – является следствием некоторых заболеваний или состояний органов и систем.
Возможные причины потемнения мочи
На изменение цвета мочи может влиять употреблении продуктов, содержащих красящие вещества (свеклы, бобовых, ревеня, ежевики, крепкого кофе и чая и др.), или лекарств (противомалярийных, антибиотиков, препаратов, содержащих траву сенну, и некоторых других слабительных средств), что может насторожить пациента, но не несет в себе угрозы.
В пожилом и старческом возрасте из-за снижающейся фильтрующей способности почек в мочу попадает большое количество минералов и веществ, в норме в ней не присутствующих, что также ведет к ее потемнению.
Повышенный уровень тестостерона у мужчин может придавать цвету мочи более темный оттенок, что не является поводом для тревоги.
Обезвоживание, перегрев, длительное сдерживание позывов к мочеиспусканию - факторы, приводящие к повышению концентрации мочи и, соответственно, ее потемнению.
Заболевания, приводящие к потемнению мочи
Появление коричневой или темной мочи может свидетельствовать о серьезной патологии в организме, требующей консультации врача.
К таким патологиям относят:
- мочекаменную болезнь;
- желчнокаменную болезнь;
- гепатиты;
- сердечно-сосудистые заболевания;
- инфекционные заболевания органов малого таза, в том числе инфекции, передающиеся половым путем;
- злокачественный процессы, затрагивающие органы малого таза;
- у женщин темная моча может быть следствием повреждения слизистой влагалища при половом контакте, обострения молочницы, гормонального сбоя во время беременности, климакса, а у подростков в период полового созревания.
Случаи, когда камень перекрывает мочеточник и препятствует оттоку мочи, что сопровождается выраженным болевым синдромом, носят название почечной колики, или почечного блока. Эти состояния являются жизнеугрожающими из-за высокого риска развития почечной недостаточности и требуют немедленного обращения за медицинской помощью.
При желчнокаменной болезни, как и при гепатитах различной природы, изменение цвета мочи связано с повышением в ней содержания пигментов (вследствие нарушения обмена и выведения желчи из печени), которые в норме присутствуют в очень небольшом количестве. Помимо потемнения мочи, желчнокаменная болезнь и гепатиты вызывают следующие симптомы: изменение цвета кожи и склер (их пожелтение), боль или тяжесть в правом подреберье, тошнота (иногда рвота), отсутствие аппетита, слабость.
При появлении темной мочи и светлого стула необходимо незамедлительно обратиться к врачу для исключения механической желтухи – когда камень желчного пузыря перекрывает отток желчи. Такая патология в большинстве случаев требует хирургического лечения в условиях стационара.
При болезнях сердца и сосудов ухудшается кровообращение, нарушается почечная фильтрация, лишняя жидкость не выводится из организма. Застойные явления сопровождаются отеками, болями в области сердца и поясницы.
Потемнение мочи может быть одним из проявлений воспалительных заболеваний органов малого таза. В случае инфекционного процесса больные ощущают жжение при мочеипускании и в половых путях, наблюдаются выделения слизи, гноя, в некоторых случаях с примесью крови, повышение температуры тела и признаки общей интоксикации.
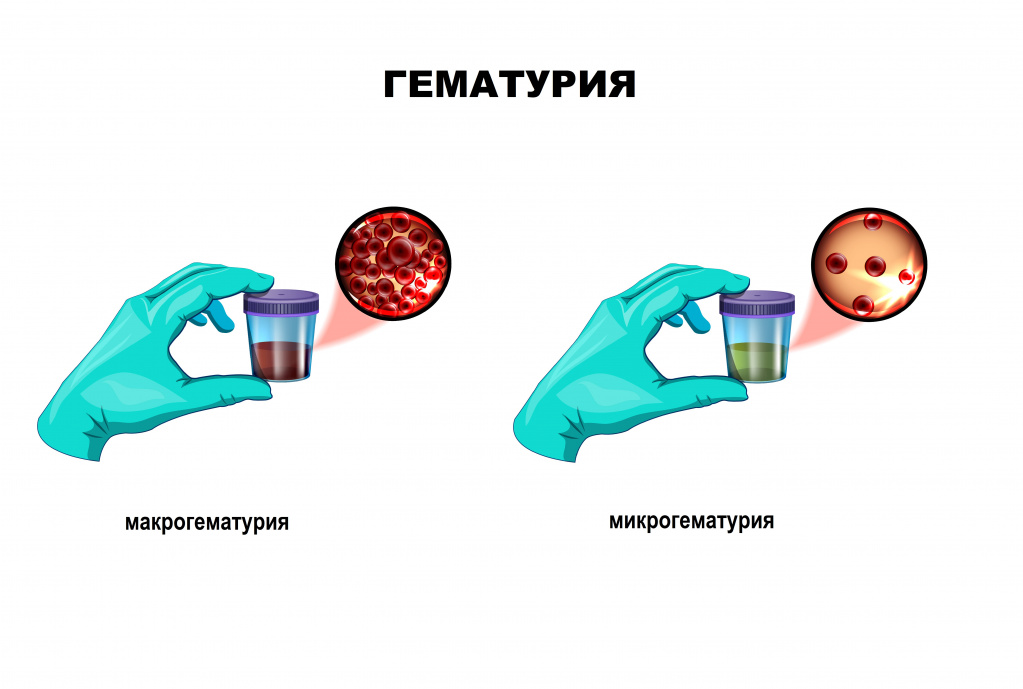
Онкологические процессы в органах малого таза тоже способны изменять цвет мочи - например, при заболеваниях матки или простаты, если поражены структуры, вырабатывающие и выводящие мочу. Злокачественные процессы в почках могут протекать бессимптомно, проявляясь только изменением цвета мочи.
В случае попадания в мочу крови извне (при травме слизистой половых путей; у женщин – при менструации) она также может казаться более темной, почти коричневой, что можно объяснить анатомическим строением и близостью расположения мочевых и половых путей.
К каким врачам обращаться?
Если причина потемнения мочи не очевидна, следует обратиться к терапевту. Врач назначит ряд исследований и определит необходимость посещения узких специалистов - уролога, гинеколога, нефролога, хирурга, гастроэнтеролога, гепатолога, онколога.
Диагностика и обследования при потемнении мочи
Обследование начинается с определения свойств мочи - для этого необходимо сдать общий анализ мочи. При выявлении в нем отклонений от нормы диагностический процесс продолжается.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Признаки и особенности гематурии обусловлены основным, провоцирующим мочу красного цвета, заболеванием. Симптомы мочи красного цвета – это явно видимое изменение окрас урины. Наиболее часто встречающие жалобы пациентов в связи с гематурией:
- Утреннее выделение мочи сопровождается жжением, болевым симптом, что свидетельствует о наличии воспалительного процесса бактериальной этиологии.
- Моча красного цвета выделяется в самом начале акта, указывая на инициальную форму гематурии и локализацию патологического процесса в начальной зоне уретры.
- Урина меняет оттенок на красный или розовый в конце мочеиспускания. Это терминальная форма гематурии и симптом воспаление либо простаты, или хронический патологический процесс в cervix vesicae (шейке мочевого пузыря).
- Тотальная форма гематурии - это моча красного цвета на протяжении всего акта мочеиспускания. Возможный признак воспаления стенок мочевого пузыря, ureter (мочеточников), pelvis renalis (почечных лоханок), корковых слоев почек.
- Красный оттенок мочи и болевой симптом (в животе, спине, иррадиация вверх или в пах) - явный признак уратного нефролитиаза (мочекислого криза), почечнокаменной болезни.
- Гематурия, не сопровождающаяся болью, не связанная с приемом пищи или физической нагрузки, длительная и непреходящая, может быть грозным симптомом опухолевого процесса.
Красная моча - признак заболевания
Клинические симптомы мочи красного цвета определяются и таким образом:
Когда необходимо обратиться к врачу, какие симптомы должны насторожить:
- Моча красного цвета не сопровождается болью. Такое состояние длится несколько дней, больше 5-7 суток и может быть первым сигналом, указывающим на развитие опухолевого процесса.
- Урина с красно-коричневым оттенком может быть симптомом почечного кровотечения (верхний отдел).
- Алый цвет мочи - признак мочекаменной болезни, воспаления я нижнем секторе мочевыделительной системы, в уретре.
- Кровавые сгустки в урине – тревожный симптом, который должен быть поводом для срочного обследования и начала адекватной терапии.
- Красные оттенки мочи в совокупности с болевыми ощущениями, коликами могут указывать на инфекционное воспаления почек или гломерулонефрит.
- Жжение, боль при мочеиспускании – цистит, либо заболевания предстательной железы у мужчин.
- Частые позывы к мочевыделению, моча красного цвета, повышенная температура тела – воспаление инфекционной этиологии в области мочевого тракта (или простатит у мужчин).
- Красный окрас урины в сочетании с отекшими суставами - признак аутоиммунный процессов.
- Отек лица, ступней, кистей рук и моча красного окраса – возможный симптом гломерулонефрита в стадии обострения.
Симптомы мочи красного цвета не следует считать безобидными так же, как и чрезмерно паниковать по этому поводу. Однократное появление окрашенной мочи может быть преходящим функциональным состоянием. Повторение этого признака, дискомфортные ощущения, сопутствующие болезненные признаки - весомая причина обращения к врачу и прохождения комплексного обследования.
Довольно часто гематурия (наличие эритроцитов в моче) не проявляется клиническими признаками, микрогематурию обнаруживают в ходе диспансерного обследования либо в процессе лечения заболевания, не связанного напрямую с мочой красного цвета. Поэтому важно знать - каковы первые признаки недуга, отличать симптомы и понимать, когда нужно обращаться к врачу, а когда просто дать отдых организму или изменить на время пищевые привычки (ложная гематурия).
Первые признаки, которые должны насторожить и быть поводом для визита к урологу, нефрологу, терапевту:
- Тянущая боль внизу живота, не обусловленная приемом пищи, не преходящая в течении 2-3 часов.
- Боль в боковой зоне живота, внизу спины, ноющая или спастического характера.
- Нарушение процесса мочевыделения (скудные выделения, мочеиспускание с жжением или болью).
- Моча нетипичного окраса, не обусловленная приемом в пищу свеклы, винограда, клюквы и других продуктов, способных временно изменить оттенок урины.
- Кровяные сгустки в урине. Даже единичное их появление должно насторожить человека и служить поводом для прохождения обследования.
- Позывы к мочевыделению без осуществления самого процесса.
- Задержка мочи более, чем на 10-12 часов.
- Тошнота, сопровождающаяся подъемом артериального давления, болью в спине или животе.
- Периодическое недержание мочи.
- Сильные непреходящие отеки - лицо, ноги.
- Моча и кал красного оттенка.
Первые признаки могут быть малозаметны, тем не менее, любой нетипичный дискомфорт, болевой симптом в сочетании с нетипичным цветом мочи должен сигнализировать о начале заболевания. Самолечение в таких ситуациях - это риск упустить время и дать возможность развиваться патологическому процессу.
Моча и кал красного цвета
Патологическими факторами, провоцирующими покраснение испражнений, являются следующие заболевания:
- Тромбоз геммороидальных вен (геморрой).
- ЯБЖ - язвенная болезнь желудка.
- Язвенная болезнь двенадцатиперстной кишки.
- Онкопроцесс в прямой кишке.
- Ректальные полипы.
- Повреждение тканей rectum (трещины).
- Дивертикулит.
- Гломерулонефрит.
- Опухоль простаты.
- Камни в мочеточнике.
Перечисленные причины редко сигнализируют о себе одновременным изменением цвета кала и мочи, скорее кровоточивость одного из процессов пересекается с выделениями. Например, при геморрое кровь смешивается с уриной и калом, или при гематурии мочекаменной этиологии кровянистые сгустки окрашивают кал.
В урологической практике одновременно моча и кал красного цвета считается одним из признаков терминальной стадии онкопроцесса в rectum с метастазами в мочевой пузырь.
Читайте также:

