Криптококковый менингоэнцефалит при вич
Обновлено: 18.04.2024
Асептический менингит. Криптококковая инфекция. Лечение криптококковой инфекции.
Асептический менингит, как правило, развивается в момент сероконверсии ВИЧ, т. е. при появлении в крови больного специфических антител к вирусу. Клиническими признаками данной патологии являются головные боли, лихорадка, менингеальные знаки и в некоторых случаях — поражение черепных нервов, спутанность сознания и сонливость. Асептический менингит обычно носит самоограничивающийся характер и не требует никакого другого лечения, кроме анальгетиков. Хронический субклинический асептический менигит нередко наблюдается у больных ВИЧ. Отмечается умеренное повышение уровня белка в ЦСЖ, умеренный лифоцитарный плеоцитоз, повышение индекса иммуноглобулинов и иногда — олигоклональные антитела.
Важно дифференцировать это состояние от нейросифилиса или другой оппортунистической инфекции. При нарастании иммунодефицита плеоцитоз обычно исчезает. Больным с выраженным иммунодефицитом при развитии асептического менингита необходимо провести тщательное обследование на оппортунистическую инфекцию.
Криптококковая инфекция
1. Течение криптококковой инфекции. Cryptococcus neoformans — это самый частый возбудитель менингита у больных СПИДом — он обнаруживается примерно в 10% случаев. Кроме поражения нервной системы нередко наблюдается криптококковое поражение легких, костного мозга, печени и кожи. Локализованные очаги криптококкового поражения — криптококкомы — расположены в паренхиме мозга. Грибок попадает в организм человека с вдыхаемым воздухом и проникает в ЦНС гематогенным путем. Клинические симптомы поражения становятся очевидными при нарастании иммунодефицита.
2. Клиническая картина криптококковой инфекции. Чаще всего встречается криптококковый менингит, единственными признаками которого могут быть головная боль и лихорадка. Менингеальные знаки положительны менее чем у половины больных. Может также отмечаться поражение черепных нервов и у некоторых больных — нарушения со стороны желудочно-кишечного тракта. При вовлечении в процесс паренхимы мозга появляются припадки и очаговые симптомы. Поражение вещества мозга иногда встречается изолированно, без оболочечного процесса.
3. Диагностика криптококковой инфекции. Нейровизуализационное обследование не всегда выявляет патологию. У больных с менингитом может наблюдаться накопление контраста в мозговых оболочках. Криптококкомы могут накапливать и не накапливать контраст. Кисты, образующиеся в пространствах Вирхова-Робина на уровне базальных ганглиев и в других отделах не накапливают контраст. Плеоцитоз в ЦСЖ выявляется не всегда. Снижение концентрации глюкозы и умеренное повышение уровня белка в ЦСЖ — неспецифические изменения и наблюдаются не во всех случаях. Обычно наблюдается повышение титра криптококкового антигена в сыворотке крови, а также положительна культура криптококка. Эти тесты, как правило, негативны при изолированных очагах в паренхиме мозга. Для подтверждения диагноза необходима биопсия очагов в веществе мозга.
4. Лечение криптококковой инфекции
- Начальная терапия. Лечение криптококкового менингита рекомендуется начать с амфотерицина В в дозе 0,6—1,0 мг/кг/сут. одновременно с флуцитозином в дозе 25,0—37,5 мг/кг 4 раза в сутки у больных с нормальной функцией почек. В некоторых случаях ограничиваются терапией одним амфотерицином В. Альтернативным методом лечения является терапия флуконазолом в дозе 200 мг 2 раза в сутки. Этот препарат не менее эффективно подавляет клинические признаки заболевания, но санация цереброспинальной жидкости происходит медленнее. Данный метод рекомендован больным без нарушения интеллекта и с титрами криптококкового антигена менее 1:1000. Лечение амфотерицином В продолжают до достижения общей дозы 1 г, затем переходят на флуконазол в дозе 200 мг внутрь 2 раза в сутки, в течение 10 недель. После санации ЦСЖ переходят на поддерживающий режим терапии.
- Вспомогательная терапия. Пациентам со значительным повышением уровня внутричерепного давления назначается ацетазоламид в дозе 250 мг 4 раза в сутки и/или дренаж ЦСЖ посредством многократных ЛП или установки шунта.
- После достижения санации ЦСЖ больному показана пожизненная поддерживающая терапия флуконазолом в дозе 200 мг/сут.
- Лечение амфотерицином В часто сопровождается побочными эффектами. Лихорадка й озноб подавляются ибупрофеном, аспирином или гидрокортизоном в низких дозах. После инфузионного введения амфотерицина у пациентов часто развивается тошнота, рвота, учащение дыхания и артериальная гипотензия. Препарат оказывает токсическое воздействие на почки. При появлении признаков почечной недостаточности необходимо снизить дозу препарата и количество вводимой жидкости. Возможна боль в месте введения лекарства, боли в суставах и мышцах. Могут наблюдаться флебит, нарушение электролитного баланса с гипокальциемией, гипо- и гиперкалиемией и гипомагниемией. Описаны токсические поражения печени, тромбоцитопения, лейкопения и гранулоцитопения, а также нарушения свертываемости крови, припадки, снижение слуха, энцефалопатия, нейропатия и анафилактические реакции.
5. Ожидаемый результат лечения криптококковой инфекции. Смертность вследствие криптококкового менингита у больных СПИДом составляет 10-25%. Плохими прогностическими признаками являются психические нарушения, титры криптококкового антигена выше 1:1024, наличие очагов криптококковой инфекции за пределами ЦНС, повышение внутричерепного давления и гипонатриемия. После окончания основного лечения необходимо исследовать ЦСЖ. При положительной культуре криптококков терапия должна быть продолжена флуконазолом в высоких дозах. Уровень криптококкового антиггена к в сыворотке не может служить достоверным показателем эффективности лечения.
6. Профилактика криптококковой инфекции. Исследования показали, что риск развития криптококкового менингита несколько ниже у больных СПИДом, принимающих флуконазол в дозе 100-200 мг/сут.
- Вернуться в оглавление раздела "Неврология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Криптококкоз — оппортунистический диссеминированный микоз, характеризующийся поражением ЦНС, реже лёгких, кожи, слизистых оболочек; редко развивается у людей с нормальным иммунитетом. Криптококкозный менингит — одно из наиболее характерных проявлений СПИДа у ВИЧ-инфицированных пациентов.
Частота. 5–8% оппортунистических инфекций у ВИЧ-инфицированных больных.
Этиология. Дрожжевые грибы рода Cryptococcus, наиболее часто встречаемый возбудитель — Cryptococcus neoformans (реже — Cryptococcus laurentii).
Эпидемиология • Cryptococcus neoformans выделяют повсеместно из птичьего помёта и гнёзд, в первую очередь у голубей (возбудитель также выделяют из фекалий кошек, собак, лошадей, коров) • Возбудитель присутствует в почве, загрязнённой птичьим помётом (возможно искусственное заражение почвы при использовании помёта в качестве органического удобрения) • Птицы криптококкозом не болеют • Путь передачи — воздушно-пылевой • Передача возбудителя от человека человеку не обнаружена • Заболевание чаще регистрируют у мужчин (3:1).
Факторы риска. Иммунодефицитные состояния — ВИЧ-инфекция, лейкемии, болезнь Ходжкена, нарушения обменных процессов, состояния после трансплантации органов и длительного приёма цитостатиков или ГК.
Патоморфология • Первичный очаг воспаления в лёгких с возможным вовлечением бронхопульмональных лимфатических узлов • Образующиеся гранулёмы могут подвергаться творожистому некрозу с формированием полостей • При менингитах отмечают образование слизеподобного экссудата.
Клиническая картина
• Лёгочная (первичная) форма часто протекает бессимптомно (32% больных), либо её проявления незначительны и не требуют специальной противогрибковой терапии. 54% больных жалуются на лихорадку, кашель с мокротой и, реже, кровохарканье.
• Диссеминированная форма развивается у лиц с иммунодефицитными состояниями. Возможны поражения сердца, костей, почек и надпочечников, глаз, предстательной железы и лимфатических узлов. У 5–10% больных отмечают безболезненные кожные образования в виде эритематозных папул, везикул, пятен или язв.
• Криптококковый менингит (80% случаев наблюдают у ВИЧ-инфицированных больных) •• Медленное развитие и отсутствие специфических симптомов в начальной стадии •• Перемежающиеся (в начале заболевания) головные боли, возрастающие по интенсивности, с локализацией в лобной и височной областях (80–95% всех больных) •• Головокружение, нарушения зрения, повышенная возбудимость, лихорадка (60–80% больных) •• Эпилептические припадки или очаговые неврологические симптомы при наличии гранулём (криптококком) в мозговой ткани •• Расстройства сознания (через недели или месяцы после начала) •• Клиническая картина менингита (отсутствует у 80% пациентов) — высокая температура тела, ригидность затылочных мышц, судорожные припадки.
Лабораторные исследования • Микроскопия. Возбудитель обнаруживают во влажных мазках ликвора, плазмы и мочи, окрашенных тушью. Характерный симптомокомплекс, обнаружение капсулированных дрожжевых клеток в образцах, выявление Cryptococcus neoformans в гистопатологических препаратах, окрашенных муцикармином, — основание для предварительного диагноза • Выделение возбудителя проводят посевом образцов (ликвор, мокрота, кровь, моча) на микологические среды (без циклогексимида); колонии вырастают в течение 1–5 сут • Серологические исследования проводят при отрицательных результатах посевов либо для уточнения диагноза •• Реакция латекс-агглютинации с сывороткой, ликвором и мочой; возможны ложноположительные (при наличии РФ) и ложноотрицательные результаты. Аг криптококков обнаруживают в ликворе в 95% случаев, подтверждённых выделением возбудителя.
Специальные исследования • Поясничная пункция. У больных, не страдающих ВИЧ-инфекцией, наблюдают повышенное давление на входе; в ликворе — увеличение содержания белка, пониженный уровень глюкозы и лимфоцитарный плеоцитоз. У больных ВИЧ-инфекцией — минимальный плеоцитоз, нормальные концентрации белка и глюкозы • МРТ/КТ головного мозга — обнаруживают локальные криптококкомы • Рентгенография грудной клетки — обнаруживают инфильтраты, опухолевидные образования (с редкими полостями), милиарное распространение процесса, лимфаденопатию (10%), плевральный выпот (менее чем в 5% случаев) • Биопсия поражённых участков кожи.
Дифференциальная диагностика • Токсоплазмоз • Лимфома • Прогрессирующая многоочаговая лейкоэнцефалопатия • Герпетический энцефалит • Прочие грибковые заболевания • Туберкулёз • Гистоплазмоз • Кокцидиоидомикоз • Саркома Капоши • Лимфома • Пневмоцистоз.
Лечение. Препараты выбора • Амфотерицин В по 0,5–1,0 мг/кг/сут в/в — до клинического улучшения (2–3 нед), затем флуконазол (400 мг/сут внутрь); длительность лечения — 8 нед, или • Флуконазол по 400 мг/сут внутрь или в/в до клинического улучшения, затем 200–400 мг/сут в течение 10–12 нед • Итраконазол по 200 мг 2 р/сут — вместо флуконазола • При повышении ВЧД — ацетазоламид, маннитол или ГК.
Течение и прогноз • При отсутствии лечения пациент погибает • Достоверные статистические данные по выживаемости отсутствуют • Возможны частые рецидивы (в 50% случаев у больных со СПИДом в течение 1 года).
Профилактика • Следует избегать использования перин и подушек с птичьем пухом • У пациентов с содержанием СD4 + -клеток
Синонимы • Бластомикоз Буссе–Бушке • Бластомикоз европейский • Болезнь Буссе–Бушке • Сахаромикоз • Торулёз
МКБ-10 • B45 Криптококкоз
Код вставки на сайт
Криптококкоз — оппортунистический диссеминированный микоз, характеризующийся поражением ЦНС, реже лёгких, кожи, слизистых оболочек; редко развивается у людей с нормальным иммунитетом. Криптококкозный менингит — одно из наиболее характерных проявлений СПИДа у ВИЧ-инфицированных пациентов.
Частота. 5–8% оппортунистических инфекций у ВИЧ-инфицированных больных.
Этиология. Дрожжевые грибы рода Cryptococcus, наиболее часто встречаемый возбудитель — Cryptococcus neoformans (реже — Cryptococcus laurentii).
Эпидемиология • Cryptococcus neoformans выделяют повсеместно из птичьего помёта и гнёзд, в первую очередь у голубей (возбудитель также выделяют из фекалий кошек, собак, лошадей, коров) • Возбудитель присутствует в почве, загрязнённой птичьим помётом (возможно искусственное заражение почвы при использовании помёта в качестве органического удобрения) • Птицы криптококкозом не болеют • Путь передачи — воздушно-пылевой • Передача возбудителя от человека человеку не обнаружена • Заболевание чаще регистрируют у мужчин (3:1).
Факторы риска. Иммунодефицитные состояния — ВИЧ-инфекция, лейкемии, болезнь Ходжкена, нарушения обменных процессов, состояния после трансплантации органов и длительного приёма цитостатиков или ГК.
Патоморфология • Первичный очаг воспаления в лёгких с возможным вовлечением бронхопульмональных лимфатических узлов • Образующиеся гранулёмы могут подвергаться творожистому некрозу с формированием полостей • При менингитах отмечают образование слизеподобного экссудата.
Клиническая картина
• Лёгочная (первичная) форма часто протекает бессимптомно (32% больных), либо её проявления незначительны и не требуют специальной противогрибковой терапии. 54% больных жалуются на лихорадку, кашель с мокротой и, реже, кровохарканье.
• Диссеминированная форма развивается у лиц с иммунодефицитными состояниями. Возможны поражения сердца, костей, почек и надпочечников, глаз, предстательной железы и лимфатических узлов. У 5–10% больных отмечают безболезненные кожные образования в виде эритематозных папул, везикул, пятен или язв.
• Криптококковый менингит (80% случаев наблюдают у ВИЧ-инфицированных больных) •• Медленное развитие и отсутствие специфических симптомов в начальной стадии •• Перемежающиеся (в начале заболевания) головные боли, возрастающие по интенсивности, с локализацией в лобной и височной областях (80–95% всех больных) •• Головокружение, нарушения зрения, повышенная возбудимость, лихорадка (60–80% больных) •• Эпилептические припадки или очаговые неврологические симптомы при наличии гранулём (криптококком) в мозговой ткани •• Расстройства сознания (через недели или месяцы после начала) •• Клиническая картина менингита (отсутствует у 80% пациентов) — высокая температура тела, ригидность затылочных мышц, судорожные припадки.
Лабораторные исследования • Микроскопия. Возбудитель обнаруживают во влажных мазках ликвора, плазмы и мочи, окрашенных тушью. Характерный симптомокомплекс, обнаружение капсулированных дрожжевых клеток в образцах, выявление Cryptococcus neoformans в гистопатологических препаратах, окрашенных муцикармином, — основание для предварительного диагноза • Выделение возбудителя проводят посевом образцов (ликвор, мокрота, кровь, моча) на микологические среды (без циклогексимида); колонии вырастают в течение 1–5 сут • Серологические исследования проводят при отрицательных результатах посевов либо для уточнения диагноза •• Реакция латекс-агглютинации с сывороткой, ликвором и мочой; возможны ложноположительные (при наличии РФ) и ложноотрицательные результаты. Аг криптококков обнаруживают в ликворе в 95% случаев, подтверждённых выделением возбудителя.
Специальные исследования • Поясничная пункция. У больных, не страдающих ВИЧ-инфекцией, наблюдают повышенное давление на входе; в ликворе — увеличение содержания белка, пониженный уровень глюкозы и лимфоцитарный плеоцитоз. У больных ВИЧ-инфекцией — минимальный плеоцитоз, нормальные концентрации белка и глюкозы • МРТ/КТ головного мозга — обнаруживают локальные криптококкомы • Рентгенография грудной клетки — обнаруживают инфильтраты, опухолевидные образования (с редкими полостями), милиарное распространение процесса, лимфаденопатию (10%), плевральный выпот (менее чем в 5% случаев) • Биопсия поражённых участков кожи.
Дифференциальная диагностика • Токсоплазмоз • Лимфома • Прогрессирующая многоочаговая лейкоэнцефалопатия • Герпетический энцефалит • Прочие грибковые заболевания • Туберкулёз • Гистоплазмоз • Кокцидиоидомикоз • Саркома Капоши • Лимфома • Пневмоцистоз.
Лечение. Препараты выбора • Амфотерицин В по 0,5–1,0 мг/кг/сут в/в — до клинического улучшения (2–3 нед), затем флуконазол (400 мг/сут внутрь); длительность лечения — 8 нед, или • Флуконазол по 400 мг/сут внутрь или в/в до клинического улучшения, затем 200–400 мг/сут в течение 10–12 нед • Итраконазол по 200 мг 2 р/сут — вместо флуконазола • При повышении ВЧД — ацетазоламид, маннитол или ГК.
Течение и прогноз • При отсутствии лечения пациент погибает • Достоверные статистические данные по выживаемости отсутствуют • Возможны частые рецидивы (в 50% случаев у больных со СПИДом в течение 1 года).
Профилактика • Следует избегать использования перин и подушек с птичьем пухом • У пациентов с содержанием СD4 + -клеток
Синонимы • Бластомикоз Буссе–Бушке • Бластомикоз европейский • Болезнь Буссе–Бушке • Сахаромикоз • Торулёз
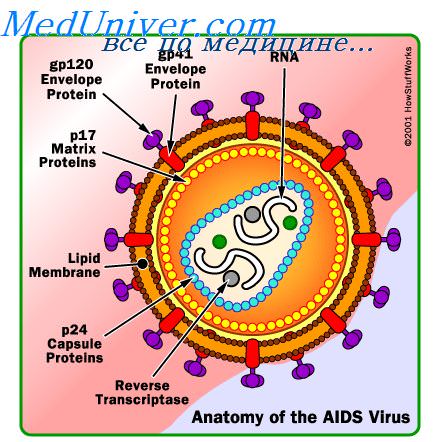
Этиология. Возбудитель — ВИЧ рода Retrovirus подсемейства Lentivirinae семейства Retroviridae. ВИЧ погибают при температуре 56 °С в течение 30 мин, но устойчивы к низким температурам; быстро погибают под действием этанола, эфира, ацетона и обычных дезинфицирующих средств. В крови и других биологических средах при обычных условиях сохраняют жизнеспособность в течение нескольких суток. Известно 2 типа вируса • ВИЧ-1 (HIV-1; ранее известен как HTLV-III или LAV) распространён в Северной и Южной Америке, Европе, Азии, Центральной, Южной и Восточной Африке • ВИЧ-2 (HIV-2) — менее вирулентный вирус; редко вызывает типичные проявления СПИДа; основной возбудитель СПИДа в Западной Африке.
Эпидемиология. Источник инфекции — человек в любой стадии инфекционного процесса. Вирус выделяют из крови, спермы, влагалищного секрета, материнского молока (эти жидкости определяют пути передачи вируса), слюны. Пути передачи — половой, парентеральный, трансплацентарный, через материнское молоко. Группы риска • Гомосексуальные и бисексуальные мужчины (43%) • Наркоманы, вводящие наркотики в/в (31%) • Гетеросексуалы (10%) • Реципиенты крови и её компонентов, трансплантируемых органов (2%) • Больные гемофилией (1%).
Классификация (Покровский В.И., 1989) • I стадия — инкубация • II стадия — первичных проявлений •• Фаза А — острая инфекция (мононуклеозоподобный синдром) •• Фаза Б — бессимптомная (латентная) •• Фаза В — генерализованная лимфаденопатия • III стадия — вторичных заболеваний. Подразделение по фазам на основании клинического симптомокомплекса •• Фаза А — дефицит массы тела до 10% исходной, поверхностные поражения кожи и слизистых оболочек грибковой, бактериальной и/или вирусной этиологии •• Фаза Б — дефицит массы тела более 10%, рецидивирующие или стойкие поражения кожи и слизистых оболочек или внутренних органов грибковой, бактериальной и/или вирусной этиологии, беспричинная диарея и/или лихорадка продолжительностью более 1 мес, рецидивирующий опоясывающий лишай, туберкулёз лёгких, локализованная саркома Капоши •• Фаза В — кахексия, генерализованные инфекции различной этиологии, диссеминированная саркома Капоши, внелёгочный туберкулёз, атипичный микобактериоз, пневмоцистная пневмония, кандидоз пищевода, поражения ЦНС различной этиологии • IV стадия — терминальная.
Патогенез
• Популяции клеток, поражаемые ВИЧ •• ВИЧ поражает СD4 + -клетки (моноциты, макрофаги и родственные клетки, экспрессирующие СD4-подобные молекулы), используя молекулу СD4 в качестве рецептора; эти клетки распознают Аг и выполняют функции Т-хелперов/амплификаторов •• Инфицирование возможно при фагоцитозе иммунных комплексов, содержащих ВИЧ и АТ. Заражение моноцитов и макрофагов не сопровождается цитопатическим эффектом, и клетки становятся персистивной системой для возбудителя.
• Ткани, в которых ВИЧ способен репродуцироваться в организме заражённого индивида •• Основными считают лимфоидные ткани. Возбудитель репродуцируется постоянно, даже на ранних стадиях •• В ЦНС — микроглия •• Эпителий кишечника.
• Ранняя виремическая стадия •• Вирус реплицируется в течение различных промежутков времени в небольших количествах •• Временное уменьшение общего числа СD4 + -клеток и возрастание числа циркулирующих ВИЧ-инфицированных СD4 + -Т-лимфоцитов •• Циркуляцию ВИЧ в крови выявляют в различные сроки; вирусемия достигает пика к 10–20-м суткам после заражения и продолжается до появления специфических АТ (до периода сероконверсии).
• Бессимптомная стадия. В течение различных периодов времени (до 10–15 лет) у ВИЧ-инфицированных симптомы болезни отсутствуют. В этот период защитные системы организма эффективно сдерживают репродукцию возбудителя •• Гуморальные реакции — синтез АТ различных типов, не способных оказывать протективный эффект и не предохраняющих от дальнейшего развития инфекции •• Клеточные иммунные реакции — способны либо блокировать репродукцию возбудителя, либо предотвращать проявления инфекции. Вероятно, цитотоксические реакции доминируют у ВИЧ-инфицированных с длительным отсутствием клинических проявлений.
• Иммунодепрессия •• Уменьшение количества циркулирующих СD4 + -клеток ••• Уменьшение количества циркулирующих СD4 + T-клеток, что существенно для репликации интегрированного ВИЧ. Репликацию интегрированного ВИЧ in vitro активирует митотическая или антигенная стимуляция инфицированных Т-клеток или сопутствующая герпетическая инфекция ••• Возможная причина уменьшения количества Т-клеток — проявление цитопатического эффекта, вызванного репликацией вируса. Заражение Т-клеток in vitro не всегда продуктивно; вирусный геном в интегрированном состоянии может оставаться неэкспрессированным в течение долгого периода времени, в то время как число Т-клеток постоянно уменьшается ••• Появление вирусных гликопротеинов в мембране заражённых Т-клеток — пусковой механизм для запуска иммунных механизмов, направленных против подобных клеток. Механизмы реализации — активация цитотоксических Т-клеток и реакция АТ-зависимой цитотоксичности ••• Аккумуляция неинтегрированной вирусной ДНК в цитоплазме инфицированных клеток обусловливает бурную репликацию ВИЧ и гибель клеток ••• ВИЧ инфицирует клетки-предшественники в тимусе и костном мозге, что приводит к отсутствию регенерации и уменьшению пула СD4 + -лимфоцитов ••• Снижение количества СD4 + -лимфоцитов сопровождается падением активности ТН1-субпопуляции Т-клеток (однако доказательств того, что возрастает активность клеток ТН2, нет). Дисбаланс между субпопуляциями клеток ТН1 и ТН2 предшествует развитию СПИДа. Уменьшается активность цитотоксических Т-клеток и клеток естественных киллеров, что связано с дефицитом CD4 + -лимфоцитов. Ответ В-клеток тоже ослабевает по мере численного сокращения ТН2-субпопуляции ••• Дефекты гуморальных реакций на различные Аг обусловлены дефицитом Т-хелперов. В-лимфоциты находятся в состоянии постоянной поликлональной активации •• Вследствие поликлональной активации и дефекта регуляторных механизмов В-клетки продуцируют АТ к Аг ВИЧ с низкой специфичностью, перекрёстно реагирующие с ядерными, тромбоцитарными и лимфоцитарными аутоантигенами.
• Механизмы, позволяющие ВИЧ избегать действия факторов иммунологического надзора •• Повышенный гуморальный анти-ВИЧ-ответ, ещё более выраженный на фоне СПИДа •• Интеграция генома ВИЧ в ДНК хозяина при минимальной экспрессии вирусных генов •• Мутации ВИЧ в эпитопе gp120. ВИЧ мутирует гораздо чаще, чем большинство других вирусов, т.к. обратная транскриптаза ВИЧ работает с ошибками и лишена корригирующей активности •• Клеточные иммунные реакции.
КЛИНИЧЕСКАЯ КАРТИНА
Инкубационный период продолжается от 2–6 нед до нескольких месяцев (в большинстве случаев) и даже нескольких лет. Характерно бессимптомное течение.
Стадия первичных проявлений (II стадия) — волнообразное развитие клинических проявлений заболевания • Начальная фаза острой инфекции (фаза А) •• В 15% случаев развивается так называемый мононуклеозоподобный синдром (острый ретровирусный синдром): повышение температуры тела до 38–39 °С, распространённая периферическая лимфаденопатия, явления фарингита (боль в горле, катаральные изменения в ротоглотке), экзантема (эритематозная пятнисто-папулёзная сыпь на лице и туловище, иногда на конечностях в области ладоней и подошв) и появление в крови атипичных мононуклеаров •• Одновременно могут развиваться поражения слизистых оболочек — афтозный стоматит, эзофагит, язвы на слизистой оболочке половых органов. Больного могут беспокоить головная боль, миалгии и артралгии, диспептические явления (тошнота, рвота, диарея) •• У части больных возникает молочница, определяется гепатоспленомегалия. В редких случаях в фазу А отмечают снижение массы тела, возникают неврологические нарушения: асептический менингит, менингоэнцефалит, нейро- или радикулопатии, невриты, парезы и т.д. Может развиться тяжёлый острый или подострый энцефалит, вызванный ВИЧ и, как правило, заканчивающийся летально. Длительность фазы А варьирует от нескольких дней до 3–4 нед • При регрессировании и исчезновении клинических проявлений наступает бессимптомная (латентная) фаза (фаза Б), она может длиться нескольких месяцев или лет. В эту фазу ещё нет выраженного иммунодефицита, и диагноз может быть поставлен только лабораторно на основании выявления специфических вирусных Аг или АТ • Генерализованная лимфаденопатия (фаза В) — лимфаденопатия сохраняется во все последующие периоды болезни. Подозрение на ВИЧ-инфекцию при этом возникает в тех случаях, когда поражены лимфатические узлы не менее чем трёх различных областей, расположенных в верхних отделах тела (выше диафрагмы). Диаметр лимфатических узлов у взрослых больных не менее 1 см, а длительность проявлений лимфаденопатии превышает 2 мес • У многих больных первичные клинические проявления отсутствуют; ВИЧ-инфекция протекает латентно вплоть до стадии вторичных заболеваний. Общая продолжительность II стадии заболевания варьирует от 2–3 мес до 8–10 лет.
Терминальная стадия (IV фаза) продолжается вплоть до летального исхода.
Сопутствующие заболевания • Сифилис (у ВИЧ-инфицированных протекает тяжелее) • Туберкулёз. Больных туберкулёзом исследуют на ВИЧ, или, при отсутствии такой возможности, их лечат комплексно, по схеме, применяемой для лечения туберкулёза у ВИЧ-инфицированных.
МЕТОДЫ ИССЛЕДОВАНИЯ. Алгоритм диагностики: ИФА (первичное выделение АТ к ВИЧ), при положительном результате — иммуноблоттинг для подтверждения диагноза. При отрицательном результате иммуноблоттинга целесообразно исследование крови методом ПЦР для выявления реплицирующегося вируса • Твёрдофазный ИФА выявляет АТ к ВИЧ •• АТ, выявляемые ИФА, появляются в крови примерно через 2 мес с момента заражения. У 95% инфицированных они появляются лишь через 5–8 мес •• Антигенемию выявляют модифицированной иммуноферментной пробой, обнаруживающей р24 Аг в сыворотке крови, обработанной кислотой (в результате процедуры разрушаются иммунные комплексы и высвобождаются Аг) • Вестерн-блоттинг (иммуноблоттинг) применяют для подтверждения диагноза ВИЧ-инфекции. Метод обнаруживает специфические АТ в сыворотке крови и является только подтверждающим тестом. Результаты рассматривают как положительные после обнаружения АТ к р24, р31, gp41, gp120 •• Рекомендовано применение реакций с двумя Аг из трёх групп: р24, gp41 и gp120/160. При неопределённых результатах исследование повторяют через 3 и 6 мес •• АТ к р24 Аг появляются через 6 нед после заражения (АТ к gp120 и gp41 обнаруживают раньше). Поскольку АТ во время первичных проявлений инфекции обычно отсутствуют, то серонегативный больной, относящийся к группе повышенного риска, должен пройти повторный тест спустя 6 нед. В редких случаях сероконверсия может развиваться через год или более. Проба на р24 Аг положительная у 85–95% заражённых детей в возрасте 4–6 мес; значительно реже Аг обнаруживают у детей младше 4 мес •• На поздних стадиях ВИЧ-инфекции результаты серологических исследований могут быть ложноотрицательными, что обусловлено снижением титров АТ и уровня образования дочерних популяций возбудителя из-за общего снижения чувствительных иммунокомпетентных клеток •• Методы, выявляющие АТ, не пригодны для диагностики ВИЧ-инфекции у новорождённых, т.к. материнские IgG могут присутствовать в сыворотке ребёнка до года и более • Альтернативные методы исследования •• Виремию выявляют в культуре клеток in vitro и ПЦР с кровью пациента •• Выделение вируса in vitro и выявление генетического материала возбудителя ПЦР. Результаты положительны у 35–55% инфицированных новорождённых в возрасте менее 1 нед и у 90–100% детей в возрасте 3–6 мес • Определение прогрессирующего уменьшения числа СD4 + -лимфоцитов •• Выявление маркёров активации лейкоцитов, например, молекул, выделяемых при активации Т-лимфоцитов ( b 2-микроглобулин, растворимый рецептор ИЛ-2, растворимый СD8), и молекулы, выделяемой при активации моноцитов (неоптерин) •• Постоянное возрастание содержания b 2-микроглобулина и неоптерина характерно для слабого развития симптоматической инфекции. Сочетание уменьшения числа клеток CD4 + и повышения уровня b 2-микроглобулина или неоптерина, либо снижение CD4 + -клеток и обнаружение Аг р24 свидетельствует о более обоснованном прогнозе развития СПИДа, чем просто низкое содержание CD4 + -лимфоцитов • Серологические исследования на токсоплазмоз. У 80% токсоплазмоз развивается после уменьшения количества CD4 + -клеток до 100/мкл и ниже • Исследование биопсийного материала кожи перианальной области у ВИЧ-позитивных женщин, т.к. они более подвержены инфекции ВПЧ.
ЛЕЧЕНИЕ
Тактика ведения • Сбор максимально полной информации о прошлых заболеваниях и результатах их лечения • Тщательный осмотр пациента по органам и системам, обращают внимание на лихорадку неясного генеза, продолжительную диарею, снижение массы тела, аденопатию, язвы в ротовой полости, дисфагию, кашель, учащение дыхания, одышку при нагрузке, кожные высыпания, синуситы • Частоту обследований определяют по клинической картине, психическому статусу больного, необходимости в контроле над функцией иммунной системы и развитием побочных эффектов ЛС • Во время последующих визитов к врачу проводят полное и тщательное физикальное обследование всех систем органов • Определение содержания Т-хелперов проводят в зависимости от стадии заболевания каждые 3–6 мес • Активность репродукции возбудителя определяют качественной ПЦР • У ВИЧ-инфицированных женщин отмечают повышенный риск развития рака шейки матки. Необходимо выполнять мазки по Папаниколау каждые 6 мес или чаще.
Этиотропное лечение • Назначают одновременно не менее 2 препаратов для предупреждения быстрого развития резистентности. Следует учесть вероятность развития множества побочных эффектов ЛС • Ингибиторы обратной транскриптазы ВИЧ •• Зидовудин 500–1 500 мг/сут в 4–6 приёмов. Рекомендован при содержании CD4 + -клеток >500/мкл; беременным ВИЧ-серопозитивным женщинам (между 14 и 34 нед беременности); лицам, заразившимся ВИЧ (например, при уколе иглой); детям до 6 нед, рождённым от ВИЧ-инфицированных матерей. Противопоказан при выраженной нейтропении, значительном снижение концентрации Hb. При лечении рекомендовано проводить исследования крови каждые 2 нед в течение первых 3 мес, затем не реже 1 р/мес •• Залцитабин по 0,75 мг 3 р/сут; рекомендован при поздней стадии заболевания (монотерапия при непереносимости или неэффективности зидовудина или в сочетании с зидовудином). При появлении побочных эффектов (чаще всего анемии и нейтропении) препарат отменяют или корректируют схему лечения. Крайне осторожно следует применять при периферической невропатии, панкреатите и застойной сердечной недостаточности в анамнезе, кардиомиопатии. Во время лечения рекомендовано систематическое исследование общего и биохимического анализа крови •• Диданозин 125–200 мг каждые 12 ч за 30 мин до приёма пищи; наиболее эффективен в сочетании с азидотимидином. Побочные эффекты: панкреатит, тошнота, рвота, боли в животе, диспепсия, периферическая невропатия и др. При появлении признаков панкреатита лечение следует прекратить. С осторожностью назначают при панкреатите в анамнезе, злоупотреблении алкоголем, нарушении функций почек. Антациды, содержащие магний или алюминий, усиливают побочные эффекты. Не рекомендован одновременный приём с тетрациклином • Ингибиторы протеаз (наиболее эффективны в сочетании с ингибиторами обратной транскриптазы) •• Саквиновир по 600 мг 3 р/сут. Противопоказан детям до 13 лет. Побочные эффекты: головные боли, миалгия, сыпь, зуд, изъязвление слизистой оболочки ротовой полости, тошнота, диарея и др. Следует применять с осторожностью при поражении печени и почек. Кетоконазол повышает, а рифампицин снижает концентрацию препарата в плазме •• Индинавир по 800 мг 3 р/сут (при печёночной недостаточности, нефролитиазе, в комбинации с кетоконазолом — по 600 мг 3 р/сут). Противопоказан детям. При приёме препарата рекомендовано выпивать не менее 1,5 л жидкости в сутки. Необходим контроль за появлением признаков нефролитиаза. Совместим с ко-тримоксазолом, флуконазолом, изониазидом, кларитромицином, пероральными контрацептивами. Не рекомендованы комбинации с рифампицином, цисапридом • Ингибиторы сборки и созревания дочерних популяций, например a -ИФН.
Профилактика оппортунистических инфекций. • Пневмонии, вызванной Pneumocystis carinii, — всем пациентам с пневмоцистозами в анамнезе; с содержанием CD4 + -клеток Streptococcus pneumoniae, — пневмококковая вакцина (пневмо 23) каждые 5 лет • Гриппозной инфекции, вызванной вирусами типа А и В, — ежегодная вакцинация против гриппа • Криптококковый менингит — амфотерицин В для лечения активной формы заболевания, флуконазол для первичной профилактики или предотвращения рецидивов • Церебральный токсоплазмоз — пириметамин и сульфадиазин натрия (или клиндамицин); ко-тримоксазол для первичной профилактики • При микобактериальной инфекции •• Инфекция, вызываемая Mycobacterium tuberculosis, — изониазид ежедневно в течение 1 года •• Инфекция, вызванная Mycobacterium avium-intracellulare, — рифампицин (у пациентов с симптомами СПИДа или при снижении содержания CD4 + -клеток
Течение и прогноз. После бессимптомного периода у 80–100% пациентов развивается симптоматическая ВИЧ-инфекция, а около 50–100% обречены на развитие клинически выраженного СПИДа. После перехода ВИЧ-инфекции к СПИДу ожидаемая продолжительность жизни не превышает 2–3 лет. Пока число CD4 + -лимфоцитов не снижается менее 200/мкл, СПИД (включая оппортунистические инфекции) обычно не развивается. При ВИЧ-инфекции число Т-хелперов уменьшается со скоростью 50–80/мкл/год с более быстрым снижением их количества по достижении уровня 200/мкл.
Профилактика • Изменение отношения общества к проблемам внебрачных половых связей, проституции, гомосексуализма • Воспитание у молодёжи нравственности, ответственности и соответствующих гигиенических навыков • Обучение населения правильному сексуальному поведению: ограничение числа половых партнеров и использование презервативов • В медицинских учреждениях необходимо выполнять правила использования и стерилизации шприцев, игл и других инструментов • Борьба с наркоманией. Наркоманы, вводящие наркотики в/в, составляют основную группу вновь выявленных ВИЧ-инфицированных в Российской Федерации.
МКБ-10 • B20 Болезнь, вызванная ВИЧ, проявляющаяся в виде инфекционных и паразитарных болезней • B21 Болезнь, вызванная ВИЧ, проявляющаяся в виде злокачественных новообразований • B22 Болезнь, вызванная ВИЧ, проявляющаяся в виде других уточнённых болезней • B23 Болезнь, вызванная ВИЧ, проявляющаяся в виде других состояний • B24 Болезнь, вызванная ВИЧ, неуточнённая
Описаны клинические формы криптококковой инфекции и подходы к диагностике и лечению пациентов. Приведены схемы комбинированной терапии с применением антимикотических препаратов.
Clinical forms of cryptococcal infection and approaches to diagnosis and treatment of patients were described. The schemes of combined therapy with antimycotics were given.
На протяжении последних десятилетий грибковые заболевания не теряют своей актуальности. Среди всех инвазивных микозов криптококковая инфекция занимает одно из наиболее значимых мест, так как является жизнеугрожающим заболеванием. Даже при своевременном лечении летальность составляет от 10% до 25%, а в развивающихся странах достигает 90%. Ежегодно в мире регистрируют около 1 млн случаев криптококкоза. В России, на данном этапе, обязательная регистрация глубоких микозов отсутствует. Истинная заболеваемость не известна, но по данным Северо-Западного государственного медицинского университета им. И. И. Мечникова в Санкт-Петербурге отмечается значительный рост криптококкоза с летальным исходом в период с 2002 по 2010 г. [1–5].
Заболеванию клинически выраженными формами криптококкоза подвержены люди с нарушениями в иммунной системе. Чаще всего это пациенты с синдромом приобретенного иммунодефицита (СПИД), лейкозом, саркоидозом, лимфомой, а также пациенты после трансплантации органов и больные, получающие большие дозы цитостатиков или кортикостероидов. Заражение происходит ингаляционно, легкие являются органом первичной локализации возбудителя, где он может долгое время находиться в латентном состоянии. При нарушении функционирования иммунной системы происходит активация инфекции [11, 12].
Клиника криптококкоза зависит от локализации и распространенности процесса. По МКБ-10 выделяют легочный криптококкоз, церебральный криптоккоз, криптококкоз кожи, криптококкоз костей. Криптококкоз легких может протекать бессимптомно или сопровождаться кашлем со слизистой мокротой, слабовыраженной лихорадкой, недомоганием, редко одышкой. Рентгенологически визуализируются узелковые инфильтраты и сливные очаги, расположенные субплеврально. У больных СПИДом в 1/3 выявляется криптококковая пневмония. Заболевание характеризуется быстрым прогрессированием с развитием респираторного дистресс-синдрома и острой дыхательной недостаточностью. Криптококкоз кожи встречается в 10–15% случаев. Характеризуется появлением папул, которые трансформируются в бляшку с уплотнением и последующим изъязвлением в центре элемента. Локализуются чаще на волосистой части головы и лице. Криптококкоз костей характеризуется остеолизисом, частота встречаемости 5%. Поражаются кости таза, позвоночника, черепа, ребра [13].
Наиболее частой клинической формой является церебральный криптококкоз, который в 80–90% протекает в форме менингоэнцефалита. В центральной нервной системе (ЦНС) возбудитель диссеминирует гематогенным путем. Мишенью для патогенного воздействия криптококков является эндотелий сосудов микроциркуляторного русла. Основной способ проникновения возбудителя в вещество головного мозга это разрушение стенки сосуда. В результате этого возникает нарушение микроциркуляции, что влечет за собой дистрофию нейронов и развитие очагов некроза. Вследствие резко повышенной проницаемости сосудов происходит скопление жидкости в веществе мозга. Гистологически отмечается пролиферация дрожжеподобных грибов с инфильтрацией, представленной преимущественно лимфоцитами, гистиоцитами, небольшим числом плазмоцитов, единичными нейтрофилами. На аутопсии поражение оболочек мозга характеризуется как серозно-продуктивный менингит с точечными кровоизлияниями в мягкую и твердую мозговые оболочки. Оболочки утолщены, мутные, на поверхности множественные мелкие бугорки (скопление грибов). Патологический процесс также может охватывать базальную поверхность мозга. Причиной смерти является отек головного мозга с дислокацией стволовых структур [13, 14].
Доминирующая жалоба — постоянная головная боль диффузного характера, интенсивность которой постепенно нарастает. Тошнота, рвота отмечается у 40% пациентов. Лихорадочная реакция не постоянна, температура тела колеблется в широких пределах от 37,2 до 39,5 °С. Менингеальные симптомы (ригидность мышц затылка, симптом Кернига, симптом Брудзинского) чаще отсутствуют или бывают сомнительными. Судороги, нарушение сознания встречаются в единичных случаях и, как правило, в поздних стадиях заболевания. У некоторых больных могут выявляться застойные диски зрительных нервов, нарушение зрения, очаговая неврологическая симптоматика. При исследовании спинномозговой жидкости (СМЖ) воспалительные изменения слабо выражены. Обычно отмечается повышенное содержание белка и лимфоцитарный двух-трехзначный плеоцитоз. Характерно прогрессирующее снижение уровня глюкозы [7, 12, 13, 15, 16].
Для диагностики криптококкового поражения ЦНС основным методом является микробиологическое исследование СМЖ. Для микроскопии мазки заливают 1–2 каплями туши. Капсула Cryptococcus neoformans окрашивается не полностью и образует специфические ободки. Клетки криптококка имеют шаровидную или эллипсовидную форму. Диаметр варьирует от 5 до 7 мкм, редко от 2 до 15 мкм. Капсула хорошо окрашивается, по методу Моури альциановым синим в сине-зеленый цвет. Этот метод окрашивания позволяет визуализировать фагоцитированные криптококки. Эффективность данного метода достигает 97% [5, 17].
Для подтверждения диагноза решающее значение имеет культуральный метод. Растет Cryptococcus neoformans от 48 до 72 часов, на сусло-агаре или среде Сабуро, при температуре 37 °С. Внешне это белые, гладкие, блестящие слизисто-тягучие колонии. Получение культуры криптококка позволяет определить чувствительность выделенного штамма к антимикотическим препаратам. Микробиологическая диагностика применяется и при других формах криптококковой инфекции. Субстратами для исследования являются кровь, мокрота, отделяемое кожных элементов. Из дополнительных методов используется латекс-агглютинация. Показатели специфичности и чувствительности стандартных тестов превышают 90%. В последние годы все шире в диагностических целях применяется полимеразная цепная реакция (ПЦР), ценность этого метода заключается в том, что он позволяет в кротчайшие сроки установить диагноз [14, 16, 17].
Методы нейровизуализации (компьютерная томография и магнитно-резонансная томография) в части случаев позволяют получить дополнительные данные о характере процесса. У 34% отмечается атрофия коры головного мозга, у 11% поражение вещества головного мозга как диффузного, так и очагового характера (криптококкома). Гидроцефалия выявляется у 9%, в 50% патологические изменения не обнаруживаются [13, 17].
Для лечения менингоэнцефалита криптококковой этиологии необходимо использовать антимикотические препараты, проникающие через гематоэнцефалический барьер (ГЭБ) в терапевтических концентрациях. К ним относят флуцитозин, амфотерицин В, флуконазол. Флуцитозин обладает как фунгистатическим, так и фунгицидным действием. Встраиваясь в рибонуклеиновую кислоту (РНК) возбудителя, нарушает образование белков, а также подавляя активность тимидилатсинтетазы, препятствует синтезу грибковой дезоксирибонуклеиновой кислоты (ДНК). Его концентрация в СМЖ составляет 75% от концентрации в плазме. Амфотерицин В обладает в большей степени фунгистатическим действием. Механизм действия заключается в способности связываться с эргостерином клеточной мембраны возбудителя. В мембране образуются поры, нарушается барьерная функция, что влечет за собой потерю клеточных структур и гибель гриба. Его концентрация в СМЖ при внутривенном введении составляет 5%, поэтому предпочтительно эндолюмбальное введение. Комбинация этих двух препаратов дает лучший терапевтический эффект, в отличие от монотерапии. Кроме того, это позволяет уменьшить дозу амфотерицина В и, тем самым, снизить его токсический эффект и сократить продолжительность курса лечения. Применение комбинированной терапии позволяет предотвратить или отсрочить развитие резистентности возбудителя. Чувствительность Cryptococcus neoformas к амфотерицину В составляет 68%, флуцитозину 54%. Столь же хорошо проникает в биологические среды организма флуконазол, его концентрация в СМЖ составляет около 85%. Фунгистатический эффект данного препарата заключается в способности угнетать синтез эргостерина мембраны грибов. Чувствительность к нему составляет 74% [16, 22, 23].
В настоящее время используется следующая схема лечения: амфотерицин В 0,7–1,0 мг/кг/сут в сочетании с флуцитозином 100 мг/кг/сут в течение двух недель, а затем флуконазол 800–400 мг/сут не менее 10 недель. Если состояние пациента не улучшается в первые две недели лечения, то лечение амфотерицином В продлевают. Для лиц с сохраняющимся фактором риска повторного развития инфекции (больные СПИДом) рекомендуется поддерживающая терапия флуконазолом 200–400 мг/сут от 6 месяцев до года. Основной побочный эффект данного лечения это токсическое воздействие на почки, которое может отмечаться у 80% пациентов. Поэтому целесообразно применение липосомального препарата амфотерицина B (Амбизом), обладающего меньшей токсичностью. Возможно также эндолюмбальное введение амфотерицина В в дозе 0,25–1,0 мг 2–4 раза в сутки. При возникновении рецидива заболевания рекомендуется использовать амфотерицин В или липосомальный амфотерицин В в дозе 1 мг/кг/сут в течение 4–10 недель. В качестве поддерживающей терапии флуконазол 800–1200 мг/сут не менее 10–12 недель. В процессе лечения необходим регулярный контроль чувствительности штаммов криптококка к антимикотическим препаратам для корректировки терапии в случае резистентности возбудителя [5, 16, 24].
Помимо этиотропной терапии необходима коррекция внутричерепного давления, так как его стойкое повышение свидетельствует о возможности развития отека и набухания головного мозга (ОНГМ) с дислокацией, являющейся главной причиной летальности. Это осложнение возможно и на фоне специфической терапии, т. к. лизис криптококка приводит к освобождению токсических компонентов клетки, способствующих повышению проницаемости сосудов. Поэтому необходимо систематическое проведение дегидратационной терапии с использованием петлевых и осмотических диуретиков. При давлении СМЖ выше 250 мм в. ст. рекомендуются ежедневные пункции до снижения показателей. Стойкое повышение давления СМЖ требует постоянного дренажа (вентрикулоперитонеальный шунт) [5].
Об эффективности лечения судят по клиническому состоянию больного и улучшению состава СМЖ. Прежде всего, нормализации уровня глюкозы, отрицательному результату микроскопического и бактериологического исследовании ликвора, а также по результатам ПЦР. Снижение микробной нагрузки на 2–3 порядка в течение двух недель является хорошим прогностическим признаком и критерием адекватности терапии [2, 16].
Летальность при криптококкозе без применения антимикотической терапии достигает 100%. Она обусловлена: поздней диагностикой, резистентностью возбудителя, возможностью развития ОНГМ на фоне антимикотической терапии, низкой приверженностью больных к лечению или отказом от нее (в первую очередь ВИЧ-инфицированных) [16, 25].
Таким образом, проблема криптококкового поражения ЦНС приобретает все большую актуальность. Малая информативность клинической картины болезни требует от врачей при появлении неврологической симптоматики, прежде всего длительной головной боли у больных из группы риска раннего исследования СМЖ, даже при отсутствии менингиальных симптомов. В процессе лечения необходимо повышенное внимание к состоянию больного (возможность внезапного развития ОНГМ), микробиологический контроль СМЖ с определением чувствительности возбудителя (возможность формирования резистентности) и определения микробной нагрузки методом ПЦР как самого достоверного метода оценки эффективности лечения.
Литература
О. Е. Волкова 1
Ю. Я. Венгеров, доктор медицинских наук, профессор
ГБОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
Криптококкоз - диагностика, лечение
Эпидемиология криптококкоза. Частота криптококкоза у ВИЧ-инфицированных больных составляет 5—12 %, при трансплантации органов— 1—26 %. В гематологической практике инфицирование криптококками наблюдается редко, преимущественно при лимфомах, лимфогранулематозе, редко при трансплантации костного мозга. Инфекция возникает при выраженном нарушении клеточного иммунитета, длительном применении глюкокортикоидных и иммуносупрессивных препаратов.
Возбудителями криптококкоза являются дрожжевые грибы Cryptococcus spp., преимущественно Cryptococcus neoformans. Инфицирование происходит в большинстве случаев через верхние дыхательные пути ингаляционным путем, реже через кожу.
Клиническая картина криптококкоза. Инвазия криптококками происходит прежде всего в легких, но эта патология диагностируется крайне редко ввиду неспецифичности клинических проявлений. Течение криптокко-вой пневмонии может варьировать от бессимптомных проявлений при мелкоочаговом поражении легких до развития острого респираторного дистресс-синдрома. На рентгенограмме определяются интерстициальные поражения легочной ткани или инфильтраты, иногда образование полостей или накопление жидкости в плевральных полостях.
При гематогенной диссеминации поражается головной мозг. Наиболее часто возникает менингит, реже образуются множественные очаги в веществе головного мозга. Для церебрального криптококкоза специфично подострое прогрессирующее течение, симптомы заболевания эволюционируют в течение нескольких месяцев. Инфекция быстро прогрессирует у больных с выраженным иммунодефицитом. Клиническая симптоматика включает лихорадку, тошноту, рвоту; менее чем у трети больных отмечаются менингизм, изменение сознания, очаговые нарушения.
Типично повышение внутричерепного давления, которое может привести к летальному исходу вследствие вклинения ствола мозга в затылочное отверстие. Очаги в веществе головного мозга могут быть изолированными (10 %) или сочетаться с менингоэнцефалитом.
У 25—50 % больных, кроме поражения ЦНС, происходит диссеминация криптококков в другие органы: печень, селезенку (гепатоспленомегалия), глаза, кожу, суставы, кости, развивается депрессия кроветворения. При диссеминированном процессе может инфицироваться простата, являясь в дальнейшем источником реактивации инфекции после прекращения лечения.
Диагностика криптококкоза. Обычно диагностика криптококковой инфекции не представляет больших трудностей. В цереброспинальной жидкости при микроскопии (в капле туши) или при культуральном исследовании (посев) криптококки выявляются у 50—90 % больных. Проводят также микробиологические исследования крови, мочи, секрета простаты, биопсийного материала.
Высокой чувствительностью и специфичностью обладает тест на криптококковый полисахаридный антиген в цереброспинальной жидкости. Антиген криптококка также можно исследовать в крови, моче. Ложноположительные результаты теста возможны при инфекциях, обусловленных Trichosporon beigelii и Stomatococcus mucilaginosis, наличии ревматоидного фактора, злокачественном новообразовании.
Диагностическую люмбальную пункцию с измерением давления рекомендуется проводить при любой форме криптококкоза (легочной или внелегочной), несмотря на отсутствие клинических симптомов со стороны ЦНС, с обязательным определением антигена в цереброспинальной жидкости и проведением микробиологического исследования. Диагноз криптоккового менингита ставят на основании выявления Cryptococcus spp. при микроскопии или в культуре или определения антигена Cryptococcus spp.
Люмбальная пункция необходима как для выявления (или исключения) наиболее частых и опасных очагов диссеминации криптококкоза, так и для выбора антимикотической терапии. При криптококковом менингите повторную диагностическую люмбальную пункцию проводят через 2 нед лечения антимикотиками.
Лечение криптококкоза. Комбинация амфотерицина В (0,7— 0,8 мг/кг) с 5-флуцитозином (37,5 мг/кг каждые 6 ч) относится к наиболее эффективным схемам лечения криптококкоза, являясь терапией выбора при менингеальной форме заболевания. Своевременная сочетанная терапия приводит к излечению 70—90 % больных. Антимикотическая терапия двумя препаратами проводится в течение 2 нед или до ликвидации клинических проявлений инфекции (нормализация температуры тела, отсутствие тошноты, головной боли), далее продолжают лечение флуконазолом (дифлюкан) в дозе 400 мг/сут не менее 10 нед, иногда до 6—12 мес. В случае проведения иммуносупрессивной терапии продолжают прием флуконазола в дозе 200 мг/сут.
Альтернативными режимами лечения криптоккокоза являются следующие: амфотерицин В по 0,7— 1,0 мг/кг в сутки в течение 2 нед, далее флуконазол по 400 мг/сут не менее 8—10 нед или флуконазол 400 мг/сут в течение 6—10 нед, или сочетание флуконазола по 400 мг/сут и 5-флуцитозина (37,5 мг/кг каждые 6 ч) в течение 10 нед, или липосомальный амфотерицин В по 4—5 мг/кг в сутки в течение 2 нед, затем флуконазол. Консолидация флуконазолом проводится в течение 6—12 мес.
Обязательным условием успешного лечения криптококкового менингита является снижение внутричерепного давления. Интракраниальная гипертензия может быть заподозрена на основании следующих симптомов: усиление головной боли, тошнота, рвота, нарушение сознания, снижение остроты зрения. В качестве стартовой терапии в этих случаях проводят люмбальную пункцию, удаляя большой объем цереброспинальной жидкости (25 мл). В дальнейшем люмбальные пункции повторяют, при необходимости проводят шунтирование.
Итраконазол (по 200 мг 2 раза в сутки) назначают только в случае плохой переносимости флуконазола. Результаты терапии данными препаратами не являются идентичными: при лечении итраконазолом реже достигается стерилизация цереброспинальной жидкости, чаще возникают рецидивы криптококкоза. Итраконазол не рекомендуется назначать при криптококковом менингите.
Новый противогрибковый препарат вориконазол (вифенд) проявляет большую активность, чем флуконазол, в отношении С. neoformans; кроме того, он проникает через гематоэнцефалический барьер, но из-за отсутствия клинических исследований не может быть рекомендован для терапии криптококкоза.
Профилактика рецидива криптококкоза проводится при всех последующих курсах иммуносупрессивной терапии. Препаратом выбора является флуконазол (200 мг/сут), альтернативные средства — амфотерицин В (1 мг/кг в сутки раз в неделю) или итраконазол (по 200 мг 2 раза в день).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

