Кровь и слизь в кале при кишечной инфекции
Обновлено: 23.04.2024
Слизь — густое, скользкое вещество, которое вырабатывается в разных органах человека. В кишечнике оно нужно для того, чтобы увлажнять слизистую оболочку и обеспечить свободное прохождение кала. Поэтому небольшое количество слизи в кале — не повод для беспокойства. Но увеличение количества слизи, особенно в сочетании с другими симптомами, может свидетельствовать о некоторых заболеваниях пищеварительного тракта. Иногда так проявляются злокачественные опухоли.
Причины появления слизи в кале
Увеличение количества слизи в кале может быть связано с различными патологиями. Некоторые из них протекают хронически и представляют серьезную угрозу. Чаще всего это связано с воспалительными процессами. Например, слизь в кале в сочетании с диареей — классическое проявление многих кишечных инфекций. Появление примесей крови и болей в животе может свидетельствовать о более серьезных заболеваниях, например, болезни Крона, язвенном колите или злокачественном новообразовании.
Симптомы, на которые нужно обратить внимание при появлении слизи в фекалиях
На серьезное заболевание может указывать большое количество слизи и ее частое появление в каловых массах, а также сочетание этого симптома с другими проявлениями:
- примесь крови в стуле;
- черный дегтеобразный стул — мелена;
- диарея — частый и жидкий стул;
- боли в животе.
В таких случаях нужно посетить врача и пройти обследование.
При каких заболеваниях в кале появляется слизь?
Синдром раздраженного кишечника — функциональное расстройство, когда в кишке нет никаких патологических образований, но ее работа нарушается. Основным проявлением являются запоры, диарея или их чередование. Появление такого симптома, как слизь в кале, тоже очень типично.
Болезнь Крона — хроническое воспалительное заболевание, которое может протекать тяжело и приводить к развитию злокачественных опухолей. Поражение может распространяться на все отделы пищеварительного тракта — начиная полостью рта и заканчивая прямой кишкой. При этом в фекалиях нередко присутствует слизь.
Язвенный колит тоже относится к группе воспалительных заболеваний кишечника и приводит к образованию язв на слизистой оболочке. Они кровоточат, выделяют гной и слизь — все эти примеси присутствуют в стуле. Другие характерные симптомы заболевания: боль и спазмы в животе, диарея.
Проктит — воспаление в прямой кишке. Развивается в результате различных инфекций (в том числе передающихся половым путем), травм, геморроя, воспалительных заболеваний кишечника. Слизь в каловых массах является одним из характерных симптомов.
Псевдомембранозный колит — тяжелое инфекционное заболевание, поражающее прямую кишку. Его вызывает микроорганизм clostridioides difficile, обычно после того, как нормальная кишечная микрофлора была уничтожена антибиотиками. Псевдомембранозный колит может вызывать тяжелую, даже опасную для жизни диарею, при этом каловые массы дурно пахнут, и в них много слизи.
Пищевое отравление обычно проявляется в виде гриппоподобных симптомов, примеси крови и большого количества слизи в кале. Обычно оно проходит в течение нескольких дней, но в некоторых случая может представлять серьезную опасность.
Кишечные инфекции и гельминты также могут приводить к появлению слизи в фекалиях.
Рак толстой и прямой кишки. Ведущим симптомом заболевания является примесь крови в фекалиях. Но также может появляться и слизь.
Аллергический колит чаще всего возникает у маленьких детей как реакция на коровье молоко. При этом кал нередко содержит много слизи.
В каких случаях нужно обратиться к врачу?
Примеси слизи в кале и другие симптомы со стороны кишечника далеко не всегда свидетельствуют о злокачественной опухоли. Чаще всего так проявляются другие, менее опасные, заболевания. Но узнать точный диагноз и исключить онкологическую патологию можно только после обследования. Поэтому не стоит тянуть с визитом к врачу.
Обследование при появлении слизи в стуле
Чтобы разобраться, почему в каловых массах появилась слизь, врач может назначить следующие методы диагностики:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кровь в стуле: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Появление крови в стуле нельзя игнорировать, поскольку это один из наиболее тревожных и серьезных симптомов заболеваний желудочно-кишечного тракта (ЖКТ) и требует обследования и медицинской помощи.
Разновидности крови в стуле
Кровь в стуле может быть красной или вишневой, или почти черной, кровотечение - обильным или мажущим, а акт дефекации - болезненным (болеть может не только анальное отверстие, но и живот) или обычным.
В некоторых случаях кровь в стуле не визуализируется, но определяется при лабораторном обследовании – такое явление называют скрытой кровью.
Выделяют острое и хроническое кровотечения - в зависимости от скорости развития симптомов. Острое возникает за считаные минуты и отличается большой потерей крови. Другими симптомами, характерными для этого состояния, являются бледность, резкая слабость, учащенное сердцебиение, падение артериального давления. Больному требуется экстренная медицинская помощь.
Хроническое кровотечение обусловлено небольшой, но регулярной кровопотерей, в результате которой развивается анемия.
Возможные причины крови в стуле
Кровь в стуле всегда является симптомом, а не заболеванием. По ее цвету можно определить, в каком отделе желудочно-кишечного тракта развилось кровотечение. В зависимости от этого выделяют следующие причины появления крови в стуле:
- Кровь алого цвета, не смешанная с калом, может свидетельствовать о трещине кожи или слизистой перианальной области. Появление крови сопровождается интенсивной болью при дефекации. Состояние может развиться вне зависимости от возраста пациента. Часто трещины возникают при длительных и частых запорах в результате травмирования слизистой оболочки конечного отдела прямой кишки и кожи перианальной области твердыми каловыми массами. У детей причиной трещин могут быть аллергические реакции на белок коровьего молока, т.к. жидкий кал постоянно раздражает кожу и слизистую. Схожая ситуация отмечается и при лактазной недостаточности. Трещины также могут появиться при неправильной технике постановки клизм.
- Темно-красная кровь, которая не смешивается с каловыми массами, часто является симптомом геморроя – заболевания, характеризующегося варикозным изменением вен заднего прохода и прямой кишки с образованием геморроидальных узлов. Происходит это при застое крови вследствие малой двигательной активности, избыточного веса, запоров, во время беременности. При геморрое кровь появляется, как правило, после опорожнения кишечника. Часто больные предъявляют жалобы на зуд в перианальной области, жжение, могут пальпироваться расширенные геморроидальные узлы (под кожей в области ануса в виде небольших на ощупь шариков эластичной консистенции).
Инфекции вызывают стремительное обезвоживание организма, поэтому пациенту требуется лечение в условиях инфекционного стационара.
Причиной массивной кровопотери может служить язва желудка или 12-перстной кишки, кровотечение из варикозно-расширенных вен пищевода при циррозе печени, распад опухоли желудка, поражение при отравлении едкими и деструктивными ядами.
- малоподвижный образ жизни, провоцирующий застой крови в венозных сплетениях прямой кишки и нарушение пассажа кала по кишечнику и приводящий к развитию запоров и геморроя;
- избыточный вес;
- малое количество клетчатки в рационе;
- злоупотребление алкоголем и кофе;
- женский пол (беременность и роды являются фактором риска развития запоров и геморроя);
- введение прикорма грудным детям – при резкой смене рациона у младенцев могут развиться запоры и инвагинации;
- анальный секс – приводит к травмированию слизистой прямой кишки и образованию хронических трещин;
- инфицирование вирусом папилломы человека увеличивает риск формирования папиллом перианальной области;
- злокачественные новообразования желудочно-кишечного тракта у членов семьи.
Диагностика и обследования при наличии крови в стуле
-
Общий анализ крови (для выявления признаков анемии при скрытых кровотечениях).
Синонимы: ОАК. CBC without differential. Краткая характеристика исследования Общий анализ крови Кровь состоит из жидкой части (плазмы) и клеточных, форменных элементов (эритроциты, лейкоциты, тромбоциты). Состав и концентрация клеточных элементов в крови меняются при различных физио.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кровь в стуле: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Появление крови в стуле нельзя игнорировать, поскольку это один из наиболее тревожных и серьезных симптомов заболеваний желудочно-кишечного тракта (ЖКТ) и требует обследования и медицинской помощи.
Разновидности крови в стуле
Кровь в стуле может быть красной или вишневой, или почти черной, кровотечение - обильным или мажущим, а акт дефекации - болезненным (болеть может не только анальное отверстие, но и живот) или обычным.
В некоторых случаях кровь в стуле не визуализируется, но определяется при лабораторном обследовании – такое явление называют скрытой кровью.
Выделяют острое и хроническое кровотечения - в зависимости от скорости развития симптомов. Острое возникает за считаные минуты и отличается большой потерей крови. Другими симптомами, характерными для этого состояния, являются бледность, резкая слабость, учащенное сердцебиение, падение артериального давления. Больному требуется экстренная медицинская помощь.
Хроническое кровотечение обусловлено небольшой, но регулярной кровопотерей, в результате которой развивается анемия.
Возможные причины крови в стуле
Кровь в стуле всегда является симптомом, а не заболеванием. По ее цвету можно определить, в каком отделе желудочно-кишечного тракта развилось кровотечение. В зависимости от этого выделяют следующие причины появления крови в стуле:
- Кровь алого цвета, не смешанная с калом, может свидетельствовать о трещине кожи или слизистой перианальной области. Появление крови сопровождается интенсивной болью при дефекации. Состояние может развиться вне зависимости от возраста пациента. Часто трещины возникают при длительных и частых запорах в результате травмирования слизистой оболочки конечного отдела прямой кишки и кожи перианальной области твердыми каловыми массами. У детей причиной трещин могут быть аллергические реакции на белок коровьего молока, т.к. жидкий кал постоянно раздражает кожу и слизистую. Схожая ситуация отмечается и при лактазной недостаточности. Трещины также могут появиться при неправильной технике постановки клизм.
- Темно-красная кровь, которая не смешивается с каловыми массами, часто является симптомом геморроя – заболевания, характеризующегося варикозным изменением вен заднего прохода и прямой кишки с образованием геморроидальных узлов. Происходит это при застое крови вследствие малой двигательной активности, избыточного веса, запоров, во время беременности. При геморрое кровь появляется, как правило, после опорожнения кишечника. Часто больные предъявляют жалобы на зуд в перианальной области, жжение, могут пальпироваться расширенные геморроидальные узлы (под кожей в области ануса в виде небольших на ощупь шариков эластичной консистенции).
Инфекции вызывают стремительное обезвоживание организма, поэтому пациенту требуется лечение в условиях инфекционного стационара.
Причиной массивной кровопотери может служить язва желудка или 12-перстной кишки, кровотечение из варикозно-расширенных вен пищевода при циррозе печени, распад опухоли желудка, поражение при отравлении едкими и деструктивными ядами.
- малоподвижный образ жизни, провоцирующий застой крови в венозных сплетениях прямой кишки и нарушение пассажа кала по кишечнику и приводящий к развитию запоров и геморроя;
- избыточный вес;
- малое количество клетчатки в рационе;
- злоупотребление алкоголем и кофе;
- женский пол (беременность и роды являются фактором риска развития запоров и геморроя);
- введение прикорма грудным детям – при резкой смене рациона у младенцев могут развиться запоры и инвагинации;
- анальный секс – приводит к травмированию слизистой прямой кишки и образованию хронических трещин;
- инфицирование вирусом папилломы человека увеличивает риск формирования папиллом перианальной области;
- злокачественные новообразования желудочно-кишечного тракта у членов семьи.
Диагностика и обследования при наличии крови в стуле
-
Общий анализ крови (для выявления признаков анемии при скрытых кровотечениях).
Синонимы: ОАК. CBC without differential. Краткая характеристика исследования Общий анализ крови Кровь состоит из жидкой части (плазмы) и клеточных, форменных элементов (эритроциты, лейкоциты, тромбоциты). Состав и концентрация клеточных элементов в крови меняются при различных физио.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Зеленый кал: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Кал зеленоватого цвета у людей любого возраста может быть как вариантом нормы, так и свидетельством наличия серьезных изменений в организме.
Кал – продукт жизнедеятельности организма, формируется в толстом кишечнике, состоит на 80% из воды и на 20% из сухого остатка. В сухой остаток входят непереваренная пища (40%), почти полностью нежизнеспособная микрофлора кишечника (30%), выделения желез кишечной стенки (слизь) и отмершие клетки слизистой оболочки кишечника (30%).
Состав и характер кала определяются питанием, состоянием органов пищеварительной системы, микрофлоры кишечника, наличием сопутствующих заболеваний.
В состав нормальной микрофлоры кишечника входит большое число бифидо- и лактобактерий, кишечная палочка, бактероиды. Они полезны, поскольку выполняют защитную функцию и сдерживают размножение патогенных микроорганизмов. В меньшем количестве в кишечнике присутствуют энтеробактерии, энтерококки, клостридии, стафилококки, стрептококки, грибы рода Candida. При бесконтрольном размножении они могут вызвать неприятные симптомы.
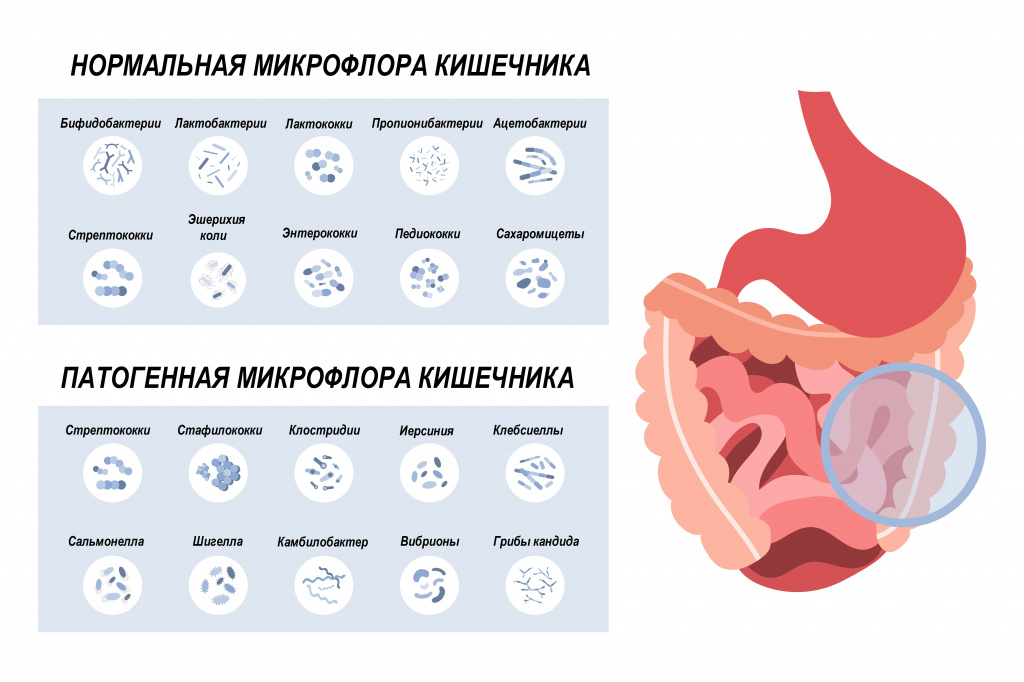
Разновидности зеленого кала
Кал зеленого цвета встречается в норме и при патологии. При патологическом характере стула меняется общее самочувствие пациента, частота дефекаций, консистенция стула, его запах, могут появляться примеси слизи, гноя, крови.
Возможные причины появления зеленого кала
Наиболее частой причиной возникновения зеленого стула без изменения других его характеристик является употребление растительной пищи зеленого цвета – шпината, щавеля, салата и т.д., а также продуктов, содержащих пищевой краситель зеленого цвета. В этом случае цвет кала нормализуется самостоятельно в течение одного-двух дней после прекращения употребления перечисленных продуктов.
Еще одним вариантом нормы является меконий – первый кал новорожденного. Он вязкий, липкий, темно-зеленого цвета, состоит из отмерших клеток кишечной стенки, слизи, околоплодных вод, желчи.
Кишечник новорожденного ребенка постепенно заселяется микроорганизмами. При этом состав микрофлоры малыша, находящегося на грудном вскармливании, несмотря на преобладание лакто- и бифидобактерий, более вариабелен, нежели у ребенка на искусственном вскармливании.
Некоторые бактерии могут влиять на цвет кала и окрашивать его в зеленый цвет. При хорошем самочувствии, аппетите и отсутствии других симптомов данные явления считаются вариантом нормы.
Стойкое нарушение состава микрофлоры кишечника (дисбактериоз) считается патологическим состоянием, влияющим на цвет каловых масс.
При приеме таблетированных и капсулированных препаратов железа избыток железа выводится естественным путем, кал приобретает темный, зеленоватый, вплоть до черного оттенок.
Кал полностью восстанавливает свои характеристики после окончания курса приема лекарств.
К возможным причинам зеленого стула относятся инфекционно-воспалительные заболевания желудка, тонкого и толстого кишечника.
При каких заболеваниях кал приобретает зеленый оттенок
Лактазная недостаточность – врожденное или приобретенное состояние, при котором отсутствует или снижается активность фермента лактазы и способность переваривать лактозу. Врожденный дефицит лактазы начинает проявляться в раннем детском возрасте и сохраняется в течение жизни; транзиторный дефицит развивается на фоне незрелости желудочно-кишечного тракта (ЖКТ) новорожденного (возникает на 3-6-й неделях жизни и снижается по мере роста и развития ребенка). Вторичная лактазная недостаточность – это следствие перенесенного заболевания, сопровождающегося повреждением клеток кишечной стенки.
Основными симптомами лактазной недостаточности являются выраженное вздутие живота, кишечные колики, жидкий пенистый стул после употребления грудного или цельного коровьего молока.
При недостаточной переработке лактозы в желудочно-кишечном тракте начинаются процессы брожения и гниения, что не может не сказаться на составе микрофлоры. При выраженном дисбалансе микроорганизмов может появиться зеленый стул.
Нарушение соотношения нормальной и патогенной микрофлоры кишечника называется дисбактериозом. Данное состояние может возникнуть на фоне резкой смены питания, при недостаточном потреблении растительной пищи и кисломолочных продуктов, из-за воспалительных процессов в ЖКТ, язвы желудка и двенадцатиперстной кишки, инфекционного поражения тонкого или толстого кишечника, после приема курса антибактериальных препаратов, на фоне снижения иммунитета.
К симптомам дисбактериоза относятся запоры или неустойчивый стул, нарушение переработки и всасывания полезных питательных веществ, вздутие и боль в животе.
Среди кишечных инфекций, для которых характерно появление зеленого стула, выделяют дизентерию, лямблиоз, сальмонеллез, ротавирус.
Дизентерию вызывают бактерии рода шигелла, которые выделяет с калом больной человек или носитель. Шигеллы проникают в организм через грязные руки, и спустя 2–3 суток начинается развитие заболевания. Размножаются бактерии в толстом кишечнике, раздражая и повреждая его стенку.
Симптомы дизентерии – ложные болезненные позывы к дефекации, а также частый скудный жидкий стул темно-зеленого цвета с примесями крови, слизи, гноя.
У больного ухудшается общее самочувствие, его беспокоит слабость, повышается температура тела. При этом из-за необильного стула риск возникновения обезвоживания остается низким, но возможно прободение стенки кишечника.
Лямблиоз вызывают простейшие – лямблии. Механизм передачи – фекально-оральный, заражение возможно при прямом контакте с больным человеком или через загрязненную воду и пищу. С момента заражения до манифестации симптомов проходит до четырех недель. Чаще болеют дети и взрослые с низкой кислотностью желудочного сока.
Простейшие вызывают симптомы воспаления тонкого кишечника: тошноту, вздутие живота, боль в верхней и средней его третях, вокруг пупка, частый (до 5 раз в сутки) жидкий, обильный, пенистый, дурно пахнущий стул зеленого цвета.
Возможны и внекишечные проявления – высыпания на коже, выраженные аллергические реакции.
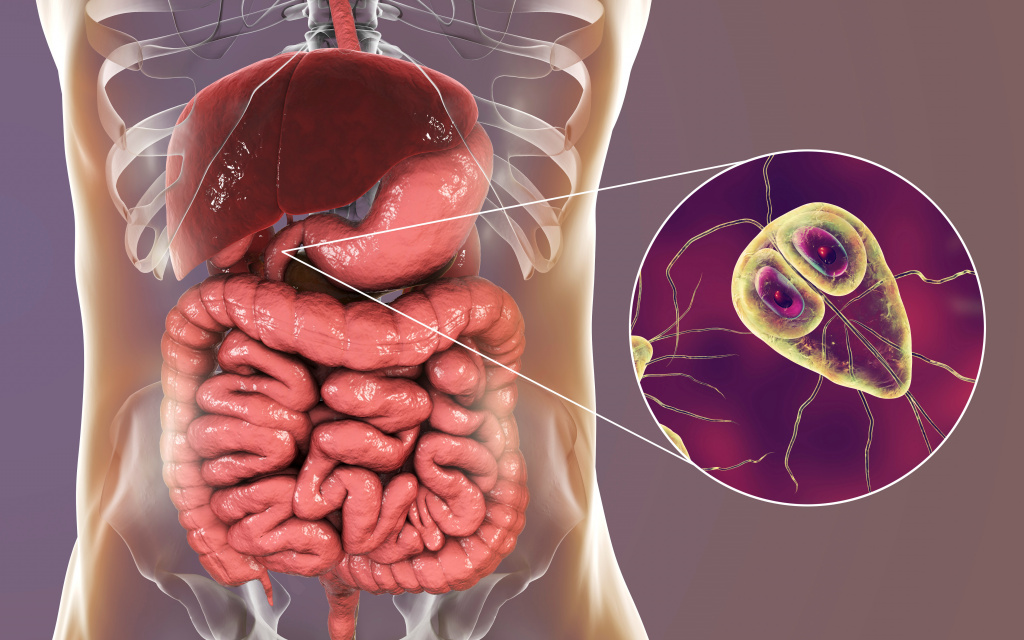
Лямблии
Сальмонеллез вызывают бактерии рода сальмонелла. В организм человека они попадают через плохо термически обработанные яйца, молочные продукты и мясо. Период от заражения до начала проявления заболевания длится до двух дней. К симптомам сальмонеллеза относят спазматическую боль в верхних отделах живота и около пупка, тошноту, рвоту (до 3 раз в сутки), а также частый (до 15 раз в сутки) обильный, жидкий, пенистый, зловонный стул цвета болотной тины.
Заболевание опасно сильной интоксикацией, обезвоживанием, возможным попаданием сальмонелл в кровь и нарушением функций многих органов и систем (сепсисом).
Ротавирус распространяется пищевым, водным, воздушно-капельным, бытовым путем. Прекрасно сохраняется во внешней среде, устойчив к большинству дезинфицирующих средств. Для развития заболевания достаточно попадания в рот всего нескольких вирусных частиц. Начинается с симптомов острой респираторной вирусной инфекции – повышения температуры тела, покраснения и болезненности горла. Затем присоединяются частая обильная рвота и частый (5–15 раз в сутки) жидкий стул, который может быть разных оттенков, в том числе желто-зеленым. На этом фоне быстро развивается обезвоживание.
К каким врачам обращаться
Если наблюдаются признаки кишечной инфекции, особенно у ребенка, лучше всего вызвать бригаду скорой медицинской помощи, которая при необходимости доставит пациента в инфекционный стационар.
Диагностика и обследования при появлении зеленого кала
Для установления причин возникновения зеленого кала врач проводит тщательный опрос и осмотр пациента, уточняет режим и характер питания, выясняет сопутствующие заболевания и состояния.
Для более полного понимания картины может потребоваться ряд лабораторных и инструментальных методов исследования:
-
общий анализ крови с развернутой лейкоцитарной формулой;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

