Кровь на вич и rw что это такое при беременности
Обновлено: 18.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Антитела к ВИЧ-1/2 и антиген ВИЧ-1/2 (HIV Ag/Ab Combo): показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
ВИЧ-инфекция - инфекционная болезнь, развивающаяся в результате многолетнего персистирования (постоянного пребывания) в лимфоцитах, макрофагах и клетках нервной ткани вируса иммунодефицита человека (далее - ВИЧ), характеризующаяся медленно прогрессирующим дефектом иммунной системы, который приводит к гибели больного от вторичных поражений, описанных как синдром приобретенного иммунодефицита (далее - СПИД).
ВИЧ (Вирус Иммунодефицита Человека) – вирус, относящийся к семейству ретровирусов (семейство РНК-содержащих вирусов, заражающих преимущественно позвоночных), который поражает клетки иммунной системы человека. Через несколько недель с момента заражения начинают вырабатываться антитела к ВИЧ.
Показания на проведение исследования
Показаниями для назначения анализа является подготовка к госпитализации и плановому оперативному вмешательству. В профилактических целях следует провести исследование при подозрении на заражение при половом контакте. В первую очередь это касается лиц групп риска: употребляющих наркотики, вводимые внутривенно, часто меняющих половых партнеров и не использующих средств защиты.
Вирус иммунодефицита человека размножается в организме человека достаточно медленно, и количественный результат в отношении антигенов и антител к вирусу можно получить, как правило, не ранее чем через 3-6 недель после инфицирования. При этом клинические симптомы заболевания еще отсутствуют.
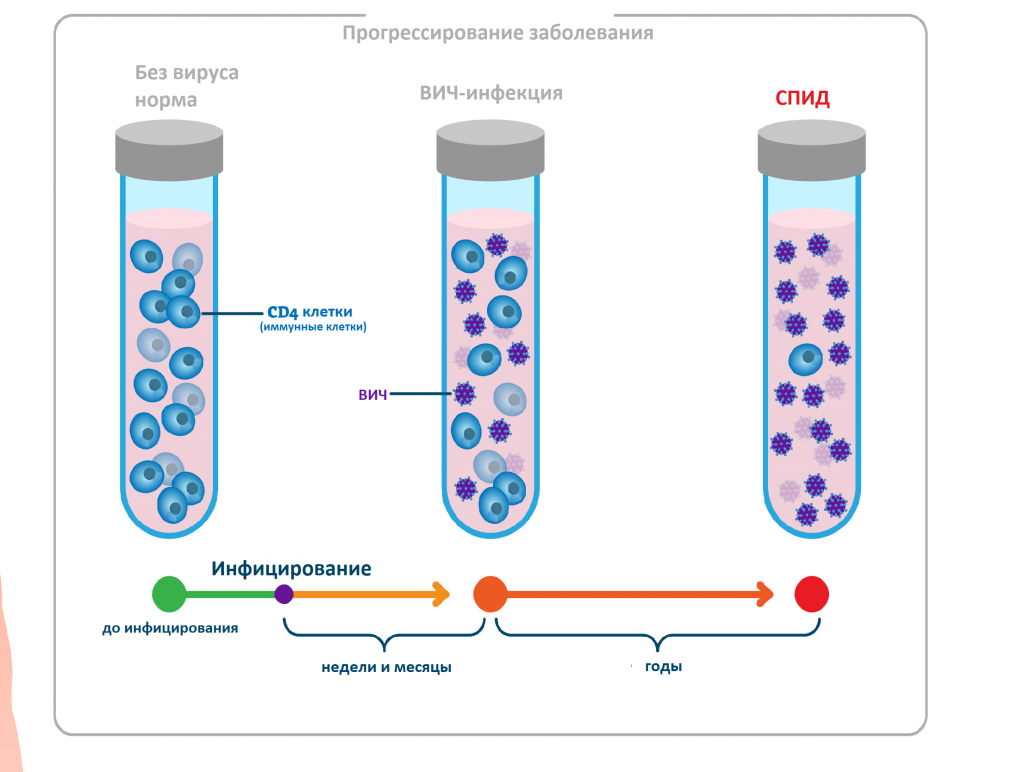
Через три месяца антигены ВИЧ и антитела к вирусу определяются практически у всех заболевших. Благодаря появлению новых комбинированных тест-систем четвертого поколения получение точного результата качественного анализа на ВИЧ-инфекцию возможно уже через две недели с момента попадания вируса в организм. При этом исследовании выявляют антиген р24 ВИЧ – белок вирусного капсида (внешней оболочки вируса).
Анализ на антитела к ВИЧ 1/2 и антиген ВИЧ 1/2 назначают на этапе планирования и при ведении беременности, когда возможна передача вируса плоду. Анализ проводят и после родов, поскольку ребенок ВИЧ-положительной матери может быть инфицирован во время прохождения через родовые пути и при кормлении грудью.

Лихорадка, потеря веса без объективных причин, повышенная утомляемость, увеличение регионарных лимфатических узлов, потливость, особенно в ночное время, длительный кашель, диарея – эти устойчивые клинические симптомы неясного происхождения, отмечаемые в течение 2-3 недель, также служат показанием к проведению исследования на антитела к ВИЧ 1/2 и антиген ВИЧ 1/2.
Кожные проявления также могут быть симптомом ВИЧ-инфекции, поскольку развиваются на фоне ослабления иммунитета. К их числу относится рецидивирующая герпетическая сыпь, поражающая обширные участки кожи, полость рта, половые органы. Герпес поражает и глубокие слои кожи с развитием язвенно-некротической формы. Образуются язвы и эрозии с последующим образованием рубцов, которых не бывает при обычном герпесе.
Еще один характерный симптом ВИЧ-инфекции – волосатая лейкоплакия, которая связана с активацией латентной инфекции, вызванной вирусом Эпштейна-Барр (что свидетельствует об иммуносупрессии). Заболевание проявляется нитевидными образованиями белого цвета с дальнейшим ороговением пораженных участков языка и слизистой оболочки рта.
Обширные грибковые поражения (в первую очередь дрожжевыми грибками рода Candida) также служат типичным признаком, сопровождающим ВИЧ-инфекцию. Сначала кандидоз поражает слизистую оболочку рта и пищевода, затем распространяется на слизистые желудочно-кишечного и мочеполового тракта. При этом формируются обширные очаги, характеризующиеся болезненностью и склонностью к изъязвлению.
ВИЧ-инфекция может сопровождаться развитием обширного папилломатоза. У ВИЧ-инфицированных женщин папилломы цервикального канала склонны быстро вызывать рак шейки матки.
СПИД-индикаторным заболеванием служит саркома Капоши – многоочаговая сосудистая опухоль, которая поражает кожные покровы и слизистые оболочки. Ее очаги в виде красноватых или буроватых узелков и бляшек сливаются, быстро распространяясь по всему телу. Со временем они образуют опухолевые поля, которые изъязвляются и нагнаиваются.
К числу патологических состояний, которые почти у всех пациентов сопровождают ВИЧ-инфекцию, относят полиаденопатию (увеличение лимфатических узлов). Как правило, в первую очередь увеличиваются под- и надключичные, подбородочные, околоушные и шейные лимфоузлы. В дальнейшем к ним может присоединяться увеличение паховых и бедренных лимфатических узлов. Они могут быть мягкими или плотными на ощупь, безболезненными и подвижными. Иногда несколько лимфоузлов сливаются, образуя своеобразный конгломерат. Воспаление двух и более групп лимфоузлов считают признаком генерализованной лимфаденопатии. Поражение лимфатических узлов может наблюдаться в течение нескольких лет, при этом периоды обострения сменяются ремиссией.
К легочным заболеваниям, сопровождающим ВИЧ-инфекцию, относят туберкулез и пневмонию.
Анализ на антигены и антитела к ВИЧ рекомендуют сделать, если у пациента выявлены заболевания, передаваемые половым путем (сифилис, хламидиоз, гонорея, генитальный герпес, бактериальный вагиноз).
Анализ крови RW – это серологический анализ на выявление антител к бледной трепонеме. Методика проведения этого исследования была предложена Августом фон Вассерманом еще в начале XX века, с тех пор анализ носит его имя – реакция Вассермана (RW).
Бледная трепонема является возбудителем сифилиса.
Сифилис относится к классическим венерическим заболеваниям. Передается преимущественно половым путем. Заразиться также можно через кровь. Есть вероятность заражения бытовым путем, поскольку бледная трепонема может содержаться в невысохшей слюне и других выделениях организма.
В течении болезни выделяют первичный, вторичный и третичный сифилис.
Первичный сифилис характеризуется появлением специфической язвы (твердый шанкр) в месте проникновения инфекции (это могут быть половые органы, слизистая рта или прямой кишки). Чуть позже увеличиваются ближайшие лимфатические узлы – паховые при поражении половых органов или подчелюстные при поражении слизистой рта. Язва заживает самостоятельно через 3-6 недель после возникновения.
Симптомы вторичного сифилиса наблюдаются через 4-10 недель после возникновения язвы. Это – бледная сыпь по всему телу (включая ладони и подошвы), головная боль, общее недомогание и повышение температуры тела (похоже на грипп). Увеличиваются лимфатические узлы по всему телу. Потом симптомы исчезают, возвращаясь время от времени.
Третичный сифилис характеризуется поражением нервной системы, костей и внутренних органов. Он возникает через много лет после заражения при отсутствии должного лечения заболевания.
Таким образом, у человека, больного сифилисом, могут быть длительные периоды, в течение которых какие бы то ни было симптомы отсутствуют. Многое зависит от состояния иммунной системы организма. Иногда при контакте с инфекцией болезнь не развивается, но человек становится носителем инфекции (так называемое бессимптомное носительство).
В этих ситуациях анализ крови RW оказывается единственным способом обнаружить присутствие возбудителя сифилиса в организме. Анализ также дает возможность установить, как долго продолжается носительство сифилиса.
Когда необходим анализ крови RW?
Анализ крови RW является стандартной процедурой для подтверждения отсутствия возбудителя сифилиса в организме. Он необходим всем, чья профессия предполагает контакты с людьми или продуктами питания – врачам, косметологам, парикмахерам, поварам и т.д. Анализ крови RW также входит в число обязательных процедур при ведении беременности. Он проводится при постановке на учет и в третьем триместре (на 30-й неделе).
Анализ RW может назначаться и при появлении симптомов, заставляющих подозревать возможность заражения сифилисом:
- сыпи на коже и слизистых оболочках неясного происхождения;
- увеличении лимфатических узлов (прежде всего, паховых);
- язвах на слизистой и выделениях из половых органов.
Рекомендуется сдавать анализ RW при случайном половом контакте. Однако надо иметь в виду, что анализ будет показателен только через 5-6 недель после полового контакта. До того анализ может быть отрицательным даже при проникновении инфекции.
Как сдавать кровь на RW?
Анализ крови RW следует сдавать натощак. В течение 12 часов перед анализом нельзя курить, употреблять спиртное, принимать лекарства, пить соки, чай или кофе. Можно пить только воду.
Расшифровка результатов анализа крови RW
Результат анализа крови RW может быть:
Реакция Вассермана
Сомнительная и слабоположительная реакция возможны и при отсутствии заражения сифилисом. Так, у 1,5% беременных выявляется ошибочная слабоположительная реакция. Ложноположительный результат RW может наблюдать после прохождения вакцинации, а также при туберкулезе, сахарном диабете, онкологических заболеваниях, пневмонии, вирусном гепатите.
Если есть вероятность ложноположительного результата, анализ следует сдать повторно.
Что делать при положительном результате RW?
При получении положительного результата RW при повторном анализе присутствие возбудителя сифилиса в организме считается подтвержденным. В этом случае необходимо срочно начинать лечение.
Сифилис хорошо поддается лечению, особенно на ранних стадиях. Сохранение возбудителя в организме грозит переходом заболевания в активную стадию и развитием проявлений вторичного и третичного сифилиса. Наличие бледной трепонемы в организме беременной женщины угрожает не только ее здоровью, но и здоровью ребенка: инфицирование плода, как правило, приводит к серьёзным нарушениям развития. Возможен и летальный исход.
Где сдать анализ RW в Москве?
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Общий анализ крови (другое его название – клинический анализ крови) – это базовое исследование, назначаемое врачами самых различных специальностей при обращении пациента. Если у вас есть жалобы на плохое самочувствие, то врач, скорее всего, назначит вам общий анализ крови (сокращенно ОАК). Результаты анализа позволят ему получить общее представление о состоянии вашего здоровья и определиться, в каком направлении нужно двигаться дальше, например, какие исследования еще нужны для постановки диагноза.
Для чего нужен общий анализ крови. Почему этот анализ так важен?
Кровь – это особая ткань, которая является транспортом для различных веществ между другими тканями, органами и системами, обеспечивая при этом единство и постоянство внутренней среды организма. Таким образом, большинство процессов, затрагивающих состояние разных тканей и органов, так или иначе, отражаются на состоянии крови.
Кровь состоит из плазмы (жидкая часть крови) и форменных элементов – лейкоцитов, тромбоцитов, эритроцитов. Каждый вид форменных элементов имеет свои функции: лейкоциты отвечают за иммунную защиту, тромбоциты – за свертывание крови, эритроциты обеспечивают транспорт кислорода и углекислого газа.
У здорового человека состав крови довольно постоянен, а при заболевании он меняется. Поэтому с помощью анализа крови можно установить, что заболевание имеет место. Иногда общий анализ крови позволяет обнаружить болезнь на ранней стадии, когда основные симптомы заболевания еще не проявлены. Именно поэтому ОАК проводится при любом профилактическом обследовании. При наличии симптомов клинический анализ помогает разобраться в природе заболевания, определить интенсивность протекания воспалительного процесса. Клинический анализ используется для диагностики различных воспалительных заболеваний, аллергических состояний, заболеваний крови. Повторный общий анализ крови даст врачу возможность судить об эффективности назначенного лечения, оценить тенденцию к выздоровлению и при необходимости скорректировать курс лечения.
Показатели клинического анализа крови
Общий анализ крови обязательно содержит следующие показатели:
При необходимости врач может назначить расширенный клинический анализ крови. В этом случае он специально укажет, какие показатели надо дополнительно включить в анализ.
Расшифровка показателей общего анализа крови
Гемоглобин
Гемоглобин – это белок, составляющая часть эритроцита. Гемоглобин связывается с молекулами кислорода и углекислого газа, что позволяет доставлять кислород из легких в ткани по всему организму, а углекислый газ – обратно в легкие. В своем составе гемоглобин содержит железо. Именно он придает красный цвет эритроцитам (красным кровяным тельцам), а уже те – крови.
Насыщенность крови гемоглобином – крайне важный показатель. Если он падает, ткани организма получают меньше кислорода, а кислород необходим для жизнедеятельности каждой клетки.
При значениях показателя гемоглобина ниже нормы диагностируется анемия. Также, низкий уровень гемоглобина может говорить о гипергидрации организма (повышенном потреблении жидкости). Гемоглобин выше нормы, соответственно, может наблюдаться при обезвоживании (сгущении крови). Обезвоживание может быть физиологическим (например, вследствие повышенных физических нагрузок), а может – патологическим. Повышенный уровень гемоглобина является типичным признаком эритремии – нарушения кровообразования, при котором продуцируется повышенное количество эритроцитов.
Эритроциты
Эритроциты – это красные кровяные тельца. Их значительно больше, чем всех других форменных элементов вместе взятых. Именно поэтому наша кровь – красного цвета. Эритроциты содержат гемоглобин и этим участвуют в процессе кислородного обмена в организме.
Норма по эритроцитам для мужчин – 4-5*10 12 на литр крови, для женщин – 3,9-4,7*10 12 на литр.
Снижения содержания эритроцитов в крови наблюдается при анемиях, кровотечениях, беременности, гипергидрации. Превышение нормы может свидетельствовать об обезвоживании, эритремии, опухолевых образованиях, а также таких заболеваниях как киста почки или водянка почечных лоханок.
Цветовой показатель
Цветовой показатель рассчитывается по формуле, соотносящей уровень гемоглобина и число эритроцитов. В норме цветовой показатель должен быть близким к единице (0,85-1,05). Отклонение от нормы наблюдается при анемиях, и при разных видах анемий проявляется по-разному: цветовой показатель ниже нормы указывает на железодефицитную анемию (уровень гемоглобина снижен в большей степени, чем количество эритроцитов); цветовой показатель выше нормы характерен для других видов анемий (количество эритроцитов снижается в большей степени, чем уровень гемоглобина).
Ретикулоциты
Ретикулоциты – это молодые, еще не созревшие формы эритроцитов. Процесс образования эритроцитов непрерывен, поэтому ретикулоциты всегда присутствуют в составе крови. Норма: 2-10 ретикулоцитов из 1000 эритроцитов (2-10 промилле (‰) , или 0,2-1%). Если ретикулоцитов больше нормы, это говорит о том, что организм чувствует потребность в увеличении количества эритроцитов (например, по причине их быстрого разрушения или кровопотери). Пониженный уровень ретикулоцитов характерен для анемии, лучевой болезни, онкологии (если метастазы затронули костный мозг), некоторых заболеваний почек.
Тромбоциты
Основная функция тромбоцитов – обеспечивать гемостаз, то есть, проще говоря, тромбоциты отвечают за свертываемость крови. Участвуют они и в иммунном ответе организма на проникновение инфекции. Норма: 180-320*10 9 на литр. Пониженный уровень тромбоцитов может указывать на тяжелый воспалительный процесс или аутоиммунное заболевание. Повышенный уровень характерен для состояний после значительных кровопотерь (например, после перенесенной операции), а также наблюдается при раковых заболеваниях или атрофии (снижении функции) селезенки.
Лейкоциты
Лейкоциты – это белые кровяные тельца, выполняющие защитную функцию, то есть представляющие систему иммунитета. В норме общее количество лейкоцитов должно находиться в интервале 4-9*10 9 на литр.
Повышение количества лейкоцитов говорит об иммунном ответе организма и наблюдается при инфекционных заболеваниях (прежде всего, вызванных бактериями), воспалительных процессах, аллергических реакциях. Высокий уровень лейкоцитов может быть также следствием недавнего кровотечения, стресса, опухолевых процессов и некоторых других патологий.
Пониженный уровень лейкоцитов свидетельствует об угнетенном состоянии иммунной системы. Такие результаты могут наблюдаться при вирусной инфекции (грипп, корь, краснуха), тяжелых токсикозах, сепсисе, заболеваниях кроветворных органах, лучевой болезни, аутоиммунных заболеваниях и т.д.
Значение имеет не только общая оценка количества лейкоцитов. Выделяют пять видов лейкоцитов – нейтрофилы, эозинофилы, базофилы, лимфоциты и моноциты; все они имеют разные функции, и поэтому важно знать, в каком соотношении они представлены в составе крови. Соотношение различных видов лейкоцитов в общем их объеме называют лейкоцитарной формулой.
Нейтрофилы
Нейтрофилы – это клетки неспецифического иммунного ответа. Их задача – связывать проникший возбудитель инфекции (бактерии, грибы, внутриклеточные паразиты и т.д.). При возникновении в организме очага воспаления, нейтрофилы начинают двигаться в его направлении, их число возрастает. Нейтрофилы вырабатываются костным мозгом, где проходят различные стадии созревания : сначала образуется миелоцит, потом он становится метамиелоцитом, затем наступает стадия палочкоядерного нейтрофила. Зрелый нейтрофил – сегментоядерный. В норме миелоциты и метамиелоциты в крови должны отсутствовать; сегментоядерных нейтрофилов должно быть 47-72% от общего числа лейкоцитов; палочкоядерных – 1-6%. В случае напряжения иммунной системы доля палочкоядерных возрастает (организм вынужден направлять на борьбу с инфекцией еще не полностью созревшие нейтрофилы). Подобные результаты анализа получили название палочкоядерный сдвиг.
Увеличение количества нейтрофилов в крови, таким образом, говорит о наличии инфекции (прежде всего, следует подозревать бактериальную инфекцию), идущем воспалительном процессе. Также это может быть результатом стресса, интоксикации, ракового заболевания.
Эозинофилы
Эозинофилы нейтрализуют преимущественно иммунные комплексы, возникающие в результате проникновения аллергена. В норме эозинофилы составляют 1-5% от общего числа лейкоцитов. Возрастание содержания эозинофилов в крови указывает на аллергическую реакцию или паразитарную инфекцию (прежде всего, заражение глистами).
Базофилы
Норма: 0-1% от общего числа лейкоцитов.
Лимфоциты
Лимфоциты – это основные клетки иммунной системы. Они обеспечивают специфический иммунитет, то есть распознают проникший чужеродный агент и уничтожают его. С помощью лимфоцитов организм борется с вирусами. В норме лимфоциты составляют 19-37% от общего числа лейкоцитов. У детей доля лимфоцитов больше. В возрасте от 1 месяца до двух лет лимфоциты – это основной вид лейкоцитов, именно они составляют основную наблюдаемую массу. К 4-5 годам количество лейкоцитов становится сопоставимо с количеством нейтрофилов. По мере взросления ребенка снижение продолжается, но еще в возрасте 15 лет у детей лимфоцитов больше, чем у взрослых.
Повышенное содержание лимфоцитов в крови указывает на проникновение вирусной инфекции; отмечается также при токсоплазмозе, туберкулезе, сифилисе.
Пониженное количество лимфоцитов является признаком угнетенного состояния иммунной системы.
Моноциты
Моноциты находятся в крови в среднем около 30 часов, после чего они покидают кровяное русло и переходят в ткани, где превращаются в макрофаги. Назначение макрофагов – окончательно уничтожать бактерии и погибшие ткани организма, очищая место воспаления для последующей регенерации (восстановления здоровой ткани). Норма для моноцитов – 3-11% от общего количества лейкоцитов.
Повышенное количество моноцитов характерно для вялотекущих и длительных заболеваний, оно наблюдается при туберкулезе, саркоидозе, сифилисе. Является специфическим признаком мононуклеоза.
СОЭ – скорость оседания эритроцитов
Если пробирку с кровью оставить в вертикальном положении, эритроциты – как более тяжелая фракция крови по сравнению с плазмой – начнут оседать на дно. В конечном итоге содержимое пробирки разделится на две части: густая и темная часть внизу (это как раз и будут эритроциты) и светлая часть вверху (плазма крови). Скорость оседания эритроцитов измеряется в мм/час. Норма: 2-10 мм/час у мужчин и 2-15 мм/час у женщин. У детей, беременных и пожилых людей диапазон нормальных значений будет иным (у детей он сильно меняется с возрастом).
Скорость оседания эритроцитов возрастает, если эритроциты начинают сильнее склеиваться между собой (при этом их совместная масса возрастает, а значит, они оседают быстрее). Ускорение склеивания эритроцитов зависит от многих факторов. Наиболее частой причиной является существование в организме воспалительного процесса. При этом, как правило, чем сильнее воспаление, чем больше СОЭ. Кроме того, повышенное значение СОЭ может говорить о:
- заболеваниях печени и желчевыводящих путей;
- процессах, связанных с отмиранием тканей (инфаркт, инсульт, туберкулез, злокачественные опухоли);
- заболеваниях крови;
- эндокринных заболеваниях (тиреотоксикоз, сахарный диабет и др.);
- аутоиммунных заболеваниях;
- и некоторых других.
Как сдавать общий анализ крови. Подготовка к ОАК
Кровь для общего анализа крови могут брать как из пальца, так и из вены.
Желательно сдавать анализ натощак. Если анализ сдается днем, то после последнего приема пищи должно пройти минимум 4-5 часов. Впрочем, это требование не жесткое.
Обязательно следует исключить употребление накануне жирной пищи. Нельзя сдавать анализ пока в крови находится алкоголь, а также после проведения рентгеновского обследования, физиопроцедур, солнечных ванн.
Если Вы принимаете какие-нибудь лекарства, обязательно скажите об этом врачу: некоторые препараты могут повлиять на состав крови.
Женщинам, проходящим плановое обследование, желательно повременить с анализом до окончания месячных. Если общий анализ крови назначен в ходе лечения заболевания, можно сдавать кровь, не взирая на месячные, – врач учтет это при интерпретации результатов.
Где сдать общий анализ крови в Москве
Если Ваше здоровье внушает Вам беспокойство, сделайте анализ крови и запишитесь на прием к врачу общей практики (терапевту) или специалисту.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Анализы на ЗППП – это комплекс лабораторных исследований, позволяющий выявить возбудителей заболеваний, передающихся половым путем. (Вариант названия: инфекции, передающиеся половым путем, или ИППП).
К ЗППП (заболеваниям, передающимся половым путем) относятся:
Когда надо сдавать анализы на ЗППП
Показаниями к сдаче анализов на ЗППП являются проявления симптомов, характерных для данной группы заболеваний. К таким симптомам относятся:
- боли в области половых органов (внизу живота);
- кожные высыпания в области гениталий;
- патологические выделения из половых путей;
- жжение и боль во время мочеиспускания.
Также анализы на ЗППП проводятся:
- при лечении бесплодия, так как ЗППП – одна из наиболее распространенных причин бесплодия;
- при планировании и ведении беременности (позволяет снизить риск невынашивания);
- в рамках скринингового обследования с целью выявления скрытых инфекций;
- после незащищенного полового акта.
Виды анализов на ЗППП
ЗППП вызываются различными возбудителями, для обнаружения которых могут применяться разные методы. Если есть подозрение на конкретное заболевание (инфекцию, передающуюся половым путем), врач может назначить анализ, наиболее показательный для выявления именно данной инфекции. В рамках скринингового (общего) обследования назначается комплекс анализов.
В основном используются следующие виды анализов:
- микроскопическое исследование. Исследуемый материал – мазок. У мужчин мазок берется со слизистой мочеиспускательного канала, у женщин – влагалища и цервикального канала. Материал изучается под микроскопом. Метод позволяет эффективно выявлять грибковую инфекцию, используется также для выявления уреаплазмы, гонококков, хламидий, гарднерелл, трихомонад. Однако, если заболевание протекает в скрытой форме и количество возбудителей в организме незначительно, для выявления инфекции могут потребоваться другие анализы;
- культуральные исследования (микробиологические посевы). Биологическим материалом может выступать мазок, моча, кровь, кал, слюна. Материал помещается в питательную среду на несколько дней. Присутствующие в пробе микроорганизмы начинают размножаться, их количество возрастает, что позволяет обнаружить возбудителя заболевания; . Метод позволяет обнаружить инфекцию присутствующую в организме даже в минимальных количествах. ПЦР-диагностика проводится на конкретный вид инфекции.
- Анализы крови на ВИЧ, сифилис, гепатиты B и C.
Подготовка к сдаче анализов на ЗППП
Если Вы сдаете мазок на флору, в течение 2-х часов перед сдачей анализа не рекомендуется ходить в туалет, так как поток мочи может смыть микроорганизмы.
В течение 2-3 дней до сдачи анализа на ЗППП необходимо воздерживаться от половой жизни. Следует исключить прием антибиотиков и антимикробных средств, в том числе местного применения. Женщинам не стоит использовать препараты для интравагинального (внутривлагалищного) применения, спермициды, производить спринцевание.
Мазок на флору обычно сдается сразу после окончания менструации (на 4-5 день менструального цикла).
Анализ крови должен делаться натощак.
Анализы на ЗППП в случае незащищенного полового акта
В случае незащищенного полового акта анализы на ЗППП следует сдавать в следующие сроки:
- мазок для микроскопического исследования и ПЦР-диагностики берется на 7-10 день;
- анализ крови на сифилис, ВИЧ, гепатиты B и C – через 1,5-2 месяца.
Это связано с различной продолжительностью инкубационного периода ЗППП.
Где сдать анализы на ЗППП в Москве
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
В план обследования будущей мамы обязательно включают диагностику ВИЧ-инфекции, сифилиса, вирусных гепатитов В и С. Важность этих анализов обусловлена тем, что данные инфекции могут оказать большое негативное влияние на развитие плода, а также передаваться от беременной женщины другим пациенткам и медицинскому персоналу.
Ранняя диагностика сифилиса, ВИЧ-инфекций, вирусных гепатитов B и C позволяет оградить еще не рожденного ребенка от заражения либо заблаговременно подготовиться к проблемам, если внутриутробное инфицирование все-таки произошло. Все эти вирусные заболевания в равной степени опасны развитием патологий у плода, но различны по степени заразности (способности передаваться от матери к малышу), симптоматике и способам диагностики.
Сифилис при беременности
Это заболевание передается половым путем и вызывается бледной трепонемой. На ранних стадиях сифилис проявляется безболезненным изъязвлением в области половых органов, чаще всего на шейке матки, поэтому внешне женщина может никак его не замечать. При отсутствии лечения, симптомы могут стихать, а через некоторое время появляется мелкая сыпь на ладонях и стопах. До появления сыпи от момента заражения может пройти от 6 недель до 6 месяцев. Эта стадия называется вторичным сифилисом. При отсутствии лечения высыпания самостоятельно проходят, но в течение 2 лет могут периодически появляться снова. На более поздней стадии заболевания – третичный сифилис – поражается сердечно-сосудистая и нервная системы. Риск внутриутробной инфекции очень высок при первичном и вторичном сифилисе. При внутриутробном инфицировании плода часто происходит его гибель или рождается ребенок с поражением нервной системы, костей, рта, глаз.
ВИЧ - инфекция (СПИД)
Вирус иммунодефицита человека вызывает поражение клеток иммунной системы. ВИЧ передается половым путем, через кровь при использовании медицинских инструментов, от матери к ребенку во время беременности, родов или кормления грудью.
Симптомы и проявления его могут быть различными, поскольку иммунодефицит может впервые проявляться поражением любых органов и систем. Обычно через несколько недель после заражения может возникать резкое повышение температуры тела, появление сыпи на теле, боли в горле, в глазах. В течение последующих нескольких лет происходит постепенное ослабление иммунитета, на фоне которого развиваются различные инфекции. При отсутствии терапии примерно через 10 лет развивается СПИД, для которого характерно развитие серьезных инфекций, угрожающих жизни человека или появление злокачественных новообразования. Без проведения мер профилактики, заражение плода во время беременности происходит в 25-40% случаев. Большинство случаев инфицирования происходит при прохождении плода через естественные родовые пути. Кроме того, велик риск инфицирования при грудном вскармливании. При ВИЧ-инфицировании для снижения риска передачи плоду, во второй половине беременности проводится лечение противовирусным препаратом.
Гепатит В
Вирусный гепатит В - это серьезное инфекционное заболевание, которое может приводить в итоге в развитию тяжелого заболевания печени – цирроза печени. Оно передается половым путем, через кровь, инструментарий, а также во время беременности от матери к плоду. Чаще всего инфицирование вирусом гепатита В протекает бессимптомно, и лишь у пятой части заболевших проявляется желтухой. Лечение гепатита В проводится противовирусными препаратами врачом-гепатологом.
Гепатит С
Это наиболее тяжелая форма вирусного гепатита, хроническая форма которой нередко переходит в цирроз и рак печени. Острый гепатит С часто также протекает бессимптомно. Вирус гепатита С чаще всего передается через кровь, риск передачи половым путем крайне мал. Также очень редко вирус передается от матери к плоду, хотя риск передачи увеличивается, если одновременно имеется инфицирование ВИЧ. Риск заражения увеличивается также при наличии острого процесса и активного размножения вируса. При этом возможно преждевременное прерывание беременности и задержка внутриутробного развития плода.
Обследование на ВИЧ, гепатиты и сифилис проводится несколько раз за беременность. Кровь на сифилис обязательно сдается при постановке на учет, затем в 30 недель и за 2-3 недели до родов, то есть примерно в 37 недель. Кровь на ВИЧ и гепатиты В и С исследуют дважды – при постановке на учет в женскую консультацию и в 30 недель. Такая кратность сдачи анализов позволяет максимально полноценно выявлять случаи инфицирования беременных женщин. После заражения этими инфекциями, выявление в крови специфических белков, указывающих на заболевание, происходит не сразу. В течение нескольких недель или месяцев анализ крови заболевшего человека может быть отрицательный. Это так называемый серонегативный период заболевания. У разных инфекций этот период бывает различным по длительности, от 21 дня при сифилисе до полугода при ВИЧ-инфекции.
Диагностика инфекций при беременности
Обследованию на ВИЧ, гепатиты В и С, сифилис подвергаются абсолютно все беременные женщины, встающие на учет по беременности в женскую консультацию. Для общего скринингового обследования, то есть обследования, которому подвергаются все женщины использую самые простые, недорогие и быстрые по исполнению тесты.
Диагностика сифилиса
Определение сифилиса проводят с помощью так называемых нетрепонемных тестов. Они основаны на обнаружении в крови пациентов белков-антител, которые организм выработал не против самих возбудителей заболевания, а против разрушенных под влиянием сифилиса тканей, и жиров, входящих в состав стенки возбудителя сифилиса - бледной трепонемы. Эти тесты всегда бывают положительными при наличии сифилиса. Однако нетрепонемные тесты могут быть положительными и при некоторых неинфекционных заболеваниях, для которых свойственна выработка антител к собственным клеткам организма – это так называемые аутоиммунные заболевания, например системная красная волчанка, другие заболевания соединительной ткани, антифосфолипидный синдром (заболевание, при котором организм вырабатывает антитела против оболочек клеток организма).
К нетрепонемным тестам для диагностики сифилиса относится широко распространенная ранее реакция Вассермана, а также более современные методы - тест быстрых плазменных реагинов (Rapid Plasma Reagins, RPR) и микроскопический тест VDRL (Venereal Disease Research laboratory). Излеченность сифилиса также обычно диагностируют с помощью количественных нетрепонемных тестов.
Недостатки нетрепонемных тестов
- ложноотрицательные результаты при высоком содержании антител в крови. Это явление может наблюдаться на ранних стадиях сифилиса и у пациентов с сопутствующей ВИЧ-инфекцией,
- недостаточная чувствительность для диагностики поздней стадии сифилиса,
- ложноположительные результаты при наличии других острых или хронических заболеваний.
Если у пациентки приходит положительный результат нетрепонемного теста, врач обязательно направит ее для уточнения диагноза к врачу венерологу, который назначит дополнительные анализы, а именно трепонемные тесты на сифилис. Трепонемные тесты проводится для определения антител к возбудителю сифилиса – бледной трепонеме, поэтому они являются высокочувствительными и специфичными, то есть они могут быть положительными только при сифилисе. Эти тесты используются только для диагностики сифилиса, для контроля излеченности они не подходят, поскольку могут оставаться положительными на протяжении всей жизни.
Наиболее часто используются следующие трепонемные тесты:
- Реакция иммунофлюоресценции (РИФ -FTA) в различный модификациях,
- Реакция пассивной агглютинации (РПГА - TPHA),
- Иммуноферментный анализ (ИФА -EIA) в том числе рекомбинатный ИФА,
- Реакция иммобилизации бледных трепонем (РИБТ),
- Иммуноблотинг
Диагностика ВИЧ – инфекции
Для скринингового обследования всех беременных женщин для выявления ВИЧ-инфекции используют метод определения специфических белков, вырабатываемых в организме к вирусу ВИЧ с помощью иммуноферментного анализа (ИФА).
Недостатки ИФА
Для подтверждения наличия ВИЧ-инфекции применяются два метода – метод иммуноблотинга и метод полимеразной цепной реакции (ПЦР). Метод ПЦР используют чаще, поскольку он позволяет является менее дорогостоящим. Этот же метод применяется при сомнительных результатах ИФА, поскольку более чувствителен, ПЦР выявляет вирус в крови примерно на 11 дней раньше, чем становится положительным ИФА.
Диагностика гепатитов В и С
Скрининговым исследованием на гепатит В является определение поверхностного антигена HBsAg методом иммуноферментного анализа (ИФА). При заражении вирусом гепатита В HBsAg появляется в крови первым, за несколько недель до начала симптомов и повышения активности печеночных ферментов, антитела к вирусу гепатита (анти-HBs) появляются в крови примерно в через 6 недель от начала заболевания и сохраняются обычно до конца жизни. Анализ крови на HBsAg является достаточно чувствительным методом исследования, ложноположительные результаты бывают редко. Пациентки, анализ крови которых на HBsAg оказался положительным подвергают более детальному обследованию, в частности проводят качественное и количественное определение ДНК вируса гепатита В методом ПЦР.
Скрининговым анализом на гепатит С является определение антитела к вирусу гепатита С – анти-HCV и помощью иммуноферментного анализа (ИФА). Эти антитела обнаруживаются примерно через 50-140 дней после заражения. Для подтверждения стандартного теста используют вспомогательный тест рекомбинантного иммуноблотинга (РИБА) или обнаружение РНК вируса с помощью полимеразной цепной реакции, ПЦР. Если оба анализа положительны, это подтверждает диагноз гепатита С, в этом случае врачи-инфекционисты назначают дополнительно количественную ПЦР для определения вирусной нагрузки, то есть количества вирусов в крови, что позволяет судить об активности или скорости размножения вирусов. Чем выше вирусная нагрузка, тем активнее размножение вирусов. В случае активного гепатита С может понадобиться также анализ на генотип HCV, что требуется для выбора эффективной схемы лечения гепатита.
Ведение беременности и родов при положительных анализах
Сифилис
При получении положительных результатов анализов на сифилис, обязательно решается вопрос о давности перенесенного сифилиса, либо его наличия в данный момент. Если сифилис был пролечен достаточно давно, но анализы по-прежнему остаются положительными, проводится профилактическое лечение антибиотиками в сроке 20-24 недели беременности, а ребенок после рождения обязательно проверяется на наличие врожденного сифилиса. В таких ситуациях, при разрешении врача-венеролога роды могут вестись в обычных роддомах.
В случае подтвержденного заболевания сифилисом во время беременности женщина в обязательном порядке госпитализируется в специализированный кожно-венерологический стационар для проведения антибактериального лечения. Для лечения чаще используют антибиотики пенициллиновой группы – Пенициллин, бициллин, экстенциллин или эритромицин и цефтриаксон (при непереносимости пенициллина). Длительность лечения зависит от стадии заболевания - при первичном сифилисе лечение продолжается несколько недель, при третичном – несколько лет. Всем беременным, которые проходили курс лечения во время беременности, дополнительно проводится профилактический курс антибиотиками еще в 20-24 недели. После рождения всем детям, родившимся от больных матерей, не прошедшим полные курсы лечения и профилактики, также проводят профилактический курс лечения антибиотиками.
В настоящее время не существует четких рекомендаций, в каких случаях необходимо прерывать беременность при сифилисе. Современные методы лечения сифилиса позволяют предотвратить врожденный сифилис при выявлении заболевания у матери в первую половину беременности. Если же сифилис выявлен позже 12 недель беременности, то лечение беременной является уже и лечением плода. Роды пациенток с сифилисом ведутся обязательно в специализированных родильных домах.
ВИЧ –инфекция
При выявлении ВИЧ-инфекции во время беременности женщина обязательно направляется к инфекционисту-вирусологу для решения вопроса о возможности пролонгирования беременности, поскольку беременность из-за естественного снижения иммунитета может ускорить и ухудшить течение ВИЧ-инфекции. Ведение беременности осуществляется совместно акушером-гинекологом и инфекционистом-вирусологом. Во время беременности лечение ВИЧ-инфекции проводится Зидовудином под контролем иммунологического статуса беременной женщины. Этот препарат проникает через плаценту и снижает вероятность заражения плода в 3 раза. Роды ВИЧ-инфицированных женщин ведутся в специализированных роддомах. Если во время беременности противовирусная терапия проводилась, роды ведутся через естественные родовые пути, при отсутствии терапии во время беременности показано кесарево сечение для снижения риска инфицирования малыша. Грудное вскармливание ВИЧ-инфицированным женщинам противопоказано, поскольку очень часто инфицирование ребенка ВИЧ происходит именно через грудное молоко.
Гепатиты В и С
Все пациентки, у которых выявлены положительные тесты на гепатиты В или С обязательно наблюдаются во время беременности у инфекциониста. При остром гепатите беременность может значительно ухудшить течение заболевания, а также вирус часто проходит через плаценту к плоду, вызывая врожденные пороки развития. Поэтому при заболевании женщины гепатитами в первом триместре беременности решается вопрос о прерывании беременности. При хронических формах гепатитов В и С специфического лечения обычно не проводится, осуществляется контроль печеночных проб в каждом триместре беременности. При развитии клинической симптоматики они должны быть госпитализированы в специальные отделения инфекционных больниц для стационарного наблюдения. В особо тяжелых случаях может потребоваться прерывание беременности по медицинским показаниям. Роды пациенток с гепатитами могут проводиться в специализированном роддоме или в обсервационном отделении обычного роддома, и ведутся при отсутствии других показаний, через естественные родовые пути. Грудное вскармливание при гепатите В противопоказано, пациенткам с неактивным гепатитом С грудное вскармливание разрешается. Ребенку, мама которого больна гепатитом В сразу после родов проводят профилактику гепатита – вводят специфический иммуноглобулин и проводят вакцинацию от гепатита В. В случае вакцинации детей сразу после родов, может быть разрешено грудное вскармливание.
Читайте также:

