Кровотечения из носа при инфекционных заболеваниях
Обновлено: 06.05.2024
Первая помощь и остановка носового кровотечения
1. Первая помощь при сильном носовом кровотечении:
• Следует сохранять спокойствие.
• Пациента необходимо усадить, наклонить несколько вперед и попросить открыть рот, чтобы он не заглатывал кровь, а сплевывал ее.
• К затылку и задней поверхности шеи и к переносице прикладывают холод.
• Крылья носа прижимают к перегородке в течение нескольких минут.
Методы остановки носового кровотечения:
I. Симптоматическое лечение:
- Психологическая поддержка (при необходимости вводят седативные препараты) - Пациента усаживают
- Прикладывают пузырь со льдом к области затылка
- При высоком артериальном давлении вводят анти гипертензивные средства - Внутривенно вводят солевые и коллоидные растворы
- Если гематокрит ниже 50%, переливают кровь
- Исследуют коагулограмму и, если пациент принимает антикоагулянты, определяют их концентрацию в плазме крови
II. Местное лечение носового кровотечения:
а) Воздействие на источник кровотечения:
- Местное применение гемостатических препаратов, например тромбина, а также тампонов, пропитанных желатином, оксицеллюлозой или фибрином
- Инъекция в кровоточащую зону сосудосуживающего препарата
- При точечном источнике кровотечения - прижигание теркаутером, электрокоагулятором или лазером
- В настоящее время операцией выбора является эндоскопическое лигирование или коагуляция клиновидно-нёбной и передней и задней решетчатых артерий
- Передняя тампонада марлевым тампоном или раздуваемым баллоном
- Задняя тампонада марлевым тампоном или раздуваемым баллоном
- Селективная эмболизация кровоточащей артерии при выполнении традиционной или цифровой субтракционной ангиографии; в качестве альтернативы выполняют лигирование артерии
б) В зависимости от источника кровотечения и в тех случаях, когда кровотечение не удается остановить другими методами, прибегают к перевязке одной из следующих артерий:
- внутренней верхнечелюстной артерии - передней и задней решетчатых артерий
- наружной сонной артерии
III. Заместительная терапия при кровотечении:
- Переливают свежую кровь, при системной тромбопатии вводят витамин С и гемостатические препараты
- Переливают плазму свежей крови, вводят прокоагулянты в виде фракции Кона, при коагулопатии, если необходимо, вводят витамин К или АКТГ, при васкулопатии - глюкокортикоиды, кальций, витамин С и эстрогены
- При болезни Рандю-Ослера-Вебера прибегают к фотокоагуляции аргоновым лазером или неодимовым лазером на алюмоиттриевом гранате - Дермопластика перегородки носа по Сондеру
- Другим эффективным средством, применяемым при повторных кровотечениях является операция закрытия носовых ходов по Янгу
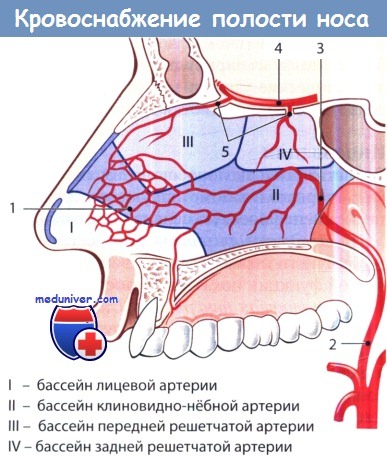
Кровоснабжение полости носа:
1 - киссельбахово сплетение; 2 - внутренняя верхнечелюстная артерия; 3 - клиновидно-нёбная артерия;
4 - глазная артерия; 5 - передняя и задняя решетчатые артерии.
I—IV: артериальные бассейны полости носа.
2. Местные хирургические вмешательства при носовом кровотечении:
а) Коагуляция и химическое прижигание киссельбахова сплетения. Для остановки кровотечения из киссельбахова сплетения можно воспользоваться одним из следующих методов. В повседневной практике врачи часто предпочитают коагулировать кровоточащий сосуд биполярной электрокоагуляцией после предварительной поверхностной анестезии слизистой оболочки.
Широкое распространение получил также традиционный метод химического прижигания нитратом серебра или хромовой кислотой; этот метод и в наши дни является приемлемой альтернативой электрокоагуляции.
Еще один метод остановки рецидивирующего кровотечения заключается в прижигании лазером. Однако этот метод не применим при остром носовом кровотечении. Механизм действия лазеров зависит от длины волны излучаемого ими света.
Так, излучение аргонового лазера и неодимового лазера на алюмоиттриевом гранате (Nd:YAG) избирательно поглощается гемоглобином, вызывая фототермолитический эффект (так называемый оптический кисетный шов), который позволяет применять эти лазеры при рецидивирующем кровотечении из кожи или слизистых оболочек, например при болезни Рандю Ослера Вебера.
Другие лазеры, в частности углекислотный и диодный, вызывают коагуляцию.
б) Передняя тампонада носа при кровотечении. Техника: прежде всего выполняют местную анестезию слизистой оболочки носа. Полоску марли шириной 2-4 см, пропитанную мазью, вводят в полость носа, укладывая слоями в направлении сверху вниз или сзади вперед. Тампонада должна быть достаточно тугой, чтобы сдавить источник кровотечения. В качестве альтернативы можно выполнить пневматическую тампонаду раздуваемым баллоном.
Если передняя тампонада носа при профузном носовом кровотечении окажется неэффективной, например при травме носа или разрыве сосуда при артериальной гипертензии, а также при скрытом источнике кровотечения или его расположении в задней части полости носа, для осуществления гемостаза можно использовать один из следующих способов.
Для остановки носового кровотечения прибегают к тампонаде полости носа с помощью марлевого тампона, пропитанного пантеноловой мазью или смоченного раствором тетракаина с эпинефрином или тромбином. В Великобритании широко используют тампоны, пропитанные висмутом-йодоформом-парафином. В качестве альтернативного средства можно воспользоваться тампонами, представляющими собой напальчник, наполненный поливиниловым спиртом, спрессованным до состояния полимерной пены (Мероцель).
Применяют также гигроскопические тампоны, содержащие оксицеллюлозу (Оксицель), целлюлозу или синтетические материалы, например гидроколлоид (Рапид Рино), которые при смачивании расширяются. К другим средствам относятся желатиновая губка, тампоны с гиалуроновой кислотой или кровоостанавливающими веществами, например тромбином.
Применяют также фибриновый клей. В раздуваемых баллонах, разработанных Мейзингом для тампонады полости носа и носоглотки, давление легко дозируется. К приспособлениям, действующим аналогичным образом, относятся катетеры для остановки носового кровотечения (например, катетер Эпи-Макс), хоанальные баллонные катетеры, баллонные катетеры для носовых кровотечений и катетер Фолея.
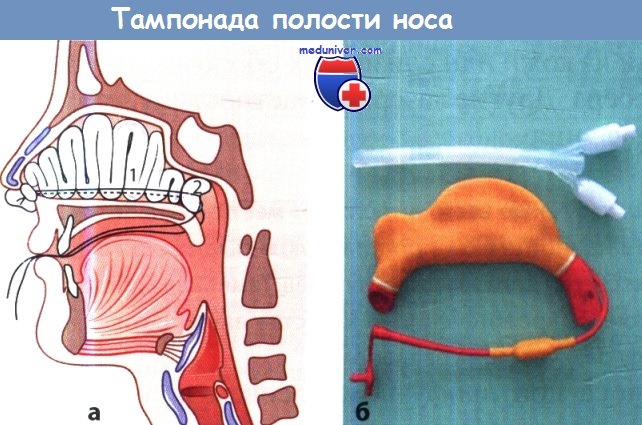
а Тампонада полости носа: 1 - передняя тампонада носа закладыванием тампона в виде вертикальных колен;
2 - полость носа после завершения введения тампона (тампонада по Беллоку).
б Два надувных баллона для тампонады полости носа и носоглотки.
в) Задняя тампонада носа при кровотечении. Задняя тампонада носа - очень болезненная процедура, поэтому ее выполняют под общим обезболиванием с интубацией трахеи или по крайней мере под тщательной местной анестезией.
Принцип. Марлевым тампоном с привязанной к нему нитью перекрывают хоану, фиксируя его в ней и предотвращая тем самым вытекание крови из полости носа в носоглотку. После этого выполняют переднюю тампонаду. Первоначально описанная Беллоком методика задней тампонады была обременительной для пациента, требовала от хирурга определенных навыков, а также выполнения эффективной анестезии. Легче и эффективнее изолировать заднюю часть полости носа от носоглотки, если воспользоваться катетером с раздуваемой манжетой на конце.
Методика. Под общим обезболиванием или, если необходимо, под местной анестезией катетер с надувной манжетой проводят в носоглотку через половину носа, в которой возникло кровотечение. Манжету раздувают водой, пока она не перекроет вход в носоглотку и не предотвратит затекание в нее крови из полости носа, после чего тампонируют переднюю часть полости носа и фиксируют выступающий из нее катетер.
Подобные катетеры с надувной манжетой на конце всегда должны быть в больницах и у всех практикующих оториноларингологов.
При выраженном искривлении перегородки носа или наличии костного шипа может понадобиться хирургическая коррекция.
Осложнения. Несмотря на эффективность тампонады с помощью катетера с раздуваемой манжетой, последняя при чрезмерном давлении на слизистую оболочку может вызвать ее некроз, изъязвление, развитие инфекции и в конечном итоге образование рубца и спаек.
Катетер, оставляемый в полости носа, или нити, привязанные к тампону, перекрывающему вход в носоглотку, не должны сильно давить на крылья носа и колумеллу, так как это может привести к быстрому развитию некроза, по заживлении которого в области верхушки носа и в передней части полости носа образуются рубцы. Постназальный тампон не должен находиться в носоглотке больше, чем требуется, и никогда более 5-7 дней. До удаления тампона профилактически назначают антибиотики, учитывая повышенный риск развития синусита или среднего отита из-за затрудненного оттока, так как тампон при правильном его расположении перекрывает глоточное отверстие слуховой трубы.
P.S. Все носовые тампоны надо надежно фиксировать во избежание аспирации. Особая осторожность необходима при использовании мазей из-за возможности образования обезображивающих липогранулем (даже спустя несколько лет после тампонады), которые требуют хирургического удаления.

Точки, в которых можно перевязать крупные артерии для остановки профузного носового кровотечения:
а Общий вид. 1 - внутренняя верхнечелюстная артерия; 2 - перевязка наружной сонной артерии; 3 - наружная сонная артерия; 4 - внутренняя сонная артерия; 5 - общая сонная артерия.
б Перевязка или эмболизация решетчатых артерий.
в Перевязка или эмболизация внутренней верхнечелюстной или клиновидно-нёбной артерии в крылонёбной ямке, г Эмболизация с помощью спирали.
г) Эндоскопическое выявление источника кровотечения и осуществление гемостаза. Эндоскопическое вмешательство проводят под местной или общей анестезией с выполнением при необходимости коррекции перегородки носа и резекцией ячеек решетчатого лабиринта.
Под эндоскопическим контролем можно прижечь решетчатую и клиновидно-нёбную артерии с помощью биполярного электрокоагулятора.
- Эмболизация артерии. При рецидивирующих носовых кровотечениях, которые не поддаются консервативному лечению, выполняют интервенционную эмболизацию под рентгенологическим контролем. Наиболее современным является метод селективной эмболизации кровоточащей артерии при выполнении цифровой субтракционной ангиографии. Селективную эмболизацию можно выполнить и без сложного оборудования во время традиционной ангиографии. Эмболизируют, например, верхнечелюстную и лицевую артерии.
- Лигирование кровоточащего сосуда. К лигированию кровоточащего сосуда прибегают в случае опасного для жизни кровотечения, если остановить его упомянутыми выше методами и средствами не удается. В зависимости от источника кровотечения лигируют внутреннюю верхнечелюстную артерию в крылонёбной ямке, переднюю и заднюю решетчатые артерии или наружную сонную артерию у переднего края грудино-ключично-сосцевидной мышцы выше уровня отхождения язычной артерии.
Однако следует отметить, что указанные способы остановки носового кровотечения были разработаны в то время, когда эндоскопия как метод выявления источника кровотечения и его остановки еще не была разработана.
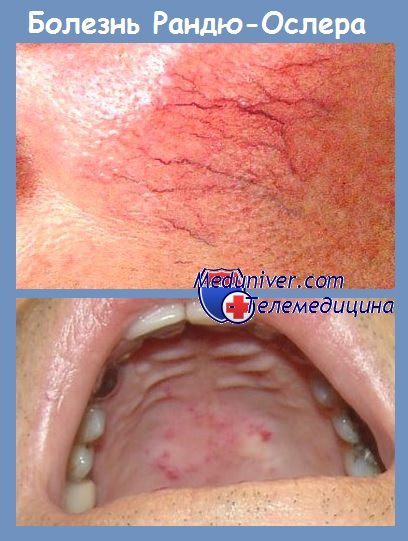
д) Кровотечение при наследственной телеангиэктазии (болезни Рандю-Ослера-Вебера). Гомозиготные носители гена данного заболевания страдают повторными кровотечениями даже в детском возрасте, отчасти в результате гемогрансфузий. Больным с данной патологией следует избегать травмирования слизистой оболочки, смазывать ее мазями или растительным маслом, смачивать изотоническими растворами или вводить в полость носа тампоны, пропитанные раствором антибиотиков.
Вначале наблюдается выраженная тканевая реакция и возобновление незначительного кровотечения, но по мере формирования рубца и облитерации сосудов риск кровотечения и его интенсивность уменьшаются.
При дермопластике по Сондерсу слизистую оболочку передней части перегородки носа удаляют и на ее место трансплантируют расщепленный кожный лоскут, выкроенный из отдаленных участков тела.
Полное закрытие полости носа с помощью лоскутов, мобилизованных в области внутренних клапанов носа (операция Янга), с успехом выполняют у больных с тяжелыми частыми кровотечениями, которым описанные выше методы остановки кровотечения не помогали.
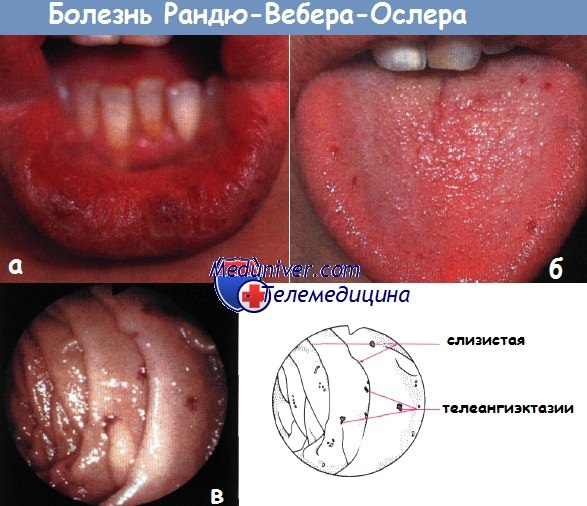
а - телеангиэктазии губ
б - телеангиэктазии языка
в - эндоскопическая картина телеангиэктазии у пациента с болезнью Рандю-Вебера-Ослера.
Дистальная часть двенадцатиперстной кишки. Видны множественные поражения более отдаленных частей тонкой кишки
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Все причины носового кровотечения и обследование при них
Носовое кровотечение - одно из наиболее частых неотложных состояний в оториноларингологии, лечение которых может потребовать привлечения врачей других специальностей.
Хотя обычно носовые кровотечения безобидны и связаны с банальными причинами, иногда они возникают как осложнение серьезных, порой неизлечимых заболеваний, трудно поддаются остановке и могут стать причиной смерти. Поэтому к диагностике и лечению носовых кровотечений следует относиться серьезно. Наиболее частые источники носового кровотечения приведены списком ниже. В зависимости от этиологии различают носовые кровотечения, связанные с местными причинами и обусловленные системным заболеванием. Наиболее важные в клиническом отношении заболевания, которые могут вызвать носовое кровотечение, приведены списком ниже. Двумя наиболее частыми источниками носового кровотечения являются:
1. Киссельбахово сплетение (примерно в 90% случаев), локализующееся в передней части перегородки носа. Слизистая оболочка в этом месте особенно ранима, плотно сращена с подлежащим хрящом и поэтому легко поддается механическим повреждениям и недостаточно устойчива к функциональным нагрузкам.
2. Другим источником носовых кровотечений являются капиллярные гемангиомы, которые иногда локализуются в передней трети перегородки носа. Полагают, что эти доброкачественные ангиоматозные новообразования темно-красного цвета с четко очерченными границами образуются в результате механического раздражения.
Причины носового кровотечения:
I. Локальные причины носового кровотечения:
а) Идиопатическое носовое кровотечение. Обычно это легкое или повторные носовые кровотечения у детей и подростков.
б) Сосудистые. Микротравмы киссельбахова сплетения.
в) Передний сухой ринит. Связан с химическим или термическим повреждением слизистой оболочки носа или перфорацией его перегородки. Кровотечение часто незначительное или в виде примеси крови в выделениях из носа. Ощущение сухости в носу, образование корок.
г) Влияние факторов внешней среды. Пребывание в условиях высокогорья, пониженного атмосферного давления; сухой кондиционированный воздух.
д) Травма. Переломы костей носа и его перегородки, переломы лицевого черепа или основания передней черепной ямки. Обычно возникает профузное кровотечение, непосредственно связанное с травмой. Повреждение внутренней сонной артерии представляет прямую угрозу для жизни или может привести к образованию аневризмы, которая проявляется эпизодами кровотечения.
е) Инородное тело носа или ринолит. Проявляются незначительным кровотечением из одной половины носа, зловонным запахом и длительными гнойными выделениями.
ж) Кровоточащий полип перегородки носа. По гистологическому строению представляет собой телеангиэктатическую гранулему или гемангиому с выраженной склонностью к кровотечениям даже при незначительной травме.
з) Опухоли. Злокачественные опухоли носа и особенно околоносовых пазух часто проявляются кровянистыми выделениями из носа Опухоли носоглотки, особенно ангиофиброма, могут вызвать профузное, опасное для жизни кровотечение.
II. Причины вторичного носового кровотечения:
а) Инфекция. Острые заразные заболевания, такие как грипп, корь, брюшной тиф, а также катаральное воспаление. Носовые кровотечения обычно непродолжительные и незначительные и возникают обычно у детей и подростков.
б) Заболевания сердечно-сосудистой системы. Например, атеросклероз и артериальная гипертензия. Кровотечение артериальное, часто пульсирующее и обильное, склонно рецидивировать, наблюдается у людей среднего и пожилого возраста.
в) Болезни крови и нарушение свертывания крови. Тромбопатия, например тромбоцитопеническая пурпура или идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа), серповидно-клеточная анемия, лейкоз, тромбастения (болезнь Гланцманна) и конституциональная тромбопатия Виллебранда, миелопролиферативные заболевания (например, эссенциальная тромбоцитемия).
г) Коагулопатия. Например, гемофилия, болезнь Вальденстрема, недостаточность протромбина или передозировка антикоагулянтов, недостаточность фибриногена и авитаминоз К и С.
д) Васкулопатия. Например, цинга, цинга грудных детей (болезнь Меллера-Барлоу), геморрагический васкулит Шенлейна-Геноха. Кровотечение при этих заболеваниях обычно поверхностное, темной кровью.
е) Уремия и печеночная недостаточность.
ж) Эндокринные заболевания. Например, викарные менструации, связанные с эндометриозом, носовые кровотечения в период беременности; феохромоцитома, вызывающая периодические гипертонические кризы, связанные с выбросом большого количества катехоламинов.
з) Наследственная геморрагическая телеангиэктазия с типичными изменениями слизистой оболочки (болезнь Рандю-Ослера-Вебера). Кровотечения рецидивирующие, незначительные или умеренные, часто мультифокальные, в основном из передней и задней части перегородки носа; не поддаются консервативному лечению.

Кровоснабжение полости носа:
1 - киссельбахово сплетение; 2 - внутренняя верхнечелюстная артерия; 3 - клиновидно-нёбная артерия;
4 - глазная артерия; 5 - передняя и задняя решетчатые артерии.
I—IV: артериальные бассейны полости носа.
Диагностика носового кровотечения. Ниже приведены этапы диагностики при носовых кровотечениях. У некоторых больных установить источник кровотечения бывает чрезвычайно трудно или даже невозможно. Кровотечение из задней части полости носа и из среднего и верхнего носовых ходов всегда связано с серьезной патологией и требует безотлагательного обследования больного с привлечением при необходимости врачей других специальностей и назначения соответствующего лечения. Источником такого кровотечения может быть передняя или задняя решетчатые артерии или клиновидно-нёбная артерия.
Этапы диагностики носового кровотечения:
1. Сбор анамнеза.
2. Установление источника и причины кровотечения:
- Кровотечение из передней части полости носа: ковыряние в носу, идиопатическое кровотечение, передний ринит, инфекционные заболевания.
- Кровотечения из средней и задней частей полости носа: артериальная гипертензия, артериосклероз, переломы костей носа, опухоли.
- Поверхностное кровотечение: геморрагический диатез, нарушения свертывания крови, болезнь Рандю-Ослера-Вебера.
3. Измерение артериального давления и исследование системы кровообращения.
4. Исследование свертывания крови.
При необходимости:
5. КТ носа и околоносовых пазух (например, при подозрении на опухоль).
6. Обследование терапевтом для исключения системных заболеваний.
Дифференциальный диагноз включает кровотечение из носа, которое возникает из источника, расположенного вне полости носа, например опухоли носоглотки или гортани или нижних дыхательных путей (кровохарканье), кровотечение из варикозно-расширенных вен пищевода, а также из поврежденных сосудов в области основания черепа (например, внутренней сонной артерии) с истечением крови через клиновидную пазуху или слуховую трубу.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Носовое кровотечение. Кровохарканье, легочное кровотечение.
Причины носовых кровотечений весьма разнообразны и приведены в таблице.
Диагноз носового кровотечения обычно не труден. Важно выяснить причину, вызвавшую кровотечение, так как в ряде случаев лишь эффективное лечение основного заболевания может остановить и предупредить носовые кровотечения.
Кровохарканье, легочное кровотечение
Наиболее частые причины кровохарканья и легочных кровотечений приведены в таблице.
Во врачебной практике под кровохарканьем обычно понимают выделение с кашлем крови - прожилки крови в мокроте или плевки с кровью. Выделение с кашлем большого количества крови обозначают как легочное кровотечение. Однако разделение на кровохарканье и легочное кровотечение весьма относительно.
Наиболее частые причины кровохарканья, легочного кровотечения
| Механические повреждения | Травмы грудной клетки, плевры, легких. Баротравмы легких |
| Заболевания легких | Пневмония, туберкулез, бронхоэктазы, абсцесс, рак, гангрена, инфаркт легких |
| Заболевания сердечнососудистой системы (с нарушением кровообращения) | Пороки сердца (особенно часто митральный стеноз), гипертоническая болезнь, ишемическая болезнь сердца, миокардиты |
| Заболевания системы крови | Лейкозы, геморрагические диатезы |
| Лекарственные | Передозировка антикоагулянтов |
| Прочие заболевания | Синдром Вегенера, Гудпасчера и др. |
При кровохарканье и легочном кровотечении кровь алая и пенистая и появляется обычно после кашля (нередко после приступов кашля). Величина кровотечения в значительной мере зависит от калибра поврежденного сосуда или степени застоя в малом круге кровообращения.
Кровохарканье и легочное кровотечение часто являются осложнением какого-либо заболевания, особенно часто - органов дыхания. Поэтому кровохарканье и легочное кровотечение нередко появляются на фоне клиники этого заболевания, дополняя ее. Например, бронхоэктатическая болезнь со своей типичной клиникой и кровохарканье; абсцесс легкого и легочное кровотечение; митральный стеноз и кровохарканье и т.д. Нередко кровохарканье является первым клиническим признаком возникшего или развивающегося заболевания (например, кровохарканье при туберкулезе легких, опухоли легких и т.д.).
Диагностика легочных кровотечений обычно не трудна. Большое значение в распознавании принадлежит анамнезу. Следует подробно расспросить больного (или его родственников) о всех деталях кровотечения: когда произошло кровохарканье, выделилась ли кровь с кашлем или без него, каков был вид крови (алый, темный), впервые произошло кровотечение или подобные кровотечения были и раньше, как много терялось крови во время последнего кровохарканья и во время прошлых кровотечений и т.п. Большое значение имеет выяснение в анамнезе перенесенных заболеваний органов дыхания, кровообращения и т.д., которые могут сопровождаться кровотечением. Кровь, выделяющаяся из легких, алая, пенистая и длительно не свертывается, появляется после кашля. Однако алая (ярко-красная) кровь наблюдается иногда при кровавой рвоте (артериальное желудочное кровотечение) и кровотечении из расширенных вен пищевода. С другой стороны, при обильном кровотечении из верхних дыхательных путей одновременно с откашливанием происходит и заглатывание крови и скопление ее в желудке. Это может привести к кровавой рвоте. В таких случаях клиническая картина становится более сложной и определить характер и локализацию кровотечения бывает затруднительно.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что такое кровотечение носовое? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лапутина С. В., ЛОРа со стажем в 20 лет.
Над статьей доктора Лапутина С. В. работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Носовое кровотечение или эпистаксис — распространённый симптом ЛОР-заболеваний, который возникает при нарушении целостности сосудов, расположенных в полости носа, носоглотки, околоносовых пазухах, а также при повреждении верхней стенки полости носа [13] .
Хотя бы один раз в жизни с носовым кровотечением сталкивались 60 % населения. Наиболее часто этому подвержены дети в возрасте 6-10 лет, особенно проживающие в жарком сухом климате или страдающие аллергическим насморком [5] . У взрослых людей носовое кровотечение зачастую возникает как следствие травмы, повышенного артериального давления или нарушения свёртывания крови. Артериальное давление повышается при перелёте в самолёте или при подъёме на большую высоту в горах, что также может приводить к носовому кровотечению.
Точную частоту носового кровотечения определить невозможно, поскольку большинство эпизодов разрешаются либо самопроизвольно, либо с помощью самолечения и не фиксируются.
Кровотечения в 80 % случаев происходят из области Киссельбаха — сосудистого сплетения, расположенного в передних отделах перегородки носа [5] .
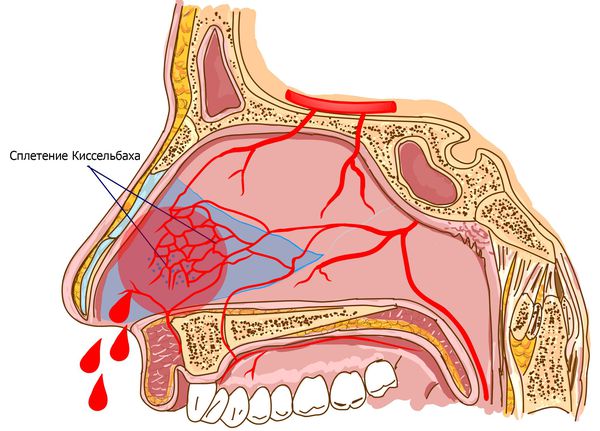
Для большинства людей носовое кровотечение не является серьёзной неприятностью. Однако оно может быть опасным для больных с тяжёлыми заболеваниями (например, с гемофилией) и для пожилых людей, приводя к значительной кровопотере и резкому падению кровяного давления.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы носового кровотечения
Носовое кровотечение является симптомом, а не самостоятельным заболеванием. В современной медицинской литературе принято разделять носовые кровотечения на передние и задние.
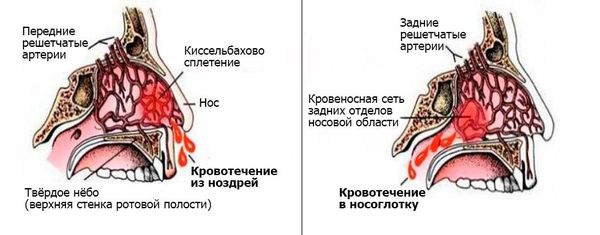
Передние кровотечения возникают при повреждении небольших сосудов передней части носовой перегородки, они заметны сразу, незначительны и чаще всего останавливаются самостоятельно [5] .
Задние кровотечения встречаются гораздо реже, протекают тяжелее и угрожают жизни больного. Спонтанно они возникают в основном у пожилых пациентов, имеющих сопутствующие заболевания, например гипертоническую болезнь или нарушение свёртывания крови. Заднее кровотечение может сперва протекать бессимптомно или постепенно проявляться тошнотой, кровавой рвотой, анемией, кровохарканьем, чёрным жидким стулом.
Небольшой объём кровопотери до 100-150 мл не причиняет большого вреда организму, однако дети или пациенты с лабильной психикой могут впасть в панику или потерять сознание.
При дальнейшей потере крови нарастают следующие симптомы:
- слабость;
- шум, звон в ушах;
- мелькание мушек перед глазами;
- головокружение;
- учащённое сердцебиение;
- бледность кожи.
Если помощь не оказана вовремя, состояние ухудшается:
- понижается артериальное давление;
- нарастает одышка;
- появляется синюшность кожи в области кистей и стоп.
Кровопотеря более одного литра приводит к развитию геморрагического шока — потери сознания, выраженному увеличению частоты сердечных сокращений, резкому падению артериального давления [10] .
Патогенез носового кровотечения
Основная причина кровотечения — это повреждение сосудов носовой полости, пазух носа или носоглотки. Сосуды могут повреждаться в результате травмы или спонтанного разрыва.
Основными сосудами, обеспечивающими кровоснабжение полости носа и перегородки, являются передняя и задняя решетчатые артерии (верхние отделы), клиновидно-нёбная артерия (задние отделы), большая нёбная артерия и верхняя губная артерия (нижние отделы). Ветви этих артерий создают анастомозы (переплетения) и в некоторых местах подходят очень близко к поверхности слизистой оболочки.
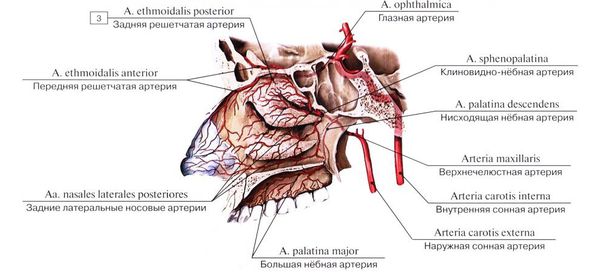
В передних отделах носовой перегородки с обеих сторон расположено богатое кровью сосудистое сплетение, которое образовано переплетениями вышеперечисленных артерий. Этот участок назван в честь немецкого отоларинголога зоной Киссельбаха или киссельбаховым сплетением. У детей носовые кровотечения чаще всего возникают именно из этой области.
Кровотечение из носа, которое повторяется неоднократно, называют рецидивирующим. Чаще всего оно вызвано следующими причинами:
- повышение артериального давления (49 % пациентов с рецидивами);
- последствия травмы (21 %);
- приём определённых лекарств (9 %);
- болезни носа и придаточных пазух (6 %);
- заболевания печени (4 %);
- опухоли и другие заболеваний (4 %);
- причина повторных эпизодов не установлена (7 %) [6] .
Классификация и стадии развития носового кровотечения
Классификация носового кровотечения сложна, в упрощённом варианте она представлена в следующем виде :
По причине:
1. Нарушение целостности сосудистой стенки:
- травма;
- искривление перегородки носа — слизистая носовой перегородки при этом растягивается и истончается;
- новообразования в полости носа и в околоносовых пазухах.
2. Нарушение свёртывания крови:
- гемофилия;
- тромбоцитопения (снижение в крови количества тромбоцитов — клеток, которые обеспечивают нормальную свёртываемость крови);
- дефицит витамина К — соединение активно участвует в обмене веществ, с его участием в организме образуются важные факторы свёртывающей системы.
3. Истончение слизистой оболочки
-
;
- гипертоническая болезнь;
- геморрагические диатезы (заболевания, при которых проявляется повышенная кровоточивость в связи с недостатком факторов свёртывания);
- заболевания печени;
- болезни носа и носовых пазух (любые воспалительные и опухолевые процессы);
- лейкоз [7] .
По локализации:
1. Носовые кровотечения из сосудов полости носа:
- из передних отделов полости носа;
- из задних отделов полости носа.
2. Носовые кровотечения из сосудов, расположенных вне полости носа:
- кровотечения из околоносовых пазух, носоглотки;
- кровотечения из внутричерепных сосудов;
- кровотечение из внутренней сонной артерии;
- кровотечение из сосудов твёрдой мозговой оболочки.
3. По периодичности:
- однократные;
- рецидивирующие;
- привычные (кровотечения, возникающие несколько раз в год).
Осложнения носового кровотечения
Осложнения кровотечения могут быть вызваны как кровопотерей, так и последствиями способов его остановки. Наиболее частое осложнение кровотечений — острая кровопотеря. Слабое кровотечение можно остановить самостоятельно, оно не несёт серьёзной опасности. Массивное кровотечение приводит к высокой кровопотере, которая нарушает кровообращение и жизнедеятельность организма.
Для этого состояния характерны:
- бледность кожных покровов;
- снижение АД;
- холодный липкий пот;
- уменьшение объёма циркулирующей крови и депонирование крови ( накопление крови, временно не участвующей в циркуляции, в отдельных сосудистых регионах).
- анемия;
- снижение гемоглобина;
- уменьшение гематокритного числа ( объёма красных кровяных клеток в крови );
- если кровопотеря продолжается, то больной погибает.
Методы остановки носовых кровотечений также имеют свои особенности, связанные с анатомией и физиологией слизистых оболочек. Применение тампонады носа может приводить к следующим последствиям: сдавлению здоровых сосудов, нарушению целостности слизистой оболочки носа, что способствует рецидивам.
Диагностика носового кровотечения
Диагностика включает общий осмотр, ЛОР-осмотр и лабораторное обследование.
Общий осмотр
Уже при первичном осмотре можно выявить симптомы, относящихся к возможным причинам развития кровотечения.
При наследственных гемофилиях наблюдается поражение скелета и прочие признаки патологии опорно-двигательного аппарата. Обращают на себя внимание синяки, кровоизлияния в области склеры, участки точечных кровоизлияний (петехиальная сыпь) на фоне общей бледности кожи.
О заболеваниях печени может говорить желтоватая окраска кожи, слизистых оболочек, глазных склер.
При болезни Рандю-Ослера (генетической патологии, которая возникает в результате недоразвития эндотелия сосудов) появляются характерные сосудистые пятна размером с булавочную головку на губах, крыльях носа и других участках кожи.
При гипертонической болезни — покраснение кожи, повышенное артериальное давление.
ЛОР-осмотр
В обязательном порядке проводится передняя риноскопия (осмотр передних отделов носа), задняя риноскопия (осмотр задних отделов носа), фарингоскопия (осмотр полости рта и глотки).
Наиболее предпочтителен осмотр пациента при помощи эндоскопа. При эндоскопии можно выявить кровоточащий сосуд, тщательно осмотреть носоглотку и наиболее труднодоступные участки носовой полости.
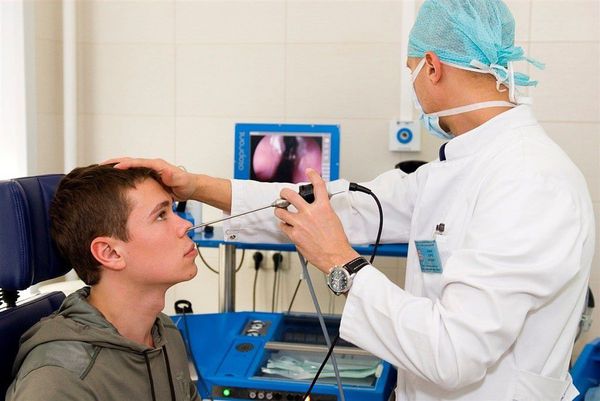
В последние годы при патологии носа и околоносовых пазух активно применяют функциональные исследования:
- реографию (оценка тока крови в сосудах);
- контактную биомикроскопию (осмотр участков слизистой оболочки под микроскопом с помощью специального освещения);
- лазерную допплерографию (оценка кровообращения в мелких сосудах) [12] .
Лабораторное обследование
Всем пациентам с кровотечением необходимо произвести лабораторную диагностику, в которую входят:
- общий анализ крови (уровень гемоглобина, гематокрит, тромбоциты);
- биохимический анализ крови (глюкоза, печеночные ферменты и др.);
- коагулограмма (время кровотечения, время свёртывания) .
При отклонениях в лабораторных показателях, при рецидивирующих кровотечениях и наличии наследственных заболеваний крови проводится полное гематологическое обследование [10] .
Лечение носового кровотечения
Остановка кровотечения из носа — одна из самых ранних медицинских практик. Ещё Гиппократ предложил сжимать крылья носа для предотвращения кровопотери. Так как носовое кровотечение может встретиться в жизни каждого человека важно знать правильный порядок действий.
Доврачебная помощь:
- Если кровотечение возникает из передних отделов носа, для его остановки достаточно посадить или уложить пострадавшего с приподнятой головой. Многие считают, что нужно запрокинуть голову назад, но это неправильно. В этом случае кровь заглатывается, что приводит к тошноте и рвоте. Запрокинутое положение головы нарушает отток крови от вен головы и шеи, в результате повышается давление в артериях, и ситуация усугубляется.
- Необходимо определить, из какой половины носа идёт кровь. Часто достаточно ввести в эту половину небольшой ватный или марлевый шарик, смоченный сосудосуживающими каплями ("Нафтизин", "Санорин") или 3 % раствором перекиси водорода.
- Плотно прижать крыло носа пальцем к носовой перегородке и удерживать в таком положении до 15 минут.
- Приложить к переносице холод — кусочек льда в целлофановой обёртке, мокрое полотенце.
- Измерить артериальное давление. Если оно повышенное, и пациенту ранее назначен препарат от гипертонии, то следует принять его. Если это первый эпизод резкого повышения давления, то необходимо вызвать скорую — гипертонический криз особенно опасен у пациентов без стажа гипертонической болезни (высокий риск инсульта).
- Если меры не помогли за 15-20 минут, необходимо вызвать скорую. Мероприятия первой помощи продолжают оказывать до приезда врача.
Если кровотечения рецидивируют (повторяются) несколько раз в месяц, следует обязательно обратиться к ЛОР-врачу в плановом порядке.
Врачебная помощь.
Самый распространённый метод остановки кровотечения из носа — тампонада. При правильном и своевременном применении её эффективность составляет 80 % — 90 % [9] .
Различают два способа выполнения тампонады носа: переднюю и заднюю. В большинстве случаев достаточно передней тампонады.
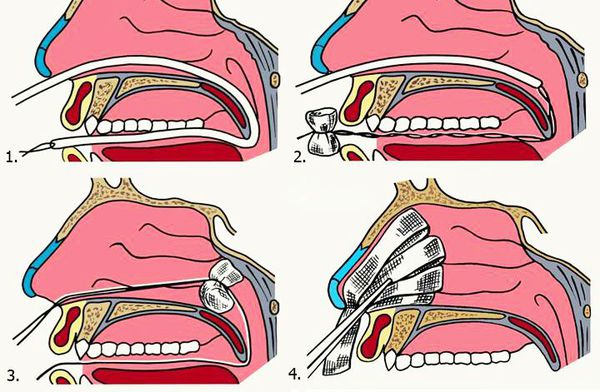
1. Передняя тампонада. Показанием для передней тампонады полости носа служит отсутствие эффекта от простейших методов остановки переднего носового кровотечения в течение 15 минут. В качестве тампона применяют длинные узкие турунды, изготовленные из бинта. Их можно пропитывать мазями с антибиотиками, гемостатическими препаратами. Турунды послойно укладывают в кровоточащую половину носа с помощью пинцета и носового зеркала. Далее обязательно выполняют тампонаду со второй стороны, чтобы не допустить нежелательного смещения носовой перегородки. Для удержания тампонов накладывают пращевидную повязку. Пациента оставляют под наблюдением, периодически осматривая заднюю стенку глотки. Эффективность передней тампонады связана с механическим давлением туго уложенного тампона на участок с повреждённым сосудом, а также кровоостанавливающими свойствами препарата, которым пропитан тампон [9] . Тампоны оставляют на срок от 1 до 3-4 дней.
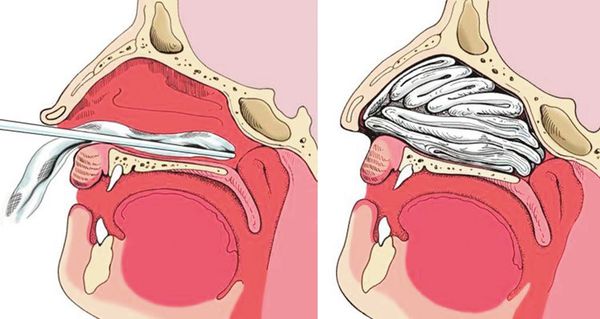
2. Задняя тампонада. Если после выполнения передней тампонады кровь продолжает стекать по задней стенке глотки, прибегают к задней тампонаде носа. При помощи специального катетера в носоглотку заводят плотный тампон квадратной формы, устанавливают его в задних отделах носа, далее вновь проводят переднюю тампонаду и фиксируют носоглоточный тампон с помощью нитей. Вместо марлевых тампонов в нос могут устанавливать специальные губки, пропитанные гемостатиком — веществом, улучшающим свёртываемости крови. Кроме того, разработаны специальные баллонные носовые катетеры, которые устанавливаются в носовой ход и раздуваются воздухом, что является альтернативой классической тампонаде носа.
Возможные последствия остановки кровотечения путём введения в носовую полость тампонов:
- выводные каналы придаточных пазух носа перекрываются, у пациентов с ослабленным иммунитетом повышается риск развития в них воспалительных процессов;
- нахождение тампонов в носу приводит к выраженному дискомфорту пациента, вызывает головную боль, возможно повышение температуры и развитие общих признаков воспалительного ответа организма [11] ;
- тампоны могут травмировать слизистую оболочку и при недостаточном уходе создают условия для развития патогенных микроорганизмов.
В случае, если повреждённый сосуд небольшой и обнаружен врачом, остановить кровотечение можно с помощью современного медицинского оборудования: лазерной фотокоагуляции, криокоагуляции, диатермокоагуляции с помощью игольчатого электрода, коагуляции холодноплазменным методом.
В угрожающих случаях, если сосуд расположен в задних отделах носа, является крупной сосудистой ветвью или стволом, кровотечение останавливают хирургически путём — перевязкой крупных сосудов. Данный способ применяется относительно редко — у 4,5–10 % пациентов, находящихся в стационаре [7] . Чаще всего к перевязке крупных сосудов прибегают при отсутствии результата выполненных мероприятий врачебной помощи.
Медикаментозная терапия.
Одновременно с механическими способами остановки носового кровотечения применяется медикаментозная терапия:
- гипотензивные препараты в случае гипертонической болезни;
- гемостатическая терапия при нарушениях в системе свертывания.
При значительной кровопотере проводится переливание крови. В тяжёлых случаях лечение осуществляют комплексно отоларинголог, терапевт, кардиолог, при необходимости гематолог и реаниматолог [9] .
Прогноз. Профилактика
Прогноз зависит от причины кровотечения, общего состояния пациента, наличия и степени выраженности основного заболевания. В большинстве случаев прогноз благоприятный.
Для предупреждения повторных носовых кровотечений пациенту необходимо соблюдать следующие рекомендации:
- Исключить травмирование носа. Для многих детей характерна "пальцевая" травма (попросту "ковыряние" в носу), при которой слизистая носа полностью не заживает. Образуются сухие корки, удаление которых пальцем приводит к появлению участков эрозии и травмированию сосудов. Родителям следует рассказать ребенку о неблагоприятных последствиях таких действий.
- Не нужно сильно сморкаться и активно промывать нос в период заживления после недавно перенесённого эпизода кровотечения.
- В течение суток после кровотечения нельзя выполнять интенсивные физические упражнения, особенно связанные с наклонами головы, поднятием тяжести.
- При сухости носа и в период заживления рекомендовано увлажнять его солевыми растворами (Аква ЛОР, Аква Марис, Салин, физиологический раствор). Эти растворы максимально близки по составу к жидкостям человеческого организма и предотвращают пересыхание слизистой оболочки. В состав некоторых солевых растворов также включают пантенол, который ускоряет заживление.
- Наносить на передние отделы носа препараты, стимулирующие регенерацию поверхностных клеток слизистой оболочки, — аптечные масла на основе витаминов А и Е, спрей Олифрин, гель Солкосерил.
- Для укрепления стенки сосудов принимать Аскорутин по 1 таблетке 3 раза в день до 10 дней.
- Следить за влажностью воздуха, особенно в зимний период, когда помещение отапливается. Для устранения чрезмерной сухости в комнате полезно использовать увлажнители воздуха [11] .

Пациент также должен знать меры профилактики в отношении своего основного заболевания и придерживаться медицинских рекомендаций. Основные меры профилактики — контроль артериального давления, выявление и лечение заболеваний свёртывающей системы крови и своевременное обращение за медицинской помощью.
Читайте также:

