Крустозная чесотка вызывает тест
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кожный зуд – одна из частых причин обращения к врачу. Подчас кожный зуд становится столь невыносимым, что приводит к повышению раздражительности, нарушению сна, снижению работоспособности. Все это значительно снижает качество жизни. Однако чувство дискомфорта – не единственная проблема, которая сопровождает зуд.
Расчесы зудящих мест становятся входными воротами для инфекции, что, в свою очередь, может привести к гнойно-воспалительным осложнениям.
- дерматологический, или пруритоцептивный зуд, возникающий при заболеваниях и патологических состояниях кожного покрова (например, зуд при чесотке, при укусах насекомых и т. д.);
- системный зуд, причиной которого становятся различные продукты метаболизма, циркулирующие в крови (например, зуд, возникающий под действием билирубина при желтухе или под действием продуктов азотистого обмена при почечной недостаточности);
- нейропатический, или нейрогенный зуд, возникающий при поражении нервной системы. При этом зуд начинается без воздействия какого-либо фактора, только вследствие поражения нервных волокон (например, зуд после опоясывающего лишая, причина которого – поражение вирусом герпеса нервных узлов);
- психогенный зуд. Его причиной является не реально существующий фактор (паразит при чесотке, вещество или поражение нерва), а расстройства исключительно в психической сфере человека (например, зуд при неврозах, истерии).
- локализованный, возникающий на определенном участке кожи;
- генерализованный, ощущаемый сразу по всей поверхности тела.
В зависимости от длительности ощущений выделяют зуд острый (возникает внезапно) и хронический (отличается продолжительностью).
Традиционно возникновение зуда объясняется раздражением нервных окончаний, локализованных в коже. Далее импульс по нервным волокнам поступает в сенсорную зону коры головного мозга.
Таким образом, наиболее частой причиной возникновения кожного зуда становится именно раздражение нервных окончаний факторами внешней среды или продуктами обмена собственного организма.
Тем не менее, поражение нервных волокон и расстройства психики, о которых упоминалось выше, тоже может приводить к возникновению зуда.
Среди множества заболеваний, которые сопровождаются возникновением кожного зуда, стоит отметить встречающиеся наиболее часто:
- атопический дерматит – воспалительное заболевание, возникающее в ответ на контакт организма с различными аллергенами и проявляющееся сыпью, покраснением, отечностью кожи и кожным зудом;
- псориаз – хроническое воспалительное заболевание кожи с характерными изменениями кожного покрова: бляшками розово-красного цвета, покрытыми серебристыми чешуйками;
- грибковые поражения кожи (микозы);
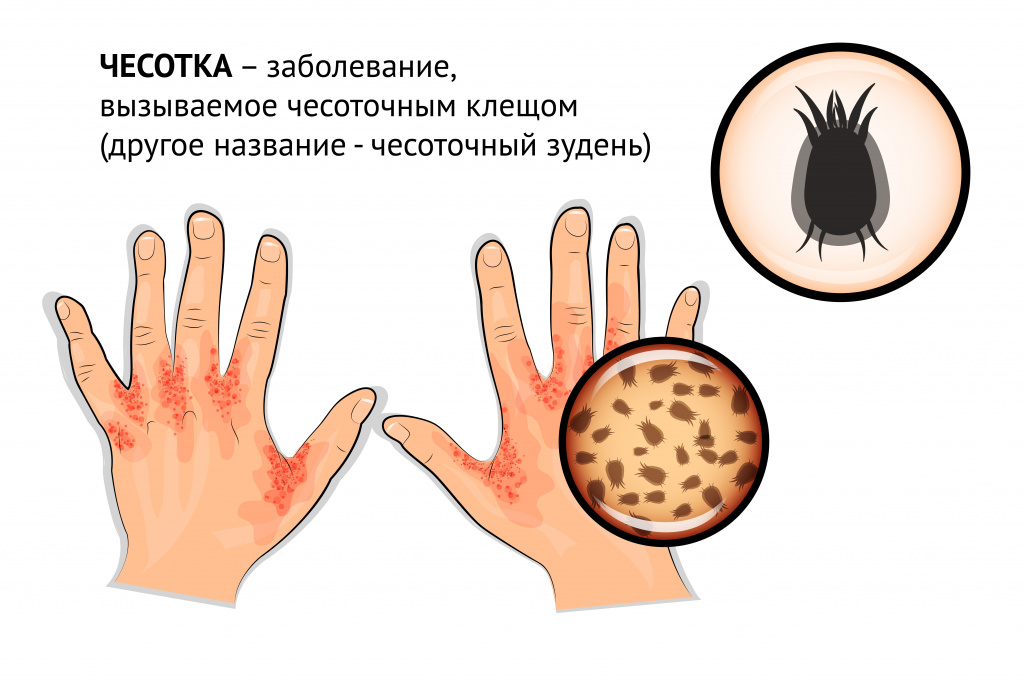
- чесотка и другие болезни, вызываемые кожными паразитами;
- кишечные гельминтозы (глистные инвазии);
- холестатическая (связанная с нарушением оттока желчи из печени и желчного пузыря) желтуха, возникающая при желчнокаменной болезни, циррозе печени;
- хроническая почечная недостаточность.
Определить возможную причину появления кожного зуда поможет терапевт или врач общей практики . В зависимости от выявленных отклонений терапевт направит вас на дополнительные лабораторно-инструментальные обследования и к более узким специалистам: дерматовенерологу, аллергологу-иммунологу, гастроэнтерологу , хирургу , нефрологу.
На приеме у врача необходимо максимально точно описать, когда и при каких условиях возник кожный зуд, что предшествовало его появлению.
Если ранее проводились какие-либо обследования, если вы наблюдались у специалистов по поводу хронических заболеваний, необходимо предоставить врачу эту информацию.
- клинический анализ крови с развернутой лейкоцитарной формулой (поможет выявить воспалительные изменения при различных инфекционно-воспалительных, аллергических заболеваниях);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
- общий анализ мочи (для выявления признаков хронической почечной недостаточности, поражения печени и желчевыводящих путей);
- анализ кала на яйца глист и соскоб на энтеробиоз (для выявления глистных инвазий);
Энтеробиоз — гельминтоз, клиническими проявлениями которого являются перианальный зуд и кишечные расстройства. Возбудитель - острица (Enterobius vermicularis или Охуuris vermicularis). Это мелкая нематода, которая обитает в толстом кишечнике, а выползая из прямой кишки, откладывает яйца.
- биохимический анализ крови (для выявления признаков хронических заболеваний печени, почек и других органов, воспалительных изменений);
- аллергологическое исследование (выявление наличия гиперчувствительности к определенным аллергенам);
Панель разные аллергены: Смесь аллергенов травы: колосок душистый; рожь многолетняя; тимофеевка; рожь культивированная; бухарник шерстистый (GP3) IgE Рожь многолетняя (G5) IgE Подорожник (W9) IgE Полынь обыкновенная (W6) IgE Соевые боб.
- ультразвуковое исследование органов брюшной полости (выявление поражения печени, желчевыводящих путей, почек).
Ультразвуковое сканирование печени, позволяющее оценить структуру органа, выявить изменения паренхимы (ткани органа) и другие патологические изменения.
Исследование желчного пузыря с целью диагностики состояния органа и наличия патологических изменений.
Ультразвуковое сканирование надпочечников и органов мочевыделительной системы для выявления органической патологии и функциональных нарушений.
Ультразвуковое сканирование желчного пузыря до и после нагрузки желчегонным завтраком с целью выявления функциональных нарушений.
Кожный зуд чаще всего выступает лишь симптомом, поэтому лечение направлено на терапию основного заболевания.
При аллергиях назначают гипоаллергенную диету, минимизируют контакт с бытовыми аллергенами, с животными, пыльцой. При необходимости назначают антигистаминные препараты, в более тяжелых случаях – гормональную терапию. При выявлении паразитов, как причины кожного зуда, будь то кишечные паразиты или чесоточный клещ, терапию проводят антипаразитарными средствами. В случае хронической почечной недостаточности лечение проводится совместно терапевтом , нефрологом, кардиологом и направлено на выведение продуктов азотистого обмена из организма, снижение артериального давления, защиту почек и сердца.
При возникновении зуда следует обратиться к врачу. Поскольку наиболее частой причиной является аллергия, исключите из питания такие продукты, как шоколад, цитрусовые, морепродукты, рыбу, мясо, цельное молоко, орехи.

Зачастую аллергическая реакция развивается в ответ на бытовую химию (например, новый стиральный порошок) и косметику. К сожалению, причина возникновения зуда не всегда очевидна. Часто необходимы дополнительные медицинские исследования, назначаемые врачом. Помните, что правильно поставленный диагноз является залогом эффективной терапии и приближает ваше выздоровление.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Чесотка. Диагностика и лечение
а) Пример из истории болезни. Нa прием к врачу привели двухлетнего мальчика с сильным зудом и корками на руках. Зудящая сыпь наблюдалась также на всем теле маленького пациента. Заболевание возникло у ребенка в двухмесячном возрасте, в связи с чем его многократно лечили от чесотки. У других взрослых и детей в доме также отмечаются зуд и высыпания. Предыдущие попытки лечения сводились к применению местных препаратов. Были по лучены соскобы кожи, в которых обнаружены клещи и их экскременты. Ребенку и всем членам семьи одновременно назначили ивермектип, и норвежская чесотка разрешилась как у детей, так и у взрослых. Мальчику была назначена повторная доза ивермектина для профилактики рецидива.
Крустозная (норвежская) чесотка у двухлетнего мальчика Корки и трещина на кисти ребенка, представленного на рисунке выше Вид чесоточного клеща под микроскопом. Материал получен у пациента с крустозной чесоткой В соскобах кожи с кисти пациента хорошо заметны экскременты клещей
б) Распространенность (эпидемиология):
• В мире регистрируется 3 млн случаев чесотки в год. В некоторых тропических странах заболевание является эндемическим.
• Чесотка обычно встречается у детей, бездомных людей и лиц с иммунодефицитным состоянием.
• Заболевание чаще всего регистрируется в социальных учреждениях.
в) Этиология (причины), патогенез (патология):
• У людей чесотку вызывает клещ Sarcoptes scabiei, облигатный паразит человека.
- Зрелая особь паразита проводит весь свой жизненный цикл (около 30 дней) в эпидермисе. После спаривания самец погибает, а самка прорывает ходы в поверхностных слоях кожи, выделяя экскременты и откладывая яйца.
- Клещи продвигаются по поверхностным слоям кожи, выделяя протеазы, разлагающие роговой слой.
- У инфицированных лиц обычно насчитывается ме нее 100 особей паразитов. Однако при иммунодефиците количество клещей может достигать 1 млн. Иммунодефицит предрасполагает к заболеванию крустозной чесоткой, называемой также норвежской.
• Передача инфекции обычно происходит при прямом контакте с кожей зараженного человека.
• Вне эпидермиса клещи могут существовать в течение 3 дней, чем иногда обусловливается передача инфекции через постельное белье и одежду.
• Инкубационный период при первичной инфестации составляет в среднем 3—4 недели. У сенсибилизированных лиц симптомы заболевания могут проявиться уже через несколько часов после заражения.
Яйца клещей в материале соскоба Норвежская чесотка с корками на кисти Крустозная чесотка на стопе у пятилетнего мальчика с синдромом Дауна Крустозная чесотка на стопах у пациента в состоянии иммуносупрессии после трансплантации органа Чесотка на кисти женщины, находящейся в тюремном заключении. Стрелка указывает на чесоточный ход Та же пациентка с папулами и узлами в области талии Чесоточные узлы в подмышечной области у ребенка
• Основным клиническим признаком этого заболевания является зуд.
• К кожным симптомам относятся папулы, узлы, чесоточные ходы и, редко, везикуло-пустулы.
• Грудные дети и дети младшего возраста могут проявлять раздражительность и плохо есть.
• Сильное подозрение на чесотку должны вызывать пустулы/узлы, локализованные вокруг подмышечной области, области пупка, а также на половом члене и мошонке.
д) Типичная локализация на теле:
• Классическая локализация чесотки включает следующие участки тела: межпальцевые промежутки, запястья, лодыжки, область талии, паховую и подмышечные области, ладони и подошвы.
- Может отмечаться поражение наружных половых органов.
- У детей в некоторых случаях поражается кожа головы.
е) Анализы при заболевании:
• Исследование материала с минеральным маслом под световым микроскопом позволяет установить однозначный диагноз при идентификации клещей, яиц или экскрементов, обнаружить которые иногда весьма непросто, в связи с чем исследование может занять много времени. Если выявить указанные признаки заражения не удается, исключать чесотку в клинически подозрительных случаях не следует. При рецидиве найдется однозначное подтверждение вашего диагноза.
• Для выявления чесотки можно также использовать видеодерматоскопию. Видеодерматоскопия позволяет получить увеличенное изображение кожи при прямом освещении с увеличением в 100-600 раз, что позволяет четко визуализировать клещей и яйца. Эта неинвазивная методика не причиняет боли.
• Биопсия необходима только в редких случаях, когда наблюдаются признаки других заболеваний.
Зудящие папулы на головке полового члена и мошонке у гомосексуалиста вследствие чесотки, переданной половым путем Чесотка на кисти и запястье у девятимесячного ребенка Пустулы на стопе у ребенка, представленного на рисунке выше как проявление чесотки. Хотя подобные высыпания наблюдаются при акропустулезе, диагноз чесотки у ребенка подтвержден наличием чесотки у матери Мать ребенка, представленного на предыдущей иллюстрации, с признаками чесотки. Обратите внимание на мелкие папулы в первом межпальцевом промежутке Чесотка на голове у пятилетнего мальчика с синдромом Дауна. Папулы чесотки можно наблюдать на груди у его матери Младенческий акропустулез у девятимесячного ребенка, которого ошибочно лечили от чесотки. Ни один член семьи ребенка не был болен чесоткой, а противочесоточное лечение не привело к разрешению пустул и везикул
ж) Дифференциальная диагностика чесотки:
• Атопический дерматит. Ведущим симптомом как при атопическом дерматите, так и при чесотке является зуд. Локализация пораженных участков помогает различить эти заболевания. При чесотке отмечаются чесоточные ходы, в анамнезе - больные члены семьи. Атопический дерматит у детей часто ограничен сги бательными и разгибатсльными поверхностями конечностей. У взрослых основным местом поражения являются кисти рук.
• Контактный дерматит. Для этого заболевания характерны папулы и везикулы на фоне ярко-красной кожи, что при чесотке бывает редко. Хронический контактный дерматит часто приводит к шелушению и лихенификации, но не вызывает такой зуд, как чесотка.
• Себорейпый дерматит проявляется папулосквамозными высыпаниями с чешуйками и корками, локализация которых ограничена участками кожи, богатыми кожным салом. К ним относится волосистая часть головы, лицо, область за ушами и интертригинозные участки. Зуд обычно слабый или отсутствует.
• Небуллезное импетиго. Ведущим признаком этого заболевания являются корки медового цвета. Поскольку чесоточные ходы могут вторично инфицироваться, оба диагноза могут существовать одновременно.
• Укусы членистоногих насекомых. Следы от укусов часто бывают точечными, что позволяет дифференцировать их от чесотки.
• Акропустулез детей грудного возраста. Везикуло-пустулезные рецидивирующие высыпания ограничены областью кистей, запястий, стоп и лодыжек. У детей старше двух лет заболевание встречается редко.
з) Лечение чесотки:
• Лечение включает применение противоскабиозного и противозудного препаратов.
• Ивермектин - системный препарат для лечения стойкой или крустозной чесотки. Исследования показали его эффективность и безопасность. В большинстве случаев применялась однократная доза ивермектина 200 мкг/кг. Некоторые специалисты рекомендуют повторно применить эту дозу через одну неделю. Обратите внимание, что Федеральное агентство контроля лекарств не разрешает применять этот препарат детям с весом менее 15 кг.
• Для облегчения зуда применяются дифенгидрамин, гидроксизин и слабые стероидные кремы. Важно отметить, что зуд может сохраняться в течение 1-2 недель после успешного завершения лечения, поскольку мертвые клещи и их яйца продолжают сохранять антигенные свойства, вызывающие стойкое воспаление.
• Стандартным компонентом любой терапии является обеззараживание окружающей среды.
- Одежду, постельное белье и полотенца следует подвергнуть машинной стирке в горячей воде.
- Одежду и другие предметы, например, чучела животных, которые нельзя стирать, необходимо обработать средствами химчистки и выдержать в пластиковых мешках в течение недели.
• Все члены семьи и другие лица, проживающие в зараженном доме, должны подвергнуться лечению. Неполное излечение прраженных лиц обычно приводит к рецидивам заболевания в семье.
• К другим, менее эффективным средствам относится бензилбензоат, кротамитон, линдан и синергизированные натуральные перметрины.
• При признаках бактериальной суперинфекции необходимы антибиотики.
и) Консультирование врачом пациента:
• Пациенту следует избегать прямого контакта с другими лицами, например, спать с ними в одной постели до тех пор, пока не завершится первый курс лечения.
• Пациенты могут вернуться в школу и на работу через 24 часа после первого курса лечения.
• Пациента необходимо предупредить о том, что зуд может сохраняться после успешного лечения в течение 1-2 недель, но если симптомы наблюдаются к концу третьей недели, следует обратиться к врачу.
к) Наблюдение пациента врачом:
• Наблюдение показано в тех случаях, когда симптомы не разрешаются.
• У лиц с крустозной чесоткой желательно оценить иммунологический статус.
Кожные признаки СПИДа (синдрома приобретенного иммунодефицита)
Хотя распространенность СПИДа у детей сравнительно малая, недавняя эпидемия среди гетеросексуальных женщин детородного возраста привела к вспышке заболеваемости в педиатрической практике. В некоторых регионах серопревалентность ВИЧ у беременных женщин превысила 3%. Степень передачи от не получавших лечение бессимптомных матерей составляет от 15% до 35%. К другим источникам инфекции у детей относятся контакт с зараженными продуктами крови, передача половым путем и внутривенное применение наркотиков.
У инфицированных младенцев заболевание редко манифестирует в течение первых 3 месяцев жизни. Однако при достижении ребенком 1 года неспецифические симптомы часто включают отставание в росте, генерализованную лимфаденопатию, гепа-тоспленомегалию, хронический кандидоз в полости рта и рецидивирующие инфекции верхних дыхательных путей, среднего уха и ЖКТ.
Как минимум у 50% инфицированных младенцев наблюдается поражение ЦНС с отставанием в неврологическом развитии или утратой основных вех такого развития, с приобретенной микроцефалией, спастической диплегией и квадриплегией. Заболевание легких является самым частым проявлением педиатрического СПИДа и поражает более 75% детей в первые несколько лет жизни.
Интерстициальная пневмония, вызванная Pneumocystis carinii, отмечается у 60% пациентов. Лимфоидный интерстициальный пневмонит в ассоциации с инфекцией вируса Эпштейна-Барр развивается примерно у половины пациентов, которые выживают в первый год жизни. К другим важным оппортунистическим патогенам относятся цитомегаловирус, Candida, внутриклеточный комплекс Mycobacterium avium и Criptococcus neoformans.
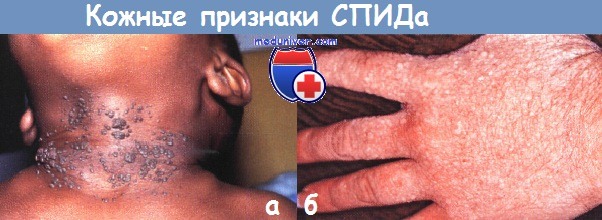
а - множественные бородавки, резистентные к терапии, развились на шее у 2-летнего ребенка со СПИДом.
б - у подростка мучили диссеминированные плоские бородавки.
Показанные здесь на кисти, они имеют вид практически сливающихся папул на дорсальной поверхности.
Пациенты также подвержены бактериемии, тяжелым инфекциям мягких тканей, пневмониту и менингиту, вызванным инкапсулированными бактериальными организмами, такими как Streptococcus pneumoniae или Haemophilus influenzae.
Кожные очаги могут стать ранним ключом к диагнозу. Персистирующий пеленочный кандидоз и молочница в полости рта, резистентные к топической терапии, обычно указывают на необходимость обследования на ВИЧ-инфекцию, особенно у ребенка с отставанием в росте или факторами риска со стороны матери. Организм многих детей неспособен локализовать обычную, как правило, самостоятельно разрешающуюся вирусную инфекцию, поэтому частой проблемой являются распространенный герпетический гингивостоматит и диссеминированная кожная инфекция простого герпеса, а также хроническая герпетическая инфекция.
Сообщалось также о рецидивирующем локализованном и диссеминированном герпетическом лишае. Распрстраненные устойчивые к терапии бородавки или очаги контагиозного моллюска могут быть первым признаком СПИДа у не имеющего других симптомов ребенка. Могут развиваться стойкие и распространенные дерматофитные инфекции, поражающие кожу, волосы и ногти. Описаны также диссеминированные глубокие грибковые инфекции с поражением кожи, в том числе криптококкоз и гистоплазмоз. Вызванные этими грибковыми организмами кожные очаги могут имитировать безболезненный бактериальный фолликулит или контагиозный моллюск.
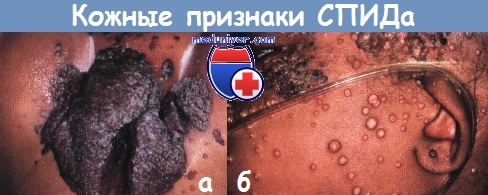
а - Крупные, устойчивые к терапии генитальные бородавки постоянно кровоточили и сопровождались рецидивирующими бактериальными инфекциями у этого малыша
б - очаги тяжелой формы контагиозного моллюска постоянно подвергались раздражению и вторично инфицировались у этой 6-летней девочки со СПИДом.
Когда количество лимфоцитов восстановилось после антивирусной терапии, очаги моллюска регрессировали.
Крустозная чесотка с толстыми распространенными шелушащимися папулами и бляшками требует быстрой идентификации для предотвращения передачи заболевания родителям, учителям и медработникам. Как и у взрослых, у детей со СПИДом отмечается высокая степень распространенности себорейного дерматита, особенно обширных эрозивных очагов. Псориаз, плоский лишай и другие дерматозы также встречаются чаще и более устойчивы к терапии у детей и подростков с ВИЧ-инфекцией и СПИДом.
Отмечаются также кожные проявления пищевых дефицитов, в том числе дерматита вследствие дефицита цинка, пеллагры и цинги, особенно у детей с хроническим заболеванием ЖКТ.
У детей и подростков со СПИДом отмечается повышенная частота лекарственных высыпаний. Это серьезная проблема у пациентов, которым требутся хроническая профилактика против Pneumocystis триметоприм-сульфаметоксазолом. Частота кореподобых лекарственных высыпаний у взрослых, получающих терапию по этой схеме, достигает 75%.
К другим кожным признакам у детей со СПИДом относятся экхимозы вследствие идиопатической тромбоцитопенической пурпуры и хронический лейкоцитокластический васкулит. Хотя кожная саркома Капоши часто наблюдается у взрослых, у которых она является указывающим на СПИД заболеванием, у детей она встречается редко.
Криптококкоз. Этой молодой женщине со СПИДом вначале был установлен диагноз контагиозного моллюска.
Однако биопсия кожи показала наличие Cryptococcus, женщина скончалась несколько недель спустя от диссеминированной инфекции. Крустозная чесотка.
Распространенные толстые, шелушащиеся, покрытые коркой высыпания (а) на правой руке и (б) на ногах у подростка с тяжелым неврологическим поражением вследствие СПИДа.
Соскобы показали наличие множества клещей. У подростков со СПИДом развились устойчивые к терапии диссеминированные (а) псориаз и (б) плоский лишай.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Исследование соскобов кожи для выявления чесоточного клеща
Для установления диагноза паразитарного заражения Acarus scabei необходимо взять кожный соскоб, содержащий клеща, его яйца или экскременты, поскольку клинически чесотку могут напоминать высыпания при многих других заболеваниях. Самым важным фактором для успешного получения необходимого материала является выбор места соскоба.
Клещевые ходы и папулы, которые с наибольшей вероятностью будут содержать клещей, обычно расположены на запястьях, пальцах кистей и на локтях. У грудных детей первичные очаги могут быть также на туловище, ладонях и подошвах. Свежий чесоточный ход выглядит как удлиненная папула размерами 5-10 мм с везикулой или пустулой в конце.
Иногда в везикуле можно увидеть небольшое темное пятнышко, похожее на крапинку перца. Это пятнышко и есть клещ. Клеща можно извлечь из клещевого хода иглой или кончиком скальпеля. Обычно лучше всего натянуть кожу между большим и указательным пальцами, энергично соскабливая при этом клещевой ход.
Процедуру проводят нескольким короткими и быстрыми движениями скальпеля, и хотя может возникнуть незначительное кровотечение, она, как правило, безболезненная. Перед выполнением соскоба на кожу наносят каплю минерального масла, чтобы биологический материал прилип к скальпелю. Затем соскоб помещают на предметное стекло, добавляют еще одну каплю минерального масла и накрывают покровным стеклом. Толстый слой материала можно распределить по предметному стеклу, слегка нажимая карандашным ластиком на покровное стекло.
Клещи - это членистоногие особи с восемью конечностями, они легко идентифицируются под микроскопом. Следует тщательно фокусировать микроскоп при исследовании материала большой толщины, чтобы не пропустить паразитов. Наличие яиц (гладких овальных образований, размерами примерно наполовину меньше взрослых особей) или экскрементов (коричневых, часто сгруппированных шариков) также является диагностическим признаком.
Если вначале обнаруживаются яйца и экскременты, при дальнейшем внимательном исследовании всего препарата обычно выявляют также взрослую особь клеща.

Норвежская чесотка – паразитарное заболевание кожи, вызываемое чесоточным клещом Sarcoptes scabiei и развивающееся на фоне иммунодефицита, которое характеризуется образованием слоистых корок (чешуйко-корок) на теле.
Синонимы
крустозная (корковая) чесотка.
Эпидемиология
Возраст: любой.
Пол: не имеет значения.
Анамнез
Передаётся контактным путем от больного человека (при непосредственном контакте или через предметы обихода, включая одежду). Больные норвежской чесоткой чрезвычайно заразительны (число клещей на больном превышает миллион). Инкубационный период колеблется от 10 до 21 дня, при повторном заражении поражение развивается практически сразу. Клинически может начинаться как обычная чесотка или маскироваться под псориаз, атопический дерматит, эксфолиативную эритродермию неясного генеза. Характерно выраженное мокнутие поверхности кожи с последующим образованием массивных чешуйко-корок.
Течение
постепенное начало с достаточно быстрым поражением всего кожного покрова (редко заболевание носит локализованный характер) с последующим перманентным течением. Нередко такие больные погибают по причинам, связанным с иммунодефицитным состоянием (интеркуррентные инфекции, полиорганная недостаточность и др.).
Этиология
чесоточный клещ (Sarcoptes scabiei).
Предрасполагающие факторы
- лечение глюкокортикоидными (стероидными) гормонами и другими иммуносупрессантами;
- пребывание в организованном коллективе (доме престарелых, хосписе);
- ношение чужой одежды и обуви, пребывание в чужой постели;
- психические заболевания (невротические расстройства);
- полимиелит;
- сирингомиелия;
- Т-клеточная лимфома кожи (включая грибовидный микоз);
- синдром Снеддона (сетчатое ливедо+рецидивирующие тромбозы церебральных артерий+артериальная гипертензия);
- ВИЧ-инфекция;
- лепра;
- иммунодефицитные состояния, не ВИЧ-обусловленные (состояние после трансплантации органов и тканей;
- почечная недостаточность (нахождение на гемодиализе));
- синдром Вискотта-Олдрича (повышенная восприимчивость к инфекционным заболеваниям; геморрагический синдром, обусловленный тромбоцитопенией; атопический дерматит);
- синдром Дауна (монголоидное лицо, задержка умственного развития, нарушение роста костей и др.);
- сенильная деменция, слабоумие;
- злоупотребление алкоголя;
- употребление наркотиков;
- осенне-зимний период (всегда сопровождается подъёмом заболеваемости);
- случайная половая связь;
- чесотка у члена семьи (у лиц из близкого окружения);
Жалобы
На зуд (иногда незначительный или может совсем отсутствовать), усиливающийся ночью; распространённые высыпания; мокнутие очагов поражения (отделение серозного экссудата); образование слоистых корок; неприятный запах от тела, иногда пациенты отмечают озноб, общую слабость, недомогание, повышение температуры тела и увеличение регионарных лимфоузлов.
Дерматологический статус
процесс поражения кожи носит универсальный или распространенный (очень редко – ограниченный) характер, элементы сыпи, как правило, сливаются с образованием сплошного очага, занимающего несколько анатомических областей или всё тело.
Элементы сыпи на коже
- воспалительные пятна красного цвета с тенденцией к периферическому росту с формированием эритродермии и слоистых чешуйко-корок на поверхности воспалённой кожи;
- крупнопластинчатые чешуйко-корки (сочетают в себе свойства чешуек и корок) желтовато-коричневого или серого цвета, располагающиеся на поверхности воспалённой кожи, толщиной от нескольких миллиметров до 2-3 см, имеют слоистую структуру: верхняя часть корок плотная, а нижняя – рыхлая. При отслаивании корок образуются обширные мокнущие эрозии; Корки напоминают роговой панцирь, ограничивают движения, делают их болезненными.
- могут быть валикообразные или полушаровидные папулы розового, красного или бурого цвета с гладкой поверхностью округлых или полосовидных очертаний, размерами от 0,3 до 2 см, мелкопластинчато шелушащиеся по всей поверхности или дающие положительный симптом скрытого шелушения (появление видимых глазом чешуек при поскабливании папулы). При диаскопии папула полностью обесцвечивается, располагаясь на фоне неизмененной или воспалённой кожи. В дальнейшем папулы или бесследно разрешаются или длительно существуют без динамики (постскабиозная лимфоплазия);
- иногда пузырьки с гладкой поверхностью, до 0,3 см в диаметре, с серозным содержимым, располагающиеся на фоне воспалённой кожи, которые в дальнейшем вскрываются с образованием микроэрозий или превращаются в пустулы;
- эрозии (после отторжения корок) на поверхности воспалённой кожи от 0,3 см до нескольких десятков см в диаметре, отделяющие обильный серозный или гнойный экссудат;
- болезненные трещины на фоне эрозий, корок или кератоза, разрешающиеся бесследно или с образованием рубцов;
- сплошной (занимает всю анатомическую область) кератоз, располагающийся на фоне воспалённой кожи, при поскабливании которого определяется пластинчатое шелушение;
Элементы сыпи на слизистых
- валикообразные или полушаровидные папулы красного, синюшно-красного или бурого цвета с гладкой поверхностью округлых или полосовидных очертаний, размерами от 0,3 до 2 см, иногда мелкопластинчато шелушащиеся по всей поверхности. В дальнейшем папулы или бесследно разрешаются или длительно существуют без динамики (постскабиозная лимфоплазия) или некротизируются в центре, трансформируясь в язву;
- возможно образование вторичных язв с отвесными краями, до 1 см в диаметре, в основании которых располагаются полушаровидные воспалительные папулы, с гнойным или гранулирующим дном, заживающие с рубцеванием;
Придатки кожи
- ониходистрофии (ногтевые пластинки утолщены, деформированы, желтовато-серого цвета);
- волосы пепельно-серого цвета, сухие, нередко отмечается поредение и выпадение волос.
Локализация
поражено всё тело или (что бывает очень редко) заболевание носит ограниченный характер: локтевые и коленные суставы, ладони, подошвы, шея, лицо, волосистая часть головы.
Дифференциальный диагноз
Псориаз, атопический дерматит, себорейный дерматит, эксфолиативная эритродермия, гистиоцитоз Х.
Сопутствующие заболевания
Т-клеточная лимфома кожи (включая грибовидный микоз); ВИЧ; синдром Вискотта-Олдрича; синдром Дауна; иммунодефицитные состояния, не ВИЧ-обусловленные (состояние после трансплантации органов и тканей; почечная недостаточность (нахождение на гемодиализе)); лепра; полимиелит; сирингомиелия; психические заболевания (невротические расстройства).
Диагноз
Обычно достаточно клинической картины и данных микроскопии.
Патогенез
Изучен плохо, в основе лежит дефицит специфических иммунологических реакций
Читайте также:

