Кто и когда открыл холеру
Обновлено: 24.04.2024

Иллюстрация 1866 года. Источник
Холера
Холера вызывается подвижными бактериями — холерным вибрионом, Vibrio cholerae. Вибрионы размножаются в планктоне в солёной и пресной воде. Механизм заражения холерой — фекально-оральный. Возбудитель выводится из организма с фекалиями, мочой или рвотой, а проникает в новый организм через рот — с грязной водой или через не немытые руки. К эпидемиям приводит смешение сточных вод с питьевой водой и отсутствие обеззараживания.
Бактерии выделяют экзотоксин, который в организме человека приводит к выходу ионов и воды из кишечника, что приводит к диарее и обезвоживанию. Некоторые разновидности бактерии вызывают холеру, другие — холероподобную дизентерию.
Болезнь приводит к гиповолемическому шоку — это состояние, обусловленное быстрым уменьшением объёма крови из-за потери воды, и к смерти.
Учёные выделяют семь пандемий холеры:
- Первая пандемия, 1816—1824 гг.
- Вторая пандемия, 1829—1851 гг.
- Третья пандемия, 1852—1860 гг.
- Четвертая пандемия, 1863—1875 гг.
- Пятая пандемия, 1881—1896 гг.
- Шестая пандемия, 1899—1923 гг.
- Седьмая пандемия, 1961—1975 гг.
Остановить пандемию смог тот же фактор, что послужил её началом: аномальный холод 1823-1824 года. Всего первая пандемия продлилась восемь лет, с 1816 по 1824 года.
Спокойствие было недолгим. Всего через пять лет, в 1829 году, на берегах Ганга вспыхнула вторая пандемия. Она продлилась уже 20 лет — до 1851 года. Колониальная торговля, усовершенствованная транспортная инфраструктура, передвижения армий помогали болезни распространяться по миру. Холера дошла до Европы, США и Японии. И, конечно, она пришла в Россию. Пик в нашей стране пришёлся 1830-1831 годы. По России прокатились холерные бунты. Крестьяне, рабочие и солдаты отказывались терпеть карантин и высокие цены на продукты и потому убивали офицеров, купцов и врачей.
В России в период второй эпидемии холеры заболели 466 457 человек, из которых умерли 197 069 человек. Распространению способствовало возвращение из Азии русской армии после войн с персами и турками.

Император Николай I своим присутствием усмиряет холерный бунт в Санкт-Петербурге в 1831 году. Литография из французского периодического издания Album Cosmopolite. Датирована 1839 годом. Источник
Третью пандемию относят к периоду с 1852 по 1860 год. На этот раз только в России умерли более миллиона человек.
Лондонский врач Джон Сноу в 1854 году установил, что болезнь передаётся через загрязнённую воду. Общество на эту новость не обратило особого внимания. Сноу пришлось доказывать свою точку зрения властям. Сначала он убедил снять ручку водозаборной колонки на Брод-Стрит, где был очаг эпидемии. Затем он составил карту случаев холеры, которая показала связь между местами заболевания и его источниками. Наибольшее число умерших было зафиксировано на окрестности именно этой водозаборной колонки. Было одно исключение: никто не умер в монастыре. Ответ был прост — монахи пили исключительно пиво собственного производства. Через пять лет была принята новая схема канализационной системы.

Объявление в Лондоне, распространяемое в 1854 году, предписывало употреблять только кипячёную воду
Седьмая, последняя на сегодня пандемия холеры, началась в 1961 году. Она была вызвана более стойким в окружающей среде холерным вибрионом, получившим название Эль-Тор — по названию карантинной станции, на которой мутировавший вибрион обнаружил в 1905 году.
К 1970 году холера Эль-Тор охватила 39 стран. К 1975 она наблюдалась в 30 странах мира. На данный момент опасность завоза холеры из некоторых стран не ушла.
Высочайшую скорость распространения инфекции показывает тот факт, что в 1977 году вспышка холеры на Ближнем Востоке всего за месяц распространилась на одиннадцать сопредельных стран, включая Сирию, Иордан, Ливан и Иран.

Обложка журнала начала XX века
В 2016 году холера не так страшна, как сто и двести лет назад. Гораздо большему количеству людей доступна чистая вода, канализация редко выводится в те же водоёмы, из которых люди пьют. Очистные сооружения и водопровод находятся на абсолютно другом уровне, с несколькими степенями очистки.
Хотя в некоторых странах вспышки холеры происходят до сих пор. Один из последних на данный момент случаев эпидемии холеры начался (и продолжается) на Гаити в 2010 году. Всего были заражены более 800 000 человек. В пиковые периоды за день заболевали до 200 человек. В стране живут 9,8 миллиона человек, то есть холера затронула почти 10% населения. Считают, что начало эпидемии положили непальские миротворцы, которые занесли холеру в одну из главных рек страны.
8 ноября 2016 года в стране объявили о массовой вакцинации. В течение нескольких недель планируют вакцинировать 800 000 человек.
В октябре 2016 года сообщалось, что в Адене, втором по величине городе Йемена, зафиксировали двести случаев заболевания холерой, при этом девять человек умерли. Болезнь распространилась через питьевую воду. Проблема усугубляется голодом и войной. По последним данным, во всём Йемене холеру подозревают у 4 116 человек.
Сыпной тиф
В США эта лихорадка распространена и сейчас, ежегодно регистрируется до 650 случаев болезни. О распространении говорит тот факт что в период с 1981 по 1996 годы лихорадка встречалась в каждом штате США, кроме Гавайи, Вермонт, Мэн и Аляска. Даже сегодня, когда медицина находится на гораздо более высоком уровне, смертность составляет 5-8%. До изобретения антибиотиков количество летальных исходов доходило до 30%.
Бактерии проникают в организм через начёсы или другие повреждения кожи.
После того, как вошь укусила человека, болезнь может не наступить. Но как только человек начинает чесаться, он втирает выделения кишечника вши, в которых содержатся риккетсии. Через 10-14 дней, после инкубационного периода, начинается озноб, лихорадка, головная боль. Через несколько дней появляется розовая сыпь. У больных наблюдается дезориентация, нарушения речи, температура до 40 °C. Смертность во время эпидемии может составить до 50%.
В 1942 году Алексей Васильевич Пшеничнов, советский учёный в области микробиологии и эпидемиологии, внёс огромный вклад методологию профилактики и лечения сыпного тифа и разработал вакцину против него. Сложность в создании вакцины была в том, что риккетсии нельзя культивировать обычными методами — бактериям необходимы живые клетки животного или человека. Советский учёный разработал оригинальный метод заражения кровососущих насекомых. Благодаря быстрому запуску в нескольких институтах производства этой вакцины во время Великой Отечественной войны СССР удалось избежать эпидемии.
Тиф иногда поражал армии эффективнее, чем живой противник. Вторая крупная эпидемия этой болезни датируется 1505-1530 годами. Итальянский врач Фракастор наблюдал за ней во французских войсках, осаждавших Неаполь. Тогда отмечали высокую смертность и заболеваемость до 50%.
В Отечественной войне 1812 года Наполеон потерял треть войска от сыпного тифа. Армия Кутузова потеряла от этой болезни до 50% солдат. Следующая эпидемия в России была в 1917-1921 годах, на этот раз погибли около трёх миллионов человек.
Сейчас для лечения сыпного тифа используют антибиотики тетрациклиновой группы и левомицетин. Для профилактики заболевания используются две вакцины: Vi-полисахаридная вакцина и вакцина Ту21а, разработанная в 1970-х.
Брюшной тиф
Брюшной тиф характеризуется лихорадкой, интоксикацией, высыпаниями на коже и поражением лимфатической системы нижнего отдела тонкой кишки. Его вызывает бактерия Salmonella typhi. Бактерии передаются алиментарным, или фекально-оральным, способом. За 2000 год брюшным тифом во всём мире переболели 21,6 миллиона человек. Смертность составила 1%. Один из эффективных способов профилактики брюшного тифа — мытьё рук и посуды. А также внимательное отношение к питьевой воде.
У больных наблюдается сыпь — розеолы, брахикардия и гипотония, запор, увеличение объёмов печени и селезёнки и, что характерно для всех видов тифа, заторможенность, бред и галлюцинации. Больных госпитализируют, дают левомицетин и бисептол. В самых тяжёлых случаях используют ампициллин и гентамицин. При этом необходимо обильное питьё, возможно добавление глюкозно-солевых растворов. Все больные принимают стимуляторы выработки лейкоцитов и ангиопротекторы.
Возвратный тиф
После укуса клеща или вши, переносчика бактерии, у человека начинается первый приступ, который характеризуется ознобом, сменяемым жаром и головной болью с тошнотой. У больного поднимается температура, кожа высыхает, пульс учащается. Увеличивается печень и селезёнка, может развиться желтуха. Также отмечают признаки поражения сердца, бронхит и пневмонию.
От двух до шести дней продолжается приступ, который повторяется через 4-8 суток. Если для болезни после укуса вши характерны один-два приступа, то клещевой возвратный тиф вызывает четыре и более приступов, хотя они легче по клиническим проявлениям. Осложнения после болезни — миокардит, поражения глаз, абсцессы селезёнка, инфаркты, пневмония, временные параличи.
Для лечения используют антибиотики — пенициллин, левомицетин, хлортетрациклин, а также мышьяковистые препараты — новарсенол.
Летальный исход при возвратном тифе случается редко, за исключением случае в Центральной Африке. Как и остальные виды тифа, заболевание зависит от социально-экономических факторов — в частности, от питания. Эпидемии среди групп населения, которым недоступна квалифицированная медицинская помощь, могут приводить к смертности до 80%.
Во время Первой мировой в Судане от возвратного тифа погибли 100 000 человек, это 10% населения страны.
Чуму и оспу человечество сумело загнать в пробирку благодаря высокому уровню современной медицины, но даже эти болезни иногда прорываются к людям. А угроза холеры и тифа существует даже в развитых странах, что уж говорить о развивающихся, в которых в любой момент может вспыхнуть очередная эпидемия.
Причиной заражения в Махачкале была водопроводная вода. Директор местного водоканала арестован, ещё двадцать три человека — под следствием. Сейчас того же опасаются жители Ростова.

Холера. Болезнь, описание которой давал еще легендарный Гиппократ. К настоящему времени насчитывается 7 случаев пандемии этого заболевания, последний из которых завершился в 1975 году.
В середине XIX века эпидемия холеры разразилась в Европе, в частности, в России. Основные средства борьбы были известны – жёсткий санитарно-гигиенический контроль, изоляция заболевших, хинин как лекарство, но все-таки это были, так сказать, оборонные защитные меры. А попытки изобрести действенную вакцину против Vibrio cholerae, возбудителя этой кишечной инфекции, успеха не имели.
Лучшие умы микробиологии и вирусологии – Пастер, Кох, видные ученые, работавшие в их командах, бились над проблемой. Так, в начале 1883 года холера появилась в Египте. Туда прибыли 2 конкурирующие команды – французская и немецкая. Несмотря на обилие материала для постановки опытов, все попытки превентивного заражения животных с тем, чтобы у них выработался иммунитет, оказались безрезультатными. Более того, в сентябре того же года в Египте скончался видный ученый из команды Пастера – Луи Тюилье. Эта потеря вызвала шок и депрессию в стане французов.
А немцы, между тем, перебравшись из Египта в Индию, где также началась вспышка холеры, казалось, достигли результата. Коху удалось обнаружить микроб, который содержался исключительно в кишечнике заболевших людей. По внешнему виду похожий на запятую и названный Кохом возбудителем холеры, микроб, однако, не был нейтрализован. Коху не удалось выделить ослабленный штамм этого возбудителя, чтобы провести эффективную вакцинацию подопытных животных. Ни одна особь не заразилась и не переболела холерой. Но, благодаря журналистам, желаемо было выдано за действительное. Весть о победе немецкой школы микробиологии облетела весь мир. Кох удостоился аудиенции у германского императора, получил денежную выплату в огромную сумму – 100 тысяч марок! Его стали называть первооткрывателем возбудителя холеры.
Хотя справедливость требует назвать другое имя: итальянский ученый Филиппо Пачини. Еще в 1854 году он описал бактерии, выявленные Кохом спустя 30 лет. Однако исследования итальянца остались незамеченными. Что говорить, и сам Роберт Кох, что называется, не с первой попытки пришел к правильному выводу. Еще в 1866 году он описал эти бактерии холеры в ходе патологоанатомических исследований жертв эпидемии, но не сделал выводов из своих же наблюдений. Это не говоря уже о том, что первая действенная вакцина от холеры была предложена российским ученым Владимиром Хавкиным. Но об этом – в следующий раз.
Есть таблетки, как конфетки: о победе над полиомиелитом
Полиомиелит. Крайне опасное вирусное инфекционное заболевание. Поражает организмы детей и приводит к параличу спинного мозга за счет заражения серого вещества полиовирусом. Как и многие другие вирусные заболевания, известно с давних времен.
Грипп. Острое инфекционное заболевание дыхательных путей. Из разряда ОРВИ. Особая примета гриппа – распространяется в виде сезонных эпидемиологических вспышек. Особое коварство болезни – вирус постоянно мутирует, изменяется, совершает, медицинским языком говоря, антигенный дрейф, или антигенные сдвиги. Поэтому неправильно говорить, что человеческий организм восприимчив к гриппу по определению, нет; этот вирус как раз вызывает у человека стойкий иммунитет.
Болезнь войны: как бороться с тифом
Владимир Хавкин – создатель вакцины против холеры
Холера. В середине и второй половине XIX века эпидемии этой болезни угрожающе часто начали происходить не только в Азии, но и в Европе.
Сибирская язва. Особо опасное инфекционное заболевание диких и домашних животных, а также человека. Возбудителем ее является спорообразующая бактерия Bacillus anthracis – сибиреязвенная палочка. Впервые в чистую культуру лабораторным путем она была выделена в 1877 году выдающимся немецким врачом-микробиологом Робертом Кохом.

Во многих европейских городах, если не в каждом, встречаются очень похожие друг на друга памятники. Как правило, это барочная колонна, которую венчает фигура Девы Марии. Это – чумные столбы, которые устанавливали во славу Господу за избавление от одной из самых страшных эпидемий. Чума в 1320 году вдвое сократила население Европы, забрав жизни 25 миллионов человек. А следующая вспышка – 1348 года – унесла практически половину населения земного шара – около 50 миллионов человек. Это больше, чем все мировые войны.
В города эпидемия приходила из бедных кварталов, где было много крыс – переносчиков заразы. Но распространялась с бешеной скоростью. Считается, что этому способствовало существенное похолодание, заставившее грызунов переселяться ближе к человеку.
В Европе последняя эпидемия чумы закончилась в XVII веке. Но в Азии появлялась и в начале XX столетия. Мировых эпидемий больше не было. Сегодня чума, выявленная на ранней стадии, легко поддаётся лечению антибиотиками.
От чёрной оспы сильнее всего пострадало коренное население Америки в XVI веке. Переселенцы из Старого Света принесли с собой эпидемию, которая сократила численность жителей почти в 20 раз. В результате на континенте осталось всего около 5 миллионов человек.
Вакцина была найдена под конец XVIII века. Императрица Екатерина II развернула в России масштабную прививочную кампанию. И даже сама подала пример – пригласила ко двору английского врача, который сделал ей прививку. Донором материала для вакцины стал крестьянский мальчик Саша, перенёсший заболевание. За это ему даровали дворянский титул и фамилию – Оспенный. Среди известных личностей, переболевших оспой, – Вольфганг Амадей Моцарт, Иосиф Сталин, Максим Горький и Михаил Глинка.
Первую эпидемию холеры связывают с климатическими аномалиями. Погода в 1816 году удивляла: весной в Европе стояли зимние температуры, летом в Америке были заморозки, Германия страдала от постоянных бурь, а в Швейцарии каждый месяц выпадал снег. Могла произойти мутация холерного вибриона. На фоне холодной погоды это могло поспособствовать эпидемии.
В России пик заболевания пришёлся на 1830 – 1831 годы. После войн с персами и турками вернулась армия, принеся с собой и холеру как страшный "трофей". Чтобы остановить её распространение, правительство ввело ограничение на передвижения. Но страшнее холеры оказалась паника, охватившая население: в ответ на принятые меры вспыхнули холерные бунты. Рабочие и солдаты нападали на полицейские участки и больницы, убивали офицеров, чиновников и врачей. В период этой эпидемии в России заболели около полумиллиона человек. Почти 200 000 из них умерли. Спустя 30 лет холера вернулась в нашу страну. На этот раз она унесла уже больше миллиона жизней.
Последняя эпидемия произошла в 1970 году. Она охватила 39 стран. Сегодня вспышки холеры происходят в основном в странах, где есть проблемы с питьевой водой. К примеру, южных странах Африки.

Обзор
Смерть как душитель, 1851 (Death as a Strangler, 1851) Альфред Ретель.
Автор
Редакторы

Партнер номинации — компания SkyGen: передовой дистрибьютор продукции для life science на российском рынке.
Генеральный партнер конкурса — международная инновационная биотехнологическая компания BIOCAD.
Как все начиналось
В 1815 году проснулся вулкан Тамбора в Индонезии — его извержение стало самым крупным в истории всего человечества [1]. Общее количество энергии, вышедшей в атмосферу Земли в тот момент составило примерно 840·10 17 Дж или 20 Гт ТНТ (килотонн в тротиловом эквиваленте — единица мощности взрыва, которая соответствует по энергии взрыву тысячи тонн 2,4,6-тринитротолуола). Для наглядности представьте, что созданное человеком смертельное ядерное оружие, Царь-Бомба, выделила только 2,4·10 17 Дж (58 Мт ТНТ) [2].

Рисунок 1. Извержение вулкана Тамбора в сравнении с другими крупными извержениями.

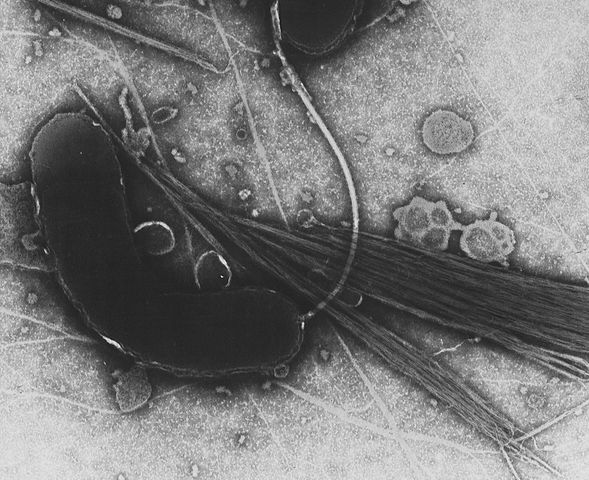
Рисунок 2. Холерный вибрион.
Чтобы стать страшным сном для всего человечества, бактерии была необходима мутация, которая позволила бы ей выживать в кислотной среде желудка человека, закрепляться в кишечнике и передаваться следующим носителям.
Постепенное знакомство местного населения Сундарбана с холерным вибрионом привело к развитию у последнего длинных жгутиков, с помощью которых теперь бактерия могла собираться в колонии и закреплять свои позиции в кишечнике человека [7].
Однако этого мало: холера так и оставалась зоонозом до определенного момента — до пробуждения вулкана Тамбора. Охватившая мир вулканическая зима затронула и планктон, погубив огромное количество рачков-копепод, и бактерии пришлось выживать без обычной для себя пищи. Извержение стало толчком к возникновению новых мутаций у холерного вибриона и положило начало развитию новой эпидемии [6].
Смертность от обновленного холерного вибриона без лечения достигала более 20%, и заражаемость была чрезвычайна высока: достаточно было капли воды с бактерией, немытых продуктов, грязных рук или контакта с вещью больного, чтобы подхватить холеру [7].
1817–1824 гг. — первая эпидемия, больше сконцентрировалась на Азии;
1826–1837 гг. — вторая эпидемия, холерный вибрион достигает Европы и Америки;
1846–1860 гг. — третья эпидемия, захват всей Северной Африки и Америки;
1863–1875 гг. — четвертая эпидемия, возрастает скорость распространения из-за Суэцкого канала;
1881–1896 гг. — пятая эпидемия, холера встречается теперь и в Южной Америке;
1899–1923 гг. — шестая эпидемия, холера становится пандемией, встречаясь на всех континентах, кроме Антарктиды;
1961 г. – наше время — седьмая пандемия холеры.
Первая попытка захвата мира
Первая эпидемия началась в 1817 году в Индии и практически не вышла за ее пределы. Британская Ост-Индская компания в срочном порядке объявила карантин и смогла отсрочить катастрофу на время: был введен запрет на перемещения кораблей из этой области и остановлено паломничество в Мекку [9].
Полной изоляции достичь было практически невозможно отчасти из-за бессимптомного протекания заболевания у некоторых людей, хотя они продолжали оставаться носителями холеры [10].
Первая волна Россию почти не задела, хотя в 1817 году холерный корабль прибыл в Астрахань. Местные врачи смогли не только не дать распространиться болезни по России, но и выходили большинство заболевших моряков. Правда, не понимая механизма распространения, врачи на всякий случай запретили продажу арбузов, но на общую картину это не повлияло [11].
Пережитая более-менее успешно первая волна 1817–1824 гг. не означала, что люди поняли, как лечить холеру. Наоборот, во время второй пандемии, разразившейся в 1826–1837 гг., смертность возросла почти в 2 раза в связи с используемыми методами лечения [11], о спорности которых мы поговорим дальше.
Увеличение масштабов
Вместо того чтобы предоставить заболевшему доступ к чистой воде, больному давали рвотное (чтобы вся желчь вышла наверняка) и проводили кровопускание. В некоторых больницах сверх этого бедным больным прописывали ртутные соли как лекарство, так что если человек имел неосторожность выжить после столь интенсивного лечения, то накопленная ртуть в почках не позволяла его назвать здоровым [12].
На этом фоне иронично успешными оказываются гомеопатические больницы, которые давали разведенные в невероятных дозах с водой (просто воду, другими словами) лекарства и обматывали своих пациентов мокрыми полотенцами. Выживаемость холерных больных у гомеопатов была в 5–8 раз выше, чем в классических медицинских учреждениях [11]. Но медицинское сообщество не поверило их результатам (рис. 3), так как тогда точно установить, холеру ли лечили гомеопаты или дизентерию, можно было только по предсмертным судорогам [13]. Так что получилась история, как с ведьмами: девушка выплыла — ведьма, утонула — к сожалению, мы ошиблись. Пациент умер — холера, плохо его лечили, а если выжил — так это и не холера была, а что-то попроще.

Рисунок 3. Группа врачей выставляет напоказ манекена с головой скелета, изображающего холеру: люди с криком бегут от него, 1832 г. Художник — Генри Хит.
С той стороны постучали
Устоявшаяся и несменяемая две тысячи лет позиция в медицине отразилась на многих европейских странах в их неоднозначных методах спасения от холеры. Во всем происходящем абсурде особо отличились французы: в Париже решили победить холеру танцами [7].
Холерные маскарады не останавливались, даже если кто-то умирал в процессе: человека уносили из зала специально подготовленные люди, и танцы смерти продолжались на испачканных испражнениями больных и умирающих полах [14].
Однако точно ли умер человек — был вопрос спорный. Холера воплотила в реальность страх многих оказаться погребенным заживо: из-за большого количества умирающих в день человека, предельно обезвоженного, без дыхания и сердцебиения после тяжелейших судорог, отправляли сразу на кладбище. Если повезло, то очнувшегося человека слышали и успевали откопать, но сколько погибло заживо погребенными, мы никогда не узнаем [7], [14].
Рисунок 4. Схема гроба с колокольчиком.
И холера действительно не делила мир на бедных и богатых — болели все. Хотя иногда случалось, что элита общества страдала больше: в Америке успешные жители городов, которые не употребляли ничего крепче коктейлей, оказывались более подверженными заболеванию холерой, чем простые английские колониальные офицеры, пьющие чистый джин. Несмотря на свою опасность, холерный вибрион легко погибает от кипячения, кислоты и алкоголя крепче 15 градусов [11], [15].
В 1846–1860 гг. уже в период третьей холерной эпидемии в России смертность значительно упала благодаря распространению культуры чаепития (рис. 5): кипяченая вода и обильное питье уменьшили число погибших в 8 раз. Солдатам в период холерных эпидемий специально выдавался чай, хотя по довольствию он не полагался [11], [16].
Рисунок 5. Борьба с холерой с помощью крестов и горячего чая в Санкт-Петербурге во время эпидемии холеры в России. 3 октября 1908 г.
В Америке пытались тоже ввести чайные традиции, но, на удивление, это не дало результатов. Объяснение этого явления заключалось в особенности питья чая американцами — почти всегда только с молоком, а нечистые на руку торговцы его обычно разбавляли сырой водой. Непонимание того, как все же распространяется болезнь, все еще значительно тормозило развитие профилактики заболевания [11].
Все не так просто
К сожалению, то, что холерный вибрион распространяется с водой и фекалиями, отрицалось научным сообществом долгие годы, как и игнорировалось открытие причины заболевания — бактерий.
В первый раз холерный вибрион был найден в 1854 году Филиппом Пачини, но царившая в медицине теория миазмов не дала ему возможность поделиться своим исследованием — его открытие проигнорировали [17]. Та самая миазматическая теория была предложена еще Гиппократом в четвертом веке до нашей эры, и ее влияние на медицинское сообщество продержалось почти до конца XIX века. Миазмы в этой парадигме — это ядовитый пар или туман, появившийся в результате разложения органики и вызывающий всевозможные заболевания. Таким образом, инфекция, по данной теории, не могла передаваться от человеку к человеку, а была результатом загрязненного воздуха [18].
Спустя 30 лет в 1883 году ученый Роберт Кох переоткрыл холерный вибрион, но его результатам не поверил на тот момент чрезвычайно авторитетный врач Макс фон Петтенкофер, следовавший принципам теории миазмов. Он провел свой опыт-опровержение, выпив вместе с коллегами воду с этими бактериями, и по необъяснимым причинам никто из них не заболел [17].
С сопротивлением общества столкнулся и выдающийся английский врач Джон Сноу, много лет споривший с медицинским сообществом о причинах заражения холерой в Лондоне (рис. 6). В 1850-е британскую столицу сложно было назвать приятным местом: сгнившие остатки туш, грязные сточные воды, химикаты и другие отходы производств — все оказывалось в реке Темзе, воды которой местные жители использовали для бытовых нужд. Такой подход привел к Великому Зловонию в 1858 году и позволял болезни успешно распространяться по всему городу. Доводы Джона Сноу о связи воды и холеры заглушались статусом более авторитетных докторов и главенством в медицине теории миазмов. Для доказательства своей правоты ему пришлось провести целое детективное расследование, чтобы отследить, где именно заболевшие брали воду и из какой питьевой колонки. Он кропотливо создавал целую карту распространения холеры в городе, опрашивал заболевших и собирал статистику летальных исходов. Каким бы ни был тяжелым и продолжительным процесс поиска доказательств, настойчивый доктор смог убедить в свя́зи зараженных холерой с питьевыми источниками как политиков, так и своих коллег. Джон Сноу не остановил холеру, но он смог положить начало реформе сточных канав. Однако и этот исход событий вполне можно назвать успешным для спасения Лондона от холеры [19].

Рисунок 6. Сатирическая иллюстрация загрязненной реки Темзы Джорджа Крукшенка, 1832 год.
Таким образом, к началу 20-х годов XX века холера начала отступать из-за профилактики посредством вакцинации, перестроенных канализаций и измененного отношения к питьевой воде. В больницах стали применять физиологические и солевые растворы, действие которых отрицалось долгое время. Они помогали восстановить водно-солевой баланс у пациентов и значительно увеличивали их шансы на выживание. Холера теперь была проблемой только в том случае, если не были приняты вовремя карантинные меры или же у государства не оказывалось средств на вакцинацию и организацию доступа к чистой питьевой воде [11].
Неисчезнувшая болезнь
Заболеть холерой в XXI веке кажется нелепым, но все же она никуда от нас не делась. В мире сейчас, по данным ВОЗ, идет седьмая пандемия холеры, которая началась в 1961 г. в Южной Азии, в 1971-ом распространилась на Африку, а в 1991 г. — на Америку. Сегодня ВОЗ утверждает, что ежегодно происходит в среднем 2,86 миллиона случаев заболевания холерой и 95 тысяч из них — с летальными исходами [22].
Холера осталась не только в бедных странах: в 2001 году случилась вспышка заболевания в Казани. Жители купались в озере рядом с городом, в которое попали канализационные стоки из-за поломки оборудования. Эпидемию удалось остановить, но кто именно принес заболевание в город — неизвестно, и нельзя уверенно заявить, что больше такого не повторится [23].
Так или иначе, мир движется вперед, пандемии случаются с нами время от времени, и какие-то наши убеждения о сегодняшних болезнях и поступки будут смешить следующие поколения. Понадеемся, что мы все же сможем вынести какие-то уроки из ошибок наших предшественников и будем мыть руки перед едой. И еще кипятить воду. На всякий случай.
Читайте также:

