Кто самый высокий в тиф
Обновлено: 23.04.2024
Тиф, также известный как сыпной тиф, это группа инфекционные заболевания которые включают эпидемический тиф, скраб тиф, и мышиный тиф. [1] Общие симптомы включают жар, головную боль и сыпь. [1] Обычно они начинаются через одну-две недели после заражения. [2]
Заболевания вызываются определенными типами бактериальная инфекция. [1] Эпидемический тиф возникает из-за: Риккетсия prowazekii распространяться вши, сыпной тиф возникает из-за Ориентиа цуцугамуши распространяться чиггеры, а мышиный тиф возникает из-за Риккетсия тифа распространяться блохи. [1]
Вакцина были разработаны, но коммерчески недоступны. [3] [4] [5] Профилактика достигается за счет уменьшения воздействия организмов, распространяющих болезнь. [3] [4] [5] Лечение антибиотиком доксициклин. [2] Эпидемический сыпной тиф обычно возникает в вспышки при плохих санитарных условиях и скученности. [6] Когда-то это было обычным явлением, сейчас это редкость. [3] Кустовой сыпной тиф встречается в Юго-Восточной Азии, Японии и Северной Австралии. [4] Мышиный сыпной тиф возникает в тропический и субтропический области мира. [5]
Содержание
Признаки и симптомы
Эти признаки и симптомы относятся к эпидемическому сыпному тифу, так как он является наиболее важной из группы болезней тифа. [9]
Признаки и симптомы начинаются с внезапного появления лихорадки и других гриппоподобных симптомов примерно через одну-две недели после заражения. [10] Через пять-девять дней после появления симптомов сыпь обычно начинается на туловище и распространяется на конечности. Эта сыпь со временем распространяется по большей части тела, щадя лицо, ладони и подошвы. Признаки менингоэнцефалит начните с высыпания и продолжайте вторую или третью неделю. Другие признаки менингоэнцефалита включают чувствительность к свету (светобоязнь), изменения психического состояния (бред) или кома. Незалеченные случаи часто заканчиваются летальным исходом. [ нужна цитата ]
Причины
Профилактика
По состоянию на 2020 год вакцины в продаже нет. [3] [4] [5] Разрабатывается вакцина от сыпного тифа, известного как вакцина против сыпного тифа. [12]
В Американская ассоциация общественного здравоохранения рекомендует лечение на основании клинических данных и до культивирования, подтверждающего диагноз. [13] Без лечения смерть может наступить у 10-60% людей с эпидемическим сыпным тифом, причем люди старше 60 лет имеют самый высокий риск смерти. [ нужна цитата ] В эпоху антибиотиков смерть редка, если доксициклин дано. В одном исследовании с участием 60 человек, госпитализированных с эпидемическим сыпным тифом, никто не умер от доксициклина или хлорамфеникол. [14] Некоторым людям также может потребоваться кислород и внутривенные жидкости. [ нужна цитата ]
Эпидемиология
Согласно Всемирная организация здоровья, в настоящее время уровень смертности от тифа составляет примерно один на каждые 5 000 000 человек в год. [15]
Сегодня существует лишь несколько районов эпидемического тифа. С конца 20 века случаи заболевания регистрировались в Бурунди, Руанде, Эфиопии, Алжире и в некоторых районах Южной и Центральной Америки. [16] [17] [18] [19]
За исключением двух случаев, все случаи эпидемического тифа в Соединенных Штатах произошли к востоку от Река Миссисипи. Рассмотрение группы случаев в Пенсильвании показало, что источником инфекции был белки-летяги. [20] Сильватический цикл (болезни, передающиеся от диких животных) эпидемический сыпной тиф в США остается редкостью. В Центры по контролю и профилактике заболеваний задокументировали только 47 случаев с 1976 по 2010 год. [21] Вспышка блоха- вирусный сыпной тиф выявлен в центре города Лос-Анджелес, Калифорния в октябре 2018 г. [22]
История
Средний возраст
Первое достоверное описание болезни появляется в 1489 году нашей эры во время осады Испанской Базы против Мавры вовремя Война Гранады (1482–1492). Эти отчеты включают описания лихорадки; красные пятна на руках, спине и груди; дефицит внимания, переходящий в делирий; и гангренозный язвы и связанный с ними запах гниющей плоти. Во время осады испанцы потеряли 3000 человек из-за действий противника, но еще 17000 умерли от тифа. [23]
Ранние современные эпидемии
19 век
В течение Наполеонс отступить от Москва в 1812 году от тифа умерло больше французских солдат, чем русских. [28]
в Соединенные Штатытиф эпидемия вспыхнул в Филадельфия в 1837 г. и убил сына Франклин Пирс (14-й президент США) в Конкорд, Нью-Гэмпшир, в 1843 году. Несколько эпидемий произошло в Балтимор, Мемфис, и Вашингтон, округ Колумбия, между 1865 и 1873 годами. Тиф также был значительным убийцей во время Гражданской войны в США, хотя брюшной тиф лихорадка была более распространенной причиной "лагерной лихорадки" Гражданской войны в США. Брюшной тиф, вызванный бактерией Сальмонелла тифа (не путать с Salmonella enterica, вызывающий пищевое отравление сальмонеллой) - это заболевание, совершенно отличное от тифа. [ нужна цитата ]
Только в Канаде эпидемия тифа 1847 г. убили более 20000 человек с 1847 по 1848 год, в основном ирландские иммигранты в лихорадка и другие формы карантина, кто заразился болезнью на борту переполненного гробовые корабли в бегстве Великий ирландский голод. Чиновники не знали, как обеспечить достаточную санитарию в условиях того времени, и не понимали, как распространяется болезнь. [29]
В машинка для стрижки Тикондерога была печально известна своим путешествием на "лихорадочном корабле" из Ливерпуля вПорт-Филлип в 1852 году на борту было 795 пассажиров. Переполненное судно не было предназначено для перевозки пассажиров, санитарные условия были неудовлетворительными, и врачи вскоре были перегружены. Во время путешествия 100 пассажиров умерли от тифа. [ нужна цитата ]
20 век
Были созданы пункты разгрузки войск на Западный фронт в течение Первая Мировая Война, но болезнь опустошила армии Восточный фронт, где более 150 000 умерли в Сербия один. Смертность составляла от 10% до 40% инфицированных, и болезнь была основной причиной смерти тех, кто ухаживал за больными. [ нужна цитата ]
В течение Вторая Мировая Война, многие немецкие военнопленные после потеря под Сталинградом умер от тифа. Эпидемии тифа убивали тех, кто был заключен в лагеря для военнопленных, гетто и Нацистские концлагеря которые содержались в антисанитарных условиях. Фотографии массовых захоронений, в том числе людей, умерших от тифа, можно увидеть на кадрах, снятых в Концентрационный лагерь Берген-Бельзен. [34] Среди тысяч узников концлагерей, таких как Терезиенштадт и Берген-Бельзен, умерший от тифа [34] мы Анна Франк, 15 лет, и ее сестра Марго, 19 лет в последнем лагере. Крупные эпидемии в послевоенном хаосе Европы удалось предотвратить только благодаря широкому использованию недавно открытых ДДТ убить вшей на миллионы беженцев и перемещенные лица. [ нужна цитата ]
Первая вакцина против сыпного тифа была разработана Польский зоолог Рудольф Вайгль в межвоенный период. [35] Во время Второй мировой войны были разработаны более качественные, менее опасные и менее дорогие вакцины. С тех пор в Азия, Восточная Европа, то Средний Восток, и части Африка. [ нужна цитата ]

Чарльз Николь получил 1928 г. Нобелевская премия в медицине за определение вшей как переносчиков эпидемического тифа.
В разные времена эпидемии тифа происходили на фоне социальных бедствий – войны, голод, разруха. В период таких эпидемий люди гибли тысячами.
Современные медики знают о разновидностях тифа все, благодаря чему успешно излечивают все виды этого заболевания. О том, чем они различаются и как лечить каждый из видов тифа, речь пойдет в этой статье.
Патогенез
Все виды тифа вызывают инфекционные агенты, попадающие в организм.
Брюшной тиф, а также паратиф А и В провоцируют Salmonella typhi, Salmonella paratyphi, Salmonella schottmuelleri. У этих заболеваний сходные клинические и патогенетические проявления, развивающиеся вследствие интоксикационного поражения лимфатической системы кишечника.
Возбудители, провоцирующие паратиф и брюшной тиф, относятся к отделу Gracilicutes, семейству Enterobacteriaceae, роду Salmonella, в котором определяется более двух тысяч видов микроорганизмов. Сальмонеллы — это факультативные анаэробы с высокой биохимической активностью. Они образуют эндотоксин, производящий энтеротропное, нейротропное и пирогенное действие. Сальмонеллы устойчивы к низким температурам, но чувствительны к высоким. Также у них высокая чувствительность к УФ-лучам, но и к дезинфицирующим средствам. Они могут долго сохраняться, а также размножаться в продуктах питания.
Паратиф и брюшной тиф развивается после контактов с больными, возбудитель передается фекально-оральным способом. Что касается того, как передается брюшной тиф, то
путь передачи может быть водным, пищевым, контактно-бытовым. Наиболее высокий уровень заболеваемости отмечается летом и осенью. Брюшной тиф чаще всего диагностируется у людей трудоспособного возраста.
Патогенез заболевания является следующим. Изначально возбудитель брюшного тифа проникает в кишечник, после чего внедряется в лимфатические узлы, что ведет к развитию лимфаденита. Далее возбудитель проникает в кровь, и у больного начинается бактериемия. В это время начинает проявляться клиника брюшного тифа. Возбудитель, циркулирующий в крови, часто погибает, при этом высвобождая эндотоксин. Это приводит к развитию интоксикации. В случае массивной эндотоксемии отмечается инфекционно-токсический шок. Как и другие инфекционные болезни, брюшной тиф приводит к ухудшению состояния.
Микробиология брюшного типа дальше описывается так: бактерии проникают в паренхиматозные органы, где образуются брюшнотифозные гранулемы. Соответственно, функции этих органов нарушаются. С восьмого дня заболевания возбудитель в больших количествах выделяется из организма с калом, а позже и с мочой. В это время меняются лимфоидные образования кишечника. Такие изменения происходят по стадиям. Сначала лимфоидные образования набухают, потом происходит их некротизация, далее — отторжение некротизированных масс. Четвертая стадия – это стадия появления язв, пятая – стадия заживления язв. На последней стадии формируется специфический иммунитет, и организм освобождается от возбудителя.
Сыпной тиф передается через небольшие повреждения на коже (как правило, речь идет о расчесах). Заболеваемость этим недугом была очень высокой в периоды войн и ухудшения социальных условий. Источник инфекции – человек в период последних 2-3 дней инкубационного периода и до 7-8 дня от того момента, когда температура у него нормализовалась.
Возбудитель заболевания — риккетсия Провачека. Переносчики сыпного тифа – вши, в основном платяные, реже — головные, которые передают болезнь от больного человека здоровому, после чего развивается эпидемический сыпной тиф. Заражение эпидемическим сыпным тифом происходит, когда фекалии вшей втираются в расчесы. Клещевой сыпной тиф – болезнь, заражение которой происходит через укусы инфицированных клещей. Эндемический клещевой тиф также развивается после заражения риккетсиями.
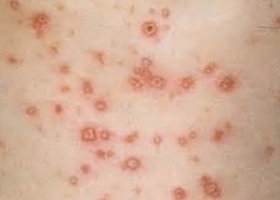
После того, как переносчики заражают человека, риккетсии попадают в кровь, их небольшая часть погибает, а остальная, попадая в лимфу, направляется к лимфатическим узлам, где они и размножаются. Этот процесс соответствует инкубационному периоду.
После этого риккетсии вбрасываются в кровь в больших количествах, часть их гибнет и высвобождается эндотоксин. Этот процесс соответствует началу острого периода болезни. Риккетсии размножаются в эндотелии сосудов, что приводит к набуханию и десквамации эндотелиальных клеток. В кровотоке эти клетки разрушаются, и высвобождающиеся риккетсии снова поражают эндотелиальные клетки. Наиболее активно этот процесс происходит в последние дни инкубационного периода и в первые дни лихорадки.
В процессе развития заболевания сосуды поражает бородавчатый эндокардит. Этот патологический процесс может распространяться на всю толщину стенки сосуда, вследствие чего образуется сегментарный или круговой некроз. В свою очередь, это может привести к закупорке сосуда тромбом. Этот патологический процесс приводит к образованию так называемых сыпнотифозных гранулем (узелков Попова).
Если болезнь протекает тяжело, отмечаются некротические изменения, если легко — пролиферативные изменения. Особенно ярко выражены изменения сосудов в центральной нервной системе. Из-за поражения сосудов также отмечаются изменения кожи и слизистых. Вероятны тромбоэмболические осложнения. После того, как человек перенес сыпной тиф, риккетсии Провачека в организме могут существовать много лет. Когда защитные силы организма ослабляются, может произойти рецидив, которым является болезнь Брилла-Цинссера. Болезнь Брилля протекает легче, но ее клинические проявления сходны с сыпным тифом.
Возвратный тиф – возбудители этого заболевания относятся к спирохетам рода Borrelia, один и наиболее распространенных его возбудителей — боррелия Обермейера (Borrelia recurrentis). Переносчики эндемического возвратного тифа — клещи семейства Argasidae. Переносчики являются так называемыми резервуарными хозяевами спирохет. Также резервуаром боррелий являются грызуны. Однако у человека эндемический возвратный тиф развивается именно после укуса клеща. Изначально на том месте, где внедрился клещ, появляется папула. Патогенез и проявления клещевого типа схожи с проявлениями эпидемического возвратного тифа, переносчиком которого является платяная и головная вошь.
Когда боррелии попадают внутрь организма, они внедряются в клетки лимфоидно-макрофагальной системы, размножаются в них и после этого поступают в кровь уже в больших количествах. В крови происходит их частичное разрушение и высвобождение эндотоксина, поражающего кровь и нервную систему. Происходит интоксикация организма, развивается лихорадка, в печени и селезенке образуются некротические очаги. Нарушается также местное кровоснабжение, что ведет к геморрагическим инфарктам.
Для заболевания характерна так называемая возвратная лихорадка. После окончания первого лихорадочного периода образуются антитела против боррелий первого поколения. Под их воздействием появляются микробные агрегаты с нагрузкой тромбоцитов, и большинство боррелий гибнет. В этот период больной переживает период ремиссии. Однако часто возбудители приобретают устойчивость к антителам и продолжают сохраняться в организме. Когда эти боррелии размножаются, происходит второй приступ лихорадки. Такая ситуация может повторяться несколько раз. Человек полностью выздоравливает только после появления в крови антител, которые влияют на все антигенные варианты боррелий. После выздоровления иммунитет сохраняется ненадолго.
Классификация
Определяются следующие разновидности заболевания:
- Сыпной тиф.
- Возвратный тиф.
- Брюшной тиф.
По тяжести течения заболевание подразделяют на несколько степеней:
- легкая;
- средне тяжелая;
- тяжелая.
С точки зрения наличия осложнение тиф подразделяется на:
Причины
Сыпной тиф развивается вследствие заражения организма внутриклеточными паразитами — риккетсиями. Переносчиками ритекксий являются платяные, головные и лобковые вши. Заражение происходит, когда человек расчесывает кожные покровы в местах укусов вшей и втирает их испражнения. Когда риккетсии попадают в кровь, человек становится заразным для окружающих.
Брюшной тиф развивается после заражения Salmonella typhi. Заразиться можно от больного человека или носителя возбудителя. Заражение происходит контактно-бытовым, водным, пищевым путем.
Возвратный тип начинается после заражения спирохетами рода Borrelia. Эпидемическим возвратным тифом можно заразиться после укусов вшей, эндемическим – клещей.
Симптомы тифа
Каждая из разновидностей тифа проявляется особыми признаками.
Брюшной
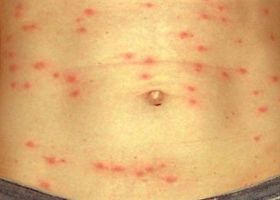
Симптомы брюшного тифа проявляются остро или подостро. Врачи выделяют несколько периодов заболевания. В начальном, который может длиться от 4 до 7 дней, у больного по нарастающей развивается интоксикация. Болит голова, повышается температура тела, ухудшается аппетит, развивается брадикардия. Беспокоят постоянные и схваткообразные боли в животе, метеоризм, понос. Язык утолщен, на нем есть серо-белый налет. Конечности немеют, холодеют.
В период разгара, который длится 9-10 дней, температура продолжает держаться на высоком уровне. На животе и на боковых поверхностях груди появляется мелкая сыпь. Если надавить на поверхность кожи, пораженную сыпью, она исчезает, но потом снова появляется через несколько секунд. У больных проявляется выраженная заторможенность.
Отмечается брадикардия, глухость тонов сердца, пониженное давление. На языке виден коричневатый налет, по краям видны отпечатки зубов. Отмечаются проблемы с дыханием – оно становится жестким и хриплым. В процессе развития болезни, печень и селезенка увеличиваются. Появляется склонность к запорам, живот вздут. У больного может отмечаться тифозный статус, то есть нарушения сознания, сильная заторможенность, галлюцинации, бред. Еще одно тяжелое проявление этого заболевания — инфекционно-токсический шок.
Симптомы брюшного тифа у взрослых в период разрешения болезни являются следующими: температура тела падает резко или наблюдается ускоренный лизис. Снижается выраженность признаков интоксикации — нормализуется аппетит и сон, улучшается общее самочувствие.
У небольшой части больных – от 3 до 10% — во время реконвалесценции может произойти рецидив болезни. Рецидив предвещают некоторые признаки: ухудшенный аппетит, отсутствие нормализации размеров печени и селезенки, субфебрилитет, слабость. Симптомы у рецидива такие же, как у основного заболевания. Но его длительность меньше.
Сыпной
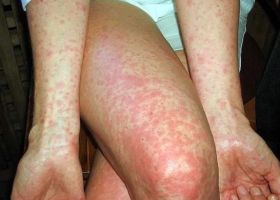
Сыпной тиф начинается с того, что у больного повышается температура тела, развиваются признаки общей интоксикации – озноб, лихорадка, боли в спине, головные боли. Через несколько дней появляются пятна на коже в виде розовой сыпи. Пятна покрывают тело в верхней части туловища, подмышках, однако на ладонях, лице и подошвах ног их нет. Больной пребывает в заторможенном состоянии, иногда впадает в состояние комы. Он дезориентируется в пространстве и времени. Температура держится на отметке около 40 градусов постоянно, а через две недели резко снижается. Немного понижаться температура в этот период может в утреннее время.
Через некоторое время сыпь становится темнее, приобретает макуло-папулезный вид. Если течение болезни тяжелое, может появиться петехиальная и геморрагическая сыпь. Возможно развитие спленомегалии. При очень тяжелой форме болезни наблюдается гипотония. Возможен сосудистый коллапс, признаки энцефалита, почечная недостаточность, пневмония – все эти признаки являются неблагоприятными с точки зрения прогноза.
Болезнь Брилла-Цинссера — это рецидив сыпного тифа, который проходит в более легкой форме. Это состояние может развиваться на фоне снижения защитных сил через много лет после того, как человек переболел в первый раз.
Возвратный
Симптомы возвратного тифа проявляется по-другому. Он начинается внезапно. Непродолжительный озноб сменяет жар и головная боль. Появляется боль в мышцах и суставах, повышается температура, учащается пульс, кожные покровы становятся сухими. Затрагивается нервная система, часто развивается делирий.
На коже появляются высыпания, в некоторых случаях развивается желтуха, увеличивается печень и селезенка. В период лихорадки может поражаться сердце, развиваться пневмония и бронхит. Такое состояние может продолжаться 2-6 дней. Дальше температура снижается, состояние больного улучшается. Но через 4-8 дней снова начинается следующий приступ, и симптомы повторяются. Очень редко болезнь проходит без повторных приступов.
При вшином возвратном тифе происходит 1-2 повторных приступа, при клещевом – четыре или больше приступов.
Анализы и диагностика
В процессе диагностики тифа применяют общеклинические методы исследования. Проводятся общие анализы мочи и крови, биохимические методы исследования, анализ спинномозговой жидкости. При необходимости проводят электрокардиограмму, ультразвуковое исследование, рентген легких.
Для специфической диагностики применяются серологические методы исследования. Анализ на тиф проводится бактериологическим методом с посевом крови, фекалий, мочи на питательные среды.
Следует учитывать и тот факт, что работникам определенных сфер анализ крови на брюшной тиф для санкнижки проводится в обязательном порядке. Для проведения анализов для санкнижки нужно обратиться в поликлинику по месту жительства.
Перед тем, как сдавать такой анализ, нельзя принимать никаких лекарств в течение 3 дней либо следует проинформировать врача о принятых препаратах. Кровь лучше сдавать натощак, легко поужинав вечером перед анализом. Хотя бы два дня перед анализом не следует потреблять алкоголь. Утром перед сдачей крови нельзя курить.
Что касается того, как берут анализ на брюшной тиф, то при подозрении на заболевание его проводят сразу же, так как через несколько дней после лечения заболевания возбудитель будет уже сложно выделить. При подозрении на брюшной тиф могут проводить такие типы анализов:
- Общий анализ — кровь при установлении диагноза исследуют прежде всего. С помощью общего анализа можно косвенно установить бактериальное поражение (об этом свидетельствует лейкопения и повышенная СОЭ).
- Биохимический анализ крови – в процессе этого исследования определяют наличие белков и их концентрацию.
- Серологическое обследование – в процессе такого исследования определяются антигены к сальмонелле, если со времени заражения прошло 4-5 дней. При брюшном тифе определяются О-, Vi- и Н-антигены. Для серологического исследования используется реакция Видаля.
- Бактериальный посев — на питательной основе выращивается бактериальная культура. Однако это длительный процесс – микрофлора растет примерно 5 дней. Но результаты позволяют определить тип бактерии и подобрать самые эффективнее антибиотикидля борьбы с ней.
- Реакция иммунной флуоресценции – с ее помощью можно выявить брюшной тиф на самой ранней стадии. Для проведения этого исследования в биоматериал добавляют антитела, помеченные флуоресцентными веществами. При наличии антигенов возбудителя можно увидеть свечение под микроскопом.
- Иммуноферментный анализ – позволяет определить антитела и антигены.
Лечение тифа
При лечении любого типа тифа важно правильно установить диагноз и придерживаться той схемы терапии, которую назначил врач. Больные тифом должны лечиться стационарно, под контролем врача. Практикуется комплексное лечение, с применением лекарственных средств, соблюдением режима и диеты.
Об авторах
Вера Александровна Рар — кандидат биологических наук, научный сотрудник лаборатории молекулярной микробиологии Института химической биологии и фундаментальной медицины СО РАН (Новосибирск). Автор и соавтор 76 научных работ.
Яна Петровна Иголкина — кандидат биологических наук, младший научный сотрудник лаборатории молекулярной микробиологии Института химической биологии и фундаментальной медицины СО РАН (Новосибирск). Автор и соавтор 20 научных работ.
Нина Викторовна Тикунова — доктор биологических наук, зав. лабораторией молекулярной микробиологии ИХБиФМ СО РАН (Новосибирск). Выпускница НГУ (1984).
Валентин Викторович Власов — академик РАН, доктор химических наук, профессор, научный руководитель Института химической биологии и фундаментальной медицины СО РАН (Новосибирск), заведующий кафедрой молекулярной биологии и биотехнологии Новосибирского государственного университета. Лауреат Государственной премии РФ (1999). Автор и соавтор более 500 научных работ и 30 патентов.
В конце XIX в. среди поселенцев в предгорьях Скалистых гор штата Монтана (США) разразилась масштабная вспышка неизвестной болезни, с высокой температурой, геморрагической сыпью и другими тяжелыми симптомами — смертность среди больных достигала 20–30%. В первом десятилетии прошлого века патолог и один из первых американских инфекционистов Говард Риккетс установил, что заражение людей происходит в результате присасывания кровососущих иксодовых клещей рода Dermacentor. В крови больных он обнаружил мелкие бактериоподобные микроорганизмы и экспериментально доказал на морских свинках и обезьянах, что инфекция может передаваться через зараженную кровь.
Самка иксодового клеща Dermacentor andersoni — известного переносчика пятнистой лихорадки Скалистых гор. © CDC, фото J. Gathany
Говард (Хауард) Тейлор Риккетс — американский патолог и микробиолог, первооткрыватель клещевых риккетсиозов. Умер в 1910 г. от сыпного тифа, заразившись при изучении этой болезни во время эпидемии в Мексике
Заболевание назвали пятнистой лихорадкой Скалистых гор, хотя позднее выяснилось, что оно встречается практически на всей территории Северной Америки и части Южной. Сам Риккетс в 1910 г. занялся изучением неизвестного заболевания в Мексике, оказавшегося сыпным тифом, и обнаружил сходство как симптомов, так и возбудителей этой болезни и клещевой лихорадки. При проведении исследований 39-летний профессор заразился сыпным тифом и погиб.
На этом историческом снимке 1953 г. запечатлены технические сотрудники лаборатории вирусов и риккетсий американского Центра по контролю и профилактике заболеваний (CDC), где занимались изучением пятнистой лихорадки Скалистых гор. Как можно увидеть, средства индивидуальной защиты (СИЗ) того времени состояли из обычного лабораторного халата и матерчатого головного убора. © CDC
В России первые случаи клещевого риккетсиоза были отмечены в 1934–1936 гг. на территориях Красноярского края и Дальнего Востока — примерно тогда же, когда там стали фиксироваться весенние вспышки клещевого энцефалита. Это было время активного освоения восточных регионов страны, поэтому эпидемии неизвестных болезней привлекали к себе особое внимание.
Позже научным экспедициям удалось точно установить природу инфекции и выделить ее возбудителя, названного Dermacentor oxenus sibirica (позднее Rickettsia sibirica). Само заболевание было именовано североазиатским клещевым риккетсиозом, или сибирским клещевым тифом (Лобан, 2002).
Эта болезнь привязана к определенным территориям — природным очагам. В нашей стране они встречаются в Сибири и на Дальнем Востоке, а также в соседних странах — Туркмении, Армении, Казахстане и Монголии. При этом роль позвоночных животных как резервуара инфекции, по-видимому, незначительна. На практике у тех же грызунов очень редко выявляются риккетсии — в отличие от возбудителей других болезней, переносимых клещами. Что касается человека, то он, как и в случае других клещевых инфекций, становится лишь случайной жертвой в результате укуса зараженного клеща.
Рука ребенка, покрытая папулезной сыпью, характерной для пятнистой лихорадки Скалистых гор — самого тяжелого и наиболее часто регистрируемого риккетсиоза в США. © CDC
Сыпной тиф — эпидемический и эндемический
К группе сыпного тифа относятся возбудители эпидемического (вшивого) сыпного тифа — Rickettsia prowazekii, и эндемического (блошиного, крысиного) тифа — Rickettsia typhi.
Эпидемический сыпной тиф характеризуется циклическим течением с лихорадкой, сыпью, острым поражением нервной и сердечно-сосудистой систем. Его источник — всегда больной человек, а переносчиком служит платяная или головная вошь. Заражение людей происходит путем втирания в кожу фекалий вшей при расчесах либо через слизистые оболочки глаз и дыхательных путей (Рудаков и др., 2016). Через укусы вшей инфекция не передается, поскольку возбудитель размножается лишь в эпителиальных клетках кишечника насекомых (Лобан и др., 2002).
Эндемический сыпной тиф характеризуется циклическим течением с появлением на коже розеолезно-папулезной сыпи; протекает в основном доброкачественно, летальность незначительная. Резервуарами инфекции являются крысы и домовые мыши, а переносчиками — блохи, три вида вшей и несколько видов гамазовых клещей. Передача человеку происходит фекально-ингаляционно-контактным путем (Лобан и др., 2002). Встречается он на всех континентах, кроме Антарктиды.
Риккетсии — одни из самых мелких бактерий: их длина не превышает 1–2 мкм, что сравнимо с размерами крупных вирусов; к тому же они неспособны расти на питательных средах. Что и неудивительно: эти бактерии являются исключительно внутриклеточными паразитами и могут размножаться только в клетках живых организмов.
Из-за небольших размеров риккетсий их трудно увидеть в тканях с помощью обычных гистологических методов исследования. Чтобы выявить наличие Rickettsia rickettsii в этом образце ткани желточного мешка развивающихся куриных эмбрионов (их используют для культивирования этих бактерий), применили специальный метод окрашивания по Гименесу. Фуксин в водном растворе с фенолом и этанолом окрасил риккетсии в малиновый цвет, а малахитовый зеленый придал контрастность тканям. Фото 1974 г. © CDC
Склонность риккетсий к комфортной и безопасной жизни хорошо согласуется с мнением, что именно эти бактерии эволюционно наиболее близки к вымершим микроорганизмам, которые стали прародителями важнейших внутриклеточных органелл — митохондрий. Эти структуры заняты производством молекул АТФ — универсального источника энергии для клеток. Митохондрии обладают собственным геномом, который передается в череде поколений (в том числе у человека) по материнской линии.
В настоящее время род Rickettsia объединяет более 40 видов, которые делят на несколько групп и подгрупп. Патогенные для человека виды риккетсий входят в две основные группы: сыпного тифа (переносчики — вши и блохи) и клещевых пятнистых лихорадок (переносчики, соответственно, клещи). Что касается остальных групп, то их опасность для человека еще предстоит изучить.
Геномы большинства известных видов риккетсий, представленные одной кольцевой хромосомой, уже расшифрованы. По сравнению со свободноживущими бактериями они небольшие, что в принципе характерно для внутриклеточных паразитов — зачем большой геном, когда и так живешь на всем готовом? Из-за этого у риккетсий редки и геномные перестройки, так как при таком размере любые изменения могут иметь плачевные последствия.
Но даже из этого небольшого числа генов риккетсий часть была позаимствована ими у других организмов. К примеру, в составе генома R. felis имеется более полутора сотен генов, которые попали к ним от других бактерий и даже высших организмов (эукариот).
Утрата некоторых регуляторных генов может менять патогенность бактерии, причем в любую сторону. К примеру, геном одной из самых патогенных риккетсий — R. prowazekii, самый маленький. Но риккетсия может также потерять гены, отвечающие за ее болезнетворность.
В геноме некоторых риккетсий присутствуют еще и плазмиды — свободные генетические элементы, которые могут наследоваться относительно независимо и даже передаваться от одной бактерии к другой при конъюгации (бактериальном аналоге полового процесса). Но об их роли в жизни риккетсий мало что известно.
Ab ovo
Из 36 видов риккетсий, принадлежащих группе клещевой пятнистой лихорадки, только 16 представляют опасность для человека. Передача клещевого риккетсиоза происходит в результате присасывания зараженного клеща. Исключение — вид R. felis, который переносится блохами. У кошек он вызывает лихорадочное состояние, а у человека — вполне типичную для риккетсиозов симптоматику, возможны и неврологические нарушения.
Изображения морфологических структур американского собачьего клеща (Dermacentor variabilis), одного из переносчиков R. rickettsii: детали ротового отверстия, спинного чувствительного волоска, придатков ног. Сканирующая электронная микроскопия. © CDC, фото J. H. Carr
В теле самого клеща риккетсий можно найти практически везде, включая слюнные железы и яичники. Поэтому они могут не только сохраняться в особи в течение всей ее жизни, от личинки до имаго (взрослого), но и, через яйцо, очень эффективно передаваться потомству (Рудаков и др., 2016). И этим риккетсии отличаются от других инфекционных агентов, таких как вирус клещевого энцефалита или боррелии.
Из-за передачи патогена между поколениями зараженность некоторых видов иксодовых клещей может достигать 70–80%! Поэтому для человека представляет опасность присасывание как взрослых клещей, так и личинок и нимф. Личинки особенно часто нападают на детей и могут оставаться незамеченными из-за малого размера, поэтому при заражении поставить диагноз трудно.
Так, в азиатской части РФ в клещах наиболее часто встречаются виды Candidatus R. tarasevichiae, R. raoultii, R. helvetica, R. sibirica и R. heilongjiangensis (два последних представляют наибольшую опасность для человека). При этом, к примеру, виды R. raoultii и R. sibirica явно предпочитают клещей рода Dermacentor (Igolkina et al., 2018a; Mediannikov et al., 2006; Shpynov et al., 2006).
География местообитания клещей также вносит неожиданные коррективы. Так, хотя в таежных клещах чаще всего выявляется Candidatus R. tarasevichiae, на Сахалине более 60% этих клещей инфицировано совсем другой риккетсией — R. helvetica. Такое различие, вероятно, связано с географической изоляцией острова.
Астраханский, сибирский, дальневосточный
Для большинства риккетсиозов характерны одни и те же типичные симптомы: высокая температура и пятнистые высыпания на коже, а также увеличение лимфатических узлов вблизи места укуса. На месте присасывания клеща часто имеется язвочка, покрытая темной коркой и окруженная участком покрасневшей воспаленной кожи. Могут наблюдаться мышечные и головные боли, заторможенность, апатия, нарушения сна, в редких случаях — неврологические нарушения.
Насосавшийся крови лесной клещ (Dermacentor andersoni) на спине мужчины. Обращает внимание необычно сильная местная реакция в виде покраснения кожи и воспаления на месте укуса. © CDC / NIAID
При этом риккетсиозы, вызванные разными возбудителями, могут иметь характерные особенности и отличаться по тяжести заболевания. Один из наиболее тяжелых — пятнистая лихорадка Скалистых гор: даже при своевременном лечении летальность достигает 4%. В Европе широко распространена средиземноморская пятнистая лихорадка с летальностью до 2,5%.
Но хотя и считается, что в азиатской части России есть только один клещевой риккетсиоз, который вызывается R. sibirica, не так давно было установлено, что в Хабаровском крае возбудителем чаще всего является вид R. heilongjiangensis (Mediannikov et al., 2006). Заболевание даже получило свое название: дальневосточный клещевой риккетсиоз.
Различить возбудителей риккетсиозов можно только с помощью молекулярно-генетических методов. Так, было показано, что R. sibirica действительно является основным инфекционным агентом в Новосибирской области и на Алтае (Igolkina et al., 2018b; Granitov et al., 2015), но остальные территории Западной и Восточной Сибири в этом смысле остаются неизученными.
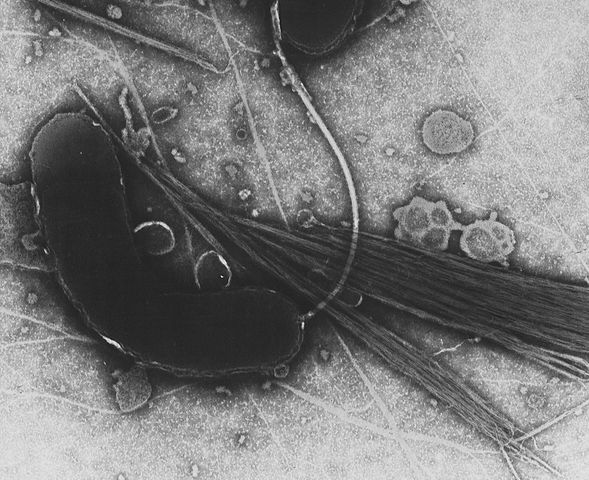
Род Rickettsia относится к семейству Rickettsiaceae, который включает также род Orientia. Бактерия Orientia tsutsugamushi является возбудителем лихорадки Цуцугамуши (японская речная лихорадка), которая протекает по сценарию, типичному для всех риккетсиозов: с лихорадкой, кожными высыпаниями и т. п. Переносится личинками краснотелковых клещей. На фото — бактериальная клетка O. tsutsugamushi, поглощаемая мезотелиальной клеткой брюшины мыши. Просвечивающая электронная микроскопия. Фото 1976 г. © CDC
Так как даже в России летальный исход риккетсиоза не исключен, болезнь необходимо своевременно распознать и лечить. Диагноз сейчас ставят по характерным клиническим проявлениям, а для лечения используют антибиотики тетрациклинового ряда (например, доксициклин). Риккетсии чувствительны и к хлорамфениколам (левомицетину) (Рудаков, 2016). У переболевших вырабатывается стойкий иммунитет, причем ко всем клещевым риккетсиозам независимо от возбудителя. Рецидивов не наблюдается.
Но и здесь не все так гладко.
Нетипичные инфекции
Риккетсию, вызывающую лихорадку Скалистых гор, обнаруживают не только в иксодовых клещах, но, к примеру, и в мягких клещах Ornithodoros kelleyi, паразитирующих на летучих мышах. Однако на сегодня нет данных, что человек может заразиться через укус этого членистоногого. © CDC, фото J. Gathany
О сложности постановки диагноза в нетипичных случаях говорит и тот факт, что у новосибирцев, инфицированных R. slovaca и новыми генетическими вариантами риккетсий, характерных для риккетсиозов симптомов не наблюдалось.
Прирастают числом
Благодаря современным молекулярно-генетическим методам исследователи выявляют не только новые геноварианты и виды риккетсий, но и их присутствие в нехарактерных для них видах клещей и в новых регионах.
Филогенетическое древо риккетсий, основанное на анализе последовательностей ряда генов большинства известных видов риккетсий. По: (Merhej et al., 2014)
Уточняется и база сведений о путях передачи риккетсий в природе. Так, предполагалось, что в этом процессе могут участвовать и клещи, которые никогда не нападают на крупных млекопитающих и человека. К примеру, в Западной Сибири в некоторых местах вместе с таежными клещами обитают норные иксодовые клещи I. trianguliceps и I. apronophorus, которые в течение всего жизненного цикла питаются на мелких млекопитающих. Одновременно на этих же животных могут прокармливаться личинки и нимфы таежных клещей, что открывает возможность обмена патогенными видами риккетсий.
На изображении капилляра мозга мыши, экспериментально зараженной риккетсиозными бактериями Orientia tsutsugamushi, видны свидетельства кровоизлияния и отека. В цитоплазме погибающей клетки сосудистого эндотелия можно увидеть несколько клеток патогенной бактерии. Просвечивающая электронная микроскопия. Фото 1976 г. © CDC
В отличие от клещевого энцефалита и клещевого боррелиоза, риккетсиозы не переходят в хронические формы и не вызывают тяжелых отдаленных последствий для здоровья. Однако все они требуют лечения, а когда болезнь протекает с невыраженной или нехарактерной симптоматикой, поставить правильный диагноз трудно. Такие нетипичные случаи часто связаны с видами риккетсий, ранее не считавшимися патогенными.
Точно диагностировать болезнь в сложных случаях можно лишь с помощью молекулярно-генетических или иммунологических методов, однако в клинической практике нашей страны они, как правило, не применяются. Более того, в РФ на сегодня просто не существует отечественных лицензированных тест-систем для выявления антител риккетсий в сыворотках пациентов.
Литература
1. Лобан К. М., Лобзин Ю. В., Лукин Е. П. Риккетсиозы человека: Руководство для врачей. М.; СПб.: ЭЛБИ, 2002. 473 с.
2. Рудаков Н. В. Риккетсии и риккетсиозы: Руководство для врачей. Омск: Ом. науч. вестн., 2016. 424 с.
3. Granitov V., Shpynov S., Beshlebova O., et al. New evidence on tick-borne rickettsioses in the Altai region of Russia using primary lesions, serum and blood clots of molecular and serological study // Microbes Infect. 2015. V. 17(11–12). P. 862–865.
4. Igolkina Y. P., Rar V. A., Yakimen-ko V. V., et al. Genetic variability of Rickettsia spp. in Ixodes persulcatus / Ixodes trianguliceps sympatric areas from Western Siberia, Russia: Identification of a new Candidatus Rickettsia species // Infect. Genet. Evol. 2015. V. 34. P. 88–93.
5. Igolkina Y., Rar V., Vysochina N., et al. Genetic variability of Rickettsia spp. in Dermacentor and Haemaphysalis ticks from the Russian Far East // Ticks Tick Borne Dis. 2018a. V. 9(6). P. 1594–1603.
6. Igolkina Y., Krasnova E., Rar V., et al. Detection of causative agents of tick-borne rickettsioses in Western Siberia, Russia: identification of Rickettsia raoultii and Rickettsia sibirica DNA in clinical samples // Clin. Microbiol. Infect. 2018b. V. 24(2). P. 199.e9–199.e12.
7. Mediannikov O., Sidelnikov Y., Ivanov L., et al. Far eastern tick-borne rickettsiosis: identification of two new cases and tick vector // Ann. N. Y. Acad. Sci. 2006. V. 1078. P. 80–88.
8. Merhej V., Angelakis E., Socolovschi C. et al., Genotyping, evolution and epidemiological findings of Rickettsia species // Infect. Genet. Evol. 2014. V. 25. P. 122–137.
9. Raoult D., Fournier P. E., Eremeeva M., et al. Naming of Rickettsiae and rickettsial diseases // Ann. N. Y. Acad. Sci. 2005. V. 1063. P. 1–12.
10. Shpynov S., Fournier P. E., Rudakov N., et al. Detection of members of the genera Rickettsia, Anaplasma, and Ehrlichia in ticks collected in the Asiatic part of Russia // Ann. N. Y. Acad. Sci. 2006. V. 1078. P. 378–383.

Иллюстрация 1866 года. Источник
Холера
Холера вызывается подвижными бактериями — холерным вибрионом, Vibrio cholerae. Вибрионы размножаются в планктоне в солёной и пресной воде. Механизм заражения холерой — фекально-оральный. Возбудитель выводится из организма с фекалиями, мочой или рвотой, а проникает в новый организм через рот — с грязной водой или через не немытые руки. К эпидемиям приводит смешение сточных вод с питьевой водой и отсутствие обеззараживания.
Бактерии выделяют экзотоксин, который в организме человека приводит к выходу ионов и воды из кишечника, что приводит к диарее и обезвоживанию. Некоторые разновидности бактерии вызывают холеру, другие — холероподобную дизентерию.
Болезнь приводит к гиповолемическому шоку — это состояние, обусловленное быстрым уменьшением объёма крови из-за потери воды, и к смерти.
Учёные выделяют семь пандемий холеры:
- Первая пандемия, 1816—1824 гг.
- Вторая пандемия, 1829—1851 гг.
- Третья пандемия, 1852—1860 гг.
- Четвертая пандемия, 1863—1875 гг.
- Пятая пандемия, 1881—1896 гг.
- Шестая пандемия, 1899—1923 гг.
- Седьмая пандемия, 1961—1975 гг.
Остановить пандемию смог тот же фактор, что послужил её началом: аномальный холод 1823-1824 года. Всего первая пандемия продлилась восемь лет, с 1816 по 1824 года.
Спокойствие было недолгим. Всего через пять лет, в 1829 году, на берегах Ганга вспыхнула вторая пандемия. Она продлилась уже 20 лет — до 1851 года. Колониальная торговля, усовершенствованная транспортная инфраструктура, передвижения армий помогали болезни распространяться по миру. Холера дошла до Европы, США и Японии. И, конечно, она пришла в Россию. Пик в нашей стране пришёлся 1830-1831 годы. По России прокатились холерные бунты. Крестьяне, рабочие и солдаты отказывались терпеть карантин и высокие цены на продукты и потому убивали офицеров, купцов и врачей.
В России в период второй эпидемии холеры заболели 466 457 человек, из которых умерли 197 069 человек. Распространению способствовало возвращение из Азии русской армии после войн с персами и турками.

Император Николай I своим присутствием усмиряет холерный бунт в Санкт-Петербурге в 1831 году. Литография из французского периодического издания Album Cosmopolite. Датирована 1839 годом. Источник
Третью пандемию относят к периоду с 1852 по 1860 год. На этот раз только в России умерли более миллиона человек.
Лондонский врач Джон Сноу в 1854 году установил, что болезнь передаётся через загрязнённую воду. Общество на эту новость не обратило особого внимания. Сноу пришлось доказывать свою точку зрения властям. Сначала он убедил снять ручку водозаборной колонки на Брод-Стрит, где был очаг эпидемии. Затем он составил карту случаев холеры, которая показала связь между местами заболевания и его источниками. Наибольшее число умерших было зафиксировано на окрестности именно этой водозаборной колонки. Было одно исключение: никто не умер в монастыре. Ответ был прост — монахи пили исключительно пиво собственного производства. Через пять лет была принята новая схема канализационной системы.

Объявление в Лондоне, распространяемое в 1854 году, предписывало употреблять только кипячёную воду
Седьмая, последняя на сегодня пандемия холеры, началась в 1961 году. Она была вызвана более стойким в окружающей среде холерным вибрионом, получившим название Эль-Тор — по названию карантинной станции, на которой мутировавший вибрион обнаружил в 1905 году.
К 1970 году холера Эль-Тор охватила 39 стран. К 1975 она наблюдалась в 30 странах мира. На данный момент опасность завоза холеры из некоторых стран не ушла.
Высочайшую скорость распространения инфекции показывает тот факт, что в 1977 году вспышка холеры на Ближнем Востоке всего за месяц распространилась на одиннадцать сопредельных стран, включая Сирию, Иордан, Ливан и Иран.

Обложка журнала начала XX века
В 2016 году холера не так страшна, как сто и двести лет назад. Гораздо большему количеству людей доступна чистая вода, канализация редко выводится в те же водоёмы, из которых люди пьют. Очистные сооружения и водопровод находятся на абсолютно другом уровне, с несколькими степенями очистки.
Хотя в некоторых странах вспышки холеры происходят до сих пор. Один из последних на данный момент случаев эпидемии холеры начался (и продолжается) на Гаити в 2010 году. Всего были заражены более 800 000 человек. В пиковые периоды за день заболевали до 200 человек. В стране живут 9,8 миллиона человек, то есть холера затронула почти 10% населения. Считают, что начало эпидемии положили непальские миротворцы, которые занесли холеру в одну из главных рек страны.
8 ноября 2016 года в стране объявили о массовой вакцинации. В течение нескольких недель планируют вакцинировать 800 000 человек.
В октябре 2016 года сообщалось, что в Адене, втором по величине городе Йемена, зафиксировали двести случаев заболевания холерой, при этом девять человек умерли. Болезнь распространилась через питьевую воду. Проблема усугубляется голодом и войной. По последним данным, во всём Йемене холеру подозревают у 4 116 человек.
Сыпной тиф
В США эта лихорадка распространена и сейчас, ежегодно регистрируется до 650 случаев болезни. О распространении говорит тот факт что в период с 1981 по 1996 годы лихорадка встречалась в каждом штате США, кроме Гавайи, Вермонт, Мэн и Аляска. Даже сегодня, когда медицина находится на гораздо более высоком уровне, смертность составляет 5-8%. До изобретения антибиотиков количество летальных исходов доходило до 30%.
Бактерии проникают в организм через начёсы или другие повреждения кожи.
После того, как вошь укусила человека, болезнь может не наступить. Но как только человек начинает чесаться, он втирает выделения кишечника вши, в которых содержатся риккетсии. Через 10-14 дней, после инкубационного периода, начинается озноб, лихорадка, головная боль. Через несколько дней появляется розовая сыпь. У больных наблюдается дезориентация, нарушения речи, температура до 40 °C. Смертность во время эпидемии может составить до 50%.
В 1942 году Алексей Васильевич Пшеничнов, советский учёный в области микробиологии и эпидемиологии, внёс огромный вклад методологию профилактики и лечения сыпного тифа и разработал вакцину против него. Сложность в создании вакцины была в том, что риккетсии нельзя культивировать обычными методами — бактериям необходимы живые клетки животного или человека. Советский учёный разработал оригинальный метод заражения кровососущих насекомых. Благодаря быстрому запуску в нескольких институтах производства этой вакцины во время Великой Отечественной войны СССР удалось избежать эпидемии.
Тиф иногда поражал армии эффективнее, чем живой противник. Вторая крупная эпидемия этой болезни датируется 1505-1530 годами. Итальянский врач Фракастор наблюдал за ней во французских войсках, осаждавших Неаполь. Тогда отмечали высокую смертность и заболеваемость до 50%.
В Отечественной войне 1812 года Наполеон потерял треть войска от сыпного тифа. Армия Кутузова потеряла от этой болезни до 50% солдат. Следующая эпидемия в России была в 1917-1921 годах, на этот раз погибли около трёх миллионов человек.
Сейчас для лечения сыпного тифа используют антибиотики тетрациклиновой группы и левомицетин. Для профилактики заболевания используются две вакцины: Vi-полисахаридная вакцина и вакцина Ту21а, разработанная в 1970-х.
Брюшной тиф
Брюшной тиф характеризуется лихорадкой, интоксикацией, высыпаниями на коже и поражением лимфатической системы нижнего отдела тонкой кишки. Его вызывает бактерия Salmonella typhi. Бактерии передаются алиментарным, или фекально-оральным, способом. За 2000 год брюшным тифом во всём мире переболели 21,6 миллиона человек. Смертность составила 1%. Один из эффективных способов профилактики брюшного тифа — мытьё рук и посуды. А также внимательное отношение к питьевой воде.
У больных наблюдается сыпь — розеолы, брахикардия и гипотония, запор, увеличение объёмов печени и селезёнки и, что характерно для всех видов тифа, заторможенность, бред и галлюцинации. Больных госпитализируют, дают левомицетин и бисептол. В самых тяжёлых случаях используют ампициллин и гентамицин. При этом необходимо обильное питьё, возможно добавление глюкозно-солевых растворов. Все больные принимают стимуляторы выработки лейкоцитов и ангиопротекторы.
Возвратный тиф
После укуса клеща или вши, переносчика бактерии, у человека начинается первый приступ, который характеризуется ознобом, сменяемым жаром и головной болью с тошнотой. У больного поднимается температура, кожа высыхает, пульс учащается. Увеличивается печень и селезёнка, может развиться желтуха. Также отмечают признаки поражения сердца, бронхит и пневмонию.
От двух до шести дней продолжается приступ, который повторяется через 4-8 суток. Если для болезни после укуса вши характерны один-два приступа, то клещевой возвратный тиф вызывает четыре и более приступов, хотя они легче по клиническим проявлениям. Осложнения после болезни — миокардит, поражения глаз, абсцессы селезёнка, инфаркты, пневмония, временные параличи.
Для лечения используют антибиотики — пенициллин, левомицетин, хлортетрациклин, а также мышьяковистые препараты — новарсенол.
Летальный исход при возвратном тифе случается редко, за исключением случае в Центральной Африке. Как и остальные виды тифа, заболевание зависит от социально-экономических факторов — в частности, от питания. Эпидемии среди групп населения, которым недоступна квалифицированная медицинская помощь, могут приводить к смертности до 80%.
Во время Первой мировой в Судане от возвратного тифа погибли 100 000 человек, это 10% населения страны.
Чуму и оспу человечество сумело загнать в пробирку благодаря высокому уровню современной медицины, но даже эти болезни иногда прорываются к людям. А угроза холеры и тифа существует даже в развитых странах, что уж говорить о развивающихся, в которых в любой момент может вспыхнуть очередная эпидемия.
Причиной заражения в Махачкале была водопроводная вода. Директор местного водоканала арестован, ещё двадцать три человека — под следствием. Сейчас того же опасаются жители Ростова.
Читайте также:

