Квч терапия при туберкулезе
Обновлено: 19.04.2024
С появлением антибиотиков человеку удалось взять под контроль такое распространенное и опасное инфекционное заболевание, как туберкулез (старое название – чахотка). Тем не менее оно продолжает оставаться в списке глобальных угроз человечеству и в XXI веке.
В России каждый год регистрируется все меньше новых случаев болезни, и уровень смертности от нее продолжает снижаться. Однако ситуация все еще сложная. ВОЗ сообщает, что за 2018 год в РФ заболели туберкулезом 79 тысяч, а умерли – 10 тысяч человек. Мало того, инфекция бросает новый вызов человечеству: появились особые формы заболевания, стойкие к существующим лекарствам. В России число таких случаев достигает 9 %. По этому показателю она занимает третье место в мире после Индии и Китая. Необходимое лечение в стране получают 99 % всех больных туберкулезом, однако полностью излечиваются только 69 %. Сложная ситуация наблюдается также в Азербайджане, Беларуси, Казахстане, Кыргызстане, Молдове, Таджикистане, Узбекистане, Украине.
Что такое туберкулез, возбудитель болезни
- Туберкулезом называют хроническое инфекционное бактериальное заболевание, вызванное возбудителем Mycobacterium tuberculosis complex (в народе более известном как палочка Коха).
- Впервые этот микроорганизм выделил немецкий ученый Роберт Кох в 1882 году, но сам недуг известен очень давно. Следы микобактерий туберкулеза исследователи находили даже в останках древнеегипетских мумий.
- Эти микроорганизмы отличаются высокой жизнестойкостью в окружающей среде. Во влажном и темном месте при температуре 23 °C они могут сохраняться до 7 лет, в темном и сухом – до 10–12 месяцев, в сухом и светлом – около 2 месяцев.
- В воде палочка живет до 5 месяцев, в почве – до 6 месяцев, в сыром молоке – до 2 недель, в сыре и масле – около года, на страницах книг – около 3 месяцев. Однако эти бактерии погибают при воздействии веществ, содержащих хлор, третичных аминов, перекиси водорода, а также при облучении ультрафиолетом. Они могут принимать малоопасные L-формы, которые присутствуют в организме человека, но не вызывают острого процесса.
Стадии заболевания
Существует три стадии развития туберкулеза:
- первичная;
- латентная;
- активная.
Также различают открытую и закрытую формы. В первом случае болезнь явно выражена, бактерии легко обнаруживаются в мокроте, каловых массах, а сам больной представляет опасность для окружающих в плане инфицирования. Закрытая форма неопасна для окружающих. Чаще всего встречается туберкулез легких, но эта инфекция может также поражать кости, суставы, мочеполовую систему, кишечник, брюшину, мозговые оболочки, ЦНС, периферические лимфоузлы, кожу (золотуха).
Первичное инфицирование
Заражение происходит, когда бактериям удается пройти сквозь защитные барьеры и проникнуть глубоко в легкие. Если верхние дыхательные пути здоровые и работают правильно, им удается задержать и вывести со слизью большую часть палочек Коха и других опасных бактерий. В теории для инфицирования людей со слабым иммунитетом достаточно одной палочки, но для более стойких организмов все же требуется многоразовый контакт.
Далее бактерии поглощаются альвеолярными макрофагами. Необезвреженные возбудители начинают воспроизводиться, возникает локальное воспаление в области проникновения инфекции. Через ближайшие лимфоузлы зараженные макрофаги попадают в кровь, проникая в другие органы. Но если у человека сформирован хотя бы частичный иммунитет, распространение через кровоток маловероятно.
Латентная инфекция
Через три недели активного роста бактерий примерно в 95 % случаев, иммунная система подавляет их рост и размножение. Тогда очаги с микробами в пораженных органах превращаются в эпителиоидные гранулемы. В них туберкулезные палочки могут жить много лет, человек при этом чувствует себя вполне здоровым, клинических проявлений болезни также не наблюдается. Если иммунитет достаточно сильный, инфекция так и остается в неактивной форме. Считается, что у почти одной трети населения мира присутствует латентный туберкулез, но эти люди не представляют угрозу для окружающих, потому что не выделяют бактерии. Однако сбои в работе иммунной системы могут привести к обострению процесса. Бывает, что первичное поражение начинает прогрессировать сразу. В группе риска – маленькие дети и лица с очень слабым иммунитетом.
Активная стадия
Туберкулез у взрослых людей переходит в активную фазу в течение двух лет с момента заражения, но нередко он проявляется и через десятилетия. Этому способствует снижение клеточного иммунитета. Больше всего в этой связи уязвимы люди с ВИЧ инфекцией, не получающие антиретровирусной терапии. Также в группе риска находится еще ряд пациентов:
- с сахарным диабетом;
- с раком головы и шеи;
- с болезнями почек, которым назначен диализ;
- перенесшие операцию по резекции желудка;
- принимающие препараты, которые подавляют иммунную систему (после трансплантации органов).
Фактором риска также считается курение и недостаточное питание, поэтому эта инфекция нередко встречается у лиц, ведущих асоциальный образ жизни. При отсутствии лечения ткани поврежденного болезнью органа распадаются, образуются множественные каверны (изолированные полости в легких).
- туберкулема;
- латентный;
- очаговый (ограниченный);
- милиарный;
- инфильтративный;
- диссеминированный;
- кавернозный;
- фиброзно-кавернозный;
- цирротический;
- казеозная пневмония.
Как передается туберкулез
Главным источником инфекции являются люди с болезнью в открытой форме. Пути передачи возбудителя:
- воздушно-капельный – при чихании и кашле бактерии оказываются в воздухе, который вдыхают здоровые люди. Кроме того, микроорганизмы оседают в пыли и долго там сохраняются;
- алиментарный – через употребление в пищу зараженных продуктов – молока, яиц и проч. Однако в этом случае требуется большее количество бактерий в сравнении с воздушно-капельным путем;
- контактный – при прямом соприкосновении поврежденной кожи со здоровой или через конъюнктиву глаза, но подобное отмечается редко;
- в период внутриутробного развития от матери – плод инфицируется через плаценту, но это также происходит нечасто.
Симптомы, клинические проявления
На ранних стадиях туберкулез протекает практически бессимптомно. По мере его развития состояние больного ухудшается, однако специфическая симптоматика не наблюдается. Клинические признаки – повышенная усталость, слабость, резкое снижение веса без видимых на то причин, температура 37-38 °С, не спадающая продолжительное время, ночная потливость. Лицо становится бледным, а на щеках появляется румянец. У детей туберкулез прогрессирует намного быстрее, чем у взрослых, в силу неразвитой иммунной системы.
Легочную форму туберкулеза сопровождает кашель. Вначале он несильный, но со временем его интенсивность возрастает. Если он продолжается больше трех недель, следует немедленно обратиться к врачу. Кашель вначале сухой, приступообразный, особенно ночью и утром. Позже начинает выделяться желто-зеленая мокрота, а на стадии каверн наблюдается кровохаркание.
При туберкулезе мозговых оболочек и головного мозга к симптомам общей интоксикации добавляются расстройства сна, головные боли, интенсивность которых постепенно усиливается. Затем проявляется ригидность затылочных мышц, симптомы Кернига и Брудзинского, неврологические расстройства.
Симптоматика туберкулеза органов пищеварения схожа с другими болезнями этого отдела: диспепсия, боль в животе, позже – кровь в кале. Поражение костей и суставов проявляет себя так же, как и артриты, почек – имеет симптомы нефрита: боль в спине, кровь в моче. При туберкулезе кожи наблюдаются плотные узелки под эпидермисом, которые увеличиваются и прорываются с выделением творожистой массы.
Диагностика туберкулеза
Из-за того, что болезнь на начальных стадиях не проявляет себя, особое внимание уделяют профилактическим обследованиям. Для этого взрослые каждый год проходят флюорографию грудной клетки, а детям делают пробу Манту (туберкулиновую) или диаскинтест, направленные на выявление степени инфицированности организма туберкулезной палочкой и реактивность тканей. Есть также альтернативные исследования крови: T-SPOT тест и квантиферон-тест. Рентгенография позволяет выявить инфекцию не только в легких, а и в других органах. В случае необходимости проводят КТ.
Но окончательный диагноз ставят по итогам исследования биологических сред. Делают посев мокроты, промывных вод бронхов и желудка, а также масс, отделяемых от кожи. В отдельных случаях выполняют бронхоскопию с биопсией, а также биопсию лимфоузлов.
Лечение туберкулеза, прогнозы
- Своевременно выявленный туберкулез поддается лечению антибиотиками. Обычно назначают 4-5 препаратов, которые следует принимать строго по назначенной врачом схеме.
- Есть медикаменты первого ряда, наиболее эффективные, и лекарства второго ряда, резервные. При подозрении на болезнь врачи могут назначить 1-2 препарата для профилактики.
- Обычно положительных результатов добиваются за полгода активного лечения. За этот период очаги инфекции заживают, исчезают симптомы, болезнь переходит в закрытую форму.
- Больных с открытой формой помещают в туберкулезный диспансер. Там до прекращения выделения бактерий ими занимаются врачи-фтизиатры. Но полное исцеление занимает около года, а порой на это требуется и больше времени.
- Помимо медикаментозного лечения больным рекомендуется делать дыхательную гимнастику, укреплять иммунитет, проходить физиотерапию.
- Важно полноценно питаться, включать в рацион мясо, фрукты, овощи, кисломолочные продукты, исключить алкоголь и табак.
- В период выздоровления рекомендуется продолжить лечение в специализированных санаториях.
- В отдельных случаях показано хирургическое вмешательство. Этот метод чаще всего применяется при кавернозной форме туберкулеза легких, когда врачам приходится удалять сильно пораженную часть органа.
При своевременной диагностике и правильной терапии болезнь излечима. Но на пораженных участках могут оставаться рубцы и инкапсулированные очаги, в которых бактерии пребывают в неактивном состоянии. При снижении иммунитета возможен рецидив, поэтому все пациенты должны находиться на диспансерном учете и регулярно обследоваться. При этом туберкулиновая проба будет давать положительный результат даже после полного излечения.
При отсутствии терапии смертность от туберкулеза составляет 50 %.
Туберкулез при беременности
Беременность может активировать дремавший в организме возбудитель туберкулеза, при этом чаще всего заболевание протекает более остро. Применяемые сегодня для лечения туберкулеза антибиотики в принципе не вызывают отклонений в развитии плода, однако принимать их на ранних сроках все равно не рекомендуется. Врачам, лечащим туберкулез, приходится подбирать щадящую терапию. Течение беременности осложняется туберкулезной интоксикацией, поэтому ребенок нередко рождается с малым весом и раньше срока. Если болезнь проявляется на ранних сроках беременности впервые, и мать ранее не получала лечения, младенец появляется на свет с врожденным туберкулезом. Кормление грудью разрешается, если у матери болезнь находится в неактивной стадии. Планирование беременности целесообразно не раньше, чем через 2-3 года после выздоровления.
Резистентный туберкулез
Для терапии туберкулеза применяют антибактериальные препараты. Но микобактерии обладают свойством быстро мутировать и образовывать множество генотипов с устойчивостью к некоторым медикаментам. Поэтому пациентам назначают одновременно несколько разных лекарственных средств.
Различают первично-резистентный и вторично-резистентный туберкулез. Первый возникает, когда устойчивый к антибиотикам штамм находят у больных, ранее вообще не принимавших специфические средства. Второй проявляется у пациентов, либо прервавших терапию самостоятельно, либо проходящих неправильно спланированный курс лечения.
Микобактерии могут быть нечувствительными к одному лекарственному средству, но случается и полирезистентный туберкулез, при котором штамм устойчив сразу к нескольким препаратам. ВОЗ сообщат, что 490 тыс. больных туберкулезом в мире имеют форму с множественной медикаментозной устойчивостью.
Для предотвращения развития резистентности больным назначают не меньше двух препаратов, а на первом этапе – даже четырех. Важно также полностью завершить назначенный курс лечения, ни в коем случае не пропускать прием лекарств.
Профилактика
Профилактика туберкулеза начинается еще в грудном возрасте. На 4-й день жизни ребенка ему делают прививку БЦЖ, представляющую собой ослабленный штамм микобактерий. Поскольку возбудители очень активны в отношении детей, очень важно выработать иммунитет как можно раньше. Для недоношенных младенцев разработан более слабый вариант вакцины – БЦЖ-М. В норме в месте укола появляется бугорок, а потом пузырек с желтоватой жидкостью, который позже лопается и покрывается коркой. Вакцина не защищает от туберкулеза полностью, однако позволяет избежать внелегочной инфекции у детей.
Важно также вести здоровый образ жизни, хорошо питаться, не курить, регулярно проходить обследования. Туберкулезом может заболеть любой человек, даже из вполне благополучных слоев общества. Запускают механизм развития болезни сбои в работе иммунной системы.
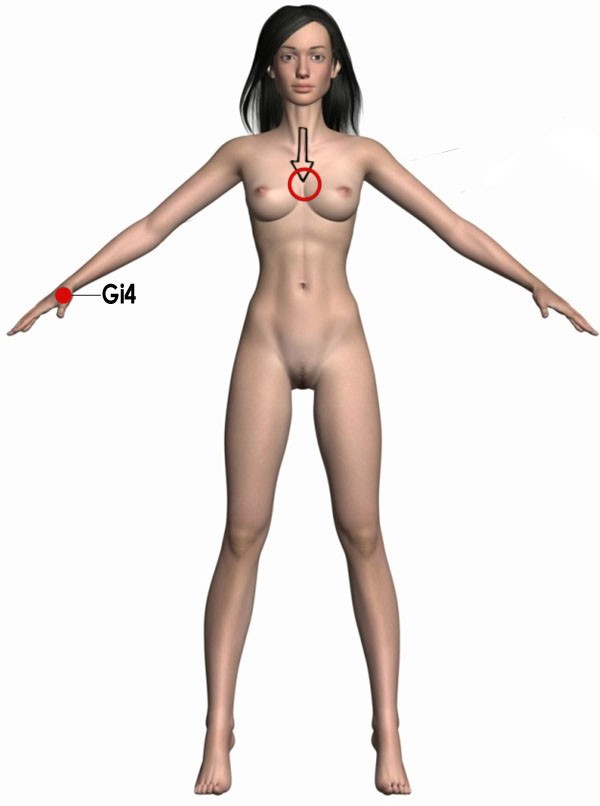
КВЧ-терапия при туберкулезе стимулирует пролиферацию лимфоцитов в органах иммуногенеза, а макрофагов в костном мозге, которые затем интенсивно заселяют органы, пораженные туберкулезом, нормализуют функцию внешнего дыхания и регионарный кровоток в легких, способствуют восстановлению гомеостаза. КВЧ-терапия устраняет побочные неблагоприятные последствия применения антибактериальных препаратов, используемых при лечении туберкулеза.
Показания
КВЧ-терапия применяется при различных формах туберкулеза легких: очаговом, инфильтративном, диссеминированном, кавернозном, фиброзо-кавернозном, цирротическом — как впервые выявленным больным, так и больным с обострениями и рецидивами туберкулезного процесса, в сочетании с медикаментозным лечением, ЛФК, рациональным питанием.
Применяемые КВЧ-излучатели
- Частота 40 — 43 ГГц, длина волны 7,1 мм (красный).
- Шум — частота 52 — 78 ГГц (желтый вместе с прибором).
Больным с тяжелыми формами инфильтративного туберкулеза легких, больным с тотальной диссеминацией и наличием сопутствующих заболеваний, больным с деструкцией и диссеминацией в единственном легком рекомендуется длина волны 7,1 мм в дробном режиме.
Режим лечения
10 процедур по 20 мин. в непрерывном режиме или 30 мин. в дробном, ежедневно.
Локализация
ЗОНА воздействия: в положении больного лежа излучатель устанавливается над областью проекции вилочковой железы — грудина на уровне II межреберья.
Клинический эффект и контроль
Более быстрое чем при традиционном лечении рассасывание инфильтрации в легких и заживление каверн. Контроль осуществляется по клинико-рентгенологическому (рентгенограмма, томограмма) и лабораторному (микробиологические методы исследования,биохимическое и иммунологическое исследования крови) обследованию больного.
Противопоказания
Абсолютных противопоказаний не выявлено. Относительные противопоказания — прогрессирующий туберкулез легких с выраженными признаками интоксикации, кровохарканьем (см. также Общие противопоказания при КВЧ-терапии).
Российский научно-исследовательский нейрохирургический институт им. проф. А.Л. Поленова;
Санкт-Петербургская медицинская академия постдипломного образования
К вопросу оказания физиотерапевтической помощи больным туберкулезом в Санкт-Петербурге
Журнал: Вопросы курортологии, физиотерапии и лечебной физической культуры. 2017;94(2): 12‑19
В статье представлены основные статистические показатели деятельности физиотерапевтических кабинетов (ФТК) противотуберкулезных диспансеров (ПТД) Санкт-Петербурга. Проведен мониторинг соответствия оснащения ФТК ПТД Санкт-Петербурга порядку оказания медицинской помощи больным туберкулезом, утвержденному Министерством здравоохранения Российской Федерации. Выявлено ограничение доступности физиотерапевтической помощи больным туберкулезом при существующих возможностях. Отмечен высокий охват пациентов физиотерапией в дневных стационарах ПТД Санкт-Петербурга.
Российский научно-исследовательский нейрохирургический институт им. проф. А.Л. Поленова;
Санкт-Петербургская медицинская академия постдипломного образования
Применение в комплексном лечении туберкулеза лазеротерапии позволяет достигнуть рассасывания инфильтративных изменений, закрытия полостей распада и абациллирования мокроты в более ранние сроки [22—26], а также ускорить процесс предоперационной подготовки больных [25, 26]. Помимо уменьшения сроков госпитализации, а в отдаленные сроки — наблюдения в этой группе, увеличивается доля пациентов с достигнутым клиническим излечением туберкулеза, уменьшается число больных с неблагоприятным исходом лечения [26]. По данным литературы, при воздействии физическими методами лечения отмечены стойкое прекращение бактериовыделений и закрытие полостей распада легочной ткани у 100% больных [27, 28], сокращение сроков закрытия полостей распада на 2—3 мес у 70% пациентов [22]. Помимо повышения эффективности терапии в более короткие сроки, по основным показателям отмечены иммуномодулирующее действие при лазерном воздействии на легкие и селезенку в комплексном лечении больных инфильтративным деструктивным туберкулезом легких, в том числе с множественной лекарственной устойчивостью [24], а также нормализация гематологических показателей [28]. Перспективным представляется метод селективной фотохромотерапии туберкулеза легких узкополосным оптическим излучением волн разной длины [20, 21]. Помимо достоверного увеличения частоты прекращения бактериовыделения доказаны прямое ингибирующее действие некогерентного монохроматического излучения с длиной волны 470 нм на рост культуры микобактерий туберкулеза, потенцирование антибактериального эффекта противотуберкулезных препаратов (изониазида и рифампицина), улучшение биометрических показателей легких и селезенки, сокращение бактериовыделения из селезенки, ускорение регрессии воспалительных изменений в легочной ткани [20]. Эффективность физиотерапии подтверждается как с клинической, так и с экономической позиции. Поэтому изучение возможностей и оценка результатов физиотерапии при оказании медицинской помощи больным туберкулезом остаются актуальными задачами медицинской науки и практики.
Материал и методы
Специализированная амбулаторная медицинская помощь больным туберкулезом и находящимся с ними в контакте оказывается в 13 ПТД (из них 2 межрайонных и 1 городской, в 8 из них функционируют дневные стационары), физиотерапевтическая деятельность осуществляется в 7 из 13 учреждений.
Результаты и обсуждение
Штаты ФТО и ФТК ПТД Санкт-Петербурга системы Комитета по здравоохранению в 2013 г. были укомплектованы врачами на 58,3% с учетом внутреннего совместительства, медицинскими сестрами по физиотерапии на 73,7% (табл. 1).

Таблица 1. Укомплектованность штатов физиотерапевтических подразделений ПТД Санкт-Петербурга в 2013 г.
Все медицинские сестры сертифицированы, имеют высшую квалификационную категорию по физиотерапии. Штаты ФТО и ФТК по платным услугам отсутствуют.

Рис. 1. Численность обслуживаемого населения ПТД Санкт-Петербурга.
Таким образом, связь численности обслуживаемого населения ПТД с наличием выделенных штатных должностей для оказания медицинской помощи по физиотерапии в учреждениях данного типа отсутствует.

Таблица 2. Распределение физиотерапевтического оборудования в ПТД Санкт-Петербурга
Аппаратура для дарсонвализации — метода, доказавшего свою эффективность во фтизиатрии и введенного в медицинскую практику в 40—50-е годы прошлого столетия, наряду с электромагнитным полем УВЧ [16] представлена в 57% ФТК ПТД. Оборудование для лечебного воздействия электромагнитным полем УВЧ имеется во всех ФТК, при этом в 42,9% подразделений в избытке.
Количество единиц оборудования для проведения низкочастотной магнитотерапии соответствует стандарту оснащения ФТК только в СПб ГБУЗ ПТД № 12. В СПб ГБУЗ ПТД № 17 данная аппаратура отсутствует, в СПб ГБУЗ ПТД № 14 представлено оборудование для проведения высокочастотной магнитотерапии. В остальных учреждениях констатируется дефицит требуемого оборудования.
Аппараты для выполнения сантиметроволновой терапии представлены только в двух ПТД.
Наличие ультразвуковых ингаляторов заявлено во всех ПТД, где функционируют дневные стационары, за исключением СПб ГБУЗ ПТД № 12. Данная аппаратура констатируется в избытке в СПб ГБУЗ ПТД № 2, а в СПб ГБУЗ ПТД № 4, СПб ГБУЗ ПТД № 11, СПб ГБУЗ ПТД № 14 — в дефиците. Небулайзеры с распылителями имеются в наличии только в трех ПТД.
Современная высокоэффективная аппаратура для проведения крайне высокочастотной (КВЧ) терапии, транскраниальной электростимуляции (ТЭС), лазеротерапии, фотохромотерапии, дециметрововолновой терапии, не предусмотренная стандартом оснащения ФТК, но, по данным литературы, доказавшая свою высокую эффективность при лечении больных туберкулезом [15, 16, 18, 20—28], имеется в наличии в единичных ПТД.
Таким образом, материально-техническое оснащение ФТК ПТД Санкт-Петербурга ни в одном учреждении полностью не соответствует Порядку оказания медицинской помощи больным туберкулезом, утвержденному Министерством здравоохранения Российской Федерации. Констатируется как дефицит (по некоторым наименованиям оборудования), так и избыток оснащения физиотерапевтической аппаратурой. Необходимо отметить, что во всех ФТК ПТД существует возможность выбора физического фактора как при начальной стадии туберкулеза легких с преимущественно экссудативно-некротическим типом воспаления, так и в период его смены на пролиферативный тип. Представлены физиотерапевтические методы, способствующие рассасыванию туберкулезного процесса, повышающие способность тканей к регенерации и репарации, ускоряющие рубцевание каверн и заживление свищей, а также способствующие минимизации остаточных туберкулезных изменений и полноценному функциональному восстановлению поврежденной легочной ткани в условиях постепенного затухания активности продуктивной фазы специфического воспаления.
Деятельность сотрудников ФТО и ФТК осуществляется по пятидневной рабочей неделе в одну смену. Очереди на оказание физиотерапевтической помощи отсутствуют. Лекарственные средства для проведения физиотерапевтических процедур закупаются во всех ПТД.
В 2013 г. физиотерапевтическое лечение в ПТД Санкт-Петербурга закончили 2349 человек, из них 76 детей (табл. 3).

Таблица 3. Показатели деятельности специалистов физиотерапевтических подразделений ПТД в 2013 г.
Среднее количество процедур на 1 больного, закончившего физиотерапевтическое лечение, составляет 17,9, в том числе в дневном стационаре 26,16. Первый показатель можно оценить как невысокий, так как имеющиеся лечебные методики предполагают в среднем 15—20 процедур на курс лечения [16, 18].
Все ПТД, оборудованные ФТК, оказывают физиотерапевтическую помощь больным, находящимся на лечении в дневных стационарах. Охват физиотерапевтическим лечением пациентов дневного стационара составляет 93,6±1,3%.
Число лиц, закончивших физиотерапевтическое лечение, на 100 посещений всех врачей ПТД, включая профилактические, составляет 0,46. Количество процедур, отпущенных на 100 посещений всех врачей, включая профилактические, составляет 8,2. В учреждениях, укомплектованных врачами-физиотерапевтами, пациент в среднем в течение 10 процедур посещает врача-физиотерапевта 2,3 раза, что позволяет корректировать параметры физических факторов в целях предотвращения адаптации и явлений привыкания к ним, контролировать переносимость и оценивать эффективность физиотерапии.
Средняя нагрузка на 1 занятую ставку медицинской сестры по физиотерапии ниже рекомендуемых 15 000 процедурных единиц в год и составляет 12 375 условных процедурных единиц.
Практически в равном соотношении в лечебном процессе преобладают электролечение и факторы воздействия искусственно измененной воздушной средой (рис. 2).

Рис. 2. Распределение видов физиотерапии в ПТД Санкт-Петербурга в 2013 г.
Из электролечебных процедур наиболее востребованы гальванизация, электрофорез и УВЧ-терапия (рис. 3). Из низкочастотной импульсной электротерапии предпочтение отдается воздействию СМТ. Небольшое количество отпущенных процедур диадинамотерапии свидетельствует о простое аппаратов для лечебного воздействия ДДТ (табл. 4). Сверхвысокочастотная (СВЧ) терапия, повышающая репаративные процессы, активно использовалась в учреждениях, где имеется необходимое оборудование.

Таблица 4. Распределение физиотерапевтических процедур, отпущенных в ПТД Санкт-Петербурга в 2013 г.

Рис. 3. Распределение физиотерапевтических процедур, отпущенных в ПТД Санкт-Петербурга в 2013 г.
Светолечебная аппаратура используется в лечебном процессе недостаточно. Превалируют УФО, затем фотохромотерапия и лазеротерапия.
Факторы механического воздействия в ФТК применяются, однако аппаратура для него не предусмотрена стандартом оснащения ФТК в соответствии с Порядком оказания медицинской помощи больным туберкулезом, утвержденным Министерством здравоохранения Российской Федерации.
Ультразвук и ультрафонофорез находят широкое применение в оказании медицинской помощи по физиотерапии больным туберкулезом во всех ФТК ПТД. Положительное влияние ультразвука при туберкулезе легких подтверждено многочисленными работами [13, 16, 20].
В виду простоты использования электроаэрозольтерапии и способности достижения высокой и длительно сохраняющейся концентрации лекарственных препаратов в зонах поражения (каверны, участки казеоза) во всех ФТК ПТД широко применяется ингаляционный метод введения антибактериальных, противовоспалительных и бронхолитических средств.
Методы пунктурной физиотерапии в ПТД не применяются.
Так как большинству физических методов лечения, применяемых во фтизиатрии, свойственно и противовоспалительное, и гипосенсибилизирующее, болеутоляющее, гипотензивное, бронхолитическое, иммунокорригирующее действия, возможна их взаимозаменяемость в зависимости от существующих возможностей. Необходимо учитывать, что при воздействии на организм физических факторов повышается функция фагоцитов, улучшаются кровообращение, лимфообращение, микроциркуляция, репаративные процессы в тканях.
Заключение
ФТК организованы и функционируют в 54% ПТД. Медицинская помощь по физиотерапии недоступна категории больных туберкулезом, прикрепленных к ПТД, где ФТК не организованы и не функционируют. Наблюдается положительная динамика замены морально и физически устаревшего оборудования. По результатам проведенного мониторинга соответствия оснащения ФТК ПТД Санкт-Петербурга правилам организации деятельности ПТД в соответствии с Порядком оказания медицинской помощи больным туберкулезом, утвержденным приказом Министерства здравоохранения Российской Федерации № 932н от 15 ноября 2012 г., выявлен как дефицит (по некоторым наименованиям оборудования), так и избыток оснащения физиотерапевтической аппаратурой. Однако перечень предоставляемых физиотерапевтических услуг для оказания медицинской помощи является достаточным. Низкая укомплектованность штатов врачами-физиотерапевтами и медицинскими сестрами по физиотерапии является основной проблемой функционирования ФТК в ПТД. Учитывая, что функциональная нагрузка на медицинскую сестру по физиотерапии в ПТД ниже рекомендуемой профессиональной нормы, имеются возможности для более широкого использования физиотерапии в комплексном лечении пациентов. Для оптимизации деятельности физиотерапевтических подразделений в ПТД необходимо наличие врача-физиотерапевта. Необходимо рационализировать физиотерапевтическое лечение за счет применения комбинированных и сочетанных методик. Отмечены высокие параметры деятельности физиотерапевтической службы при лечении пациентов дневного стационара ПТД. Востребованность физиотерапевтического лечения подтверждает необходимость организации и функционирования в структуре амбулаторных отделений ПТД ФТК.
Авторы заявляют об отсутствии конфликта интересов.
Концепция и дизайн исследования, сбор и обработка материала, статистическая обработка данных, написание текста: И.М.
Одним из немедикаментозных патогенетических средств, позволяющих повысить эффективность лечения инфильтративного туберкулеза легких, являются миллиметроволновая терапия (КВЧ-терапия) и магнитолазерная терапия, проводимые на фоне химиотерапии противотуберкулезными препаратами.
Цель настоящего исследования: повысить эффективность лечения при помощи КВЧ-терапии и магнитолазерной терапии, включенных в комплексную терапию больных инфильтративным туберкулезом легких. Исследования проводились на базе НИИ пульмонологии и фтизиатрии МЗ РБ (г. Минск) в 2003-2004 гг.
Результаты лечения изучались у 93 больных инфильтративным туберкулезом легких, которые были распределены на группы: в I группе (27 больных) в комплекс лечения входил курс КВЧ-терапии, во II группе (22 больных) - курс магнитолазерной терапии, в III группе (19 больных) - сочетанный курс КВЧ-терапии и магнитолазерной терапии. Контрольная группа состояла из 25 больных, получавших стандартную схему лечения. Группы были сопоставимы по форме заболевания, возрастному и половому составу. Всем больным назначалась химиотерапия 4-мя противотуберкулезными препаратами: изониазидом, рифампицином, пиразиномидом и стрептомицином. При оценке чувствительности микобактерии туберкулеза к препаратам некоторым больным стрептомицин заменяли канамицином.
Достоверно установлено, что в трех основных группах отмечалось увеличение пульсового кровенаполнения части легких, охваченной патологическим процессом, снижение тонуса сосудов малого и среднего сечения, а также улучшение кровотока науровне микроциркуляторного отдела по сравнению с началом лечения в 1,3-1,4 раза. Это значительно превосходит динамику в контрольной группе. Установлено, что использование КВЧ-терапии и магнитолазерной терапии уменьшает гемодинамическую перегрузку правого желудочка сердца.
Исследование позволяет сделать вывод, что для повышения эффективности лечения туберкулеза легких наиболее целесообразно использование комбинации магнитолазерной терапии и КВЧ-терапии, а также только магнитолазерной терапии на фоне стандартной химиотерапии.
Соколов C. O., Морозкина Н. С.
Белорусский государственный медицинский университет.
Повышение эффективности лечения больных туберкулезом – наиболее актуальная задача фтизиатрии. Основной путь для ее решения – подавление микобактериальной популяции путем применения контролируемой химиотерапии укороченной длительности с использованием наиболее активных противотуберкулезных препаратов и современных схем химиотерапии, а также усиление репаративных процессов в пораженных органах средствами и методами патогенетического воздействия на организм больного.
Среди наиболее неблагоприятных факторов, снижающих эффективность химиотерапии, следует признать резистентность МБТ туберкулеза к противотуберкулезным препаратам, характер специфического процесса и побочные реакции на противотуберкулезные препараты.
To enhance therapeutical efficiency in patients with tuberculosis is the most urgent task of phthisiologists. The main way of solving the problem is to eliminate a mycobacterial population by short-term controlled chemotherapy by using the most active antituberculous drugs and currently available drug treatment regimens and to enhance reparative processes in the involved organs by employing pathogenetic means and methods.
Drug-resistance of Mycobacterium tuberculosis, the pattern of the specific process, and side effects of antituberculous agents should be recognized to be one of the most poor factors that reduce the efficacy of drug therapy.
В.И. Чуканов — доктор мед. наук, профессор, руководитель отдела фтизиатрии Центрального НИИ туберкулеза РАМН, Москва
V.I. Chukanov — prof. MD, Head, Department of Phthisiology, Central Research Institute of Tuberculosis, Russian Academy of Medical Sciences, Moscow
Н еблагополучная эпидемиологическая ситуация по туберкулезу обусловливает актуальность разработки и внедрения в практику эффективных методов лечения больных туберкулезом. Важным в этой проблеме представляется комплексный (как медицинский, так и социально-экономический) подход к лечению туберкулеза, который позволит значительно уменьшить резервуар туберкулезной инфекции.
Излечение больных туберкулезом зависит от 2 взаимосвязанных факторов: подавления размножающейся микобактериальной популяции с помощью противотуберкулезных препаратов и регрессии туберкулезных изменений в пораженных органах с развитием репаративных процессов.
Среди комплекса лечебных мероприятий, направленных на излечение больных туберкулезом, этиотропная химиотерапия занимает ведущее место. И хотя в течение нескольких десятилетий накоплен значительный опыт по применению противотуберкулезных препаратов, в современных условиях возникает необходимость постоянного совершенствования режимов химиотерапии: выбора определенной комбинации противотуберкулезных препаратов, их дозировки, способа применения (в виде однократной суточной дозы или разделенной на 2 – 3 приема), пути введения (внутрь, внутривенно, в виде аэрозолей, эндобронхиальных вливаний, ректально) и ритма приема препаратов (ежедневного или интермиттирующего).
Клиническая эффективность противотуберкулезных препаратов определяется многими факторами, среди которых главными являются: массивность самой микобактериальной популяции, чувствительность или устойчивость находящихся в ней микобактерий туберкулеза (МБТ) к применяемым препаратам, способность отдельных особей к быстрому размножению; уровень создаваемой бактериостатической концентрации препарата в крови и степень проницаемости в очаги поражения; взаимодействие с другими лекарственными средствами; способность препаратов влиять на внутриклеточно расположенные (фагоцитированные) МБТ; свойство препаратов индуцировать лекарственную резистентность возбудителя, а также переносимость больными противотуберкулезных препаратов и их комбинаций.
В основе лечебного действия противотуберкулезных препаратов лежит их непосредственное бактериостатическое и бактерицидное влияние на микробную клетку. Препараты способствуют разрушению МБТ, подавляют их репликацию, что приводит к уменьшению бактериальной популяции в организме больного. Наиболее существенным для эффективного лечения является бактерицидное действие некоторых противотуберкулезных препаратов (в частности, изониазида и рифампицина), способных быстро убивать большое количество активно размножающихся МБТ. При уменьшении бактериальной популяции применение таких препаратов, как рифампицин и пиразинамид, позволяет добиться и стерилизующего эффекта, т.е. подавить и медленно размножающиеся МБТ.
Следует также иметь в виду, что противотуберкулезные препараты оказывают разное влияние на внутриклеточно и внеклеточно расположенные МБТ. Так, при прогрессировании процесса происходит интенсивное размножение МБТ в организме человека, их выход в ткани пораженных органов, распространение лимфо-бронхогенным и гематогенным путем, в результате чего появляются новые участки воспаления, развивается казеозный некроз. Большинство МБТ в этот период находится внеклеточно, а та часть бактериальной популяции, которая оказалась фагоцитированной в процессе воспалительной реакции, вследствие интенсивного внутриклеточного размножения обусловливает разрушение фагоцитов и вновь оказывается расположенной внеклеточно.
Таким образом, внутриклеточная локализация МБТ на этом этапе является сравнительно кратковременной. На активно размножающуюся бактериальную популяцию выраженное антибактериальное действие оказывают практически все противотуберкулезные препараты.
По мере затихания туберкулезного процесса величина бактериальной популяции уменьшается вследствие подавления размножения МБТ. В условиях продолжающейся химиотерапии и уменьшения бактериальной популяции в организме больного сохраняется часть МБТ, которые находятся в состоянии персистирования. Персистирующие МБТ нередко выявляются только микроскопическим методом, так как при посеве на питательные среды они не растут. Такие МБТ называют “спящими” или “дремлющими”, иногда – “убитыми”. В качестве одного из вариантов персистирования МБТ возможна их трансформация в L-формы или мелкозернистые формы.
На этапе, когда интенсивное размножение бактериальной популяции сменяется состоянием персистирования остающейся ее части, МБТ находятся главным образом внутриклеточно (внутри фагоцитов). Подавить жизнедеятельность внутриклеточно расположенных МБТ очень трудно, так как ряд препаратов оказывает бактериостатическое действие на внутриклеточно расположенные возбудители значительно слабее, чем на находящиеся вне макрофагов.
Еще несколько лет назад считали, что эффективность химиотерапии во многом зависит от ее длительности. В период появления первых противотуберкулезных препаратов продолжительность лечения была сравнительно небольшой (1 – 3 мес). По мере накопления опыта химиотерапии продолжительность ее постепенно увеличивалась и достигла 12 – 18 мес. В последние годы взгляды на необходимую продолжительность противотуберкулезной терапии были пересмотрены. Апробированная во многих странах методика контролируемой химиотерапии укороченной длительности (ДОТС) показала свою высокую эффективность и позволила значительно сократить длительность лечения (до 6 – 9 мес) за счет использования рациональных режимов химиотерапии, способствующих быстрому подавлению микобактериальной популяции и прекращению бактериовыделения, что имеет важное клиническое и эпидемиологическое значение. В связи с различным состоянием бактериальной популяции на разных этапах течения болезни в процессе химиотерапии в последние годы стало принятым делить весь период лечения химиопрепаратами на 2 этапа. Следует указать, что такое деление периодов химиотерапии отечественные фтизиатры использовали уже давно.
Первый этап характеризуется проведением интенсивной насыщенной химиотерапии; цель его – подавить размножение бактериальной популяции, добиться ее количественного уменьшения. Назначение второго этапа долечивания – воздействовать на оставшуюся бактериальную популяцию, в большинстве своем находящуюся внутриклеточно в виде персистирующих форм МБТ, предупредить размножение оставшихся МБТ.
Согласно современным представлениям (схема), на первом этапе химиотерапии, когда происходит быстрое размножение МБТ, впервые выявленным бациллярным больным назначают 4 противотуберкулезных препарата (изониазид, рифампицин, пиразинамид, стрептомицин или этамбутол). Такая интенсивная химиотерапия проводится в течение 2 мес, а при сохранении бактериовыделения, подтвержденном данными микроскопии мазка, – 3 мес. У впервые выявленных больных на втором этапе химиотерапии, когда основная масса микобактериальной популяции уже подавлена, используют 2 препарата (изониазид и рифампицин) в течение 4 мес ежедневно или через день. Впервые выявленным больным, лечившимся нерегулярно или прервавшим лечение, а также больным с рецидивом туберкулеза, в интенсивной фазе рекомендуется назначение 5 препаратов (изониазид, рифампицин, пиразинамид, стрептомицин и этамбутол) в течение 2 мес, затем в течение еще 1 мес применяют 4 препарата (отменяется стрептомицин). Второй этап химиотерапии у этой категории больных рекомендуется проводить 3 противотуберкулезными препаратами в течение последующих 5 мес ежедневно или через день.
Больным, у которых при первоначальном исследовании мокроты не были выявлены МБТ, интенсивный этап химиотерапии можно проводить 3 препаратами (изониазидом, рифампицином, пиразинамидом) в течение 2 мес, после чего продолжить прием 2 препаратов (изониазида и рифампицина или этамбутола) в течение 4 мес.
Больных хроническими формами туберкулеза органов дыхания следует лечить по индивидуальным схемам химиотерапии с учетом устойчивости МБТ к препаратам и дальнейшей модификацией режима химиотерапии в случаях обнаружения вторичной устойчивости к применяемым препаратам. Чаще всего таким больным, как и больным, у которых выявлена полирезистентность МБТ, применяют препараты резерва – канамицин, амикацин, протионамид, этамбутол, а также производные фторхинолонов (офлоксацин, ломефлоксацин, ципрофлоксацин).
Эффективность проводимой химиотерапии оценивается по нескольким параметрам: клиническим (уменьшение или исчезновение симптомов интоксикации и “грудных” жалоб); микробиологическим (уменьшение массивности бактериовыделения по данным количественной ее оценке); рентгенологическим (уменьшение инфильтративно-воспалительных изменений в легких и заживление каверн).
При проведении химиотерапии важной задачей является обеспечение регулярного приема больным назначенных противотуберкулезных препаратов в течение всего периода лечения. Методы, обеспечивающие регулярность химиотерапии, тесно связаны с организационными формами лечения в больничных (санаторных) и амбулаторных условиях. В больничных условиях прием назначенных противотуберкулезных препаратов осуществляется в присутствии медицинского персонала с точным учетом принятых медикаментов. Одним из видов контролируемой химиотерапии является парентеральное применение препаратов. В амбулаторных условиях практикуют несколько методов:
1. Прием противотуберкулезных препаратов в присутствии медицинского персонала, который осуществляется: а) в противотуберкулезных диспансерах; б) на дому у больного. Контроль за приемом противотуберкулезных препаратов облегчается при применении всей суточной дозы в один прием, а также интермиттирующем лечении.
2. Прием самим больным противотуберкулезных препаратов, выданных диспансером на определенный срок, чаще всего на 7 дней, с систематическим контролем за расходованием медикаментов.
В последнее время появились комбинированные таблетированные формы, содержащие 2 или 3 наиболее активных препарата. Например, рифатер или трикокс включают 3 препарата – изониазид, рифампицин, пиразинамид; рифанаг и тибинекс включают 2 препарата – изониазид и рифампицин. Их применение значительно облегчает контроль за химиотерапией, особенно в амбулаторных условиях. Нерегулярный прием противотуберкулезных препаратов может привести к развитию лекарственной устойчивости МБТ и прогрессированию процесса.
Изложенные положения составляют основную схему программированной химиотерапии. Вместе с тем по ходу лечения у части больных приходится вносить изменения в составленную после обследования программу химиотерапии. Необходимость смены препаратов вызвана рядом причин: во-первых, наличием неустранимых побочных реакций, вызванных теми или иными препаратами; во-вторых, обнаружением первичной лекарственной устойчивости МБТ туберкулеза к препаратам, данные о которой врач получает обычно через 2 – 3 мес после начала лечения; и, в-третьих, неэффективностью проводимой терапии, что чаще всего выражается продолжающимся бактериовыделением и сохранением каверны, а иногда медленным рассасыванием воспалительных изменений в легких. При недостаточном эффекте химиотерапии необходимо подобрать оптимальную методику лечения: изменить комбинацию препаратов, их дозы, способ введения лекарственных средств, дополнительно использовать патогенетические средства и физиотерапевтические методы лечения. В этих случаях целесообразнее всего менять режим химиотерапии не позже, чем через 2 – 3 мес после начала лечения. Чем позже меняется режим химиотерапии, тем длительнее оказывается период лечения. Следует учесть, что к концу третьего месяца уже имеются: а) результаты количественного исследования мокроты методом микроскопии до начала лечения и в процессе химиотерапии; б) результаты посева мокроты, сделанного до начала лечения, и определения лекарственной чувствительности МБТ; в) динамика рентгенологических изменений, в частности степень рассасывания воспалительных изменений в легких.
Индивидуализация лечебной тактики без достаточной информации, собранной в процессе лечения, невозможна, поэтому необходимо наблюдение за больными и на последующих этапах химиотерапии. Своевременно внесенная коррекция в процессе лечения значительно повышает эффективность химиотерапии, способствует более быстрому заживлению деструктивных изменений в легких.
Рекомендуемые схемы химиотерапии
Читайте также:

