Лечение бешенства по протоколу милуоки
Обновлено: 17.04.2024
Содержание
История болезни Джины Гис
Джина Гис (англ. Jeanna Giese , родилась в 1989 году) — первый человек, которому удалось пережить заражение бешенством, дошедшее до стадии появления клинических симптомов, без проведения вакцинации от бешенства. Она была шестой среди всех, кому удалось выжить после появления симптомов бешенства (остальные пять человек заболели, несмотря на проведённую вакцинацию).
Первичное заражение
12 сентября 2004 года Гис, которой было тогда 15 лет, взяла в руки летучую мышь, которую нашла в церкви святого Патрика в своём родном городе Фон-дю-Лак в штате Висконсин (США) [5] . Летучая мышь укусила её за указательный палец левой руки, но родители Джины решили не обращаться к врачу [1] [5] . Спустя 37 дней у неё развились симптомы бешенства. Когда девочка была доставлена в больницу, у неё наблюдался тремор, и она с трудом могла ходить [5] . Её состояние продолжало ухудшаться, и она была переведена в главную детскую больницу штата. Там врачи заподозрили заражение бешенством, и лабораторный анализ подтвердил этот диагноз.
Искусственная кома
Считалось, что бешенство невозможно вылечить после появления его клинических симптомов (терапия в этом случае сводится к облегчению страданий больного и продлению его жизни насколько возможно), но поиски способов такого лечения постоянно ведутся в различных медицинских учреждениях. Врачи детской больницы, где находилась Джина, предложили её родителям попробовать экспериментальный метод лечения, и родители дали согласие [5] . Врачи с помощью наркотических средств вызвали у девочки состояние искусственной комы, и затем ввели ей комбинацию антивирусных препаратов (рибавирин и амантадин), ожидая, что её иммунная система, подкреплённая этими препаратами, постепенно выработает достаточное количество антител к вирусу бешенства [5] .
После инфекции
Через 7 дней врачи смогли успешно вывести Джину из комы, а после 31 дня нахождения в больнице анализы показали, что в её организме больше нет вируса. Поначалу были опасения относительно того, насколько сильно пострадал её мозг, однако тесты выявили, что хотя нервная система Джины и пострадала, вирус не затронул функции мозга, ответственные за мышление и восприятие. Девочка провела в больнице ещё несколько недель, проходя курс реабилитации, и была выписана в январе 2005 года. К ноябрю 2005 года она передвигалась полностью самостоятельно, вернулась в школу и начала водить машину [6] .
Теории
Другие попытки
Впоследствии были проведены несколько попыток использовать ту же процедуру лечения на других пациентах (известно как минимум о четырёх попытках), и все они завершились смертью больных. В частности, два таких случая произошли в детской больнице Техаса — в мае 2006 года неудачей завершилась попытка вылечить 16-летнего Захари Джонса, а в октябре-ноябре 2006 года — 10-летнюю Шеннон Кэррол.
К началу 2012 года в США было 4 подтверждённых случая выздоровления от бешенства по милуокскому протоколу, всего в мире на тот момент было известно 6 таких случаев. [7]
Среди недостатков протокола: низкая вероятность успешного лечения и высокая стоимость.
По данным Всемирной Организации Здравоохранения, выживание после проявления клинических симптомов является чрезвычайно низким, и на 2016 год задокументировано лишь 15 случаев (в 14 из них до появления симптомов применялась антирабическая вакцина), причем у большинства выживших остались серьезные последствия. По данным Jackson AC, протокол Милуоки продемонстрировал неэффективность и не должен использоваться.
Содержание
История болезни Джины Гис
Джина Гис (англ. Jeanna Giese , родилась в 1989 году) — первый человек, которому удалось пережить заражение бешенством, дошедшее до стадии появления клинических симптомов, без проведения вакцинации от бешенства. Она была шестой среди всех, кому удалось выжить после появления симптомов бешенства (остальные пять человек заболели, несмотря на проведённую вакцинацию).
Первичное заражение
12 сентября 2004 года Гис, которой было тогда 15 лет, взяла в руки летучую мышь, которую нашла в церкви святого Патрика в своём родном городе Фон-дю-Лак в штате Висконсин (США). Летучая мышь укусила её за указательный палец левой руки, но родители Джины решили не обращаться к врачу. Спустя 37 дней у неё развились симптомы бешенства. Когда девочка была доставлена в больницу, у неё наблюдался тремор, и она с трудом могла ходить. Её состояние продолжало ухудшаться, и она была переведена в главную детскую больницу штата. Там врачи заподозрили заражение бешенством, и лабораторный анализ подтвердил этот диагноз.
Искусственная кома
Было известно, что бешенство невозможно вылечить после появления его клинических симптомов (терапия в этом случае сводится к облегчению страданий больного и продлению его жизни насколько возможно), но поиски способов такого лечения постоянно ведутся в различных медицинских учреждениях. Врачи детской больницы, где находилась Джина, предложили её родителям попробовать экспериментальный метод лечения, и родители дали согласие. Врачи с помощью наркотических средств вызвали у девочки состояние искусственной комы, и затем ввели ей комбинацию антивирусных препаратов (рибавирин и амантадин), ожидая, что её иммунная система, подкреплённая этими препаратами, постепенно выработает достаточное количество антител к вирусу бешенства.
После инфекции
Через 7 дней врачи смогли успешно вывести Джину из комы, а после 31 дня нахождения в больнице анализы показали, что в её организме больше нет вируса. Поначалу были опасения относительно того, насколько сильно пострадал её мозг, однако тесты выявили, что хотя нервная система Джины и пострадала, вирус не затронул функции мозга, ответственные за мышление и восприятие. Девочка провела в больнице ещё несколько недель, проходя курс реабилитации, и была выписана в январе 2005 года. К ноябрю 2005 года она передвигалась полностью самостоятельно, вернулась в школу и начала водить машину.
По оценке Уиллоуби, стоимость лечения превысила 0.8 миллионов долларов США.
Теории
Другие попытки
К началу 2012 года в США было 4 подтверждённых случая выздоровления от бешенства по милуокскому протоколу, всего в мире на тот момент было известно 6 таких случаев.
По состоянию на январь 2018 года Уиллоуби сообщал о 18 случаях выздоровления от бешенства по всему миру. Последняя попытка применить протокол в США была произведена с 6-летним ребёнком - его укусила летучая мышь. К сожалению, лечение не принесло положительного результата.
До настоящего времени нет эффективного способа лечения, если начали проявляться симптомы бешенства.
Критика
По данным независимого критического обзора от 2016 года, на территории США, Канады и Великобритании в 2005-2014 годах было документировано 12 попыток применения протокола Милуоки. Во всех случаях протокол не привел к излечению; а у единственного выжившего после применения протокола не было обнаружено антител, что вызывает сомнения в том, что он был заражен бешенством. Всего задокументирован 31 случай неуспеха протокола. Есть заявления что несколько пациентов из Колумбии и Перу пережили начальные стадии острого бешенства, однако затем умерли.
Единственный известный способ вылечить бешенство — это предупредить его вакцинацией сразу после укуса больного животного, ведь болезнь смертельна в 100% случаев! Или нет? Ответ такой: вылечить почти невозможно, но можно попробовать. Лечение длится месяцы, стоит около миллиона долларов, а вероятность выжить поднимется с нуля до 20%. Зоя Андреева — о Милуокском протоколе лечения бешенства, которым воспользовались 35 раз за 50 лет.
Немного о неизлечимых заболеваниях и как человечество пытается их лечить
Инфекции сопровождали человека всегда. Часть из них, вроде пневмонии или туберкулеза, с годами стали куда менее страшными для рядового пациента, и таких, пожалуй, большинство: человечество истребило — или, по крайне мере, сильно уменьшило вероятность заражения — корь, чуму, полиомиелит и тысячи других заболеваний. Но осталась меньшая часть — те болезни, которые, как и раньше, почти или всегда смертельны. Еще в античной Греции были хорошо известны и рак, и сифилис, и энцефалит, и бешенство. Именно о бешенстве пойдет речь в этой статье.
Сейчас бешенство встречается относительно редко — во всем мире за год от него погибает около 55 000 человек. По сравнению с ДТП или СПИДом — 1,25 миллиона и около 2 миллионов соответственно — это почти ничего. Но каждая гибель — трагедия, и она тем страшнее, что смерть от бешенства невозможно предотвратить. Или, вернее, почти невозможно. Есть ли лечение от страшного заболевания? Давайте разбираться.
Краткий экскурс в вирусологию
У вируса есть плоский и закругленный концы — поэтому его часто сравнивают с пулей. Для защиты от окружающей среды он покрыт гликопротеиновым каркасом со специфическими шипами: например, гликопротеин G помогает вирусу проникать в клетку — именно к нему вакцина от бешенства формирует антитела. Всего в мире насчитывают 7 штаммов вируса бешенства, но людей чаще всего заражает один — так называемый генотип 1. Он же распространен и в России.
Как происходит заражение и почему у человека почти нет времени
Чаще всего вирус попадает в тело человека или животного с укусом бешеного животного, но известны случаи заражения человека во время снятия шкур с больных животных: вирус проникал в организм человека через порезы и ссадины. В литературе описана и возможность аэрозольного заражения в пещерах, где гнездится большое количество инфицированных вирусом летучих мышей, — но это чрезвычайная редкость.
Чем ближе к голове располагается укус, тем быстрее развивается бешенство — длительность инкубационного периода напрямую зависит от близости к головному мозгу.
Основная проблема бешенства состоит в том, что у человека почти нет времени: несмотря на долгий инкубационный период, вирус практически не проявляет себя до манифестации симптомов, и иммунная система не успевает отреагировать и начать бороться с патогеном.
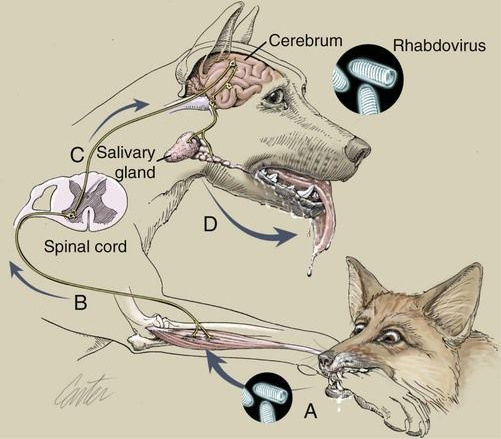
Попав в организм, вирус распространяется с бешеной скоростью — до 250–400 мм/сут — и поднимается по нервной системе вверх до мозга, пользуясь аксонным транспортом. В это время человека еще можно вылечить — укушенному прописывают экстренную вакцинацию. Но если симптомы уже проявились, то обычными методами человека не спасти — тело просто не успевает сразиться с пришельцем. Поэтому главная идея терапии бешенства состоит именно в том, чтобы дать пациенту как можно больше времени.
Источник: ПроБолезни
Практически сразу после инфицирования нарушается синтез тетрагидробиоптерина (кофермента, участвующего в метаболизме аминокислот фенилаланина и тирозина), что приводит к нарушению синтеза ряда нейромедиаторов, например дофамина и адреналина. Летальность заболевания на стадии появления симптомов составляет 100%.
Выделяют три стадии бешенства:
- Продромальная — на этой стадии появляются первые локальные симптомы: место укуса болит и воспаляется. В этот же период может подняться температура и развиться общая слабость.
- Энцефалитная — эта стадия начинается через 2–3 дня после появления первых симптомов. В этой фазе заболевания появляются характерные для бешенства симптомы: спазмы мышц, агрессия, гидрофобия, боязнь света и шума, повышенная потливость и слюноотделение. Температура поднимается до критической отметки — 40–41 градус. Если пациент не погибает, болезнь переходит в заключительную, паралитическую стадию — такое встречается примерно у 20% пациентов.
- Паралитическая — у пациента развивается паралич по типу Ландри (постепенный паралич всех мышц, начиная с места укуса). Психомоторное возбуждение ослабевает, и врач может отметить видимое улучшение состояния пациента. К сожалению, это улучшение — лишь затишье перед бурей: в течение 10 часов пациент неминуемо умрет от остановки сердца или паралича дыхательного центра.
Заболевание (с первых симптомов до гибели пациента) продолжается от 5 до, в редких случаях, 10–12 дней.
Милуокский протокол: от идеи до реализации
Его план состоял в том, чтобы лечить все симптомы в момент их возникновения и предотвратить их одновременное действие: против судорог применялись антиконвульсанты, против спазма трахеи — трахеотомия. Постепенно проявления болезни прекратились, и через три месяца ребенок покинул больницу.
На этот случай обратили внимание, но ничем по-настоящему неожиданным он не стал — большинство врачей не верили в возможность спасти пациента и считали случай фальсификацией. Большинство, но не все. И в 2004-м попытку дать пациенту время повторили.
12 сентября 2004 года в США пятнадцатилетняя Джина Гис была укушена в указательный палец левой руки летучей мышью. Так как царапина была поверхностная, родственники просто промыли рану перекисью и не стали обращаться за вакцинацией. Через 37 дней один за другим появились симптомы бешенства: сонливость и покалывание в левой руке; через два дня ухудшение зрения, потеря равновесия; на следующий день — тошнота и рвота без повышения температуры, частичная атаксия обеих рук; позже слабость в левой ноге, неразборчивая речь. На пятый день появились лихорадка, прерывистость речи, нистагм, тремор левой руки и судороги.
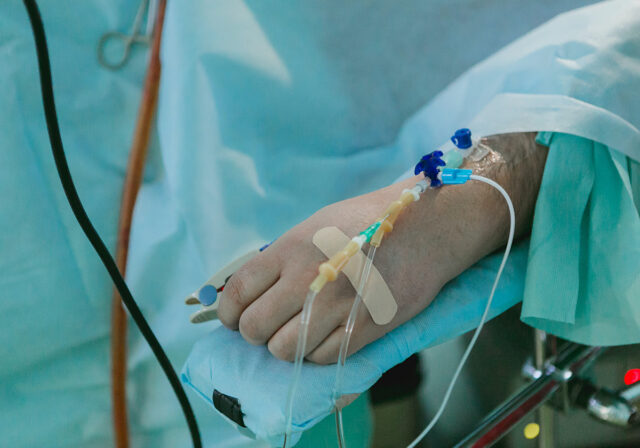
Джина была госпитализирована в госпиталь в Милуоки, и лабораторные исследования подтвердили бешенство в активной фазе. К этому времени Джина уже не могла самостоятельно дышать. На второй день госпитализации лечащий врач Джины Родни Уиллоуби предложил родителям экспериментальный метод лечения — ввести Джину в искусственную кому с помощью смеси седативных препаратов.
Искусственная кома на тот момент использовалась в терапии пациентов с обширными повреждениями мозга, травмами и инсультами. Введение пациента в кому при терапии бешенства звучало абсурдно и опасно — и всё же это сработало. На третий день госпитализации девочке ввели рибавирин — противовирусный препарат, который часто применяют при терапии гепатита С и некоторых других заболеваний. Врачи надеялись, что рибавирин активизирует иммунную систему пациентки, что поможет выработать достаточное количество антител. На следующий день к рибавирину добавили амантадин (противовирусный и антипаркинсонический препарат, стимулирующий выработку дофамина). На восьмой день подобной терапии в сочетании с поддерживающими лекарствами в крови девочки обнаружили антитела к вирусу бешенства. Это была маленькая победа — до этого увидеть иммунный ответ у непривитого человека никому не удавалось. На двенадцатый день девочка очнулась, на четырнадцатый восстановилось произвольное движение глаз, на девятнадцатый Джина уже могла произвольно двигать ногами и руками. К двадцать третьему дню Джина могла сидеть и держать голову прямо.
Анализы, сделанные на тридцать первый день, показали отсутствие вируса в организме, но до полного выздоровления было еще далеко — ближайшие полгода Джина принимала препараты, помогающие восстановить функции организма, и проходила курс реабилитации.
Окончательно Джину выписали только в январе 2005-го, и через шесть месяцев она уже передвигалась самостоятельно.
Сейчас Джине 32 года, она закончила колледж по специальности биология и занимается болезнями летучих мышей, а еще родила двоих детей. Единственное, что напоминает ей о бешенстве, это невозможность бегать.
Критика Милуокского протокола и попытки воспроизвести его в других странах
Случай Джины Гис потряс страну. Произошедшее называли чудом и прославляли врачей, предложивших экспериментальную терапию. Но и критики было немало: кто-то полагал, что Джине просто повезло родиться с очень сильным иммунным ответом. Кто-то — что вирус бешенства, попавший в ее организм, был чрезвычайно ослаблен или что у некоторых людей существует генетическая предрасположенность к облегченному, не смертельному течению заболевания. Кто-то и вовсе считал всю историю мистификацией. Как бы то ни было, требовалось подтверждение того, что Милуокский протокол действительно работает. Доказать это можно было одним-единственным способом — вылечив кого-то еще.

Так или иначе, первые случаи подтвердили возможную эффективность протокола. К началу 2012 года в США было уже четыре подтвержденных случая выздоровления от бешенства по Милуокскому протоколу, всего в мире на тот момент было известно шесть таких случаев.
На сегодня зафиксировано около 35 случаев применения протокола, хотя отнюдь не все пациенты в итоге выжили — как и предполагал доктор Уиллоуби, итоговая выживаемость составляет около 20–25%.
В России лечение по Милуокскому протоколу было применено в 2011 году в Краснодарской клинической детской инфекционной больнице. Шестилетнего мальчика спешно ввели в кому, поддерживая организм препаратами. В таком состоянии он провел месяц, после чего вирус из организма исчез. К сожалению, мальчик погиб от инсульта, причину которого установить так и не удалось — скорее всего, он стал осложнением бешенства. Это был первый и единственный случай терапии по протоколу, после чего попыток в нашей стране больше не делали. Отчасти из-за высокой стоимости.
А что еще?
Помимо Милуокского протокола предлагаются и другие варианты терапии бешенства. Уже упоминавшийся рибавирин вместе с интерфероном-α и кетамином хорошо показали себя in vitro и на лабораторных животных, но не продемонстрировали эффекта на людях после первых проявлений бешенства. Основная проблема их использования в том, что препараты не могут проникнуть через гематоэнцефалический барьер в мозг, основную площадку действия вируса. Ряд ученых активно работает над созданием препарата, который был бы в состоянии преодолеть ГЭБ, — это привело бы к появлению по-настоящему действенного лекарства от бешенства.
Еще один вариант терапии схож с искусственной комой — это искусственная гипотермия, сильное охлаждение тела. Как и при искусственной коме, при гипотермии снижается уровень метаболизма, уменьшается окислительный стресс и другие деструктивные процессы — и организм получает больше времени для борьбы. На практике, впрочем, гипотермию еще не применяли.
Бешенство, несмотря на попытки лечения, всё еще остается болезнью со стопроцентной летальностью. Пока что лучшая защита от него — вакцинация, причем и животных, и человека. Впрочем, полноценная терапия с выживаемостью более 20%, скорее всего, уже не за горами.
Не все знают,но бешенство-смертельная инфекция.Шансов вылечиться практически нет.
Точнее,не было до 2004 года.
Доктор Уидни Уиллоуби разработал методику,по которой можно будет вылечить любого человека от бешенства.Суть заключалась в следующем:пациента вводят в искусственную кому,в этом состоянии ему регулярно колят антивирусные препараты,организм вырабатывает нужное количество антител(белки,которые борятся с бешенством) и уничтожает вирус.
Но лишь 20% от общего числа вылечились.Остальные-скончались от последствий.Всего было проведено 40 попыток.В России лечение не проводится.
Инфекция передаётся через слюну зараженного животного,попадая в кровь она движется вверх,к мозгу,а затем проделывает обратный путь.
Единственный доступный и эффективный метод-вакцинация сразу после укуса или попадания слюны на рану.Но даже это не даёт стопроцентной гарантии излечения.
Сейчас увы активной борьбы с бешенством не ведётся,и это очень печально.Каждый год от инфекции в мире умирает около 50 тыс. человек(В России обычно несколько десятков).

Народная зарплата


Они нас засудят

Новая колонна на запад

Джулиана Ассанжа выдают Вашингтону
Самое печальное, что даже не удивляет. Вашингтон готов перегрызть глотку любому, кто раскроет их лицемерный образ "белых и пушистых" благодетелей. Де-мо-кра-ти-я!
"Ми смо руси" - мы русские!
В качестве маленького знака внимания Сербам можно лайкнуть видео на ютубе.
Почитал комментарии, не смог пройти мимо. Люди уже что только не прописали Шевчуку - и несметные богатства за границей, и доллары на счетах в иностранных банках, и что он скурвился. Мне это несколько напоминает охоту на ведьм, потому не могу не вставить пять копеек в защиту человека. Многие знают, что Шевчук был в Чечне в первую чеченскую. Но немногие знают последствия этих поездок.
Из его интервью:
Юрий Шевчук: Я был в Чечне в 1995, в январе, и видел там все своими глазами. Естественно, вернулся сюда, снаружи – живое, а, может быть, внутри с синдромом послевоенным, и крыша у меня съехала. Потом пришел в себя и, ты знаешь, честно абсолютно, не хотелось петь ни про смерть, ни про трупы, ни про кровь. Я понял такую вещь, как очищение огнем. И мне захотелось страшно, даже не осознавая, а на подсознательном уровне, какой-то чистоты. И у меня других песен просто не написалось.
Юрий Шевчук: Один хороший человек, фронтовик, Коля, который после войны стал звонарем в Троице-Сергиевой Лавре… Интересно – лейтенант, боевой офицер… Он сказал очень хорошую вещь: "Здесь, на гражданке, любая полуправда - это маленькая правда, а на войне любая полуправда - это большая ложь".
И когда приезжаешь сюда и сталкиваешься с этой бесконечной полуправдой, то жить не очень охота, на самом деле, потому что это все воспринимаешь как большую ложь. Вот в этом и состоит суть "афганского синдрома", "чеченского синдрома" сейчас, "вьетнамского синдрома", любого военного похмелья такого.
Из воспоминаний ветерана боевых действий в чечне:
Посмотрите отрывок интервью с дудем с 15ой минуты. По воспоминаниям родных и друзей, бухал он действительно страшно.
Надо ли говорить, что его отношение к войне(любой) резко негативное? Для меня как раз его позиция говорит о том, что он не "скурвился". Остался при своём мнении, пусть это мнение сейчас непопулярно. Оставьте человека в покое, прошу. Он это заслужил.
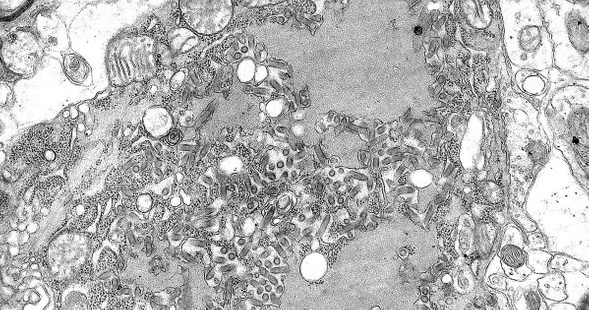
Возбудитель бешенства (Rabies virus) относится к семейству рабдовирусов (Rhabdoviridae), содержащих одноцепочечную линейную молекулу РНК, роду Lyssavirus. По форме он напоминает пулю длиной около 180 и диаметром 75 нм. В настоящее время известно семь генотипов.

Вирус бешенства под просвечивающим электронным микроскопом (увеличение в 36 700 крат). На компьютерном изображении красным цветом показана белковая оболочка вируса — капсид, а желтым — дополнительная липопротеиновая оболочка
Коварный вирус
Вирус бешенства обладает тропностью (сродством) к нервной ткани, так же как вирусы гриппа — к эпителию дыхательных путей. Он проникает в периферические нервы и со скоростью примерно 3 мм/ч движется в центральные отделы нервной системы. Затем нейрогенным путем он распространяется и на другие органы, в основном — на слюнные железы.
Вероятность заболевания зависит от места и тяжести укусов: при укусах бешеными животными в лицо и шею бешенство развивается в среднем в 90% случаев, в кисти рук — в 63%, а в бедра и в руки выше локтя — лишь в 23% случаев.
Источники заражения
Основными дикими животными — источниками заражения — являются волки, лисицы, шакалы, енотовидные собаки, барсуки, скунсы, летучие мыши. Среди домашних опасны кошки и собаки, причем именно на последних приходится максимум подтвержденных случаев передачи бешенства человеку. Большинство больных зверей погибает в течение 7–10 дней, единственное описанное исключение — желтый, он же лисицевидный мангуст Cynictis penicillata, способный носить в себе вирус без развития клинической картины инфекции в течение нескольких лет.
Наиболее характерный и достоверный признак наличия вируса в организме человека или животного — обнаружение так называемых телец Негри, специфических включений в цитоплазме нейронов диаметром около 10 нм. Впрочем, у 20% пациентов тельца Негри найти не удается, так что их отсутствие не исключает диагноз бешенства.
Первый, но чрезвычайно важный шаг к борьбе с бешенством сделал гениальный французский химик и микробиолог Луи Пастер. Разработку вакцины против этого заболевания он начал в 1880 году, после того как ему пришлось наблюдать агонию пятилетней девочки, укушенной бешеной собакой.
Кролики и собаки
Хотя впервые бешенство было описано еще в I веке до н.э. римлянином Корнелием Цельсом, спустя почти 2000 лет об этой болезни было известно ничтожно мало. Лишь в 1903 году, спустя восемь лет после смерти Пастера, французский врач Пьер Ремленже установил, что бешенство вызывается субмикроскопической формой жизни — фильтрующимся вирусом.
Как размножаются вирусы

Вирусы и бактерии
С бактериальными инфекциями врачи борются довольно успешно. С вирусами не все так просто.
Изменчивый враг
Вирусы растений
40 уколов в живот
Затем настала очередь людей. Но где найти добровольцев? Доведенный до отчаяния, Пастер был готов пожертвовать собой ради науки, но, к счастью, вмешался Его Величество Случай.
6 июля 1885 года на пороге парижской лаборатории Пастера появилась заплаканная женщина, державшая за руку девятилетнего сына — Йозефа Майстера. За три дня до этого мальчика покусала бешеная собака, нанеся ему 14 открытых ран. Последствия были вполне предсказуемы: в то время уже было известно, что смерть в таких случаях практически неминуема. Однако отец мальчика был наслышан о работах Пастера и настоял на том, чтобы привезти ребенка из Эльзаса в Париж. После серьезных колебаний Пастер ввел маленькому пациенту экспериментальный препарат, и Йозеф стал первым в истории человеком, спасенным от бешенства.
Из лабораторного дневника Луи Пастера, 1885 год

Но его поддержали простые люди. По подписке за полтора года жители многих стран мира собрали 2,5 млн франков, на которые был создан Институт Пастера, официально открытый 14 ноября 1888 года. На его территории находится музей и усыпальница исследователя, спасшего человечество от смертельно опасной инфекции. Дата смерти Пастера, 28 сентября, выбрана Всемирной организацией здравоохранения (ВОЗ) для проведения ежегодного Всемирного дня борьбы против бешенства.
Долгое время вакцину вводили под кожу передней брюшной стенки, причем для проведения полного курса требовалось до 40 инъекций. Современный иммунопрепарат вводится внутримышечно, в плечо, достаточно шести визитов в травмпункт.
Чудо Милуоки
В течение XX века ситуация с бешенством была однозначной: если пострадавшего не прививали вовремя или он вообще не получал вакцину, дело заканчивалось трагически. По подсчетам ВОЗ, ежегодно в мире после нападения бешеных животных погибает 50–55 тысяч человек, 95% из них приходится на Африку и Азию.
О возможности полноценного лечения инфекции заговорили лишь в XXI веке. Связано это было со случаем американки Джины Гис, которая впервые в истории медицины не получала вакцину, но выжила после появления симптомов бешенства. 12 сентября 2004 года 15-летняя Джина поймала летучую мышь, которая укусила ее за палец. Родители не стали обращаться к врачу, посчитав рану пустяковой, но спустя 37 дней у девочки развилась клиническая картина инфекции: подъем температуры до 39°С, тремор, двоение в глазах, затруднение речи — все признаки поражения центральной нервной системы. Джину направили в детский госпиталь Висконсина, и в лаборатории Центра по контролю и предотвращению заболеваний (Centers for Disease Control and Prevention, CDC) в Атланте подтвердили бешенство.
Через месяц анализы подтвердили: в организме девочки нет вируса. Мало того, мозговые функции были нарушены минимально — она закончила школу, а спустя год получила водительские права. В настоящее время Джина окончила колледж и намерена продолжать обучение в университете. Неудивительно, что своей будущей профессией она видит биологию или ветеринарию, а специализироваться планирует именно в области бешенства.
При проведении эпидемиологических расследований оказалось, что пациентов, которых удалось вылечить с помощью Милуокского протокола, кусали летучие мыши. Именно этот факт позволил некоторым ученым предположить, что на самом деле методика лечения тут ни при чем, а дело именно в этих млекопитающих, а точнее в том, что они заражены другим штаммом вируса, менее опасным для человека.
Загадка летучей мыши
В 2012 году это предположение получило первые подтверждения. В American Journal of Tropical Medicine and Hygiene появилась статья группы экспертов CDC, американских военных вирусологов и эпидемиологов министерства здравоохранения Перу. Результаты их исследования произвели эффект разорвавшейся бомбы: в перуанских джунглях удалось обнаружить людей, у которых в крови есть антитела к вирусу бешенства. Этим людям никогда не вводили никаких вакцин, более того, они даже не помнят, чтобы болели чем-нибудь серьезным. А это означает, что бешенство смертельно не на 100%!
В процессе опроса жителей 63 из 92 человек сообщили ученым об укусах летучих мышей. У этих людей, а также у местных летучих вампиров были взяты пробы крови. Результаты анализов оказались неожиданными: в семи пробах обнаружили антитела, нейтрализующие вирус бешенства.
Наличие антител можно было бы объяснить введением антирабической (лат. rabies — бешенство) вакцины, но, как выяснилось, такую вакцину получал только один из семи человек. Остальные переболели бешенством не только без смертельного исхода, но даже без каких-либо серьезных симптомов. В двух перуанских деревеньках обнаружилось больше выживших после этой инфекции, чем описано во всей медицинской литературе! Неудивительно, что группа Гилберт два года перепроверяла полученные данные, прежде чем решилась их опубликовать.
Но ни в коем случае — это подчеркивают все специалисты, включая авторов исследования — нельзя отказываться от введения антирабической вакцины при укусах диких животных. Во-первых, действительно может оказаться, что в летучих мышах живет другая разновидность вируса, более слабая, и везение перуанских крестьян не распространяется на штаммы, передающиеся с укусами собак или енотов. Во-вторых, результаты и выводы данного исследования могут оказаться ошибочными, так что лишний раз подвергаться риску нет никакого смысла.
Читайте также:

