Лечение экземы при дисбактериозом
Обновлено: 19.04.2024
Проблема атопического дерматита (АД) приобретает в последние годы все большее медико-социальное значение, так как распространенность заболевания неуклонно растет. По современным представлениям АД — мультифакториальное заболевание, развитие которого тесно
Проблема атопического дерматита (АД) приобретает в последние годы все большее медико-социальное значение, так как распространенность заболевания неуклонно растет. По современным представлениям АД — мультифакториальное заболевание, развитие которого тесно связано с генетическими дефектами иммунного ответа и отрицательными влияниями неблагоприятных воздействий внешней среды. Установлено, что действие этих факторов определяет темпы развития АД, особенно у детей раннего возраста. Значимым фактором риска АД является патология органов желудочно-кишечного тракта, особенно дисбиоз кишечника, который выявляется у 89–94,1% детей, больных АД [2, 3, 11]. Несомненно, кишечная микрофлора, неся большую функциональную нагрузку, не может не участвовать в возникновении и поддержании патологических расстройств при АД.
В первую очередь необходимо в полной мере оценить ту значительную роль, которую играет нормофлора кишечника в организме человека. Масса всех микробов, живущих в кишечнике одного человека, составляет около двух килограммов. В состав флоры содержимого толстого кишечника входят анаэробные и аэробные бактерии. Нормальная микрофлора на 95% состоит из анаэробных видов бактерий, главными из которых являются бифидобактерии и лактобактерии. Аэробные бактерии, представленные кишечными палочками, энтерококками и др., составляют сопутствующую микрофлору. К остаточной микрофлоре относят стафилококки, клостридии, протей, грибы. Самые многочисленные и незаменимые представители полезной микрофлоры — это бифидобактерии.
Бифидобактерии стимулируют перистальтику, предупреждая нарушения стула, повышают иммунитет организма, разлагают некоторые канцерогены и вырабатывают витамины. Типичными продуктами жизнедеятельности бифидобактерий являются молочная, уксусная, муравьиная и янтарная кислоты, аминокислоты и белки, витамины В1, В2, К, никотиновая, пантотеновая и фолиевая кислоты, пиридоксин, цианокобаламин. Производя молочную и уксусную кислоту, они препятствуют размножению патогенных микроорганизмов. Бифидобактерии стимулируют лимфоидный аппарат человека и участвуют в синтезе иммуноглобулинов. В клеточной стенке данных бактерий содержится большое количество мурамил-дипептида, который активирует образование В- и Т-лимфоцитов и макрофагов. Данные бактерии являются естественными биосорбентами и способны накапливать значительное количество соединений тяжелых металлов, фенолы, формальдегиды и другие токсичные вещества, попадающие в организм хозяина из окружающей среды и влияющие на снижение иммунитета [1, 2].
Еще одна группа полезных микроорганизмов — это лактобактерии, без участия которых нельзя представить нормальную жизнедеятельность организма. Лактобациллы заселяют организм новорожденного ребенка в раннем постнатальном периоде. Средой обитания лактобацилл являются различные отделы желудочно-кишечного тракта, начиная с полости рта и кончая толстой кишкой. Например, лактобациллы (Lactobacillus acitophilus) обеспечивают своевременное опорожнение кишечника.
Кишечные палочки и энтерококки можно отнести к нейтральной микрофлоре, поскольку пока нет доказательств их благотворного влияния на организм. Вполне вероятно, что эти микроорганизмы отвечают за противовирусный иммунитет. По мнению некоторых авторов, благодаря феномену молекулярной мимикрии и наличию рецепторов, приобретенных от эпителия хозяина, микрофлора приобретает способность перехвата и выведения некоторых вирусов [1, 2]. Известен ряд бактерий, имеющих высокую активность нитратредуктазы (пропионибактерии, пептококки, вейлонеллы, грамотрицательные энтеробактерии и другие), которые предотвращают развитие метгемоглобинемии при высоком содержании нитратов. Особенно это важно у детей раннего детского возраста, имеющих высокую долю фетального гемоглобина [9].
Обильно развивается гнилостная или бродильная флора, грибы, преимущественно рода Candida, в кишечнике могут обнаруживаться микроорганизмы, в норме нехарактерные для него. Они не способны выполнять многие физиологические функции, присущие нормальной микрофлоре, и, в частности, утрачивается способность инактивировать токсические продукты кишечного содержимого, нарушается поглощающая способность кишечника [1, 2]. Таким образом, дисбактериоз кишечника у больных АД нарушает ферментный статус пищеварительного тракта, создавая условия для развития патологии полостного, пристеночного и мембранного пищеварения и всасывания. Происходит повышенное поступление бактериальных и инфекционных аллергенов в организм ребенка. Значительно повышенная антигенная стимуляция недорасщепленными макромолекулами пищевых веществ и бактериальными аллергенами, при слабости иммунного ответа и неспособности организма к элиминации комплексов антиген–антитело, приводит к отягощению АД.
До сих пор дискутируется вопрос: что первично — атопический дерматит или дисбактериоз кишечника? Многие исследователи в своих наблюдениях пытались ответить на этот вопрос, однако противоречия существуют до настоящего времени. Например, у младенцев с АД чаще, чем у здоровых детей, обнаруживается повышение содержания бактероидов и пониженный уровень бифидобактерий в фекалиях. Тот факт, что различия в микрофлоре у здорового ребенка и с аллергией определяются еще на доклинической стадии, свидетельствует о том, что изменения микрофлоры являются первичными, а не вторичными по отношению к аллергии [5].
Данное обстоятельство повлекло за собой предположение, что профилактическое назначение пробиотика беременным женщинам могло бы предотвратить развитие атопии в первые два года жизни ребенка. Подтверждение этой теории получили отечественные исследователи, которые установили, что у детей, рожденных от матерей, получивших пробиотики в виде первичной профилактики аллергических заболеваний, отмечается тенденция к более редкой встречаемости аллергических высыпаний на первом году жизни, реже диагностируется АД [5]. Тем не менее, диаметрально противоположное мнение существует у зарубежных авторов. Karla Gale (2010) провел обширное обследование 415 беременных женщин, получивших пробиотическое молоко или плацебо в срок с 36 недель беременности до трех месяцев постнатального периода кормления грудью. В возрасте двух лет дети, рожденные от таких матерей, были обследованы на наличие атопии (АД, бронхиальная астма и аллергический риноконъюктивит). Статистический анализ не выявил достоверной разницы между группами сравнения, следовательно, по мнению автора, употребление пробиотиков беременными и кормящими матерями не имеет никого смысла для предотвращения развития атопии у детей [19].
Большинство исследователей склоны считать, что в реализации дисбактериоза участвуют искусственное вскармливание, нарушение питания кормящей матери, а также раннее введение прикорма и продуктов, не соответствующих возрасту ребенка, которые впоследствии являются триггерными факторами в осуществлении генетического дефекта иммунного ответа при АД [6, 8, 10, 15, 21]. Становление микробного биоценоза ребенка начинается с первых этапов жизни. Во время родов при заглатывании происходит поступление микрофлоры родовых путей матери и колонизация вагинальной флоры в пищеварительной системе ребенка, что обеспечивает предупреждение развития дисбактериоза у новорожденного. Начиная с 4-го дня жизни в толстой кишке новорожденного определяются лактобактерии, эшерихии, стрептококки, стафилококки. Флора ребенка первого года жизни находится в прямой зависимости от характера вскармливания. У детей, получающих искусственное вскармливание, чаще и в более высоких титрах появляются бактероиды и вейлонеллы. При избыточном количестве последних может отмечаться повышенное газообразование, развитие диспепсических проявлений [7].
Резюмируя разнообразные и противоречивые данные литературы, до сих пор остается открытым вопрос о причинно-следственной связи развития дисбактериоза у детей с АД. Можно предположить несколько причин, которые могут быть прямыми или косвенными обстоятельствами гибели полезных бактерий у таких больных:
- искусственное вскармливание, нарушение питания кормящей матери, а также раннее введение прикорма и продуктов, не соответствующих возрасту ребенка;
- нехватка пищеварительных ферментов приводит к тому, что непереваренные остатки пищи подвергаются брожению и служат субстратом для роста болезнетворных микробов;
- снижение тонуса или спазмы гладких мышц кишечника (вегетовисцеральные нарушения, дискинезия, вегетососудистая дистония);
- недостаток веществ в рационе, служащих субстратом для роста полезных микробов или присутствие некоторых продуктов, способствующих их гибели. Дефицит в рационе человека кисломолочных продуктов и растительной клетчатки лишает полезную флору питательной среды;
- присутствие в кишечнике паразитов (глисты, простейшие), губительно влияющих на полезную микрофлору;
- прием современных лекарственных средств, снижающих желудочную секрецию (блокаторы Н2-гистаминовых рецепторов), которые также способны, хотя и косвенно, снизить резистентность естественной кишечной микрофлоры;
- применение цитостатиков, глюкокортикоидов, снижающих имму-норезистентность организма.
В первую очередь нельзя гиперболизировать данный синдром, а необходимо верифицировать патологию ЖКТ, приведшую к его нарушениям. Назначение адекватной диагностической программы позволит правильно оценить ситуацию и проводить как этиопатогенетическое лечение основной патологии, так и коррекцию микроэкологических нарушений. Это приведет не только к повышению эффективности лечения, но и позволит снизить стоимость лечения и избежать полипрагмазии [1]. Лабораторная диагностика дисбактериоза чаще всего базируется на микробиологическом анализе фекалий. Микробиологическими критериями служат снижение бифидолактобактерий, снижение или увеличение эшерихий, появление штаммов с измененными свойствами, повышение количества кокков, обнаружение условно-патогенных грамотрицательных палочек, а также грибов и клостридий более 10 3 КОЕ/л. В анализах возможны различные сочетания указанных сдвигов [7].
Современные принципы лечебной коррекции дисбиотических сдвигов и восстановления эубиоза включают более широкий арсенал мероприятий, чем только назначение фармакологических препаратов. Особое внимание следует уделять режиму питания и диете больного ребенка, так как с нормализацией среды обитания активизируется метаболизм и увеличивается численность облигатной микрофлоры. Доказательством этому служит неожиданный результат исследования, проведенного Усовой О. В. (2005). По данным автора, дети, проживающие в условиях строгого режимного и диетологического контроля (детский дом), несмотря на крайне неблагополучный преморбидный фон, значительно реже и в более легкой форме болеют кишечным дисбактериозом, чем социально благополучные дети [15].
Диета, как правило, позволяет восстановить нормальное пищеварение в течение двух месяцев. Учитывая, что АД у детей раннего возраста в 73% случаев развивается за счет сенсибилизации к белкам коровьего молока, перспективным является использование адаптированных диетологических продуктов со сменой источников и структуры белка: белок козьего молока, гидролизованный белок коровьего молока, белок сои и т. д. [10]. У детей постарше диета во время лечения должна содержать минимум углеводистой пищи. Функциональное питание с большим количеством балластных веществ (пищевые волокна, отруби), продукты, обогащенные живыми культурами бактерий (кефир, кисломолочные смеси, йогурты и др.). Для полного преодоления дисбактериоза нужно употреблять больше растительной пищи. Очень полезна диета, в состав которой входят продукты, подавляющие гнилостные процессы в кишечнике: абрикосы, черная смородина, рябина, клюква, тмин, при условии, что у ребенка с АД нет пищевой аллергии к этим продуктам.
При грибковых дисбактериозах необходимо отказаться от всего, что содержит дрожжевые культуры, — винограда, изюма, кваса, свежего хлеба, сыра, грибкового кефира. Неблагоприятно действует на кишечную флору систематическое употребление рафинированных, консервированных продуктов, дрожжей, копченостей. Наибольших успехов в этом направлении достигли японские исследователи, которые считают развитие индустрии функционального питания самым перспективным направлением в решении проблемы ликвидации дисбактериоза. Сейчас в Японии, вышедшей на первое место по средней продолжительности жизни, 30% продуктов питания ферментируется или обогащается живыми бифидобактериями.
Большой интерес представляет развитие нового направления в лечении дисбактериоза — терапия пребиотиками. Препараты этой группы выделены из естественных источников, обладают определенными регулирующими функциями и в скором времени будут конкурировать на рынке с многими лекарственными препаратами. В отличие от пробиотиков, которые вносят пробиотические бактерии извне, пребиотики выступают питательной средой для восстановления собственной полезной микрофлоры организма. Исследования на добровольцах показывают, что аутомикроорганизмы обеспечивают более быстрое восстановление нормального состояния микрофлоры кишечника, чем вводимые извне [20]. Основой пребиотиков явлются препараты, содержащие бифидогенные факторы, стимулирующие рост и развитие полезных бактерий (лактулоза, соевый олигосахарид, ксилобиоза и др.), с практической стороны хорошо зарекомендовали себя препараты, содержащие лактулозу. Идеальным сочетанием являются лекарственные средства, содержащие пребиотики и адсорбенты.
Адсорбенты выводят из организма токсичные вещества и уменьшают метеоризм, как правило, наблюдающийся при дисбактериозе. В частности, таким условиям удовлетворяет лекарственный препарат Лактофильтрум, содержащий пребиотик и сорбент. Лактулоза, входящая в состав препарата Лактофильтрум, является синтетическим стереоизомером молочного сахара — лактозы. Продукты бактериального метаболизма лактулозы сдвигают pH среды в толстой кишке в кислую сторону, угнетая тем самым размножение патогенных микроорганизмов и процессы гниения. Во-вторых, являясь пищевым субстратом для бактерий, лактулоза стимулирует рост бифидобактерий и лактобактерий. Вторая составляющая препарата Лактофильтрум — лигнин, который представляет собой сложное природное органическое соединение, продукт гидролизной переработки древесины. Лигнин за счет большой площади поверхности и развитой системы пор обладает высокой сорбционной емкостью и, таким образом, способен выводить из организма токсины, аллергены и патогенную микрофлору.
Для лечения дисбактериоза используются также препараты, улучшающие пищеварение (например, ферментный препарат Микразим и др.).
Для нормализации сократительной способности кишечной стенки применяется иглорефлексотерапия, специальные системы массажа и самомассажа живота [17]. Одновременно с лечением дисбактериоза лечатся нарушения пищеварения, глистные инвазии.
Несмотря на то, что до настоящего времени существует много нераскрытых вопросов этиологии и патогенеза развития дисбактериоза у больных АД, ясным является то, что кишечная микрофлора, неся большую функциональную нагрузку, участвует в возникновении и поддержании патологических расстройств при АД. Данный факт обязывает врачей корректировать эти нарушения с учетом режима и характера питания, используя современные комбинированные средства (Лактофильтрум), содержащие пребиотики и энтеросорбенты.
Литература
Ю. А. Галлямова, доктор медицинских наук, профессор
РМАПО, Москва
Экзема: кожное заболевание, характеризующееся мелкими пузырьковыми высыпаниями с аллергическим и неврологическим компонентами. Наличие такого компонента приводит к постоянному зуду и расчесам, на месте которых со временем образуются так называемые экзематозные колодцы, из которых постоянно сочится тканевая жидкость. по мере подживания наступает стадия коркообразования и шелушения.
Выделяют три вида экзем:
- околораневую (или паратравматическую).
Предрасполагающие факторы:
- дефицит ненасыщенных жирных кислот;
- нарушенные пищеварительные процессы;
- холециститы (воспаления желчного пузыря);
- дисметаболическая нефропатия (поражения почек обменного характера) и др.
Клиника: Заболевание характеризуется острым течением, в результате которого очень быстро наступает хронизация процесса. высыпания чаще всего локализуются на кистях рук, ноги, лицо, волосистую часть головы, иногда все тело. Зуд характеризуется своей навязчивостью и выраженностью, что приводит к постепенному истощению нервной системы, нарушениям сна.
Провоцирует развитие экземы высокая аллергическая реактивность организма. В качестве аллергенов выступают химические вещества, лекарственные вещества, удобрения, шерсть животных, домашняя пыль, различные микроорганизмы так же способны провоцировать развитие аалергических реакций.
Возникновению экземы особенно способствуют заболевания внутренних органов, особенно пищеварительной системы — гастрит с изменением кислотности, энтероколит с нарушением процессов всасывания (в тонкой кишке), холецистит, глистная инвазия, хронический запор, повышенная чувствительность к пищевым веществам, также немаловажную роль играет наличие эндокринных расстройств, нарушения деятельности нервной системы, снижение сопротивляемости организма в связи с заболеваниями внутренних органов.
Питание в период обострения заболевания : категорически запрещено в период обострения употреблять яичный белок, мясные супы, дичь, соленые блюда и острые приправы, мед, шоколад, острые сыры, спиртные напитки, цельное молоко, кофе, какао, крепкий чай (особенно на ночь). Рекомендованы к применению кисломолочные продукты, отварное мясо, овощи, фрукты (но не цитрусовые). Сладости ограничены, так же ограничен прием жидкости.
Уход за кожей : во время острого периода рекомендовано отменить купание на семь - восемь дней, чтобы дать возможность экзематозным колодцам перейти в стадию коркообразования. Кожные нагноения рекомендуется смазывать раствором бриллиантового зеленого, предварительно очистив пораженные участки от корочек ватой, смоченной прокипяченным растительным маслом. Самое главное - устранить из обихода аллерген, который предварительно определяется с помощью врача.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Диcбактериоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Дисбактериоз, или дисбиоз – это качественное и количественное изменение микрофлоры в организме. Для него характерно увеличение или резкое уменьшение бактерий, снижение их разнообразия. Дисбактериоз может возникнуть на любом участке, где присутствуют бактерии, включая кожу, влагалище, ротовую полость и т.д.
Микрофлора играет важную роль в поддержании работы иммунной системы, но существует и обратная связь – при серьезном снижении иммунитета возникает дисбактериоз.
Причины появления дисбактериоза
В кишечнике человека присутствует от 70 до 80% клеток иммунной системы. Поэтому любая нестабильность кишечной микрофлоры может нарушить естественные защитные механизмы организма, настроенные против болезней и недомоганий.
Дисбактериоз кишечника связан не только с кишечными расстройствами, но и с множеством других состояний, на первый взгляд не относящихся к пищеварению, – кожными проблемами (акне, экзема), неврологическими расстройствами и т.д.
Среди причин развития дисбактериоза отмечают:
- Увеличение числа болезнетворных бактерий и дрожжевых грибов (например, кандида) и недостаток полезных микроорганизмов.
- Проникновение микроорганизмов, в норме находящихся в толстом отделе кишечника, в тонкий кишечник. Это происходит при хронических заболеваниях, характеризующихся поражением слизистой оболочки желудочно-кишечного тракта (болезнь Крона или неспецифический язвенный колит).
- К другим факторам врачи относят генетическую предрасположенность, несбалансированное питание с низким содержанием клетчатки, но с высоким содержанием сахара и обработанных продуктов, физический и психологический стресс, чрезмерное потребление алкоголя, частое применение антибактериальных препаратов и средств от изжоги, плохую гигиену полости рта.
- Дисбактериоз у практически здоровых лиц:
- возрастной дисбактериоз – изменения микрофлоры у людей пожилого возраста;
- сезонный дисбактериоз – изменения микрофлоры в холодное время года;
- нутритивный дисбактериоз – связанный с несбалансированным питанием;
- профессиональный дисбактериоз – при различных профессиональных вредностях.
- Дисбактериоз, сопровождающий различные заболевания органов пищеварения (желудка, поджелудочной железы, печени и желчевыводящих путей, кишечника, при синдроме мальабсорбции (нарушенном всасывании питательных веществ)).
- Дисбактериоз при других заболеваниях:
- инфекционных,
- иммунодефицитных,
- при гипо- и авитаминозах (уменьшенном поступлении в организм или плохой усвояемости необходимых витаминов),
- при интоксикациях и воздействии на организм человека радионуклидов (радиоактивных изотопов, которые можно встретить в местах с повышенным радиационным фоном, в ограниченном количестве и под строгим контролем они используются для диагностики и лечения некоторых заболеваний).
- Лекарственный дисбактериоз. Возникает вследствие приема антибиотиков, иммунодепрессантов, антацидов, антисекреторных, слабительных средств, химиотерапии и других лекарственных препаратов.
- Стрессорный дисбактериоз. Возникает как результат длительного эмоционального или физического стресса.
- Бессимптомная форма дисбактериоза.
- Локальная, или местная форма дисбактериоза. Наблюдается при развитии локального воспалительного процесса в кишечнике (у больного появляются симптомы колита или энтерита – воспалительных заболеваний толстого или тонкого кишечника).
- Распространенная форма дисбактериоза. Проявляется выраженными нарушениями пищеварения.
- 1-я степень тяжести;
- 2-я степень тяжести;
- 3-я степень тяжести;
- 4-я степень тяжести.
- экзема истинная: идиопатическая, дисгидротическая, пруригинозная, роговая (тилотическая);
- экзема микробная: нумулярная, паратравматическая, микотическая, интертригинозная, варикозная, сикозиформная, экзема сосков и околососкового кружка молодой железы женщин;
- экзема себорейная;
- экзема детская;
- экзема профессиональная.
- Владимиров В. В., Зудин Б. И. Кожные и венерические болезни. Атлас. 2-е издание. М.: Медицина. 2012. 288 с.
- Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. 5-е изд., перераб. и доп. М.: Деловой экспресс, 2016. 768 с.
- Махулаева А. М. Результаты комплексного лечения больных варикозной экиемы голени, ассоциированной с микотической инфекцией // Альманах клинической медицины. 2010. С. 219–224.
- Никонова И. В. Состояние биоценоза кожи при микробной экземе // Практическая медицина. 2011. С. 80–83
- Курбанова А. А., Кисина В. И., Блатун Л. А. Рациональная фармакотерапия заболеваний кожи и инфокций, передаваемых половым путем. Рук-во для практических врачей. М., 2012. С. 406–407.
- Дерматовенерология. Национальное руководство / Под ред. Ю. С. Бутова, Ю. К. Скрипкина, О. Л. Иванова. М.: ГЕОТАР-Медиа, 2017. 896 с.
- Yusupova L. A. Level sl-selectin in blood serum of patients with schizophrenia comorbidity pyoderma // European journal of natural history. 2013. № 3. С. 19–20.
- Вулф К., Джонсон Р., Сюрмонд Д. Дерматология по Томасу Фицпатрику. Атлас-справочник. 2007. 1312 с.
- Соколова Т. В., Малярчук А. П., Сафонова Л. А. Стратегия выбора наружной терапии при микробной экземе // Клиническая дерматология и венерология. 2017, 3, 46–51.
- Юсупова Л. А. Распространенность эпидермофитий у больных, имеющих психические расстройства. В кн.: Успехи медицинской микологии. Сб. науч. тр. М., 2003. Т. II. С. 201–202.
- Дагилова А. А. Общие подходы к терапии экземы в практике врача-интерниста // Лечащий Врач. 2012, № 8, с. 15–17.
- Юсупова Л. А. Современное состояние проблемы ангиитов кожи // Лечащий Врач. 2013, № 5, c. 38–43.
- Lehucher-Michel M. P. Dyshidi eczema and occupation: A descriptive study // Contact Derm. 2000. 43. Р. 200.
- Юсупова Л. А. Диагностика и комплексная терапия атопического дерматита у больных с психическими расстройствами // Вестник последипломного медицинского образования. 2003. № 2. С. 11–14.
- Warshaw E. M. Therapeutic opt for chronic hand dermatitis // Dern. Ther. 2004. 17. Р. 240.
- Юсупова Л. А. Распространенность хронических дерматозов у больных с психическими расстройствами // Вестник последипломного медицинского образования. 2003. № 3–4. С. 46–48.
- Swartling С. Treatment of dyshidrotic hand dermatitis with intradermal botulinum toxin // Am A Dermatol. 2002. 47. Р. 667.
- Холден К. Экзема и контактный дерматит. МЕДпресс-информ, 2009. 112 с.
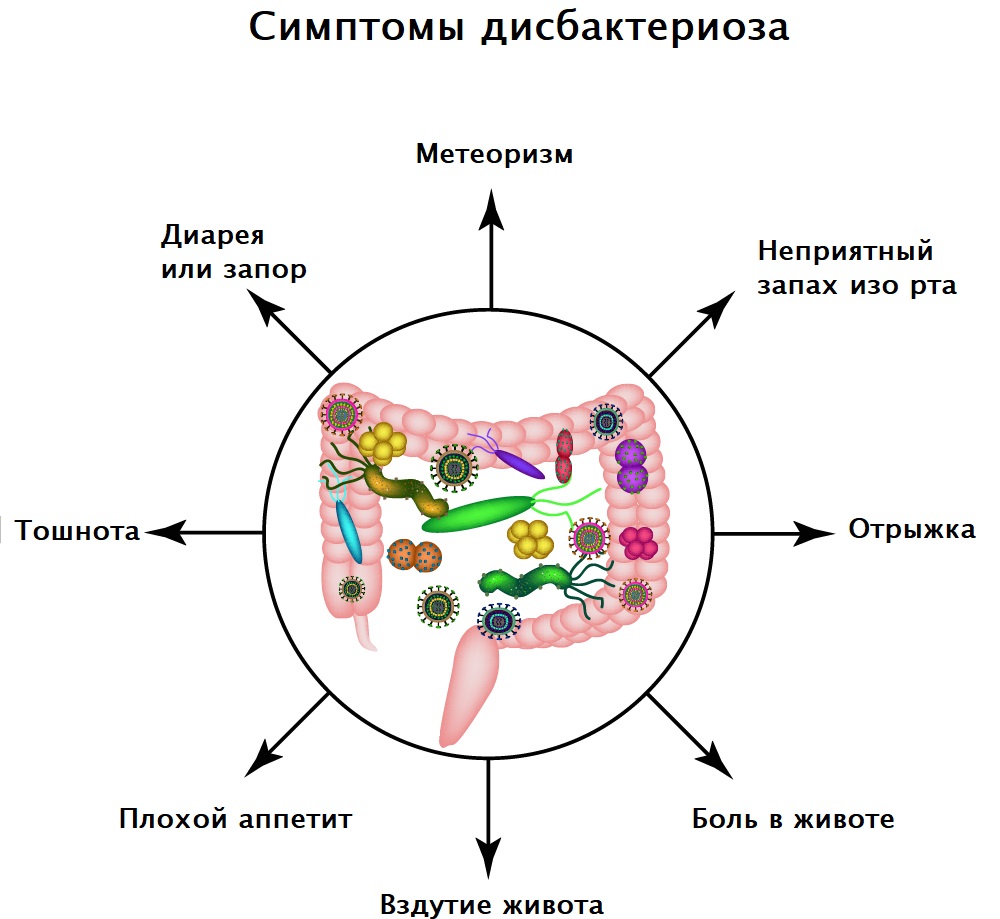
Симптомы дисбактериоза зависят от формы и степени тяжести течения заболевания. Пациенты могут предъявлять жалобы на расстройство желудка, тошноту, диарею или запор, повышенное газообразование и вздутие живота, снижение аппетита, необъяснимую усталость и проблемы с концентрацией внимания, неприятный запах изо рта, высыпания на коже.
Диагностика заболевания
При постановке диагноза врач обращает внимание на жалобы, симптомы заболевания и результаты осмотра. Но для оценки степени тяжести дисбактериоза обычно требуются лабораторные и инструментальные обследования.
-
Клинический анализ крови с развернутой лейкоцитарной формулой.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
В статье приводятся данные об экземе — рецидивирующем, воспалительном дерматозе с полиморфизмом высыпанных элементов, формирующемся под действием экзогенных или эндогенных факторов риска. Приводятся этиологические и патогенетические механизмы, приводящие
The article presents data on eczema — a recurrent inflammatory dermatosis with polymorphism of rashes formed under the influence of exogenous or endogenous risk factors. Etiological and pathogenic mechanisms leading to the development of eczema are given, the clinical picture of different forms of the disease is described in detail. The article reveals the information about the methods of diagnostics and therapy for these patients.
Экзема — острое или хроническое рецидивирующее заболевание, характеризующееся воспалительной реакцией, формирующейся под действием экзогенных или эндогенных факторов, полиморфизмом высыпанных элементов, сильным зудом [1, 2]. Проблема экземы в настоящее время становится все более актуальной. В структуре заболеваемости хроническими дерматозами экзема составляет до 40% всех заболеваний кожи. Заболеваемость экземой встречается во всех возрастных группах, часто сопутствует профессиональным заболеваниям. По результатам эпидемиологических исследований разные виды экземы являются одними из самых частых заболеваний в практике врача-дерматовенеролога. Заболеваемость среди лиц трудоспособного населения составляет до 10% [3]. Утрата временной трудоспособности достигает 36% от всех трудопотерь при дерматозах. Среди госпитализированных на долю больных экземой приходится более 30% [4]. Среди женщин заболеваемость экземой чаще, чем у мужчин. В последние годы экзема имеет тенденцию к более тяжелому течению с частыми рецидивами, значительным распространением процесса на коже и резистентностью к лечению [5].
Экзема развивается в результате комплексного воздействия этиологических и патогенетических факторов, в том числе эндокринно-метаболических, инфекционно-аллергических, вегетососудистых и наследственных [6]. Большое значение в формировании экземы придается иммуногенетическим особенностям организма — ассоциации с АГ HLA-B22HLA-Cw1 организма [2]. Генетическая предрасположенность определяет нарушение иммунной регуляции, функции нервной и эндокринной систем. При экземе имеет место полигенное мультифакториальное наследование с выраженной экспрессивностью и пенетрантностью генов. При заболевании одного из родителей (преимущественно матери) шанс заболеть экземой у ребенка равен 40%, при заболевании обоих родителей до 60% [6]. Важное патогенетическое значение имеет патология желудочно-кишечного тракта и гепатобилиарной системы. Несостоятельность кишечного барьера, наиболее характерная для детей, приводит к всасыванию в кровь нерасщепленного белка [2]. Аллергическая реактивность также имеет большое значение в развитии экземы.
По современным представлениям в развитии экземы главную роль играют Т-лимфоциты, несущие на своей поверхности специфические рецепторы к антигену и выделяющие ряд провоспалительных цитокинов, вызывающих развитие тканевых воспалительных реакций. Экзогенные воздействия исключительно многообразны. Они вызывают экзематозные изменения кожи по механизму гиперчувствительности замедленного типа, вызванные контактом с химическими, биологическими, лекарственными средствами и антигенными микробными детерминантами в очагах хронической инфекции [6, 7].
Клинические признаки экземы могут включать в себя зуд, покраснение и шелушение кожи, наличие сгруппированных папуловезикул [2]. В течении экзематозного процесса можно выделить следующие стадии: эритематозная, папулезная, везикулезная, стадия мокнутия, корковая стадия, стадия шелушения [1]. В зависимости от особенностей клинической картины выделяют следующие формы экземы [2]:
Истинная экзема
В острой стадии истинная экзема проявляется появлением везикул, эритемой, точечными эрозиями с мокнутием, серозными корочками, экскориациями, но могут быть папулы и пустулы. Границы очагов нечеткие. Процесс носит симметричный характер, чаще поражается лицо и конечности с чередованием здоровой и пораженной кожи. Также процесс может распространиться и на другие участки кожи вплоть до эритродермии. После перехода в хроническую стадию гиперемия становится застойной, появляются участки лихенификаций и трещин. Нередко процесс может быть осложнен пиогенной инфекцией, появляются гнойные корки и пустулы [8].
Монетовидная (нумулярная) экзема
Нумулярная экзема является преимущественно болезнью взрослых. Лица мужского пола поражаются более часто, чем женщины. Пик заболеваемости у обоих полов приходится на возраст от 50 до 65 лет. Второй пик у женщин наблюдается в возрасте от 15 до 25 лет. У новорожденных и детей нумулярная экзема — редкое заболевание. У детей начинается с пяти лет. Патогенез нумулярной экземы до сих пор неизвестен. У большинства пациентов атопия в личном или семейном анамнезе не выявляется, однако при тропической экземе могут наблюдаться нумулярные бляшки. В качестве причины заболевания рассматриваются множество факторов. У пожилых пациентов отмечается снижение гидратации кожи. У 68% пациентов были выявлены очаги инфекции, в том числе в области зубов и дыхательном тракте. Также отводится роль в возникновении нумулярной экземы аллергенам окружающей среды, таким как клещи домашней пыли. Клинически визуализируются четко очерченные, монетовидные бляшки из сливающихся папул и папуловезикул. Характерными признаками являются мелкоточечное мокнутие и образование корочек. Однако корки могут покрывать всю поверхность бляшки. Размер бляшек составляет от 1 до 3 см в диаметре. Окружающая кожа в большинстве случаев нормальная, но может быть ксеротической. Интенсивность зуда варьирует от минимального до сильно выраженного. Может наблюдаться разрешение элементов в центре, что отмечается при кольцевидных формах заболевания. Хронические бляшки сухие, шелушащиеся и лихенифицированы. Классическое расположение очагов — разгибательные части конечностей. У женщин верхние конечности, включая дорсальную поверхность кистей, поражаются чаще, чем нижние конечности.
Микробная экзема
Себорейная экзема
Себорейная экзема начинается на волосистой части головы. Очаги поражения распространяются на заушные области, шею, верхнюю часть груди, межлопаточную область, сгибательную поверхность конечностей; как и себорейный дерматит, себорейная экзема локализуется на областях кожи с большим количеством сальных желез и не имеет четких границ. В пределах очагов кожа гиперемирована, отечна, на поверхности ее видны мелкие желтовато-розовые папулы, жирные желтоватые чешуйки и корки [1].
Варикозная экзема
Варикозная экзема связана с наличием у больного варикозной болезни. Поражение локализуется на коже нижних конечностей, в основном в непосредственной близости с варикозными язвами, преимущественно в области нижней трети голени. В развитии заболевания играют мацерации кожи, различные травмы, также нерациональное лечение варикозных язв. Заболевание сопровождается зудом. Дифференцируют с рожистым воспалением, претибиальной микседемой [3, 11–13].
Сикозиформная экзема
Сикозиформная экзема развивается на фоне вульгарного сикоза, патологический процесс распространяется за пределы области оволосения. Как правило, кожный процесс локализуется на подбородке, лобке, верхней губе, подмышечной области. Клинически отмечается зуд и мокнутие, серозные колодцы, с истечением времени появляются участки лихенификации кожи [2].
Детская экзема
Детская экзема проявляется клиническими признаками истинной, микробной и себорейной экземы. Первые проявления появляются в возрасте 3–6 месяцев. На коже преобладают процессы экссудации. Участки поражения симметричны, ярко гиперемированы, отечны, выражено мокнутие, наслоение корок. Появляются молочные корки. Эритематозные очаги имеют блестящую поверхность, горячие на ощупь. Участки поражения локализуются на щеках, лбе, ушных раковинах, волосистой части головы, разгибательных поверхностях конечностей, ягодицах. Носогубный треугольник остается не тронутым. Больных беспокоит зуд и бессонница. В возрасте 2–3 недель жизни на фоне пониженного питания может развиться характерно клиническая картина заболевания. Нередко трансформируется в атопический дерматит [2, 11, 14, 15].
Экзема сосков молочных желез
Экзема сосков молочных желез является следствием травмы сосков во время вскармливания ребенка, но в некоторых случаях этиологию невозможно определить. Она характеризуется незначительной эритемой, слабо выраженной инфильтрацией, мокнутием и наличием серозно-геморрагических корок, возможно появление пустул и трещин. Обычно патологический процесс имеет двухсторонний характер и не сопровождается уплотнением сосков [2].
Профессиональная экзема
Профессиональная экзема развивается под действием производственных аллергенов. К профессиональным аллергенам относится сплавы металлов, соединения ртути, пенициллин и полусинтетические антибиотики, эпоксидные смолы, синтетические клеи. При профессиональной экземе развивается реакция гиперчувствительности замедленного типа. Клиническая картина имеет все признаки обычной экземы. Профессиональная экзема развивается в основном на открытых участках кожи, в местах контакта с раздражителем. При исчезновении этиологического фактора заболевание быстро разрешается [11, 16].
Паратравматическая экзема
Паратравматическая экзема развивается в области послеоперационных рубцов, в местах неправильного наложения гипсовых повязок, на местах остеосинтеза. Клинически возникает островоспалительная эритема, появляются папулы или пустулы, с дальнейшим образованием корок. Возможно отложение гемосидерина в пораженных тканях [2].
Диагностика основывается на данных анамнеза и клинической картины заболевания. Проводятся лабораторные исследования: биохимический анализ крови с определением АЛТ, АСТ, триглицеридов, общего белка, креатинина, общего билирубина, глюкозы; общий анализ крови; клинический анализ мочи; определение уровня общего IgE в сыворотке с помощью ИФА; кожные пробы; определение антител к антигенам лямблий, аскарид, токсокар и других; гистологическое исследование биоптатов кожи проводится по показаниям с целью дифференциальной диагностики. Диагноз профессиональной экземы подтверждается кожными пробами с предполагаемыми профессиональными раздражителями. Постановка диагноза, обследование и лечение больного экземой зависят от распознавания экзематозных изменений на коже, определения остроты процесса и характеристики высыпаний с целью классификации имеющихся у пациента форм экземы. По показаниям назначаются консультации других специалистов — эндокринолога, аллерголога, терапевта, гастроэнтеролога [2].
При истинной экземе дифференциальную диагностику проводят с пиодермией, аллергическим контактным дерматитом, атопическим дерматитом, токсикодермией. Дифференциальный диагноз монетовидной экземы проводят с бляшечным парапсориазом, розовым лишаем, себорейной экземой. Себорейную экзему дифференцируют от колликулярного дискератоза Дарье, болезни Девержи. Микробную экзему дифференцируют со стрептодермией, контактным аллергическим дерматитом, лейшманиозом. Дифференциальную диагностику сикозиформной экземы проводят с вульгарным сикозом. Дисгидратическую экзему необходимо отличать от пустулезного бактерида, дерматомикозов, ладонно-подошвенного псориаза, пустулезного псориаза ладоней, хронического акродерматита Аллопо [6, 10, 14, 15, 17, 18].
При лечении в острой стадии экземы применяют антигистаминные препараты первого поколения. Глюкокортикостероидные препараты применяют при наличии выраженного воспаления. При выраженном кожном зуде назначают транквилизатор с антигистаминным действием. При наличии выраженной экссудации назначают детоксикационную терапию. При наличии микробной экземы, вторичного инфицирования, лимфангоита, лимфаденита, повышения температуры применяют антибактериальные препараты. При тилотической экземе в случаях выраженной инфильтрации, гиперкератоза и/или торпидности к проводимой терапии рекомендуется назначение ретиноидов.
Применяются примочки с 1% раствором танина, 2% раствором борной кислоты, 0,25% раствором серебра нитрата, ванночки с 0,01–0,1% раствором калия перманганата, раствором Циндола 1–2 раза в сутки в течение 4–7 дней. Антисептические наружные препараты (раствор бриллиантового зеленого спиртовой 1% или Фукорцин спиртовой раствор) назначают наружно на область высыпаний 2–3 раза в сутки в течение 5–14 дней. Глюкокортикостероидные препараты 1–2 раза в сутки наружно в течение 7–20 дней. По мере стихания острых воспалительных явлений используют пасты, содержащие 2–3% ихтаммол, нафталанскую нефть, 0,5–1% серу, 2–5% борноцинконафталановую пасту, 2–5% дегтярно-нафталановую пасту. Физиотерапевтическое лечение включает узкополосную средневолновую ультрафиолетовую терапию с длиной волны 311 нм, 4–5 раз в неделю, на курс от 25 до 30 процедур. При соблюдении диеты из рациона больных экземой исключаются яйца, цитрусовые, мясо птицы, жирные сорта рыбы, мясные бульоны, цельное молоко, орехи, газированные напитки, красные вина, морепродукты [2].
Таким образом, экзема является одним из наиболее часто встречающихся заболеваний, возникающих в результате действия как внешних, так и внутренних факторов. Сложность патогенеза экземы предусматривает комплексный подход к ее лечению с учетом степени выраженности процесса, формы заболевания, состояния внутренних органов и систем, что требует индивидуального подхода к ведению и лечению больных.
Литература
Л. А. Юсупова* , 1 , доктор медицинских наук, профессор
Е. И. Юнусова*, кандидат медицинских наук
З. Ш. Гараева*, кандидат медицинских наук
Г. И. Мавлютова*, кандидат медицинских наук
Е. В. Бильдюк**
А. Н. Шакирова*
*ГБОУ ДПО КГМА МЗ РФ, Казань
**ГАУЗ РККВД, Казань
Современные особенности клиники, диагностики и терапии больных экземой Л. А. Юсупова, Е. И. Юнусова, З. Ш. Гараева, Г. И. Мавлютова, Е. В. Бильдюк, А. Н. Шакирова
Для цитирования: Лечащий врач № 6/2018; Номера страниц в выпуске: 85-87
Теги: дерматоз, воспаление, этиология, факторы риска
Читайте также:

