Лечение инфекции на голосовых связках
Обновлено: 18.04.2024
Вазомоторный монохондрит гортани. Аллергические заболевания гортани - нарушения голоса при аллергиях
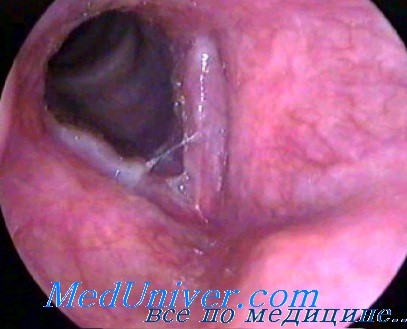
На границе между специфическими воспалениями гортани и ее функциональными заболеваниями находится болезненное состояние, характеризующееся гиперемией одной из голосовых связок (monochorditis vasomotoria). В связи с функциональной перегрузкой могут возникнуть вазомоторные расстройства и как их следствие — гиперемия и отёк одной из голосовых связок. Это заболевание часто встречается у певцов, ораторов, офицеров-командиров и вообще у всех тех лиц, работа которых требует постоянных голосовых усилий, поэтому его причисляют к группе профессиональных заболеваний.
Умение отличать это заболевание от начальной стадии туберкулёза, характеризующейся инфильтратом, охватывающим одну из голосовых связок, имеет большое значение для установления правильного диагноза, лечения и успокоения больного. Начальная стадия туберкулёза гортани не сопровождается болевыми ощущениями, на первый план в этом периоде выступают лишь нарушения голоса, в связи с этим могут возникнуть диагностические ошибки.
В целях дифференциальной диагностики распыляют в гортани 5% раствор кокаина с адреналином, если патологические изменения голосовых связок имеют туберкулезный характер, то состояние их под влиянием раствора кокаина не изменяется, гиперемия же и отёк, возникшие вследствие функциональных причин, исчезают. Решающее значение, для установления окончательного диагноза имеет исследование легких, крови, мокроты. При стробоскопическом исследовании как при туберкулёзном процессе, так и при функциональной гиперемии одной из голосовых связок обнаруживается полное отсутствие колебаний.
Аллергические заболевания гортани - нарушения голоса при аллергиях
Нарушения голосового аппарата у лиц, пользующихся по характеру своей профессии голосом, могут быть проявлением аллергических реакций.
Под аллергией подразумевается повышенная чувствительность по отношению к определенным субстанциям.
Многие заболевания, причины которых в течение долгого времени не удавалось установить оказались аллергическими. Аллергические заболевания у детей встречаются гораздо чаще, чем у молодёжи. Количество их снова возрастает у взрослых и имеет обычно тесную связь с условиями труда; в связи с этим аллергические заболевания относят к категории профессиональных. Для пекаря аллергеном может быть мука или лишь некоторые ее сорта, для фармацевта — фармакологические средства, вдыхаемые во время приготовления лекарств, или же воздействующие на кожу рук и т.д. Организм может быть сенсибилизирован по отношению не только к одному, но и к нескольким аллергенам. Многие авторы считают, что это заболевание имеет наследственную природу.
При сборе анамнеза следует особое внимание обратить на болезни, которые перенесли родители, а также выяснить, не было ли у больного в детстве каких-либо аллергических реакций. Если врач внимательно проанализирует все заболевания, которые больной перенес, начиная от раннего детства, то может оказаться, что уже тогда возникали аллергические реакции, например, крапивница; возможно появлялись они и в более поздние годы, но не были интенсивными и поэтому больной не обращался к врачу.
Субстанциями, вызывающими аллергические реакции (аллергенами), могут быть различные вещества. Как аллергены могут действовать слишком высокая или же слишком низкая температура, пыль с ковров, портьер, костюмов, сценических декораций, вещества, входящие в состав как жирных, так и порошкообразных гримов. Пищевыми аллергенами являются чаще всего белки и некоторые фрукты: черника, земляника и клубника; реже аллергические реакции могут возникнуть при употреблении в пищу сравнительно легко усваивающихся продуктов: цветной капусты, спаржи. В тех случаях, когда в организме развивается какой-нибудь инфекционный процесс, роль аллергенов могут играть бактериальные токсины. Иногда аллергическое заболевание появляется в связи с простудой.
Происходит это потому, что для аллергического состояния характерна специальная повышенная чувствительность к температурным колебаниям. Достаточно, например, перейти из тёплого помещения в холодное или же наступить босой ногой на холодный пол, чтобы появились симптомы, напоминающие катарр верхних дыхательных путей. Реже встречается сенсибилизация по отношению к различным видам лучей, например, только к ультрафиолетовым, или же вообще к солнечным, однако многие считают, что эти факторы не являются сами по себе аллергенами, они лишь создают условия для развития аллергической реакции.
Кроме форм заболевания, характеризующихся типичными изменениями на коже и слизистых оболочках (крапивница, сенный насморк, астма, конъюнктивит), существуют скрытые формы, проявлящиеся лишь при воздействии на организм отрицательных моментов, и прежде всего под влиянием инфекции. Острые инфекционные заболевания, главным образом вирусные, как, например, грипп, а также хронические: сифилис, туберкулез, а также заболевания с невыясненной этиологией: эндокардит, полиартрит, могут активировать скрытые формы аллергии.
Изменения, аллергического характера, на слизистых оболочках предрасполагают к инфекционным заболеваниям гортани и усложняют их течение. Инфекционные заболевания в таких случаях часто принимают хронический характер.
Согласно Cichocka-Szumilin, субстанции, вызывающие аллергические реакции, могут проникать в организм различными путями; природа и характер этих субстанций могут быть разнообразными. Автор описывает следующие субстанции и пути их проникновения в организм:
1) через плаценту — в результате всасывания аллергенов в кровь беременной;
2) через желудочно-кишечный тракт — различные продукты питания, съеденные в большом количестве или же недостаточно переваренные в желудочно-кишечном тракте, и прежде всего: яйца, молоко, рыба, мясо, особенно свиное, шоколад, какао, земляника, клубника, огурцы и т. п.;
3) через дыхательные пути — пыльца с трав и цветов, пыль, шерсть животных, косметическая пудра, порошкообразные средства для уничтожения насекомых (ДДТ), плесень и грибы;
4) через кожу — химические и термические факторы, действующие на кожу;
5) в результате инъекций — лекарственные вещества и сыворотки; к этой группе относятся также укусы насекомых;
6) инфекция — бактериальная и паразитарная.
Аллергены могут находиться не только в окружающей больного среде (экзогенные аллергены), ими могут быть бактериальные токсины, вредные субстанции, образующиеся вследствие нарушения обмена веществ или же ослабления барьерной функции печени (эндогенные аллергены). В связи с этим при аллергических заболеваниях необходимо тщательно обследовать целый организм. Изменения аллергического характера могут иметь место и в гортани. Там могут возникнуть отёки слизистой оболочки, покрывающей голосовые связки и область перстне-черпаловидных хрящей.
При незначительной гиперемии истинных голосовых связок отмечается резко выраженный отёк ложных голосовых связок, которые покрывают истинные. Аллергическим состояниям гортани сопутствуют обычно аллергические заболевания кожи и слизистых оболочек, однако, иногда аллергические заболевания гортани имеют скрытую форму. Предрасполагающими моментами для развития аллергических реакций в гортани являются невро-вегетативные расстройства, факторы психического порядка, эмоциональные моменты, нарушения функции желез внутренней секреции (климакс) и часто повторяющееся перенапряжение голоса.
Аллергические заболевания могут быть причиной рецидивов хрипоты, возникновение которых больные объясняют резкими изменениями температуры, простудой или перегревом. В слизистой оболочке глотки, гортани и трахеи развивается процесс, напоминающий хроническое воспаление. На основании наших наблюдений мы пришли к заключению о том, что monochorditis vasomotoria возникает часто у больных, предрасположенных к аллергическим заболеваниям. Наиболее эффективным в таких случаях является антиаллергическое лечение.
Что такое острый ларингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 16 лет.
Над статьей доктора Столяровой Елены Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
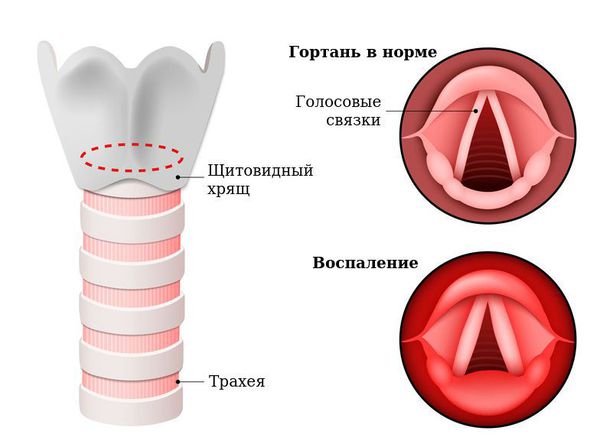
Острый ларингит — острое воспалительное заболевание слизистой оболочки гортани длительностью до трёх недель. Проявляется болями в горле при глотании и попытке говорить, изменением голоса (осиплостью, хрипотой), лающим кашлем, затруднённым дыханием (стридором), а также возможным повышением температуры тела и ухудшением самочувствия [1] .
Причины острого ларингита могут быть инфекционными (связанными с патогенными микроорганизмами) и неинфекционными (асептическими).
Инфекционные причины:
- Вирусы (70 % случаев ларингита) — чаще всего риновирусы, респираторно-синцитиальный вирус (RSV), аденовирус, грипп A или B, вирус парагриппа типа 1 и 2. Гораздо реже ларингит вызывают вирусы герпеса, Эпштейна — Барр, Коксаки, ВИЧ — эти возбудители, как правило, поражают людей с ослабленным иммунитетом [8] .
- Бактерии — чаще всего гемофильная палочка типа В (22-35 %). Этот же возбудитель вызывает опасное для жизни заболевание — эпиглоттит ( воспаление области надгортанника и окружающей его клетчатки) . Также причиной ларингита могут быть бета-гемолитический стрептококк, мораксела катаралис (2-10 %) и золотистый стафилококк (MRSA) — до 33 %. Другие бактериальные инфекции гораздо реже вызывают острый ларингит: респираторные хламидии и микоплазмы, коклюш, сифилис, туберкулёз, дифтерия[10] .
Неинфекционные причины:
- Травма (физическая или фонотравма). Фонотравма может быть вызвана криком или пением, а также интубацией трахеи. К физической относится тупая или проникающая травма гортани и аспирация (вдыхание) инородного тела. Очень важно исключать аспирацию инородного тела, особенно у детей. Инородные предметы часто не замечают, пропускают и ошибочно диагностируют рецидивирующий хронический ларингит [9] .
- Аллергия. Острый аллергический ларингит (в виде анафилаксии и ангионевротического отёка) возникает после повторного воздействия причинно-значимого аллергена и может быстро стать опасным для жизни. Чаще всего причинами аллергического отёка гортани являются:
- пища (молоко, орехи, морепродукты, рыба, соя, пшеница);
- пыльца различных растений;
- лекарства;
- косметика, парфюмерия, бытовая химия;
- укусы насекомых;
- животные.
Если острый ларингит вызван вирусной инфекцией, то больной заразен для окружающих примерно 3-7 дней.
Факторы риска острого ларингита:
В Великобритании частота встречаемости острого ларингита в 2011 году составляла 5,9 случаев на 100 тыс. человек в неделю, независимо от возраста [30] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острого ларингита
- дисфония — хрипота, осиплость, которая может иметь форму напряжённого либо слабого голоса или афонию (полное отсутствие голоса);
- сухой лающий кашель (американцы говорят "как у тюленя");
- одышка из-за нарушения проходимости дыхательных путей (встречается в тяжёлых случаях заболевания);
- дисфагия (нарушение глотания);
- одинофагия (ощущение боли во время прохождения пищи по пищеводу);
- сухость, боль и ощущение комка в горле;
- зуд горла.
При инфекционном процессе возможно сочетание с лихорадкой, насморком и нарушением общего самочувствия [3] .
Патогенез острого ларингита
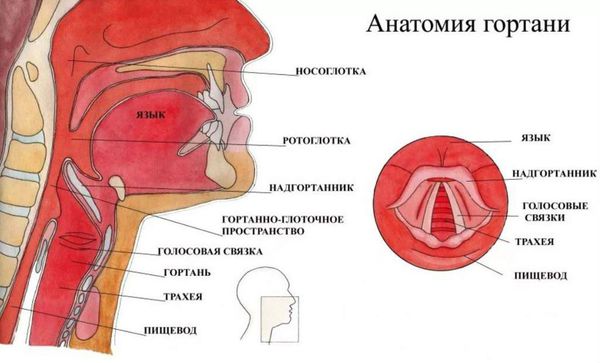
Гортань (Larynx) — это условная граница, разделяющая верхние и нижние дыхательные пути. Это своеобразный музыкальный инструмент в человеческом организме, дарующий голос. Он построен по принципу аппарата движения — в нём есть скелет (хрящи гортани) и его соединения (связки и суставы). На этом каркасе есть две полосы мышц (голосовые связки), которые тянутся вдоль верхней части дыхательной трубки (трахеи). Движения и вибрации этих мышц позволяют говорить, петь и шептать.
Кроме голосообразующей функции гортань выполняет ещё и защитную функцию. Когда мы глотаем, гортань закрывает свой вход, чтобы пища и жидкости попадали в пищевод, а не в дыхательные пути [4] .
Вне зависимости от причины, воспаление вызывает отёк голосовых связок и сужение просвета между ними. Возникает распад белков, что приводит к повышению осмотического и онкотического давления в повреждённых тканях. Из-за разницы в давлении в область повреждения устремляется жидкость, что приводит к появлению отёков. В слизистой оболочке гортани появляются изменения:
- Катаральные (связанные с воспалением слизистых оболочек): гиперсекреция слизистых желёз, отёк, покраснение. Наблюдаются п ри вирусных инфекциях.
- Выраженные отёчные — при аллергии.
- Инфильтративные (скопление в тканях организма клеток с примесью крови и лимфы) — характерны для новообразований и химических поражений (при воздействии кислот, щёлочей и других едких жидкостей);
- Гнойные — при бактериальных инфекциях [5] .
В ответ на раздражители слизистая оболочка гортани начинает продуцировать слизь, которая также может закупоривать дыхательный просвет, как пробка. Слизь образуется специальными клетками, которые называются бокаловидными. Они располагаются в слизистой оболочке и подслизистых железах. Слизь служит для защиты эпителиальных клеток от инфекционных агентов, аллергенов и раздражающих веществ. Именно поэтому курильщики страдают постоянным кашлем с отхождением мокроты. Увеличение секреции слизи в дыхательных путях — это маркер многих распространённых заболеваний, таких как ОРВИ или аллергия.
Голосовые связки из-за отёка слизистой утолщаются и не могут колебаться, голос меняется, становится осипшим или вовсе исчезает. В тяжёлых случаях связки могут практически смыкаться, вызывая одышку, шумное сиплое дыхание из-за невозможности сделать вдох. Такое состояние называется стенозом гортани, другое название — ложный круп (от шотландского "croup" — каркать). Это жизнеугрожающее состояние, которое характеризуется лающим кашлем, часто сопровождается инспираторной одышкой (затруднённым вдохом) и охриплостью голоса. Обычно наблюдается у детей в возрасте 6-36 месяцев, чаще всего на фоне переносимой вирусной инфекции: парагриппа — 50 %, гриппа — 23 %, аденовирусной инфекции — 21 %, риновирусной инфекции — 5 % [6] .
Классификация и стадии развития острого ларингита
По характеру возбудителя:
- бактериальный;
- вирусный;
- грибковый;
- специфический.
Виды острого ларингита:
- Флегмонозный ларингит — острый ларингит с образованием абсцесса (скоплением гноя) . Проявляется резкими болями при глотании и попытке говорить, лихорадкой, а также образованием инфильтрата в тканях гортани.
- Острый хондроперихондрит гортани — острое воспаление хрящей гортани.
Формы острого ларингита:
- Катаральный. Проявляется дисфонией, охриплостью голоса, першением, саднением и сухостью в горле при нормальной или субфебрильной температуре (37,1-38,0 °C). Иногда больные жалуются на сухой кашель, который в дальнейшем сопровождается отхаркиванием мокроты.
- Отёчный. Процесс не ограничивается слизистой оболочкой, а распространяется на глубжележащие ткани (мышечный аппарат, связки, надхрящницу). Пациенты жалуются на боль, усиливающуюся при глотании, выраженную хрипоту и осиплость голоса, высокую температуру, плохое самочувствие. Характерно появление кашля с отхаркиванием густой слизисто-гнойной мокроты. Возможно нарушение дыхания. Регионарные лимфатические узлы уплотнены, болезненны при пальпации (прощупывании).
- Флегмонозный. Боль становится сильнее, нарастает температура, ухудшается общее состояние, затрудняется дыхание, вплоть до асфиксии.
- Инфильтративный. Определяют значительную инфильтрацию, покраснение, увеличение в объёме и нарушение подвижности поражённого отдела гортани. Часто обнаруживается фибринозный налёт.
- Абсцедирующий — острый ларингит с образованием абсцесса. Проявляется резкими болями при глотании и фонации, которые распространяются на ухо. Также характерно повышение температуры тела и наличие плотного инфильтрата в тканях гортани [7] .
Осложнения острого ларингита
- Жизнеугрожающая обструкция верхних дыхательных путей, требующая неотложного врачебного вмешательства в дыхательные пути, такого как трахеотомия или интубация.
- Распространение воспалительных изменений на здоровые дыхательные пути — трахею, бронхи и лёгкие.
- Хронический ларингит. Развивается из-за повторяющегося острого ларингита или длительных воспалительных процессов в носу, его придаточных пазухах или глотке. Хронический ларингит может негативно повлиять на физическое здоровье, качество жизни, психологическое благополучие и профессиональную деятельность, если не будет должным образом лечиться. Такие пациенты обязательно должны наблюдаться у отоларинголога и фониатра, т. к. практически все хронические ларингиты являются предраковыми состояниями [22][30] .
- Стойкое нарушение голоса, особенно при хроническом ларингите.
- Гнойные осложнения в виде флегмоны шеи и абсцессов [21] .
Диагностика острого ларингита
Диагностика основывается на жалобах пациента на осиплость голоса, лающий кашель и хрипоту. Врач обязательно должен подробно опросить больного и выяснить, есть ли у него одышка, была ли травма незадолго до обращения и др.
Далее следует провести физикальный осмотр и определить, нет ли воспаления соседних участков — миндалин, глотки или носа. Воспаление часто говорит о наличии инфекционного заболевания.
Возможно проведение вокальной оценки с использованием специальных шкал, например шкалы GRBAS:
- Grade — общая тяжесть имеющихся нарушений.
- Roughness — грубость/изломанность голоса.
- Вreathiness — одышка.
- Asthenia — астеничность, слабость голоса.
- Strain — напряжение.
Каждый симптом оценивается отдельно:
- 0 класс — нормально;
- 1 класс — лёгкая степень;
- 2 класс — средняя степень;
- 3 класс — высокая степень.
Есть более простая шкала:
- 1 класс — субъективно нормальный голос;
- 2 класс — лёгкая дисфония;
- 3 класс — умеренная дисфония;
- 4 класс — тяжёлая дисфония;
- 5 класс – афония (полное отсутствие голоса).
Проведение ларингоскопии — внешнего осмотра гортани и дыхательных путей зеркалом.
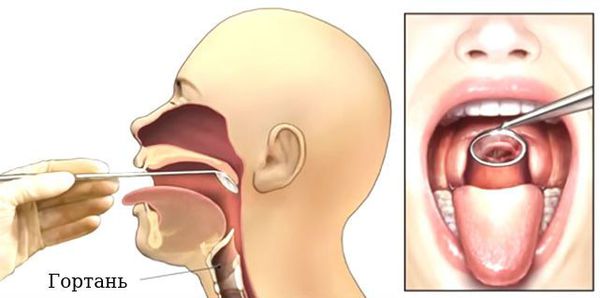
При необходимости используется ларингоскоп — эндоскопический прибор, позволяющий оценить отёк голосовых связок, скопление слизи, покраснение слизистой оболочки гортани и различные образования [17] [18] .
Ларингоскопия обязательна к выполнению, если:
- симптомы сохраняются более трёх недель;
- есть настораживающие признаки, такие как стридор (свистящее, шумное дыхание), курение, потеря веса, нарушение акта глотания [19] ;
- недавняя операция на шее, эндотрахеальная интубация, проведение лучевой терапии.
Жёсткая ларингоскопия (под общим наркозом) проводится в случае подозрения на атипичное поражение (узелки, полипы, предраковые или злокачественные новообразования), а также когда необходима биопсия.
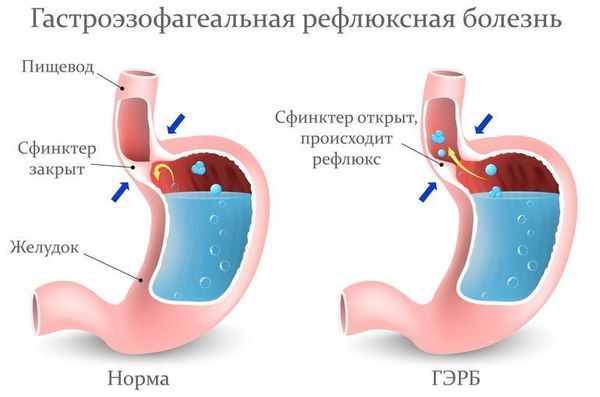
Возможно обнаружение при биопсии гортани эозинофилов (клеток, часто участвующих в реализации аллергического воспаления). В этом случае необходимо проведение комплексного обследования — эндоскопии дыхательных путей в сочетании с аллергологическими тестами и обследованием желудочно-кишечного тракта [20] . У 33 % больных с выявленными эозинофилами в гортани обнаруживали эозинофильный эзофагит — воспаление пищевода с преобладанием эозинофилов.
Пациентам с подозрением на ГЭР (гастроэзофагиальный рефлюкс) и ГЭРБ (гастроэзофагеальную рефлюксную болезнь) необходимо проконсультироваться у гастроэнтеролога и провести дообследование (ФГДС и пр.).
Лабораторное обследование назначается по показаниям, чаще всего это клинический анализ крови и анализ на С-реактивный белок для уточнения причины заболевания, возможно проведение аллерготестирования. КТ и МРТ являются вспомогательными методами, используются в случае неясного диагноза.
Лечение острого ларингита
Лечение зависит от причины, выявленной в ходе сбора анамнеза, а также от результата ларингоскопии. Как будет проходить лечение, амбулаторно или стационарно, в каждом случае решается индивидуально. Это напрямую зависит от степени тяжести, длительности заболевания и выраженности дыхательной недостаточности.
Лечение любого ларингита обычно включает в себя гигиену голоса:
- Голосовой отдых (молчание от нескольких часов до нескольких дней, исключая шепот).
- Системное увлажнение — использование в помещениях увлажнителей воздуха. Локальное увлажнение слизистых оболочек — проведение ингаляций физиологическим 0,9 % раствором через небулайзер [24] .

Вирусный ларингит обычно не требует специфического лечения, так как часто проходит самостоятельно через несколько дней. Рутинное назначение антибиотиков для лечения ларингита не рекомендуется [25] .
При появлении острого стенозирующего ларинготрахеита на фоне ОРВИ показано проведение ингаляций суспензией будесонида из расчёта 0,5-2 мг через компрессорный небулайзер [28] .
Чтобы предотвратить пересушивание гортани, рекомендовано обильное питьё, жевательная резинка без сахара. Парацетамол или ибупрофен помогут облегчить боль и сбить высокую температуру. Полоскания горла, таблетки и спреи для местного применения не облегчают болезненность в гортани и будут полезны лишь при сопутствующем фаринготонзиллите. Необходимо избегать всего, что раздражает гортань: сигаретного дыма, кофеина, алкоголя, сухого жаркого воздуха и др.
Лечение бактериального ларингита требует назначения антибиотикотерапии (как местной — ингаляционной, так и системной). Желательно подбирать лекарства после уточнения возбудителя и определения его чувствительности к препаратам.
Лечение грибкового ларингита. Выбор лекарственного средства зависит от возбудителя и его чувствительности, возможно использование нистатина, кетоконазола, флуконазола, итраконазола, амфотерицина B.
Лечение острого аллергического ларингита с анафилаксией должно оказываться немедленно. Доврачебная помощь больному:
- Необходимо убрать причину (аллерген).
- Уложить больного на спину, приподняв ноги, беременных женщин стоит укладывать на левый бок.
- Вызвать неотложную скорую помощь.
- Оценить функцию дыхательных путей, кровообращения и уровень сознания.
- Ввести адреналин внутримышечно, если это необходимо для контроля симптомов и стабилизации артериального давления.
- По возможности наладить венозный доступ и начать инфузионную терапию с помощью физиологического раствора.
- Антигистаминные препараты являются дополнительной терапией.
Лечение рефлюкс-ларингита включает комплекс мероприятий:
- изменение в питании (исключение кислых и других раздражающих продуктов) и образе жизни (отказ от курения и употребления алкоголя);
- налаживание режима дня и отдыха;
- применение антацидных препаратов (снижают кислотность в верхних отделах пищеварительного тракта);
- применение ИПП (ингибитора протонной помпы) один или два раза в день [26] .
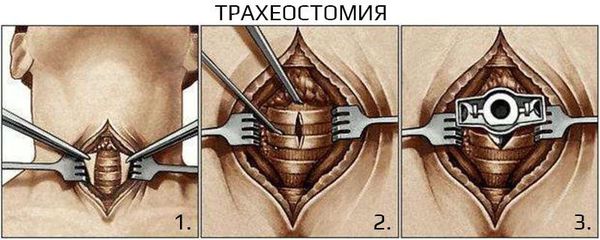
Хирургическое лечение не рекомендовано при неосложнённом течении ларингита. Проведение экстренных хирургических вмешательств необходимо при осложнённых формах и жизнеугрожающих состояниях, например при крайне выраженном стенозе гортани, эпиглоттите и абцессе. Проводят трахеостомию или инструментальную коникотомию [27] .
Прогноз. Профилактика
Острый ларингит без осложнений имеет благоприятный прогноз и проходит в течение 1-2 недель. При осложнённых формах (стенозах, гнойных процессах) необходимо оказание экстренной помощи и проведение хирургического лечения для спасения жизни. В некоторых случаях острый ларингит может перейти в хронический из-за индивидуальных особенностей патофизиологии пациента, сопутствующих заболеваний (например, сахарного диабета) или не проведённого своевременно лечения.

Наш голос — это главный инструмент общения. Благодаря нему мы доносим нужную информацию до окружающих, можем высказать собственное мнение по тому или иному вопросу. Для кого-то голос стал неотъемлемой частью профессии и средством зарабатывания денег (например, для певцов или дикторов).
Но наш голос не всегда звучен и громок. Как любой другой орган или система человека, наш голосовой аппарат может давать сбой.
Состояние, когда голос садится и становится сиплым, в медицине называют дисфонией. Временная потеря голоса называется афонией.
Пропавший или севший голос становится для человека настоящей проблемой, особенно если он представитель речевой профессии.
Почему же возникают такие проблемы? Какое лечение быстро и эффективно их устранит? Какие меры профилактики помогут избежать появления афонии в будущем? Ответы на эти и другие вопросы найдёте в нашей новой статье.
Как возникает голос
Чтобы понять, почему возникают проблемы с голосом, нужно разобраться с механизмом его образования. Большую роль в возникновении голоса играют голосовые связки, расположенные в гортани. Они состоят из мышечной и соединительной ткани. Между связками есть расстояние - голосовая щель. Когда человек молчит, эта щель широко открыта, когда говорим или кричим, она сужается. Звук образуется, когда поток воздуха из лёгких проходит через голосовую щель, при этом вызывая вибрации и колебания связок. При этом связки в момент прохождения через них воздуха должны быть натянуты и смыкаться.
Логично, что, если у человека садится или пропадает голос, значит голосовые связки по каким-то причинам не примыкают друг к другу. У человека в этот момент получается только шептать: шёпот возникает при трении потока воздуха о стенки гортани.
Чаще всего проблемы с голосовыми связками ассоциируют с инфекционными болезнями верхних дыхательных путей, но вы удивитесь, что болезни горла — лишь вершина айсберга.
Причины воспаления голосовых связок
Наличие такого количества причин, вызывающих проблемы с голосом, сильно затрудняет самостоятельную постановку диагноза. Например, определить у себя наличие новообразований в гортани невозможно. Поэтому при появлении осиплости, охриплости или потери голоса необходимо обязательно проконсультироваться с оториноларингологом.Дальнейшая тактика лечения болезни будет понятна после непосредственного осмотра и постановки правильного диагноза.
Симптомы
Чаще всего боль в голосовых связках обнаруживается на утро. Но крайне редко осиплость или потеря голоса протекает бессимптомно. Помимо проблем с голосом в зависимости от конечного диагноза или состояния, спровоцировавшего поражение связок, у человека могут проявляться следующие симптомы:
- першение и сухость в горле;
- боль в горле;
- кашель;
- хрипота;
- зуд в гортани;
- зуд в глазах;
- выделения из носа;
- повышенная температура тела.
Появления хотя бы одного из этих признаков в сочетании с потерей голоса или осиплостью уже достаточно, чтобы записаться на приём к ЛОР-врачу для назначения эффективного лечения. При лечении заболевания доктор опирается прежде всего на результаты осмотра пациента и определения причины патологии.

Как лечить голосовые связки?
Традиционно лечением воспаления глотки и гортани занимается ЛОР-врач. Если дисфония связана с инфекционным заболеванием, схема лечения может включать приём антибиотиков, противовирусных или противогрибковых препаратов, противовоспалительных и антисептических средств, леденцов и пастилок от кашля и боли в горле, полоскания горла, проведение ингаляций и курса физиотерапевтического лечения. ЛОР-врач также поможет в случае, если потеря голоса связана с ожогами гортани или воздействием на неё вредных веществ.
Лечением перенапряжённых связок занимается врач-фониатр. После проведённого осмотра пациенту будет назначена схема лечения, включающая помимо традиционных методов лечения специальные упражнения, чтобы проблема впоследствии не повторялась.
Если дисфония — следствие аллергической реакции организма на раздражитель, лечение нужно проводить под контролем аллерголога. Лечением неврологических расстройств и последствий перенесённого стресса занимаются невролог и психотерапевт. Если в ходе осмотра были обнаружены новообразования гортани, дальнейшее лечение необходимо продолжить у онколога.
Таким образом, тактика лечения будет зависеть исключительно от причины, вызвавшей дисфонию или афонию!
Профилактика
Во многом появление дисфонии — это сигнал, что где-то что-то не досмотрели и не уследили за своим здоровьем. Чтобы не пришлось впоследствии лечиться у ЛОР-врача:
- вовремя лечите инфекционные заболевания;
- не переохлаждайтесь, не дышите ртом на морозе и не пейте ледяные напитки;
- не кричите, не разговаривайте на повышенных тонах;
- делайте перерывы, если вынуждены много и долго говорить;
- делайте специальные упражнения, рекомендованные фониатрами, позволяющими избежать нагрузки на голосовой аппарат;
- избегайте контактов с аллергенами;
- работайте в масках, если вы трудитесь в неблагоприятных условиях;
- откажитесь от курения.
Если проблема всё-таки появилась, не занимайтесь самодиагностикой и самолечением: своевременное посещение ЛОР-врача поможет избежать осложнений и ускорит процесс выздоровления.
С радостью вам поможем!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.

Почему у человека может болеть горло? По какой причине пропадает голос? Как избавиться от охриплого голоса, и какие средства лечат больное горло? В нашей новой статье мы поговорим о пропавшем голосе и заболевшем горле.
Болит горло и пропал голос: причины
Успех выздоровления во многом зависит от правильности постановки диагноза. Именно после верно проведённой диагностики становится понятно, почему у человека болит горло, что стало причиной пропавшего голоса, и как это состояние правильно лечить.
Условно все причины, почему пропадает голос и болит горло, можно разделить на две категории: механические и инфекционные.

Первая категория связана с перенапряжением голосового аппарата. Этим страдают люди, кто вынужден очень много говорить в силу особенностей своей профессии. Это прежде всего певцы, учителя, операторы колл-центров, гиды и др. Состояние, когда болит горло и пропадает голос, для таких людей не только неприятно физически, но и вызывает психологический дискомфорт: ведь заболевающий певец или диктор на время выпадает из рабочего процесса.
Но голосовая функция может пропадать не только у профессиональных певцов или учителей. Стоит неподготовленному человеку перенапрячь свои связки, как через какое-то время начинает болеть горло и пропадает голос. Виной тому может быть сильный крик, посещение концерта, когда не можешь не подпевать любимому исполнителю, или продуктивно проведённый вечер с друзьями в караоке. С подобной проблемой часто сталкиваются родители малышей, истошный долгий плач которых часто заканчивается тем, что у ребёнка начинает болеть горло, а затем и вовсе пропадает голос.
Голосовая функция также может пропадать из-за термического или токсичного воздействия на гортань и глотку, их механического повреждения или влияния на них низких температур.
Но чаще всего на практике приходится сталкиваться с инфекционными причинами появления этих неприятных симптомов.
Про эти причины хочется поговорить подробнее.
Болит горло и пропал голос: инфекционные причины
Как уже ясно из названия, причиной, почему болит горло и пропадает голос, в этом случае выступают инфекционные заболевания. Их возбудителями являются вирусы и бактерии. Из-за каких же заболеваний может начать болеть горло и пропадает голос?
- Ларингит — самая распространённая причина. Ларингитом называют воспалительный процесс, протекающий в гортани. Ларингит может быть острым, а может быть хроническим, когда симптомы воспаления гортани возвращаются несколько раз в течение года.
- Ларинготрахеит — при этом заболевании воспаление охватывает не только слизистую оболочку гортани, но и трахею. Как правило, эта болезнь развивается как осложнение, если первоначальный воспалительный процесс гортани не лечить или лечить неправильно.
- Простуда. Да, банальная простуда может привести к тому, что ни с того, ни с сего начинает болеть горло и пропадает голос. Пик заболеваемости простудой приходится на осенне-зимний период, поэтому в это время особенно важно помнить о профилактике простуды и укреплять иммунитет, если вы хотите спокойно пережить осень и не болеть.
- Фарингит. В отличие от ларингита, фарингит — это воспалительный процесс, охватывающий не гортань, а глотку. Следует отметить, что болеть фарингитом не всегда означает заразиться инфекцией. Фарингит могут также спровоцировать неблагоприятные внешние условия, например, загазованный воздух.
- Тонзиллит. Многие пациенты знают, каково это болеть ангиной. Но не все в курсе, что в медицине ангину принято называть острым тонзиллитом. Острый тонзиллит — это воспалительный процесс, поражающий нёбные миндалины, или по-другому, гланды. Болезнь также может протекать в хронической форме. В этом случае мы говорим, что человек болеет хроническим тонзиллитом. Голос при тонзиллите пропадает, когда воспаление переходит на голосовые связки.
Отдельно стоит выделить аллергические реакции. Их нельзя отнести ни к механическим, ни к инфекционным причинам. Однако, аллергия также может спровоцировать эти неприятные симптомы. Контакт с аллергеном (домашней пылью, шерстью питомцев, пыльцой, определёнными продуктами питания, лекарственными средствами и т.п.) может проявиться в том, что начинает болеть горло и временно пропадает голос.
Симптоматика
Как правило, при всех выше названных заболеваниях и состояниях больная глотка и проблемы с голосовой функцией — не единственные симптомы. Как же понять, что у тебя?
При ларингите в гортани как будто что-то царапает и зудит. Мучают приступы сухого кашля.
Ларинготрахеит протекает тяжелее ларингита. Приступы кашля становятся более мучительными, поднимается температура тела, становится трудно глотать.
При фарингите при осмотре заметна красная глотка. В ней ощущается сухость. Возникают приступы кашля. Температура, как правило, держится на отметке 37,5℃.
Тонзиллит сложно спутать с другими заболеваниями глотки: на гландах заметен белый налёт или гнойные пробки, лимфатические шейные узлы сильно увеличены. При ангине больной ощущает сильнейшую боль в горле, температура поднимается до высоких отметок. При хронической форме температура обычно субфебрильная, на гландах образуются тонзиллитные пробки, которые источают неприятный запах, заметный даже окружающим.
Аллергия протекает со следующими симптомами: обильные прозрачные выделения из носа, слезотечение, кашель, зуд в глазах.
Разумеется, не нужно полагаться только на свои догадки и подозрения. Точно определить причину своего состояния может только ЛОР-врач. После проведённого осмотра он установит причину, почему болит горло и пропал голос, и предложит эффективную схему лечения.
Если своевременно болезнь не лечить, она легко перейдёт в хроническую форму.

Методы лечения
Для того чтобы избавиться от неприятных симптомов и вернуть способность полноценно разговаривать, необходимо чётко следовать рекомендациям оториноларинголога и выполнять все его предписания. Эффективная тактика лечения выглядит так:
Дайте своим связкам отдохнуть. В идеале будет устроить день тишины. Шептать ни в коем случае нельзя. Шёпот заставляет связки напрягаться ещё сильнее, нежели полноценная речь. Если возникла необходимость, лучше скажите фразу тихо, но не шепчите!
Исключите из своего рациона слишком горячую, твёрдую, кислую или пряную пищу, то есть все продукты питания, которые раздражают и без того воспалённую глотку. На время лечения откажитесь от вредных привычек — алкоголя и табакокурения.
При этом употребляемые напитки должны быть тёплыми или комнатной температуры. Подойдут чаи, морсы, компоты, травяные отвары, минеральная вода. Не стоит забывать о таком любимом многими народном средстве — тёплом молоке с мёдом или сливочным маслом. Такой напиток будто обволакивает слизистую глотки и благоприятно воздействует на неё. Единственное, с мёдом нужно быть аккуратными, чтобы не спровоцировать появление аллергической реакции.
При данной симптоматике полоскания глотки показывают очень хороший эффект. В качестве средств для полоскания можно использовать отвары трав, раствор фурацилина, а также лекарственные препараты, рекомендованные ЛОР-врачом.
Медикаментозная терапия может включать приём антибиотиков, противовирусных, антисептических, антигистаминных, жаропонижающих препаратов, использование леденцов, пастилок, спреев для снятия боли в глотке.
Отлично дополняет медикаментозное лечение физиотерапия. Физиопроцедуры проводятся в ЛОР-клинике под контролем оториноларинголога и существенно ускоряют процесс выздоровления.
Верная тактика лечения может быть назначена только после осмотра ЛОР-врачом
Не нужно пытаться искать ответы в интернете или у друзей и знакомых. Каждый диагноз требует определённого подхода. Неправильно проведённая терапия может стать причиной возникновения осложнений!
Профилактика
Чтобы ваши голосовые связки вас не подводили, необходимо выполнять ряд несложных рекомендаций: не перенапрягайте свой голосовой аппарат, старайтесь не кричать, не сидеть под кондиционером, не употреблять слишком холодные напитки и продукты питания, избегайте людных мест в период эпидемий.
Не забывайте про укрепление иммунитета, приём витаминов и сбалансированное питание. Занимайтесь спортом, откажитесь от вредных привычек, ведите активный образ жизни — даже простые пешие прогулки пойдут на пользу.
Мы вам обязательно поможем!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Хроническое воспаление гортани (ларингит): диагностика, лечение
Хроническое воспаление гортани может быть следствием острого воспаления или же постепенно развиваться, как самостоятельная нозологическая форма. Может оно развиться у лиц, работающих в помещениях, в воздухе которых содержится большое количество пыли и дыма, в условиях высокой температуры и прежде всего в условиях резких температурных колебаний. Злоупотребление алкоголем и никотином может также привести к развитию хронического воспаления гортани, о чем следует предупреждать тех людей, профессиональная работа которых связана с постоянным напряжением голоса. Часто причиной хронического воспаления гортани бывают очаги инфекции, находящиеся в соседних с ней органах: кариозные зубы, гнойные процессы в миндалинах и придаточных полостях носа. Хроническое воспаление гортани чаще приходится наблюдать у мужчин, чем у женщин.
Аллергические состояния создают благоприятные условия для развития инфекционных заболеваний и хронических воспалительных процессов гортани.
При хроническом воспалении гортани на поверхности слизистой оболочки возникают ограниченные, плоские, серовато окрашенные утолщения, образующиеся вследствие гиперплязии покровного эпителия. Хроническое воспаление гортани часто сопровождается образованием полипов, которые представляют собой доброкачественные новообразования, прикрепляющиеся с помощью ножки к слизистой оболочке и располагающиеся над голосовыми связками или же свисающие с них.
Утолщения покровного эпителия, инфильтраты, грануляции, полипы и т.п. вызывают более глубокие расстройства голоса в том случае, если они располагаются в переднем отделе голосовых связок, т.е. в месте прикрепления голосовых связок к щитовидному хрящу.
В начальных стадиях хронического воспаления мышечная система голосового аппарата находится в состоянии гиперкинеза. Голосовые связки смыкаются с большой силой. По прошествии нескольких недель состояние гиперкинеза сменяется гипокинезом, мышцы становятся вялыми, сила сокращений резко уменьшается, однако, никогда не развивается парез внутренних мышц гортани. Возникают также расстройства двигательной функции дыхательных мышц во время фонации.
При стробоскопическом исследовании обнаруживается изменение характера колебаний голосовых связок и неполное их смыкание во время фонации. Симптомы, типичные для фонастении, могут появляться у лиц, страдающих врожденными координационными расстройствами голоса, в таких случаях хроническое воспаление гортани с большим трудом поддается лечению.
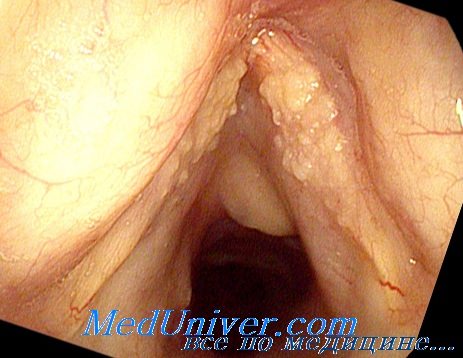
Голос при этом заболевании сиплый, лишенный звучности, очень часто пониженный. В периодах обострения болезненного процесса может возникнуть афония, которая исчезает одновременно с затиханием болезненных явлений.
Хроническое воспаление гортани может также явиться следствием нарушений кровообращения, а также пороков сердца. Нарушения кровообращения в области гортани могут привести к развитию застойных явлений в голосовых связках и отёков слизистой оболочки, в результате чего создаются благоприятные условия для развития инфекции. При ларингоскопическом исследовании обычно чётко видна гиперемия слизистой оболочки, в связи с чем окраска её изменяется от бледнорозовой до тёмнокрасной. Слизистого или слизисто-гнойного отделяемого в некоторых случаях бывает немного.
При высоком кровяном давлении могут образоваться очаги кровоизлияния в слизистой оболочке, охватывающие чаще только одну сторону, обычно правую половину гортани. Возникают они обычно ночью, и значительно реже во время напряжения голоса. Выше сказанное касается прежде всего людей после 50-ти лет, имеющих профессии, связанные с усиленным использованием голоса: лекторов, преподавателей. Для заболевания характерно неожиданное, внезапное начало часто после перенесения гриппа. Сопутствующими симптомами являются общая слабость и головные боли. В течение первых нескольких часов после кровоизлияния развивается полная афония, больной не может говорить даже топотом; обычно вскоре голос восстанавливается, однако больной еще в течение долгого времени не может громко говорить, голос его быстро утомляется, часто при этом возникают парестезии в ротовой полости и в области гортани.
Типичным для кровоизлияния является чувство сухости и ощущение наличия инородного тела в гортани. Голос, как правило, хриплый, тихий и более низкий по сравнению с нормальным.
Во время ларингоскопического исследования обнаруживается бугристое утолщение, охватывающее ложную и истинную голосовые связки на той же стороне. Это утолщение по внешнему виду напоминает злокачественное новообразование, от которого отличается отсутствием распада и изъязвлений. Шейные и трахеальные лимфатические железы не увеличены и безболезненны. Область гортани может быть болезненна при пальпации. На 20 рисунке представлена томограмма гортани больного, страдающего гипертонией, у которого произошло кровоизлияние в левую голосовую связку.
На рисунке видно типичное утолщение с левой стороны гортани, охватывающее левую ложную и истинную голосовые связки. Полный голосовой покой, а также лечебные средства, понижающие артериальное давление, обеспечивают в таких случаях улучшение состояния. Больной, однако, не должен приступать к профессиональной работе по крайней мере в течение 3—4 недель. Частым осложнением кровоизлияния является хроническое катарралыюе воспаление гортани.
Лечение. Лечение хронического воспаления гортани очень трудное и длительное, особенно в тех случаях, когда больной голосовыми усилиями стремится компенсировать нарушения функции голосового аппарата. Лечение в основном заключается в применении противовоспалительных средств. Как при лечении острого, так и хронического воспаления хорошие результаты дает применение ингаляций с примесью антибиотиков; 3—4 ингаляции, из которых каждая должна содержать 100.000 единиц пенициллина. Благоприятное действие сказывают ингаляции из настоя ромашки. Наиболее щадящей терапией при различных формах ларингита является введение в полость гортани теплого физиологического раствора поваренной соли или же настоя ромашки.
В некоторых случаях хорошие результаты даёт применение ионизированных электролитов (2% раствора хлористого кальция, бикарбоната натрия и хлористого натрия) с положительного электрода. При гипертрофических формах воспалительных процессов гортани рекомендуется рентгенотерапия в малых, противовоспалительных дозах (3—4 облучения по 25 г. с 3—4-дневным перерывом). Не следует забывать и о противовоспалительных лекарственных веществах, а также об общеукрепляющей терапии, увеличивающей сопротивляемость организма. После того, как исчезнут симптомы острого воспаления, следует осторожно приступить к упражнениям для голосового аппарата.
Читайте также:

