Лечение коклюша в барокамере
Обновлено: 19.04.2024
Что такое коклюш
Согласно официальному определению, коклюш – это:
- антропонозная инфекция (передающаяся между людьми),
- вызываемая бактерией Bordetella pertussis,
- передаваемая воздушно-капельным путем,
- проявляющаяся судорожным кашлем,
- и высоким риском осложнений со стороны дыхательной, нервной и сердечно-сосудистой систем
- чаще возникающая у детей и предупреждаемая вакцинацией (вакцина АКДС)
Однако, такое описание вряд понятно тем, кто никак не связан с медициной. Поэтому разберем каждый пункт поподробнее.
Причины заболевания
И именно отсутствие последнего, ввиду массового отказа от вакцинации (известная всем АКДС), и послужило возрождению давно побежденной опасной инфекции.
Фаза 1: почти, как ОРЗ
Инкубационный период коклюша у взрослых и подростков длится в среднем 7-14 дней, тогда как у детей сокращается и может составлять всего 2-3 дня.
В это время больного совершенно ничего не беспокоит.
А первые признаки появляются:
- резко,
- в виде обильного насморка и чихания,
- с признаками слабости,
- а также лающего кашля по ночам,
который постепенно становится круглосуточным.
Лихорадка (высокая температура) для коклюша не свойственна, что поможет отличить его от ларингита, бронхита и прочих ОРЗ уже на самой ранней стадии.
А длительность первой (катаральной) фазы составляет в среднем 10-14 дней, с тенденцией к ухудшению симптомов и общего состояния, что также не свойственно большинству ОРЗ и ОРВИ.
Фаза 2: беспрерывный кашель
Дело в том, что кашлевые толчки носят:
А, когда вдох все же удается совершить, то он:
И приступ повторяется снова.
И чем больше приступов кашля, тем сильнее гипоксия (кислородное голодание) и риск осложнений.
Больше других от проявлений коклюша страдают:
- легкие,
- головной мозг,
- сердце и сосуды.
А, чтобы понять механизм повреждений, разберем патогенез заболевания.
- воспаление
- образование вязкой мокроты
- раздражение местных кашлевых рецепторов,
передающих сигнал в кашлевой цент мозга и обуславливающих возникновение кашля.
Однако на этом действие бактерии не заканчивается, ведь последняя выделяет токсин:
Приступы кашля, в свою очередь, провоцируют поражение микрососудов (из-за скачков давления), перегрузку сердца, риск поражения мозга (как сосудистого, так и гипоксического происхождения), а также резкое повышение внутрибрюшного давления.
И среди осложнения наиболее часты:
- средний отит
- сегментарные ателектазы,
- кровотечения (носовые, заднеглоточные, из наружного слухового прохода),
- кровоизлияния (подкожные, в склеры глаз, в слизистые, в головной мозг),
- судороги,
- пупочная грыжа,
- выпадение прямой кишки,
- разрыв барабанной перепонки
- надрыв уздечки языка
Фаза 3: выздоровление
Улучшение состояния чаще наступает через 4-5 недель от возникновения кашля, однако в тяжелых случаях этот срок значительно сдвигается.
Диагностика
Как и многие заболевания, коклюш хорошо поддается лечению на самых ранних стадиях.
Среди симптомов внимание обращают:
- отсутствие лихорадки,
- нарастание тяжести ко 2-ой неделе заболевания
- и появление кашля с репризами.
А для подтверждения диагноза потребуются:
где наблюдается общего количества лейкоцитов за счет лимфоцитов. Тогда как СОЭ остается нормальной.
Такой анализ можно проводить с самых первых дней и до 4-5 недель инфекции (2-3 недели кашля), даже на фоне антибиотикотерапии.
А ввиду схожести симптомов и течения, для дифференциальной диагностики, в анализ рекомендуется включить и паракоклюш.
Если же кашель длится уже более 3-х недель, ПЦР может оказаться не информативной (ведь иммунитет уже «уничтожает возбудителя) и поэтому на данном сроке заболевания показан анализ крови на:
Лечение
Терапия коклюша подбирается в зависимости от тяжести течения, а также потенциальных рисков и включает разные комбинации:
- антибиотиков (группы макролидов, пенициллинов, цефалоспоринов),
- противокашлевых препаратов центрального действия (на основе бутамирата цитрата),
- муколитиков (амброксол и другие),
- глюкокортикоиды - при тяжелом течении и наличии признаков отека мозга,
- мочегонные – для борьбы с отеками,
- препараты диазепама – при возникновении судорог,
А всем контактным, независимо от вакцинного статуса, обязательно проводится антибактериальная профилактика.
Профилактика
Единственной эффективной профилактикой коклюша уже много десятилетий служит вакцинация.
Прививка проводится еще в детстве, в 3, 4,5 и 6 месяцев. С ревакцинацией в 18 месяцев.
В качестве вакцины может быть использована АКДС или относительно новые вакцины, более широкого спектра (вместе с гемофильной палочкой и прочие).
Однако, согласно некоторым наблюдениям, постпрививочный иммунитет на должном уровне сохраняется пожизненно не у всех. Поэтому подростки и взрослые могут быть не только бессимптомными носителями, но и болеть в активной форме.
А оценить свой уровень защиты от коклюша поможет анализ крови на антитела IgG к коклюшному токсину.

По мере старения организма все чаще возникают сбои в работе органов и их систем. Это приводит к появлению хронических заболеваний. В этиологии каждой из этих возрастных болезней присутствует пункт о недостаточности снабжения клеток кислородом и питательными веществами. Особенно это актуально для людей пожилого возраста, страдающих ишемической болезнью сердца, гипертонией, атеросклерозом. Также относительное кислородное голодание испытывают спортсмены во время и спустя пару часов после интенсивной тренировки. Именно для них изначально был придуман способ эффективного восстановления организма – баротерапия.
Суть метода баротерапии, ее разновидности
С этим методом физиотерапии практически каждый человек знаком с детства. Примером локальной баротерапии служат банки, которые помогают вылечить простуду, кашель, применяются для вакуумного массажа. Принцип действия у них такой же, как и у огромной стационарной, рассчитанной на одного или нескольких человек, барокамеры – изменение функционирования систем организма под действием разреженного или насыщенного кислородом воздуха. Различают такие типы баротерапии:
- локальная баротерапия (постоянная и импульсная);
- гипербаротерапия;
- гипобаротерапия.
Гипобаротерапия подразумевает использование воздуха с высоким содержанием кислорода и низким атмосферным давлением. Разница давления внутри организма и извне заставляет дыхательную, сердечно-сосудистую, иммунную системы активизироваться, задействовать резервы. Таким образом улучшается насыщение тканей кислородом, стабилизируется сердечный ритм. Подобный вид физиотерапии способен снизить частоту приступов бронхиальной астмы.
Гипербаротерапия заключается в воздействии на организм воздуха с повышенным атмосферным давлением. Она показана людям, склонным к газовой эмболии (закупорке просвета сосуда пузырьком воздуха). Гипербаротерапия вызывает рекомпрессию, способствует уменьшению пузырьков, препятствует появлению новых.
Показания к баротерапии
Основным показанием к назначению баротерапии служат заболевания дыхательной системы. Также она может быть рекомендована при:
- ишемической болезни сердца; ;
- коклюше у детей;
- различного вида аллергических реакциях, вне зависимости от агента, их вызывающего;
- заболеваниях эндокринной системы;
- нарушениях кроветворения; ; ;
- вегето-сосудистые дисфункции;
- реабилитации после инфаркта миокарда, инсульта головного мозга и др.
Важно консультироваться с опытным врачом, для лучшего эффекта и по причине нежелательных последствий.
Противопоказания к баротерапии
Но существуют также некоторые ограничения и противопоказания. Самые частые из них – это возраст пациента старше 45 лет, беременность. Абсолютным противопоказанием к этому методу физиотерапии является боязнь замкнутого пространства, панические атаки, шизофрения и другие подобные заболевания. Также баротерапию не рекомендуют при артериальной гипертензии, эпилепсии, ОРВИ, воспалительных заболеваниях мочеполовой системы, гнойных воспалительных заболеваниях органов дыхания, сопровождающихся высокой температурой тела, врожденные искривления носовых перегородок, воспаление среднего уха и нарушение проходимости евстахиевых труб, пневмосклероз, онкопатологии.
Методика сеанса баротерапии
Пациента, одетого в свободную рубашку помещают на кушетке внутрь барокамеры. После этого начинают постепенное снижение атмосферного давления внутри камеры. В течении нескольких сеансов его доводят до 540-550 мм рт. ст., что равносильно пребыванию на высоте 3000 м над уровнем моря. Сеанс длится не более часа. Всего врач может назначить от 20 до 60 сеансов. Во время проведения процедуры для пациента важно оставаться в спокойном состоянии и глубоко размеренно дышать. Перед окончанием сеанса давление в барокамере медленно возвращается к исходному значению.
** Размещенная на сайте информация и прейскуранты не являются публичной офертой
2014 - 2022 © Все права защищены
Что такое коклюш? Причины возникновения, диагностику и методы лечения разберем в статье доктора Каминской Ольги Николаевны, инфекциониста со стажем в 21 год.
Над статьей доктора Каминской Ольги Николаевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Коклюш (от франц. coqueluche) — острое инфекционное заболевание, вызываемое бактерией Bordetella pertussis. Клинически характеризуется респираторным синдромом (поражением верхних дыхательных путей) с приступообразным кашлем. Имеет характерное название "стодневный кашель", так как симптомы держатся длительно — 3-4 месяца [1] [2] [3] [4] [5] .

Этиология
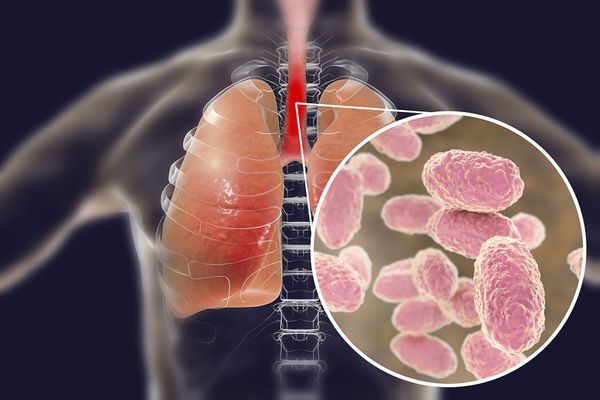
Вид — Bordetella pertussis
Бактерия представляет собой мелкую палочку с закруглёнными концами. Она неподвижная, хорошо окрашивается анилиновыми красителями (при микроскопии данные красители окрашивают коклюшный микроб в красный цвет ) [6] [7] .
Строение Bordetella pertussis
Возбудитель коклюша (Bordetella pertussis) содержит чужеродные вещества (антигены), которые стимулируют образование в организме антител. Антигены, участвующие в реакции агглютинации (склеивания бактерий антителами) называются агглютиногенами , а антитела вызывающие этот процесс — агглютининами . А гглютиноген иначе называют фактором и обозначают цифрами от 1 до 14. Коклюшная палочка в своём строении имеет несколько таких факторов.
Именно по наличию в организме определённых факторов-агглютиногенов с помощью специальных лабораторных исследований возможно определить принадлежность микроба к данному виду. Схожее строение имеет Bordetella parapertussis, которая вызывает похожее заболевание. Отличие возможно только по лабораторным тестам.
Возбудитель неустойчив во внешней среде, поэтому посев нужно делать сразу после взятия материала. При высушивании, облучении ультрафиолетом, под действием дезинфицирующих веществ бактерия быстро погибает [4] [5] .
Эпидемиология
Заболевание коклюш является антропонозом, т. е. им болеют только люди. Источник инфекции — больные коклюшем, носители. В эпидемиологическом плане наиболее опасны бактериовыделители, которые не имеют жалоб и клинических симптомов, ведут активный образ жизни, но выделяют микроб во внешнюю среду, заражая окружающих.
Для коклюша характерен аэрозольный механизм передачи, т. е. заболевание передается воздушно-капельным путём, особенно часто заражение происходит при близком, семейном контакте. Чаще болеют дети дошкольного возраста.
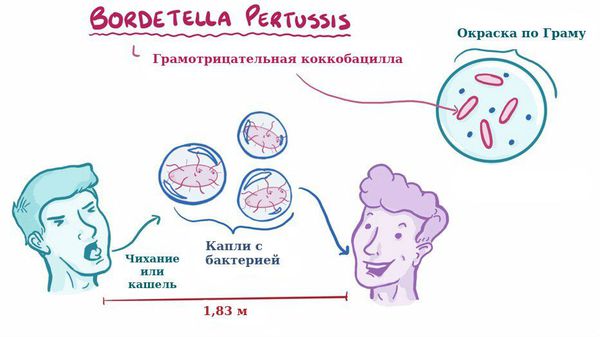
Отмечается высокая восприимчивость к инфекции, индекс контагиозности до 90 %, т. е из 100 человек, которые не болели коклюшем и не прививались, после контакта заболевает до 90 человек. В зимне-весенний период отмечается подъём заболеваемости.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы коклюша
Инкубационный период продолжается до 14 суток. В этот период пациент не предъявляет жалоб, но уже с конца данного периода становится опасен для окружающих, так как начинает выделять коклюшный микроб во внешнюю среду при кашле и чихании. Начало болезни постепенное без лихорадки с умеренно выраженной интоксикацией.
По мере развития заболевания появляются следующие синдромы:
- респираторный (кашель, скудный насморк без гнойного отделяемого);
- интоксикации — выражен умеренно, характеризуется кратковременной невысокой температурой. Высокая температура возможна при развитии осложнений (пневмонии).
Болезнь начинается с появления кашля на фоне слабой интоксикации и насморка. Интенсивность кашля постепенно нарастает, с 10-14 дня кашель становится мучительным, приступообразным с формированием характерных реприз с остановкой дыхания и затруднённым вздохом. Реприза представляет собой кашлевые толчки, сменяющиеся глубоким вдохом по типу "петушиного крика". В приступе кашля у больного синеет лицо, кончик языка при кашле направлен вверх, возможны кровоизлияния в кожу лица и склеры. В одном приступе может быть от 2 до 15 реприз. У детей приступы часто заканчиваются рвотой.
При тяжёлом течении с частотой реприз более 15 в сутки, большой частотой рвоты, связанной с кашлем, отмечается ухудшение физического состояния. Дети до года теряют в весе, начинают отставать в физическом и нервно-психическом развитии, теряют приобретённые навыки: перестают держать головку, переворачиваться, не сидят, хотя до развития заболевания данные навыки присутствовали.

При аускультации (выслушивании дыхания через фонендоскоп) выслушивается жёсткое дыхание, хрипов нет [4] [5] [6] .
Патогенез коклюша
Ворота инфекции — верхние дыхательные пути. Коклюшные палочки прикрепляются к слизистой дыхательных путей, вызывают воспаление без проникновения в кровоток. Коклюшная палочка не имеет факторов агрессии (ферментов), способных растворять клеточные мембраны, сосудистую стенку, поэтому её размножение происходит на поверхности бронха. На месте внедрения увеличивается секреция слизи, реснитчатый эпителий угнетается, формируются очаги некрозов (омертвения). Больше всего процесс затрагивает бронхи и бронхиолы.
В патогенезе судорожных приступов играет роль действие токсина коклюшной палочки. Токсин, попадая в кровоток, вызывает постоянное раздражение рецепторов бронхов, что приводит к перевозбуждению дыхательного центра. Также приступ может быть спровоцирован неинфекционными факторами, например холодным воздухом.
После перенесённого коклюша и вакцинации пожизненного иммунитета не формируется, он сохраняется до 5-6 лет, в дальнейшем возможны повторные заболевания.
Около 5 % случаев коклюша приходится на взрослых. Последние исследования показывают увеличение доли школьников среди заболевших коклюшем, что подтверждается результатами обследования длительно-кашляющих подростков на коклюш [4] [5] [6] [9] .
Классификация и стадии развития коклюша
Критерии тяжести протекания коклюша :
- лёгкая форма (до 15 реприз в сутки);
- средне-тяжёлая (15-25 реприз в сутки);
- тяжёлая (более 25 реприз в сутки) [7] .
По форме:
- Типичная форма коклюша — характерно наличие приступообразного кашля, этапность появления симптомов.
- Атипичная форма коклюша — характеризуется нетипичным покашливанием, отсутствием последовательной смены периодов болезни. Длительность кашля составляет до 50 дней, в среднем около 30 дней. Кашель носит сухой, навязчивый характер, наблюдается напряжение лица, чаще ночью с усилением на второй неделе от начала болезни. Иногда удаётся наблюдать появление единичных типичных приступов кашля при волнении ребёнка, во время еды или в связи с наслоением респираторной вирусной инфекции. Для этой формы характерно редкое повышение температуры и слабая выраженность катарального синдрома (воспаления) слизистых носа и зева [1][2][5][7] .
Клинические периоды (стадии) коклюша:
- Инкубационный период (3-14 дней) — симптомы не проявляются, пациент не предъявляет жалоб .
- Катаральный период (10-13 дней) — наблюдается клиническая картина, характерная для множества простудных заболеваний .
- Пароксизмальный, или спазматический период (1-6 недель) — проявления становятся более выраженными, пациента беспокоит мучительный приступообразный кашель.
- Период обратного развития, или реконвалесценции — приступы кашля становятся редкими , улучшается общее состояние. Этот период, в свою очередь, делят на ранний (развивается через 2-8 недель от начала клинических проявлений) и поздний (спустя 2-6 месяцев) [12] .
Осложнения коклюша
Наиболее частым осложнением является пневмония, которая может быть вызвана самой коклюшной палочкой или быть вторичной из-за активизации микрофлоры бронха.
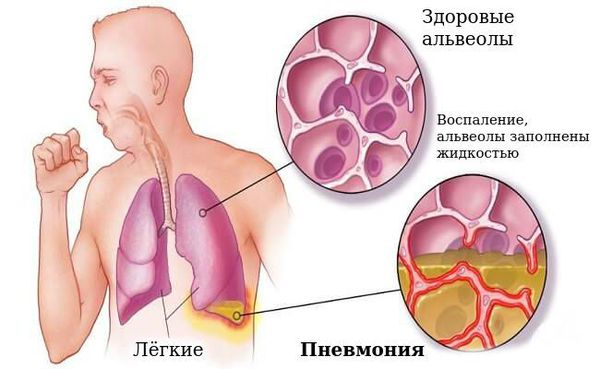
В период спазматического кашля возможны: остановка дыхания, ателектазы (спадение доли лёгкого), пупочная и паховая грыжи, энцефалопатия (нарушение поведения, расстройство внимания, у детей до года отставание в психомоторном развитии, беспокойный сон, раздражительность).
Данные осложнения чаще развиваются у грудных детей. У взрослых осложнения встречаются редко [5] [7] [9] .
Диагностика коклюша
К какому врачу обратиться при коклюше
При подозрении на коклюш следует обратиться к врачу-инфекционисту.
Лабораторная диагностика коклюша
К методам лабораторной диагностики относятся:
- Клинический анализ крови: при коклюше наблюдается лимфоцитарный лейкоцитоз, СОЭ (скорость оседания эритроцитов) повышена или в норме.
- Бактериальный посев с носоглотки (мазок) на коклюш.
- ПЦР диагностика (мазок с носоглотки).
- ИФА (иммуноферментный анализ) крови с определением маркеров проникновения инфекции — антител IgG и IgM, IgА к Bordetella pertussis. Исследование проводится двукратно с интервалом 10-14 дней, оценивается нарастание антител IgG (отвечают за устойчивый иммунитет к инфекции) в четыре раза в динамике. Наличие в крови IgM (первый ответ на инфекцию), IgА (обеспечивают местную защиту на уровне слизистых оболочек) к Bordetella pertussis является подтверждением диагноза [5][7][8][10] .
Дифференциальная диагностика
Длительный кашель может указывать не только на инфекционные заболевания, но и на патологии ЖКТ и других систем.
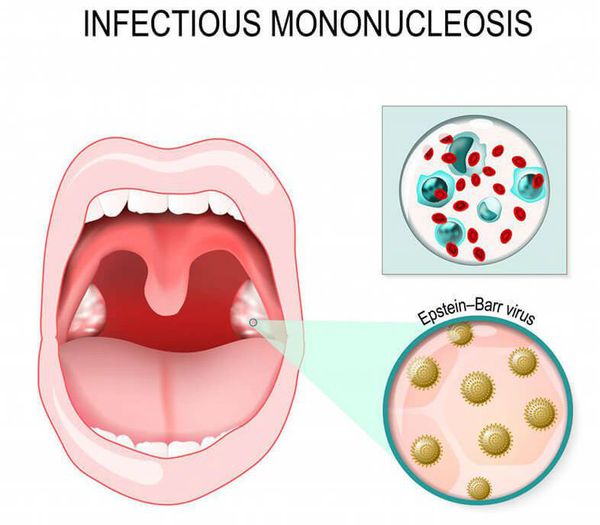
Инфекционный мононуклеоз может характеризоваться длительным кашлем из-за увеличения всех групп лимфоузлов, в том числе расположенных около бронха. Возникает синдром сдавления бронха, что вызывает длительный сухой кашель. Отличительная особенность — высокая и длительная лихорадка, кашель протекает без реприз. Диагноз подтверждается результатами обследования крови: в клиническом анализе крови на фоне повышения общего числа лейкоцитов с преобладанием лимфоцитов определяются специфичные клетки — мононуклеары, при серологическом исследовании крови определяются антитела класса IgM к вирусу Эбштейна — Барр.
Паракоклюш — заболевание, клинически не отличимое от коклюша. Вызывается схожей бактерией Bordetella parapertussis. Диагностика совпадает с таковой при коклюше. Возможно только лабораторное подтверждение: выделение Bordetella parapertussis при бактериологическом посеве со слизистой носоглотки, при ПЦР-исследовании, нарастание титров антител к Bordetella parapertussis при обследовании крови метом ИФА.
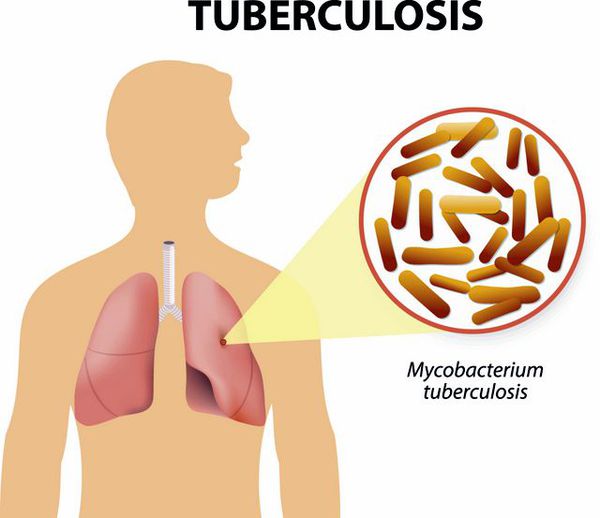
Туберкулёз — заражение туберкулёзной палочкой приводит к состоянию, для которого характерно поражение внутригрудных лимфоузлов (чаще у детей), лёгких (чаще у взрослых). В клинике преобладает длительный, навязчивый кашель, интоксикация, снижение массы тела. Репризы не характерны, необходимо дообследование у фтизиатра для исключения туберкулёза. Для уточнения диагноза применяют рентгенологические методы исследования лёгких, мультиспиральную компьютерную томографию (МСКТ) грудной клетки, учёт реакций туберкулиновых проб (реакция Манту, Диаскинтест), бактериологические методы исследования (посев мокроты на туберкулёзную палочку).
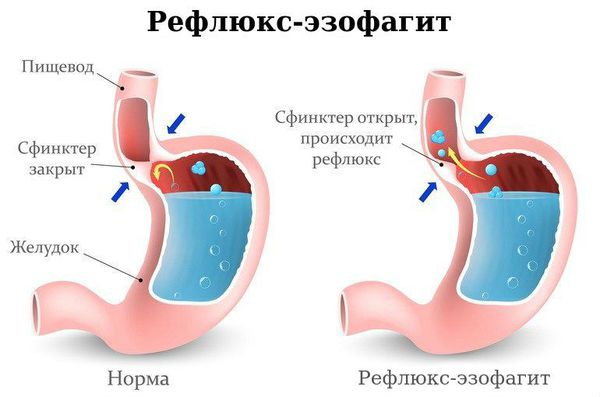
Рефлюкс-эзофагит — при данном состоянии возникает заброс кислого содержимого желудка в пищевод. Из-за близкого расположения пищевода и бронхов происходит раздражение последних и в клинике появляется кашель. Характерно появление кашля в положении лёжа, ночной кашель преобладает над дневным. Диагноз подтверждается проведением ультразвукового исследования желудка. Лечение рефлюкс-эзофагита проводит врач-гастроэнтеролог [5] [7] .
Дополнительные методы обследования: на рентгенограмме органов грудной клетки при неосложнённом коклюше отмечаются признаки усиления лёгочного рисунка: из-за отёка и воспаления на рентгеновском снимке тень лёгкого более выражена.
Лечение коклюша
В домашних условиях осуществляется лечение лёгких форм при условии отсутствия в семье непривитых детей.
Нужен ли постельный режим пациенту с коклюшем
Режим — домашний, постельный режим по самочувствию.
Когда необходимо лечение в стационаре
Тяжёлые формы подлежат госпитализации в инфекционный стационар. Показания для госпитализации: остановка дыхания, более 10 реприз в день, возраст до двух лет.
Диета при коклюше и общие рекомендации
Диета при коклюше — общий стол. Общие рекомендации: увлажнение воздуха (снижает раздражение рецепторов бронхов, уменьшает частоту реприз), витаминотерапия, исключение пассивного курения, проветривание и влажная уборка помещения.
Какие медикаменты и физиотерапевтические процедуры помогут при коклюше
В катаральный период показано применение антибактериальной терапии. Коклюшный микроб чувствителен к макропенам (азитромицин) и защищённым аминопенициллинам (амоксициллина клавуанат). В период спазматического кашля антибиотики малоэффективны, так как в этот период микроба уже нет в организме человека, клиника развивается на основании уже выделенного токсина.
Показаны ингаляции через небулайзер с гормонами (будесонид) [5] [6] [7] .

Как облегчить кашель при коклюше. Симптоматическая терапия
Облегчить кашель помогут препараты на основе кодеина или либексина, насморк — сосудосуживающие препараты в каплях или спрее.
Народные методы лечения коклюша
Народные методы не имеют доказанной эффективности, поэтому применение их может нанести вред здоровью. Отсутствие своевременного адекватного лечения коклюша, особенно у маленьких детей, опасно осложнениями — пневмонией и остановкой дыхания.
Прогноз. Профилактика
Прогноз обычно благоприятный. Симптомы коклюша нарастают в течение месяца, стихают за 2-4 месяца. Рецидивы связаны с наслоением ОРЗ, так как снова возникает раздражение слизистой бронха, усиливается кашель, учащаются репризы. На фоне лечения ОРЗ симптомы коклюша угасают.
Вакцинация против коклюша
Основным профилактическим мероприятием является вакцинация. Вакцинация позволяет сформировать иммунитет к коклюшу после введения в организм специальных иммунобиологических препаратов. Современные вакцины против коклюша входят в состав комплексных вакцин отечественного и зарубежного производства. В состав комплексных вакцин кроме коклюшного компонента может входить дифтерийный и столбнячный анатоксин, вакцина против гепатита В, гемофильной инфекции и полиомиелита (таблица 1).
В соответствии с Национальным календарём профилактических прививок вакцинация показана детям с трёх месяцев жизни. Курс прививок в первый год состоит из трёх вакцинаций с интервалом 45 дней. Дальнейшие прививки проводят на втором году жизни (через год от последней вакцинации). Вакцинацию против коклюша можно сочетать с другими прививками Национального календаря прививок: грипп, пневмококковая инфекция. Все вакцины, содержащие коклюшный компонент, взаимозаменяемы.
Таблица 1. Компоненты комплексных вакцин для профилактики коклюша
Комплексные вакцины имеют ограничение применения по возрасту пациента (таблица 2). У детей вакцинация от коклюша возможна до 4-6 лет. Длительность иммунного ответа после вакцинации составляет до 5-6 лет.
Баротерапия или гипербарическая оксигенация (ГБО) – метод насыщения организма воздушно-газовой смесью (чаще 100% кислородом) под повышенным (выше атмосферного) давлением с профилактической или лечебной целью.
При понижении внешнего давления (так называемая вакуум-терапия) разница между ним и внутренним давлением в организме вызывает прилив крови к поверхностным тканям и коже, их гиперемию и, как следствие, улучшение трофики, стимуляцию обменных процессов и пр. При повышении внешнего давления (в условиях компрессионной барокамеры) из крови вытесняются растворенные в ней газы, в том числе, токсичные для организма.
групповой сеанс в барокамере
В основе гипербарической оксигенации лежит принцип повышения содержания кислорода в жидких средах организма (плазме, лимфе, тканевой жидкости). Это приводит к соответствующему возрастанию их кислородной емкости и сопровождается увеличением доставки кислорода в различные части нашего организма, что дает возможность полного удовлетворения нашего организма в кислороде.
Механизм действия баротерапии заключается в реакции специфических барорецепторов, находящихся в коже и слизистых оболочках, на изменение атмосферного давления.
Баротерапия является методом, который позволяет управлять кислородным режимом организма путем регулярного насыщения кислородом под давлением. Под влиянием гипербарического кислорода в организме нормализуется энергетический баланс и регулируется функциональная и метаболическая активность клетки, что способствует поддержанию функции органов в допустимых пределах и повышению устойчивости организма в ответ на экстремальные воздействия.
Применение баротерапии стимулирует заживление ран, преимущественно за счёт усиления внутриклеточной регенерации. Под влиянием повышенного давления кислорода раны заживают с меньшим развитием рубцовой ткани.
Кислород под повышенным давлением оказывает мощное рефлекторное действие, увеличивает радиочувствительность злокачественных опухолей, подавляет жизнедеятельность микроорганизмов, потенцирует действие целого ряда лекарств (антибиотики, сердечные гликозиды, диуретики и т.д.).

Баротерапия обладает:
· выраженным антисклеротическим эффектом;
· антирадиационным и протекторным эффектами;
· эффектом нейтрализации побочного действия цитостатиков при лечении онкологических заболеваний;
· антимутагенным эффектом, способным снижать высокий спонтанный уровень соматического мутагенеза,
· эффектом снижения процента хромосомных аберраций, способным уменьшить риск онкологических заболеваний.

Баротерапии свойственно и определенное тонизирующее действие на организм, о чем свидетельствует то обстоятельство, что у спортсменов, после тяжелых тренировок, кислород под давлением быстро снимает усталость и заметно повышает работоспособность.
Жизнь без кислорода невозможна – это известно всем. К сожалению, окружающая среда с каждым годом ухудшается: увеличивается загазованность городских улиц, уменьшаются площади зеленых насаждений – сокращается количество парков, скверов, экологически чистых зон отдыха.
Организм человека начинает ощущать недостаток кислорода, что проявляется ухудшением самочувствия, головными болями, головокружением, расстройством сна, снижением работоспособности, расстройством работы внутренних органов. А если у человека имелись какие-либо хронические заболевания, их течение ухудшается, возникают обострения, что нередко заставляет обратиться к врачу. Кислородная недостаточность ведет к прогрессированию заболеваний сердечно-сосудистой системы, органов дыхания, центральной нервной системы, эндокринных желез и др.
О современной барокамере
Барокамеры – технические устройства, представляющие собой герметичные металлические емкости различных размеров, в которых может быть создано заданное повышенное (компрессионная барокамера) или пониженное (вакуумная барокамера) давление воздуха (газов). В медицине барокамеры используются для баротерапии, для исследования влияния изменений барометрического давления на организм человека, для тренировки высотной устойчивости. Внутри барокамеры имеются разнообразные приспособления для пациентов, в т.ч. переговорные устройства пациентов и обслуживающего персонала. В медицинской практике они используют главным образом для проведения гипербарической оксигенации. В камеру помещают больного и поддерживают заданное давление и концентрацию кислорода. При этом количество кислорода, растворенного в крови, возрастает.
Баротерапия: применение, показания, противопоказания
Показания для применения баротерапии столь обширны, что трудно найти заболевания, при которых данный метод не был эффективен. Ниже приводим основные из них:
- заболевания центрально нервной системы (вегетососудистая дистония, энцефалопатия, остеохондроз позвоночника, различные нарушения кровообращения головного мозга, синдром хронической усталости, мигрень, другие синдромы головной боли, расстройства сна, снижение работоспособности, полинейропатии и т.д.);
- заболевания желудочно-кишечного тракта, печени (эзофагит, язвенная болезнь желудка и 12 перстной кишки, печеночная недостаточность и т.д.);
- заболевания сердечно – сосудистой системы (ИБС, стенокардия, сердечная недостаточность, облитерирующие заболевания сосудов нижних конечностей трофические язвы и т.д.);
- заболевания эндокринной системы (сахарный диабет и его осложнения);
- акушерская патология и гинекологические заболевания (гипоксия плода, угроза выкидыша, бесплодие, хронические воспалительные заболевания у женщин);
- простатит, улучшение половой функции у мужчин;
- нейросенсорная тугоухость;
- заболевания глаза (нарушение кровообращения сетчатки глаза, дистрофия зрительного нерва);
- косметология и хирургия (подготовка к операции и послеоперационный период);
- отравления, снижение иммунитета.
Основным противопоказанием для проведения баротерапии является наличие острого респираторного заболевания, приступы эпилепсии и индивидуальная непереносимость кислорода, боязнь замкнутого пространства. Назначение режима проведения процедуры решается индивидуально с учетом состояния и индивидуальности каждого пациента.

Барокамера – техническое устройство, представляющее собой герметичную емкость, в которой может быть создано повышенное (компрессионная барокамера) или пониженное (вакуумная барокамера) давление воздуха (газов).
Барокамера, назначение
Барокамеры делятся по назначению на промышленные барокамеры и медицинские барокамеры. Есть так же отдельное назначение водолазных барокамер, но это частный случай медицинских барокамер.
Отдельно надо отметить, что появились современные безопасные барокамеры, которые часто называют «кислородная капсула«. Это такая же медицинская барокамера, только абсолютно безопасна и рабочее давление 1.3-1.5 АТА, что практически равно давлению в классических медицинских барокамерах.
Главное преимущество кислородных капсул — безопасность и низкая стоимость (от 200 т.р.). Барокамеры уже можно устанавливать дома или в офисе, а так же арендовать.
Принцип работы барокамеры
Принцип работы барокамеры заключается в том, что в замкнутом пространстве создается определенное давление воздушно-газовой смеси.
Для начала в барокамеру помещается пациент. Если будет кислородная атмосфера внутри, то необходимо применить все меры безопасности — никакой синтетики, косметики, электронных устройств и прочего. Кислородная атмосфера достаточно опасна, возможен пожар или взрыв.
Давление внутри барокамеры выставляется согласно курсу лечения — от 1.1 АТА до 2-3 АТА. Это примерно до 30 метров под водой.
Фактически получается продуваемое замкнутое пространство — с одной стороны подается нужна воздушно-газовая смесь, с другой выходит отработка. В процессе работы клапана сильно шипят.
В конце сеанса происходит сброс давления — тоже плавный.

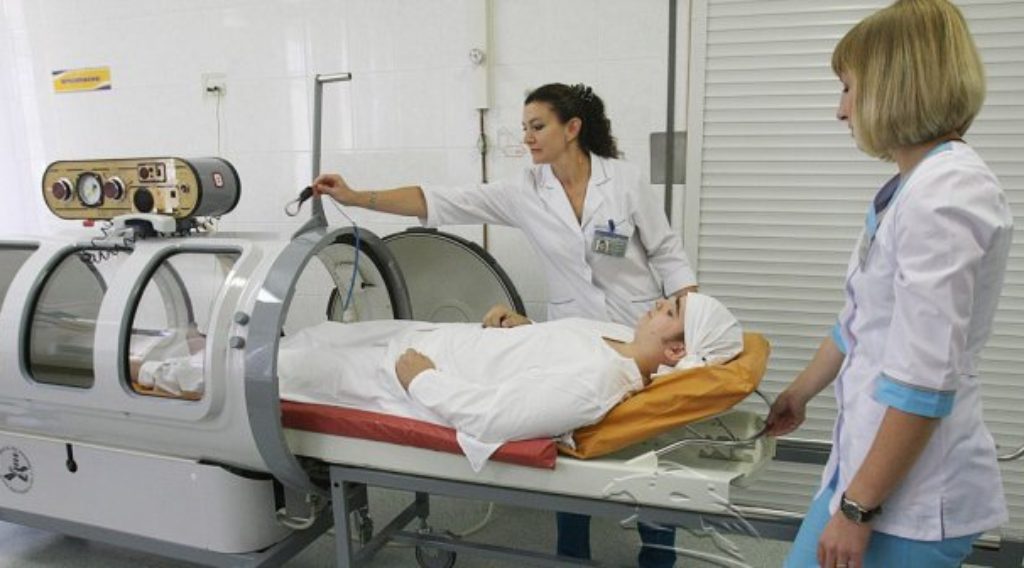
Барокамера медицинская
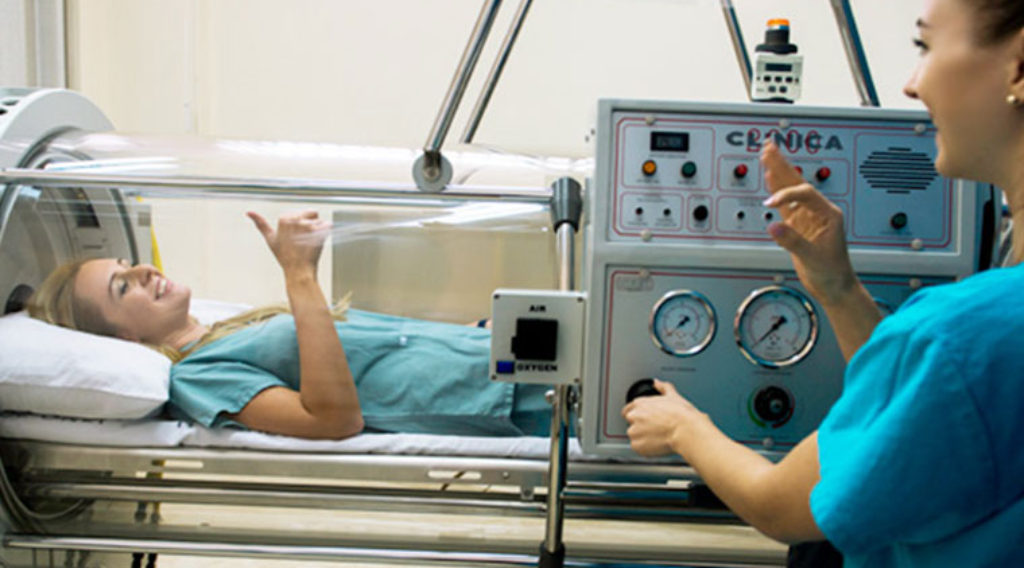
Барокамера медицинская — это медицинское оборудование, внешне похожее на батискаф. В барокамеру клиент помещается лежа или сидя, ему нужно всего лишь находиться там и вдыхать воздух, обогащенный кислородом. Давление и концентрация кислорода внутри камеры контролируются датчиками и специальными клапанами. За этими показателями следит врач или другой специалист. В барокамере создаются условия, похожие на погружение примерно на пять-десять метров ниже уровня моря. Во время процедуры возможна заложенность ушей. Гипербарическая оксигенация проводится курсом – от 10 до 40 процедур. Продолжительность одного сеанса от двадцати минут и до одного часа.
Еще лет 50-60 назад многие видели и пользовались классическими медицинскими барокамерами — большие металлические цилиндры, похожие на батискаф. Они бывают одноместные и многоместные.
Одноместные барокамеры небольшого диаметра, человек там находится горизонтально и почти неподвижно. Во время сеанса можно спать или смотреть телевизор — его обычно подвешивают на стену или потолок, чтобы видно было.

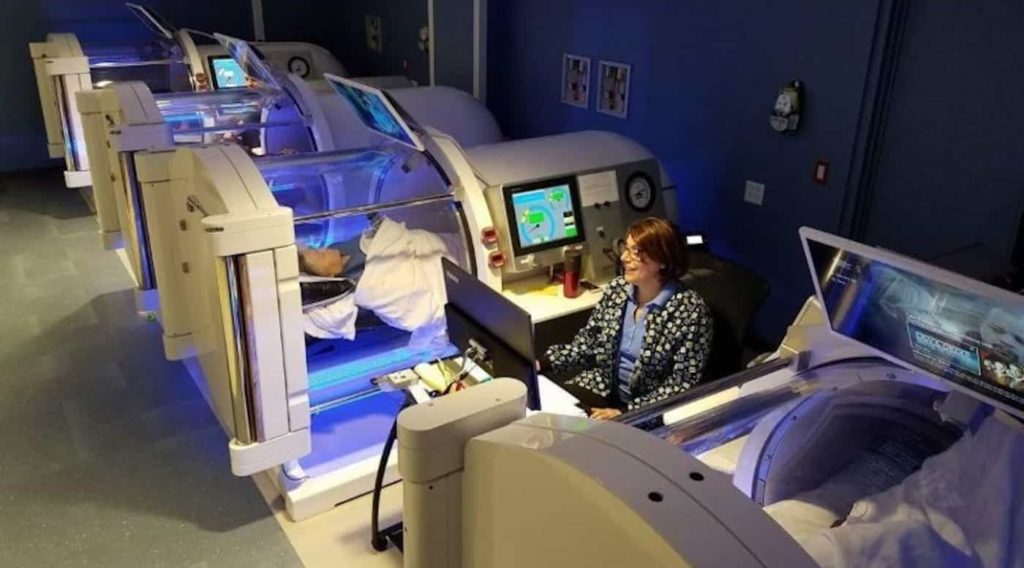
Многоместные барокамеры рассчитаны на группы 4-20 человек. Таких барокамер очень мало, в основном они находятся в крупных клиниках и госпиталях, исследовательских центрах и в центре подготовке космонавтов. Еще можно встретить такие у водолазов и дайверов.
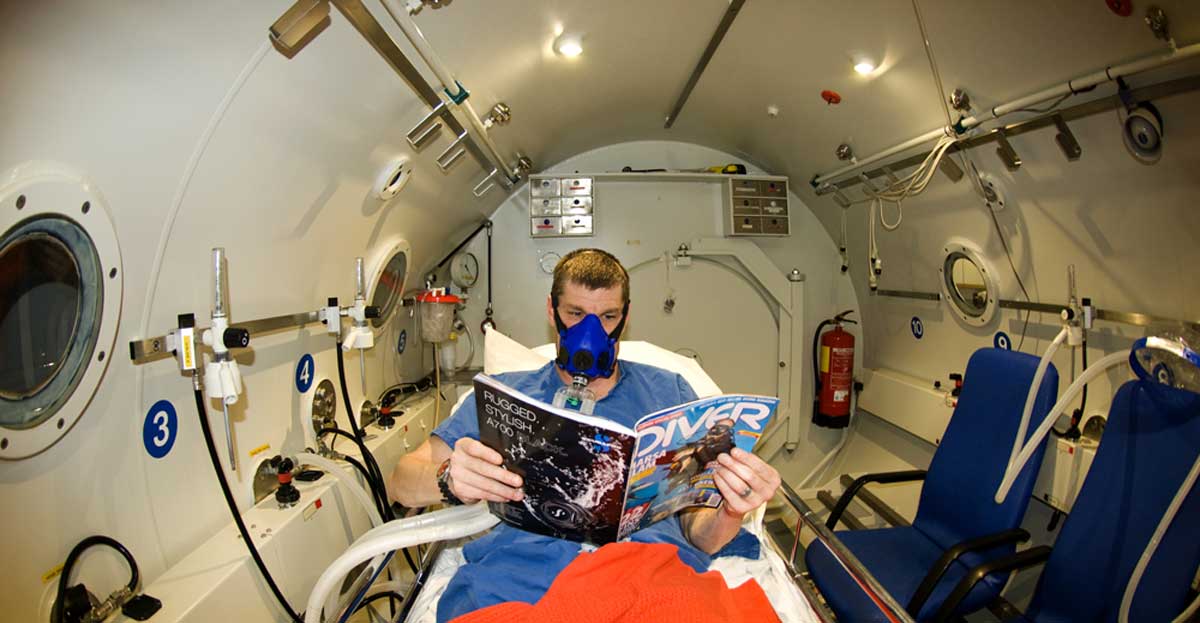
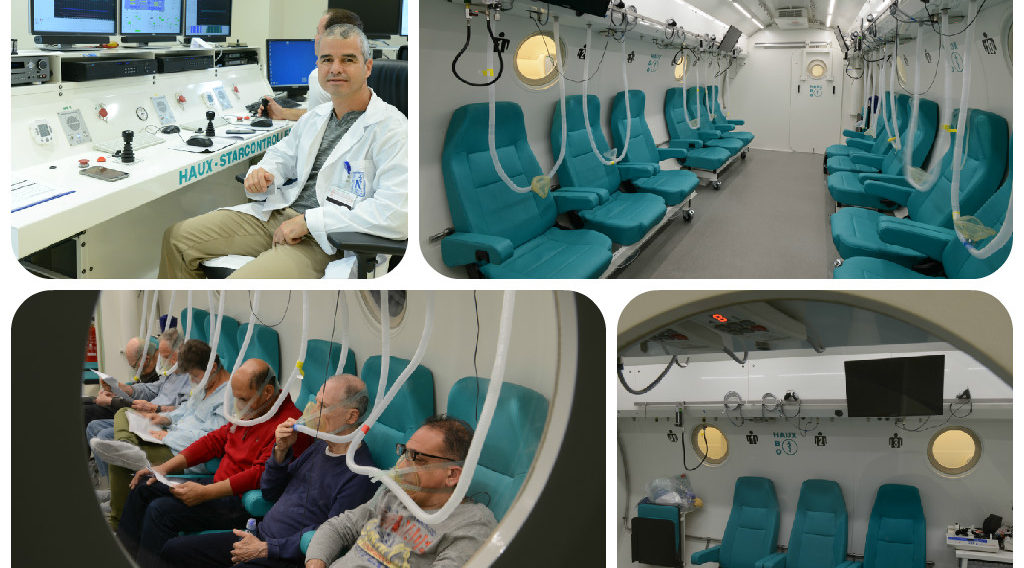
Современные безопасные персональные барокамеры

Современные безопасные персональные барокамеры — это инновационный продукт, корнями уходящий в военные разработки и материаловедение. Как правило, эти барокамеры работают на безопасных и комфортных давлениях до 1.3 АТА (в медицинских барокамерах обычно давление минимум 1.5 АТА), есть возможность размещать их дома или в офисе, не требуют особых условий по эксплуатации и может эксплуатировать любой.
Как проходит сеанс в барокамере
Весь сеанс очень простой и комфортный, в современных барокамерах можете с собой брать книгу, телефон, планшет. Или просто поспать.
1. Подготовка
Обувь снимаете, берете с собой леденец, телефон или книгу. И устраиваетесь в барокамере.
2. Компрессия
В течение 5 минут давление вырастет до рабочего — 1.3 АТА. Немного будет закладывать уши, но это легко компенсируется леденцами
3. Сеанс
40 минут вы можете поспать или заняться своими делами
4. Декомпрессия
В течение 5 минут давление уменьшится до нормального и можно открывать барокамеру — сеанс закончен
Барокамера — польза или вред?
При проведении гипербарической оксигенации кровь насыщается кислородом гораздо сильнее, нежели при обычном дыхании. Вместе с током крови кислород проникает в самые разные участки организма, особенно в те, которые остро нуждаются в таком поступлении. Организм при такой процедуре запускает регенеративные процессы во всех тканях – в нервных, мышечных, костных, хрящевых и пр. Кислород стимулирует нормализацию объемов жировых тканей. Гипербарическая оксигенация помогает сжечь лишние отложения жира.
Что лечит барокамера?
- Сосудистая патология: облитерирующие заболевания сосудов конечностей, трофические язвы в результате нарушения кровообращения, газовые эмболии сосудов и пр.
- Сердечная патология: аритмический вариант ишемической болезни сердца (ИБС), стенокардия, аритмии, экстрасистолии, сердечная недостаточность, декомпенсация постинфарктных состояний, интоксикация сердечными гликозидами, легочно-сердечная недостаточность и пр.
- Патология желудочно-кишечного тракта: язвенная болезнь желудка и двенадцатиперстной кишки, постгеморрагический синдром после желудочного кровотечения, заболевания кишечника.
- Патология печени: острый гепатит, хронический гепатит, цирроз печени, печеночная недостаточность.
- Патология нервной системы: ишемический инсульт, черепно-мозговая травма, энцефалопатии, травма спинного мозга, парезы периферических нервов.
- Отравления: отравление окисью углерода, ботулизм, метгемоглобинобразующими веществами, цианидами.
- Глазная патология: нарушения кровообращения сетчатки глаза, диабетическая ретинопатия, дистрофия зрительного нерва при отравлении метиловым спиртом.
- Патология эндокринной системы: декомпенсированный инсулинозависимый диабет, осложнения диабета, диффузно-токсический зоб.
- Челюстно-лицевая патология: пародонтоз, некротический гингивит и стоматит, заживление после пластических операций.
- Гинекология: хронические воспалительные заболевания органов малого таза у женщин. отмечено выраженное улучшение половой функции у мужчин после курса ГБО.
- Простатит.
- Акушерская патология: внутриутробная гипоксия плода, угроза выкидыша, гипотрофия плода, иммуноконфликтная беременность, беременность при сопутствующей патологии, патология эндокринной системы у женщин, бесплодие различной этиологии.
- Патология новорожденных: асфиксия в родах, нарушение мозгового кровообращения, гемолитическая болезнь новорожденных, язвенно-некротический энтероколит.
- Раневая патология: профилактика раневой инфекции, вяло гранулирующие раны, ожоговые раневые поверхности, обморожения, послеоперационные раны в пластической хирургии и другие.
- Кессонные заболевания, воздушная и газовая эмболии, декомпрессионная болезнь, баротравма легких.
- Лучевые поражения: радиационные остеонекроз, миелит, энтерит; особую группу составляют больные, получающие химиотерапию и лучевую терапию при онкологических заболеваниях.
Барокамера может применяться для оздоровления практически здоровых людей, у которых в быту либо на производстве присутствуют определенные факторы риска. Такие процедуры показаны пациентам, имеющим факторы риска ишемической болезни сердца, представленные высоким уровнем холестерина в крови, избыточной массой тела и низкой устойчивостью к физическим нагрузкам. Барокамера пойдет на пользу людям, чья деятельность носит стрессорный характер. Ее можно использовать при нервно-психических расстройствах и больших физических нагрузках. Гипербарическая оксигенация показана пациентам, которые подвергаются влиянию электромагнитного поля, ЭВМ, мобильных и прочих систем связи. Она поможет существенно повысить нервную и физическую выносливость спортсменов, а также летчиков, моряков и людей, работающих на высоте (монтажников высотников, альпинистов и пр.).
Барокамера противопоказания
Основным противопоказанием для применения барокамеры является:
- наличие острого респираторного заболевания
- приступы эпилепсии
- индивидуальная непереносимость кислорода
- боязнь замкнутого пространства
- патология ЛОР-органов (нарушение проходимости евстахиевых труб)
- гестоз, сопровождающийся повышением артериального давления
- гипертоническая болезнь.
Использование барокамеры противопоказано людям, у которых наблюдается тяжелое течение бронхиальной астмы, сопровождающееся проявлениями легочно-сердечной недостаточности. Подобные процедуры противопоказаны при ЛОР-острых гнойных недугах, которые сопровождаются нарушением барофункции.
К противопоказаниям к проведению гипербарической оксигенации относят субкомпенсированную сердечную недостаточность, ишемическую болезнь сердца и артериальную гипертензию, устойчивую к терапии. Гипербарическая оксигенация невозможна при наличии у больного абсцессов, кист или каверн в легких, при пневмотораксе (при отсутствии дренажа).
Барокамеру не используют при пороках сердца, при выраженной печеночной и почечной недостаточности, в период беременности. К противопоказаниям к такой процедуре относят наличие у пациентки фибромиомы (склонной к кровотечениям), язвенного поражения желудка на этапе обострения. Гипербарическая оксигенация противопоказана при обострении любых хронических очагов инфекции, в том числе и при обострении бронхита хронического типа.
Еще такая процедура не может проводиться при нарушении проходимости евстахиевых труб и придаточных пазух, при грыжах различной локализации (за исключением ГПОД). Барокамера не показана людям, страдающим от последствий черепно-мозговой травмы и эпиприступов. К противопоказаниям относят еще и туберкулез, и онкологические недуги. Кроме всего прочего, данная процедура не проводится людям, чей возраст превысил шестьдесят лет, и тем, кто страдает от клаустрофобии.
Барокамера. История появления.
В 19 веке девять таких пневматических лечебниц существовало и в России. Основателем ГБО считается известный голландский хирург Борема, который в 1956 г. в опытах на животных показал возможность их жизни в условиях 100%-ного кислорода при давлении выше атмосферного даже тогда, когда вся их кровь заменялась кровезаменителем. В России первая лаборатория искусственной оксигенации была создана в 1963 году, в настоящее время это уже Центр (Институт) гипербарической медицины и техники. Так появилась современная баротерапия, которая раньше была ограниченно доступной и стала возможной в наше время благодаря развитию высококлассной техники (созданию современных барокамер).
Читайте также:

