Лечение кольцевидного лишая видаля
Обновлено: 23.04.2024
Кольцевидная эритема – многоформное поражение кожного покрова, характерной особенностью которого служит появление на коже пятен и высыпаний кольцеобразной формы. Цвет кожи пораженных участков изменяется и приобретает красный, ярко-розовый либо синюшный оттенок. В зависимости от причин, вызвавших заболевание, могут наблюдаться отек, местное повышение температуры и другие проявления болезни. Изменение цвета кожи возникает из-за расширения просвета кровеносных капилляров, пронизывающих соединительную ткань, и связанного с ним застоя крови.
Разновидности патологии
Медики выделяют несколько видов кольцевидной эритемы, в зависимости от причин, вызывающих заболевание:
- центробежную эритему Дарье – наиболее часто поражающую мужчин среднего возраста, реже – детей и пожилых людей, относящуюся к инфекционно-аллергическим проявлениям;
- мигрирующую – заболевание инфекционной природы, возникающее вследствие укуса клеща, зараженного боррелией;
- ревматическую, или кольцевидную анулярную эритему – один из симптомов, сопровождающих ревматизм, характерных для детей и подростков.
По внешним признакам кольцевая эритема может протекать:
- в шелушащейся форме – с облущиванием отмершей кожи по краям или всей поверхности пятен;
- в везикулярной форме – с появлением небольших заполненных жидкостью пузырьков по краю или всей поверхности пятен;
- в гирляндообразной форме – с наиболее легким течением, для которого характерны бледно-розовые пятна, располагающиеся цепями или гирляндами и исчезающие спустя несколько суток;
- в микрогирляндообразной форме – с небольшими, до 1 см в диаметре пятнами, иногда сопровождающимися шелушением или образованием пузырьков, с длительным течением.
Медицинская литература упоминает и о других, очень редких видах кольцевидной эритемы – телеангиэктатической, пурпурозной или уплотненной.
Симптоматика
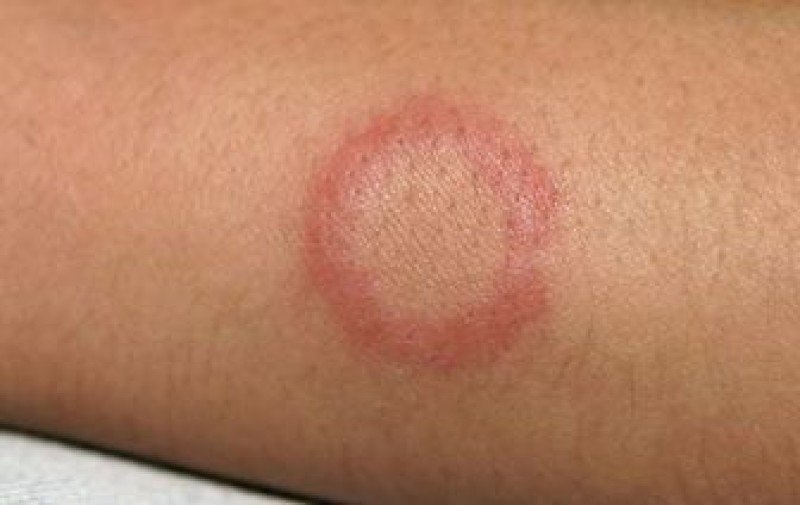
Основным проявлением заболевания служит появление на коже характерных высыпаний в форме неправильных колец с яркой каймой, приподнятой над поверхностью кожи. При центробежной эритеме Дардье они появляются, как правило, на участках кожи, обычно прикрытых одеждой, – на спине, животе и груди, предплечьях. Кольцевидная эритема после укуса мошки представляет собой единичное пятно, распространяющееся от места проникновения инфекции, причем в окончательном виде оно может достигать 20-25 см в диаметре. Пятна могут сопровождаться зудом или жжением. При ревматической форме патологии неприятные ощущения отсутствуют.
Причины заболевания
Существует множество заболеваний и состояний, которые могут стать причиной кольцевидной эритемы, так как она не является самостоятельным заболеванием и всегда возникает на фоне какого-либо патологического процесса. Кожные проявления наиболее часто развиваются на фоне:
- накопления в организме токсинов;
- ревматизма;
- грибковых, вирусных или бактериальных инфекций;
- хронических воспалительных заболеваний;
- нарушений функции эндокринной железы;
- туберкулеза;
- боррелиоза;
- снижения защитной функции иммунной системы;
- аллергической реакции;
- онкозаболевания;
- глистной инвазии;
- приема некоторых лекарственных препаратов.
Кроме того, во многих случаях кольцевидная эритема Дарье возникает без видимых причин у совершенно здоровых людей.
Диагностика
При появлении кольцевидной эритемы диагностика базируется на данных дерматологического осмотра и сборе анамнеза. Основной задачей обследования становится определение причины, вызвавшей патологические изменения кожи. Для этого пациенту назначают:
- анализ соскоба кожи на грибок; ;
- тестирование на трепонематоз; кожи для гистологического анализа;
- серологическое исследование крови;
- аллергические тесты.
По полученным результатам могут быть назначены специфические исследования, чтобы определить состояние тех или иных органов и выявить исходное заболевание.
Лечение
Основной принцип лечения кольцевидной эритемы заключается в прекращении действия фактора, провоцирующего патологию. В зависимости от результатов диагностики пациенту могут быть назначены препараты для приема внутрь:
- антибиотики, противовирусные средства для лечения инфекции;
- противоаллергические и гипосенсибилизирующие средства;
- цитостатики;
- противогельминтозные средства;
- глюкокортикоиды.
Кроме того, могут быть полезны наружные средства – антигистаминные, стероидные либо цинкосодержащие мази для снижения неприятных ощущений, уменьшения симптоматики. При кольцевидной эритеме клинические рекомендации могут включать ограничение определенных продуктов, вызывающих аллергическую реакцию: кондитерские изделия, грибы, орехи, консервы, копчености, цитрусовые и т. д. Следует быть готовым к тому, что процесс лечения будет длиться несколько месяцев, а также к возможности рецидивов.
Диагностика и лечение кольцевой эритемы в Москве
Вопросы и ответы
Какой врач лечит кольцевидную эритему?
При подозрении на кольцевую эритему необходимо безотлагательно обратиться к дерматологу, который проведет соответствующую диагностику и назначит лечение по ее результатам. В дальнейшем могут понадобиться консультации аллерголога, ревматолога, онколога либо других специалистов, в зависимости от причины, вызвавшей появление красных пятен на коже.
Кольцевая эритема – заразна ли она?
Нет, эта патология не передается другим людям даже в тех случаях, когда ее причиной является инфекционное заболевание.
Насколько опасна кольцевидная эритема?
Сама по себе кольцевая эритема не представляет большой опасности. При своевременно начатом адекватном лечении пациент гарантированно выздоравливает. Однако пренебрежительно относиться к ней не стоит: при отсутствии лечения заболевание переходит в хроническую форму с постоянными рецидивами. Кожные проявления свидетельствуют о наличии проблем со здоровьем, поэтому при их появлении необходимо, не откладывая, обратиться к квалифицированному дерматологу.
Распространенность составляет 0, 4-4% среди заболеваний кожи, чаще у женщин, чем у мужчин в соотношении 3:2.Заболевание наблюдается преимущественно у подростков и молодых людей; лица пожилого возраста и дети младшего возраста болеют редко.
Причина заболевания неизвестна. Общепризнанной является гипотеза инфекционного, в первую очередь вирусного происхождения. В последние годы особое внимание уделяется роли герпесвирусов 6 и 7 типов в развитии заболевания, однако этиологический агент до настоящего времени не выявлен. Косвенными свидетельствами инфекционной природы заболевания являются его сезонные колебания, наличие продромальных симптомов у некоторых больных, а также характер течения.
Как правило, возникает один эпизод заболевания, два и более - встречаются редко. Заболевание чаще развивается весной и осенью.
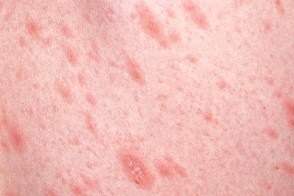
В 20% случаев "материнская бляшка" отсутствует или имеются несколько "материнских бляшек".В редких случаях "материнская бляшка" является единственным элементом сыпи ("обезглавленный" розовый лишай).
Высыпания появляются не одновременно, что обусловливает эволюционный полиморфизм. Элементы начинают разрешаться с центральной части, которая пигментируется, теряет яркие тона, отшелушивается. Постепенно исчезает венчик эритемы, оставляя нерезко выраженную гиперпигментацию.
Заболевание обычно не рецидивирует. Спонтанное выздоровление происходит на 4-5 неделе заболевания. Остаточные клинические проявления наблюдаются редко. В ряде случаев встречается гипо- или гиперпигментация, которая чаще появляется или становится более выраженной под воздействием солнца или ультрафиолетовой терапии.
Раздраженный розовый лишай
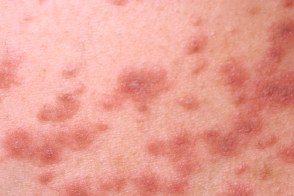 Характеризуется появлением зуда, отечностью и гиперемией элементов сыпи.Нередко вызывается избыточным раздражением при лечении антисептическими препаратами, спиртовыми растворами, противогрибковыми средствами или механическим трением (мочалкой, тесной одеждой). |
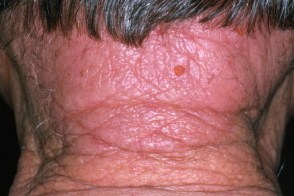
Лишай кольцевидный окаймляющий Видаля (Pityriasis Circinata et Marginata of Vidal)
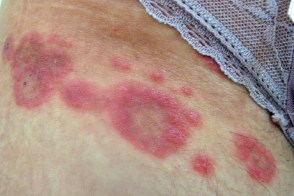 Считается хронической формой розового лишая.Характеризуется немногочисленными высыпаниями, резко отграниченных от здоровой кожи пятен, овальных или округлых очертаний, розоватого или красновато-желтоватого цвета, с мало выраженным шелушением, более отчетливым по периферии, что придает сыпи кольцевидный характер. Одновременно могут быть типичные высыпания розового лишая.Субъективные расстройства, как правило, отсутствуют.Течение дерматоза хроническое, высыпания могут существовать месяцы и годы. |
Высыпания, подобные розовому лишаю, индуцированные лекарствами
Описанные случаи были связаны с применением:
- ингибиторов АПФ
- препаратов золота
- изотретиноина
- нестероидных противовоспалительных препаратов
- омепразола
- тербинафина
- ингибиторов тирозинкиназы
Атипичные формы розового лишая
Наблюдаются в 20% случаях.Причины их появления точно неизвестны.
Розовый лишай и беременность
Некоторыми исследования было установлено, что у женщин перенесших розовый лишай в первом триместре берменности, чаще наблюдаются ее неблагоприятные исходы ( преждевременные роды и самопроизвольные аборты).Предполагается роль герпесвирусной инфекции.
Диагностические критерии (Chuh A.A. 2003)
- кольцевидной или округлой формы изолированные высыпания;
- шелушащаяся поверхность элементов;
- шелушение по периферии в виде "воротничка".
- локализация на туловище и проксимальных отделах (ближе к центру тела);
- расположение вдоль линий натяжения кожи Лангера;
- "материнская" бляшка", предшествующая высыпаниям.
Лабораторные исследования:
- клинические анализы крови и мочи;
- серологические исследования для исключения сифилиса;
- микроскопическое исследование соскоба с кожи для исключения микоза.
Гистологическое исследование
Если высыпания сохраняются дольше 6 нед, проводят биопсию кожи, чтобы исключить парапсориаз.
- диффузный или очаговый паракератоз.
- отсутствие зернистого слоя.
- невыраженный акантоз.
- очаговый спонгиоз
- дискератоз (преждевременно ороговевшие кератиноциты)
- отек
- гомогенные коллагеновые волокна.
- периваскулярный инфильтрат из лимфоцитов
- От себорейной экземы розовый лишай отличается наличием материнской бляшки, расположением высыпаний на местах, нетипичных для себорейной экземы (не поражаются лицо и волосистая часть головы). При себорейной экземе не наблюдается характерного для розового лишая расположения элементов по линиям Лангера. Шелушение при розовом лишае мелкоотрубевидное, при себорейной экземе чешуйки сальные.
- Элементы сыпи могут напоминать материнскую бляшку при розовом лишае
- Бляшки покрыты коркой и чешуйками
- Часто бывает зуд
- Высыпания не бывают распространенными
- Отсутствует шелушение у края очага
- пятнистые элементы вытянутые, разных оттенков розово-красного цвета, темнее, чем при розовом лишае
- локализуются преимущественно на боковых поверхностях туловища),
- Более выраженное острое воспаление, розовый оттенок бляшки, отсутствие резких границ элемента
- Высыпания редко бывают распространенными
- Отсутствует шелушение у края очага
- Периферическая часть бляшки приподнята в большей степени, чем при розовом лишае
- При микроскопии препарата, приготовленного из соскоба с бляшки и обработанного гидроксидом калия, обнаруживаются гифы
Общие замечания по терапии
Обычно самопроизвольное выздоровление наступает через 4-5 недель от начала заболевания. Неосложненное течение розового лишая лечения не требует. Больным рекомендуется ограничить прием водных процедур, пользование мочалкой, растирание жестким полотенцем. Важно не вызывать раздражения кожи обильным потоотделением, не пропускающей воздуха одеждой из шерсти или синтетики.При генерализации процесса, выраженном экссудативном характере высыпаний, аллергических проявлениях, экзематизации, наличии зуда показана терапия.
Медикаментозная терапия
При распространенном поражении кожи, сопровождающемся выраженным зудом:
1.Топические глюкокортикостероидные препараты:
- гидрокортизона бутират крем, мазь 0, 1% 1-2 раза в сутки в виде аппликаций в течение 5-7 дней или
- алклометазона дипропионат крем, мазь 0, 05% 1-2 раза в сутки в виде аппликаций в течение 5-7 дней или
- метилпреднизолона ацепонат крем, мазь 0, 1% 1-2 раза в сутки в виде аппликаций в течение 5-7 дней или
- мометазона фуроат крем, мазь 0, 1% 1-2 раза в сутки в виде аппликаций в течение 5-7 дней .
- цетиризина гидрохлорид : взрослым и детям в возрасте старше 6 лет суточная доза 10 мг перорально, взрослым - в 1 прием, детям - 5 мг перорально 2 раза в сутки в течение 7-10 дней или
- лоратадин : взрослым и детям в возрасте старше 12 лет - 10 мг перорально 1 раз в сутки; детям в возрасте от 3 до 12 лет с массой тела менее 30 кг - 5 мг перорально 1 раз в сутки, с массой тела более 30 кг - 10 мг перорально 1 раз в сутки в течение 7-10 дней или
- хлоропирамин : детям в возрасте от 1 года до 6 лет - 8, 3 мг перорально 2-3 раза в сутки, детям в возрасте от 6 до 14 лет - 12, 5 мг перорально 2-3 раза в сутки, взрослым – 25 мг перорально 3-4 раза в сутки в течение 7-10 дней или
- клемастин : детям в возрасте старше 7 лет - 0, 5-1 мг перорально 2 раза в сутки, взрослым - 1 мг перорально 2 раза в сутки в течение 7 –10 дней .
При осложненных формах заболевания назначают системные глюкокортикостероидные препараты:
- преднизолон (А) 15-20 мг в сутки перорально до купирования основной клинической симптоматики .
Немедикаментозная терапия
Ультрафиолетовая средневолновая терапия с длиной волны 280-320 нм 5 раз в неделю в течение 1-2 недель. При этом виде терапии возможно появление поствоспалительной гиперпигментации.
Требования к результатам лечения
- исчезновение субъективных ощущений;
- отсутствие появления новых высыпных элементов;
- разрешение высыпаний.
Тактика при отсутствии эффекта от лечения
Убедиться в полной элиминации экзогенных провоцирующих факторов. Возможен короткий курс системных глюкокортикостероидных препаратов: преднизолон 15-20 мг в сутки перорально до купирования основной клинической симптоматики.
Неизвестно ни о каком-либо предрасполагающем к данному заболеванию состоянии кожи, ни о причине развития лихенификации, однако она может развиваться вторично после хронического экзематозного процесса. Различия в клинической морфологии, размере и локализации очагов обусловили подразделение заболевания на несколько клинических форм, которые распространены во всем мире.Особенно часто встречается у лиц азиатского происхождения и сравнительно редко - у чернокожего населения. Болеют преимущественно женщины, причем пик заболеваемости приходится на возраст между 30 и 50 годами.Зуд, очевидно, является причиной, а не только симптомом заболевания. Это главный фактор развития лихенификации, возникающий, вероятно, вследствие активности медиаторов или протеолитических ферментов. Нервный стресс и психо вегетативные нарушения приводят к бессознательной привычке растирать и постоянно расчесывать кожу, в результате кожа утолщается, а кожные линии акцентируются.
Лихенификация может возникать вторично после многих зудящих дерматозов, и некоторые авторы предполагают, что простой хронический лишай является минимальным вариантом атопической экземы у взрослых, имеющих в личном или семейном анамнезе атопические нарушения. Другие считают, что возникновение заболевания связано с нарушениями функций внутренних органов, такими как холецистопатии, сахарный диабет и запоры. Лихенификация также развивается в течение других дерматозов раздражения или как осложнение стойких кожных очагов разных видов, например хронического контактного дерматита, астеатогической и монетовидной экземы, себорейного и застойного дерматита, плоского лишая, зуда ануса и вульвы и редко псориаза.
Различие между лихенификацией и некоторыми видами пруриго не совсем ясно в терминологии и на практике. У некоторых пациентов хроническое растирание и расчесывание кожи приводит к образованию узлов - узловатому пруриго или узловатой лихенификации. С интенсивным зудом может быть связано возрастание количества нейропептидов, кальцитонин-генсвязанного пептида и иммунореактивных к веществу Р нервных волокон. У некоторых пациентов (например, чернокожих) развивается папулезная и фолликулярная лихенификация. Возможно, существует врожденная предрасположенность к развитию лихенификации и ее персистированию.
Зуд тяжелый, пароксизмальный и обычно возникает ночью. Часто он непропорционален степени объективных изменений на коже.
![]()
Исходный очаг обычно изолированный, его структуру можно разделить на три зоны:
- центральную с инфильтрацией и первичной плоской лихенификацией;
- среднюю с близко расположенными лихеноидными папулами;
- периферическую с небольшим утолщением и пигментацией.
Существуют различные формы лихенификации с их собственными характеристиками в зависимости от локализации и длительности существования очага. В ранних очагах две внешние структурные зоны могут отсутствовать. В некоторых случаях может наблюдаться лейкодермия в сочетании с витилигоподобными пятнами и депигментированными участками инфильтрированных папул. Редко простой лишай представлен изолированными лихеноидными папулами без центральной лихенификации.
Может поражаться практически любой участок кожи, но наиболее типична локализация в тех зонах, которые доступны для расчесов: на задней поверхности шеи, волосистой части головы, разгибательных поверхностях предплечий, в крестцовой области, на внутренней поверхности бедер, голенях и лодыжках, лобке и мошонке.Течение хроническое, очаги персистируют неопределенно долго в зависимости от индивидуальных особенностей.
Лишай затылочной области
![]()
Возникает на задней поверхности шеи, особенно у женщин при эмоциональном стрессе или у пациентов с атопическим дерматитом. Такой участок легко доступен, и пациенты активно расчесывают его. В обоих случаях заболевание характеризуется наличием шелушащейся псориазиформной бляшки и частыми эпизодами вторичной инфекции.Узловатый нейродерматит волосистой части
головы представлен зудом и экскориированными папулами. В данной ситуации для образования узлов достаточно утолщения эпидермиса на волосистой части головы.
Гигантская лихенификация Потрие
![]()
Представляет собой бородавчатые решетчатовидные бляшки, которые развиваются в аногенитальной области, когда зуд персистирует много лет. Четко ограниченные бляшки бородавчатой гиперплазии могут быть приподняты над окружающей поверхностью, могут развиваться опухолевидные бляшки.![]()
Клиническая картина представляет собой сливающиеся бляшки из гладких мелких папул или отдельные мелкие узелки, напоминающие плоский лишай. Они могут также наблюдаться у пациентов с атопическим дерматитом, фотодерматитом и себорейным дерматитом.Простой хронический лишай требует устранения первичной причины лихенификации. Гистологическая картина имеет некоторые особенности в зависимости от локализации и длительности существования очага. Постоянно присутствуют гиперкератоз и акантоз. Отмечается удлинение межсосочковых клиньев эпидермиса. Иногда присутствуют спонгиоз и небольшие участки паракератоза. Повсеместно наблюдается гиперплазия.
-
: выявляется в детском возрасте; наличие признаков атопии; симметричные лихенифицированные очаги в местах предпочтительной локализации, положительные радиоаллергосорбентный тест (РАСТ) или кожные пробы; повышен уровень IgE. : отсутствие лихенифицированных бляшек. : наличие псориатических очагов в других участках; толстые плотно прилегающие белые чешуйки на ярко-красном основании; биопсия; зуд обычно отсутствует.
- Хроническая лихенифицированная экзема: наличие более выраженных воспалительных изменений; биопсия. : поражение слизистой оболочки примерно у 50% пациентов, сетка Уикхема. : биопсия; инфильтрированные, зудящие папулы с типичной ребристой поверхностью, обычно не находятся в бляшках, расположение симметричное, Гайда: отдельные узлы на нормальной коже. : микробиология, исследование под лампой Вуда.
- Медикаментозные реакции (золото, триметоприм - сульфаметоксазол, бупивакаин, кванидин, квинакрин): прекращение приема лекарств приводит к улучшению. : биопсия. : кожные очаги на голени при наличии венозной недостаточности.
Общие терапевтические рекомендации
Системная терапия
Зуд является ведущим симптомом заболевания, и лечение должно быть направлено на прекращение зуда.
В статье приводятся современные данные о красном плоском лишае (КПЛ) — заболевании, характеризующемся мультифакторным генезом, полиморфизмом клинических симптомов, тяжелым, длительным, рецидивирующим течением, выраженной резистентностью к проводимой терапии. За последние десятилетия отмечается существенный рост числа больных этим дерматозом, при этом следует подчеркнуть увеличение частоты неклассических случаев. Заболевание, как правило, начинается с появления распространенных высыпаний, выраженного зуда и слабости. Нередко клиническая картина проявляется остро. Пациенты с различными формами КПЛ, в особенности с поражением слизистой полости рта, отмечают выраженное снижение качества жизни. В статье описаны особенности клинического полиморфизма, вариабельности гистоморфологической картины и генетических показателей системы HLA при кольцевидной форме КПЛ. Цель обзора литературы состоит в том, чтобы суммировать современные данные с учетом разнообразия клинических форм, необходимые для понимания развития заболевания, чтобы облегчить его диагностику в сложных клинических случаях и адекватно управлять его течением. Также авторами представлено описание клинического случая кольцевидной формы КПЛ у пациентки в возрасте 63 лет.
Ключевые слова: красный плоский лишай, дерматоз, гистоморфологическая картина, антигены HLA-комплекса.
Для цитирования: Захур И.И., Кошкин С.В., Бобро В.А. Кольцевидная форма красного плоского лишая. Редкое клиническое наблюдение. РМЖ. Медицинское обозрение. 2020;4(10):642-646. DOI: 10.32364/2587-6821-2020-4-10-642-646.
I.I. Zakhur 1 , S.V. Koshkin 1 , V.A. Bobro 2
1 Kirov State Medical University, Kirov, Russian Federation
2 Kirov Regional Clinical Dermatovenerological Dispensary, Kirov, Russian Federation
The paper reviews current data on lichen ruber planus, a disease characterized by multifactorial pathogenesis, polymorphic clinical symptoms, severe long recurrent course, and a significant resistance to treatment. In the last decades, a substantial growth in the prevalence of this dermatosis is observed. Moreover, the rate of atypical cases also increases. The most common symptoms at disease onset are a generalized rash, severe itching, and malaise. Many patients present with acute clinical signs. Patients with the different forms of the disease (in particular, those with oral lichen planus) report on the significant reduction in the quality of life. The authors describe the specificity of clinical polymorphism, the variability of clinical manifestations and HLA system in annular lichen planus. The aim of this paper is to summarize currently available data considering the diversity of clinical variants which are required for the understanding of the pathogenesis to improve th e diagnosis in difficult cases and to control its course. The authors also address a case study of annular lichen planus in a 63-year-old woman.
Keywords: lichen ruber planus, dermatosis, histopathology, HLA system.
For citation: Zakhur I.I., Koshkin S.V., Bobro V.A. Annular lichen planus, a rare variant of lichen planus. Russian Medical Inquiry. 2020;4(10):642–646. DOI: 10.32364/2587-6821-2020-4-10-642-646.
Введение
Красный плоский лишай (КПЛ) — хроническое воспалительное заболевание кожи, которое сопровождается поражением кожи и слизистых оболочек ротовой полости и половых органов. Заболевание характеризуется папулезными высыпаниями разных форм и характера и чаще всего сопровождается выраженным зудом [1]. Распространенность КПЛ точно неизвестна, однако доля пациентов с данным заболеванием на амбулаторном приеме дерматолога составляет 1,3–2,4%. Заболевание наиболее часто возникает у людей среднего возраста, однако описаны случаи развития КПЛ у детей. Женщины болеют так же часто, как и мужчины [2]. Поражение слизистой полости рта может развиваться изолированно или сочетаться с кожными проявлениями. Несмотря на то что это заболевание поражает порой незначительные площади кожи и слизистых, его влияние на качество жизни недооценивается [3].
КПЛ характеризуется хроническим течением, а спонтанное разрешение заболевания встречается редко [4, 5]. Порой разные формы КПЛ могут протекать с прогрессией тяжести и, следовательно, требуют пожизненного наблюдения и поддерживающей терапии. Лечением КПЛ кожных форм чаще всего занимаются дерматовенерологи, а с поражением слизистых — стоматологи.
Этиология КПЛ до сих пор неизвестна. Патогенез КПЛ также не совсем ясен, но считается, что заболевание возникает из-за иммунного ответа, предположительно вовлекающего CD4 + и CD8 + T-лимфоциты, продуцирующие цитокины, интерлейкин-2 и фактор некроза опухоли, которые вызывают хронический воспалительный ответ и апоптоз кератиноцитов [6]. Следовательно, нет ничего удивительного в том, что это заболевание также связано с другими заболеваниями, имеющими общую иммунологическую основу [7]. КПЛ наблюдается в семьях в разных поколениях, что предполагает наличие генетической предрасположенности к этому заболеванию [8, 9]. Действительно, были изучены генетические полиморфизмы различных маркеров лейкоцитарного антигена человека (HLA), полиморфизмы генов различных маркеров HLA, а также воспалительных цитокинов и хемокинов [10, 11].
Клинические проявления КПЛ и их влияние на пациентов существенны. Было показано, что КПЛ значительно влиял на качество сна, что приводило к развитию депрессии у больных [12]. Также было показано, что чем продолжительнее проявления субъективных симптомов, тем хуже качество жизни и тем выше уровень стресса [13, 14]. Таким образом, хроническое течение КПЛ и, особенно, его обострение связано со стрессом, тревогой, депрессией и в итоге с ухудшением качества жизни пациента.
Для КПЛ характерно хроническое рецидивирующее течение. Заболевание начинается с появления распространенных высыпаний, выраженного зуда, слабости. Нередко клиническая картина КПЛ проявляется остро. Для классических случаев КПЛ характерно наличие дермо-эпидермальных папул диаметром 1–3 мм с полигональными очертаниями, пупкообразным центральным вдавлением, отсутствием периферического роста, наличием сетки Уикхема, обусловленной неравномерно выраженным гипергранулезом и просматриваемой в глубине папул после нанесения на поверхность воды или глицерина. Папулы характеризуются синюшно-красной или лиловой с перламутровым оттенком окраской и — при боковом освещении — блеском. Когда величина элементов достигает более 3–4 мм, они, сливаясь между собой, формируют более крупные очаги, принимающие вид бляшек, различных фигур, колец. Для лихеноидных папул характерна локализация на сгибательных поверхностях предплечий, боковых поверхностях туловища, передней брюшной стенке, слизистой оболочке полости рта, слизистой оболочке половых органов. Излюбленным местом можно считать переднюю поверхность голени. Очаги поражения при КПЛ могут быть локализованными или генерализованными, имеют характер эритродермии. Наиболее торпидно протекает КПЛ у больных с веррукозной, гипертрофической и эрозивно-язвенной формами, а также в сочетании с сахарным диабетом, артериальной гипертензией и поражением слизистых оболочек (синдром Гриншпана — Вилаполя) [15, 16].
В зависимости от кожных проявлений выделяются следующие формы КПЛ: типичная (классическая), атипичная, гипертрофическая, пемфигоидная, фолликулярная, пигментная, эритематозная, кольцевидная.
Слизистые оболочки весьма часто вовлекаются в патологический процесс, могут быть изолированными или сочетаться с поражением кожи. Изолированные поражения слизистой оболочки полости рта отмечаются при наличии металлических зубных протезов. По клиническому течению КПЛ слизистых выделяются разновидности: типичная, экссудативно-гиперемическая, буллезная, гиперкератотическая [1].
Актуальным остается вопрос о генетической предрасположенности пациентов к КПЛ. Ранее полученные результаты позволяют предположить наличие ассоциативной связи КПЛ с антигенами HLA-комплекса. Наличие в фенотипе антигена HLA В35, а также сочетаний HLA А2-В5, HLA А2-В35, HLA А3-В35, HLA А3-А19 и HLA В12-В35 можно рассматривать как фактор развития КПЛ. При изучении особенностей распределения специфичностей HLA класса II достоверно выявлена предрасполагающая к развитию КПЛ роль HLA-DRB1*10. В свою очередь, специфичности DQB1*11 и DRB1*15 (DR2) играют протективную роль в отношении данного заболевания [17–21].
Клиническое наблюдение КПЛ
Из анамнеза жизни. Родилась и проживает в Кировской области. Образование среднее специальное. Не работает. ВИЧ, туберкулез, гепатиты А, В, С, гемотрансфузии, ранее перенесенные инфекции, передающиеся половым путем, отрицает. Лекарственную непереносимость отрицает. Перенесенные заболевания: ОРЗ. Наследственность по кожным заболеваниям не отягощена. Травмы, операции отрицает. Вредные привычки отрицает.
Хронические заболевания: церебральный атеросклероз, дисциркуляторная энцефалопатия I стадии, вестибулоатаксический и неврозоподобный синдромы. Гипертоническая болезнь 2-й степени, II стадии, риск 3. Дислипидемия. Варикозное расширение вен нижних конечностей. Постоянно принимает препараты: аторвастатин, кардиомагнил.
Гинекологический анамнез: менопауза с 45 лет. Беременностей 8, родов 2.
Общий осмотр. Состояние удовлетворительное, сознание ясное. При физикальном исследовании по органам и системам — без особенностей. ЧСС 80 ударов в минуту. АД 140/70 мм рт. ст. Физиологические отправления в норме.
Локальный статус. Патологический процесс распространенный, симметричный, хронического течения в стадии обострения. Локализуется на коже туловища, верхних (преимущественно сгибательные поверхности) и нижних конечностей, на слизистой ротовой полости. Представлен множественными мелкими плотными до 0,1 см в диаметре, гладкими полушаровидными, слегка уплощенными блестящими папулами розово-красного цвета с фиолетовым оттенком. Элементы расположены кольцевидно, диаметром более 5 см, в центральной части очагов кожа нормального цвета, периферический край состоит из соприкасающихся узелков. Имеются рассеянные изолированные папулы с незначительным шелушением на поверхности. Симптом сетки Уикхема был положительным, феномен Кебнера — также положительным. На слизистой щек, нижней губы симметрично расположены мелкие белесоватые папулы, сливающиеся между собой в тонкую сеть. Слизистые половых органов свободны от специфических высыпаний. Дермографизм розовый. Периферические лимфоузлы не увеличены (рис. 1–4).




Клинический анализ крови: лейкоциты 6,7*10 9 /л (эозинофилы 4%, лимфоциты 40,4%), эритроциты 4,66*10 12 /л, гемоглобин 137 г/л, тромбоциты 243×10 9 /л, СОЭ 17 мм/ч. Общий анализ мочи: соломенно-желтая, прозрачная, белок 0,026 г/л, удельный вес 1,020, глюкоза — отрицательно, pH 5,5, лейкоциты, эритроциты не обнаружены. Биохимический анализ крови: АЛТ 21 Ед/л, АСТ 21 Ед/л, холестерин 3,0 ммоль/л, билирубин общий 12,1 мкмоль/л, глюкоза 5,3 ммоль/л, креатинин 89 мкмоль/л, общий белок 74,3 г/л.
При взятии мазков-отпечатков клетки Тцанка не обнаружены.
HLA-фенотип: А02, 09 (24), В12 (44), 35. DRB1* 01, 14.


Лечение назначено в соответствии со стандартом специализированной медицинской помощи при КПЛ. Назначена доза метилпреднизолона: 4 мг внутрь по схеме (3–2—0) с постепенным снижением дозы после выписки на 1 таблетку 1 раз в 5 дней до полной отмены. В качестве заместительной и сопутствующей терапии, в т. ч. для профилактики побочных эффектов, назначены: омепразол, антигистаминные препараты, препараты калия, глюконат кальция, препараты, содержащие в своем составе витамины А и Е, сульфат железа и витамин С, гидроксихлорохин (по 200 мг 2 р/сут в течение 5 дней, затем перерыв 2 дня, курсы лечения рекомендовано повторять в течение 2 мес.). Местное лечение: туширование раствором фукорцина, мазь с флуоцинолона ацетонидом.
Лечение в стационаре продолжалось 14 дней. Больная выписана в удовлетворительном состоянии с улучшением под диспансерное наблюдение дерматовенеролога по месту жительства.
Заключение
Представленный материал описывает современные возможности диагностики и лечения кольцевидной формы КПЛ, а также особенности, характерные для данной формы патологического процесса. Для диагностики совокупность данных клинической картины и гистологического исследования является приоритетной. Дальнейшее изучение КПЛ и вариабельности его форм позволит прийти к рациональному сочетанию терапии и современных методов исследования. Благодаря изучению генетических показателей системы HLA I и II класса станет возможно составление прогноза не только по течению заболевания, но и по предрасположенности к нему. Несомненно, такой полный объем анализа и исследования КПЛ и его форм выведут оказание медицинской помощи в данной области на новый уровень.
Сведения об авторах:
Захур Ирина Игоревна — аспирант кафедры дерматовенерологии и косметологии ФГБОУ ВО Кировский ГМУ Минздрава России; 610027, Россия, Кировская область, г. Киров, ул. К. Маркса, 112; ORCID iD 0000-0002-1495-4038.
Кошкин Сергей Владимирович — профессор, д.м.н., заведующий кафедрой дерматовенерологии и косметологии ФГБОУ ВО Кировский ГМУ Минздрава России; 610027, Россия, Кировская область, г. Киров, ул. К. Маркса, д. 112; ORCID iD 0000-0002-6220-8304.
About the authors:
Irina I. Zakhur — postgraduate student of the Department of Dermatovenerology & Cosmetology, Kirov State Medical University, 112, Karl Marx str., Kirov, 610027, Russian Federation; ORCID iD 0000-0002-1495-4038.
Sergey V. Koshkin — Doct. of Sci. (Med.), Professor, Head of the Department of Dermatovenerology & Cosmetology, Kirov State Medical University, 112, Karl Marx str., Kirov, 610027, Russian Federation; ORCID iD 0000-0002-6220-8304.
Varvara A. Bobro — dermatovenerologist, Kirov Regional Clinical Dermatovenerological Dispensary, 2A, Semashko str., Kirov, 610030, Russian Federation; ORCID iD 0000-0003-2306-1423.
Розовый лишай имеет много названий в медицине. Его называют розеолой шелушащейся, болезнью Жибера, питириазом розовым. Заболевание относится к инфекционно-аллергической категории дерматозов, носит острый воспалительный характер с возникновением пятнистых, папулезных, эритематозно-сквамозных очагов. Располагаются они преимущественно на туловище и на поверхности конечностей. Наиболее часто розовый лишай Жибера диагностируется у женщин в возрасте от 20 до 40 лет, а также у подростков. У других возрастных категорий людей заболевание встречается крайне редко. Пик жалоб припадает на весну и осень во время распространения острых респираторных заболеваний.
Информация о розовом лишае: причины, симптомы, проявление
Медицине неизвестны точные причины развития лишая Жибера у мужчин и женщин. Исследования проводятся в области влияния вирусов герпеса 6 и 7 типа, но однозначного этиологического агента до сих пор не определено. Причины появления розового лишая продолжают изучать. Известно только, что в любой момент пусковым механизмом может стать ослабленный иммунитет. Причины розового лишая кроются именно в снижении защитных сил организма из-за бактериальных и инфекционных болезней.
Симптомы и клиническая картина заболевания
Из-за простуд, переохлаждения, тяжелого эмоционального состояния, стресса на коже может появиться сыпь. Симптомы розового лишая начинают проявляться именно с нее. Классическая клиническая картина – образование главного очага в виде медальона диаметром от 2 до 10 см. В течение 7-14 дней после его появления сыпь распространяется в виде бляшек и папул розового и желто-коричневого цвета. Они меньше главного очага – их диаметр может быть от 0,5 до 2 см. По внешнему виду высыпания можно спутать со стригущим лишаем из-за чешуйчатого края высыпаний. Через несколько дней после высыпания пятна бледнеют, сморщиваются и роговой слой трескается. Центральная часть бляшек остается гладкой. Симптомы розового лишая могут сопровождаться зудом, усталостью, повышением температуры, общей интоксикацией, увеличенными лимфатическими узлами в области шеи и подбородка.
Виды заболевания

Гендерные и возрастные особенности
Возникновению розового лишая подвержены женщины, подростки и дети. Разные формы болезни поражают определенные группы людей. Например, везикулезная форма диагностируется чаще у детей и подростков. Папулезная форма диагностируется в большей части случаев у беременных женщин и маленьких детей. Односторонний – в одинаковой мере возникает как у взрослых, так и у детей.
Как происходит передача заболевания
Исследования не дали однозначный ответ на вопрос о заражении. Теоретически розовый лишай передается при тактильном контакте, но это происходит крайне редко. Должны быть провоцирующие факторы, чтобы произошло заражение. Речь идет о низком иммунитете, перенесенных вирусных и инфекционных заболеваниях, простудах. Возможен рецидив у людей с ВИЧ, онкологией и заболеваниями крови.
Что нужно знать о диагностике и лечении
Диагностика розового лишая основана на сборе анамнеза пациента. Для подтверждения или опровержения, разбора сложных случаев назначают ряд лабораторных анализов. В их состав входят клиническое исследование крови и мочи. Необходимо исключить сифилис и микоз, поэтому дополнительно проводят серологические и микроскопические исследования. Если эти методы не дадут достаточно информации для верификации диагноза, пациенту дают направление на биопсию (гистологию биоптат).
Лечение розового лишая требуется не всегда. Заболевание склонно к произвольному самоизлечению в течение 5 недель. Однако считать дерматоз неопасным не стоит. В первую очередь требуется противозудная терапия. Для этого наружно применяют топические глюкокортикостероидные препараты, антигистамины. Мази, гели, пасты нельзя использовать без назначения дерматолога. В противном случае сыпь может увеличить масштаб поражения кожи, захватывая новые участки. Из лекарственных препаратов могут быть назначены антибиотики и противовирусные средства в зависимости от определения показаний. Хороший эффект дает ультрафиолетовая терапия.
Помощь дерматолога в Москве

Диагностика розового лишая и лечение – сфера деятельности дерматолога. В зависимости от формы болезни, масштаба поражения кожного покрова пациенту предоставляются рекомендации. При лишае важен эмоциональный и психологический фон человека, поэтому оперативная постановка правильного диагноза позволяет быстрее преодолеть заболевание.
Наиболее частые вопросы пациентов
От чего бывает розовый лишай?
Однозначного ответа на этот вопрос нет. Исследования продолжаются. Предположительно, причиной может быть вирус герпеса 6 или 7 типа. При снижении иммунитета он активизируется, что и запускает процесс высыпаний разного типа (бляшки, визикулы, волдыри). Спровоцировать заболевание могут стрессы, плохая экология, гормональные скачки, хронические болезни.
Заразен ли розовый лишай?
Розовый лишай у человека считается незаразным, но известны редкие случаи заболевания целых семей. Многое зависит от состояния иммунитета и защитных сил организма, способных противостоять вирусам, бактериям и инфекциям.
Можно ли загорать при розовом лишае?
Один из видов терапии при этом дерматологическом заболевании – терапия светом. Умеренное воздействие ультрафиолета положительно сказывается на состоянии кожи, стимулируя ее регенерацию. Нельзя допускать сгорания. Это приведет к усилению зуда в области пятен.
Читайте также: