Лечение лейкоэнцефалопатии в израиле
Обновлено: 25.04.2024
Лейкоэнцефалопатия — хроническая прогрессирующая патология, обусловленная деструкцией белого вещества головного мозга и приводящая к старческой деменции или слабоумию. Заболевание имеет несколько равнозначных названий: энцефалопатия Бинсвангера или болезнь Бинсвангера. Автор впервые описал патологию в 1894 году и дал ей свое имя. Наряду с сосудистой лейкоэнцефалопатией, в последние годы свое распространение получает прогрессивная мультифокальная лейкоэнцефалопатия (ПМЛ) – заболевание вирусной этиологии.
Гибель нервных клеток, вызванная нарушением кровоснабжения и гипоксией мозга, приводит к развитию микроангиопатии. Лейкоареоз и лакунарные инфаркты изменяют плотность белого вещества и указывают на имеющиеся в организме проблемы с циркуляцией крови.
Клиника лейкоэнцефалопатии зависит от степени тяжести и проявляется различной симптоматикой. Обычно признаки подкорковой и лобной дисфункции сочетаются с эпиприпадками. Течение патологии хроническое, характеризующееся частой сменой периода стабилизации и обострения. Лейкоэнцефалопатия встречается преимущественно у пожилых людей. Прогноз заболевания неблагоприятный: быстро развивается тяжелая инвалидизация.
Формы лейкоэнцефалопатии
Мелкоочаговая лейкоэнцефалопатия
Мелкоочаговая лейкоэнцефалопатия — хроническое заболевание сосудистого происхождения, основной причиной которого является гипертония. Стойкая гипертензия приводит к постепенному поражению белого вещества мозга.
В наибольшей степени развитию лейкоэнцефалопатии сосудистого генеза подвержены мужчины в возрасте 55 лет и старше с наследственной предрасположенностью. Сосудистая лейкоэнцефалопатия – хроническая патология сосудов головного мозга, приводящая к поражению белого вещества и развивающаяся на фоне стойкой гипертензии.
О сосудистых энцефалопатиях рекомендуем подробную информацию по ссылке.
Прогрессирующая мультифокальная лейкоэнцефалопатия
Прогрессирующая мультифокальная энцефалопатия – вирусное поражение ЦНС, приводящее у иммунологически скомпрометированных лиц к разрушению белого вещества. Вирусы еще больше подавляют иммунную защиту, развивается иммунодефицит.

поражение белого вещества мозга при лейкоэнцефалопатии
Эта форма патологии является самой опасной и часто заканчивается смертью больного. Но с созданием и совершенствованием антиретровирусной терапии распространенность заболевания уменьшились в несколько раз.
Прогрессирующая мультифокальная лейкоэнцефалопатия поражает больных врожденным или приобретенным иммунодефицитом. Патологию обнаруживают у 5 % ВИЧ-инфицированных больных и у 50% больных СПИДом.
Симптоматика заболевания многообразна. Когнитивные нарушения варьируются от легкой дисфункции до выраженной деменции. Очаговая неврологическая симптоматика характеризуется нарушением речи и зрения вплоть до слепоты, а отдельные двигательные расстройства быстро прогрессируют и часто приводят к тяжелой инвалидности.
Перивентрикулярная лейкоэнцефалопатия
Перивентрикулярная форма – поражение подкорковых мозговых структур, возникающее на фоне хронической гипоксии и острой сосудистой недостаточности. Очаги ишемии беспорядочно разбросаны в структурах нервной системы и в основном веществе мозга. Заболевание начинается с поражения двигательных ядер продолговатого мозга.
Лейкоэнцефалопатия с исчезающим белым веществом
Лейкоэнцефалопатия с исчезающим белым веществом — генетически обусловленная патология, причиной которой является мутация в генах. Классическая форма заболевания впервые проявляется у детей 2 – 6 лет.
У больных прогрессируют: мозжечковая атаксия, тетрапарезы, мышечная недостаточность, когнитивные расстройства, оптическая атрофия, эпиприступы. У младенцев нарушается процесс вскармливания, возникает рвота, лихорадка, задерживается психомоторное развитие, повышается возбудимость, развивается гипертонус конечностей, судорожный синдром, ночная задержка дыхания, кома.
Причины
В большинстве случаев лейкоэнцефалопатия – следствие стойкой гипертонии. Пациенты – пожилые люди, с сопутствующим атеросклерозом и ангиопатиями.
Другие заболевания, осложняющиеся возникновением лейкоэнцефалопатии:
- Синдром приобретенного иммунодефицита,
- Лейкоз и другие онкологические заболевания крови,
- Лимфогранулематоз,
- Туберкулез легких,
- Саркаидоз,
- Раковые опухоли внутренних органов,
- Длительный прием иммунодепрессантов также провоцирует развитие данной патологии.
Рассмотрим развитие поражения мозга на примере прогрессирующей мультифокальной энцефалопатии.
Вирусы, ставшие причиной ПМЛ тропны к нервных клеткам. Они содержат двухцепочечную кольцевую ДНК и избирательно поражают астроциты и олигодендроциты, синтезирующие миелиновые волокна. В ЦНС появляются очаги демиелинизации, нервные клетки увеличиваются и деформируются. Серое вещество мозга в патологию не вовлекается и остается абсолютно незатронутым. Белое вещество изменяет свою структуру, становится мягким и студенистым, на нем появляются многочисленные маленькие впадины. Олигодендроциты становятся пенистыми, астроциты приобретают неправильную форму.

поражение мозга при прогрессирующей мультифокальной лейкоэнцефалопатии
Полиомавирусы – мелкие микробы, лишенные суперкапсида. Они являются онкогенными, находятся в организме хозяина длительно в латентном состоянии и не вызывают болезнь. При снижении иммунной защиты эти микробы становятся возбудителями смертельно опасного заболевания. Выделение вирусов — сложнейшая процедура, которая проводится только в специализированных лабораториях. С помощью электронной микроскопии в срезах олигодендроцитов вирусологи обнаруживают вирионы полиомавирусов, имеющих форму кристалла.
Полиомавирусы проникают в организм человека и находятся в латентном состоянии во внутренних органах и тканях пожизненно. Персистенция вирусов происходит в почках, костном мозге, селезенке. При снижении иммунной защиты они активизируются и проявляют свое патогенное действие. Они транспортируются лейкоцитами в ЦНС и размножаются в белом веществе головного мозга. Подобные процессы происходят у лиц, страдающих СПИДом, лейкемией или лимфомой, а также перенесших трансплантацию органов. Источником инфекции является больной человек. Вирусы могут передаваться воздушно-капельным или фекально-оральным путем.
Симптоматика
Заболевание развивается постепенно. Сначала больные становятся неловкими, рассеянными, апатичными, слезливыми и неуклюжими, у них снижается умственная работоспособность, нарушается сон и память, затем появляется вялость, общая утомляемость, вязкость мысли, шум в ушах, раздражительность, нистагм, мышечный гипертонус, сужается круг интересов, с трудом произносятся некоторые слова. В запущенных случаях возникают моно- и гемипарезы, неврозы и психозы, поперечный миелит, судороги, нарушение высших мозговых функций, грубая деменция.

Ведущими симптомами болезни являются:
- Дискоординая движений, шаткость походки, двигательная дисфункция, слабость в конечностях,
- Полный односторонний паралич рук и ног,
- Нарушения речи,
- Снижение резкости зрения,
- Скотомы,
- Гипестезия,
- Снижение интеллекта, спутанность сознания, эмоциональная лабильность, слабоумие,
- Гемианопсия,
- Дисфагия,
- Эпиприступы,
- Недержание мочи.
Прогрессирующая мультифокальная лейкоэнцефалопатия проявляется вялыми парезами и параличами, типичной гомонимной гемианопсией, оглушенностью, изменением личности, симптомами поражения черепно-мозговых нервов и экстрапирамидными нарушениями.
Диагностика
Диагностика лейкоэнцефалопатии включает проведение целого ряда процедур:
- Консультацию у врача-невропатолога,
- Клинического анализа крови,
- Выявления уровня алкоголя, кокаина и амфетамина в крови,
- Допплерографию,
- ЭЭГ,
- КТ, МРТ,
- Биопсию головного мозга,
- ПЦР,
- Люмбальную пункцию.
С помощью КТ и МРТ можно обнаружить гиперинтенсивные очаги поражения в белом веществе мозга. При подозрение на инфекционную форму, электронная микроскопия позволяет выявить в мозговой ткани частицы вирусов. Иммуноцитохимический метод – выявление антигена вируса. Люмбальную пункцию проводят при повышении белка в СМЖ. При данной патологии в ней выявляют также лимфоцитарный плеоцитоз.
Подтвердить или опровергнуть диагноз лейкоэнцефалопатия могут результаты тестов на психологическое состояние, память, координацию движений.
Лечение
Лечение лейкоэнцефалопатии длительное, комплексное, индивидуальное, требующее от больного много сил и терпения.
Лейкоэнцефалопатия — заболевание неизлечимое. Общетерапевтические мероприятия направлены на сдерживание дальнейшего прогрессирования патологии и восстановление функций подкорковых структур головного мозга. Лечение лейкоэнцефалопатии симптоматическое и этиотропное.
Дополнительно проводят физиотерапию, рефлексотерапию, назначают дыхательную гимнастику, массаж воротниковой зоны, мануальную терапию, иглоукалывание. Для лечения детей медикаменты обычно заменяют гомеопатическими и фитотерапевтическими препаратами.
Лейкоэнцефалопатия, наряду со старческой формой с прогрессирующей деменцией, в последнее время стала осложнением СПИДа, что связано с сильно ослабленным иммунитетом ВИЧ-инфицированных пациентов. При отсутствии своевременной и адекватной терапии такие пациенты живут не 6 месяцев с момента появления клинических симптомов патологии. Лейкоэнцефалопатия всегда заканчивается смертью больного.

Лейкоэнцефалопатия представляет собой заболевание, характеризующееся поражением белого вещества подкорковых структур головного мозга.
Данная патология с самого начала была описана как сосудистое слабоумие.
Чаще всего подобным недугом страдают люди пожилого возраста.
Среди разновидностей заболевания, можно выделить:

- Мелкоочаговая лейкоэнцефалопатия сосудистого генеза. Являясь по своей природе хроническим патологическим процессом сосудов головного мозга, ведёт к постепенному поражению белого вещества мозговых полушарий. Причиной развития данной патологии является стойкое повышение артериального давления и гипертоническая болезнь. В группу риска по заболеваемости входят мужчины старше 55 лет, а также люди, имеющие наследственную предрасположенность. Со временем, подобная патология может привести к развитию старческого слабоумия.
- Прогрессирующая мультифокальная энцефалопатия. Под данной патологией подразумевают вирусное поражение центральной нервной системы в результате которого идёт стойкое разрешение белого вещества. Толчком к развитию заболевания, может дать иммунодефицит организма. Данная форма лейкоэнцефалопатии, является одной из самых агрессивных, и может повлечь за собой летальный исход.
- Перивентрикулярная форма. Представляет собой поражение подкорковых структур головного мозга, на фоне хронического кислородного голодания и ишемии. Излюбленным местом локализации патологического процесса при сосудистой деменции является ствол головного мозга, мозжечок и отделы полушарий, отвечающие за двигательную функцию. Патологические бляшки располагаются в подкорковых волокнах и иногда в глубоко расположенных слоях серого вещества.
Причины возникновения
Чаще всего, причиной развития лейкоэнцефалопатии может быть состояние острого иммунодефицита либо на фоне инфицирования полиомавирусом человека.
К факторам риска возникновения данного заболевания можно отнести:
- ВИЧ инфекция и СПИД;
- злокачественные заболевания крови (лейкоз);
- гипертоническая болезнь;
- иммунодеффицитные состояния на фоне терапии иммунодепрессантами (после трансплантации);
- злокачественные новообразования лимфатической системы (лимфогранулематоз);
- туберкулёз;
- злокачественные новообразования органов и тканей всего организма;
- саркаидоз.
Основные симптомы
Основная симптоматика заболевания, будет соответствовать клинической картине поражения определённых мозговых структур.
Среди самых характерных симптомов данной патологии можно выделить:
- нарушение координации движений;
- ослабление двигательной функции (гемипарезы);
- нарушение речевой функции (афазия);
- появление сложностей в произношении слов (дизартрия);
- снижение остроты зрения;
- снижение чувствительности;
- снижение интеллектуальных способностей человека с нарастанием деменции (слабоумия);
- помутнение сознания;
- личностные изменения в виде перепадов эмоций;
- нарушение акта глотания;
- постепенное нарастание общей слабости;
- не исключены эпилептические приступы;
- головная боль постоянного характера.
Одним из самых первых признаков заболевания является появление слабости в одной или одновременно всех конечностях.
Диагностика
Для точности постановки диагноза, и определения точной локализации патологического процесса, должен быть осуществлён следующий ряд диагностических мероприятий:
- получение консультации у врача-невропатолога а, также инфекциониста;
- проведение электроэнцефалографии;
- проведение компьютерной томографии головного мозга;
- проведение магнитно-резонансной томографии головного мозга;
- с целью обнаружения вирусного фактора, проводится диагностическая биопсия головного мозга.

Проведение магнитно-резонансной томографии, позволяет с успехом выявлять множественные очаги заболевания в белом веществе головного мозга.
А вот компьютерная томография, несколько уступает МРТ по уровню информативности, и может отобразить очаги заболевания только в виде очагов инфаркта.
На ранних стадиях заболевания, это могут быть единичные очаги или единственный очаг.
Лабораторные исследования
К лабораторным методам диагностики можно отнести ПЦР метод, который позволяет обнаружить вирусный ДНК в клетках головного мозга.
Этот метод зарекомендовал себя только с лучшей стороны, поскольку его информативность составляет без малого 95%.
С помощью ПЦР диагностики, можно избежать непосредственного вмешательства в ткань мозга в виде взятия биопсии.
Биопсия может быть эффективна, в случае, если необходимо точное подтверждение наличия необратимых процессов, и определение степени их прогрессирования.
Ещё одним методом является люмбальная пункция, которая на сегодняшний момент редко используется по причине своей малой информативности.
Единственным показателем может стать незначительно повышение уровня белка в спинномозговой жидкости пациента.

Болезнь Гиппеля-Линдау — тяжелое наследственное заболевание, которое всегда заканчивается летальным исходом. Методы поддерживающей терапии вы найдете в статье.
Лечение рассеянного склероза народными средствами — эффективные советы и рецепты лечения тяжелого заболевания в домашних условиях.
Поддерживающая терапия
Полностью излечится от данной патологии невозможно, поэтому любые лечебные мероприятия будут направлены на сдерживание патологического процесса, и нормализацию функций подкорковых структур головного мозга.
Учитывая, что сосудистое слабоумие в большинстве случаев является результатом вирусного поражения структур головного мозга, лечение в первую очередь должно быть направлено на подавление вирусного очага.
Сложностью на данном этапе, может стать преодоление гематоэнцефалического барьера, через который не могут проникнуть необходимые лекарственные вещества.
Чтобы лекарственное средство могло пройти данный барьер, оно должно быть липофильным по своей структуре (жирорастворимым).
На сегодняшний день, к сожалению, большинство противовирусных препаратов являются водорастворимыми, чем и создают сложности в их применении.
На протяжении многих лет, медицинскими специалистами были опробованы различные лекарственные препараты, которые обладали разной степенью эффективности.
Список этих лекарств включает:
Препарат цидофовир, который вводится внутривенно, способен улучшать мозговую активность.
Хорошо зарекомендовал себя препарат цитарабин. С его помощью удаётся стабилизировать состояние пациента и улучшить его общее самочувствие.
Если заболевание возникло на фоне ВИЧ инфекции, должна проводиться терапия антиретровирусными препаратами (зипразидон, миртазипим, оланзапим).
Прогноз неутешителен
К сожалению, излечится от лейкоэнцефалопатии невозможно, при отсутствии вышеупомянутого лечения, пациенты живут не более полугода с момента появления первых признаков поражения ЦНС.
Антиретровирусная терапия может увеличить сроки жизни от года до полутора лет с момента появления первых признаков поражения мозговых структур.
Были отмечены случаи острого течения заболевания. При таком течении, летальный исход наступал в течение 1 месяца с момента начала заболевания.
В 100% случаев, течение патологического процесса заканчивается летальным исходом.
Вместо вывода
Учитывая, что лейкоэнцефалопатия, возникает на фоне тотального иммунодиффицита, любые меры по её профилактике, должны быть направлены на поддержание защитных сил организма, и предотвращению ВИЧ инфицирования.
К таким мерам можно отнести:
- избирательность при выборе полового партнёра.
- отказ от употребления наркотических препаратов, и от инъекционной их формы в частности.
- использование средств контрацепции во время полового контакта.

Тяжесть течения патологического процесса, зависит от состояния защитных сил организма. Чем сильнее снижен общий иммунитет, тем более остро протекает заболевание.
И напоследок, можно сказать, что в настоящий момент, медицинские специалисты активно работают над созданием эффективных методов лечения различных форм патологии.
Но как показывает практика, лучшим лекарством от данного недуга, является его профилактика. Лейкоэнцефалопатия головного мозга, относится к заболеваниям, которые напоминают запущенный механизм, остановить который не представляется возможным.

Все чаще в медицинских карточках пациентов разного возраста появляются диагнозы, свидетельствующие о серьезном или редком заболевании, например, о таком, как сосудистая энцефалопатия.
Энцефалопатия – это врожденная или приобретенная патология головного мозга, характеризующаяся диффузным дистрофическим поражением ткани мозга.
Лечение энцефалопатии в Израиле проводится, как на ранних, так и на поздних стадиях этого заболевания. Широко применяются медикаментозные и оперативные методы лечения.
Энцефалопатии: причины развития
Энцефалопатия может развиваться по следующим причинам:
Врожденная энцефалопатия
- Проблемы/болезнь во время беременности
- Кислородное голодание ребенка
- Проблемы во время беременности
- Обвитие ребёнка пуповиной
- Голодание
- Инфекции
- Сложности с раскрытием родовых путей
Врожденная энцефалопатия может стать причиной развития эпилепсии, церебрального паралича и других заболеваний. Рекомендуются приступать к лечению энцефалопатии сразу после рождения ребенка.
Приобретенная энцефалопатия
Приобретенная энцефалопатия возникает в процессе развития ребенка и может быть вызвана следующими причинами:
- Интоксикация
- Инфекционное заболевание
- Травмы мозга
- Изменение сосудов головного мозга.
Также в число причин возникновения энцефалопатии входят:
-
, сосудистая и гипертоническая дисциркуляция, гипертоническая болезнь.
- Наркомания
- Заболевания почек и печени
- Радиационное поражение
- Ишемия
- Вегетососудистая дистония и др.
Cтадии и симптомы заболевания
- 1 стадия. Характеризуется головными болями, головокружением, эмоционально-неустойчивым расстройством, снижением памяти.
- 2 стадия. Пациенты жалуются на постоянный шум в голове, вялость, плаксивость, головные боли, депрессию, нарушение сна.
- 3 стадия. Характеризуется более четким проявлением всех симптомов. На этой стадии заболевания возможно возникновение опасных, а порой и необратимых осложнений.
Заказать обратный звонок
Диагностика энцефалопатии в Израиле
Сверхточное современное оборудование израильских клиник позволяет проводить высокоинформативные диагностические исследования, с целью постановки максимально точного диагноза и подбора наиболее эффективной методики лечения энцефалопатии в Израиле.
- Реоэнцефалография – неинвазивный метод диагностики, позволяющий получить наиболее полную информацию о состоянии вен и сосудистой стенки артерии головного мозга.
- Ангиография – рентгеноконтрастное исследование, с помощью которого можно определить патологические изменения в просвете сосудов, которые являются причиной сбоев в кровоснабжении мозгового вещества.
- Ультразвуковая допплерография – неинвазивный высокоинформативный метод диагностики, позволяющий определить сосудистые нарушения, а также состояние всех магистральных артерий мозга.
- Компьютерная томография – рентгенологическое исследование с применением компьютерной техники для точной обработки данных.
- Магнитно-резонансная томография – изучение показателей центральной нервной системы, а именно состояния шеи и головы, глазных яблок, гипофиза, черепных нервов и т.д.
- Электроэнцефалография – достаточно простой, неинвазивный метод исследования, задачей которого является выявление в мозговой ткани органических нарушений.
Записаться на лечение
Тактика лечения энцефалопатии в Израиле
Тактика лечения энцефалопатии в Израиле зависит от особенностей пациента и клинического проявления заболевания. Для борьбы с этим заболеванием в израильских клиниках используют следующие методы лечения:
Консервативное лечение
Главной задачей этого метода терапии является устранение факторов риска, являющихся причиной возникновения различных нарушений. Чтобы снизить темпы развития заболевания, пациенту рекомендуется соблюдать принципы правильного питания, правильный режим движения и отказать от вредных привычек.
Медикаментозное лечение
Лекарственная терапия позволяет уменьшить симптомы и существенно снизить темп развития энцефалопатии. Пациентам назначаются сосудорасширяющие, гиполипидемические, диуретические и антигипертензивные препараты.
Физиотерапевтическое лечение
Физиотерапия включает в себя:
- Магнитотерапия
- Электрофорез
- Иглоукалывание
- Электромагнитная стимуляция
- Озонотерапия
- Экстракорпоральное очищение крови (плазмаферез, гемосорбция)
Хирургическое лечение
Сегодня в ведущих медицинских центрах и клиниках Израиля проводят эффективные эндовоскулярные хирургические операции, характеризующие минимальной нагрузкой на ослабленный организм пациента.
Стентирование сонных артерий - устранения препятствий для нормального тока крови и профилактика возникновения повторной закупорки сосудов. Восстановление после данной операции проходит довольно легко и быстро.
Сотни пациентов выбирают лечение энцефалопатии в Израиле, потому что именно здесь они получают веру в полное излечение от этой болезни. Израильские специалисты – это профессионалы высокого уровня, применяющие в лечении индивидуальный подход и проявляющие заботу и внимание к пациенту.
Для лечения энцефалопатии в Израиле в клинике Ассаф ха Рофэ обратитесь к нам через форму быстрого запроса, приложите медицинскую документацию для составления плана лечения и расчета стоимости лечения.
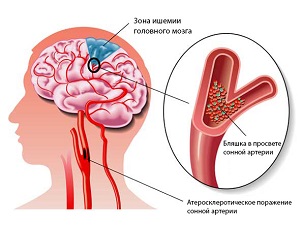
Энцефалопатия головного мозга – тяжелое состояние, при котором происходит нарушение процессов, обеспечивающих жизнедеятельность клеток мозга, и вследствие этого – дистрофия тканей головного мозга. Это неизбежно приводит к нарушению функций мозга и даже к уменьшению его размеров.
Лечение энцефалопатии в Израиле проводится с применением новейших технологий хирургии и терапии. Лечение этой болезни лежит в компетенции неврологии, хирургическим лечением занимаются сосудистые хирурги доктор Игорь Маневич, доктор Зеев Кобзанцев и другие.
Нарушения мозговой функции диагностируются после неврологического обследования, психиатрической консультации, лабораторных обследований. Основной перечень диагностических мероприятий, предшествующих лечению:
- Консультации невролога, при необходимости психиатра.
- Лабораторные анализы крови (общий и биохимический), мочи, ликворной жидкости;
- Нейросонография;
- Эхоэнцефалография;
- Электроэнцефалография для выявления патологической активности головного мозга;
- Допплерография сосудов головного мозга для диагностирования сосудов, магистральных артерий.
- МРТ, при необходимости ПЭТ-КТ головного мозга и шеи для выявления кровотечения, онкологической патологии.
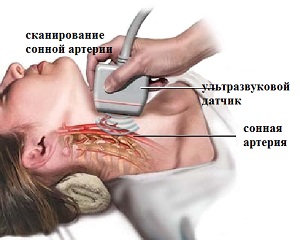
Виды заболевания
- дисцикуляторная, самый распространенный вид энцефалопатии;
- посттравматическая,
- сосудистая,
- токсическая, в том числе вследствие злоупотребления алкоголем,
- лучевой, вызванной действием радиации,
- метаболическая, вызванная нарушением обмена веществ.
В зависимости от стадии развития болезни энцефалопатия может быть первой, второй, третьей степени.
получить бесплатную консультацию
Симптомы болезни
Одним из направлений в лечении этой патологии является устранение симптомов, которые могут иметь различную степень тяжести, вплоть до летального исхода. Расстройство памяти, развитие слабоумия, судороги и даже кома – тяжелые проявления энцефалопатии, которыми могут страдать как взрослые, так и дети. Симптомами нарушений мозговой деятельности на разных стадиях могут быть:
- на первой стадии: головные боли, неустойчивое эмоциональное состояние, головокружение, нарушения сна. Признаки не выражены, состояние компенсируется возможностями организма.
- на второй стадии: более выраженная симптоматика – сильная головная боль, шум в голове, неустойчивое психическое состояние, депрессия, ухудшение памяти, легкие нарушения координации движений.
- на третьей стадии – тяжелые осложнения, серьезные психические и неврологические нарушения, судороги, коматозное состояние. Старческая демененция в 10-15% случаев происходит вследствие нарушений кровообращения в мозге.
Методы лечения энцефалопатии в Израиле
Тактика лечения основывается на результатах обследования, установлении причин возникновения сосудистой патологии, тяжести состояния больного. На ранних стадиях облегчение симптоматики, улучшение кровообращения может быть достигнуто медикаментозными средствами, при тяжелых случаях зачастую необходимо срочное хирургическое вмешательство.
Нехирургические методы лечения
Консервативное лечение в основном направлено на устранение причин энцефалопатии, замедление процессов дистрофии головного мозга за счет устранения ишемии, снижения артериального давления и улучшения кровообращения. Но прежде всего, больному необходимо изменить образ жизни – отказаться от алкоголя и курения, изменить рацион питания, повысить физическую активность.
Медикаментозная терапия предполагает прием сосудорасширяющих, диуретических, анти гипертензивных (снижающих кровяное давление) лекарственных средств. Пациенту также назначают биостимуляторы, повышающие метаболизм мозга, ангиопротекторы, витамины, ингибиторы кальция. Кроме снятия симптоматики необходимо лечить основное заболевание, ставшее причиной энцефалопатии.
Физиотерапия при лечении энцефалопатии включает электрофорез, магнитотерапию шейного отдела позвоночника, инфракрасное облучение, рефлексотерапию, мануальную терапию. В тяжелых случаях применяют гемосорбцию и плазмофарез для экстракорпорального очищения крови.
Консервативные методы лечения требуют длительного применения, благодаря которому улучшается состояние больного, но достичь стабильного и значительного результата зачастую не удается, так как после прекращения лечения патологические процессы возобновляются.
рассчитать стоимость лечения
Хирургия в лечении энцефалопатии
Основными показаниями для хирургического лечения энцефалопатии в Израиле являются тяжелые неврологические нарушения, сильное сужение магистральных артерий головы и шеи, тяжелые последствия инсульта. Хирургические вмешательства, прежде всего, нацелены на восстановление кровообращения в головном мозге, предотвращение тромбоэмболии. Этого можно достичь с помощью малоинвазивных эндоваскулярных операций на сосудах.
Под контролем средств визуализации операции выполняются через микроразрезы на сосудах или артериях чаще всего каротидная эндартерэктомия (расширение сонной артерии). Подобная операция предотвращает инсульт, уменьшая атеросклероз данного участка артерий.
Стоимость лечения энцефалопатии в Израиле определяется ценой диагностики, объемом хирургического вмешательства, стоимостью лекарственных препаратов. В среднем операция на сосудах головного мозга стоит около 20 тысяч долларов. Диагностика обойдется в сумму около 3 тысяч долларов. Практически все клиники Израиля обладают необходимым опытом и нужным оборудованием для проведения таких операций.
Лечение энцефалопатии стволовыми клетками
Самым инновационным способом лечения энцефалопатии является терапия стволовыми клетками. Больному вводится двести-триста миллионов стволовых клеток, взятых из костного мозга самого больного, поэтому отторжения не происходит, нет необходимости в приеме иммунодепрессантов. Стволовые клетки способствуют регенерации клеток головного мозга, восстановлению мозговых функций, устранению неврологических нарушений.
Израильские специалисты по борьбе с врожденными аномалиями нервной системы хорошо известны во всем мире. Так как лиссэнцефалия связана с целым комплексом неврологических нарушений, в лечении пациентов принимает участие большая команда врачей. При этом диагностика занимает всего несколько дней.
В Топ Ихилов для терапии лиссэнцефалии применяются современные методы как консервативного, так и хирургического характера. Эпилептические приступы здесь предотвращают с помощью новейших антиконвульсантов, для лечения гидроцефалии проводят шунтирование мозга и эндоскопические вмешательства. В зависимости от индивидуальной клинической картины, пациент может проходить процедуры, направленные на коррекцию нарушенных функций дыхательной, выделительной и сердечно-сосудистой систем, опорно-двигательного аппарата.
Методы лечения лиссэнцефалии в Израиле
Лиссэнцефалия — редкое комплексное нарушение функций головного мозга, которое вызывается аномалиями нейрогенеза у плода в период с 21 по 24 неделю беременности. Большая часть нейронов не может достичь внешней части коры головного мозга и остается под кортикальной пластинкой. Как результат аномального развития, головной мозг новорожденного практически полностью лишен извилин и имеет гладкую поверхность. Дети с такой патологией обычно значительно отстают в развитии, но все определяется в каждом конкретном случае индивидуально.
Сегодня классифицировано более 20 различных видов лиссенцефалии, которые различаются клиническими проявлениями и особенностями мутации генов. Методы лечения лиссэнцефалии в Израиле опираются на купирование симптоматических проявлений, к которым относятся припадки, нарушения дыхательной функции, спастичность, трудности глотания и др.
В типичном случае пациент получает комплексное лечение. В состав команды врачей могут входить неврологи и педиатры, неонатологи и генетики, другие специалисты.
От эпилептических припадков страдает примерно 90% детей с лиссэнцефалией. Для их предупреждения пациенты получают лекарственные препараты из группы антиконвульсантов. Сегодня разработано множество эффективных средств — это некоторые транквилизаторы и синтетические аналоги ГАМК, производные янтарной кислоты и др. Особенно перспективными являются антиконвульсанты из группы аналогов ГАМК — гамма-аминомасляной кислоты, нейромедиатора, участвующего во многих процессах, происходящих в нервной системе. Современные аналоги ГАМК способны не только предотвращать эпилептические припадки, но и стабилизировать настроение пациента, снимать спастичность, снижать тревожность и бороться с депрессией.
Иногда у пациентов с лиссэнцефалией диагностируется водянка головного мозга. Для ее лечения могут проводиться различные виды шунтирования — создания искусственных путей для отвода излишков цереброспинальной жидкости из желудочков мозга в брюшную или грудную полость. Также широко применяются эндоскопические процедуры — вентрикулоцистерностомия, акведуктопластика и др.
При наличии проблем с глотанием пациенту может проводиться гастростомия — установка системы, позволяющей вводить пищу в желудок, минуя пищевод. Специалисты клиники владеют несколькими техниками проведения гастростомии, в том числе чрескожной эндоскопической, при которой вместо разреза брюшной стенки делается прокол, и весь необходимый микрохирургический инструмент вводится через него.
Для предотвращения мышечной дистрофии могут назначаться физиотерапия и лечебная физкультура.
Также пациент, в зависимости от индивидуальной клинической картины, может проходить лечение, направленное на купирование негативных проявлений со стороны сердечно-сосудистой, мочевыводящей, дыхательной систем и т. д.
Диагностика лиссэнцефалии в Израиле
Диагностика лиссэнцефалии в Израиле длится не более трех-четырех дней и проводится с помощью современного, сверхточного оборудования.
Первый день — консультация
Вместе с куратором-переводчиком пациент и сопровождающие отправляются в клинику на консультацию к ведущему специалисту.
Второй день — исследования
Далее проходят диагностические мероприятия.
Третий день — консилиум
Завершает программу исследований консилиум, в котором участвует сразу несколько профильных специалистов разных направлений — генетики, нейрохирурги, неврологи и т. д. Сообща они определяют вид лиссэнцефалии и планируют ряд лечебных мероприятий.
Лечение лиссэнцефалии в Израиле — стоимость
Сегодня многие предпочитают проходить лечение лиссэнцефалии в Израиле – цены на медицинские процедуры здесь гораздо более демократичны, чем в клиниках Соединенных Штатов, Австрии, Швеции или Франции. Прекрасное доказательство того, насколько приемлемо по стоимости лечение лиссэнцефалии в Израиле — отзывы таких людей. В них подчеркивается не только высокое качество лечебных процедур, но и их доступность.
Читайте также:

