Лечение микозов придаточных пазух носа
Обновлено: 16.04.2024
Мукормикоз глазницы: признаки, гистология, лечение, прогноз
В глазнице могут развиваться некоторые грибковые инфекции. Мукормикоз (фикомикоз), вероятно, наиболее известный из микозов глазницы.
Чаще всего он развивается у пациентов, страдающих тяжелыми заболеваниями, такими, как диабетический кетоацидоз, злокачественные опухоли или другие состояния, сопровождающиеся иммунодефицитом (1-6).
Мукормикоз развивается в полости носа и придаточных пазухах и вторично распространяется в глазницу. Описаны редкие случаи развития определенных видов мукормикоза у иммунокомпетентных пациентов (1,6).
а) Клиническая картина. Такие пациенты обычно страдают системными заболеваниями и зачастую истощены. Чаще всего это больные сахарным диабетом, злокачественными заболеваниями крови, лица, перенесшие трансплантацию стволовых кроветворных клеток и пересадку солидных органов.
Спорангиоспоры мукормикоза откладываются в носовых раковинах и придаточных пазухах носа и, вследствие относительной некомпетентности нейтрофилов, моноцитов и макрофагов, споры пролиферируют и прорастают в ткань (2), что приводит к инвазии в сосуды, тромбозам и некрозу ткани. Клинически наблюдается очень быстрое развитие воспаления глазницы, сопровождающееся экзофтальмом, двоением и офтальмоплегией.
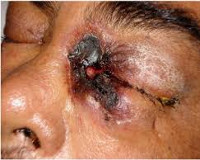
В пораженных областях вследствие некроза ткани возникает характерный черный струп, особенно выраженный на коже периорбитальной области. Большое значение имеет ранняя диагностика этого жизнеугрожающего состояния, позволяющая предотвратить поражение головного мозга и смерть.
Сино-орбитальный мукормикоз. Внешний вид мужчины 23 лет с плохо контролируемым сахарным диабетом; жалобы на боли, головную боль, отделяемое из носа, озноб и вялость. Обратите внимание на правосторонний экзофтальм, отек век и выделения из правой ноздри. КТ, аксиальная проекция: пациент, представленный на рисунке выше; визуализируется абсцесс в области решетчатой пазухи с деструкцией кости, распространяющийся в глазницу. Гистологический препарат биоптата образования, показанного на рисунке выше: наблюдается тромбоз кровеносных сосудов глазницы и многочисленные грибы (гематоксилин-эозин, х50).
б) Диагностика. Диагноз ставится на основании клинической картины, развившейся на фоне указанных состояний, и результатов биопсии тканей глазницы и придаточных пазух носа, как наиболее доступных исследованию.
в) Патологическая анатомия. Гистологически вызывающий это состояние гриб представляет собой крупную (30-50 микрон) несферическую ветвящуюся гифу, окрашивающуюся гематоксилином-эозином, но еще лучше видимую при окраске по Шифф-кислота и специальными красителями на грибок, например, метинамин-серебром по Гомори. Гриб прорастает кровеносные сосуды глазницы, что вызывает развитие некроза. В пораженной ткани обычно наблюдается большое количество нейтрофилов (2).
г) Лечение. Оптимальное лечение мукормикоза глазницы подразумевает мультидисциплинарный подход и включает в себя быстрое применение противогрибковых препаратов, стабилизацию фонового предрасполагающего состояния и хирургическое удаление некротических тканей (1-6).
Лечение проводится в порядке неотложной помощи, поскольку заболевание зачастую приводит к летальному исходу вследствие прорастания через ткани глазницы в полость черепа. Для полного контроля патологического процесса может потребоваться сино-орбитальная экзентерация, но этого вмешательства стараются по возможности избежать.
д) Список использованной литературы:
1. Jung Н, Park SK. Indolent mucormycosis of the paranasal sinus in immunocompetent patients: are antifungal drugs needed? J Laryngol Otol 2013;127:872-875.
2. Gamaletsou MN, Sipsas NV, Roilides E, et al. Rino-orbital-cerebral mucormycosis. Curr Infect Dis Rep 2012;14:423-434.
3. Mbarek C, Zribi S, Khamassi K, et al. Rinocerebral mucormycosis: five cases and a literature review. B-ENT 2011;7:189-193.
4. Peterson KL, Wang M, Canalis RF, et al. Rhinocerebral mucormycosis: evolution of the disease and treatment options. Laryngoscope 1997;107:855-862.
5. Luna JD, Ponssa XS, Rodriguez SD, et al. Intraconal amphotericin В for the treatment of rhino-orbital mucormycosis. Ophthalmic Surg Lasers 1996;27:706-708.
6. Fairley C, Sullivan TJ, Bartley P, et al. Survival after rhino-orbital-cerebral mucormycosis in an immunocompetent patient. Ophthalmology 2000;107:555-558.
Мукормикоз – это глубокий микоз, вызываемый зигомицетами, развивающийся преимущественно у иммунокомпрометированных лиц. В зависимости от формы заболевания клинические проявления характеризуются развитием синуситов, энтероколитов, поражением легких, кожного покрова, ЦНС. Диагностика основана на определении возбудителя в биологическом материале (отделяемое ран, мокрота, биопсийный материал), инструментальных исследованиях (КТ, МРТ, Rg). Лечение ведется антимикотическими препаратами. Во всех случаях необходима хирургическая санация очагов инфекции. По показаниям назначается симптоматическая терапия (обезболивающие препараты, инфузионная терапия, переливание эритроцитарной массы).
МКБ-10
Общие сведения
Мукормикоз (зигомикоз) распространен повсеместно. Патогенные грибы обитают в почве, гниющих органических отходах, хлебе. Сезонность не выражена. Восприимчивость всеобщая, но чаще страдают люди со сниженной иммунной защитой, поэтому данная патология относится к оппортунистическим микозам. Первый случай мукормикоза был описан в 1885 г. Встречается реже, чем аспергиллез и кандидоз. Заболевание прогрессирует очень быстро, поэтому чаще всего причину патологического состояния обнаруживают на аутопсии: около 3 случаев на 10000 вскрытий. Среди иммунокомпрометированных лиц распространенность составляет 2-3%. Использование современных методов хирургического лечения в сочетании с медикаментозной терапией позволило снизить некогда поголовную летальность среди заболевших.

Причины мукормикоза
Возбудителями зигомикоза являются низшие грибы из класса Zygomycetes. Наиболее распространенными патогенами служат R.oryzae, М.indicus, R.Microsporus. К факторам риска заболеваемости относится наличие сахарного диабета, длительный прием кортикостероидов, трансплантация органов и тканей в анамнезе, гемобластозы, проведение химиотерапии при онкологических заболеваниях, нейтропения, СПИД, COVID-19. У здоровых лиц к развитию зигомикоза могут привести обширные повреждения кожных покровов, глубокие ожоги, использование загрязненного медицинского инструментария. Обсуждается роль приема дефероксамина.
Основной путь заражения мукормикозом – ингаляционный. Кроме того, реализация инфекции происходит чрескожным способом при загрязнении почвой обширных ран, нанесении татуировок в антисанитарных условиях, использовании контаминированного спорами медицинского инструментария (при инъекциях у наркоманов, применении медицинских зондов), через желудочно-кишечный тракт при потреблении инфицированных продуктов, лекарств.
Патогенез
Для патогена характерен быстрый инвазивный рост. Повреждение эндотелия кровеносных сосудов является основным звеном патогенеза заболевания. Происходит ангиоинвазия возбудителя, что способствует формированию сосудистого тромбоза с образованием некрозов тканей, а также гематогенной и лимфогенной диссеминации инфекционного агента. Предотвращению развития патологического состояния содействует деятельность мононуклеарных и полиморфноядерных фагоцитов, а также поддержание рH организма человека на определенном уровне. Таким образом, нейтропения, ацидоз при сахарном диабете, постоянный прием кортикостероидов с последующим снижением активности бронхоальвеолярных макрофагов благоприятствует распространению зигомицет.
При оседании грибов в легких формируется мукорома с неспецифическими рентгенологическими признаками в виде очагов и фокусов. Образуется зона воспаления, некроза, возможно формирование абсцессов. При тромбозе и ишемии легочной ткани не исключено присоединение вторичной инфекции.
Классификация
Мукормикоз является агрессивной инфекцией. В патологический процесс могут вовлекаться различные органы и ткани. Данному явлению способствует возможность лимфогенной и гематогенной диссеминации возбудителя. В связи с поражением определенных органов-мишеней выделяют следующие формы мукормикоза:
- Риноцеребральный. Составляет около 50% от всех форм заболевания. Реализуется ингаляционным путем. Чаще всего возникает у пациентов с сахарным диабетом, реже у инфицированных с нейтропенией и реципиентов донорских органов, тканей. Характерно поражение пазух носа, твердого неба, тканей орбиты, вовлечение ЦНС. Летальность составляет 40%.
- Легочный.Зигомикоз легких встречается в 15-20% случаев. Преимущественно страдают пациенты с гемобластозами, а также онкобольные, проходящие курсы химиотерапии. Развивается поражение легких с формированием неспецифических симптомов. Реализуется при вдыхании возбудителя либо при диссеминации из первичного очага инфекции. Уровень летальности достигает 75%.
- Кожный. Определяется у 10-15% зараженных. Развивается у пациентов при нарушении целостности кожного покрова в результате обширного загрязнения ран почвой, контаминированной возбудителем. Еще одним вариантом инфицирования является проникновение зигомицет в местах инъекций, через дренажи и загрязненный медицинский инструментарий у лиц с иммунодефицитами. Летальность составляет около 30%.
- Гастроинтестинальный. Редкая форма мукормикоза, встречается в 5-7% случаев. Наиболее характерна для детей 1-го года жизни. Встречается также среди больных СПИДом, пациентов с пересаженными органами и тканями. Чаще всего протекает в виде некротического энтероколита либо с симптоматикой поражения печени. Второй вариант формируется при использовании лекарственных средств, чаще трав, обсемененных патогенными грибами. Летальность высокая, достигает 85%.
- Диссеминированный. По различным источникам, распространенность составляет от 5 до 20%. Характерно вовлечение различных органов при гематогенном распространении инфекции, чаще всего головного мозга, легких, сердца, почек, печени. Клиническая картина диссеминированного мукормикоза неспецифична, определяется степенью нарушения функции пораженного органа. Летальность 95%.
Симптомы мукормикоза
Клиническая картина зависит от вида поражения. Для риноцеребральной формы на начальных стадиях характерна симптоматика бактериального синусита. Пациентов беспокоят односторонние боли в области пораженной пазухи, иногда появляется отделяемое темного цвета из носа. При дальнейшем прогрессировании инфекции боль распространяется на область глазного яблока, формируется конъюнктивит, отек мягких тканей, развивается некроз твердого и мягкого неба, снижается острота зрения. Температурная реакция развивается лишь у части больных. При вовлечении в процесс тройничного и лицевого нервов нарушается чувствительность кожи лица, возникает птоз век. За счет агрессивного инвазивного роста возможно распространение инфекции в ЦНС. Важным симптомом в данном случае является носовое кровотечение. К клинике основного заболевания присоединяются головные боли, обмороки, различные степени выраженности нарушения сознания.
При легочном варианте мукормикоза пациенты жалуются на одышку, боль в грудной клетке, кашель, кровохарканье, лихорадку. При прогрессировании патологии значительная часть легочной паренхимы некротизируется. Опасность данной формы состоит в возможности вовлечения в процесс крупного сосуда с развитием массивного кровотечения. Кожный мукормикоз развивается при контаминации кожного покрова. Характерно формирование отека, гиперемии, некротических изменений с черным струпом в месте внедрения возбудителя. Поражается подкожно-жировая клетчатка, фасции, мышцы, кости. Мукормикоз ЖКТ проявляется тошнотой, рвотой, болями в брюшной полости, вздутием живота, наличием крови в стуле.
Диссеминированная форма заболевания развивается в результате распространения инфекции из первичного места внедрения возбудителя. Характерно поражение различных органов как изолированно, так и совместно. Случаи изолированного повреждения встречаются, главным образом, у наркоманов. Клиническая картина зависит от степени нарушения функции вовлеченных структур. При вторичном поражении ЦНС характерно нарастание центральной неврологической симптоматики с развитием комы.
Осложнения
В случае поражения ЦНС при риноцеребральном мукормикозе частым осложнением является тромбоз кавернозного синуса, внутренней сонной артерии с развитием инфаркта мозга. Возможно развитие слепоты при инфаркте сетчатки и поражении зрительного нерва. Легочная форма опасна формированием массивного кровотечения, острой дыхательной недостаточности. Ишемизированная и некротизированная легочная ткань служит хорошей питательной средой для патогенной микрофлоры. Такие условия способствуют возникновению вторичных пневмоний. При мукормикозе ЖКТ возможна перфорация кишечника с развитием перитонита, массивной кровопотери. Основной опасностью всех форм является возможность дальнейшего распространения инфекции путем гематогенной диссеминации.
Диагностика
Отсутствие специфических жалоб и клинических симптомов, а также относительная редкость заболевания не позволяет на стадии первичного осмотра выявить мукормикоз. На данном этапе важную роль играет сбор анамнеза с выяснением факторов риска. В диагностике зигомикоза используются следующие методы:
Дифференциальная диагностика проводится с бактериальными синуситами, пневмониями различной этиологии, инфекционными энтероколитами с явлениями гемоколита, лихорадкой неясного генеза. Кроме того, необходимо исключить другие плесневые микозы, такие как аспергиллез и пециломикоз.
Лечение мукормикоза
При выявлении заболевания необходима консультация инфекциониста, невролога, пульмонолога, гастроэнтеролога, хирурга. Лечение проводится в стационаре, при необходимости – в отделении реанимации и интенсивной терапии. Основой терапии данной нозологии является хирургическая санация очага инфекции (иссечение некротизированных тканей, резекция легких и т. д.) совместно с приемом антимикотических препаратов. Для медикаментозного лечения используется амфотерицин В, дискутируется роль интраконазола, позаконазола, равуконазола. Необходима компенсация факторов риска (кетоацидоза при лечении сахарного диабета, отмена иммуносупрессоров, глюкокортикостероидов). По показаниям проводится симптоматическая терапия (остановка кровотечения, инфузионная терапия).
Прогноз и профилактика
Прогноз при своевременном выявлении и правильно подобранной терапии относительно благоприятный. Современные методы лечения мукормикоза позволили снизить некогда 100% летальность. Выживаемость при риноцеребральной форме выше, чем при легочной и диссеминированной. Специфическая профилактика не разработана. Неспецифическая защита направлена на устранение факторов риска: соблюдение рекомендаций врача при коррекции нарушений, вызванных сахарным диабетом, рациональное использование иммуносупрессоров под контролем общего анализа крови, назначение глюкокортикоидов в минимальных дозах, использование медицинского инструментария, прошедшего специальную обработку, или одноразовых материалов, употребление свежих продуктов питания.
1. Инвазивный зигомикоз: эпидемиология и клинические особенности (обзор литературы)/ Багирова Н.С.// Клиническая онкогематология. - 2016 - №9(1).
2. Случай риноцеребрального зигомикоза у иммунокомпетентной пациентки/ Синцова Т. С., Щербакова Н. В., Кохан М. М.// // Современные проблемы дерматовенерологии, иммунологии и врачебной косметологии. - 2010 - № 6.
3. Медицинская микология: руководство для врачей/ Андреев В.А., Зачиняева А.В., Москалев А.В., Сбойчакова В.Б. – 2008.
Микозы носа и околоносовых пазух – поражение слизистых оболочек носовой полости и придаточных синусов грибковой этиологии. Основные клинические проявления – интоксикационный синдром, сухость, зуд и ощущение дискомфорта, которые сменяются нарушением носового дыхания и обильными выделениями творожистого, гнойного или кашицеобразного характера с неприятным запахом. Диагностика основывается на данных анамнеза, передней риноскопии, бактериологического и микроскопического исследования, результатах лучевых методов визуализации. При лечении проводят хирургическую санацию очага инфекции, используют противогрибковые препараты и симптоматические средства.
Общие сведения
Микозы носа и околоносовых пазух являются наименее распространенным вариантом грибкового поражения ЛОР-органов – порядка 4% от всех поражений верхних дыхательных путей. Тем не менее, согласно статистическим данным, более 50% всех синуситов имеют грибковую этиологию. Основными возбудителями являются грибы C.albicans, A.niger и А.fumigatus – ими обусловлено 75-80% всех микотических поражений этой области. 70-90% всех пациентов с грибковыми патологиями носа и придаточных пазух страдают сопутствующими иммунодефицитными состояниями, зачастую – СПИД. Показатель смертности колеблется в широких пределах и составляет от 10 до 80% в зависимости от этиологического варианта заболевания.

Причины микозов носа и околоносовых пазух
В подавляющем большинстве случаев микотическое поражение возникает на фоне снижения местного или системного иммунитета либо непосредственного поражения слизистых оболочек. Только некоторые виды грибов способны вызывать развитие заболевания при нормальной резистентности организма. Возникновение микоза может быть обусловлено:
- Иммунными нарушениями. Это могут быть как врожденные патологии (синдромы Ди-Джорджи и Вискотта-Олдрича, дефицит синтеза лимфокинов и другие), так и приобретенные состояния (ВИЧ-инфекция, раковые опухоли, онкогематологические заболевания, авитаминозы, алиментарное истощение).
- Местным повреждением слизистых оболочек. Прямое повреждающее воздействие на слизистые оболочки отмечается при паровых, термических и химических ожогах, травматических повреждениях челюстно-лицевой области и хирургических манипуляциях в этой зоне.
- Эндокринными заболеваниями. Возникновению микозов способствует сахарный диабет, синдром Кушинга, гипокортизолизм, гипотиреоз и гипопаратиреоз, чрезмерный синтез половых стероидов и полиэндокринопатии.
- Медикаментозным влиянием. Среди фармакологических средств развитие грибкового поражения околоносовых пазух и носовой полости вызывают антибиотики, кортикостероиды, иммунодепрессанты, цитостатики, оральные контрацептивны. Более чем у половины больных, прошедших курс химиотерапии, в дальнейшем диагностируются микозы.
Грибковые патологии слизистых оболочек носа и околоносовых синусов вызывают различные виды грибов. Наиболее распространенными вариантами болезни являются:
- Кандидоз. В роли возбудителя выступают грибы рода Candida, зачастую – C.albicans, которая встречается повсеместно. Основной способ проникновения к слизистым пазух и носа – контактный, через руки пациента.
- Аспергиллез. Вызывается тремя представителями рода Aspergillus: А.fumigatus, A.flavus и A.niger. Они в большом количестве содержатся в гниющем зерне, овощах и фруктах. В полость носа попадают при вдохе воздуха, содержащего споры.
- Мукоромикоз или мукороз. Эту разновидность микоза вызывают грибы видов Rhizopus, Mucor и Absidia. Патология часто развивается на фоне сахарного диабета. Механизм и основные источники схожи с аспергиллами.
- Риноспоридиоз. Эндемическое заболевание для Пакистана и Индии. Основной возбудитель – Rhinosporidium seeberi – попадает в организм человека вместе с воздухом или водой, инфицированной коровами, лошадьми и другими животными.
- Гистоплазмоз. Вариант микоза, который возникает при заражении Histoplasma capsulatum. Встречается на прилегающей к рекам Миссисипи и Огайо территориях. Механизм заражения – вдыхание спор гриба.
- Бластомикоз. Возбудитель – Blastomyces dermatitidis. Патология эндемична для африканского континента и Южной Америки. Грибы проникают через легкие, откуда с током крови распространяются по организму.
Патогенез
В основе заболевания лежит повышение восприимчивости слизистых оболочек к воздействию грибов, что обусловлено иммунодефицитом или нарушением целостности тканей. При нормальной работе иммунной системы и целостности слизистых микозы, обусловленные условно-патогенными видами грибов, не возникают. Однако это не касается заболеваний, вызываемых особо патогенными возбудителями гистоплазмоза, бластомикоза. В целом развитие микоза проходит в несколько стадий: адгезия, колонизация, инвазия, генерализация.
На первом этапе частицы гриба или его споры прикрепляются к поверхности слизистой. Возможен аэрогенный, гематогенный, травматический и другие пути проникновения возбудителя. Стадия колонизации проявляется активным размножением возбудителя и выделением продуктов его жизнедеятельности, что вызывает местные воспалительные изменения и первые клинические симптомы. У больных со склонностью к атопии развиваются местные аллергические реакции: отек и эозинофильная инфильтрация слизистых, выход большого объема жидкости за пределы сосудистого русла. Инвазивный рост – это прорастание гриба в подлежащие ткани с деструкцией костных структур. Генерализация характеризуется проникновением частей гриба, спор и токсинов системный кровоток с последующим образованием метастатических очагов инфекции.
Классификация
На основе морфологических изменений, которые возникают в тканях при микозе носа и околоносовых пазух, выделяют две основные формы заболевания:
1. Инвазивные. К ним относятся аспергиллез и мукороз, которые проявляются выраженной деструкцией подслизистого шара тканей, костей лицевого черепа. По динамике развития их разделяют на два варианта:
2. Неивазивные. Обычно вызываются условно-патогенными типами грибов, в основном – кандидами. До проникновения инфекции в сосудистое русло изменения ограничены слизистым шаром. Разделяются на следующие клинические варианты:
- Аллергический или эозинофильный. Ассоциирован с бронхиальной астмой, клиническая картина имитирует полипозный риносинусит.
- Мицетома или грибковый шар. Возникает в результате попадания инородного в полость синуса, чаще всего – пломбировочного материала во время стоматологических манипуляций. Наиболее распространенная форма микоза на территории СНГ.
Симптомы микозов носа и околоносовых пазух
Симптомы во многом определяются видом гриба и клинической формой болезни. Первые проявления микотического поражения неспецифичны. Зачастую это зуд, сухость или жжение в полости носа либо околоносовых пазухах, которые могут сохраняться от нескольких часов до 1-2 дней. При инвазивных микозах они быстро дополняются интоксикационным синдромом различной степени выраженности: лихорадкой, ознобом, повышением температуры тела до 38,0-40,0 °C, общей слабостью, недомоганием, головной болью.
Осложнения
Возможные осложнения зависят от вида грибов, характера сопутствующих патологий, своевременности и адекватности оказанной медицинской помощи. Инвазивные формы, особенно острые, быстро осложняются расплавлением костных тканей и распространением инфекционного процесса в полость черепа, приводя к абсцессам головного мозга, тромбозу кавернозного синуса и т. д. Неивазивные варианты микотического поражения провоцируют подобные изменения только при длительном течении и тяжелых сопутствующих нарушениях. Проникновение грибов в системный кровоток, которое встречается при обеих формах, становится причиной развития сепсиса и образования очагов инфекции в отдаленных органах и тканях.
Диагностика
Диагностика грибкового поражения придаточных пазух и полости носа осуществляется путем сопоставления анамнестических сведений, результатов физикального, лабораторного и инструментального обследования. Важную роль играет анамнез пациента, в котором отоларинголог должен обратить внимание на перенесенные травмы, присутствие онкологических заболеваний, выраженного снижения иммунитета, предшествующего бесконтрольного приема антибиотиков или иммуносупрессивных препаратов. Полная диагностическая программа включает в себя:
- Физикальный осмотр. При инвазивных формах микоза пальпация и перкуссия верхней челюсти болезненна, кожные покровы в области проекции пазухи несколько отечны и гиперемированы.
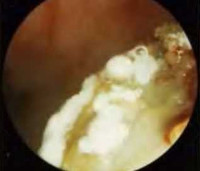
- Передняя риноскопия. При визуальном осмотре носовых ходов наблюдается выраженная отечность и гиперемия слизистых оболочек, наличие белого, серого или серо-желтого налета, выделение патологических масс. При риноспоридиозе также присутствуют грануляционные и полипозные кровоточащие очаги.
- Общий анализ крови. Отражает наличие воспалительного процесса в организме: лейкоцитоз, повышенное количество сегментоядерных нейтрофилов, увеличение СОЭ. При аллергическом варианте повышается уровень эозинофилов.
- Бактериальный посев и микроскопия. В качестве материала для исследования используются патологические выделения из носа и синусов. Их осмотр под микроскопом дает возможность уточнить вид грибов по их специфическим признакам (например – наличию псевдомицелия или перегородочных гифов), а результаты посева – определить чувствительность к препаратам.
- Пункция синусов. Выполняется для оценки характера патологических масс в полости придаточных синусов. Содержимое пазух обычно желатинообразное или творожистое, зелено-черного или бурого цвета.
- Лучевая диагностика. Используется рентгенография околоносовых пазух или КТ. Большинство неивазивных микозов проявляется утолщением слизистой оболочки и заполнением синусов патологическими массами без выраженной деструкции костной ткани. Инвазивные формы характеризуются разрушением костной ткани, при использовании контраста выявляется тромбоз региональных сосудов.
Лечение микозов носа и околоносовых пазух
Терапевтическая программа зависит от фазы и тяжести течения заболевания, сопутствующих патологий и сформировавшихся осложнений. На ранних этапах достаточно консервативной терапии в сочетании с коррекцией иммунодефицита. Тяжелые случаи требуют госпитализации стационар с дальнейшим хирургическим и медикаментозным лечением.
- Оперативное лечение. Суть хирургического вмешательства – санация околоносовых пазух, удаление пораженных слизистых оболочек, восстановление проходимости носовых ходов и входных отверстий синусов. Техника операции (гайморотомия, полисинусотомия) зависит от локализации и объема пораженных тканей.
- Медикаментозная терапия. Фармакотерапия при микозах состоит из специфических и неспецифических средств. К первым относятся антимикотические препараты местного и системного действия. Чаще всего используется флуконазол, клотримазол, тербинафин. Выбор конкретного средства зависит от результатов бактериального посева. Неспецифические мероприятия включают промывание антисептическими растворами, дезинтоксикационную терапию, введение иммуномодуляторов и кортикостероидов. С целью профилактики бактериальных осложнений назначаются антибиотики широкого спектра действия.
Прогноз и профилактика
Прогноз зависит от формы болезни. Острое инвазивное грибковое поражение характеризуется быстрым развитием опасных осложнений и высокой летальностью – 65-85%. Для хронического микоза прогноз благоприятный, однако рецидивы возникают более чем у 80% больных. Мицетома в 90-100% случаев заканчивается полным выздоровлением. Даже при адекватном лечении аллергического грибкового синусита рецидивирование отмечается более чем у 50% пациентов. Профилактика этой группы заболеваний основывается на коррекции иммунопатологических состояний, предотвращении травматических повреждений, соблюдении дозировки и схемы употребления ранее назначенных препаратов.
Синусит – инфекционно-воспалительный процесс, затрагивающий слизистую оболочку околоносовых пазух. Может иметь вирусную, бактериальную, грибковую или аллергическую природу. К общим симптомам, характеризующим течение синуситов, относятся повышение температуры тела, боль в проекции придаточных пазух, затруднение носового дыхания, серозно-гнойное отделяемое из носа. Синуситы распознаются на основании данных рентгенографии, УЗИ, КТ и МРТ околоносовых пазух, диагностической пункции. При синуситах проводится антибиотикотерапия, физиотерапия, лечебные промывания, пункции и дренирования, традиционные и эндоскопические операции на придаточных пазухах носа.

Общие сведения
Синусит – воспалительный процесс в одной или нескольких придаточных пазухах носа. Синуситы диагностируются у 0,02% взрослого населения; у детей инфекции верхних дыхательных путей осложняются развитием синусита в 0,5% случаев. В отоларингологии к синуситам относятся воспаления: верхнечелюстной пазухи – гайморит, лобных пазух – фронтит, клиновидной пазухи – сфеноидит, лабиринта решётчатой кости – этмоидит. По течению выделяют острый и хронический синуситы. Отмечается повышенная температура, головная боль, заложенность и гнойные выделения из носа, отек лица в зоне воспаленной пазухи. При отсутствии лечения развиваются серьезные осложнения: воспаление зрительного нерва и оболочек глаза, остеомиелит, абсцесс мозга, менингит.

Причины синуситов
Носовая полость сообщается с семью придаточными (параназальными) пазухами: двумя лобными, двумя верхнечелюстными, двумя решетчатыми и одной клиновидной. Пазухи соединены с носовой полостью узкими ходами. Через эти ходы осуществляется постоянное дренирование (очищение) пазух. Если пазухи по какой-то причине перестают очищаться, в них застаивается секрет и создаются благоприятные условия для развития синусита.
Соустья носовых пазух могут блокироваться при различных деформациях внутриносовых структур (гипертрофические риниты, искривление носовой перегородки, аномалии строения решетчатого лабиринта и носовых раковин). Вирусная инфекция является еще одним фактором риска возникновения синуситов. В результате воспаления слизистая оболочка придаточных пазух и носовой полости отекает. Слизистые железы начинают вырабатывать большое количество секрета. Соустья параназальных пазух еще больше сужаются из-за отека слизистой и забиваются густым патологическим секретом.
Нарушение вентиляции, застой отделяемого и дефицит кислорода в тканях пазух становятся толчком для интенсивного развития условно-патогенной флоры. К вирусной инфекции присоединяется бактериальная. Степень выраженности проявлений синусита зависит от вирулентности вызывавших воспаление микробов. Широкое применение антибиотиков приводит к тому, что бактериальная флора, ставшая причиной развития синусита, нередко отличается повышенной резистентностью (устойчивостью) к большинству антибиотиков.
В последние годы синуситы все чаще вызываются грибками. Причина этой тенденции также кроется в неоправданном использовании антибиотикотерапиии, которая отрицательно влияет на состояние иммунной системы, нарушает нормальный состав микрофлоры и создает благоприятные условия для развития микозной инфекции. Синуситы на начальной стадии не обязательно провоцируются микробами. Отек слизистой оболочки, приводящий к закрытию соустий параназальных пазух, может быть вызван вдыханием холодного воздуха и ряда химических веществ.
Однако, самой частой причиной развития синуситов являются иммунодефицитные состояния и аллергические реакции. Аллергия вызывает вазомоторный ринит, одним из проявлений которого является отек слизистой носовой полости. Процесс неоднократно повторяется. В результате хронические синуситы развиваются примерно у 80% больных вазомоторным ринитом.
Классификация
В зависимости от локализации процесса выделяют следующие виды синуситов:
- Гайморит. Воспалительный процесс поражает гайморову (верхнечелюстную) пазуху.
- Этмоидит. Воспаление развивается в решетчатом лабиринте.
- Фронтит. Патологический процесс охватывает лобную пазуху.
- Сфеноидит. Воспаление возникает в клиновидной пазухе.
Первое место по распространенности занимает гайморит, второе – этмоидит, третье – фронтит и четвертое – сфеноидит. Возможно одно- или двухстороннее поражение. В процесс может вовлекаться одна или несколько пазух. Если воспаление охватывает все придаточные пазухи, заболевание называют пансинуситом.
Все синуситы могут протекать остро, подостро или хронически. Острый синусит, как правило, провоцируется насморком, гриппом, скарлатиной, корью и другими инфекционными заболеваниями. Заболевание продолжается 2-4 недели. Подострый синусит чаще всего является следствием неправильного или недостаточного лечения острого синусита. Симптомы заболевания при подостром течении синусита сохраняются от 4 до 12 недель. Хронический синусит становится исходом повторных острых синуситов инфекционной этиологии или развивается, как осложнение аллергического ринита. Критерием хронизации процесса является наличие симптомов синусита в течение 12 и более недель.
В зависимости от характера воспаления выделяют три формы синусита:
- отечно-катаральная. Поражаются только слизистая оболочка параназальных пазух. Процесс сопровождается выделением серозного отделяемого;
- гнойная. Воспаление распространяется на глубокие слои тканей придаточных пазух. Отделяемое приобретает гнойный характер;
- смешанная. Имеются признаки отечно-катарального и гнойного синусита.
Симптомы синуситов
Симптомы этмоидита
Как правило, воспалительный процесс в передних отделах решетчатого лабиринта развивается одновременно с фронтитом или гайморитом. Воспалению задних отделов решетчатого лабиринта нередко сопутствует сфеноидит.
Больной этмоидитом предъявляет жалобы на головные боли, давящую боль в области переносицы и корня носа. У детей боли часто сопровождаются гиперемией конъюнктивы, отеком внутренних отделов нижнего и верхнего века. У некоторых пациентов возникают боли неврологического характера.
Температура тела обычно повышается. Отделяемое в первые дни заболевания серозное, затем становится гнойным. Обоняние резко снижено, носовое дыхание затруднено. При бурном течении синусита воспаление может распространиться на глазницу, вызывая выпячивание глазного яблока и выраженный отек век.
Симптомы фронтита
Фронтит, как правило, протекает тяжелее других синуситов. Характерна гипертермия, затрудненность носового дыхания, выделения из половины носа на стороне поражения. Пациентов беспокоят интенсивные боли области лба, больше выраженные по утрам. У некоторых больных развивается снижение обоняния и светобоязнь, появляется боль в глазах.
Интенсивность головных болей снижается после опорожнения пораженной пазухи и нарастает при затруднении оттока содержимого. В отдельных случаях (обычно – при гриппозном фронтите) выявляется изменение цвета кожи в области лба, отек надбровной области и верхнего века на стороне поражения.
Хронический фронтит часто сопровождается гипертрофией слизистой оболочки среднего носового хода. Возможно появление полипов. Иногда воспаление распространяется на костные структуры, приводя к их некрозу и образованию свищей.
Симптомы сфеноидита
Сфеноидит редко протекает изолированно. Обычно развивается одновременно с воспалением решетчатой пазухи. Пациенты жалуются на головную боль в глазнице, области темени и затылка или глубине головы. При хроническом сфеноидите воспаление иногда распространяется на перекрест зрительных нервов, приводя к прогрессирующему снижению зрения. Нередко хронический сфеноидит сопровождается стертой клинической симптоматикой.
Осложнения синусита
При синуситах в патологический процесс может вовлекаться глазница и внутричерепные структуры. Распространение воспаления вглубь может приводить к поражению костей и развитию остеомиелита. Самым распространенным осложнением синуситов является менингит. Заболевание чаще возникает при воспалении решетчатого лабиринта и клиновидной пазухи. При фронтите может развиться эпидуральный абсцесс или субдуральный (реже) абсцесс мозга.
Своевременная диагностика осложнений при синуситах иногда затруднена из-за слабо выраженной клинической симптоматики. Запущенные внутричерепные осложнения синуситов прогностически неблагоприятны и могут стать причиной летального исхода.
Диагностика синусита
Диагноз синусита выставляется на основании характерной клинической картины, объективного осмотра и данных дополнительных исследований. В процессе диагностики используется рентгенография околоносовых пазух в двух проекциях, ультразвуковое исследование, ядерно-магнитный резонанс и КТ околоносовых пазух. По показаниям для исключения осложнений проводится КТ или МРТ головного мозга.

Лечение синусита
Терапия острого синусита направлена на купирование болевого синдрома, устранение причины воспалительного процесса и восстановление дренирования пазух. Для нормализации оттока отоларингологи используют сосудосуживающие препараты (нафазолин, оксиметазолин, ксилометазолин и т. д.), устраняющие отек слизистой носовой полости и полости пазух.
Практическое применение при синуситах находит метод синус-эвакуации. Процедура осуществляется следующим образом: в разные носовые ходы вводят два катетера. Антисептик подается в один катетер и отсасывается через другой. Вместе с антисептиком из носовой полости и полости пазух удаляется гной и слизь.
При синуситах бактериальной природы применяют антибиотики. Для освобождения пазухи от гноя проводят ее вскрытие (гайморотомия и др.). При вирусных синуситах антибиотикотерапия не показана, поскольку антибиотики в данном случае неэффективны, могут усугубить нарушение иммунного статуса, нарушить нормальный состав микрофлоры в ЛОР-органах и стать причиной хронизации процесса.
Пациентам с острыми синуситами назначают антигистаминные средства и рассасывающие препараты (чтобы предупредить образование спаек в воспаленных пазухах). Больным с синуситами аллергической этиологии показана противоаллергическая терапия. Лечение обострения хронического синусита проводится по принципам, аналогичным терапии острого воспаления. В процессе лечения используются физиотерапевтические процедуры (диадинамические токи, УВЧ и т. д.).
При неэффективности консервативной терапии хронических синуситов рекомендуется хирургическое лечение. Операции, проводимые пациентам с хроническими синуситами, направлены на устранение препятствий для нормального дренирования параназальных пазух. Выполняется удаление полипов в носу лазером, устранение искривления носовой перегородки и т.д. Операции на пазухах проводятся как по традиционной методике, так и с использованием эндоскопического оборудования.
Симптомы грибковых болезней пазух носа и их лечение
Грибы распространены повсеместно и часто попадают в дыхательные пути, поэтому грибы в полости носа выявляют и в норме. Грибковую инфекцию делят на:
• неинвазивную (наиболее частый вид грибковой инфекции);
• инвазивную (встречается редко).
Грибы участвуют также в патогенезе эозинофильного грибкового риносинусита, для которого характерна выраженная склонность к образованию полипов и эозинофилия слизистой оболочки. По современным представлениям эозинофилы в большом количестве мигрируют в слизистую оболочку и переходят из нее в слизь, покрывающую эпителий, где они скапливаются вокруг гифов и спор грибов. При дегрануляции эозинофилов высвобождается главный основный белок, который высокотоксичен и способствует разрушению грибов. При дальнейшем вдыхании грибов этот процесс продолжается, и концентрация главного основного белка возрастает.
Неинвазивная грибковая инфекция
а) Сапрофитные формы. Грибы колонизируют слизистые корки, фрагменты нежизнеспособных тканей, инородные тела, ортопедические конструкции и шины, стенты и назогастральные зонды. Лечение состоит в удалении слизи, корок и инородных тел. Поскольку корки часто образуются на патологически измененных участках слизистой оболочки, следует исключить злокачественную трансформацию.
б) Грибковый шар. В околоносовых пазухах и их ячейках могут накапливаться грибковые массы, которые раздражают слизистую оболочку, оказывая эффект инородного тела.
Клиническая картина. Грибковый шар вызывает симптомы, напоминающие хронический синусит. Фрагменты грибкового конгломерата могут достигать полости носа, вызывая геморрагические выделения из него с неприятным запахом. Наиболее часто грибковые конгломераты образуются в верхнечелюстной и лобной пазухах.
Диагностика. При назальной эндоскопии выявляют картину хронического риносинусита. На МРТ и КТ отмечается характерное затемнение. На КТ часто выявляют обызвествление центральных участков конгломерата, связанное с отложением сульфата и фосфата кальция и металлов, которые метаболизируются грибами.
Лечение. Лечение заключается в эндоскопическом туалете пораженной околоносовой пазухи и восстановлении ее вентиляции. Грибковые массы следует полностью удалить, сохраняя при этом слизистую оболочку.
Материал, взятый из удаленных масс, отправляют на микологическое и гистологическое исследование. Антимикотическая терапия не показана.
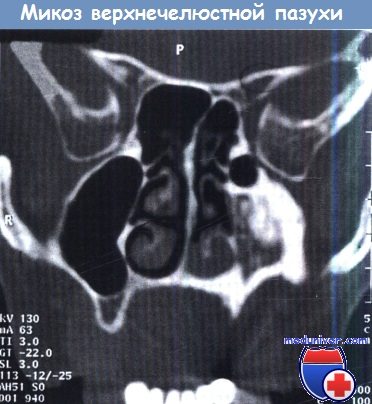
Гипоплазия левой верхнечелюстной пазухи с грибковым конгломератом
и аппозиционным разрастанием кости как реакцией на воспалительный процесс.
Инвазивные формы грибковой инфекции околоносовых пазух
а) Острая молниеносная форма. Клиническая картина. Для молниеносной формы заболевания характерны лихорадка, упадок сил и лицевая боль; позднее появляются расстройство зрения, сонливость, развивается кома.
Этиология и патогенез. Заболевание обычно наблюдается у больных, принимающих антидепрессанты, или у лиц с иммунодефицитом (например, у больных сахарным диабетом, СПИДом или при изнуряющих заболеваниях). Грибы, например Mucor spp., Absidia spp. или Aspergillus, внедряются в ткани, включая кровеносные сосуды, и могут распространиться гематогенным путем в ЦНС или глазницу.
Лечение. Пораженные ткани подлежат незамедлительному иссечению по принципам онкохирургии. Назначают длительную системную терапию амфотерицином В, кетоконазолом, итраконазолом или более современным препаратом вориконазолом. Получены доказательства эффективности итраконазола при грибковом синусите, вызванном инвазивной аспергиллезной инфекцией. Прогноз серьезный.
б) Хроническая вялотекущая гранулематозная форма. В индустриальных странах данная форма заболевания встречается редко, чаще она наблюдается в странах Северной Африки. В отличие от молниеносной формы, у больных обычно нет иммунодефицита.
Клиническая картина. Заболевание характеризуется медленно прогрессирующим течением и длится многие годы. Распространение грибов за пределы околоносовых пазух приводит к инвазии их в глазницу и отеку жировой клетчатки глазницы. Возможно распространение инфекции в подвисочную ямку, а также поражение ЧН.
Диагностика. Материал, взятый из полости носа, отправляют на микробиологическое и гистологическое исследование.
Лечение. Разросшиеся ткани подлежат иссечению. Назначают длительную противогрибковую терапию. Прогноз при таком лечении благоприятный.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

