Лечение отравлений змеиным ядом
Обновлено: 13.05.2024
Укусы змей. Отравления при укусе змеями. Яды змей.
Яды змей, попадающие при укусе в организм человека, подразделяются на две группы: нейротоксические (кобра, семейство аспидов) и влияющие на свертывающую систему (гадюка, гюрза, щитомордник).
Поражения нейротоксическими ядами.
На месте укуса отмечается боль, чувство онемения и парестезии, быстро распространяющиеся на всю пораженную конечность, затем развивается головокружение, артериальная гипотензия, чувство онемения в области лица, языка, нарушение речи и глотания (особенно жидкости), неустойчивая походка, невозможность стоять и ходить. Дыхание вначале учащается, затем частота дыхания прогрессивно снижается (паралич дыхательной мускулатуры и угнетение активности дыхательного центра). На ЭКГ регистрируются экстрасистолия, атриовентрикулярная блокада различной степени, инверсия зубца Т (проявление кардиотоксического эффекта).
Попадание яда в кровеносный сосуд может привести к летальному исходу в течение 10-20 минут после укуса.
При внутрикожном укусе выраженная интоксикация развивается через 1-4 часа и длится 24-36 часов.
Поражение ядами, влияющими на свертывающую систему крови.

Сразу после укуса возбуждение у больных сменяется резкой слабостью, бледностью кожных покровов, головокружением, тахикардией, артериальной гипотензией.
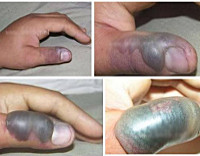
В месте укуса обнаруживаются две глубокие колотые ранки. В первые минуты локально развивается гиперемия, затем отечность и петехиальные геморрагии. При легкой форме отравления общетоксические явления выражены слабо, преобладают местная отечно-геморрагическая реакция.
Постепенно укушенная конечность становится все более и более отечной, кожа начинает лосниться, приобретает багрово-синюшный цвет, покрыта петехиями и пятнистыми кровоподтеками с образованием пузырей с серозно-геморрагическим содержимым, а в месте укуса образуются некротические язвы. В пораженной конечности возникают лимфангит и флеботромбоз, увеличиваются регионарные лимфатические узлы. Мягкие ткани в области укуса подвергаются массивному геморрагическому пропитыванию (объем крови иногда достигает 2-3 литров).
Нарушение свертывающей системы крови проявляется кровоизлияниями в серозные оболочки, носовыми, желудочно-кишечными кровотечениями, развитием глубокой гипокоагуляции.
Состояние больного значительно ухудшается, развивается клиническая картина тяжелого шока, сопровождающегося синдромом ДВС и выраженной постгеморрагической анемией.
Интенсивная терапия укусов змей.
В первую очередь пострадавшему необходимо обеспечить покой и иммобилизацию пораженной конечности (наложение лонгеты или фиксирующей повязки). Следует избегать движении пораженной конечностью, так как в этом случае усиление лимфотока способствует ускорению поступления яда в общую циркуляцию. Противопоказано прижигание места укуса, обкалывание любыми препаратами, нанесение разрезов. Нецелесообразным является и наложение жгута выше места укуса, так как эта манипуляция приводит к усилению деструктивных и геморрагических нарушений, а также существенно увеличивает риск "турникетного" шока.
Специфическим методом терапии укусов змей является использование сьюороток типа "анти-гюрза" и "анти-гадюка".
Сыворотку вводят подкожно (по Безредко): вначале 0,1 мл, при отсутствии реакции через 10-15 минут - 0,25 мл, затем всю оставшуюся дозу. При интоксикации легкой степени вводят 1-2 дозы, при тяжелой -4-5 доз, при крайне тяжелой степени интоксикации сыворотка вводится внутривенно, разведенной на изотоническом растворе хлорида натрия.
Во избежание аллергических реакций предварительно необходимо назначение 60-90 мг преднизолона.
Укусы ядовитых змей – это сочетанное поражение биологическими ксенобиотиками и инфекционными агентами, содержащимися на клыках животного. Проявления включают боль, отечность, некроз, выделение кровянистой жидкости. Системные признаки – гиперкоагуляция или геморрагический синдром, тахикардия, рвота, головокружение, параличи или парезы, нарушение сознания. Комплекс симптомов зависит от вида змеи. Диагностика производится на основании признаков (характерных ранок), анамнеза. Лабораторные методы имеют вспомогательное значение. Первая помощь предусматривает иммобилизацию конечности, удаление токсиканта, асептическую повязку. Специфическая терапия – поливалентная сыворотка.
МКБ-10
Общие сведения
По информации ВОЗ, ежегодно в мире регистрируется около 5 миллионов случаев интоксикации змеиным ядом. Количество смертей варьируется от 94 до 125 тысяч. Число людей, которые после нападения пресмыкающегося подверглись ампутации конечности или имеют другие неустранимые последствия, достигает 400 тысяч. Укусы ядовитых змей встречаются во всем мире, кроме зон вечной мерзлоты. Они максимально распространены в странах Юго-Восточной Азии и Африки, где обитает наибольшее количество видов животного. На территории государств бывшего СНГ насчитывается 10 опасных для человека видов. В группу риска по отравлению биологическими токсикантами входят охотники, рыболовы, сборщики ягод, маленькие дети, земледельцы, жители деревень.

Причины
Укусы ядовитых змей возникают преимущественно при случайном контакте, когда человек наступает на животное или ставит ногу в непосредственной близости от него. Пресмыкающееся воспринимает это как попытку нападения и предпринимает меры к собственной защите. Прокусить толстый ботинок или сапог оно неспособно, поэтому травмы происходят только у людей, передвигающихся в легкой обуви или делающих это босиком. Другие возможные причины:
- Отлов. Высокому риску подвергаются специалисты, отлавливающие пресмыкающихся для получения от них яда или с гастрономической целью. Нападение становится возможным при нарушении техники безопасности, неправильной технологии поимки животного. Подобные случаи наиболее распространены в африканских странах, где змей ловят даже голыми руками.
- Уход. Поражение змеиным ядом возникает при содержании опасных пресмыкающихся в террариумах. Укус обычно случается во время уборки, когда владелец вынужден перемещать животное, иным образом контактировать с ним. Опасны представители животного мира, у которых не были удалены клыки и ядовитые железы.
- Самолечение. Змеиный яд в минимальных дозировках используется для терапии некоторых заболеваний. Субстанцию употребляют местно, для растираний. Неграмотные попытки самостоятельного применения животных ксенобиотиков иногда становятся причиной отравления. Это особенно касается приема вещества внутрь или его парентерального введения.
- Дрессировка. Известны ситуации, когда нападению змеи подвергались неопытные дрессировщики, пытающиеся подготовить ее к выступлению. Неосторожное обращение становилось причиной гибели или тяжелых травм.
К числу факторов риска относится проживание в теплых и влажных районах, которые являются оптимальными для размножения пресмыкающихся. Особой опасности подвергаются люди, занятые в сельскохозяйственной промышленности, на сборе лесных ягод, заготовке древесины. Нередко укусы ядовитых змей происходят во время рыбалки или охоты, а также при отдыхе на природе. Рыболовы, отлавливающие добычу сетями, подвергаются риску быть укушенными морской змеей подсемейства аспидов. Подобное происходит редко, так как животные этого вида не слишком агрессивны.
Патогенез
С учетом особенностей действия яда патогенез змеиных укусов можно разделить на две большие группы. Секрет желез гадюк, щитомордников, гремучих змей обладает гемовазотоксическим влиянием. Основной действующий компонент – виперотоксин или кротатоксин. Фермент усиливает свертываемость крови, становится причиной развития дефибринационно-фибринолитических явлений. Формируется ДВС-синдром, которые вначале характеризуется гиперкоагуляцией. Далее происходит резкое снижение свертывающей способности, возникают внутренние кровотечения.
Яд обладает цитолитическим и некротизирующим влиянием. В области повреждения появляются очаги отмерших клеток, происходит пролиферация жидкости из сосудистого русла в клетчатку и мышцы, в кровь поступают продукты деструкции тканей. Уменьшение ОЦК сопровождается нарушениями со стороны сердечно-сосудистого аппарата. Снижается активность детоксицирующих ферментов печени, как ответ на проникновение чужеродных белков развивается сенсибилизация.
Нейротоксическим влиянием обладает токсин кобры. Он действует подобно яду кураре, нарушает нервно-мышечную проводимость, приводит к параличам и парезам. Особенно опасным считается поражения дыхательной мускулатуры, нередко оканчивающееся гибелью пострадавшего. После нападения змеи снижается действенность сразу нескольких факторов свертывания, что приводит к повышенной кровоточивости. Непосредственно в зоне укуса кожа отслаивается лоскутами из-за трофических нарушений.
Классификация
Укусы ядовитых змей подразделяются по виду животного (гадюковые, вальковатые, аспидовые, узкоротые и т. д.) или особенностям воздействия токсина (нейротропный, гемовазотоксический). Поскольку установить вид пресмыкающегося возможно лишь иногда, клинического значения этот принцип классификации не имеет. Терапия и первая помощь оказываются в зависимости от выраженности признаков. По степени тяжести отравление может быть следующим:
- Легкое. Опасность для жизни отсутствует, симптоматика преимущественно местная: отек, боль, покраснение. Медицинское пособие требуется, чтобы сократить время реконвалесценции, без помощи врача человек выздоравливает через 7-10 дней. К числу хищников, укусы которых вызывают легкие интоксикации, относится щитомордник, тигровый уж.
- Средней тяжести. Местные признаки яркие, присутствуют системные реакции различного уровня выраженности. Без введения специфической сыворотки возможна гибель пострадавшего. Среднетяжелые травмы возникают после нападения степной, обыкновенной или кавказской гадюки.
- Тяжелые. Отмечается развернутая картина интоксикации животным ксенобиотиком. Присутствуют резко выраженные общие и местные симптомы. Угроза жизни максимальна. Спасти человека не всегда удается, даже если первая помощь была оказана своевременно и правильно. К таким последствиям приводит яд гюрзы, кобры.
Симптомы
Симптоматика различается в прямой зависимости от вида отравляющего вещества. При попадании в кровоток виперотоксина на месте повреждения сразу возникает резкая боль, которая усиливается на протяжении нескольких часов. На пораженном участке развивается геморрагический отек, который прогрессирует, может смещаться с конечностей на туловище. Кожа вокруг синюшная или серая, покрытая пузырями. Позднее могут образовываться абсцессы, которые преобразуются в долго заживающие язвы.
Пострадавшие жалуются на головокружение, нарастающую общую слабость, сонливость. Возможны синкопальные состояния. Возникает чувство рези в глазах, нарушения зрения, рвота, тошнота. Во рту появляется горький привкус. При объективном осмотре – птоз век, кровоточивость слизистых, тахикардия, одышка, психомоторное возбуждение. Иногда присутствует незначительная гипертермия, которая через несколько часов сменяется гипотермией. Обнаруживается гипотония. Если яд попадает непосредственно в кровеносный сосуд, смерть наступает спустя несколько минут.
Укусы ядовитых змей, яд которых обладает нейротропным влиянием, проявляются иначе. Боль стихает спустя 2-4 часа после получения травмы. Интоксикация развивается молниеносно. Уже через 3-5 минут пациент испытывает слабость, тошноту. Отмечается слюнотечение, ухудшение зрения, шаткость походки. Паралич мышц начинает развиваться с места укуса, быстро захватывая новые области. Речь становится невнятной, возникает птоз век, самопроизвольная дефекация, мочеиспускание. Смерть наступает через 2-7 часов от остановки дыхания.
Осложнения
Наиболее распространенное осложнение – формирование трофических язв на месте укуса или около него. Развивается через неделю и более со времени получения травмы. Диагностируется у 35-40% пострадавших. В тяжелых случаях образуется гангрена, которая требует ампутации конечности. Правильно оказанная первая помощь позволяет снизить процент отсроченных трофических нарушений до 20-22%. Вторым по частоте встречаемости является инфицирование места укуса с образованием абсцессов. Возможно заражение столбнячной палочкой.
Диагностика
Предварительный диагноз ставит медицинский сотрудник, первым осматривающий пострадавшего. Им же должна быть оказана первая помощь. Обычно это член бригады СМП, однако на его месте может оказаться терапевт, врач общей практики, фельдшер ФАП. Окончательную диагностику проводят узкие специалисты токсикологического стационара. Назначаются следующие виды обследования:
- Физикальное. Включает в себя осмотр с применением простейших методов объективной диагностики. У пациента обнаруживаются характерные клинические признаки укуса змеи – двойная ранка с явлениями отека и воспаления. Пострадавший сообщает о факте контакта с хищником. АД выше 139/89 или ниже 100/60, пульс более 80-90 ударов/минуту. Накожная температура на начальной стадии 37°C, далее ниже 36,5°C.
- Лабораторное. При проведении клинического анализа крови обнаруживается уменьшенное количество эритроцитов и гемоглобина. Наличествует эозинофилия, сдвиг лейкоцитарной формулы влево, рост СОЭ. В моче присутствует белок, цилиндры, элементы крови. Фибринолитическая активность повышена, снижено содержание V, VII, IX, X факторов свертывания.
- Аппаратное. При проведении УЗИ могут выявляться диссеминированные очаговые или диффузные изменения паренхиматозных органов. При развитии геморрагического инсульта возникает соответствующая картина на КТ (плотные осветленные очаги). При существенном поражении печени в брюшной полости присутствует уровень свободной жидкости.
Лечение укусов ядовитых змей
Терапия змеиных укусов подразделяется на несколько этапов: догоспитальные мероприятия, плановое стационарное лечение, реабилитация. Тяжелые отеки и некрозы требуют оперативного вмешательства. Госпитализация пострадавших производится в токсикологическое отделение, при значимом нарушении витальных функций – в ближайшую реанимацию, где состояние больного стабилизируют, после чего переводят в профильное подразделение ЛПУ.
Первая помощь
Укусы ядовитых змей требуют немедленного оказания первой помощи. Большинство источников рекомендуют предпринять попытку высасывания яда из ранки. С помощью этой методики можно удалить не более 20% токсиканта, что позволяет некоторым авторам заявлять о ее недостаточной эффективности. Процедуру проводят на протяжении 5-7 минут исключительно ртом. Манипуляцию не должны осуществлять люди, имеющие травмы и повреждения слизистых оболочек. Предварительные разрезы пораженной области недопустимы.
После очистки раны от яда место повреждения следует обработать антисептическим раствором на водной основе, по краям – фукорцином, бриллиантовой зеленью или метиленовым синим, закрыть повязкой. Конечность необходимо иммобилизировать. Для этого используются шины как при переломе. Допустимо прикладывание холода к травмированному участку. Если предполагается длительная транспортировка, на конечность накладывают жгут, тщательно соблюдая технику процедуры.
Стационарное лечение
Как на этапе СМП, так и в стационаре проводится симптоматическое лечение. Больному назначают инфузии солевых растворов и коллоидов. Контроль водного баланса обязателен. Для коррекции коагулопатии используется хлористый кальций, аскорбиновая кислота. Рекомендованы вливания глюкокортикостероидов, антигистаминных препаратов, профилактический прием антибиотиков, противостолбнячной сыворотки. Показан гемодиализ, обменное переливание крови. Осуществляется перевод на искусственную респираторную поддержку, мониторинг сердечного ритма, АД, частоты дыхания, сатурации.
Специфический способ коррекции состояния – введение поливалентной противозмеиной сыворотки в дозе до 1 000 МЕ внутримышечно. Современные препараты действуют практически на все типы змеиного яда, не требуют точной идентификации вида пресмыкающегося. Наилучший эффект достигается, если сыворотку используют в первые сутки с момента происшествия. При тяжелых поражениях допускается медленное внутривенное вливание средства. Необходимо учитывать крайне высокий риск анафилактоидных реакций.
Хирургическое вмешательство
Оперативное лечение применяется с целью удаления яда. Разрезы продольные, продолжают рану, оставшуюся от укуса. Затем производится тщательный гемостаз, накладывается асептическая повязка. Вмешательство может потребоваться при массивных отеках конечности и инфицировании пораженного участка анаэробной микрофлорой. В таком случае используют широкие лампасные разрезы. При распространенной гангрене требуется ампутация конечности с последующим протезированием.
Реабилитация
Укусы ядовитых змей заживают на протяжении 6-30 суток. Срок зависит от вида хищника и от того, насколько быстро была реализована первая помощь и введена противозмеиная сыворотка. Все это время пациент получает средства, улучшающие микроциркуляцию. При отравлении нейротропными токсинами требуются препараты, стимулирующие проведение нервного импульса. Для своевременного обнаружения и коррекции отдаленных последствий (формирование трофических дефектов, нейропатии) рекомендуются ежемесячные посещения врача на протяжении 1 года.
Прогноз и профилактика
Прогноз для жизни благоприятный при легких и среднетяжелых интоксикациях. Летальность при тяжелых травмах без своевременной помощи крайне велика. Ранние и отсроченные последствия для здоровья обнаруживаются у одного из 24 пострадавших. Как правило, это происходит при позднем обращении в медицинские учреждения. Наибольшее количество случаев ампутации конечностей регистрируется среди жителей стран с низкой доступностью медицинского пособия, которые длительное время пытались лечиться самостоятельно с применением средств народной медицины.
Профилактика заключается в использовании плотной высокой обуви при походах в лес, на озера и болота. Во время отлова хищных пресмыкающихся или работы с ними необходимо придерживаться требований техники безопасности: надевать плотные перчатки, иметь поблизости телефон для вызова врача. Животные, содержащиеся в террариумах, должны проходить процедуру удаления ядовитых желез. Это не делает их полностью безопасными, однако позволяет существенно уменьшить тяжесть последствий укуса.
2. Руководство по скорой медицинской помощи/ Хубутия М.Ш., Верткин А.Л., Багненко С.Ф., Мирошниченко А.Г. — 2007.

В последнее время участились случаи отравления грибами. Большинство отравлений обусловлены употреблением пластинчатых ядовитых грибов (прежде всего, бледной поганки), которые ошибочно воспринимаются за съедобные шампиньоны и сыроежки.
Основная причина грибных отравлений:
- неумение распознавать съедобные и ядовитые грибы,
- неправильное приготовление блюд из некоторых съедобных грибов,
- а также возможные мутации съедобных грибов.
Видов ядовитых грибов сравнительно мало, а смертельно ядовита — только бледная поганка. Лечение грибных отравлений необходимо начать как можно раньше.
Виды грибных отравлений
В зависимости от характера ядовитого начала, присущего тем или иным грибам, выделяют три вида отравлений:
Первый вид связан с группой грибов из рода мухоморов — бледной поганкой и близкими к ней видами, содержащими аманитгемолизин, аманитотоксин, фаллоидин.
Второй вид наблюдается в результате употребления в пищу красного, пантерного, порфирового и других видов мухоморов, содержащих мускарин, микоатропин, микоток- син и другие яды.
Третий вид — отравление строчками, которые содержат гельвелловую кислоту, разрушающую кровяные тельца (гемоглобин) и печень.
Наиболее часто встречающиеся виды грибных отравлений - отравление бледной поганкой, мухомором и сморчками.
Отравление бледной поганкой

Происходит, как правило, из-за внешнего сходства этого гриба со съедобными — сыроежками, рядовками и шампиньонами. Для серьезного отравления достаточно съесть половину или даже треть гриба, особенно детям, обладающим повышенной чувствительностью к грибным ядам.
Это самый ядовитый из всех грибов .
В клинике острого отравления бледной поганкой можно выделить 4 периода:
- Скрытый период. Он длится от 8 до 24 часов после употребления грибов. Все это время человек чувствует себя практически здоровым, хотя яды уже всасываются в кровь, пробиваясь к жизненно важным центрам.
- Во 2-м периоде продолжительностью от 1 до 6 суток яд поражает желудочно-кишечный тракт. Организм быстро начинает терять воду в связи с появляющейся тошнотой и рвотой. Возникают боли в желудке, частый и жидкий стул, иногда с примесью слизи и крови. У детей этот период проходит весьма тяжело, поскольку яд быстро проникает в печень, отчего на фоне острой печеночной недостаточности они могут погибнуть.
- Нарушение функций печени и почек. Обычно это происходит на 5—6-е сутки. Если в этом периоде больной не успел получить весь комплекс антитоксической терапии, то чаще всего наступает летальный исход.
- Если же эффективная помощь была оказана, то наступает 4-й период.. Период выздоровления, когда все функции организма постепенно восстанавливаются.
Главные симптомы отравления бледной поганкой :
Возможно появление желтухи, увеличение печени. Пульс нитевидный, слабого наполнения, с частотой до 120—140 ударов в минуту. Кровяное давление значительно снижается. Возможна потеря сознания.
Отравление мухоморами
Все это верно. Однако отравления мухомором случаются, пусть и нечасто. Медицинская литература об этом периодически сообщает. Вот, к примеру, одна выписка из старой книжки.
Здесь описаны основные симптомы отравления мухоморами. Но не всегда такого рода истории заканчиваются благополучно, если время для оказания срочной помощи потеряно. Содержащийся в мухоморе яд мускарин вызывает ряд тяжелых симптомов.
Инкубационный период, т. е. скрытый период, длится гораздо меньше по времени, чем при отравлении бледной поганкой, — от 0,5 до 6 часов.
Главные признаки отравления:
- тошнота,
- рвота,
- водянистый понос,
- обильное потоотделение,
- слюно- и слезотечение.
Появляются довольно быстро и признаки нервно-психических расстройств: головокружение, спутанность сознания, галлюцинации, бред. Зрачки расширены.
В тяжелых случаях развивается коматозное состояние с потерей сознания.
Почему люди иногда отравляются мухоморами? Да потому что некоторые их виды, в частности пантерный, по внешней окраске и по форме отдаленно напоминают шампиньоны.
Отравление строчками и сморчками

Строчки и сморчки относятся к разряду условно съедобных грибов. Они ядовиты для тех, кто не знает, как с ними обращаться.
Ядовитость уничтожается при соответтвующей обработке. Эти весенние грибы содержат гельвелловую кислоту — яд, способный вызвать смертельное отравление. Но 10—20-минутное отваривание полностью обезвреживает яд, так как гельвелловая кислота переходит в отвар.
Строчки можно обезвредить и путем высушивания — в этом случае гельвелловая кислота окисляется воздухом и инактивируется. Отравление же происходит при употреблении их в пищу необработанными, недоваренными или недосушенными.
Симптомы отравления развиваются спустя 6—10 часов инкубационного периода:
- возникают ощущение слабости,
- боль в подложечной области,
- тошнота,
- рвота с примесью желчи,
- изредка поносы.
При тяжевом течении на второй день появляются :
- признаки желтухи, наблюдается увеличение печени и селезенки,
- сильные головные боли,
- потеря сознания,
- оцепенение, судороги.
При тяжелом отравлении может наступить и смерть.
В легких же случаях выздоровление наступает через 1—2 суток, в более серьезных — через несколько недель.
Летальные исходы, достигающие 30%, обычно наступают на 3—4-й день после употребления грибов при явлениях сердечной недостаточности, часто в коматозном, бессознательном состоянии.

Оказание первой помощи при отравлении грибами
Лечение грибных отравлений необходимо начать как можно раньше.
Оно сводится к выведению токсических веществ из организма.
Вначале нужно убедиться, что это действительно грибное отравление.
При первых его признаках следует немедленно очистить и промыть желудочно-кишечный тракт.
Внутрь следует дать несколько таблеток активированного угля — для связывания ядов. Давать его лучше в виде водной взвеси. Промыв желудок, больного надо уложить в постель, перед этим сделав еще и очистительную клизму. Если по каким-то причинам не удалось поставить очистительную клизму, можно ограничиться слабительным — касторовым маслом или горькой солью.
При любом отравлении больной теряет много жидкости (со рвотой, поносами), а вместе с нею из организма вымываются и минеральные соединения, необходимые для нормального протекания обменных процессов. Поэтому потерю жидкости и роли надо восполнить, для чего пострадавшему дают пить маленькими глотками подсоленную воду или крепкий чай. Они к тому же ослабляют чувство тошноты и рвоту. Даже несмотря на резкое улучшение состояния нельзя позволять выпить больному что-либо из спиртного: алкоголь в любой концентрации способствует более быстрому растворению и всасыванию ядов в организм.
Как правило, страдающие от отравления нуждаются в сердечно-сосудистых препаратах . Можно ввести камфару (2 мл 20%-ного масляного раствора), кордиамин (1 мл). При судорогах рекомендуется дать что-либо из седативных лекарств.
Во всех случаях отравлений грибами обязателен постельный режим; при тяжелых состояниях показана госпитализация.
В последние годы приходится слышать, что люди травятся грибами-мутантами.
Отравления вызываются незнакомыми ядовитыми грибами, сбором грибов неподалеку от промышленных предприятий, неправильным их приготовлением. Кроме того, многие грибы имеют ядовитых двойников: опёнок и ложный опёнок, маслёнок съедобный и ложный. Не стоит забывать и о том, что в экологически неблагоприятных местах даже в съедобных грибах могут накапливаться ядовитые вещества, и собирать их там не следует.

Правила хранения грибов
Первое правило: грибы нельзя долго хранить в сыром виде — не более одного дня.
Второе правило : перед готовкой грибы нужно тщательно очистить и вымыть. Особенно опасны остатки земли, где могут быть возбудители ботулизма.
Следуйте также правилам, многократно проверенным на практике грибниками-профессионалами:
- если не хочешь пострадать — никогда не собирай малоценные пластинчатые грибы! Навсегда откажись от сыроежек, волнушек-зеленушек. И вообще от всех грибов, похожих на смертельно опасную бледную поганку;
- если не уверен в съедобности гриба — не бери его! Даже среди шампиньонов есть дурно пахнущие карболкой, желтеющие на срезах собратья, которыми можно отравиться;
- никогда не собирай грибы вблизи предприятий, промышленных отвалов и оживленных трасс! Грибы активно накапливают в своих тканях токсические вещества из земли. Это касается и пригородных зон. Помни — чем глубже в лес, тем чище гриб!
- никогда не покупай консервированные грибы с рук, тщательно проводи термическую обработку при закатке банок с грибами;
- не верь тому, что грибной суп можно проверить на ядовитость почернением серебряной ложки или потемнением луковицы. Это досужие выдумки.
Отравление также могут вызвать съедобные грибы, которые не прошли надлежащей термической обработки или выросли на загрязненных территориях или вдоль скоростных трасс.
Необходимо правильно подготовить грибы к употреблению. Многие пациенты утверждают, что варили грибы долго. Однако важна не длительная варка, а замена воды, в которой варятся грибы. Воду необходимо менять несколько раз (минимум трижды), потому что грибной отвар может быть потенциально опасным.
Смертельной считается даже минимальная доза яда. Поэтому обязательно надо мыть руки после прикосновения к грибам. Немало случаев, когда яд передавался на другие продукты через немытые руки.
Больше всего настораживает медиков то, что среди больных есть дети, поступающих с отравлением, есть даже дети годовалого возраста, спасти их удается очень редко.
Также следует помнить, что блюда из грибов тяжелые для переваривания. Их не должны употреблять дети, люди с заболеваниями желудочно-кишечного тракта, печени или с хроническими заболеваниями других внутренних органов.
Схема лечения отравления укусом змеей
Принципы лечения интоксикаций, вызванных змеиными укусами в Южнотихоокеанском и Азиатском регионах, обобщил д-р D. A. Warrell, и мы используем здесь его рекомендации. Общий план лечения представлен в виде схемы на рисунке ниже. По поводу применения адреналина до введения антитоксина существуют разногласия. Вероятно, адреналин лучше всего применять только для лечения возможных тяжелых реакций.
Если в анамнезе присутствует предшествовавшая экспозиция к антитоксину, аллергия на лошадиную сыворотку, тяжелые аллергические реакции на другие антигены или астма, следует подумать о предварительном подкожном введении адреналина, внутривенном введении антигистаминного средства и дополнительно внутривенном введении гидрокортизона. Отсутствие признаков ослабления коагулопатии или даже ее усиление спустя 2 ч после антитоксиновой терапии указывает на присутствие яда в кровотоке и служит показанием к продолжению этой терапии.
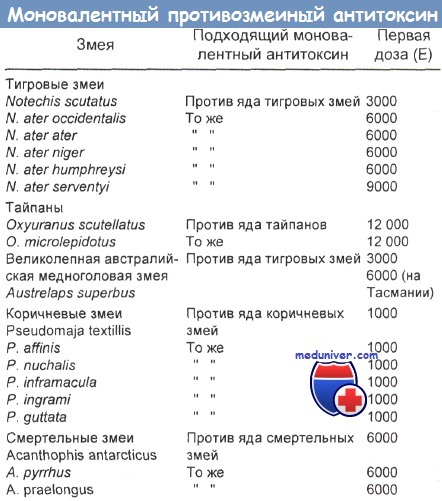
Антитоксин не всегда в состоянии устранить паралич, вызванный нейротоксичным ядом. Он не предупреждает такие ранние симптомы паралича, как птоз и двоение в глазах, но может воспрепятствовать развитию его более тяжелых, опасных для жизни проявлений. Рекомендуемые внутривенные дозы антитоксина на яд австралийских змей приведены в таблице ниже.
Большинство змеиных ядов приводит к смерти человека из-за паралича дыхательной мускулатуры, действуя на мембраны нейронов в районе концевой двигательной пластинки. Sutherland подробно описал пре- и постсинаптические токсины.
а) Пресинаптические змеиные яды. Змеиные нейротоксины обычно характеризуются высокой молекулярной массой — от 13 000 до 85 000. Самое нейротоксичное из известных сейчас веществ — ботулинотоксин (м.м. 140 000). Пресинаптические яды (кроме бунгаротоксина из азиатского крайта Bungarus muticinctus и ботулинотоксина) вызывают заметные ультраструктурные изменения и паралич, который трудно устранить антитоксинами.
В качестве примеров можно назвать латротоксин паука Latrodectus mactans hasselti (м.м. 130 000), нотексин тигровых змей (м.м. 13 500), тайпоксин тайпанов (м.м. 45 000) и текстилотоксин сетчатой коричневой змеи (м.м. 88 000).
б) Постсинаптические змеиные яды. Змеиные нейротоксины с более мелкими молекулами блокируют ацетилхолиновые рецепторы. Ультраструктурных изменений при этом не наблюдается. Паралич легче устранить с помощью антитоксина. Примером служат яды австралийских змей (м.м. 6000), альфа-бунгаротоксин (м.м. 7400) и конотоксины.
в) Применение антитоксинов. Решение о применении антитоксина должно быть окончательным, метод проб и ошибок здесь не подходит. Даже если у пострадавшего разовьются тяжелые реакции на препарат, а укус угрожает его жизни, придется продолжать антитоксиновую терапию, возможно, использовав дополнительные лекарства и уменьшив скорость вливания.
Весьма желательно вводить антитоксин в отделении интенсивной терапии в специально оборудованной для такой процедуры клинике.
Метод введения, несмотря на простоту, доказал свою эффективность на практике.
Антитоксин разводят в соотношении 1:10 в адекватной жидкости, например в изотоническом физиологическом растворе или физиологическом растворе с глюкозой. Для маленьких детей иногда необходимо разводить его в соотношении 1:5 из-за опасности перегрузки организма жидкостью.
Делают внутривенную инъекцию антигистаминного средства.
Делают подкожную инъекцию адреналина (в разведении 1:100). Рекомендуемая доза — 0,3 мл для взрослых и 0,1 мл для детей. Надо предупредить больного, что в ближайшие минуты начнется действие адреналина, т. е. эффекты, не обусловленные змеиным ядом.
При некоторых обстоятельствах внутривенно вводят гидрокортизон (доза эмпирическая: обычно в качестве исходной применяют 100 мг). Он снижает вероятность подострых и хронических реакций, таких как сывороточная болезнь. Обычно это рекомендуется детям, тем, кому назначен большой объем антитоксина (например, поливалентного или много флаконов моновалентного) и у кого в анамнезе есть аллергические реакции на лошадиный белок.
Приступают к внутривенному вливанию антитоксина, сначала медленно (в течение 3—5 мин не более 1 мл/мин). Введение надо закончить за 30—40 мин, если только не возникнут аллергические реакции.
После окончания процедуры больного наблюдают в отделении интенсивной терапии еще по крайней мере в течение 6 ч.
г) Неэффективность антитоксиновой терапии. Если антитоксин не дал желаемой реакции, причины этого могут быть следующими:
1) использован неадекватный моновалентный антитоксин; если точно определить вид змеи нельзя, надо применять поливалентный препарат;
2) введено недостаточное количество препарата;
3) антитоксин "испортился", необходимо проверить срок годности;
4) неправильно выбран способ введения (например, внутримышечный);
5) прошло слишком много времени с момента укуса, хотя антитоксиновая терапия иногда помогает и через 60 ч после попадания яда в организм.

Учебное видео первой и неотложной помощи при укусе змеи

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

