Лечение при отравлении хвощом
Обновлено: 24.04.2024
Лечение отравления гидразином
а) Стабилизация состояния отравления гидразином. Экспозиция к гидразину обычно происходит на рабочем месте.
- Прием внутрь. У пациентов, проглотивших гидразин, быстро притупляется сознание. В первую очередь следует немедленно обеспечить свободную проходимость дыхательных путей и доступ к источнику кислорода. Необходимо начать мониторинг сердечной деятельности. Пациента следует госпитализировать в отделение интенсивной терапии, где есть условия для симптоматической и поддерживающей терапии. В последующие дни может потребоваться наблюдение за гематологическими показателями и функцией почек и печени.
- Ингаляция. При раздражении дыхательных путей может потребоваться симптоматическая и поддерживающая терапия. При затрудненном дыхании необходимо применение эн-дотрахеальной интубации и искусственного дыхания.
- Кожа. В случае загрязнения кожи гидразинами необходимо его удалить большим количеством воды (например, мытье под душем на предприятии).
- Глаза. Промывание пораженного глаза или глаз следует начать незамедлительно и продолжать в течение 20 мин или меньше в зависимости от симптомов и состояния глаз.
- Очистка пищеварительного тракта. Нет клинических данных, которые подтвердили бы целесообразность применения слабительных средств, промывания желудка или применения сиропа ипекакуаны в случае экспозиции к гидразину. Ипекакуана способна вызвать у больного аспирационную пневмонию, и ее не следует рекомендовать. Поскольку прогноз в случае острой интоксикации обычно благоприятный и большинство изменений обратимо, в излишнем усердии при очистке пищеварительного тракта, по-видимому, нет необходимости. Наиболее экстренными мерами являются обеззараживание кожи и глаз.
- Усиление выведения. Общее промывание кишечника, гемоперфузия и диализ не изучались в качестве средств удаления гидразина. В случае обширной недостаточности почечных канальцев может потребоваться гемодиализ.

б) Антидоты гидразина. Хотя нет специфического антидота, который можно было бы применить при передозировках гидразина, внутривенное введение 10 мг пиридоксина может восстановить нарушенное психическое состояние и нормализовать показатели функции печени, особенно после экспозиции к метилированному гидразину. При метгемоглобинемии может помочь метиленовый синий.
в) Меры по обеспечению безопасности и охране здоровья при работе с гидразином:
1. При работе с гидразинами на руки следует надевать перчатки из виниловых материалов, на ногах должна быть обувь из натурального каучука или регенерированной резины, нужны резиновые фартуки; глаза и лицо должны быть защищены очками и маской из пластика. Там, где существует вероятность сильного разбрызгивания, необходимо носить одежду, обеспечивающую полную защиту — изготовленную из резины, неопрена или виниловых материалов.
2. Для защиты дыхательной системы может потребоваться автономный дыхательный аппарат.
3. Наличие у рабочих ферментативных нарушений, например таких, как недостаточность глюкозо-6-фосфатдегидрогеназы, дегидрогеназы 6-фосфоглюконовой кислоты или глутатионредуктазы, может усилить гемолиз, обусловленный экспозицией к монометилгидразину. Сотрудники с такими ферментативными нарушениями не должны подвергаться воздействию монометилгидразина.
4. Противопоказания к работе с ракетным топливом, содержащим гидразин, включают беременность, анемии и гематологические нарушения, наличие в анамнезе проявлений судорожного синдрома и других неврологических нарушений, "склонность к медленному ацетилированию", ферментативные нарушения, терапевтическое применение транквилизаторов и наличие "доброкачественных" опухолей.
5. До найма сотрудника на работу необходимо провести его полное объективное обследование, исследовать функцию легких, сделать рентгенограмму грудной клетки, исследовать гематологические показатели, функцию печени и почек, сделать эдектроэнцефалограмму, определить активность ферментов красных кровяных телец.
6. Нет данных о концентрациях гидразинов в крови или моче, которые можно было бы использовать для мониторинга состояния здоровья рабочих, не страдающих от неблагоприятного действия гидразинов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Отравление ядовитыми растениями — острая или хроническая интоксикация, вызванная ядами, содержащимися в травах, цветах, частях кустов, деревьев. Клиническая симптоматика различается в зависимости от типа растения. Отравление может протекать с преобладанием холинолитического или никотиноподобного синдрома, признаков поражения сердца, почек, печени, кожи, пищеварительного аппарата. Диагностируется на основании токсико-химического анализа крови и мочи, клинической картины и анамнеза. Методы лечения: антидотная терапия, дезинтоксикационные мероприятия, поддержание витальных функций организма.
МКБ-10

Общие сведения
На долю интоксикаций природными ядами приходится около 2-5% от общего количества острых отравлений. Токсичность некоторых растительных ксенобиотиков выше, чем синтетических. Например, смертельная доза цианистого калия составляет 10 мг/кг веса, мускарина, присутствующего в мухоморах — 1,1 мг/кг. Растения могут содержать несколько разновидностей отравляющего вещества: кураре, атропин, никотин, стрихнин, палитокин, рицин, фаллоидин. Наиболее опасные представители флоры — дурман, белена, болиголов, вех, паслен ядовитый, волчье лыко, лютик, чемерица.

Причины
Отравление ядовитыми растениями обычно возникает при пероральном употреблении токсичных трав или тактильном контакте с дерматотропными ядами. Группа риска: дети, люди, использующие рецепты народной медицины, работники фармацевтических предприятий. К возможным причинам относятся:
- Нечаянное употребление ядовитых растений. Чаще страдают жители городов, приезжающие на отдых в загородную зону. Они не обладают необходимыми познаниями и не способны дифференцировать опасные растения (молочай, волчье лыко) от безвредных. Интоксикации также могут развиваться при неграмотном использовании средств нетрадиционной медицины.
- Преднамеренное отравление. Токсичные растения могут использоваться для убийства человека или его нейтрализации. В средние века природные яды активно применялись в ходе дворцовых переворотов. Эксплуатировались вытяжки из аконита, болиголова, цикуты. Сегодня подобные случаи редки, так как разработаны более действенные синтетические поражающие соединения.
- Лечение алкоголизма кукольником. При одновременном использовании со спиртным растение вызывает дисульфирамоподобный эффект. Если терапия проводится тайно, человек может погибнуть, так как не осознает существующей опасности. Причина смерти — эндогенное отравление метаболитами этанола с развитием острой сердечно-сосудистой недостаточности.
- Употребление продуктов с примесью ядовитых трав. Возникает при попытках улучшить вкусовые качества блюда с помощью самостоятельно собранных растений, если человек не обладает достаточными познаниями в сфере гербологии. Количество подобных случаев не превышает 0,5-1% от всех природных экзотоксикозов.
- Кожный контакт с соком растений. Обычно вызывает местные признаки поражения. Наиболее распространены ожоги, спровоцированные соком борщевика. Они проявляются только под влиянием солнечного света. В ночное время растение безопасно. При массивных повреждениях возможна гибель пострадавшего от интоксикации и полиорганной недостаточности.
Патогенез
Патогенез напрямую зависит от вида растения и яда, содержащегося в нем. При отравлениях красавкой и беленой на первый план выходят признаки холинолитического синдрома. Нарушается выделение ацетилхолина и проводимость нервного импульса в синапсах. Никотиноподобное влияние болиголова, хвоща и веха ядовитого приводит к блокированию никотиновых рецепторов организма, что сопровождается ухудшением координации, гиперсаливацией, психическими изменениями.
Сердечные гликозиды, содержащиеся в наперстянке, горицвете, ландыше, приводят к нарушениям коронарного ритма. Происходит ингибирование действия некоторых ферментов на мембраны кардиомиоцитов, в них накапливаются ионы натрия, снижается количество внутриклеточного калия. Гелиотроп и крестовник обладают гепатотоксическим влиянием. Они провоцируют нарушение функции печени, развитие диффузных изменений паренхимы. Комплексным действием на ЦНС и сердце обладает аконит, на сердце и ЖКТ — чемерица.
Классификация
Отравление ядовитыми растениями подразделяют по причинам (бытовые, суицидальные, криминальные), по степени тяжести (легкие, средние, тяжелые и крайне тяжелые), по токсичности самого растения (высокотоксичные, среднетоксичные, слаботоксичные). Нужно учитывать, что отравляющая способность трав изменяется в зависимости от времени года и того, какая именно ее часть была употреблена в пищу. Наиболее распространенной является классификация по способности флоры поражать ту или иную систему организма:
Симптомы отравлений
Отравление нейротоксичными растениями
Клиническая картина интоксикации растительными ядами варьирует в широких пределах. Употребление нейротоксичных субстанций приводит к возникновению делирия, психомоторного возбуждения, галлюцинаций, головной боли. Позднее развивается угнетение сознания, сопор, кома. Помимо непосредственных признаков поражения ЦНС, у пациента обнаруживается рвота, тошнота, осиплость голоса, тахикардия, сухость слизистых оболочек. Длительность латентного периода зависит от дозы токсиканта и пути его поступления, может составлять от 10 минут до 10-15 часов.
Отравление кардиотоксичными растениями
Основные симптомы при приеме кардиотропных растений: аритмия, тахикардия, желудочковая экстрасистолия. Пациенты жалуются на ощущение перебоев в работе сердца, чувство сдавления в груди. Кроме того, может возникать абдоминалгия, рвота, мелькание мушек перед глазами. Если отравление ядовитыми растениями имеет хронический характер, развиваются невриты, маниакально-депрессивный психоз. Существует риск полной атриовентрикулярной блокады, остановки сердца.
Отравление гепатотоксичными растениями
Гепатотоксическое влияние трав приводит к появлению желтухи, атаксии, сосудистых звездочек на коже. Определяются явления диспепсии. Живот вздут, отхождение газов нарушено. Кал приобретает светло-серый оттенок, что свидетельствует об ухудшении оттока желчи. Токсический гепатит, развивающийся как результат отравления, нередко сочетается с поражением почек. У пострадавшего снижается количество суточной мочи, нарастают показатели мочевины и креатинина.
Поражение дерматотропными растениями
Попадание сока обжигающих растений на кожу сопровождается возникновением эритемы, пузырей, наполненных серозным содержимым. Возможны системные и местные аллергические реакции. При небольшом размере поражения угроза жизни отсутствует. Массивные травмы проявляются симптоматикой полиорганной недостаточности и интоксикации. Отравления ядами смешанного действия провоцируют картину, которая включает симптомы экзотоксикоза, относящиеся к разным группам.
Осложнения
Распространенным осложнением поражений нейротоксическими ядами считается нарушение работы дыхательных структур головного мозга и паралич респираторных мышц. Развивается у 10-15% пострадавших, при отсутствии медицинской помощи оканчивается летально. Кардиотропные яды приводят к блокаде проводимости I-II степени у 45% больных, III степени – у 3-5%. Поражение печени сопровождается формированием ДВС-синдрома, внутренних кровотечений, полиорганной недостаточности.
Химические ожоги, спровоцированные растительным соком, могут инфицироваться. При этом существует риск сепсиса, инфекционно-токсического шока. Отравляющие вещества, выделяющиеся в кровь при распаде некротизированных тканей, способны нарушить работу систем выделения. Подобная патология встречается у 6-8% больных. Отравление ядовитыми растениями смешанного действия нередко является причиной острой дыхательной и сердечно-сосудистой недостаточности, коматозного состояния. У пациентов, длительно пребывающих на ИВЛ, развиваются пневмонии.
Диагностика
- Физикальное обследование. При нарушении дыхания определяются хрипы, брадипноэ, диффузный цианоз. Может возникать неадекватное поведение, ослабление координации. Кожа бледная или синеватого оттенка, зрачки сужены при интоксикациях атропиноподобными веществами. Присутствует изменение зрения.
- Функциональные методы. На ЭКГ деформированные внеочередные комплексы QRS, волны фибрилляции F, выпадение части желудочковых сигналов, сокращение интервала R-R. АД выше или ниже нормы, характерна тахикардия.
- Лучевые исследования. На УЗИ живота — увеличение размеров печени, диффузные изменения печеночной и почечной паренхимы. На рентгенограмме больных, длительно находящихся на искусственной дыхательной поддержке, могут определяться признаки отека легких.
- Лабораторные анализы. Проводятся качественные пробы, позволяющие определить наличие токсиканта в крови или моче. Показан биохимический анализ, который обнаруживает рост активности ферментов печени. Почечная патология сопровождается увеличением количества креатинина, мочевины. Возможно снижение концентрации факторов свертывания крови.
Лечение отравлений ядовитыми растениями
Доврачебная помощь
При появлении симптомов интоксикации травами следует вызвать медиков и оказать пострадавшему первую помощь. Если яд был употреблен внутрь, необходимо произвести беззондовое промывание желудка: дать выпить 400-500 мл воды, вызвать рвоту. Процедуру повторить 3-5 раз. После контакта с кожными ядами пораженный участок необходимо промыть большим количеством чистой воды, прикрыть тканью, чтобы предотвратить попадание на него прямых солнечных лучей.
Первая медицинская помощь
Отравление ядовитыми растениями требует немедленного введения антидотов. При интоксикации беленой, дурманом вводят прозерин; наперстянкой, ландышем — лидокаин и другие антиаритмические препараты. Требуется зондовое промывание желудка с последующим введением кишечных адсорбентов. Отравляющие вещества, всосавшиеся в кровоток, нейтрализуют с помощью тиосульфата натрия, унитиола. При тяжелой патологии показана симптоматическая коррекция, инфузионная терапия.
Реанимационное пособие
В ОРИТ помещают пострадавших с тяжелой и крайне тяжелой степенью поражения. Здесь проводится круглосуточный аппаратный мониторинг состояния, массивный форсированный диурез (до 10 литров за сутки), строгий контроль водного баланса. При необходимости осуществляется респираторная поддержка с помощью аппарата ИВЛ. Полная блокада внутрисердечной проводимости требует установки внешнего кардиостимулятора. Для поддержания гемодинамики вливается дофамин, норадреналин. При остановке сердца проводятся мероприятия, направленные на восстановление жизнедеятельности.
Лечение в условиях стационара
Во время стационарного лечения пациент продолжает получать адсорбенты и антидоты. Используются способы активной детоксикации (гемосорбция или гемодиализ), форсированный диурез, солевые слабительные или кишечный лаваж. С целью купирования судорог применяют антиконвульсанты, психомоторное возбуждение устраняют нейролептическими средствами. Показано профилактическое введение антибиотиков. Это особенно актуально в отношении пациентов, длительно сохраняющих лежачее положение.
Прогноз и профилактика
Прогноз в большинстве случаев благоприятный. Отравление ядовитыми растениями в 90% наблюдений проходит без последствий. Гибель пострадавшего возможна при тяжелых интоксикациях и отсутствии специализированной помощи. Отсроченные осложнения возникают редко. Подобное происходит, если имела место полиорганная недостаточность, токсический гепатит.
Профилактика заключается в отказе от употребления незнакомых растений внутрь, исключении самолечения с помощью средств народной медицины, содержащих опасные травы, внимательном изучении информации о собираемых растениях.
3. Руководство по скорой медицинской помощи/ Багненко С.Ф., Мирошниченко А.Г., Верткин А.Л., Хубутия М.Ш. — 2007.
Антидоты (противоядния) для лечения отравлений и их запасы в больницах
Антидоты, т. е. противоядия, могут спасти человеку жизнь. Они способны облегчить последствия отравления и уменьшить расходы на лечение, сократив его продолжительность. Некоторые антидоты (например, налоксон, флумазенил) дают быстрый и сильный клинический эффект.
Другие не действуют на все проявления определенной интоксикации (например, хелатирующие средства), а ограниченное количество таких веществ лишь способствует выздоровлению, не проявляя специфической антидотной активности (например, диазепам при отравлении фосфорорганическими веществами). По этическим соображениям контролируемых клинических исследований в этой области проводилось мало. Антидоты — это биологически активные вещества, они часто индуцируют нежелательные реакции (например, налоксон, флумазенил).
Meredith и соавт. составили список антидотов и других веществ, полезных при лечении отравлений. Похоже, в отношении этих веществ существуют определенные национальные традиции (например, 4-диметиламинофенол применяют при цианидной интоксикации в Германии, а во Франции в данном случае предпочитают гидроксокобаламин, силибинином лечат аманитиновые отравления в Австрии и Германии), однако большинство антидотов благодаря широкому распространению специальной информации (медико-токсикологическая литература, национальные и международные конференции) используется практически повсеместно.
Доступность ряда антидотов (например, гидроксокобаламина в США) ограничена из-за государственной регламентации их использования, остутствия экономических стимулов у производителей и недостатка соответствующих контролируемых исследований.
Некоторые противоядия, широко применяемые в первые часы лечения больного с передозировкой, антидоты против кардиотоксичных препаратов и ядов приведы в таблицах ниже.
Комитет по острой и интенсивной терапии Американской академии клинической токсикологии предложил для региональных центров лечения отравлений правила оценки контролируемых ими медицинских учреждений, в том числе количественные рекомендации по адекватным обычно используемым антидотам.
Всемирная организация здравоохранения (ВОЗ) в рамках Международной программы по химической безопасности (МПХБ) и с помощью Комиссии Европейского Экономического Сообщества (ЕЭС) приступила к выпуску всеобъемлющей серии публикаций, посвященных оценке антидотов. Национальный капитолийский центр предложил список с указанием количества используемых при лечении отравлений средств, рекомендуемых для отделений неотложной медицинской помощи или аптек

Средства, применяемые для профилактики всасывания ядов, усиления их выведения или купирования симптомов их действия:
A. Рвотные средства:
Апоморфин
Ипекакуана
Б. Слабительные средства и растворы для полного промывания кишечника:
Цитрат магния
Сульфат магния
Маннитол
Сульфат натрия
Сорбитол
Жидкости для полного промывания кишечника
B. Средства, изменяющие рН мочи:
Хлорид аммония Аргинингидрохлорид
Соляная кислота
Бикарбонат натрия
Г. Средства, препятствующие всасыванию токсинов в желудочно-кишечном тракте:
- Активированный уголь. (Большинство отравлений) наперстянка, кумарин, кепон
- Фулперова земля. Паракват, дикват, калий, медь, ферроцианид
- Симетикон. Пенообразующие детергенты
- Бикарбонат натрия. Железо, ртуть, фосфорорганические соединения
- Сульфат натрия. Свинец, висмут, барий
- Крахмал.
Д. Средства, препятствующие поглощению ядов кожей и/или ее повреждению:
- Гель глюконата кальция: плавиковая кислота
- Макрогол 400: фенол
* Приведены некоторые терапевтические средства, не являющиеся антидотами, согласно общепринятому определению, но приближающиеся к ним в связи с той важной и иногда специфической ролью, которую они играют при лечении отравлений.
На практике они применяются очень часто как при отравлениях, так и в других клинических ситуациях.
Их эффективность, как правило, не вызывает сомнений: большинство входит в набор средств, обязательных для отделений неотложной помощи. * Дозы для взрослых.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лечение отравления противоглистными, противомалярийными лекарствами
а) Лечение симптоматическое и поддерживающее:
- Лечение отравления амодиахином и галофантрином. Следят за интервалом Q—T.
- Лечение отравления гидроксихлорохином. Избегают антиаритмических агентов класса I.
- Лечение отравления ивермектином. Наблюдают за возможным развитием эпилептических припадков.
- Лечение отравления хлорохином. Пациенты выживали после тяжелого отравления хлорохином, если лечение начинали рано и проводили следующие мероприятия:
1. Введение адреналина через насос шприцевого типа: начальная доза 0,25 мкг на 1 кг массы тела в 1 мин с последующим увеличением на 0,25 мкг/кг в 1 мин до достижения адекватного систолического артериального давления (около 100 мм рт.ст.). (Адреналин для обеспечения его адекватного разведения в вене, т. е. >1:10 000, вводят в нее вместе с 5 % раствором глюкозы).
2. Быстрая интубация после внутривенного введения тиопентала (5 мг/кг).
3. Аппаратная вентиляция с концентрацией кислорода во вдыхаемом воздухе 40 %, дыхательным объемом 10 мл/кг и частотой дыхания 14 в 1 мин.
4. Диазепам: вводят 2 мг/кг в течение 30 мин через насос шприцевого типа с мотором.
Диазепам плохо растворим, поэтому для его введения используют отдельный внутривенный катетер и шприцевый насос с мотором. Внутривенное вливание диазепама в США не рекомендовано, но применяется в некоторых схемах лечения эпилептического статуса. Следование приведенным выше терапевтическим правилам спасло жизнь пациентам с потенциально летальным прогнозом после передозировки хлорохина (QRS>0,12 с, уровень хлорохина в крови >25 ммоль/л [8 мкг/мл], принятая внутрь доза >6 г).
Для определения рационального подхода при использовании названных средств (в частности, адреналина и диазепама) для лечения больных с уже пораженным миокардом необходимы дополнительные данные.
б) Стабилизация состояния. Пациенты должны быть доставлены в медицинское учреждение, где можно обеспечить кислородотерапию, кардиомониторинг и внутривенную катетеризацию. Там их следует наблюдать по крайней мере 48 ч после появления симптомов передозировки хлорохина до нормализации состояния.
Если реакции нет, вводят дофамин или норадреналин. 1 ампулу (200 мг) дофамина разводят в 500 мл изотонического физиологического раствора или 5 % водного раствора декстрозы (концентрация 400 мкг/мл); начинают с 2— 5 мкг/кг в 1 мин, увеличивая (по показаниям) до 50 мкг/кг в минуту, следя за возможным развитием желудочковых аритмий. В случае применения норадреналина (Левофеда) флакон емкостью 4 мл разводят в 1000 мл 5 % водного раствора декстрозы, получая концентрацию 4 мкг/мл; начинают с капельного внутривенного введения со скоростью 0,1—0,2 мкг/кг в 1 мин, увеличивая эту дозу по показаниям.

в) Очистка пищеварительного тракта. В связи с быстрым развитием симптомов стимуляция рвоты противопоказана. Если предпочтение отдано опорожнению желудка, сначала необходимо провести эндотрахеальную интубацию. Однако вещество быстро всасывается, и, если симптомы уже налицо, аспирация содержимого желудка может не дать требуемого эффекта. Промывание желудка чревато быстрым развитием сердечных симптомов.
Kivisto и Neuvonen считают, что промывание желудка и сироп рвотного корня при острой передозировке хлорохина не так эффективны, как раннее использование активированного угля. Он может предотвратить всасывание более 95 % проглоченного вещества, еще находящегося в желудке, и должен вводиться после перорального приема хлорохина как можно быстрее.
Активированный уголь (60—100 г взрослым, 30—60 г детям) можно вводить через трубку для промывания желудка после такового, а затем дать слабительные средства.
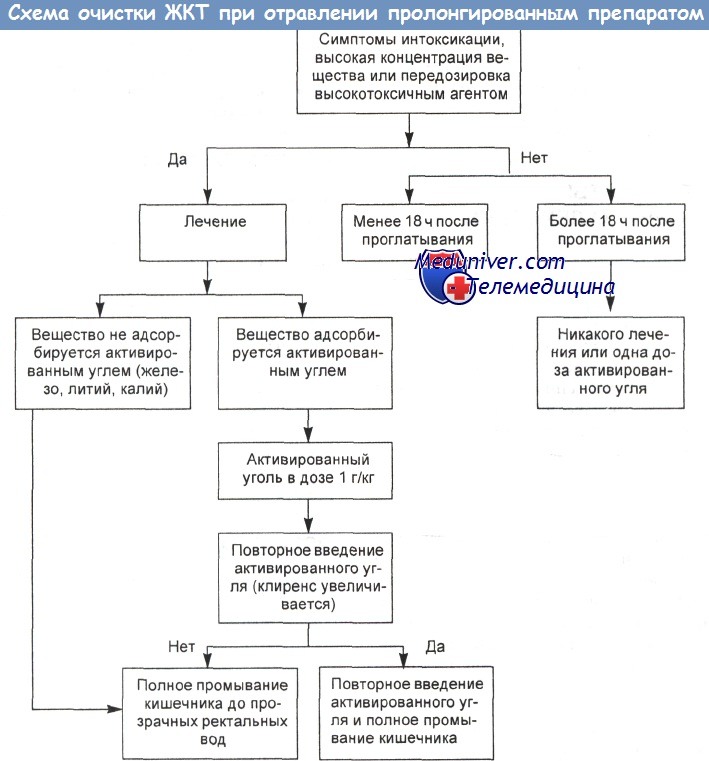
г) Усиление выведения. Форсированный диурез и/или подкисление мочи не рекомендуются. Пользу может принести обменное переливание крови: концентрация хлорохина высока в эритроцитах, лейкоцитах и тромбоцитах. Однако исследований, подтверждающих данную рекомендацию, нет.
д) Антидоты. Пациентам, принявшим внутрь более 5 г хлорохина, с систолическим кровяным давлением ниже 80 мм рт.ст. и длительностью интервала QRS более 120 мс немедленно вводят внутривенно высокие дозы адреналина и диазепама.
е) Поддерживающая терапия. Необходим мониторинг уровней электролитов (особенно калия), а также функции печени и почек. Для определения диффузных изменений отека легких требуется рентгенография грудной клетки, а для выявления аритмий — кардиомониторинг (ЭКГ). Не исключена гипотензия. Эндомиокардиальная биопсия может выявить гистологические изменения, характерные для хлорохиновой кардиомиопатии, включая крупные вторичные лизосомы, миелоидные и криволинейные тельца. Эти особенности иногда появляются после долгосрочного хронического лечения хлорохином.
- Гипокалиемия. Калий вводят, если его сывороточный уровень падает или налицо электрокардиографические признаки гипокалиемии. Доза составляет 0,25 мэкв/кг в 1 ч для пациента с массой тела менее 40 кг. Если его масса тела больше, а уровень калия ниже 3,7 мэкв/л, в течение 2 ч вводят хлорид калия с максимальной скоростью 10 мэкв/ч. В любом случае после введения каждой двухчасовой дозы проверяют уровень калия.
- Внутрижелудочковая блокада. Лечение предусматривает введение 4 мг изопротеренола (4 мл 1:5000) в 250 мл 5 % водного раствора декстрозы или 0,9 % физиологического раствора (концентрация 16 мкг/мл) со скоростью 0,3 мкг/кг в 1 мин с периодическим увеличением на 0,2 мкг/кг до максимальной скорости 1,3 мкг/кг в 1 мин для уменьшения рефрактерной фазы и подщелачивании крови бикарбонатом натрия до рН 7,5. Может понадобиться кардиостимулятор.
- Желудочковая тахикардия или фибрилляция. Используется синхронизированная кардиоверсия. При рецидивировании желудочковой тахикардии необходима быстрая электрокардиостимуляция (120 в 1 мин).
- Остановка сердца. Назначают массаж сердца, вспомогательную вентиляцию, 100 % кислород и адреналин (внутривенно или через эндотрахеальную трубку).
- Прочие мероприятия. При эпилептических припадках назначают диазепам. При метгемоглобинемии выше 30 % вводят метиленовый синий. При гемолизе проводят переливание крови, ощелачивание крови и форсированный диурез.
Необходим мониторинг сердечной и почечной функций. Уровни хлорохина в крови и моче определяют для подтверждения его присутствия. При аритмиях может потребоваться лидокаин. Антиаритмические агенты класса IA (например, хинидин, дизопирамид, прокаинамид) противопоказаны. Госпитализация и наблюдение продолжаются до стабилизации сердечно-сосудистого и неврологического состояний. Во многих случаях для полного выздоровления достаточно агрессивных поддерживающих мероприятий.
Поддерживающая терапия отравления мефлохином. Следят за возможным развитием эпилептических припадков.
Поддерживающая терапия отравления пириметамином. В течение 3 сут внутримышечно вводят 3—9 мг лейковорина кальция, а также 10 мг/сут фолиевой кислоты. Назначают гематологический мониторинг.
Поддерживающая терапия отравления хинином. Лечение включает исследование глаз (определение полей зрения, электроретинографию, электроокулографию, оценку вызванных потенциалов зрительного нерва, темновой адаптации, цветовые тесты) и периодическое снятие ЭКГ. Данные о блокаде звездчатого ганглия спорны. Антиаритмические агенты классов I, II и III противопоказаны.
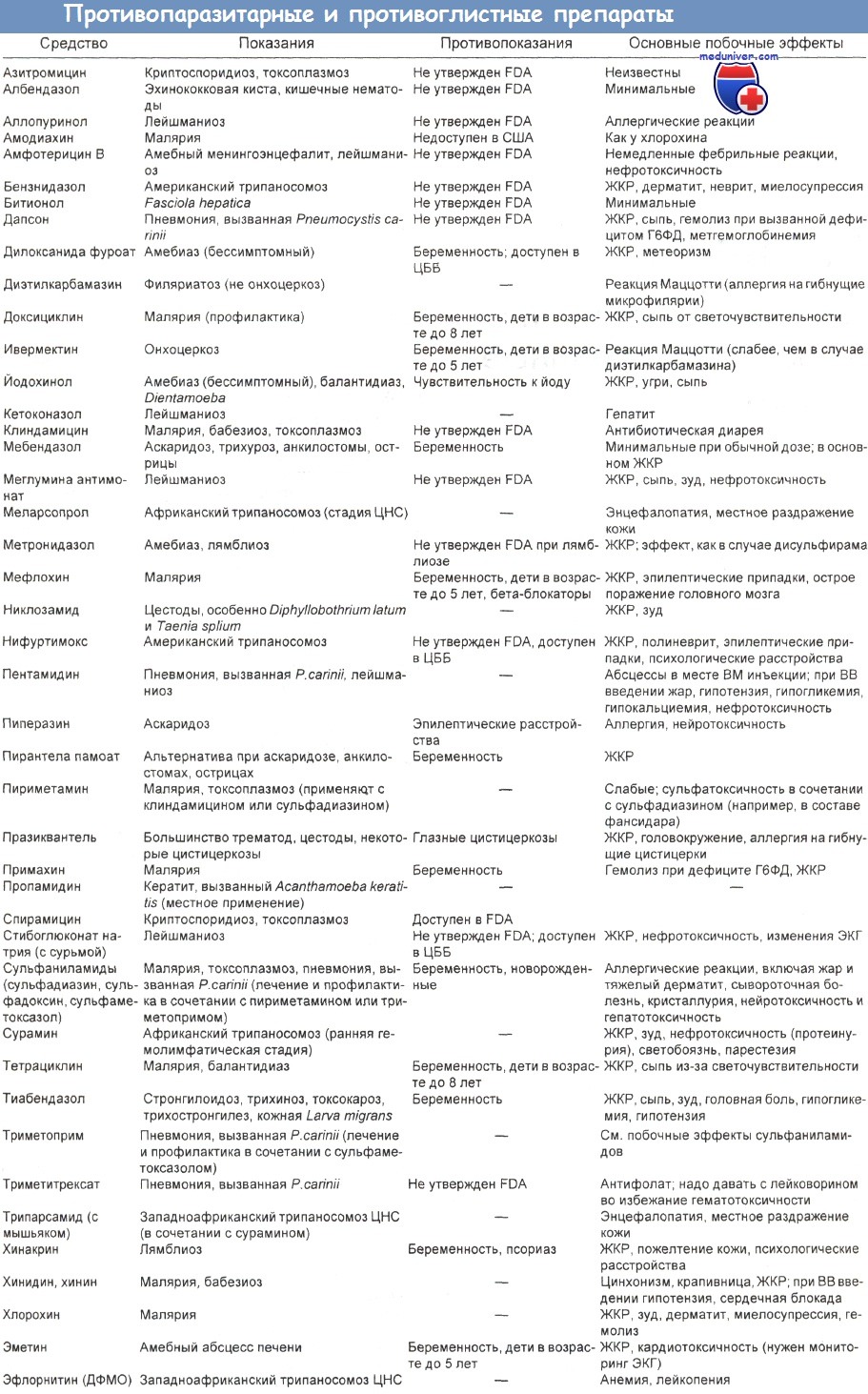
ДФМО — альфа-дифторметилорнитин; ЖКР — желудочно-кишечные расстройства;
ЦББ — центры по борьбе с болезнями и их профилактике; ЦНС —- центральная нервная система; ЭКГ — электрокардиограмма;
FDA — Управление по контролю за качеством продуктов питания, медикаментов и косметических средств (США).
Видео фармакологические, побочные эффекты препаратов от гельминтов (антигельминтных препаратов)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

