Лечение сыпного тифа реферат
Обновлено: 19.04.2024
Эпидемический сыпной тиф (Синонимы: вшивый сыпной тиф, военный тиф, голодный тиф, европейский тиф, тюремная лихорадка, лагерная лихорадка; epidemic typhus fever, louse-born typhus, jail fever, famine fever, war fever-англ., Flecktyphus, Flec-kfieber - нем.; typhus epidemique, typhus exanthematique, typhus historique - франц.; tifus exantematico, dermotypho - ucn.) - острая инфекционная болезнь, характеризуется циклическим течением, лихорадкой, розеолезно-петехиальной экзантемой, поражением нервной и сердечно-сосудистой систем, возможностью сохранения риккетсий в организме реконвалесцента в течение многих лет.
Что провоцирует / Причины Эпидемического сыпного тифа:
Возбудителями эпидемического сыпного тифа являются R. prowazekii, распространенная во всех странах мира, и R. canada, циркуляция которой наблюдается в Северной Америке. Риккетсия Провачека несколько крупнее других риккетсий, грамотрицательная, имеет два антигена: поверхностно расположенный видонеспецифический (общий с риккетсиями Музера) термостабильный, растворимый антиген липоидополисахаридно-протеиновой природы, под ним располагается видоспецифический нерастворимый термолабильный белково-полисахаридный антигенный комплекс. Риккетсий Провачека быстро гибнут во влажной среде, но длительно сохраняются в фекалиях вшей и в высушенном состоянии. Хорошо переносят низкие температуры, гибнут при прогревании до 58°С за 30 мин, до 100°С - за 30 с. Погибают под действием обычно применяемых дезсредств (лизол, фенол, формалин). Высоко чувствительны к тетрациклинам.
Патогенез (что происходит?) во время Эпидемического сыпного тифа:
Воротами инфекции являются мелкие повреждения кожи (чаще расчесы), уже через 5-15 мин риккетсий проникают в кровь. Размножение риккетсий происходит внутриклеточно в эндотелии сосудов. Это приводит к набуханию и десквамации эндотелиальных клеток. Попавшие в ток крови клетки разрушаются, высвобождающиеся при этом риккетсий поражают новые эндотелиальные клетки. Наиболее бурно процесс размножения риккетсий происходит в последние дни инкубационного периода и в первые дни лихорадки. Основной формой поражения сосудов является бородавчатый эндокардит. Процесс может захватывать всю толщину сосудистой стенки с сегментарным или круговым некрозом стенки сосуда, что может привести к закупорке сосуда образующимся тромбом. Так возникают своеобразные сыпнотифозные гранулемы (узелки Попова). При тяжелом течении болезни преобладают некротические изменения, при легком - пролиферативные. Изменения сосудов особенно выражены в центральной нервной системе, что дало основание И. В. Давыдовскому считать, что каждый сыпной тиф является негнойным менингоэнцефалитом. С поражением сосудов связаны не только клинические изменения со стороны центральной нервной системы, но и изменения кожи (гиперемия, экзантема), слизистых оболочек, тромбоэмболические осложнения и др. После перенесенного сыпного тифа остается довольно прочный и длительный иммунитет. У части реконвалесцентов это нестерильный иммунитет, так как риккетсий Провачека могут десятилетиями сохраняться в организме реконвалесцентов и при ослаблении защитных сил организма обусловливать отдаленные рецидивы в виде болезни Брилля.
Симптомы Эпидемического сыпного тифа:
Ранним признаком является и энантема, которая очень характерна и имеет важное значение для ранней диагностики. Она описана Н. К. Розенбергом в 1920 г. На слизистой оболочке мягкого неба и язычка, обычно у его основания, а также на передних дужках можно заметить небольшие петехии (до 0,5 мм в диаметре), число их чаще 5-6, а иногда и больше. При внимательном осмотре энантему Розенберга можно выявить у 90% больных сыпным тифом. Появляется она за 1-2 дня до появления кожных высыпаний. Как и пятна Киари-Авцына, она сохраняется до 7-9-го дня болезни. Следует отметить, что при развитии тромбогеморрагического синдрома сходные высыпания могут появиться и при других инфекционных болезнях.
При выраженной интоксикации у больных сыпным тифом может наблюдаться своеобразная окраска кожи ладоней и стоп, она характеризуется оранжевым оттенком, это не желтушность кожи, тем более что отсутствует субиктеричность склер и слизистых оболочек (где, как известно, желтушность проявляется раньше). Доцент кафедры инфекционных болезней И. Ф. Филатов (1946) доказал, что такая окраска обусловлена нарушением каротинового обмена (каротиновая ксантохромия).
Существенных изменений органов дыхания у больных сыпным тифом обычно не выявляется, нет воспалительных изменений верхних дыхательных путей (краснота слизистой оболочки глотки обусловлена не воспалением, а инъекцией кровеносных сосудов). У некоторых больных отмечается учащение дыхания (за счет возбуждения дыхательного центра). Появление пневмонии является осложнением. Изменения органов кровообращения отмечаются у большинства больных. Это проявляется в тахикардии, снижении АД, приглушении тонов сердца, изменениях ЭКГ, может развиться картина инфекционно-токсического шока. Поражение эндотелия обусловливает развитие тромбофлебитов, иногда тромбы образуются и в артериях, в периоде реконвалесценции возникает угроза тромбоэмболии легочной артерии.
Длительность течения болезни (если не применялись антибиотики) зависела от тяжести, при легких формах сыпного тифа лихорадка продолжалась 7-10 дней, выздоровление наступало довольно быстро, осложнений, как правило, не было. При среднетяжелых формах лихорадка достигала высоких цифр (до 39-40 °С) и длилась в течение 12-14 дней, экзантема характеризовалась преобладанием петехиальных элементов. Возможно развитие осложнений, однако заболевание, как правило, заканчивалось выздоровлением. При тяжелом и очень тяжелом течении сыпного тифа наблюдалась высокая лихорадка (до 41-42°С), резко выраженные изменения центральной нервной системы, тахикардия (до 140 уд/мин и более), снижение АД до 70 мм рт. ст. и ниже. Сыпь имеет геморрагический характер, наряду с петехиями могут появляться и более крупные кровоизлияния и выраженные проявления тромбогеморрагического синдрома (носовые кровотечения и др.). Наблюдались и стертые
формы сыпного тифа, но они чаще оставались нераспознанными. Приведенная симптоматика характерна для классического сыпного тифа. При назначении антибиотиков болезнь купируется в течение 1-2 сук.
Осложнения. Риккетсии Провачека паразитируют в эндотелии сосудов, в связи с этим могут возникать различные осложнения - тромбофлебиты, эндартерииты, тромбоэмболия легочных артерий, кровоизлияние в мозг, миокардиты. Преимущественная локализация в центральной нервной системе приводит к осложнениям в виде психоза, полирадикулоневрита. Присоединение вторичной бактериальной инфекции может обусловить присоединение пневмоний, отита, паротита, гломерулонефрита и др. При антибиотикотерапии, когда очень быстро проходят все проявления болезни, и даже при легких формах болезни почти единственной причиной гибели больных являются тромбоэмболии легочной артерии, как правило, это происходило уже в периоде выздоровления, при нормальной температуре тела, нередко осложнение провоцировалось расширением двигательной активности реконвалесцента.
Диагностика Эпидемического сыпного тифа:
Диагноз спорадических случаев в начальный период болезни (до появления типичной экзантемы) очень труден. Серологические реакции становятся положительными также лишь с 4-7-го дня от начала болезни. Во время эпидемических вспышек диагноз облегчается эпидемиологическими данными (сведения о заболеваемости, наличии завшивленности, контакт с больными сыпным тифом и др.). При появлении экзантемы (т. е. с 4-6-го дня болезни) клинический диагноз уже возможен. Сроки появления и характер сыпи, гиперемия лица, энантема Розенберга, пятна Киари-Авцына, изменения со стороны нервной системы - все это позволяет дифференцировать в первую очередь от брюшного тифа (постепенное начало, заторможенность больных, изменения со стороны органов пищеварения, более позднее появление экзантемы в виде розеоло-папулезной мономорфной сыпи, отсутствие петехий и др.). Необходимо дифференцировать и от других инфекционных болезней, протекающих с экзантемой, в частности, с другими риккетсиозами (эндемический сыпной тиф, клещевой риккетсиоз Северной Азии и др.). Некоторое дифференциально-диагностическое значение имеет картина крови. При сыпном тифе характерным является умеренный нейтрофильный лейкоцитоз с палочкоядерным сдвигом, эозинопения и лимфопения, умеренное повышение СОЭ.
Для подтверждения диагноза используют различные серологические реакции. Сохранила некоторое значение реакция Вейля-Феликса - реакция агглютинации с протеем OXig, особенно при нарастании титра антител в ходе болезни. Чаще используют РСК с риккетсиозным антигеном (приготовленным из риккетсий Провачека), диагностическим титром считается 1:160 и выше, а также нарастание титра антител. Используют и другие серологические реакции (реакция микроагглютинации, гемагглютинации и др.). В меморандуме совещания ВОЗ по риккетсиозам (1993) в качестве рекомендуемой диагностической процедуры рекомендована непрямая реакция иммунофлюоресценции. В острую фазу болезни (и периода реконвалесценции) антитела связаны с IgM, что используется для отличия от антител в результате ранее перенесенной болезни. Антитела начинают выявляться в сыворотке крови с 4-7-го дня от начала болезни, максимального титра достигают через 4-6 нед от начала заболевания, затем титры медленно снижаются. После перенесенного сыпного тифа риккетсий Провачека в течение многих лет сохраняются в организме реконвалесцента, это обусловливает длительное сохранение антител (связаны с IgG также в течение многих лет, хотя и в невысоких титрах). В последнее время с диагностическими целями используют пробную терапию антибиотиками тетрациклиновой группы. Если при назначении тетрациклина (в обычных терапевтических дозах) через 24-48 ч не наступает нормализация температуры тела, то это позволяет исключить сыпной тиф (если лихорадка не связана с каким-либо осложнением).
Лечение Эпидемического сыпного тифа:
Основным этиотропным препаратом в настоящее время являются антибиотики тетрациклиновой группы, при непереносимости их эффективным оказывается и левомицетин (хлорамфеникол). Чаще назначается тетрациклин внутрь по 20-30 мг/кг или для взрослых по 0,3-0,4 г 4 раза в день. Курс лечения продолжается 4-5 дней. Реже назначают левомицетин по 0,5-0,75 г 4 раза в сутки в течение 4-5 дней. При тяжелых формах первые 1-2 дня можно назначать левомицетина сукцинат натрия внутривенно или внутримышечно по 0,5-1 г 2-3 раза в сутки, после нормализации температуры тела переходят на пероральное применение препарата. Если на фоне антибиотикотерапии присоединяется осложнение, обусловленное наслоением вторичной бактериальной инфекции (например, пневмонии), то с учетом этиологии осложнения дополнительно назначают соответствующий химиопрепарат.
Этиотропная антибиотикотерапия оказывает очень быстрый эффект и поэтому многие методы патогенетической терапии (вакцинотерапия, разработанная профессором П. А. Алисовым, длительная оксигенотерапия, обоснованная В. М. Леоновым, и др.) в настоящее время имеют лишь историческое значение. Из патогенетических препаратов обязательным является назначение достаточной дозы витаминов, особенно аскорбиновой кислоты и Р-витаминные препараты, которые обладают сосудоукрепляющим действием. Для предупреждения тромбоэмболических осложнений, особенно в группах риска (к ним прежде всего относятся лица пожилого возраста), необходимо назначение антикоагулянтов. Назначение их необходимо и для предупреждения развития тромбогеморрагического синдрома. Наиболее эффективным препаратом для этой цели является гепарин, который следует назначать сразу же после установления диагноза сыпного тифа и продолжать его прием в течение 3-5 дней.
Гепарин (Нерагтит), синонимы: Heparin sodim, Гепарин ВС, Гепароид. Выпускается в виде раствора во флаконах по 25 000 ЕД (5 мл). Следует учитывать, что тетрациклины в какой-то степени ослабляют действие гепарина. Вводят внутривенно в первые 2 дня по 40 000-50 000 ЕД/сут. Препарат лучше вводить капельно с раствором глюкозы или разделить дозу на 6 равных частей. С 3-го дня дозу уменьшают до 20 000- 30 000 ЕД/сут. При уже возникшей эмболии суточную дозу в первый день можно увеличить до 80 000-100000 ЕД. Препарат вводят под контролем свертывающей системы крови.
Прогноз. До введения в практику антибиотиков прогноз был серьезным, многие больные умирали. В настоящее время при лечении больных тетрациклинами (или левомицетином) прогноз благоприятный даже при тяжелом течении болезни. Летальные исходы наблюдались очень редко (менее 1%), а после введения в практику антикоагулянтов летальных исходов не наблюдается.
Профилактика Эпидемического сыпного тифа:
Для профилактики сыпного тифа большое значение имеет борьба со вшивостью, ранняя диагностика, изоляция и госпитализация больных сыпным тифом, необходима тщательная санитарная обработка больных в приемном покое стационара и дезинсекция одежды больного. Для специфической профилактики использовалась инактивированная формалином вакцина, содержащая убитые риккетсии Провачека. Вакцины использовались во время повышенной заболеваемости и были эффективными. В настоящее время при наличии активных инсектицидов, эффективных методов этиотропной терапии и низкой заболеваемости значение противосыпнотифозной вакцинации значительно снизилось.
К каким докторам следует обращаться если у Вас Эпидемический сыпной тиф:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Эпидемического сыпного тифа, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Болезнь Брилла – это рецидив эпидемического сыпного тифа, сохраняющий клинические проявления первичного заболевания, но протекающий преимущественно в лёгкой форме. Характерным клиническим симптомом является обильная розеолезно-петехиальная сыпь на коже, слизистых оболочках. Системными проявлениями служат лихорадка, изменения сознания, склонность к тахикардии и гипотонии. Подтверждающие диагностические методы включают обнаружение антител к сыпнотифозной риккетсии и самого возбудителя в организме. Лечение рецивирующего сыпного тифа проводится с помощью этиотропных антибиотиков, а также симптоматических препаратов.
МКБ-10
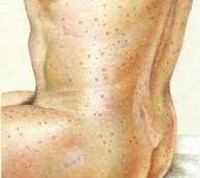
Общие сведения
Болезнь Брилла (болезнь Брилла-Цинссера, повторный сыпной тиф) – острое инфекционное заболевание, протекающее с поражением кожных покровов, слизистых, реже сердечно-сосудистой, нервной систем. Впервые заболевание было описано в 1910 г. американским врачом Н. Бриллом и дополнено в 1934 г. эпидемиологом Х. Цинссером. Ученые связывали симптомы патологии с ранее перенесенным сыпным тифом, что в сер. XX столетия было подтверждено обнаружением риккетсий в лимфоузлах умерших от рецидива сыпного тифа, впервые перенесенного более чем за 20 лет до смерти. Заболевание не имеет четкой сезонности, носит спорадический характер, не подразумевает обязательного недавнего контакта со вшами или больными педикулёзом.

Причины
Возбудителями инфекции служат риккетсии Провачека, которые находятся в лимфатических узлах и других органах перенесшего в прошлом эпидемический сыпной тиф человека. Риккетсии – облигатные внутриклеточные микроорганизмы, погибают при кипячении, использовании стандартных растворов дезинфицирующих веществ. Источником инфекции для себя является сам больной человек, для окружающих же он не заразен только в отсутствие вшей. При наличии завшивленности пациент с болезнью Брилла может заразить окружающих эпидемическим сыпным тифом с помощью трансмиссивной передачи инфекции.
Традиционно в группу риска включались только люди старше 45 лет, но в связи с высокой распространенностью ВИЧ-инфекции в мире, пациенты с вирусом иммунодефицита могут быть подвержены болезни Брилла в большей степени, чем общая популяция. Пусковыми факторами рецидива обычно служат острые респираторные инфекции, истощение, длительные стрессовые ситуации, переохлаждения, облучение, обострения хронических болезней, травмы, смена климата, работы на вредном производстве, тяжелые иммунодефицитные состояния и т. п. Дети до 18 лет не страдают данной патологией.
Патогенез
После перенесенного эпидемического вшивого тифа риккетсии длительное время персистируют в лимфоузлах, паренхиматозных органах (чаще всего в печени, почках) и лёгких. Важную роль в патогенезе рецидивной инфекции играет количество риккетсий (обычно незначительное), которое коррелирует с тяжестью клинических и морфологических проявлений. При наличии соответствующих условий риккетсии проникают в системный кровоток, при этом главной мишенью для возбудителя является эндотелий сосудов. В эндотелиоцитах происходит размножение риккетсий, воспалительные изменения могут захватывать всю толщу сосуда, приводя к некрозу сосудистой стенки. Однако специфические сыпнотифозные гранулёмы (узелки Попова) образуются редко.
Для заболевания характерен так называемый бородавчатый эндокардит с поражением клапанов сердца. Вследствие циркулярного либо сегментарного васкулярного поражения образуются тромбы, при локализации тромбоза (либо тромбоэмболии) в сосудах головного мозга возможны ишемические повреждения нервной ткани. Поражения сосудов обуславливают и кожные проявления болезни. Важной особенностью патологии является нестерильный иммунитет, поэтому при полной элиминации возбудителя возможно новое заражение. Однако повторных случаев этой патологии в мире практически не зафиксировано. Вероятно, это связано с морфологическими особенностями риккетсий, их внутриклеточным паразитированием, позволяющим длительное время быть недосягаемыми для клеток иммунной системы организма.
Симптомы болезни Брилла
Инкубационный период заболевания длится в некоторых случаях от 3 до 50 лет. Первые клинические проявления могут начинаться через 5-7 суток после воздействия провоцирующего фактора. Начало рецидива острое, с резким подъемом температуры тела до высоких цифр (выше 39 ° С), ознобом, выраженной слабостью, утомляемостью, сильной головной болью, снижением аппетита. Пациенты возбуждены, могут возникать нарушения сна, эйфория, деперсонализация, гиперестезия глазного, слухового, обонятельного и других анализаторов. Отмечается снижение артериального давления (ниже 120/80 мм рт. ст.). Наблюдается невыраженная гиперемия лица, инъекция сосудов склер, с первых суток определяются пятна Киари-Авцына (единичные красно-оранжевые элементы с нечетким контуром на конъюнктиве, хряще верхнего века) и энантема Розенберга (небольшие петехии на оболочке мягкого неба, дужках миндалин).
С 3-4 дня начала рецидива на коже отмечается появление розеолезно-петехиальной сыпи, преимущественно сконцентрированной на теле, боковых поверхностях туловища, верхних конечностях; гораздо реже элементы обнаруживаются на лице, ладонях и подошвах. Сыпь не вызывает зуда, шелушения, проходит бесследно (розеолы) или оставляет участки депигментации (петехии). Неблагоприятным прогностическим признаком считается преобладание петехиальных высыпаний, однако при данной нозологии это наблюдается крайне редко, как и течение без появления экзантемы. Нечастым, но грозным симптомом является воспаление вещества головного мозга, проявляющееся нарушением сознания, параличами, парезами.
Осложнения
Раннее обращение за медицинской помощью, правильная диагностика, своевременное лечение позволяют перенести заболевание без осложнений. Пациенты с хроническими системными заболеваниями чаще всего подвержены развитию среднетяжелых и осложнённых форм болезни Брилла. Самыми грозными последствиями рецидива риккетсиоза являются тромбоэмболический синдром, тромбофлебиты, инфекционно-токсический шок, вторичные бактериальные инфекции (гипостатическая пневмония, пиелонефрит, сепсис). Возможны гнойные осложнения из-за инвазивных медицинских лечебно-диагностических манипуляций (внутривенные инфузии, катетеризация сосудов, внутримышечные инъекции и другие).
Диагностика
Для подтверждения либо исключения диагноза рецидивирующего тифа требуется консультация инфекциониста, кардиолога, дерматовенеролога. При появлении признаков поражения ЦНС обязателен осмотр невролога. Диагностика нозологии проводится путём тщательного сбора эпидемиологического анамнеза, правильной интерпретации данных осмотра, результатов лабораторных и инструментальных исследований:
- Физикальное обследование. При объективном исследовании пациента обращает на себя внимание умеренное психомоторное возбуждение, иногда – тремор пальцев кистей и толчкообразное выталкивание языка вперед (симптом Говорова-Годелье). Наблюдаются розеолезные и петехиальные высыпания на кожных покровах, конъюнктиве глаз, мягком нёбе. При пальпации живота можно обнаружить увеличение печени, селезёнки (гепатоспленомегалия). Характерны положительные симптомы жгута и щипка (искусственное вызывание сыпи при сдавлении кожи).
- Исследования крови и мочи. В общеклиническом анализе отмечается наличие нейтрофильного лейкоцитоза с палочкоядерным сдвигом влево, лимфоцитопении, эозинофилопении, ускорения СОЭ. Биохимические исследования демонстрируют увеличение показателей креатинина, гиперглобулинемию, гипоальбуминемию. В общем анализе мочи – увеличение плотности, альбуминурия, цилиндрурия, реже микрогематурия.
- Выявление инфекционных агентов. Обязательным для диагностики является серологическое исследование крови (ИФА, РСК, РНИФ) с обнаружением иммуноглобулинов класса G (IgG) к риккетсии Провачека. Наличие возбудителя в организме возможно доказать с помощью ПЦР. Бактериологическое исследование крови является трудоёмким и дорогостоящим процессом, при необходимости проводится только в лабораториях особо опасных инфекций.
- Кардиодиагностика. На электрокардиографии выявляется тахикардия, признаки гипоксии миокарда, реже – недостаточности пораженных клапанов. При ЭХО-КГ обнаруживаются вегетации с растушеванным контуром, неоднородным эхографическим сигналом, утолщение створок клапанов, иногда – формирование клапанной недостаточности, усугубление регургитации.
Дифференциальную диагностику проводят с эндемическим сыпным тифом, краснухой, корью, сифилисом, сепсисом, пятнистой лихорадкой скалистых гор, гриппом, брюшным тифом, паратифами А и В, геморрагической лихорадкой с почечным синдромом, менингококковой инфекцией (менингококцемией и менингококковым менингитом), лептоспирозом. Учитывая поражения сердца, обусловленные как самим рецидивом тифа, так и часто сопутствующей кардиальной патологией, необходимо дифференцировать болезнь с инфекционным эндокардитом, ревматическими пороками сердца, кардиомиопатиями. Психомоторное возбуждение либо заторможенность, а также возможные эпизоды галлюцинаций, бреда могут иметь причиной алкогольную, наркотическую интоксикацию либо являться дебютом психических расстройств или сенильной деменции.
Лечение болезни Брилла
Пациенты с подозрением на данную патологию подлежат стационарному лечению. Режим постельный, следует сохранять преимущественно горизонтальное положение до 5-6 дня нормальной температуры. Затем разрешаются недлительные перемещения под присмотром медицинских работников, потом – самостоятельно в пределах отделения. Необходимо регулярное мониторирование артериального давления. Некоторую эффективность может иметь применение компрессионного трикотажа для профилактики тромбоза глубоких вен нижних конечностей и ТЭЛА. Рекомендуется увеличить употребление жидкости, придерживаться диеты с исключением алкоголя, жаренных и жирных блюд.
Этиотропные препараты для лечения болезни Брилла – антибиотики тетрациклинового, рифамицинового ряда, а также макролиды (например, доксициклин, тетрациклин, рифампицин или азитромицин). Патогенетически обосновано применение витаминов С и Р, обладающих вазопротекторными свойствами. Симптоматическая терапия включает в себя жаропонижающие, дезинтоксикационные препараты (хлосоль, ацесоль, раствор Хартмана, Рингера, глюкозо-солевые и сукцинат-содержащие инфузионные растворы), седативные средства (барбитураты, диазепам и другие). Всем пациентам, особенно пожилого возраста, рекомендуется применение антикоагулянтов (гепарин).
Прогноз и профилактика
Прогноз состояния чаще всего благоприятный, летальность составляет 1-2%. На течение инфекции могут оказать влияние коморбидные состояния и возраст пациента, чаще всего лихорадочная стадия болезни длится около 7-8 дней, полное восстановление занимает до 2-3 недель. Около 70 % случаев заболевания протекают в лёгкой либо среднетяжелой форме.
Специфическая профилактика заболевания заключается в применении вакцин по эпидемиологическим показаниям. Наиболее распространена практика вакцинации живой сыпнотифозной вакциной и её аналогом – сухим химическим препаратом, содержащим убитых риккетсий. Применение средств специфической профилактики показано лицам, временно или постоянно находящимся в контакте с больными педикулезом и сыпным тифом, а также совместно проживающим с больным болезнью Брилла в неблагоприятных санитарно-эпидемиологических условиях.
Главным способом неспецифической профилактики патологии является борьба со вшами (профилактические осмотры в образовательных учреждениях и рабочих коллективах), санитарно-просветительская работа с населением, прививание гигиенических навыков детям. Необходима полноценная дезинсекция мест проживания, одежды, личных вещей больных педикулезом. Важно раннее выявление, изоляция, рациональная антибиотикотерапия больных эпидемическим тифом.
1. Сыпной тиф: эпидемиологическая характеристика и профилактика: учебно-методическое пособие/ А.М. Близнюк и др. – 2010.
4. Инфекционные болезни и эпидемиология/ Покровский В.И., Пак С.Г., Брико Н.И., Данилкин Б.К. - 2007.
Сыпной тиф — группа инфекционных заболеваний, вызываемых бактериями риккетсиями, общее острое инфекционное заболевание, передающееся от больного человека к здоровому через вшей. Характеризуется специфической сыпью, лихорадкой, поражения нервной и сердечно-сосудистой систем. Различают две формы заболевания: эпидемический сыпной тиф и эндемический сыпной тиф.
Эпидемиология
В настоящее время высокая заболеваемость сыпным тифом сохранилась лишь в некоторых развивающихся странах. Однако многолетнее сохранение риккетсий у ранее переболевших сыпным тифом и периодическое появление рецидивов в виде болезни Брилля—Цинссера не исключает возможность эпидемических вспышек сыпного тифа. Это возможно при ухудшении социальных условий (повышенная миграция населения, педикулез, ухудшение питания и др.).
Эпидемический сыпной тиф, известный также как классический, европейский или вшивый сыпной тиф, корабельная или тюремная лихорадка, вызывается риккетсиями Провачека, Rickettsia prowazekii (по имени описавшего их чешского ученого).
Патогенез
Воротами инфекции являются мелкие повреждения кожи (чаще расчесы), уже через 5—15 мин риккетсии проникают в кровь. Основной формой поражения сосудов является бородавчатый эндокардит. С поражением сосудов связаны не только клинические изменения со стороны центральной нервной системы, но и изменения кожи (гиперемия, экзантема), слизистых оболочек, тромбоэмболические осложнения и др.
После перенесенного сыпного тифа остается довольно прочный и длительный иммунитет. У части реконвалесцентов это нестерильный иммунитет, так как риккетсии Провачека могут десятилетиями сохраняться в организме и при ослаблении защитных сил организма обусловливать отдаленные рецидивы в виде болезни Брилля. Кроме того, при наличии завшивленности больные болезнью Брилля-Цинссера могут служить источником инфекции, что может стать инициирующей искрой для новой эпидемии сыпного тифа.
Клиническая картина
Укус зараженной вши непосредственно не приводит к инфицированнию; заражение происходит при расчесывании, то есть втирании в место укуса выделений кишечника вши, богатых риккетсиями. Инкубационный период при сыпном тифе продолжается 10-14 дней. Начало болезни внезапное и характеризуется ознобом, лихорадкой, упорной головной болью, болью в спине. Через несколько дней на коже, сначала в области живота, появляется пятнистая розовая сыпь. Сознание больного заторможено (вплоть до комы), больные дезориентированы во времени и пространстве, речь их тороплива и бессвязна. Температура постоянно повышена до 40°C и резко снижается примерно через две недели. Во время тяжелых эпидемий до половины заболевших могут погибнуть. Лабораторные тесты (реакция связывания комплемента и реакция Вейля — Феликса) становятся положительными на второй неделе заболевания.
Осложнения
Риккетсии Провачека паразитируют в эндотелии сосудов, в связи с этим могут возникать различные осложнения — тромбофлебиты, эндартерииты, тромбоэмболия легочных артерий, кровоизлияние в мозг, миокардиты. При антибиотикотерапии, когда очень быстро проходят все проявления болезни, и даже при легких формах болезни почти единственной причиной гибели больных являются тромбоэмболии легочной артерии. Как правило, это происходило уже в периоде выздоровления, при нормальной температуре тела. Нередко осложнение провоцировалось увеличением двигательной активности человека.
Диагноз
Диагноз спорадических случаев в начальный период болезни (до появления типичной экзантемы) очень труден. Серологические реакции становятся положительными также лишь с 4—7-го дня от начала болезни. Во время эпидемических вспышек диагноз облегчается эпидемиологическими данными (сведения о заболеваемости, наличии завшивленности, контакт с больными сыпным тифом и др.).
Лечение
Основным этиотропным препаратом в настоящее время являются антибиотики тетрациклиновой группы, при непереносимости их эффективным оказывается и левомицетин (хлорамфеникол).
В 1942 году А. В. Пшеничнов разработал эффективную вакцину для профилактики сыпного тифа.
Широкое применение вакцины в СССР позволило предотвратить эпидемию тифа в действующей армии и в тылу во время Великой отечественной войны.
Прогноз
До введения в практику антибиотиков прогноз был неблагоприятным, многие больные умирали. В настоящее время при лечении больных тетрациклинами (или левомицетином) прогноз благоприятный даже при тяжелом течении болезни. Летальные исходы наблюдались очень редко (менее 1 %), а после введения в практику антикоагулянтов летальных исходов не наблюдается.
Профилактика
Для профилактики сыпного тифа большое значение имеет борьба со вшивостью, ранняя диагностика, изоляция и госпитализация больных сыпным тифом, необходима тщательная санитарная обработка больных в приемном покое стационара и дезинфекция одежды больного.
* Данная работа не является научным трудом, не является выпускной квалификационной работой и представляет собой результат обработки, структурирования и форматирования собранной информации, предназначенной для использования в качестве источника материала при самостоятельной подготовки учебных работ.
Эндемический (крысиный) сыпной тиф
Синонимы: блошиный сыпной тиф, средиземноморский крысиный риккетсиоз, манчжурский эндемический тиф, индийский тиф (бангалоре), корабельный тиф; marine typhus, endemic typhus, shop typhus, Махеlls disease - англ.; Ratten Typhus - нем.; typhus murini, fievre nautique de Toulon - франц.; rickettsiosis de la rata, tifus inurine, tifus mejicano, tabardillo - исп.
Эндемический сыпной тиф - острая инфекционная болезнь, обусловленная риккетсиями Музера, характеризуется доброкачественным течением с появлением на коже розеолезно-папулезной сыпи.
Этиология. Заболевание впервые описано С.С. Боткиным и С.С. Зимницким (1906, 1910), которые наблюдали его во время русско-японской войны в Манчжурии ("манчжурский сыпной тиф"). В 1928 г. Mooser обнаружил риккетсии в крови больного (путем заражения кровью больного морских свинок). В 1931 г. Музер с соавторами обнаружили риккетсии в мозгу крыс, отловленных в очагах заболеваемости. Возбудитель получил название Rickettsia mooseri. По своим морфологическим, биологическим и антигенным свойствам риккетсии Музера очень близки к риккетсиям Провачека. Во внешней среде в высушенном состоянии они могут сохраняться довольно долго.
Эпидемиология. Эндемический сыпной тиф, в отличие от эпидемического является зоонозом. Он распространен среди мелких диких грызунов - серых крыс, черных крыс и мышей, которые и являются резервуаром возбудителя в природе. Заражение их наступает контактным путем, а также при поедании пищи, загрязненной мочой инфицированных животных через фекалии зараженных крысиных блох. Заболевания людей чаще встречаются в портовых городах и других регионах, где имеется большое количество грызунов (крыс, мышей). В основном заболевания наблюдались в прибрежных городах Северной и Южной Америки, Индии, Австралии. В Европе эндемический сыпной тиф регистрировался в виде спорадических случаев в бассейнах Черного, Балтийского и Каспийского морей. Человек от инфицированных грызунов может заражаться различными путями:
контактным при втирании в кожу фекалий инфицированных блох, при попадании испражнений паразитов на слизистые оболочки глаз;
аэрогенно при попадании высохших испражнений блох в дыхательные пути;
алиментарным путем при загрязнении пищевых продуктов мочой инфицированных грызунов;
возможна трансмиссивная передача через укусы гамазовых клещей, паразитирующих на грызунах.
От человека к человеку болезнь не передается. Однако некоторые авторы допускают в условиях завшивленности возможность передачи через вошь.
Патогенез. Болезнь протекает доброкачественно, поэтому морфологические особенности эндемического сыпного тифа изучены недостаточно. В патогенезе развития болезни наблюдаются общие механизмы с патогенезом эпидемического сыпного тифа, однако все процессы идут менее выражено. После перенесенного эндемического сыпного тифа возникает стойкий гомологичный иммунитет, нарастают также и антитела по отношению к риккетсиям Провачека, хотя перенесенное заболевание не защищает от эпидемического сыпного тифа. Не отмечается также длительного персистирования риккетсий Музера у переболевших с последующим рецидивированием, как это бывает при эпидемическом сыпном тифе.
Диагноз и дифференциальный диагноз. Клиническая симптоматика крысиного сыпного тифа и легких (среднетяжелых) форм эпидемического сыпного тифа очень сходны и провести дифференциальный диагноз очень трудно. Помогает изучение эпидемиологических предпосылок (уровень заболеваемости, наличие вшивости и пр.). Следует принимать во внимание различный характер экзантемы (появление элементов сыпи на лице и стопах, розеолезно-папулезный характер экзантемы, отсутствие петехий и пр.). Даже при использовании различных серологических методов необходимо учитывать возможность перекрестных реакций с риккетсиями Провачека, с которой риккетсия Музера имеет общие антигенные свойства. Серологические реакции с этими диагностикумами необходимо ставить параллельно. Более высокие титры и более выраженное нарастание количества антител к риккетсий Музера может быть доказательным для диагностики эндемического сыпного тифа. Практически используют те же самые реакции, что и при диагностике эпидемического сыпного тифа.
Читайте также:

