Лечения альвеококкоза печени народными средствами
Обновлено: 25.04.2024
Пути заражения и жизненный цикл альвеококка
Окончательным хозяином цепня являются плотоядные животные, часто из семейства псовых (шакалы, койоты, лисицы, волки, домашние собаки), могут быть заражены и кошки. С их фекалиями во внешнюю среду выделяются инвазионные онкосферы, которые затем попадают в организм промежуточного хозяина (грызуны, человек).
В ЖКТ промежуточного хозяина личинки освобождаются от внешней оболочки, пробуравливают слизистую кишечника и вместе с током крови и лимфы разносятся по организму, оседая преимущественно в печени (из-за чего болезнь получила название альвеолярный эхинококкоз печени), но задеты могут быть любые органы и ткани: сердце, легкие, почки, селезенка, головной мозг.
Осевшие в органах личинки превращаются в кисты, состоящие из нескольких пузырьков (альвеол). Пузырьки разрастаются, постепенно замещая ткани органа, а выделяющиеся из них токсины вызывают некроз окружающих клеток. Альвеококк имеет склонность к распространению с током крови и лимфы: пузырьки разносятся по всему организму, поражая все новые и новые ткани, прорастая метастазами в различных органах.
Заражение человека происходит при контакте с больным животным (онкосферы оседают на шерсти), разделке туш, употреблении в пищу зараженного мяса или воды. Инвазия может произойти и при сборе ягод, грибов, трав, если на них попали яйца паразита, также известны случаи заражения при вдыхании яиц вместе с пылью.
Симптомы альвеококкоза
Долгое время (иногда в течение многих лет) симптомы альвеолярного эхинококкоза могут не проявляться, длительный латентный период объясняется медленным ростом кисты (ларвоцисты). Первые признаки заболевания обычно связаны с нарушением работы печени: она может быть увеличена в размерах, бугристая на ощупь. Могут появиться боли в правом подреберье, повыситься утомляемость, развиться общая слабость, снизиться аппетит.
Рост ларвоцисты вызывает нарушение кровотока в органах, выделяемые паразитом токсины приводят к некрозу ткани и к острым аллергическим реакциям. С развитием альвеококкоза печени появляются такие симптомы, как:
- Усиление болей в печени (становятся постоянными), развивается ее дистрофия, появляется цирроз;
- Нарушается работа ЖКТ (чувство тяжести после приема пищи, диарея или, наоборот, запоры);
- Появление кожного зуда (вызванного как нарушением работы печени, так и острыми аллергическими реакциями на токсины червя);
- Отеки, варикозное расширение вен пищевода, скопление жидкости в брюшной полости (в случае, если ларвоцисты повредили крупные сосуды);
- Нарушение работы органов и тканей, пораженных метастазами: если это почки, то начинаются проблемы с мочеиспусканием, если опухоль прорастает в мозге, могут проявиться симптомы шизофрении и так далее.
На последних стадиях альвеококкоза печени (с образованием большого количества метастазов) больной резко теряет в весе, испытывает выраженный болевой синдром, нарушается работа практически всех систем органов – клинически болезнь проявляется как рак. Альвеококкоз вызывает серьезные нарушения иммунитета и часто является причиной развития таких осложнений, как абсцессы внутренних органов, гнойный холангит, амилоидоз.
Питаясь за счет организма хозяина, альвеококк поглощает жизненно важные микроэлементы, не воспроизводимые в теле человека, а поступающие из внешней среды. Их дефицит провоцирует развитие тяжелых эндокринных нарушений, пагубно сказывается на работе нервной системы и всего организма в целом.
Диагностика альвеококкоза
Диагностика эхинококкоза и альвеококкоза затруднена, при первых признаках врачи часто диагностируют поражение печени (например, цирроз или гепатит). Анализ кала не показывает наличие паразитов, при анализе крови обнаруживается высокий СОЭ и тогда ставится диагноз онкологического заболевания, тогда как истинная причина болезни – глистная инвазия – остается не выявленной.
Лечение альвеококкоза печени
Классическая терапия предполагает хирургическое удаление ларвоцист, а также прием химических препаратов, направленных на дегельминтизацию организма. Однако медикаменты создают высокую токсическую нагрузку на все системы органов, приводят к развитию острых аллергических реакций, из-за чего становится невозможным их длительный прием, а без этого и полное выведение паразитов из тела. Лечение альвеококкоза печени народными средствами также не подтверждает свою эффективность из-за высокой агрессивности заболевания и его тяжести.
- Повышают иммунитет;
- Нормализуют обмен веществ;
- Нормализуют работу ЖКТ;
- Нормализуют работу сердечно-сосудистой системы, улучшают кровоток в пораженных альвеококком органах;
- Устраняют отечность.

Альвеококкоз печени или альвеолярный гидатидоз редкое, но опасное заболевание. На 100 тыс. человек приходится всего 8 зараженных. Основная часть инфицированного населения проживает в Центральной Европе, Азии, Северной Канаде, южной Америке.
В России встречается на Дальнем Востоке, Западной Сибири и в Кировской области. Переносчиками являются дикие звери, песец, лиса, волк, шакал, а также собаки и кошки. После проникновения в тело человека гельминт начинает разрушать внутренние органы, поэтому необходимо знать, как лечить альвеококкоз печени.
Лечение альвеококкоза печени
Возбудителем болезни является Alveococcus multilocularis. В результате поражения печени образуются многокамерные кисты или узлы. Единственный способ полностью избавиться от них – хирургическое вмешательство. Со временем яйца гельминта начнут разноситься с системным кровотоком по остальным внутренним органам, окажутся в легких, головном мозге, сердце. В связи с этим альвеококкоз тяжело лечиться, существует вероятность рецидива.
Симптомы не проявляют себя в течение нескольких лет. У врача возникают подозрения при осмотре пациента. Печень увеличена, на ощупь бугристая и плотная. Если удается диагностировать болезнь на ранней стадии, больной может ограничиться употреблением противопаразитарных препаратов, например Мебендазолом или Левамизолом. При наличии множества очагов, спасти жизнь человеку может только трансплантация.
Виды хирургического вмешательства:
- Иссечение пораженных участков. Хирург вылущивает и удаляет образовавшуюся кисту. К ней относится лобэктомия и сегментэктомия. Применяют в одном из четырех случаев. При обширном поражении органа, кисты иссекаются за несколько раз. Если желчный пузырь полностью поражен паразитов, он удаляется.
- Частичное или паллиативное удаление части зараженного органа. Применяется когда метастазы проникли в нижнюю полую вену и другие крупные сосуды. Здоровую часть органа, обрабатывают формалином или противогельминтным препаратом.
При обширном поражении альвеококком помочь больному очень сложно. Если начались метастазы в легких, головном мозге, почках с их явным нарушением функционирования, вероятность летального исхода крайне велика.
Когда образовалось большое количество кист, а их иссечение не принесло результата, больного может спасти только трансплантация органа. Раньше в медицинской практике использовались химиотерапевтические методы, во время которых противопаразитарный препарат вводили непосредственно в место локализации гельминта.
О признаках паразитарных инвазий читайте здесь.
К сожалению это не принесло должного результата, и данный способ борьбы с болезнью признан неэффективным. Врачи настаивают, что лучше всего не забывать о профилактике глистной инвазии, чем потом пытаться избавиться от паразита.
Если по состоянию здоровья человеку не может быть проведена операция по удалению образований, врачи назначают противогельминтные препараты. Лучше всего помогает Альбендазол и его аналоги. Средство очень токсично, поэтому после его принятия, пациент должен находиться в больнице, под наблюдением лечащего врача и медицинского персонала.
Врачи, при своевременном диагностировании, дают благоприятный прогноз. Рост образования происходит очень медленно, а благодаря компенсаторной перестройке печени, человек может прожить около восьми или девяти лет. Смерть наступает в результате желтухи или метастазов в головном мозге. Лечение, начавшееся сразу после обнаружения паразита, увеличивает шансы на выздоровление.
Народные рецепты в данном случае бесполезны. Они не смогут уничтожить возбудителя инфекции, а лишь приблизят смертельный исход.
Радикальное иссечение пораженного участка, гарантирует больному полное излечение, при условии, что он впоследствии будет повторно сдавать анализы для своевременного предотвращения рецидива.
Современные способы диагностики позволяют обнаружить возбудителя практически с момента его проникновения в организм. Используют общий анализ крови и мочи, биохимию. Обнаружить образования можно во время проведения УЗИ, рентгенографии, КТ и МРТ.
При отсутствии скрининговой системы, болезнь выявляют на поздней стадии. В результате, человеку не в состоянии помочь даже радикальная операция. Единственный шанс это локальная деструкция и трансплантация.

Лечение альвеококкоза печени народными средствами
В случае обнаружения альвеококка в организме необходимо срочно приступить к лечению. Чем раньше будут приняты необходимые меры, тем больше шансов на выздоровление. Полное излечение гарантирует лишь медикаментозная терапия и хирургическое вмешательство.
В качестве дополнительных средств используются народные рецепты для борьбы с гельминтами. Перед началом их применения нужно проконсультироваться с лечащим врачом.
Полынь
Трава известна своими противопаразитарными свойствами благодаря резкому, горькому вкусу. Чтобы она подействовала лучше, рекомендуется сочетать ее с другими лекарственными травами.
Необходимо смешать в равных пропорциях сухие листья полыни, гвоздики и пижмы. Перетереть до порошкообразного состояния. Принимать три раза в день, перед каждым приемом пищи. Длительность терапии составляет 10 дней. Затем нужно сделать перерыв на один месяц и повторить прием.

Черный перец
Черный перец помогает избавиться от паразита, засевшего в легких. Следует каждый день, натощак разжевывать несколько горошин. Длительность приема – 14 дней.
Корень имбиря
Можно взять свежий корень, высушить и перетереть до порошкообразного состояния, либо сразу приобрести в продуктовом магазине готовый порошок. Взять 5 грамм, залить горячим молоком, перемешать, и все выпить. Пить через день. Перед применением проконсультируйтесь с доктором, т.к. данное средство имеет ряд противопоказаний.

Лимонная корка
О профилактике энтеробиоза в детском саду читайте тут.
Лимонно-чесночная смесь
Для приготовления взять один лимон, обдать кипятком, натереть на терке. Добавить одну головку чеснока, пропущенную через пресс и 20 грамм хорошего меда, перемешать. Получившуюся кашицу съедать каждый день, по две столовые ложки сразу после пробуждением.
Важно! Народные средства не помогут избавиться от альвеококкоза! Они используются для поддержания иммунитета и работы внутренних органов.
Если врач настаивает на оперативном вмешательстве, необходимо прислушаться к его мнению и следовать его рекомендациям. Ни одно народное средство не остановит размножение паразита и не поспособствует устранению кисты.

Лечение альвеококкоза печени травами
Заражение альвеококком происходит после непосредственного контакта с больным животным или его фекалиями. Основной носитель это дикие звери, мыши, крысы, собаки и кошки. Важно после каждого контакта с животными мыть руки с мылом.
Кроме медикаментозного лечения, в качестве дополнительной терапии использую отвары, настойки из лекарственных трав и спирта.
Популярные рецепты:
- Взять по 50 грамм почек березы и чистотела, поместить в стеклянную емкость. Залить пол литрами водки или спирта. Настаивать в темном и прохладном месте семь дней. Пить по одной столовой ложке трижды в день, после еды.
- Сухие листья пижмы заливают 240 мл кипятка. Накрывают крышкой и настаивают, пока отвар не станет комнатной температуры. Выпивают за два раза, утром и вечером. Принимают, пока сохраняются симптомы болезни.
- Взять в равных количествах сухую траву полыни, пижмы и чистотела, перетереть. Кушать полученный порошок по ½ чайной ложки, трижды в день, перед едой. Длительность лечения составляет три месяца.
Отсутствие лечения необратимо приведет к летальному исходу, в результате развития печеночной недостаточности или метастазам головного мозга. Своевременная терапия, на ранней стадии, дает гарантию на полное выздоровление и возвращение человека к полноценной жизни.
Заболевание относится к числу самых тяжело излечимых форм инвазии. Важно обращать внимание даже на незначительные симптомы, свидетельствующие о наличии паразита. При любых подозрениях лучше обраться к врачу. Он даст направление на лабораторные анализы и дополнительные методы диагностики, которые помогут точно установить причину неприятных симптомов и выявить болезнь на начальной стадии.
Чтобы избежать заражения строго придерживайтесь правил профилактики гельминтоза. Не пренебрегать ежегодным осмотром у специалистов и сдачей стандартных анализов. Только так вы сможете обнаружить гельминтов и начать противопаразитарную терапию.
Заключение
Альвеолярный гидатидоз – опасная, но излечимая болезнь. Общий анализ крови, биохимия покажут наличие воспалительных процессов, которые послужат поводом для дальнейшего обследования. Обнаружить образования можно при помощи современных методов диагностики, таких как рентгенография, УЗИ, КТ, МРТ.

На ранней стадии достаточно применения медикаментов, а вот при запущенной форме даже операция не сможет гарантировать полное выздоровление и возвращение человека к полноценной жизни. При отказе от госпитализации вероятность летального исхода достигает 100%.
Не нужно бояться оперативного вмешательства, ведь только так можно полностью избавиться от паразита и не дать ему заразить остальные органы. После выздоровления пациент становится на учет к инфекционисту и проходит обследование каждые полгода, с целью предотвращения развития рецидива.
Что такое цирроз печени? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, гастроэнтеролога со стажем в 15 лет.
Над статьей доктора Васильева Романа Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Цирроз печени (ЦП) — это хроническое дегенеративное заболевание печени, связанное с диффузным патологическим процессом, при котором нормальные клетки печени повреждаются, а затем замещаются рубцовой тканью, образуя избыточный фиброз и структурно-анатомические регенераторные узлы.

Этиология
По этиологическим характеристикам можно выделить:
- распространённые формы ЦП;
- редкие формы ЦП.
К распространённым относят вирусные (В, С, D), алкогольные и метаболические формы цирроза печени.
Редкими формами ЦП являются:
- аутоиммунные, лекарственные, токсические, первичные и вторичные билиарные циррозы;
- генетически обусловленные патологии — гемохроматоз (нарушение обмена железа), болезнь Вильсона — Коновалова, дефицит белка альфа-1-антитрипсина, гликогеноз IV типа (недостаток ферментов), галактоземия, наследственная тирозинемия и непереносимость фруктозы;
- нарушение венозного оттока из печени — венокклюзионные формы ЦП (болезнь Бадда — Киари);
- тяжёлая правожелудочковая сердечная недостаточность;
- флебопортальные циррозы (типа Банти).
Пути заражения
Заразиться циррозом печени нельзя. Однако, если он вызван вирусным гепатитом, то возбудитель может передаться через кровь, при половых контактах и от матери к ребёнку.
Основную роль в возникновении и развитии вирусного ЦП играют симптомные, малосимптомные и бессимптомные формы острого вирусного гепатита В, С, а также одновременное заболевание гепатитами В и D с последующим переходом в активный хронический вирусный гепатит. У большинства больных интервал между острым гепатитом С и клинически выраженными проявлениями ЦП превышает 30 лет. Только у мужчин, употребляющих более 50 г спирта в день, выраженные формы ЦП возникают через 13-15 лет.
Наиболее частыми причинами смерти больных ЦП является:
- большая печёночная недостаточность;
- кровотечение из варикозно расширенных вен пищевода;
- первичный рак печени;
- иммунопротективная недостаточность, влекущая за собой активизацию инфекционных (микробных) процессов, в первую очередь спонтанного бактериального перитонита и пневмонии, а также возникновение оксидативного стресса.
У больных в терминальной (заключительной) фазе заболеваний печени в основном наблюдаются декомпенсированные формы цирроза печени: асцит, варикозное расширение вен пищевода и желудка, энцефалопатия и желтуха.
Особенности цирроза печени у детей
Заболевание у детей встречается крайне редко и обычно связано:
- с аутоиммунным поражением печени;
- кардиогенными заболеваниями — лёгочной гипертензией и хронической сердечной недостаточностью;
- болезнью Бадда — Киари;
- врождёнными болезнями накопления — наследственным гемохроматозом, лизосомальными болезнями накопления, болезнью Вильсона — Коновалова;
- флебопортальным циррозом (типа Банти).
Прогноз у таких детей неблагоприятный, чаще всего они погибают, так как не успевают попасть к гепатологу и выяснить диагноз. Также они обычно страдают от множества сопутствующих болезней, в том числе от основного заболевания, ставшего причиной цирроза.
Проявления заболевания у детей и взрослых схожи. Единственный эффективный метод лечения цирроза у детей — это пересадка печени. Поэтому крайне важно вовремя диагностировать заболевание и встать в очередь на пересадку печени.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы цирроза печени
Цирроз печени в течение длительного времени может протекать латентно, т. е. бессимптомно.
Клиническая картина ЦП зависит от его формы и течения, активности основного заболевания, а также наличия или отсутствия печёночно-клеточной недостаточности, синдрома портальной гипертензии, холестаза и внепечёночных проявлений.
Основные общие симптомы, которые чаще всего встречаются при ЦП:
- повышенная утомляемость;
- похудение;
- нарушения сознания и поведения;
- ухудшение аппетита и чувство дискомфорта в животе;
- пожелтение кожи, белковых оболочек глаз и слизистой;
- осветление или обесцвечивание кала;
- потемнение мочи;
- болевые ощущения в животе;
- отёки;

- асцит (скопление жидкости в брюшной полости);
- кровотечения из носа, желудочно-кишечного тракта, дёсен или геморроидальных узлов, а также подкожные кровоизлияния;
- часто возникающие бактериальные инфекции (например, органов дыхания);
- снижение полового влечения;
- кожный зуд.
Симптомы распространённых форм ЦП
При высокоактивном ЦП, кроме общей утомляемости, осветления стула и потемнения мочи, может возникать тупая боль в правом подреберье и вздутие живота.
Во время осмотра часто выявляют:
- субиктеричность (желтушность) склер;
- расширение вен брюшной стенки, напоминающее голову медузы;
- венозный шум при выслушивании в эпигастральной области живота (шум Крювелье — Баумгартена);
- серо-коричневатый цвет шеи;
- гинекомастию (увеличение грудных желёз);
- гипогонадизм (у мужчин);
- контрактуру Дюпюитрена (укорочение сухожилий ладоней).

Три последних признака цирроза печени зачастую наблюдаются при алкогольных ЦП.
В области грудной клетки в 50-80% случаев наблюдаются телеангиэктазии кожи (расширения мелких сосудов), чаще при алкогольных ЦП. Пальпаторно печень отчётлива уплотнена, имеет неровный нижний край. Размеры печени различны — от значительного увеличения до уменьшения.
Часто при пальпации выявляется умеренно увеличенная селезёнка, причём её край может выступать из-под рёберной дуги на 1-3 см.
При развитии ЦП появляются симптомы белково-энергетической недостаточности, асцит, отёки, а также печёночный запах при тяжёлой печёночной недостаточности.
Симптомы при малоактивных и начальных стадиях ЦП
Данные формы ЦП зачастую протекают бессимптомно и выявляются в ходе периодических медицинских осмотров, диспансеризации, а также как случайная находка при обследовании пациента со смежной патологией или внепечёночными проявлениями.
При малоактивном ЦП, как правило, не возникают жалобы, связанные с печенью. Во время активного расспроса можно выявить весеннее снижение работоспособности, частые болезни, после которых возможны кровоточивость дёсен и потемнение мочи. Такие пациенты хуже, чем раньше, переносят длительные физические и нервно-психические нагрузки.
Желтухи и выраженного увеличения билирубина, за исключением периода интеркурентного острого гепатита, нет. Неяркая телеангиоэктазия кожи (сосудистые звёздочки) в области грудной клетки наблюдаются у 40-60% людей с ЦП.
Телеангиоэктазии кожи, плотная печень с фестончатым краем и умеренно увеличенная селезёнка — ценная клинико-диагностическая триада, которая с вероятностью 80-90% свидетельствует о ЦП или далеко зашедшем активном хроническом гепатите.
Патогенез цирроза печени
В основе патофизиологии цирроза лежит повреждение и некроз паренхимы (основной ткани) печени с деструкцией и гибелью гепатоцитов (клеток печени), а также системное поражение интерстициальной ткани.
При всех формах ЦП нарушается иммунологическое равновесие организма, преобладающими становятся аутоиммунные процессы: иммунная система человека принимает собственные клетки печени за чужеродные и повреждает их. В конечном итоге, это приводит к разрушению гепатоцитов и структуры печени в целом. Однако при этом каждая форма ЦП имеет свои патогенетические особенности:
- при вирусных гепатитах повреждающим агентом является сама вирусная частица, которая, размножаясь в клетке, разрушает её, вызывая цитолиз;
- при алкогольном ЦП прямое токсическое воздействие на мембраны гепатоцитов оказывает ацетальдегид с развитием алкогольной жировой болезни печени и алкогольного стеатогепатита;
- при метаболическом ЦП ведущую роль в патогенезе играет ожирение и сахарный диабет через стадию неалкогольного стеатогепатита с инсулинорезистентностью и последующей запрограммированной гибелью клеток печени.
В основе патогенеза более редких причин цирроза печени лежат ещё более частные механизмы развития повреждения и разрушения гепатоцитов и структуры печени:
- нарушение обмена и накопления железа при гемохроматозе;
- накопление меди при болезни Вильсона — Коновалова;
- окклюзия в системе воротной вены при гепатопортальном склерозе.
Цирроз формируется на протяжении многих лет. С течением времени происходят изменения генетического аппарата клеток печени, в результате чего появляются новые патологические клетки. Этот процесс в печени является иммуновоспалительным, он поддерживается чужеродными агентами, в роли которых могут выступать разные субстраты:
- вирус гепатита В;
- алкогольный гиалин;
- денатурированные белки;
- некоторые лекарственные средства;
- медьбелковые и железобелковые комплексы (ферритин).
В итоге повреждения паренхимы печени развивается гепатоцеллюлярная (печёночно-клеточная) недостаточность за счёт диффузного фиброза и трансформации ткани печени в анормальные узлы-регенераты. [3] [4] [5]
Классификация и стадии развития цирроза печени
В 1974 году на съезде гепатологов в Акапулько (Мексика) была принята единая морфологическая классификация, которую позже уточнили и несколько доработали эксперты ВОЗ. В настоящее время она является общепринятой.
Альвеококкоз - это паразитарное заболевание, вызываемое личинками ленточного гельминта альвеококка и протекающее с формированием первичного очага в печени. В неосложненной стадии проявления альвеококкоза включают крапивницу, кожный зуд, гепатомегалию, тяжесть и боль в правом подреберье, горечь во рту, отрыжку, тошноту. Осложнениями альвеококкоза могут выступать нагноение паразитарной опухоли, прорыв образования в брюшную или плевральную полости, механическая желтуха, портальная гипертензия, метастазирование альвеококка в головной мозг и легкие. Для диагностики альвеококкоза используется УЗИ и сцинтиграфия печени, ангиография, рентгенография/КТ брюшной полости и грудной клетки. Хирургическое лечение альвеококкоза дополняется противопаразитарной терапией.
МКБ-10
Общие сведения
Альвеококкоз (альвеолярный или многокамерный эхинококкоз) – цестодоз, возбудителем которого выступает личиночная стадия гельминта Alveococcus multilocularis, вызывающего опухолевидное поражение печени с последующим инфильтративным ростом или метастазированием в легкие, головной мозг и другие органы. Альвеококкоз человека относится к числу редко встречающихся природно-очаговых гельминтозов, заболеваемость которым в эндемичных районах составляет 0,01-0,08%. Случаи альвеококкоза встречаются в Канаде, США, Европе (Германии, Австрии, Франции, Швейцарии), Азии, России (Якутии, Камчатке, Чукотке, Западной Сибири, Поволжье). Альвеококкозом чаще заражаются лица молодого и среднего возраста, главным образом, занимающиеся охотой.

Причины альвеококкоза
Для человека опасность представляет личиночная стадия гельминта Alveococcus multilocularis, относящегося к плоским червям подсемейства Echinococcine. Половозрелые формы альвеококка по строению близки к эхинококку, однако отличаются количеством крючьев на сколексе (обычно 28–32 шт.), отсутствием боковых ответвлений в матке, расположением полового отверстия в передней части членика. Основное отличие паразитов заключается в строении финны, которая у альвеококка имеет форму гроздьевидных пузырьков, заполненных студенистой массой. Дочерние пузырьки образуются путем почкования и растут наружу, а не внутрь, как у эхинококка.
Взрослый альвеококк имеет размеры 1,6-4 мм, состоит из головки с 4 присосками и крючьями, 2-3-х члеников. В последнем членике располагается шаровидная матка, содержащая около 400 яиц. Ленточный гельминт паразитирует в кишечнике песца, волка, лисицы, собаки, кошки, которые являются основными хозяевами альвеококка. Зрелые яйца с фекалиями животных выделяются в окружающую среду, откуда попадают в организм промежуточных хозяев (мышей, ондатр, речных бобов, нутрий и человека), где протекает личиночное развитие паразита. Заражение человека альвеококкозом может происходить при занесении в рот онкосфер гельминта во время охоты, разделки туш диких животных, снятия и обработки шкур, контакта с домашними питомцами, употребления в пищу лесных ягод и трав, загрязненных яйцами гельминта.
Патогенез
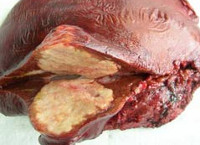
В организме человека личинка альвеококка выходит из яйца и с кровотоком заносится в печень, где почти всегда задерживается. Первичный альвеококкоз других органов встречается крайне редко. В печени личинка трансформируется в пузырек диаметром 2-4 мм, который начинает размножаться путем экзогенного почкования. Постепенно в соединительнотканной строме печени формируется плотная, мелкобугристая паразитарная опухоль диаметром от 0,5 до 30 см и более.
На разрезе узел альвеококка имеет вид ноздреватого сыра (или пористого свежего хлеба), состоящего из большого количества хитиновых пузырьков. Аналогично злокачественной опухоли, паразитарный узел способен прорастать в окружающие ткани и органы (сальники, диафрагму, поджелудочную железу, правую почку, надпочечник, легкое и др.), лимфатические пути и кровеносные сосуды, распространяясь с током крови по организму и образуя отдаленные метастазы, чаще всего в головном мозге.
Симптомы альвеококкоза
В развитии альвеококкоза выделяют бессимптомную, неосложненную и осложненную стадии. Характер течения альвеолярного эхинококкоза может быть медленно прогрессирующим, активно прогрессирующим и злокачественным. Доклиническая стадия альвеококкоза может длиться долгие годы (5-10 лет и более). В это время больных беспокоит крапивница и кожный зуд. Выявление альвеококкоза в этот период обычно происходит с помощью УЗИ, выполняемого по поводу другого заболевания.
В раннюю манифестную стадию симптомы альвеококкоза малоспецифичны, включают гепатомегалию, тяжесть и тупые боли в правом подреберье, давление в эпигастрии, горечь во рту, тошноту. При осмотре нередко обнаруживается увеличение и асимметрия живота; при пальпации печени определяется плотный узел с неровной бугристой поверхностью. Больные ощущают слабость, ухудшение аппетита, похудание. При альвеококкозе возможны периодические приступы печеночной колики, диспепсические явления.
Осложнения
Наиболее частым осложнением альвеококкоза служит механическая желтуха, обусловленная компрессией желчных путей. В случае присоединения бактериальной инфекции может развиваться абсцесс печени, что сопровождается усилением болей в правом подреберье, появлением гектической лихорадки, ознобов, проливных потов. При прорыве паразитарной полости может развиваться гнойный холангит, перитонит, эмпиема плевры, перикардит, плевропеченочные и бронхопеченочные свищи, аспирационная пневмония.
В случае сдавления опухолевым конгломератом ворот печени возникает портальная гипертензия, сопровождающаяся варикозным расширением вен пищевода, пищеводными и желудочными кровотечениями, спленомегалией, асцитом. При заинтересованности почек развивается протеинурия, гематурия, пиурия, присоединяется инфекция мочевыводящих путей. Следствием иммунопатологических процессов служит формирование хронического гломерулонефрита, амилоидоза и хронической почечной недостаточности.
Метастазирование альвеококка чаще всего происходит в головной мозг; в этом случае возникают очаговые и общемозговые симптомы (джексоновские приступы, моно- и гемипарезы, головокружения, головные боли, рвота). Тяжелое и скоротечное течение альвеококкоза наблюдается у пациентов с иммунодефицитом, беременных, лиц, страдающих тяжелыми сопутствующими заболеваниями. Нередко альвеолярный эхинококкоз заканчивается летально.
Диагностика
При обследовании больных с подозрением на альвеококкоз выясняется эпидемиологический анамнез (проживание в эндемичных зонах, занятие охотой, сбором дикорастущих ягод, обработка шкурок и тушек диких животных, профессиональные риски и пр.). Подтверждают диагноз:
- Аллергологические маркеры. Для ранних стадий характерны положительные аллергические тесты (эозинофилия, реакция Казони с эхинококковым антигеном).
- Анализы. Специфические методы лабораторной диагностики альвеококкоза включают иммунологические реакции (РИГА, РЛА, ИФА), ПЦР.
- Инструментальные методы. Для выявления альвеолярного эхинококкоза печени, величины и расположения паразитарного узла используется обзорная рентгенография брюшной полости, УЗИ и допплерография печени. Неинвазивной альтернативой артериографии и спленопортографии является компьютерная томография. В сложных ситуациях используется сцинтиграфия печени, диагностическая лапароскопия.
При подозрении на альвеококкоз исключаются другие очаговые поражения печени: опухоли, гемангиомы, поликистоз, цирроз, эхинококкоз. Для выявления метастазов проводится рентгенография грудной клетки, МРТ головного мозга, УЗИ почек и надпочечников и т. д.
Лечение альвеококкоза
При альвеококкозе печени показано хирургическое лечение, дополненное противопаразитарной терапией. Чаще всего операцией выбора служит резекция печени в пределах здоровых тканей (сегментэктомия, лобэктомия), однако радикальное удаление паразитарной опухоли возможно лишь в 15-25% случаев. При невозможности радикального иссечения узла производится его частичная резекция или вылущивание с последующей инфильтрацией дезинфицирующими препаратами или разрушением паразитарной ткани с помощью криовоздействия. В отдельных случаях используется операция марсупиализации паразитарной каверны, стентирование желчевыводящих протоков. Системная противопаразитарная терапия альвеококкоза осуществляется производными имидазотиазола.
Прогноз и профилактика
Медленное и бессимптомное развитие паразитарной опухоли приводит к тому, что в большинстве случаев альвеококкоз диагностируется поздно, что часто не позволяет провести радикальное лечение. Прогноз при альвеолярном эхинококкозе достаточно серьезный: без лечения 10-летняя выживаемость не превышает 10-20%. Гибель больных наступает вследствие гнойных осложнений, печеночной недостаточности, профузного кровотечения, прорастания опухоли в близлежащие органы с нарушением их функций, отдаленного метастазирования в головной мозг и др.
Профилактика альвеококкоза сводится к проведению дегельминтизации домашних животных, ветеринарному надзору, соблюдению мер предосторожности при взаимодействии с дикими животными, санитарно-просветительной работе с населением эндемичных районов. Лица, подвергающиеся повышенному профессиональному риску заражения альвеококкозом (пастухи, охотники, работники звероферм и др.), подлежат регулярному скрининговому обследованию.
2. Выбор оптимальной тактики хирургического лечения альвеококкоза печени/ Сейсембаев М.А., Токсанбаев Д.С., Баймаханов Ж.Б.// Вестник хирургии Казахстана. - 2012.
3. Хирургическое лечение осложненных форм альвеококкоза печени/ Бебезов Б.Х., Мамашев Н.Д., Уметалиев Т.М.// Вестник Казахского Национального медицинского университета. - 2012.
Читайте также:

