Лечится ли сейчас лепра
Обновлено: 19.04.2024
В статье отражены современные представления о лепре, представлены современные данные литературы, посвященные вопросам эпидемиологии заболевания, особенностям клинической картины, диагностики, дифференциальной диагностики и лечения дерматоза.
The article summarizes information about the disease leprosy. Data of the literature on epidemiology of the disease, the features of the clinical picture, diagnosis, differential diagnosis and treatment of the dermatosis are presented.
Лепра (проказа, болезнь Хансена) — хроническое инфекционное заболевание из группы микобактериозов, характеризующееся продолжительным инкубационным периодом и рецидивирующим течением. Заболевание носит системный характер и поражает производные эктодермы — кожные покровы, слизистые оболочки и периферическую нервную систему. В настоящее время, несмотря на применение эффективной схемы антибиотикотерапии и устранение угрозы эпидемии лепры, по всему миру продолжают ежегодно выявляться новые случаи заболевания, поэтому перспектива полной ликвидации болезни ставится под сомнение [1–3].
Распространенность лепры в мире стабильно снижается из года в год. Согласно данным ВОЗ, количество новых случаев, каждый год выявляемых во всем мире, уменьшилось с 763 000 в 2001 г. до 249 000 в 2008 г. [1]. В 2013 г. было выявлено 215 656 новых случаев заболевания, в 2014 г. — 213 899, в 2015 г. — 211 973 [2, 3].
Глобальная статистика свидетельствует о том, что 96% (203 600 человек) новых случаев заражения лепрой были выявлены в 22 государствах (таких как Индия, Бразилия, Ангола, Конго, Судан, Эфиопия и др.). На долю других стран приходятся оставшиеся 4% [3].
Одной из шести стран мира с наиболее высокой распространенностью лепры является Бразилия, где ежегодно диагностируется более 30 000 новых случаев заболевания. В 2014 г. распространенность лепры в Бразилии составила 1,27 случая на 10 000 жителей. Уровень распространенности дерматоза по стране неравномерен: помимо эндемичных по лепре регионов существуют и такие, в которых отмечается низкий уровень распространенности лепры [4].
В России эндемичным регионом по лепре является Астраханская область. За последние десятилетия больные лепрой были выявлены и в других субъектах Российской Федерации: в Сибири, на Северном Кавказе и Дальнем Востоке [9, 10]. Однако стоит отметить, что, благодаря внедрению в практику целого комплекса противолепрозных мероприятий, заболеваемость лепрой в России носит устойчивый спорадический характер. В 2015 г. на учете состояло 240 больных, из них в Астраханской области — 135 [10].
Возбудителями лепры являются Mycobacterium leprae (M. leprae) и Mycobacterium lepromatosis (M. lepromatosis). M. leprae была впервые открыта норвежским врачом Герхардом Хансеном в 1873 г. [11]. Данный микроорганизм относится к семейству Mycobacteriaceae и является кислото- и спиртоустойчивой бактерией, которая представляет из себя грамположительную прямую или изогнутую палочку длиной 1–7 мкм и диаметром 0,2–0,5 мкм [12]. M. leprae может длительное время сохранять жизнеспособность при низких температурах и высушивании. Данному микроорганизму свойственен крайне медленный рост, который зачастую не характерен для бактерий (одно деление продолжается приблизительно 12 суток) [12]. Возбудитель заболевания является облигатным внутриклеточным паразитом. M. leprae способна продолжительно персистировать в макрофагах человека, что обеспечивается взаимодействием различных механизмов (антигенная изменчивость и пр.). Именно поэтому пациенты, выписанные из лепрозориев на амбулаторное лечение с персистирующими формами лепры, могут быть источником заражения [9].
В 2008 г. был открыт второй возбудитель лепры — M. lepromatosis, который, в отличие от M. leprae, является некислотоустойчивой бактерией и вызывает преимущественно тяжелый диффузный лепроматозный тип лепры [13, 14].
От других инфекционных заболеваний лепру отличает длительный инкубационный период, который варьирует от 2–3 месяцев до 50 лет (в среднем составляя 4–6 лет) [11].
Общепризнан воздушно-капельный путь передачи инфекционных агентов, однако не исключаются другие пути заражения — через укусы кровососущих насекомых и поврежденные кожные покровы. Лепра является малоконтагиозным заболеванием. Заражение микобактериями лепры происходит в результате длительного тесного общения с больным, не получающим лечения, вследствие сенсибилизации, нарастающей при повторяющихся контактах, снижения сопротивляемости организма (в результате неполноценного питания, тяжелых физических нагрузок, частых простудных заболеваний, алкоголизма и других интоксикаций) и иммуногенетической восприимчивости [11].
На восприимчивость к лепре оказывают влияние различные наборы генов, в том числе системы антигена лейкоцитов человека (HLA). В настоящее время изучаются изменения в генах-кандидатах, участвующих в ответной реакции организма хозяина на инфекционный агент. Исследования геномного сканирования выявили связывающие пики для лепры в областях хромосом 6p21, 17q22, 20p13 и 10p13 [15, 17].
Устойчивость к заражению M. leprae обеспечивается, с одной стороны, низкой вирулентностью M. leprae, с другой — индивидуальными особенностями врожденного иммунитета. Важную роль в поддержании врожденного иммунитета играет целостность эпителия, секрет желез и поверхностный иммуноглобулин A (IgA). Кроме того, уничтожать микобактерии, независимо от активации адаптивного иммунитета, могут NK-клетки, цитотоксические Т-лимфоциты и активированные макрофаги. При заражении регулирование воспалительных цитокинов и хемокинов приводит к пролиферации либо Т-хелперов 1-го типа (Th1), либо Т-хелперов 2-го (Th2) типа, что способствует активации клеточного или гуморального звена иммунитета, что определяет клиническую форму заболевания [16, 17].
Клеточный иммунитет неэффективен в отношении предотвращения развития заболевания у лиц с туберкулоидной формой лепры. Гуморальный иммунитет у лиц с лепроматозной формой заболевания, ответственный за продуцирование IgM против PGL-1 (фенольный гликолипид-1), не обеспечивает защиту и не предотвращает диссеминацию бактерий [17].
Высокий уровень ФНО-α в сыворотке крови у пациентов с туберкулоидной формой лепры свидетельствует об участии данного цитокина в деструкции M. leprae и образовании гранулемы. ФНО-α участвует в иммунной защите посредством активации макрофагов, однако гиперпродукция ФНО-α и его взаимодействие с ИФН-γ способствуют повреждению тканей и формированию узловатой лепрозной эритемы (ENL) [17].
При лепроматозной форме лепры наблюдается повышенный уровень трансформирующего фактора роста бета (ТФР-β), отсутствующего при туберкулоидной форме и проявляющегося в небольшом количестве при пограничной форме лепры. ТФР-β подавляет активацию макрофагов, что ингибирует продуцирование ФНО-α и ИФН-γ, способствуя персистенции инфекции [17].
О механизмах трансмиссии лепры известно, что микобактерии проникают в клетки эндотелия и оседают в Шванновских клетках нервов кожи, к которым имеют тропизм, где в дальнейшем происходит долговременный период их адаптации и размножения. Остается неизвестным, как колонизация Шванновских клеток микобактериями лепры приводит к распространению инфекции в другие ткани [18]. Нейронный тропизм M. leprae обусловлен его связыванием с областью G на мостике молекулы ламинина альфа-2, а альфа-дистрогликан служит рецептором для M. leprae на Шванновских клетках [18].
В работе Masaki и соавт. (2013), в исследовании in vitro и in vivo с использованием мышей, определялось взаимодействие M. leprae со Шванновскими клетками. Исследование показало, что M. leprae изменяют дифференцировку Шванновских клеток до клеток-предшественников [19]. Клеточная перестройка приводит к снижению регуляции Шванновской клеточной линии Sox10 [19]. Таким образом, M. leprae способствуют распространению инфекционного процесса через два механизма: прямая дифференцировка Шванновских клеток в мезенхимальные ткани и образование гранулемаподобных структур, которые выделяют бактерионесущие макрофаги [19]. Исследование расширяет понимание о пластичности зрелых клеток и демонстрирует свойства M. leprae, приводящих к перестройке взрослых клеток в стволовые [18]. Распространение инфекции путем дифференцировки Шванновских клеток возможно при их инфицировании большим количеством M. leprae. Методология, используемая на мышах, у которых нет Т-клеток, упрощает воспалительное микроокружение в преимущественно макрофаги [19]. Данная работа описывает перспективную in vitro модель для объяснения патогенеза M. leprae, но необходимы подробные исследования, прежде чем экстраполировать выводы на течение инфекционного процесса в организме человека [18].
Существует две классификации лепры: мадридская классификация, принятая в 1953 г., а также ее последующая модификация, предложенная Д. С. Ридли и В. Джоплингом в 1973 г. [11].
Согласно мадридской классификации выделяют два полярных типа лепры: туберкулоидный и лепроматозный и два промежуточных типа: недифференцированный и пограничный (диморфный) [11].
В классификации Ридли–Джоплинга выделяют три типа лепры — недифференцированный (I — Indeterminate), туберкулоидный (Tuberculoidtype — TT) и лепроматозный (Lepromatoustype — LL). Лепроматозный и туберкулоидный типы являются полярными. Кроме того, различают субполярные и пограничные группы заболевания. Классификация Ридли–Джоплинга не нашла широкого применения ввиду сложности, поэтому в практической деятельности различают лепроматозный и туберкулоидный тип лепры, а также пограничный тип, который в дальнейшем может трансформироваться в одну из первых двух форм [20].
При лепроматозном типе лепры поражается как периферическая, так и центральная нервная система с развитием невротических расстройств, реже — психозов и поражений по типу невритов и полиневритов. В большинстве случаев поражаются лучевые, малоберцовые и большие ушные нервы: они утолщаются и становятся доступными для пальпации. В последующем развиваются двигательные и трофические расстройства, а также нарушения чувствительности. Больным свойственны невралгии, гиперестезии, парестезии, неадекватное или замедленное реагирование на раздражение, аналгезия. На фоне трофических нарушений развивается процесс мутиляции кистей и стоп. Поражение внутренних органов характеризуется неспецифическими изменениями в печени, легких, селезенке и нарушением функции некоторых желез внутренней секреции [11].
При недифференцированной форме лепры специфические высыпания отсутствуют. Для данной формы характерно появление небольшого количества бледных пятен различной величины с нечеткими границами, а также поражение периферической нервной системы по типу полиневрита. Как правило, выявить возбудителя у этой категории лиц удается крайне редко [11].
При развитии обострений лепрозного процесса форма заболевания может меняться. Несмотря на множество клинических проявлений лепры, окончательная постановка диагноза не всегда является простой задачей, так как отсутствуют патогномоничные клинические признаки заболевания [25].
При диагностике лепры учитывают данные эпидемиологического анамнеза (пребывание в эндемичном регионе, контакты с больными лепрой), объективного осмотра (обращают внимание на характер и длительность существования высыпаний, наличие признаков нарушений периферической иннервации).
Общепринятым лабораторным методом диагностики лепры считается бактериоскопическое исследование. Соскобы для исследования берут с очагов поражения на коже и слизистой оболочке носа путем легкого поскабливания. Мазок помещают на предметное стекло и окрашивают по Цилю–Нильсену. Также исследуют пунктат из бедренных или паховых лимфатических узлов. Однако бактериоскопическое исследование имеет очень низкую чувствительность, особенно у больных с промежуточной или туберкулоидной формой поражения [26].
Лепроминовая реакция (проба Митсуды) является показателем способности хозяина поддерживать в своем организме клеточный иммунитет к M. leprae. Проба Митсуды не всегда является достоверной, так как у 10% здоровых по лепре людей может наблюдаться отрицательная реакция. Ограничивают применение лепроминового теста и технические трудности, связанные с получением лепромина и его внутрикожным введением [11].
Наиболее чувствительным методом диагностики, позволяющим определять M. leprae, является полимеразная цепная реакция (ПЦР). ПЦР на данный момент считается наиболее перспективной из прямых диагностических методик и применяется для диагностики любого типа лепры [10, 18]. Преимуществом ПЦР являются неинвазивность и простота получения клинического материала, что предоставляет возможность проведения скрининга большого количества образцов при обследовании пациентов в высокоэндемичных по этому заболеванию регионах. Применение ПЦР позволяет усовершенствовать диагностику лепры и выявлять заболевание на ранней стадии [26].
Используемые в настоящее время традиционные методы диагностики, такие как лепроминовая проба и бактериоскопическое исследование, не всегда позволяют подтвердить диагноз лепры на ранних стадиях заболевания. При этом эффективность лечебных и профилактических мероприятий определяется возможностью ранней диагностики заболевания. В мире постоянно регистрируются новые случаи лепры, поэтому актуальным вопросом остается разработка и внедрение новых, более точных, методов диагностики, которые стали бы доступными для широкого использования и позволили с высокой степенью достоверности диагностировать лепру на ранних стадиях развития заболевания.
Лечение заболевания стандартизовано ВОЗ в 1981 г. [28]. Комбинированная лекарственная терапия включает в себя использование трех основных препаратов: дапсон, рифампицин и клофазимин [28].
Дапсон — бактериостатический препарат, действующий как конкурентный ингибитор ферментов дигидрофолатсинтетазы и дигидрофолатредуктазы, которые являются ключевыми ферментами путей биосинтеза фолатов в микобактериях лепры [28].
Рифампицин — оказывает в отношении M. leprae бактерицидное действие. Является селективным ингибитором ДНК-зависимой РНК-полимеразы и блокирует синтез РНК [29].
Клофазимин — жирорастворимый кристаллический краситель красноватого цвета с бактериостатическим и противовоспалительным свойствами. Механизм антибактериального действия клофазимина изучен недостаточно. Вероятно, он связан с блокировкой матричной функции ДНК, повышением фагоцитарной активности макрофагов и синтеза лизосомальных ферментов [28]. Клофазимин и рифампицин обладают эффективностью в отношении дапсонрезистентных микроорганизмов.
В 1997 г. ВОЗ была установлена продолжительность курса лечения: 6 месяцев для мультибациллярных форм лепры и 12 месяцев для олигобациллярных. Дапсон назначается в дозировке 100 мг для взрослых один раз в день, рифампицин в дозировке 600 мг один раз в месяц, клофазимин в дозировке 300 мг один раз в месяц. Для лечения детей применяются более низкие дозы препаратов [28]. В случае невозможности применения одного или двух препаратов из вышеперечисленных существуют схемы лечения с применением фторхинолонов, которые также показали свою эффективность в отношении M. leprae [30].
Своевременная диагностика лепры, профилактика распространения лепры беженцами и вынужденными переселенцами, особенно из высокоэндемичных государств (Бангладеш, Филиппинские острова, Индия, Ангола, Бразилия, Шри-Ланка и др.), являются серьезной и актуальной проблемой для мирового здравоохранения, одной из приоритетных задач при осуществлении контроля над здоровьем иностранных граждан и лиц без гражданства, въезжающих на территорию страны. В Российской Федерации, в соответствии с существующим порядком, установленным на законодательном уровне, для контроля над распространением заболеваний среди населения, нерезидентам Российской Федерации необходимо пройти медицинское освидетельствование в медицинских организациях. Однако данная процедура освидетельствования осложнена отсутствием комплексной методологической платформы.
Таким образом, несмотря на снижение распространенности лепры, представляется актуальным усиление контроля за обязательным обследованием на лепру прибывающих в страну иностранных граждан, разработка отечественных аналогов лекарственных препаратов и поиск новых схем лечения больных лепрой.
Литература
А. А. Кубанов*, доктор медицинских наук, профессор, член-корреспондент РАН
Т. В. Абрамова**, кандидат медицинских наук
Е. К. Мураховская* , 1 , кандидат медицинских наук
В. А. Ласачко*
* ФГБОУ ДПО РМАНПО МЗ РФ, Москва
** ФГБУ ГНЦДК МЗ РФ, Москва

Специалисты предполагают, что после пандемии коронавируса, который резко снизил иммунитет в популяции, людей могут атаковать более страшные, забытые инфекционные заболевания. Например, проказа.
Многие уверены, что проказа — это болезнь, которая существовала в средневековой Европе и её давно нет. При этом знания большинства, в том числе врачей, сводятся к тому, что прокаженные ходили в робах с колокольчиками, чтобы окружающие могли услышать их приближение и убежать от заразного. В наши дни Всемирная организация здравоохранения сообщает о том, что в мире ежегодно регистрируется около 200 тыс. случаев проказы. А число больных достигает миллионов. К слову, лепрозории для больных проказой в России сохранились до сих пор. Они есть под Астраханью, в Сергиевом Посаде, Адыгее.
В начале XXI века вспышка проказы возникла среди мировых политиков.
Болезнь-хамелеон

Через две недели вторая госпитализация. Начался сильнейший болевой синдром в спине. Из-за боли он не мог передвигаться. Загадочные боли в позвоночнике врачи не могли ничем объяснить. Потом начала поражаться кожа лица, ног и туловища. Высыпания были всему телу, кроме ладоней и ступней — и не просто прыщики, а язвы.
Однако лепра возникла не внезапно. Первым симптомам предшествовали 10 лет инкубационного периода. Вообще же, у лепры скрытый период течения может длиться до 30 лет. Началась история болезни Ющенко с хронических заболеваний пищеварительной системы — язвы, гастритов, холецистита, дуоденита. К ним вскоре присоединилось поражение нервной системы с болевым синдромом с нарушением двигательной активности. Один из ранних характерных симптомов проказы — синюшные пятна на лице и теле при переохлаждении. Лепра коварна: болезнь то появляется, то исчезает. Больной начинает лечиться, всё будто бы проходит, а потом случается рецидив, и это может произойти даже через 20 лет.

Загадочные недуги политиков
При этом украинский лидер со всеми обнимается, целуется, выступает в Бундестаге, Раде и раздает заразу окружающим сотнями тысяч микобактерий. Ющенко был самый целующийся президент, кого только не перецеловал — президентов, глав правительств, депутатов. Говорят, от него заразился Немцов, но сам не заболел, а заразил другого политика.
Через 6 лет заболевает Юлия Тимошенко, госпитализируется в стационаре. У нее та же самая картина: синюшные пятна по всему телу, высыпания на коже рук, вздутое лицо, сильнейшие боли — она не может ходить.

Некое странное заболевание, сопровождающееся сильной дрожью, заметили одно время и у канцлера Меркель. Тотальная дрожь во всем теле — один из основных признаков синдрома Аддисона, характерного при лепре. Тогда у специалистов возникли те же вопросы — не проказа ли у нее?

Лепру называют великим имитатором или хамелеоном. Она принимает совершенно разные формы, поэтому поставить диагноз сложно.
Возбудитель проказы — микобактерии Хансена. При контакте с больным заражаются примерно 40%, а заболевают — всего 2-3%. Передаётся инфекция воздушно-капельным путем. Для лечения применяется антибиотикотерапия — примерно как при туберкулёзе. Лечение долгое и трудное.
Ющенко в конце концов пролечили. Ему провели 24 косметических операции, каждая из которых длилась по многу часов. Говорят, что во время первой операции швы расползались буквально на глазах хирургов: ткани тела были настолько нашпигованы микобактериями, что не заживали. После этого провели мощный курс противолепрозной терапии и заблокировали инфекцию.
Наверняка получили терапию и многие политики из тех, кто с ним близко контактировал.
По мнению профессора Гундарова, на фоне тотальной пандемии, страха, вызванного коронавирусом, можно с высокой вероятностью предположить резкое падение иммунологической резистентности населения. Значит, настоящая страшная пандемия — на этот раз лепры — не исключена.
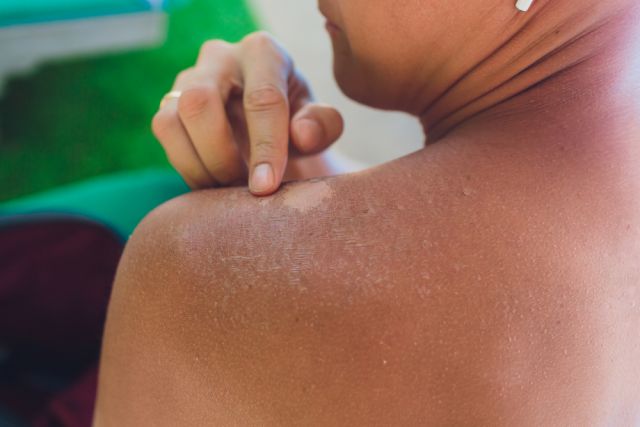

Что такое проказа?
Лепра (или проказа, или болезнь Хансена, финикийская болезнь, болезнь святого Лазаря, скорбная болезнь, крымская болезнь, ленивая смерть) является, пожалуй, одним из древнейших заболеваний, о существовании которого подозревают далеко не все наши современники, говорит Александра Боткина. Несмотря на долгую многовековую историю, лепра не осталась в прошлом, а продолжает мирно сосуществовать с ветрянкой и гриппом.


Как дела обстоят сейчас

Течение болезни
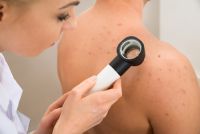
Диагноз лепры устанавливается на основании специфической клинической картины и подтверждается обнаружением Mycobacterium leprae в пораженных тканях. Также на помощь приходят серологические методы, говорит врач. Они позволяют выявить специфические антитела к возбудителю, а наиболее чувствительным методом диагностики, позволяющим определять возбудителя, является полимеразная цепная реакция (ПЦР).
Можно ли вылечить проказу?
Поскольку лепра не является очень контагиозной, подчеркивает специалист, то риск ее распространения низок. Однако основа разумного поведения — профилактика. Для этого необходимо избегать контактов с жидкостями человеческого организма и сыпью зараженных людей. Вакцина БЦЖ, используемая для профилактики туберкулеза, обеспечивает определенную защиту против лепры, но с этой целью используется редко. Химиопрофилактика не играет никакой роли.
Несмотря на развитие технологического прогресса и образованность современного общества, лепра воспринимается многими как страшная и позорная болезнь, а заболевшие страдают не от нее самой, а от неприятия и отчуждения, с которыми им приходится сталкиваться в обществе. При этом врачам следует вести просветительскую работу, чтобы данное заболевание не воспринималось как нечто очень негативное.
Имеются противопоказания, необходимо проконсультироваться с врачом


Командировка в лепрозорий
Тем не менее, в современных условиях, пациенты Терского лепрозория не отделены от общества, как полагают многие. В этом убедился наш корреспондент, побывавший в лечебнице минувшим летом.
«За те 3 часа, что я добиралась туда из Ставрополя, Михаил Гридасов, живущий в Терском с 1959 года, рассказал о палочке Хансена, о судьбах пациентов, о династиях медиков, работавших здесь. Но при въезде в сам посёлок предупредил, что журналистов как десять лет не пускает в медучреждение. И вовсе не из-за опасности заражения, а из-за той полуправды и домыслов, которые порой выдают акулы пера после поездки.
Жизнь без маски

Умирают от старости
В СССР было 16 лепрозориев, сейчас в России их осталось всего три: два федерального значения – Терский и Астраханский – и один в Краснодаре, краевой. Ходят слухи, что Терский хотят закрыть.
Быть или не быть?

Даже в трудные 90-е, когда в стране не было ничего, здесь беды не знали, все больные в Терском были накормлены и ухожены. У лепрозория были свои картофельные поля, пасека, виноградник, свиньи, пекарня, детсад, где был оборудован первый в крае компьютерный класс.

Немцы сильно помогли
У пациентов Терского лепрозория есть и другие ангелы-хранители – медицинские работники. Даже в самые трудные времена главврачу Гридасову удалось полностью сохранить весь штат сотрудников с бесценным опытом и привлечь сюда молодых специалистов. Да, были моменты, причём недавно, когда люди жили под страхом сокращения, ведь то и дело не на пустом месте рождаются слухи о закрытии лепрозория, но медучреждение продолжает работать в привычном режиме и в этом году.
Читайте также:

