Лекарства для поджелудочной железы при отравлении
Обновлено: 05.05.2024
Когда воспаляется поджелудочная железа, одной диетой не обойтись. Подобрать эффективные лекарства и схему их приема при остром и хроническом панкреатитах может только врач. Заниматься самолечение категорически не рекомендуется.
Что такое панкреатит?
Панкреатит — это воспаление поджелудочной железы, оно может протекать очень тяжело и даже угрожать жизни.
Поджелудочная железа выделяет ферменты, которые необходимы для переваривания и всасывания пищи кишечником. Она также вырабатывает важные гормоны (инсулин, соматостатин и глюкагон) и защищает двенадцатиперстную кишку от кислоты, которая поступает из желудка.
Почему возникает панкреатит?
Сбой в работе железы провоцируют:
- алкоголизм,
- желчнокаменная болезнь,
- избыток в питании жирной пищи,
- некоторые лекарства и др.
Часто причина - в суженных или закупоренных протоках железы. В результате ферменты, выделяемые поджелудочной, накапливаются в ней и начинают разрушать ее саму. Железа воспаляется (рис. 1).
Панкреатит может протекать в двух формах: острой и хронической. При острой происходит неожиданное воспаление поджелудочной железы. Оно может повлечь отмирание органа или его частей и замещение его соединительной тканью и жиром. В лучшем случае острый панкреатит проходит сам: нет необходимости в госпитализации. В худшем — переходит в хроническую форму. При ней структура органа видоизменяется: забиваются протоки, ткань железы покрывается рубцами.
Известны случаи рецидивирующего панкреатита. Его особенностями являются острые боли, но уже на фоне изменившейся структуры поджелудочной.
Симптомы хронического и острого панкреатита
Обычно симптомы проявляются после чрезмерного употребления спиртных напитков и жирной пищи. Для панкреатита характерны:
- постоянная сильная боль в левом подреберье или опоясывающая боль в эпигастрии (верх живота),
- многократная рвота,
- отечность в верхней части живота,
- учащенное сердцебиение,
- низкое артериальное давление,
- изменение стула (в начале болезни стул обычный, затем возникают диарея, в кале присутствуют жировые пятна, запах — резкий и неприятный),
- потеря веса, отсутствие аппетита (при хронической форме).
При хронической форме боль может быть тупой и ноющей посередине живота. Если возникает рецидивирующий панкреатит, то острая боль возвращается. Со временем боль замещается недостатком ферментов, что приводит к вздутию живота после приема пищи. Хроническую форму может сопровождать сниженный аппетит и потеря способности тонкой кишки всасывать питательные вещества (мальабсорбция). С калом выходит много жира; он имеет неприятный запах, светлее нормального и с жирными пятнами. Эта форма также чревата образованием ложных кист в железе, которые увеличивают риск рака поджелудочной.
Когда обратиться к врачу?
Панкреатит — болезнь, ставящая под угрозу нормальное функционирование всего организма. Если после обильной трапезы с алкогольными напитками и жирной пищей возникла сильная боль в верхней части живота, следует немедленно обратиться к врачу. Болевые ощущения могут усиливаться при движении и кашле. Отдавать может в левую лопатку, поясницу и плечо. Важно не пить обезболивающие: они могут помешать определить реальную причину болей.
Основы лечения
Подход к лечению панкреатита различается в зависимости от формы болезни. При острой тяжелой форме панкреатита, когда есть боль и постоянная рвота, пациента госпитализируют. При хронической болезни и при отсутствии рецидивов госпитализация не требуется, врачи борются с причиной болезни с помощью препаратов.
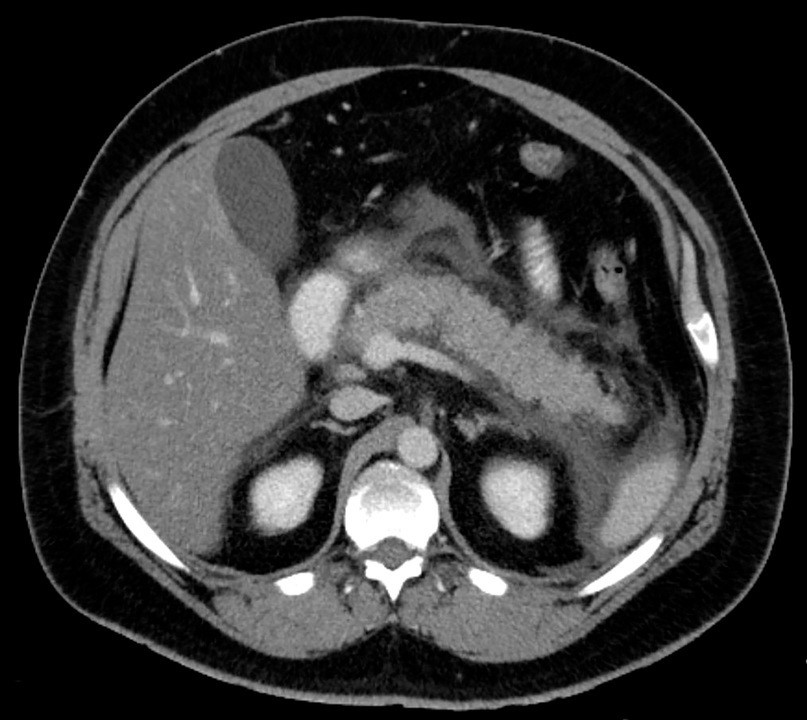
Острый панкреатит на снимке КТ. Фото: Hellerhoff / Wikipedia (Creative Commons Attribution-Share Alike 3.0 Unported license)
После поступления в стационар с острым панкреатитом пациента не кормят, как правило, в течение первых 48 часов. В желудок вводится зонд, который удаляет его содержимое. Если есть осложнения (кровотечение, острая кишечная непроходимость, нагноение и др.), пациента направляют на операцию.
Далее врач назначает различные лекарственные препараты, чтобы уменьшить нагрузку на железу, снизить боль и предотвратить развитие инфекции.
При панкреатите жизненно необходим контроль выработки поджелудочной пищеварительных ферментов. Отсутствие питания через рот в первую неделю после снятия приступа — самый эффективный способ такого контроля. Поэтому используют парентеральное питание, то есть внутривенное введение инфузий через капельницу, или энтеральное, при котором питательные смеси вводятся через зонд.
Панкреатит может протекать с осложнением в виде отмирания части поджелудочной или органа целиком (панкреонекроз). В этом случае врачи придерживаются консервативного метода лечения с помощью медицинских препаратов. При инфицированном панкреонекрозе обязательно применение антибиотиков. Если же консервативное лечение не помогает и у пациента прогрессирует полиорганная недостаточность, нагноение, панкреонекроз или рак поджелудочной, назначают операцию.
На первом этапе врачи предпочитают минимизировать хирургическое вмешательство в организм. Сначала проводят пункцию и дренирование поджелудочной и забрюшинного пространства. Для этого с помощью небольших надрезов внутрь вводят специальные трубки (дренажи), которые удаляют лишнюю жидкость и промывают полость специальными растворами.
При более тяжелом состоянии пациента и распространенном поражении железы прибегают к альтернативной тактике лечения, которая включает:
- лапаротомию, то есть наружное дренирование, при котором делают разрезы брюшной стенки,
- резекцию железы или удаление ее целиком.
Удаление железы — крайняя мера, к ней прибегают в ситуации, когда орган уже не восстановить. Жить без железы можно, но придется искусственно поддерживать ее функции: принимать инсулин, ферментные препараты и соблюдать очень строгую диету.
Главная задача при появлении резкой боли — обеспечить железе холод, голод и покой. Нужно ничего не есть и немедленно обратиться к врачу. Для снятия воспаления на живот нужно положить холодный компресс.
Медикаментозное лечение панкреатита у взрослых
Медицинские препараты играют важную роль в лечении панкреатита. Они несут в себе сразу несколько функций:
- восстановление недостаточности ферментов,
- восстановление гормонального фона,
- улучшение обменных процессов,
- борьба с воспалением,
- предотвращение спазмов,
- нормализация кровообращения,
- купирование боли,
- возмещение водно-электролитных потерь и плазмопотерь.
Набор прописанных препаратов может быть велик, важно четко следовать инструкциям врача и принимать все необходимые лекарства вовремя.
6 советов, которые помогут вам не забывать принимать лекарства
Многие препараты при панкреатите нужно принимать регулярно, не пропуская очередную дозу. Чтобы быстрее приспособиться к жизни во время болезни, следуйте этим простым советам:
Особенности назначения препаратов при панкреатите женщинам
Острый панкреатит у беременных — редкое явление. Исследования говорят лишь о трех случаях из 10 000. Тем не менее с течением беременности риск развития заболевания увеличивается. Поэтому подходить к лечению таких пациентов следует очень осторожно.
Среди врачей нет согласия в вопросе применения антибиотиков в период беременности. При выборе медикамента врач принимает во внимание тяжесть болезни, сопутствующие осложнения, срок беременности. В ряде случаев положительный исход для матери служит решающим фактором в назначении антибиотикотерапии, даже несмотря на риски нарушения развития плода. При отсутствии инфекции в желчных протоках, как правило, антибиотики не назначают.
Легкая форма панкреатита может пройти сама. Врач назначает антигиперлипидемические препараты, инсулин, гепарин и диету. В тяжелых случаях заходит вопрос о прерывании беременности. Решение зависит от множества факторов и принимается врачом в каждом индивидуальном случае.
Венозные катетеры для парентерального питания могут вызвать осложнения беременности. Предпочтение отдается энтеральному питанию с помощью трубки, которая проходит через нос и пищевод в кишечник.
Медикаментозное лечение панкреатита у детей
Врачи сходятся во мнении, что панкреатит у детей сложно диагностировать. Причины его появления отличаются от случаев со взрослыми, но сама болезнь поддается лечению лучше.
Чаще всего панкреатит у детей возникает на фоне других заболеваний. Так, причинами могут стать воспаления других органов: желудка и двенадцатиперстной кишки (гастродуоденит), желчного пузыря (холецистит), кишечника (энтероколит), или язвенная болезнь. Среди других причин — применение некоторых медикаментов, анатомические особенности желудочно-кишечного тракта и травмы живота.
Лечение направлено на устранение причины заболевания и предотвращение опасных последствий. Детям назначают те же препараты, что и взрослым. Дозировку каждого медикамента определяет врач.
Препараты
Основная задача при лечении панкреатита — избавиться от причины, вызвавшей воспаление, и предотвратить наступление осложнений. Поэтому врачи прописывают целый курс таблеток, которые должны помочь пищеварительной системе справится со сбоем (рис. 3).
Спазмолитики при панкреатите
Для купирования боли и спазмов мускулатуры назначают спазмолитики. Они могут вводиться внутримышечно или внутривенно. К основным относят те, которые содержат дротаверин, мебеверин, пинаверия бромид, м-холинолитики (метоциния йодид, атропин).
Ферменты и антиферментные препараты при панкреатите
При панкреатите железа не способна производить ферменты, необходимые для пищеварения. Поэтому пациент должен получать их извне. Кроме того, введение ферментов позволяет железе снизить их выработку и отдохнуть. Ферменты назначают только при отсутствии обострения. Они разделяются на те, которые содержат панкреатин (с компонентами желчи и без), и те, в состав которых входят лишь компоненты растительного происхождения (симетикон, химопапаин).
Важно! Ферментные препараты обязательно нужно пить во время каждого приема пищи. Ферментный препарат, его дозировку и длительность лечения определяет только врач. Ни в коем случае нельзя принимать ферменты при острой боли. Такая боль говорит об ухудшении воспаления в поджелудочной. Прием ферментов в этом случае приведет к усилению внутрипротокового давления, в дальнейшем — к закупорке сосудов и некрозу.
Антациды
Соляная кислота, которая содержится в желудочном соке, запускает работу поджелудочной железы. Чем больше этой кислоты, тем активнее работает железа. При панкреатите повышенная активность органа приводит к болям и осложнениям. Для снижения кислотности в желудке применяют антацидные препараты. Они содержат алгелдрат и магния гидроксид, которые нейтрализуют желудочную кислоту. Предпочтение врачи отдают препаратам в жидком виде.
Антисекреторные
Антисекреторные препараты снижают выработку соляной кислоты, которая содержится в желудочном соке. Ее чрезмерное количество приводит к тому, что щелочный секрет поджелудочной не способен нейтрализовать кислотность среды. Именно щелочная среда предоставляет наилучшие условия для пищеварения, поэтому ее восстановление — одна из задач при борьбе с панкреатитом. Другая функция таких препаратов — оказывать цитопротективное действие. Они увеличивают секрецию защитной слизи, усиливают кровоток в органы пищеварительной системы и способствуют заживлению рубцов.
Н2–блокаторы
Это антигистаминные антисекреторные средства. Их действие направлено на предотвращение возбуждения Н2-рецепторов, которые стимулируют работу всех желез: слюнных, желудочной, поджелудочной. Они снижают кислотность желудочного сока, задерживают выработку соляной кислоты и пепсина, который расщепляет белок. К ним относят препараты, содержащие фамотидин, ранитидин и др.
Ингибиторы протонного насоса
Лекарственные средства, назначение которых — блокировать работу находящегося в слизистой желудка протонного насоса и тем самым уменьшить кислотность желудка путем уменьшения выработки соляной кислоты. Той самой кислоты, которая необходима для пищеварения, но в больших количествах приводит к гастриту, а затем и к язве. Такие средства являются производными бензимидазола. Сюда входят препараты, содержащие омепразол, пантопразол, лансопразол и др.
Прочие лекарства при панкреатите
В зависимости от формы и фазы заболевания в каждом индивидуальном случае на основании симптомов и результатов анализов врач назначает дополнительные препараты.
Антибиотики
Для борьбы с воспалением и гноем, а также для предотвращения серьезных последствий в виде некроза, сепсиса и абсцесса, необходимы антибиотики и противомикробные средства. Длительность курса обычно не превышает 7–14 дней. Обычно применяют карбапенемы, цефалоспорины, фторхинолоны, метронидазол. В стационаре такие препараты вводят парентерально (внутримышечно или внутривенно).
Витамины
Недостаточность пищеварения, как правило, сопровождается нехваткой витаминов. Перед тем, как назначить витаминные препараты, врачи обязательно направляют на анализ, чтобы выяснить, каких именно витаминов не хватает. Как правило, прописывают жирорастворимые витамины А, D, Е и К, так как именно они отвечают за метаболизм белков, жиров и углеводов. Они также помогают ферментам в их работе и защищают от рака поджелудочной железы.
Противовоспалительные препараты при панкреатите
Помимо антибиотиков, врачи прописывают нестероидные противовоспалительные средства и анальгетики. В частности, ненаркотические анальгетики (диклофенак, пироксикам, мелоксикам, метамизол натрия и др.). Они снимают воспаление и боль.
Можно ли желчегонные?
Желчнокаменная болезнь — одна из основных причин возникновения панкреатита. Поэтому желчегонные вещества, позволяющие предотвратить застой желчи и уменьшить нагрузку на поджелудочную, находятся в списке лекарств для борьбы с этой болезнью. Нужно иметь в виду, что при остром панкреатите и обострении хронической формы желчегонные препараты противопоказаны. Их принимают только в период ремиссии.
Препараты железа
Применение препаратов железа при лечении панкреатита не является распространенной практикой. В ряде случаев прием ферментных препаратов может приводить к ухудшению всасывания железа и, следовательно, его недостатку в организме. По другим данным, потребление препаратов железа пациентами после перенесенного острого панкреатита влияло на углеводный обмен.
Препараты для восстановления микрофлоры кишечника
В дополнение к базовому комплексу лечения прописывают бифидо- и лактобактерии. Они призваны восстановить микрофлору особенно после приема антибиотиков. Такие препараты являются профилактикой дисбактериоза, при котором нарушается микробный состав кишечника.
Какие капают капли
В виде капельниц назначают инфузионные растворы. Такая терапия направлена на поддержание водно-электролитного состава. Сюда входят коллоидные и кристалловидные растворы. Они восполняют потери энергии, белка и плазмы.
Плазмаферез
Для очищения организма от токсинов используют плазмаферез. При этой процедуре кровь — забирается, плазма пациента, которая и содержит токсины, — отфильтровывается, а обратно возвращается донорская плазма.
Особенности приема лекарств при панкреатите
При панкреатите строго противопоказано любое самолечение, даже прием обезболивающих препаратов. Врач определяет способ лечения, подбирает лекарства и их дозировку строго индивидуально для каждого пациента. Длительность лечения зависит от формы заболевания, его тяжести, а также от реакции организма пациента на тот или иной препарат. Важно не забывать о лекарстве: принимать медикаменты регулярно и в строго отведенное для них время.
Осложнения после приема лекарств
Лекарства от панкреатита, как и любые медикаменты, могут приводить к осложнениям. Антибиотики — к расстройству пищеварения, нестероидные противовоспалительные препараты — к осложнениям со стороны желудочно-кишечного тракта и сердечно-сосудистой системы. Ферментные препараты могут вызывать аллергию и приводить к недостатку железа. Антисекреторные, хоть и считаются препаратами с минимум побочных эффектов, могут вызывать синдром отмены: появление изжоги, а иногда и болей в грудине после прекращения их приема. Даже витамины, если принимать их неумеренно и без предварительной сдачи анализов, могут стать не просто бесполезной, но и опасной добавкой.
Сколько длится прием лекарств?
Длительность приема лекарств определяет врач. На продолжительность лечения влияет то, в какой форме протекает болезнь, проводились ли дренажные процедуры и операция, имеются ли последствия. Как правило, при острой легкой форме панкреатита длительность лечения составляет 3–5 дней. Антибиотики следует пить в течение 7–14 дней. Ферментная терапия длится 2–3 месяца и может быть продолжена после перерыва в один-два месяца.
Можно ли вылечить панкреатит навсегда?
Вероятность излечения от панкреатита зависит от формы болезни и ее причины. Бывает, легкая форма вызвана обильной жирной пищей или употреблением алкоголя. В этом случае воспаление может пройти самостоятельно, не оставив следов: избыточная жидкость вокруг органа не образуется, протоки не будут заблокированы, а значит ферменты в железе не накопятся.
Другое дело — алкоголизм, осложнения желчнокаменной болезни, наличие воспалений или опухолей в других органах пищеварительной системы. Панкреатит как сопутствующее заболевание требует строгого врачебного контроля. Если ситуация запущенная: изменена структура органа или происходит отмирание ее части (панкреонекроз), то о вылечивании речи не идет. Пройдя курс обязательной лекарственной терапии, пациентам предстоит поддерживающая терапия, строгая диета, полный отказ от алкоголя и курения. По мнению врачей, наблюдать за пациентом нужно в течение не менее трех месяцев. Хорошей привычкой станет физическая нагрузка. Физкультура улучшает обменные процессы, помогает контролировать вес и очищает от токсинов.
Заключение
Поджелудочная железа несет две важные функции: выработку гормонов и производство панкреатической жидкости, которая содержит ферменты, необходимые для пищеварения. Воспаление поджелудочной железы способно вывести из строя не только саму железу, но и другие важные органы. Лечение делится на консервативное с помощью медикаментов и оперативное, включающее хирургическое вмешательство.
Медикаментозная терапия призвана предотвратить дальнейшее воспаление, наладить нормальную работу поджелудочной и других органов, восстановить водно-электролитный и щелочной баланс. К основным препаратам относят спазмолитики для снятия боли, ферменты — чтобы дать поджелудочной отдых, антациды и антисекреторные — для контроля кислотности и восстановления щелочной среды. При наличии осложнений прописывают антибиотики. К дополнительным препаратам относят витамины, бифидо- и лактобактерии и желчегонные.
Только врач может определить, какой препарат следует назначить, продолжительность курса его применения и дозировку. Жизненно необходимо отказаться от алкоголя и курения и строго придерживаться диеты.

При панкреатите страдает важная часть ЖКТ — поджелудочная железа, которая вырабатывает инсулин и множество ферментов, занятых в пищеварении. Не удивительно, что большое значение в лечении и профилактике этой болезни играет соблюдение диеты. При панкреатите рацион не должен содержать алкоголь, большое количество жира и клетчатки.
Что такое панкреатит
Панкреатит — это острое или хроническое воспаление одного из главных органов эндокринной системы нашего организма — поджелудочной железы. От нормального функционирования этого органа зависит работа всего желудочно-кишечного тракта и процесс переваривания пищи.
Поджелудочная железа располагается в непосредственной близости к печени прямо за желудком.Она выполняет множество функций, главная из которых — синтез гормонов, в частности, инсулина. Также в ней вырабатываются пищеварительные ферменты, обеспечивающие процессы расщепления и усвоения жиров, белков и углеводов. Переваривание пищи происходит под действием панкреатического сока, поступающего непосредственно в двенадцатиперстную кишку.
Ферменты и панкреатический сок начинают вырабатываться сразу после поступления любой пищи или напитков в желудок. Ферменты выполняют разные задачи:
- липаза — расщепляет жиры;
- лактаза, амилаза, мальтаза и инвертаза превращают углеводы в моносахара — глюкозу, галактозу и фруктозу;
- трипсин — обеспечивает усвоение организмом белков.
По сути, панкреатит — это самоотравление тканей поджелудочной железы продуцируемыми ею ферментами. Воспаление начинается при избыточной выработке некоторых ферментов в сочетании с повышенным давлением в протоках железы. Лишние ферменты попадают в общий кровоток, негативно влияя на работу мозга, почек и других внутренних органов.
Причины воспаления поджелудочной железы:
- Злоупотребление алкоголем. Более половины наблюдений (с.36-47) панкреатита связано с регулярным потреблением больших доз спиртного.
- Панкреатит часто развивается при желчнокаменной болезни, травмах живота, образовании кист в желчных протоках, злокачественных образованиях в железе.
- Заболевание может быть побочным эффектом приема некоторых лекарственных препаратов, например, диуретиков.
В группу риска входят диабетики, люди с другими эндокринными патологиями и гепатитом В или С. Иногда панкреатит развивается на фоне беременности или после пересадки почки.
Как алкоголь влияет на работу поджелудочной железы
Алкоголь в организме распадается с образованием ацетальдегидов, которые токсичны для человека. Клетки поджелудочной железы особенно восприимчивы к их губительному воздействию. Кроме того, употребление спиртных напитков может вызывать спазмы и сужение протоков поджелудочной, что приводит к скоплению в ней панкреатического сока. В результате пищеварительные ферменты начинают перерабатывать саму железу, вызывая воспаление. Со временем, если болезнь не лечить, клетки железы погибают (панкреонекроз) и заменяются рубцовой тканью, орган теряет способность функционировать, как раньше.
Важно понимать, что вид напитка и его качество в данном случае не имеют значения. Если напиток содержит алкоголь, он вреден. Особенно негативно на работе поджелудочной железы может сказываться употребление спиртного совместно с жирной пищей или пищей с высоким гликемическим индексом, так как эти продукты создают дополнительную нагрузку на орган.
Виды панкреатита
Самая общая классификация панкреатита опирается на характер течения заболевания: острый приступ или длительный хронический панкреатит с периодическими рецидивами. Эти две формы различаются по степени выраженности симптомов и требуют разных подходов к лечению.
Острый панкреатит
Воспалительный процесс при остром панкреатите развивается очень быстро и всегда сопровождается сильной болью. В большинстве случаев заболевание возникает на фоне злоупотребления спиртными напитками или после приема большого количества жирной пищи. Иногда обострению предшествует приступ острой печеночной колики.
Симптомы острого панкреатита:
- Сильная боль в левом подреберье, отдающая в другие органы. Болевой приступ длится примерно полчаса-час. Особенно сильно боль чувствуется в положении лежа на спине. Приступ усиливается после приема пищи, особенно жареной и острой, и любых спиртных напитков.
- Рвота, часто неукротимая с примесью желчи и горьким привкусом. Постоянная тошнота, не проходящая после рвоты.
- Субфебрильная или высокая температура.
- Иногда из-за нарушения оттока желчи наблюдается пожелтение глазных белков, очень редко — желтый оттенок кожи.
- В некоторых случаях болевой синдром сопровождается изжогой и вздутием живота.
При приступе острого панкреатита требуется незамедлительная медицинская помощь. Обезболивающие препараты приносят лишь временное облегчение, но не воздействуют на причину воспаления. При отсутствии квалифицированной помощи быстро увеличивается риск тяжелых осложнений: попадания инфекции на воспаленные ткани, некроза и абсцессов.
Острый панкреатит в тяжелой стадии может привести к шоку и полиорганной недостаточности.
Хронический панкреатит
Если после приступа острого панкреатита человек не соблюдает рекомендации врачей и продолжает употреблять спиртные напитки и неправильно питаться, болезнь с высокой долей вероятности переходит в хроническую стадию. Хронический панкреатит развивается при значительном характере повреждений поджелудочной железы во время первого эпизода болезни.
Заболевание характеризуется постепенными патологическими изменениями структуры клеток поджелудочной железы. Со временем она начинает терять свою основную функцию — выработку ферментов, необходимых для переваривания пищи. Внешнесекреторная недостаточность проявляется:
- диареей,
- вздутием живота,
- изменением характера каловых масс — они приобретают липкую консистенцию из-за большого количества жира в них и плохо смываются со стенок унитаза.
Хронический панкреатит может долгое время протекать бессимптомно: острая боль появляется, когда в поджелудочной железе уже произошли значительные патологические изменения. Во время приступа хронический панкреатит проявляется теми же симптомами, что и острый:
- сильная опоясывающая боль,
- тошнота,
- рвота,
- нарушения в работе кишечника.
Диагноз ставится на основании ультразвукового исследования, компьютерной или магнитно-резонансной томографии. В ходе исследования обычно обнаруживаются суженные протоки поджелудочной железы из-за образования в них камней — кальцинатов. Аппаратные методики позволяют также обнаружить кисты на месте атрофированной ткани. Лабораторные анализы крови при хроническом панкреатите мало информативны.
Важность ферментов при пищеварении
Функционирование человеческого организма обеспечивается сложной системой взаимосвязанных и взаимозависимых биохимических реакций. Благодаря особым белковым соединениям — ферментам или энзимам — все эти реакции ускоряются, обеспечивая быстрый обмен веществ. Действие ферментов очень избирательно: каждый из них способен инициировать, ускорять или замедлять только одну реакцию.
В основе процесса пищеварения лежит работа пищеварительных ферментов. Их главная задача — сделать процесс усвоения энергии быстрым и эффективным. Ферменты расщепляют компоненты пищи (белки, жиры и углеводы) на пригодные к всасыванию вещества. При этом количество вырабатываемых ферментов зависит от количества и качества съеденного.
Переваривание пищи начинается уже в ротовой полости. Измельченная зубами на мелкие кусочки пища смешивается со слюной, в которой содержится фермент альфа-амилаза. Чем лучше мы пережевываем пищу, тем проще ферменту слюнных желез превратить молекулы крахмала в растворимые сахара и облегчить процесс дальнейшей переработки.
После первичной обработки еда по пищеводу поступает в желудок, где начинают работу желудочный фермент пепсин и соляная кислота. Эти вещества создают желудочный сок, который:
- обеспечивает антибактериальную защиту организма;
- стимулирует выработку гормонов поджелудочной железы;
- регулирует моторику желудка;
- расщепляет жиры и выполняет ряд других функций.
Кроме пепсина, отвечающего за расщепление больших белковых молекул, в желудке производятся и другие ферменты, например:
- желатиназа — растворитель коллагена, желатина и других белков соединительной ткани;
- липаза — фермент, расщепляющий некоторые молекулы жира до жирных кислот и моноглицеридов;
- химозин — запускает процесс переваривания белка молока.
Значимую роль в процессе пищеварения играет желчь. В ее состав входят желчные кислоты, стимулирующие выработку панкреатического секрета.
Из желудка пищевой комок эвакуируется в двенадцатиперстную кишку, где и происходит основной процесс переваривания пищи. Его обеспечивают более 20 ферментов поджелудочной железы. Ферменты содержатся в панкреатическом соке, который продуцируется железой в объеме около двух литров в сутки.
Функции энзимов поджелудочной железы:
- протеазы — расщепление белков до аминокислот;
- нуклеазы — воздействуют на нуклеиновые кислоты ДНК;
- амилаза — расщепляет крахмал на простые сахара;
- липазы — разлагают жиры на высшие жирные кислоты и глицерин.
Завершается процесс пищеварения под действием ферментов тонкой кишки и полезных бактерий, обитающих в кишечнике. В кишечнике происходит всасывание переработанной пищи в организм (рис. 1).
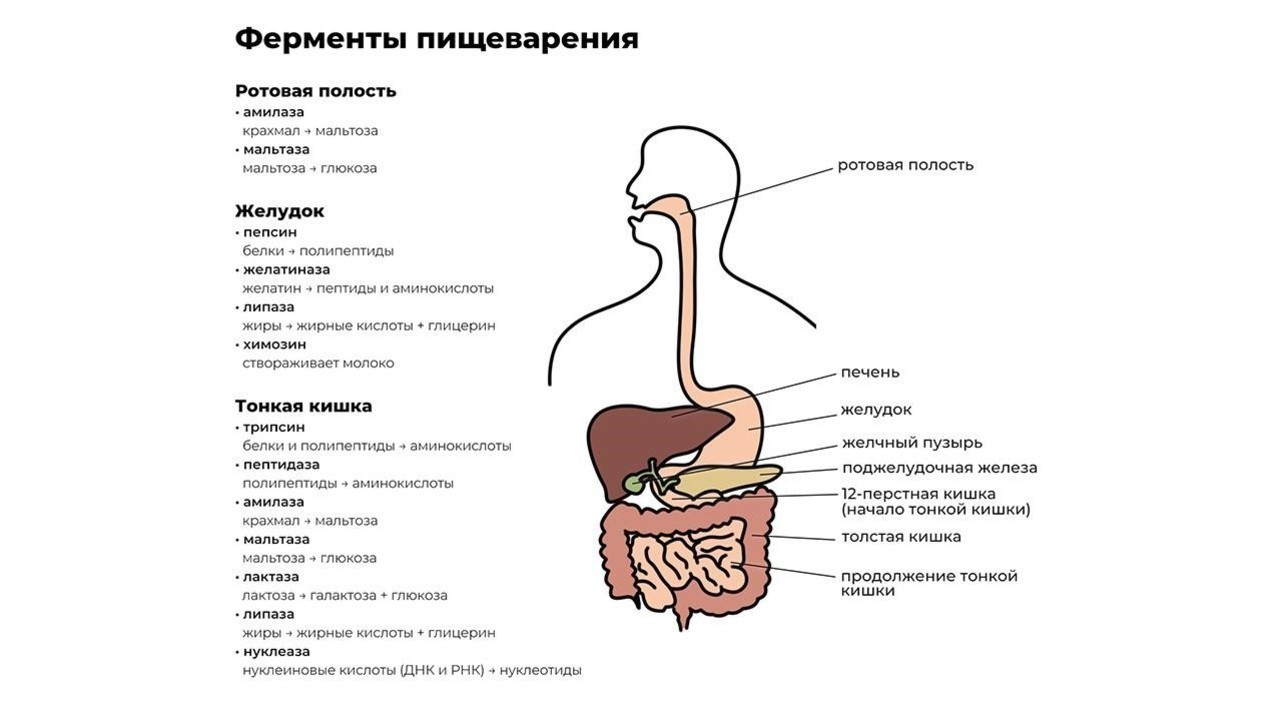
Рисунок 1. Некоторые важные ферменты пищеварения. Источник: Jason Northwest
При нарушении функции выработки ферментов органами системы пищеварения, особенно поджелудочной железой, происходит расбалансировка всего организма. Подобный дисбаланс влечет за собой тошноту, диарею, метеоризм с последующей анемией и истощением.
Что принять во время еды при дефиците панкреатических ферментов
При панкреатите процесс выработки поджелудочной железой пищеварительных ферментов нарушается, вследствие чего человек страдает от дискомфорта и болей в желудке. В этом случае после полного обследования может быть назначена заместительная терапия.
Задача лечения ферментными препаратами — восполнить их недостаток в организме, снизив при этом нагрузку на поврежденный орган. В некоторых случаях такая терапия назначается пожизненно.
Важно! Действие всех ферментных препаратов начинается через 20-30 минут после приема пищи, поэтому пить их нужно строго перед едой в назначенной лечащим врачом дозировке!
Современная фармакология предлагает большое количество различных ферментных препаратов животного и растительного происхождения. Некоторые из них направлены только на восполнение недостатка какого-то одного энзима, например, расщепляющего лактозу или жиры. Есть и средства комплексного воздействия, назначаемые при дефиците нескольких ферментов в различных органах пищеварительной системы.
Ферменты поджелудочной железы получают из органов коров или свиней. В состав лекарственных средств входят основные панкреатические энзимы — амилаза, липаза и трипсин.Полиферментные препараты помимо чистого панкреатина могут включать желчные кислоты, адсорбенты или другие ферменты.Все препараты подбираются строго индивидуально с учетом характера течения заболевания и выраженности симптомов.
Для чего нужна диета при панкреатите
В процессе лечения панкреатита питание играет ничуть не меньшую роль, чем лекарственные препараты. Основная цель назначаемой диеты — восстановление функций поджелудочной железы и нормализация процесса выработки пищеварительных ферментов.
Тяжелые для переработки продукты увеличивают нагрузку на воспаленный орган. После обильного застолья с жирными жареными блюдами поджелудочная железа начинает усиленно вырабатывать ферменты для ее перевариваривания. Если протоки железы сужены, вырабатываемый в экстремальном режиме панкреатический сок скапливается в железе, усугубляя развитие болезни — пораженная поджелудочная железа начинает переваривать саму себя.
Сигналы о том, что железа работает в усиленном режиме, включают:
- тяжесть в животе после приема пищи,
- изжогу,
- отрыжку,
- приступы боли в области желудка.
Конечно, постоянно придерживаться строгой диеты не просто, особенно в домашних условиях. Люди со строгими ограничениями в питании вынуждены готовить себе отдельно и удерживаться от соблазнов съесть что-нибудь жареное или острое.
Важно понимать, что одно нарушение диеты может вызвать острый приступ панкреатита со всеми вытекающими последствиями: сильной болью, тошнотой, рвотой и диареей. Единственный срыв может свести на нет все усилия по поддержанию длительной ремиссии.
Правила диеты № 5: что можно и что нельзя есть при панкреатите
Диета при панкреатите имеет много ограничений и по разрешенным продуктам, и по способу их приготовления. Специально для людей, испытывающих проблемы с поджелудочной железой, одним из основоположников отечественной диетологии и гастроэнтерологии профессором И.И. Певзнером был разработан диетический стол № 5.
Но, прежде чем знакомиться с конкретными положениями этой диеты, необходимо принять во внимание общие принципы питания при панкреатите:
- питаться нужно 5 раз в день небольшими порциями;
- исключить жареные и маринованные продукты;
- при острой стадии заболевания пищу нужно измельчать или протирать;
- в рационе должен преобладать животный белок;
- количество жиров в день не должно превышать 50 г;
- сахар также попадает под строгое ограничение — не больше 30 г в день;
- под запретом продукты, повышающие метеоризм, — сладкие газированные напитки, любые бобовые, сладкие яблоки и виноград, сладкая сдоба и некоторые другие;
- потребление соли сводится к минимуму — не больше трех-пяти граммов.
Важно! При панкреатите можно есть медленные углеводы, при этому нужно следить за соотношением нутриентов в блюдах. Не стоит себя обманывать тем, что сахар можно заменить медом, его потребление также следует контролировать. В первое время обязательно понадобится калькулятор. Необходимо сразу рассчитать норму калорий в сутки и баланс белков, жиров и углеводов исходя из индекса массы тела. Эту информацию легко найти в интернете на сайтах, посвященных правильному питанию и здоровому образу жизни. Для подсчета калорий и количества нутриентов существуют различные мобильные приложения.
Все перечисленные принципы учтены в диете № 5, которая существует в базовом и расширенном вариантах.
Базовый вариант показан при рецидивах хронического панкреатита и при остром характере заболевания. В острой фазе диета более строгая со множеством ограничений. Она направлена на разгрузку поджелудочной железы и снятие симптомов острого воспаления. В первые 3 дня острой стадии пациенту рекомендуется голодание для отдыха поджелудочной железы. Далее в течение 3-7 дней разрешено питание углеводными продуктами маленькими порциями с небольшими интервалами. Калорийность рациона в эти дни должна быть пониженной, а пища употребляется только в протертом или полужидком виде.
Важно! Распространено мнение, что при любых проблемах с пищеварением хорошо помогает наваристый бульон, особенно куриный. При панкреатите, заболеваниях желчного пузыря и других патологиях ЖКТ жирные наваристые бульоны категорически противопоказаны! Излишнее количество животного жира значительно увеличивает нагрузку на поджелудочную железу и препятствует нормализации состояния.
В рацион включаются каши на воде и овощные супы с различными крупами, кроме пшенной и кукурузной, вареные или приготовленные на пару протертые овощи. Из напитков разрешены некрепкий чай, кисель, компот из сухофруктов. Хлеб разрешен только белый и слегка подсохший, можно есть сухарики и печенье типа галет.
На третий день углеводной диеты постепенно вводят белковые продукты:
- суп из постного мяса, желательно варить бульон из телятины, индейки или куриной грудки, мясо из бульона следует пропустить через мясорубку или измельчить в блендере;
- омлет, приготовленный на пару или яйца всмятку;
- паровые котлеты из постного мяса или нежирной рыбы;
- творожные запеканки и суфле из творога с минимальной жирностью.
Диета № 5 признана максимально щадить поджелудочную железу, которой в стадии обострения нужен полный покой. Разрешенные и запрещенные продукты для базовой диеты приведены в таблице 1.
Важно! Преобладание белковой пищи в рационе может привести к запорам. В этом случае нужно добавлять больше сырых овощей и фруктов из разрешенного списка. При подагре предпочтение отдается белкам растительного происхождения или морской рыбе.
Медикаментозный панкреатит – воспаление поджелудочной железы, вызванное применением определенных лекарственных средств. Его причиной может быть использование фармакопрепаратов различных групп: стероидов, антибиотиков, ингибиторов протонной помпы, гипотензивных, статинов и других. Основные симптомы – боль и диспепсические явления. В диагностике важна детальная оценка данных анамнеза, лабораторных и инструментальных методов исследования: УЗИ поджелудочной железы, КТ, МРТ органов брюшной полости. Лечение заключается в отмене препарата, ставшего причиной заболевания, обезболивании, дезинтоксикации, подавлении панкреатической ферментативной активности.
Общие сведения
Медикаментозный панкреатит – относительно редкая нозологическая форма, ее частота составляет около 3% всех случаев острых панкреатитов. Несколько чаще данное заболевание встречается у представителей групп риска: пациентов детского возраста и ВИЧ-инфицированных. Несмотря на то, что первый случай медикаментозного панкреатита был описан еще в 1950-х годах, проблема не утрачивает актуальность. С каждым годом расширяется список фармакологических препаратов, которые могут спровоцировать поражение поджелудочной железы. При этом довольно затруднительно оценить способность лекарственного средства вызвать медикаментозный панкреатит: у одних препаратов имеется достаточная доказательная база, у других – лишь единичные сведения, базирующиеся на мнении клинициста об отсутствии другой этиологии заболевания.
С накоплением доказательной базы была разработана классификация лекарственных препаратов по их способности вызывать поражение поджелудочной железы. Данная классификация учитывает 4 критерия: панкреатит развился в период лечения данным лекарственным средством; нет доказательств влияния других вероятных этиологических факторов; симптомы заболевания исчезли после отмены препарата; при повторном его назначении патология рецидивировала.
Причины
К лекарственным средствам, достоверно ассоциированным с развитием медикаментозного панкреатита, относятся следующие: антимикробные препараты (цефтриаксон, ампициллин, тетрациклин, рифампицин, эритромицин, изониазид, нитрофурантоин, метронидазол); противовирусные препараты, которые применяются для лечения ВИЧ (нелфинавир, диданозин); диуретики (хлортиазид, гидрохлортиазид, фуросемид); препараты, используемые в лечении заболеваний ЖКТ (ранитидин, циметидин, омепразол, октреотид), сердечно-сосудистой системы (каптоприл, эналаприл, амиодарон, лозартан); иммуносупрессанты/цитостатики (цитозин, арабинозид, ифосфамид, дексаметазон, паклитаксел, такролимус); другие часто назначаемые препараты (преднизолон, дексаметазон, кодеин, симвастатин, правастатин, парацитомол, эстрогены, эрготамин, даназол, индометацин).
Патогенез медикаментозного панкреатита окончательно не изучен. Крайне редко заболевание развивается при явной передозировке препарата. Существуют теории иммуносупрессивного, осмотического, цитотоксического и метаболического воздействия лекарственных средств, тромбоза панкреатических кровеносных сосудов при применении определенных препаратов. В большинстве случаев медикаментозный панкреатит возникает вследствие идиосинкразии, которая подразумевает развитие побочных эффектов при использовании препарата в стандартных дозировках. Данный тип побочных реакций не зависит от дозировки и непредсказуем.
Симптомы повреждения поджелудочной железы могут развиваться отсрочено, даже уже после отмены препарата, что связывают с накоплением токсических метаболитов. Некоторые лекарственные средства вызывают медикаментозный панкреатит даже спустя месяцы после отмены (например, пентамидин, азатиоприн), другие – даже после однократного приема.
Симптомы медикаментозного панкреатита
Медикаментозный панкреатит практически всегда острый, его течение может варьировать от легкого до крайне тяжелого. В большинстве случаев заболевание протекает как острый отечный панкреатит, в редких случаях развивается некротическая геморрагическая форма, при которой возможен летальный исход.
Клиническая картина медикаментозного панкреатита напоминает таковую при типичном остром воспалении поджелудочной железы. Наиболее характерный симптом – боль в эпигастрии, подреберьях. Болевой синдром может иметь разную интенсивность – от умеренных ноющих ощущений до нестерпимой опоясывающей боли, при которой пациент занимает вынужденное положение (это характерно для некротической формы медикаментозного панкреатита). Также типичны диспепсические явления: тошнота, рвота, диарея. Возможно головокружение, выраженная общая слабость.
Диагностика
Диагностика медикаментозного панкреатита вызывает большие трудности. Это связано с тем, что очень многие лекарственные препараты могут вызывать повреждение поджелудочной железы, время между приемом препарата и развитием клинической картины существенно варьирует, а характерные именно для данного заболевания признаки, выявляемые при лабораторных и инструментальных методиках, отсутствуют. В диагностике очень важна консультация гастроэнтеролога, тщательный опрос пациента, настороженность врача в отношении данной патологии и выявление в анамнезе сведений о применении лекарственных средств, которые потенциально могут вызвать данную патологию.
К возможным биохимическим маркерам медикаментозного панкреатита относят уровень С-реактивного белка. При данной патологии СРБ повышается в значительно меньшей степени, чем при остром воспалении поджелудочной железы другой этиологии, поэтому у всех пациентов с панкреатитом неясного генеза с незначительно повышенным уровнем СРБ можно предположить медикаментозную этиологию заболевания. С целью исключения аутоиммунной причины определяют уровень IgG4, который должен быть в норме. В общем анализе крови при медикаментозном панкреатите выявляется лейкоцитоз, повышение СОЭ, в биохимических анализах крови – повышение амилазы крови, Г-ГТП, ЛДГ, возможно повышение глюкозы крови.
Инструментальные методы исследования, которые проводятся при подозрении на медикаментозный панкреатит, выявляют воспаление поджелудочной железы, однако типичных именно для лекарственной этиологии признаков нет. УЗИ поджелудочной железы позволяет определить увеличение органа, изменение эхогенности паренхимы. Для детальной оценки состояния поджелудочной железы и соседних органов проводится КТ, МРТ, МСКТ органов брюшной полости.
Лечение медикаментозного панкреатита
Лечение пациентов с медикаментозным панкреатитом в зависимости от тяжести течения заболевания может проводиться в отделении гастроэнтерологии или интенсивной терапии. Обязательно назначается диета (в первые сутки полный голод с постепенным переходом на стол №5). Главное в лечении данного заболевания – отмена лекарственного средства, вызвавшего повреждение поджелудочной железы.
Консервативная терапия заключается в применении обезболивающих препаратов, дезинтоксикации. С целью предупреждения инфекционных осложнений назначаются антибиотики. Также вводятся спазмолитические препараты, глюкозо-новокаиновая смесь, применяются антигистаминные препараты. Внутривенно капельно вводят инфузионные растворы с ингибиторами протеаз (апротинин).
При геморрагической форме медикаментозного панкреатита с целью обезболивания вводят промедол. В случае массивной панкреатогенной токсемии применяют методы экстракорпоральной гемокоррекции. При неэффективности консервативной терапии при некротическо-геморрагическом медикаментозном панкреатите проводят хирургическое лечение, которое заключается во вскрытии панкреатической капсулы, дренировании железы, удалении участков некротизированной паренхимы (некрэктомии). В редких случаях производят резекцию части поджелудочной железы или ее полное удаление.
Прогноз и профилактика
Прогноз при медикаментозном панкреатите зависит от степени тяжести заболевания. В большинстве случаев патология протекает в доброкачественной форме и хорошо поддается терапии после отмены препарата. Однако при некротическо-геморрагической форме летальность высокая – около 70%. Очень важен контроль проводимой фармакотерапии в случае применения препаратов, потенциально опасных в плане повреждения поджелудочной железы.
Специфической профилактики данного заболевания нет. Категорически запрещается самостоятельное применение лекарственных препаратов, особенно из тех групп, которые могут стать причиной медикаментозного панкреатита.
Панкреатит — воспаление поджелудочной железы, которое может протекать в острой или хронической форме. Заболевание сопровождается нарушением оттока секрета из органа, в результате чего ферменты начинают разрушать клетки железы, а переваривание пищи в кишечнике практически останавливается. Чтобы остановить этот процесс, специалисты практикуют лечение панкреатита медикаментами с различными свойствами: для устранения симптомов, нейтрализации ферментов в железе или восполнения их нехватки в кишечнике. Особое внимание уделяется образу жизни и диете.

От того, насколько верным будет выбор лекарств, зависит не только результат терапии, но и жизнь человека. Неправильно подобранные препараты при панкреатите способны свести на “нет” усилия врачей по спасению жизни больного. В результате неправильного лечения может развиться некроз поджелудочной железы, сахарный диабет. Нередки случаи, когда в органе образуется абсцесс, прорыв которого приводит к перитониту, образованию свищей между поджелудочной железой и расположенными рядом органами. Все эти заболевания опасны высоким риском летального исхода или значительным ухудшением качества жизни пациента.
Какие таблетки можно использовать при панкреатите
При заболевании панкреатит таблетки подбирают с учетом имеющихся симптомов, а основная цель их приема состоит в разгрузке поджелудочной железы и снижении ее активности. Приостановить синтез пищеварительных ферментов органов помогают лекарства следующих групп:
- блокаторы протонной помпы и ингибиторы Н2-гистаминовых рецепторов;
- ферментные препараты с панкреатином;
- миотропные спазмолитики;
- анальгетики.

Этого набора средств достаточно для устранения воспалительного процесса и восстановления функций поджелудочной железы. Препараты других групп (энтеросорбенты, средства, избавляющие от изжоги, антибиотики и т.д.) назначаются при необходимости или наличии осложнений.
Блокаторы рецепторов и протонной помпы
Эта группа лекарственных средств не оказывает влияния непосредственно на железу, но частично или полностью останавливает выделение соляной кислоты в желудке. В результате уменьшения ее синтеза поджелудочная железа получает сигнал, что организм не нуждается в пищеварительном секрете. Замедление работы органа приводит к более быстрому восстановлению его функциональности, а риск осложнений снижается.

При выборе средств для уменьшения секреции соляной кислоты можно сделать выбор в пользу лекарств, блокирующих Н2-гистаминовые рецепторы или ингибирующие протонную помпу.
Блокаторы Н2-гистаминовых рецепторов (“Роксатидин”, “Ранитидин”, “Фамотидин” и Лафутидин”) приостанавливают только один механизм выработки соляной кислоты в желудке (на гастриновые и ацетилхолиновые рецепторы такие лекарства не влияют), действуют непродолжительное время, имеют побочные эффекты и вызывают привыкание.

Ингибиторы протонной помпы (“Омепразол”, “Пантопразол”, “Рабепразол” и другие) более эффективны и безопасны, не вызывают побочных эффектов и привыкания, действуют долго и приостанавливают образование и выделение соляной кислоты, действуя на обкладочные клетки стенок желудка. Отзывы об эффективности этих препаратов в большинстве случаев положительные.
Ферментные препараты
Ферменты — незаменимые лекарства при панкреатите, которые позволяют восстановить процесс пищеварения и разгрузить поджелудочную железу. Лекарства при панкреатите этой группы представлены таблетками с панкреатином в том числе растительного происхождения (“Панкреатин”, “Мезим Форте”, “Пепфаза”, “Вобэнзим”) и кислотоустойчивые капсулы с микрогранулами запрограммированного высвобождения (“Креон”, “Эрмиталь”, “Микразим”).

При выборе ферментных препаратов роль играет не только дозировка действующих веществ. Специалисты обращают внимание на течение болезни, причины ее возникновения, наличие сопутствующих заболеваний или непереносимости отдельных компонентов.
Важно! Таблетки с содержанием желчи, экстракта куркумы и симетиконом при панкреатите противопоказаны, так как они не только возмещают недостаток ферментов, но и усиливают их синтез в поджелудочной железе, провоцируя усиление воспаления.
Наиболее эффективными и безопасными лекарственными средствами, подходящими для лечения панкреатита, гастроэнтерологи называют:

- Капсулы “Креон”;
- Капсулы “Эрмиталь”;
- Капсулы “Микразим”.
Перечисленные препараты используют при хроническом панкреатите, а также при погрешностях в питании для профилактики обострений. Отзывы о них в большинстве случаев положительные, но вероятность возникновения побочных эффектов во время их приема не исключена.
Анальгетики и спазмолитики
При остром воспалении поджелудочной железы или обострении хронического процесса важно устранить болевой синдром. Для этого используют анальгетики и спазмолитики. Первые хорошо справляются с дискомфортом, возникшем при первичном воспалении. Спазмолитики же рекомендуется использовать при болевом синдроме, вызванном давлением кист, псевдокист и камней на протоки железы.

Рекомендованные к использованию анальгетики при панкреатите:
- Парацетамол — эффективный и безопасный препарат, которые не раздражает слизистую желудка и способствует уменьшению воспаления.
- Анальгин — сильнодействующий препарат, который применяют самостоятельно или в комплексе со спазмолитиками.
- Баралгин — схожее по составу и действию с Анальгином средство.
Препараты с обезболивающим эффектом не лишены недостатков. Они могут раздражать слизистые оболочки, вызывать аллергию и влиять на работу сердечно-сосудистой системы, печени и почек. Поэтому их назначают с учетом индивидуальных особенностей пациента. Тем не менее отзывы об этих обезболивающих чаще положительные, чем отрицательные.
Если острые боли появились вследствие повышения давления в протоках поджелудочной железы, анальгетики будут неэффективными. Для устранения симптомов лучше использовать спазмолитики:
- Папаверин — средство на основе одноименного соединения, которое эффективно расслабляет гладкую мускулатуру, из которой состоят протоки ПЖ.
- Дротаверин — миотропный спазмолитик, который способствует восстановлению проходимости протоков поджелудочной железы при их спазме. Обладает слабо выраженным противовоспалительным эффектом.
- Мебеверин (Дюспаталин) — препарат с выраженным и длительным действием, однако действует преимущественно на гладкую мускулатуру желудка, кишечника и желчных протоков. Его использование особенно полезно при вторичном панкреатите, возникшем на фоне патологий желчного пузыря.

Каждый из перечисленных препаратов положительно оценивается пациентами. В редких случаях отзывы содержат негатив, и часто он вызван не качеством препаратов, а их высокой стоимостью.
Специалисты отмечают, что спазмолитики требуют строгой дозировки, так как они влияют на гладкую мускулатуру во всем организме, включая миокард, сосудистые стенки, мочевой пузырь. Их не назначают больным с пониженным артериальным давлением, некоторыми видами аритмии, атонией кишечника.
Дополнительные средства
Помимо ферментных препаратов и обезболивающих лекарств при панкреатите рекомендуется использовать пребиотики на основе растворимых пищевых волокон. Они необходимы для восстановления микрофлоры кишечника и защиты поджелудочной железы от чрезмерной нагрузки.
При попадании в пищеварительный тракт волокна впитывают жиры и глюкозу, которые стимулируют ПЖ усиленно вырабатывать пищеварительный секрет и инсулин. Благодаря этому железа функционирует в силу своих возможностей, что позволяет ей восстановиться быстрее. Помимо этого растворимая клетчатка является хорошей питательной средой для полезной микрофлоры, в результате чего улучшается усвоение основных питательных веществ в толстом кишечнике.
Источником растворимых волокон могут стать все виды капусты, цитрусовые, яблоки, фасоль и тыква, кабачки и морковь, овсяная крупа, чернослив и цельнозерновой хлеб. К сожалению, большинство перечисленных продуктов во время обострения запрещены к приему, так как они вызывают вздутие и нарушение стула. Заменить их можно ржаными отрубями или шелухой подорожника. Более удобный и безопасный вариант — добавка “Смарт Файбер”. Клетчатка в ней имеет структуру порошка, который без следа растворяется в любой еде и напитках, не изменяя при этом вкус, цвет и консистенцию блюда. В день достаточно употреблять одну ложку средства, чтобы покрыть суточную потребность в пищевых волокнах и избавиться от неприятных ощущений в животе.
Как правильно выбрать лекарства при панкреатите
Сделать правильный выбор при лечении панкреатита таблетками и трезво оценить, какие из них лучше, может только лечащий врач. Даже самое дорогое и современное лекарство может не подойти по ряду причин: из-за сопутствующих заболеваний, непереносимости, особенностей организма.
Средство, которое помогло соседу, родственнику или другу, может привести к серьезным осложнениям у вас. Отсутствие эффекта — меньшее, что может случиться при приеме неправильно подобранного лекарства. К симптомам панкреатита вполне могут присоединиться проблемы с сердцем, головным мозгом, кровеносной системой. Поэтому выбор средства можно доверить только гастроэнтерологу.
Чтобы уменьшить всевозможные риски, необходимо рассказать врачу обо всех заболеваниях, непереносимости лекарств и аллергии (если они есть), недавно перенесенных или имеющихся заболеваниях. Также стоит рассказать о том, какие препараты принимаются постоянно, даже если это витамины или биологически активные добавки к пище. Эта информация поможет подобрать эффективные и безопасные средства в нужной дозировке.
Читайте также:

