Лепра болезнь в средневековье
Обновлено: 24.04.2024
В статье отражены современные представления о лепре, представлены современные данные литературы, посвященные вопросам эпидемиологии заболевания, особенностям клинической картины, диагностики, дифференциальной диагностики и лечения дерматоза.
The article summarizes information about the disease leprosy. Data of the literature on epidemiology of the disease, the features of the clinical picture, diagnosis, differential diagnosis and treatment of the dermatosis are presented.
Лепра (проказа, болезнь Хансена) — хроническое инфекционное заболевание из группы микобактериозов, характеризующееся продолжительным инкубационным периодом и рецидивирующим течением. Заболевание носит системный характер и поражает производные эктодермы — кожные покровы, слизистые оболочки и периферическую нервную систему. В настоящее время, несмотря на применение эффективной схемы антибиотикотерапии и устранение угрозы эпидемии лепры, по всему миру продолжают ежегодно выявляться новые случаи заболевания, поэтому перспектива полной ликвидации болезни ставится под сомнение [1–3].
Распространенность лепры в мире стабильно снижается из года в год. Согласно данным ВОЗ, количество новых случаев, каждый год выявляемых во всем мире, уменьшилось с 763 000 в 2001 г. до 249 000 в 2008 г. [1]. В 2013 г. было выявлено 215 656 новых случаев заболевания, в 2014 г. — 213 899, в 2015 г. — 211 973 [2, 3].
Глобальная статистика свидетельствует о том, что 96% (203 600 человек) новых случаев заражения лепрой были выявлены в 22 государствах (таких как Индия, Бразилия, Ангола, Конго, Судан, Эфиопия и др.). На долю других стран приходятся оставшиеся 4% [3].
Одной из шести стран мира с наиболее высокой распространенностью лепры является Бразилия, где ежегодно диагностируется более 30 000 новых случаев заболевания. В 2014 г. распространенность лепры в Бразилии составила 1,27 случая на 10 000 жителей. Уровень распространенности дерматоза по стране неравномерен: помимо эндемичных по лепре регионов существуют и такие, в которых отмечается низкий уровень распространенности лепры [4].
В России эндемичным регионом по лепре является Астраханская область. За последние десятилетия больные лепрой были выявлены и в других субъектах Российской Федерации: в Сибири, на Северном Кавказе и Дальнем Востоке [9, 10]. Однако стоит отметить, что, благодаря внедрению в практику целого комплекса противолепрозных мероприятий, заболеваемость лепрой в России носит устойчивый спорадический характер. В 2015 г. на учете состояло 240 больных, из них в Астраханской области — 135 [10].
Возбудителями лепры являются Mycobacterium leprae (M. leprae) и Mycobacterium lepromatosis (M. lepromatosis). M. leprae была впервые открыта норвежским врачом Герхардом Хансеном в 1873 г. [11]. Данный микроорганизм относится к семейству Mycobacteriaceae и является кислото- и спиртоустойчивой бактерией, которая представляет из себя грамположительную прямую или изогнутую палочку длиной 1–7 мкм и диаметром 0,2–0,5 мкм [12]. M. leprae может длительное время сохранять жизнеспособность при низких температурах и высушивании. Данному микроорганизму свойственен крайне медленный рост, который зачастую не характерен для бактерий (одно деление продолжается приблизительно 12 суток) [12]. Возбудитель заболевания является облигатным внутриклеточным паразитом. M. leprae способна продолжительно персистировать в макрофагах человека, что обеспечивается взаимодействием различных механизмов (антигенная изменчивость и пр.). Именно поэтому пациенты, выписанные из лепрозориев на амбулаторное лечение с персистирующими формами лепры, могут быть источником заражения [9].
В 2008 г. был открыт второй возбудитель лепры — M. lepromatosis, который, в отличие от M. leprae, является некислотоустойчивой бактерией и вызывает преимущественно тяжелый диффузный лепроматозный тип лепры [13, 14].
От других инфекционных заболеваний лепру отличает длительный инкубационный период, который варьирует от 2–3 месяцев до 50 лет (в среднем составляя 4–6 лет) [11].
Общепризнан воздушно-капельный путь передачи инфекционных агентов, однако не исключаются другие пути заражения — через укусы кровососущих насекомых и поврежденные кожные покровы. Лепра является малоконтагиозным заболеванием. Заражение микобактериями лепры происходит в результате длительного тесного общения с больным, не получающим лечения, вследствие сенсибилизации, нарастающей при повторяющихся контактах, снижения сопротивляемости организма (в результате неполноценного питания, тяжелых физических нагрузок, частых простудных заболеваний, алкоголизма и других интоксикаций) и иммуногенетической восприимчивости [11].
На восприимчивость к лепре оказывают влияние различные наборы генов, в том числе системы антигена лейкоцитов человека (HLA). В настоящее время изучаются изменения в генах-кандидатах, участвующих в ответной реакции организма хозяина на инфекционный агент. Исследования геномного сканирования выявили связывающие пики для лепры в областях хромосом 6p21, 17q22, 20p13 и 10p13 [15, 17].
Устойчивость к заражению M. leprae обеспечивается, с одной стороны, низкой вирулентностью M. leprae, с другой — индивидуальными особенностями врожденного иммунитета. Важную роль в поддержании врожденного иммунитета играет целостность эпителия, секрет желез и поверхностный иммуноглобулин A (IgA). Кроме того, уничтожать микобактерии, независимо от активации адаптивного иммунитета, могут NK-клетки, цитотоксические Т-лимфоциты и активированные макрофаги. При заражении регулирование воспалительных цитокинов и хемокинов приводит к пролиферации либо Т-хелперов 1-го типа (Th1), либо Т-хелперов 2-го (Th2) типа, что способствует активации клеточного или гуморального звена иммунитета, что определяет клиническую форму заболевания [16, 17].
Клеточный иммунитет неэффективен в отношении предотвращения развития заболевания у лиц с туберкулоидной формой лепры. Гуморальный иммунитет у лиц с лепроматозной формой заболевания, ответственный за продуцирование IgM против PGL-1 (фенольный гликолипид-1), не обеспечивает защиту и не предотвращает диссеминацию бактерий [17].
Высокий уровень ФНО-α в сыворотке крови у пациентов с туберкулоидной формой лепры свидетельствует об участии данного цитокина в деструкции M. leprae и образовании гранулемы. ФНО-α участвует в иммунной защите посредством активации макрофагов, однако гиперпродукция ФНО-α и его взаимодействие с ИФН-γ способствуют повреждению тканей и формированию узловатой лепрозной эритемы (ENL) [17].
При лепроматозной форме лепры наблюдается повышенный уровень трансформирующего фактора роста бета (ТФР-β), отсутствующего при туберкулоидной форме и проявляющегося в небольшом количестве при пограничной форме лепры. ТФР-β подавляет активацию макрофагов, что ингибирует продуцирование ФНО-α и ИФН-γ, способствуя персистенции инфекции [17].
О механизмах трансмиссии лепры известно, что микобактерии проникают в клетки эндотелия и оседают в Шванновских клетках нервов кожи, к которым имеют тропизм, где в дальнейшем происходит долговременный период их адаптации и размножения. Остается неизвестным, как колонизация Шванновских клеток микобактериями лепры приводит к распространению инфекции в другие ткани [18]. Нейронный тропизм M. leprae обусловлен его связыванием с областью G на мостике молекулы ламинина альфа-2, а альфа-дистрогликан служит рецептором для M. leprae на Шванновских клетках [18].
В работе Masaki и соавт. (2013), в исследовании in vitro и in vivo с использованием мышей, определялось взаимодействие M. leprae со Шванновскими клетками. Исследование показало, что M. leprae изменяют дифференцировку Шванновских клеток до клеток-предшественников [19]. Клеточная перестройка приводит к снижению регуляции Шванновской клеточной линии Sox10 [19]. Таким образом, M. leprae способствуют распространению инфекционного процесса через два механизма: прямая дифференцировка Шванновских клеток в мезенхимальные ткани и образование гранулемаподобных структур, которые выделяют бактерионесущие макрофаги [19]. Исследование расширяет понимание о пластичности зрелых клеток и демонстрирует свойства M. leprae, приводящих к перестройке взрослых клеток в стволовые [18]. Распространение инфекции путем дифференцировки Шванновских клеток возможно при их инфицировании большим количеством M. leprae. Методология, используемая на мышах, у которых нет Т-клеток, упрощает воспалительное микроокружение в преимущественно макрофаги [19]. Данная работа описывает перспективную in vitro модель для объяснения патогенеза M. leprae, но необходимы подробные исследования, прежде чем экстраполировать выводы на течение инфекционного процесса в организме человека [18].
Существует две классификации лепры: мадридская классификация, принятая в 1953 г., а также ее последующая модификация, предложенная Д. С. Ридли и В. Джоплингом в 1973 г. [11].
Согласно мадридской классификации выделяют два полярных типа лепры: туберкулоидный и лепроматозный и два промежуточных типа: недифференцированный и пограничный (диморфный) [11].
В классификации Ридли–Джоплинга выделяют три типа лепры — недифференцированный (I — Indeterminate), туберкулоидный (Tuberculoidtype — TT) и лепроматозный (Lepromatoustype — LL). Лепроматозный и туберкулоидный типы являются полярными. Кроме того, различают субполярные и пограничные группы заболевания. Классификация Ридли–Джоплинга не нашла широкого применения ввиду сложности, поэтому в практической деятельности различают лепроматозный и туберкулоидный тип лепры, а также пограничный тип, который в дальнейшем может трансформироваться в одну из первых двух форм [20].
При лепроматозном типе лепры поражается как периферическая, так и центральная нервная система с развитием невротических расстройств, реже — психозов и поражений по типу невритов и полиневритов. В большинстве случаев поражаются лучевые, малоберцовые и большие ушные нервы: они утолщаются и становятся доступными для пальпации. В последующем развиваются двигательные и трофические расстройства, а также нарушения чувствительности. Больным свойственны невралгии, гиперестезии, парестезии, неадекватное или замедленное реагирование на раздражение, аналгезия. На фоне трофических нарушений развивается процесс мутиляции кистей и стоп. Поражение внутренних органов характеризуется неспецифическими изменениями в печени, легких, селезенке и нарушением функции некоторых желез внутренней секреции [11].
При недифференцированной форме лепры специфические высыпания отсутствуют. Для данной формы характерно появление небольшого количества бледных пятен различной величины с нечеткими границами, а также поражение периферической нервной системы по типу полиневрита. Как правило, выявить возбудителя у этой категории лиц удается крайне редко [11].
При развитии обострений лепрозного процесса форма заболевания может меняться. Несмотря на множество клинических проявлений лепры, окончательная постановка диагноза не всегда является простой задачей, так как отсутствуют патогномоничные клинические признаки заболевания [25].
При диагностике лепры учитывают данные эпидемиологического анамнеза (пребывание в эндемичном регионе, контакты с больными лепрой), объективного осмотра (обращают внимание на характер и длительность существования высыпаний, наличие признаков нарушений периферической иннервации).
Общепринятым лабораторным методом диагностики лепры считается бактериоскопическое исследование. Соскобы для исследования берут с очагов поражения на коже и слизистой оболочке носа путем легкого поскабливания. Мазок помещают на предметное стекло и окрашивают по Цилю–Нильсену. Также исследуют пунктат из бедренных или паховых лимфатических узлов. Однако бактериоскопическое исследование имеет очень низкую чувствительность, особенно у больных с промежуточной или туберкулоидной формой поражения [26].
Лепроминовая реакция (проба Митсуды) является показателем способности хозяина поддерживать в своем организме клеточный иммунитет к M. leprae. Проба Митсуды не всегда является достоверной, так как у 10% здоровых по лепре людей может наблюдаться отрицательная реакция. Ограничивают применение лепроминового теста и технические трудности, связанные с получением лепромина и его внутрикожным введением [11].
Наиболее чувствительным методом диагностики, позволяющим определять M. leprae, является полимеразная цепная реакция (ПЦР). ПЦР на данный момент считается наиболее перспективной из прямых диагностических методик и применяется для диагностики любого типа лепры [10, 18]. Преимуществом ПЦР являются неинвазивность и простота получения клинического материала, что предоставляет возможность проведения скрининга большого количества образцов при обследовании пациентов в высокоэндемичных по этому заболеванию регионах. Применение ПЦР позволяет усовершенствовать диагностику лепры и выявлять заболевание на ранней стадии [26].
Используемые в настоящее время традиционные методы диагностики, такие как лепроминовая проба и бактериоскопическое исследование, не всегда позволяют подтвердить диагноз лепры на ранних стадиях заболевания. При этом эффективность лечебных и профилактических мероприятий определяется возможностью ранней диагностики заболевания. В мире постоянно регистрируются новые случаи лепры, поэтому актуальным вопросом остается разработка и внедрение новых, более точных, методов диагностики, которые стали бы доступными для широкого использования и позволили с высокой степенью достоверности диагностировать лепру на ранних стадиях развития заболевания.
Лечение заболевания стандартизовано ВОЗ в 1981 г. [28]. Комбинированная лекарственная терапия включает в себя использование трех основных препаратов: дапсон, рифампицин и клофазимин [28].
Дапсон — бактериостатический препарат, действующий как конкурентный ингибитор ферментов дигидрофолатсинтетазы и дигидрофолатредуктазы, которые являются ключевыми ферментами путей биосинтеза фолатов в микобактериях лепры [28].
Рифампицин — оказывает в отношении M. leprae бактерицидное действие. Является селективным ингибитором ДНК-зависимой РНК-полимеразы и блокирует синтез РНК [29].
Клофазимин — жирорастворимый кристаллический краситель красноватого цвета с бактериостатическим и противовоспалительным свойствами. Механизм антибактериального действия клофазимина изучен недостаточно. Вероятно, он связан с блокировкой матричной функции ДНК, повышением фагоцитарной активности макрофагов и синтеза лизосомальных ферментов [28]. Клофазимин и рифампицин обладают эффективностью в отношении дапсонрезистентных микроорганизмов.
В 1997 г. ВОЗ была установлена продолжительность курса лечения: 6 месяцев для мультибациллярных форм лепры и 12 месяцев для олигобациллярных. Дапсон назначается в дозировке 100 мг для взрослых один раз в день, рифампицин в дозировке 600 мг один раз в месяц, клофазимин в дозировке 300 мг один раз в месяц. Для лечения детей применяются более низкие дозы препаратов [28]. В случае невозможности применения одного или двух препаратов из вышеперечисленных существуют схемы лечения с применением фторхинолонов, которые также показали свою эффективность в отношении M. leprae [30].
Своевременная диагностика лепры, профилактика распространения лепры беженцами и вынужденными переселенцами, особенно из высокоэндемичных государств (Бангладеш, Филиппинские острова, Индия, Ангола, Бразилия, Шри-Ланка и др.), являются серьезной и актуальной проблемой для мирового здравоохранения, одной из приоритетных задач при осуществлении контроля над здоровьем иностранных граждан и лиц без гражданства, въезжающих на территорию страны. В Российской Федерации, в соответствии с существующим порядком, установленным на законодательном уровне, для контроля над распространением заболеваний среди населения, нерезидентам Российской Федерации необходимо пройти медицинское освидетельствование в медицинских организациях. Однако данная процедура освидетельствования осложнена отсутствием комплексной методологической платформы.
Таким образом, несмотря на снижение распространенности лепры, представляется актуальным усиление контроля за обязательным обследованием на лепру прибывающих в страну иностранных граждан, разработка отечественных аналогов лекарственных препаратов и поиск новых схем лечения больных лепрой.
Литература
А. А. Кубанов*, доктор медицинских наук, профессор, член-корреспондент РАН
Т. В. Абрамова**, кандидат медицинских наук
Е. К. Мураховская* , 1 , кандидат медицинских наук
В. А. Ласачко*
* ФГБОУ ДПО РМАНПО МЗ РФ, Москва
** ФГБУ ГНЦДК МЗ РФ, Москва

Заразное уродство
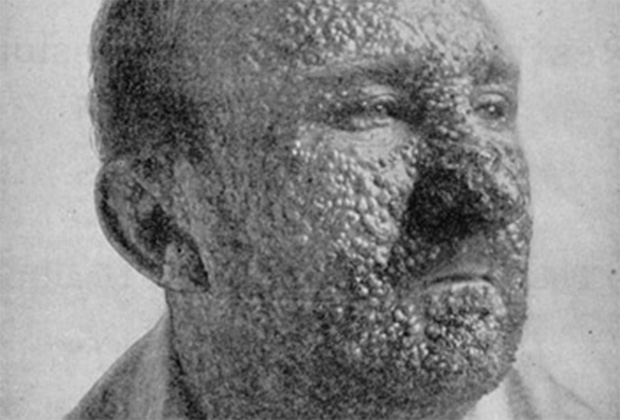
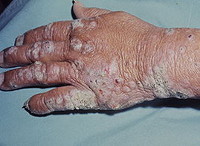
Лепра по сравнению с холерой и чумой — тихая и скрытая болезнь. После заражения может пройти десять или даже двадцать лет, прежде чем возникнут первые симптомы. Сначала на коже появляются нечувствительные к боли пятна, руки и ноги начинают неметь. Очень важно как можно быстрее начать лечение, ведь через несколько месяцев после того, как болезнь проявила себя, возникает необратимое повреждение периферических нервов. Человек теряет контроль над мышцами и оказывается парализованным. Но еще раньше организм атакуют вторичные инфекции, поражающие глаза, кожу, слизистые оболочки и суставные хрящи в кистях и стопах. Пальцы деформируются и укорачиваются из-за отмирания фаланг, черты лица искажаются, образуются трофические язвы.
Сам по себе возбудитель проказы — микобактерия Mycobacterium leprae — не является смертоносным убийцей, как чумная палочка или холерный вибрион. Это облигатный паразит, не способный жить вне клеток человека, поэтому в его интересах не убивать хозяина быстро. Но он разрушает первичный защитный барьер организма, делая человека уязвимым ко многим другим патогенам. Вторичные инфекции — основная причина смерти больных лепрой.
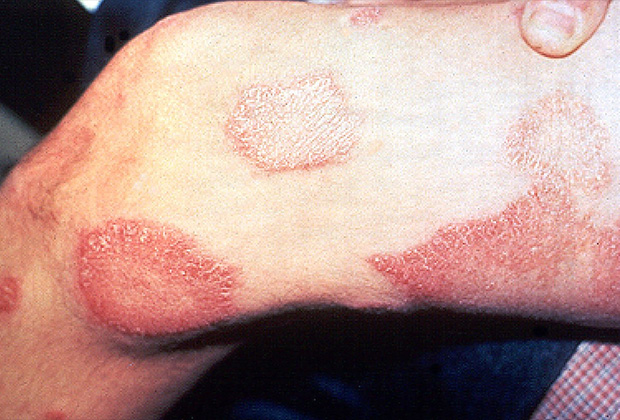
Пораженные участки кожи
Человек с лепрой становится разносчиком микобактерий, заражая других людей. В группу риска входят жители бедных стран, страдающие от недоедания и сниженного иммунитета. Хотя до сих пор не совсем понятно, как M. leprae проникает в организм, считается, что заражение происходит через верхние дыхательные пути. Сейчас известно, что однократный тесный контакт с заболевшим лепрой, например, рукопожатие или нахождение рядом с инфицированным, редко приводит к заражению. M. leprae не передается половым путем и не проникает в нерожденного ребенка, если носителем является беременная женщина.
Из глубин веков
До появления современной медицины в Африке и Евразии был распространен грибок трихофитон Trichophyton schoenleinii, вызывающий фавус, или паршу, при которой на коже образуется твердая корка. Больные фавусом или псориазом также объявлялись прокаженными, изгонялись из общества или попадали в лепрозории. Иногда с проказой путали и сифилис.

Вечные изгои

Изображение больного проказой
Лепрозории создавались при монастырях, где больные могли чувствовать себя в относительной безопасности, а здоровые граждане чувствовали облегчение из-за того, что прокаженные держались от них подальше. К XIII веку в Европе появилось до двадцати тысяч лепрозориев, в том числе больницы при Ордене Святого Лазаря, позднее названные лазаретами.
Борьба с проклятьем
Хотя лепрозории в какой-то мере ограничивали распространение болезни, главной причиной окончания эпидемии, как продемонстрировали недавние исследования, стала выработка у населения Европы устойчивости. Реконструкция генома микобактерии показала, что возбудитель проказы генетически почти не изменился, и современные штаммы идентичны древним. Это означает, что эпидемия закончилась не потому, что как-то изменился сам патоген. Высокая распространенность лепры привела к тому, что среди европейцев все чаще появлялись невосприимчивые к болезни люди. На это повлиял естественный отбор, в том числе пожизненная социальная изоляция заболевших, которые теряли возможность продолжить свой род.
Прорыв в понимании болезни был сделан в XIX веке, когда норвежский врач Герхард Хансен открыл истинного виновника проказы — M. leprae. Он показал, что болезнь не передавалась по наследству, как считали некоторые его коллеги. Хансен продемонстрировал, что изоляция больных имела строгое научное обоснование: болезнь вызывалась микроорганизмами, которые могли передаваться от человека к человеку. По рекомендациям врача в Норвегии больным запретили свободное передвижение по стране, они обязаны были находиться в изоляции в больницах или сидеть дома. Такие меры показали высокую эффективность, ведь в итоге заболеваемость проказой резко упала. Норвежский опыт затем переняли другие европейские страны.
Эффективного лечения проказы не было вплоть до 1940-х годов, когда был синтезирован промин — на тот момент единственный известный препарат, обладающий бактерицидной активностью против M. leprae. Однако уже в 60-х годах микобактерии выработали к нему устойчивость, поэтому врачи перешли на другие соединения: клофазимин и рифампицин. Затем врачи стали использовать все три препарата в качестве комбинированной терапии, что позволило предотвратить появление устойчивых штаммов бактерии.
Сейчас во всем мире фиксируется около 200 тысяч случаев проказы в год, однако при своевременной диагностике болезнь полностью излечима. Несмотря на международные меры по профилактике, лечению и просвещению, проблема стигматизации больных остается острой в развивающихся странах, где проказа все еще распространена и часто встречается среди бедных и маргинализованных групп населения.
Во многих частях мира до сих пор царят народные верования и религиозные трактовки болезней, что объясняется низким уровнем образования. В Бразилии верят, что проказа связана с сексуальной распущенностью, а болезнь послана как наказание за грехи и моральные проступки. В Индии прокаженных приравнивают к касте неприкасаемых, и этот статус сохраняется даже после того, как человек излечился. В результате заболевшие лепрой становятся изгоями, они теряют работу и дом, их выгоняют из семьи. Оправданный страх остаться в одиночестве затрудняет диагностику и раннее лечение проказы, и это одно из объяснений, почему человечеству до сих пор не удается окончательно победить болезнь.
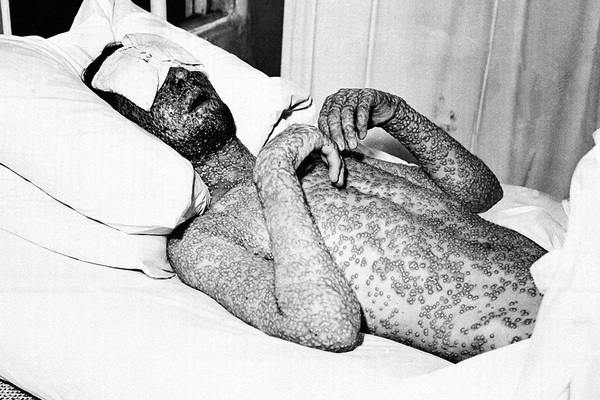
Смертельная лихорадка
Считается, что вирусы оспы эволюционировали из вируса африканского грызуна от 68 до 16 тысяч лет назад. Согласно другой версии, они возникли всего лишь 3-4 тысячи лет назад. Существует два типа вируса — Variola major и Variola minor, заражающие исключительно человека. Первый вызывает наиболее тяжелые симптомы и часто приводит к смерти, второй менее опасен и, по оценкам, убивает только одного человека из ста.
Все начинается как обычная простуда или грипп: температура поднимается до 38 градусов, возникает боль в мышцах, человек чувствует усталость, общее недомогание и головную боль. Через 2-4 дня появляются язвы, которые поражают слизистые оболочки ротовой полости, кожу лба и распространяются по всему телу. После этого заболевание может пойти разными путями, в том числе превращаясь в наиболее смертоносные формы. Даже после выздоровления рубцы от язв остаются на всю жизнь, а в некоторых случаях человек слепнет.
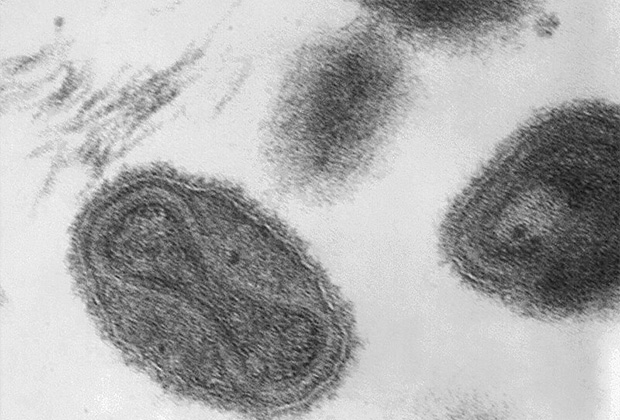
Вирус натуральной оспы
Начало пожара
Самое ранее свидетельство заболевания оспой было получено при исследовании мумии египетского фараона Рамсеса V, умершего в 1145 году до нашей эры. Египетские торговцы привезли оспу в Индию в первом тысячелетии до нашей эры, где болезнь оставалась специфичной для региона болезнью на протяжении нескольких веков, пока затем не попала в Китай и Японию. В VIII веке нашей эры вспышка оспы унесла, по оценкам, до одной трети населения Японии. Оспа была настолько свирепой и неотступной, что разные народы верили в существование отдельных божеств, насылающих болезнь. В Индии это была богиня Шитале, а у африканского народа йоруба — бог Сопона.

По сравнению с другими древними инфекциями, история распространения оспы по планете не так ясна, так как в прошлом ее можно было легко спутать с другими болезнями, такими как ветрянка или корь. Точно неизвестно, когда оспа прибыла в Юго-Западную Азию и Европу. В отличие от проказы и чумы, оспа не упоминается ни в Ветхом, ни в Новом Завете, о ней не писали ни греки, ни римляне. Хотя некоторые специалисты предполагают, что Афинская чума, вспыхнувшая в Греции в 430 году до нашей эры, на самом деле была эпидемией оспы, большинство ученых оспаривают эту точку зрения. Если бы оспа действительно терроризировала Средиземноморье в это время, Гиппократ точно уделил бы внимание этой болезни. Но родоначальник медицины ничего не написал о ней.
Язвы от оспы обильно покрывают кожу головы
В 165-180 годах нашей эры в Римской империи вспыхнула болезнь, которая унесла жизни пяти миллионов человек. Ученые предполагают, что пандемия Антониновой чумы была вызвана оспой, хотя истинная причина эпидемии остается неизвестной. Другие специалисты возражают, что описанное древнеримским врачом Галеном течение заболевания не соответствует оспе. Согласно иной точке зрения, оспа попала в Европу из Африки в VII и VIII веках. Первое надежное свидетельство заболевания принадлежит персидскому ученому-энциклопедисту Абу Бакр Мухаммад ар-Рази (Разес), который привел наиболее точное описание оспы и отличил ее от кори и ветрянки.
Хуже чумы
Хотя в средневековой Европе произошло несколько вспышек оспы, они не перерастали в масштабную эпидемию, пока не началась эпоха Крестовых походов. Рост населения и перемещения больших масс людей помогли оспе распространиться по всем странам Восточного полушария. В Европе уровень смертности достигал 30 процентов. Конкистадоры ненамеренно завезли заболевание в Новый Свет, где оно превратилось в своеобразное биологическое оружие, разрушившее цивилизацию ацтеков и инков. Коренные американцы оказались полностью беззащитными перед болезнями, с которыми ранее никогда не сталкивались. Колония англичан, основанная в 1633 году на Восточном побережье Северной Америки, стала причиной вспышек оспы среди североамериканских индейцев. Смертность доходила до 80-90 процентов.

Рисунок больного индейца, пораженного оспой во время эпохи завоеваний
Аналогичная ситуация произошла в Австралии в XVIII-XIX веках, когда оспа стала основной причиной смерти среди местных коренных жителей. Так, оспа превратилась из эндемичной болезни в глобальную угрозу и оставалась такой до конца первой половины XX века. Эпидемии, охватывающие целые страны, повторялись каждое десятилетие, и особенно опустошающими становились в годы войн. Ежегодно их жертвами становились 400 тысяч европейцев, при этом наиболее уязвимой группой населения оказались дети.
Эффективное оружие
Уничтожение оспы с помощью прививок — один из самых твердых аргументов в пользу вакцинации. История вакцинации началась в 1796 году, когда английский врач Эдвард Дженнер заметил, что у доярок, которые переболели коровьей оспой, не было симптомов при заражении оспой натуральной. Коровья оспа по внешним признакам очень похожа на человеческую оспу, однако почти все инфицированные выздоравливают. Эта болезнь опасна только для людей с ослабленным иммунитетом.
Дженнер понял, что вирус коровьей оспы можно использовать в качестве прививания — взамен более опасного метода вариоляции, когда здоровому человеку прививали гной из пустул больного натуральной оспы. Смертность при вариоляции достигала двух процентов, что все равно гораздо меньше, чем смертность от самой оспы. Считается, что первыми этот метод применяли китайцы задолго до европейцев. Но у вариоляции, кроме всего прочего, был один довольно серьезный недостаток: она сама по себе могла вызвать вспышки оспы.
Дженнер провел эксперимент, в котором участвовала больная коровьей оспой доярка Сара Нелмс и 9-летний сын садовника Джеймс Фиппс. Врач взял биоматериал из раны женщины и привил его в руку ребенка. Через некоторое время Дженнер несколько раз провел вариоляцию Фиппсу, однако у мальчика так и не развились симптомы натуральной оспы. Дополнительные эксперименты также оказались успешными, после чего ученый опубликовал результаты и выразил надежду, что вакцинация позволит раз и навсегда уничтожить страшную болезнь.

Дженнер проводит вакцинацию коровьей оспой
Поначалу другие ученые скептически и осторожно отнеслись к выводам Дженнера, порекомендовав ему провести более тщательные исследования. Некоторые выводы Дженнера оказались неверны, например, он утверждал, что вакцинация с помощью коровьей оспы вызывает пожизненный иммунитет. Кроме того, иногда прививание оказывалось бесполезным или приводило к серьезным побочным эффектам. Причиной таких случаев могло стать отсутствие возбудителя коровьей оспы в вакцине, присутствие других вирусов или бактериальное загрязнение. Соблюдение правил при подготовке вакцины позволило снизить смертность от побочных эффектов практически до нуля. Позднее сомнений в эффективности метода Дженнера не осталось, и вакцинация получила широкое распространение, заменив вариоляцию.
Впрочем, оставались люди, которые не хотели прививаться вакциной Дженнера. По их мнению, сама идея заражать человека болезнью животных была противоестественной. Карикатуристы рисовали картинки, где изображались маленькие коровы, растущие на местах вакцинации (в какой-то степени это напоминает современную истерию вокруг ГМ-продуктов). Некоторые оставались сторонниками вариоляции из-за опасений перед переменами. Активное сопротивление возникло в ответ на введение некоторыми странами обязательной вакцинации среди детей, в результате чего вакцинирование в США, Англии и других европейских странах стало добровольным.
Лепра - это системный инфекционный процесс с хроническим течением, вызываемый микобактериями лепры и сопровождающийся эпидермальными, висцеральными проявлениями, а также признаками поражения нервной системы. Выделяют 4 клинические формы лепры: лепроматозную, туберкулоидную, недифференцированную и пограничную. Типичными признаками лепры служат кожные проявления (эритематозно-пигментные пятна, узелки, бугорки), полиневриты, резкая деформация и обезображивание лица, конечностей и др. Установлению диагноза лепры способствует проведение лепроминовой пробы, бактериоскопии и патогистологического исследования биоптата из пораженных очагов. Лечение лепры проводится длительно, повторными курсами противолепрозных препаратов.
МКБ-10
Общие сведения

Причины лепры
Открытие возбудителя лепры - Mycobacterium leprae, принадлежит норвежскому врачу А. Хансен (1874 г.). Микобактерия лепры представляет собой грамположительную палочковидную бактерию длиной 1-7 мкм и диаметром 0,2-0,5 мкм, по своей морфологии и свойствам близкую к микобактериям туберкулеза. Бацилла Хансена является облигатным внутриклеточным паразитом, поражающим тканевые макрофаги и обладающим выраженным тропизмом к коже и нервной ткани.
Источниками лепрозной инфекции выступают больные люди, которые выделяют возбудителей с носовой слизью, слюной, грудным молоком, семенной жидкостью, мочой, каловыми массами, отделяемым изъязвившихся лепром кожи. Также естественным резервуарами инфекции могут являться животные - броненосцы и обезьяны. Инфицирование микобактериями лепры происходит преимущественно воздушно-капельным путем, реже - при повреждении кожного покрова или укусах кровососущих насекомых. Описаны случаи заражения при нанесении татуировок.
Лепра считается малоконтагиозной болезнью; обычно инфицированию предшествует регулярный и длительный контакт с больным. Здоровые люди обладают высокой естественной резистентностью к лепре. В большей степени к лепрозной инфекции восприимчивы дети, а также лица, страдающие хроническими интеркуррентными заболеваниями, алкоголизмом, наркоманией. Достоверная продолжительность инкубационного периода не установлена; по данным различных авторов, она может составлять от 2-3 месяцев до 20 и более лет (в среднем 3-7 лет).
Классификация
Согласно общепринятой классификации, выделяют 4 основных клинических типа лепры: лепроматозный, туберкулоидный, недифференцированный и пограничный (диморфный). Недифференцированная лепра считается ранним проявлением заболевания, из которого в дальнейшем развиваются два полярных клинико-иммунологических варианта – лепроматозный или туберкулоидный. Для наиболее злокачественного типа - лепроматозной лепры характерно присутствие больших количеств микобактерий в организме и отрицательный характер лепроминовой пробы. При сравнительно благоприятном, туберкулоидном типе лепры, напротив, имеет место небольшое количество возбудителя и положительная лепроминовая реакция.
В течении каждого из вариантов лепры отмечаются стационарная, прогрессирующая, регрессивная и резидуальная стадия. Первые две стадии характеризуются лепрозными реакциями – обострением очагов заболевания, несмотря на проводимую терапию.
Симптомы лепры
Лепроматозная лепра
Самый неблагоприятный клинический вариант лепры, протекающий с генерализованным поражением кожи, слизистых оболочек, глаз, периферических нервов, лимфоузлов, внутренних органов. Кожный синдром характеризуется наличием симметричных эритематозных пятен на лице, кистях, предплечьях, голенях, ягодицах. Вначале они имеют красный цвет, округлую или овальную форму, гладкую блестящую поверхность, однако со временем приобретают буро-ржавый цвет. Спустя месяцы и даже годы кожа в области этих высыпаний уплотняется, а сами элементы превращаются в инфильтраты и бугорки (лепромы).
На гладкой лоснящейся поверхности лепром могут определяться участки шелушения кожи, телеангиэктазии. При отсутствии лечения лепромы изъязвляются; заживление язв происходит длительно с образованием келоидного рубца. Кожа подмышечных впадин, локтевых, подколенных, паховых областей, волосистой части головы не поражается.
При лепроматозной лепре в патологический процесс часто вовлекаются глаза с развитием конъюнктивита, эписклерита, кератита, иридоциклита. Типична заинтересованность слизистой оболочки полости рта, гортани, языка, красной каймы губ и особенно слизистой оболочки носа. В последнем случае возникают носовые кровотечения, ринит; в дальнейшем – инфильтрация и лепромы. При развитии лепром в области хрящевой перегородки носа может произойти ее перфорация и возникнуть деформация носа. Поражение гортани и трахеи при лепроматозном типе лепры приводит к нарушению голоса вплоть до афонии, стенозу голосовой щели. Висцеральные поражения представлены хроническим гепатитом, простатитом, уретритом, орхитом и орхиэпидидимитом, нефритом. Вовлечение в специфический процесс периферической нервной системы протекает по типу симметричного полиневрита. При лепре развиваются расстройств чувствительности, трофические и двигательные нарушения (парез мимической мускулатуры, контрактуры, трофические язвы, мутиляции, атрофия потовых и сальных желез).
Течению лепроматозной лепры свойственны периодические обострения (лепроматозные реакции), во время которых происходит увеличение и изъязвление лепром, образование новых элементов, возникает лихорадка, полилимфаденит.
Туберкулоидная лепра
Туберкулоидный тип лепры протекает более доброкачественно с поражением кожи и периферических нервов. Дерматологические признаки характеризуются возникновением гипохромных или эритематозных пятен с четкими контурами на коже лица, туловища, верхних конечностей. По периферии пятен появляются плоские плотные папулы красновато-фиолетового оттенка, напоминающие красный плоский лишай. Сливаясь между собой, папулы образуют бляшки кольцевидной конфигурации (фигурный туберкулоид), в центре которых появляется участок депигментации и атрофии. На пораженных участках кожи снижаются функций потовых и сальных желез, развивается сухость и гиперкератоз, происходит выпадение пушковых волос. При туберкулоидной лепре часто поражаются ногти, которые становятся тускло-серыми, утолщенными, деформированными, ломкими.
Недифференцированная и пограничная лепра
При недифференцированном типе лепры типичные дерматологические проявления отсутствуют. Вместе с тем, на коже у больных данной формой лепры возникают асимметричные участки гипо- или гиперпигментации, сопровождающиеся снижением кожной чувствительности и ангидрозом. Поражение нервов протекает по типу полиневритов с параличами, деформацией и трофическим изъязвлениями конечностей.
Кожные проявления пограничной лепры представлены асимметричными пигментными пятнами, отдельными узлами или выступающими бляшками застойно-красного цвета. Обычно высыпания локализуются на нижних конечностях. Неврологические проявления включают асимметричные невриты. В дальнейшем недифференцированная и пограничная лепра может трансформироваться как в лепроматозную, так и в туберкулоидную форму.
Диагностика
Лепра - не такое уж забытое заболевание, и вероятность столкнуться с ним в клинической практике имеют врачи различных специальностей: инфекционисты, дерматологи, неврологи и др. Поэтому следует проявлять настороженность и исключать лепрозный процесс у пациентов с длительно не регрессирующими кожными высыпаниями (эритемой, пигментными пятнами, папулами, инфильтратами, бугорками, узлами), нарушением различных видов чувствительности на отдельных участках кожи, утолщением нервных стволов и другими типичными проявлениями. Более точную диагностику позволяет провести бактериоскопическое выявление микобактерий лепры в соскобах слизистой оболочки носа и пораженных участков кожи, гистологических препаратах лепрозных бугорков и лимфоузлов.
Результаты реакции на лепромин позволяют дифференцировать тип лепры. Так, туберкулоидная форма лепры дает резко положительный лепроминовый тест; лепроматозная форма – отрицательный. При недифференцированной лепре реакция на лепроматозный антиген слабоположительная или отрицательная; при пограничной лепре - отрицательная. Меньшей специфичностью обладают функциональные пробы с никотиновой кислотой, гистамином, горчичником, проба Минора.
Лепру следует дифференцировать с целым рядом заболеваний кожи и периферической нервной системы. Среди дерматологических проявлений сходством с лепрой обладают высыпания в третичном периоде сифилиса, многоформная экссудативная эритема, токсикодермия, туберкулез и саркоидоз кожи, красный плоский лишай, лейшманиоз, узловатая эритема и др. Из поражений нервной системы необходимо исключить сирингомиелию, невриты травматического генеза, невральную амиотрофию Шарко-Мари-Тута и пр.
Лечение лепры
В настоящее время лепра является излечимым заболеванием. При распространенных кожных проявлениях, положительных результатах микроскопии или рецидивах лепры больные госпитализируются в специальные противолепрозные учреждения. В остальных случаях пациенты получают терапию амбулаторно по месту жительства.
Лечение лепры проводится длительно и комплексно, курсовым методом. Одновременно назначают 2-3 противолепрозных средства, основными из которых служат препараты сульфонового ряда (диаминодифенилсульфон, сульфаметрол и др.). Во избежание развития лекарственной резистентности препараты и их сочетание меняют каждые 2 курса лечения. Продолжительность курса специфического лечения лепры составляет несколько лет. Также применяются антибиотики (рифампицин, офлоксацин), иммунокорректоры, витамины, адаптогены, гепатопротекторы, препараты железа. С целью повышения иммунореактивности больным лепрой показана вакцинация БЦЖ.
Для предупреждения инвалидизации с самого начала лечения больным лепрой назначается массаж, ЛФК, механотерапия, физиотерапевтическое лечение, ношение ортопедических пособий. Важными составляющими комплексной реабилитации выступают психотерапия, профессиональная переориентация, трудоустройство, преодоление лепрофобии в обществе.
Прогноз и профилактика
Прогноз лепры зависит от клинической формы патологии и сроков начала терапии. Ранняя диагностика и начало лечения (в течение года от момента развития симптомов лепры) позволяют избежать инвалидизирующих последствий. В случае более позднего выявления лепры сохраняются нарушения чувствительности, парезы, обезображивающие деформации. При отсутствии лечения гибель пациентов может наступить от лепрозной кахексии, асфиксии, амилоидоза, интеркуррентных заболеваний.
Система профилактики лепры предусматривает обязательную регистрацию и учет больных, госпитализацию впервые выявленных пациентов, диспансерное наблюдение за членами семьи и контактными лицами. Общие профилактические мероприятия направлены на улучшения условий и качества жизни, укрепление иммунитета. Лица, переболевшие лепрой, не допускаются к работе в пищевой и коммунальной сферах, детских и медицинских учреждениях; не могут менять страну проживания.
Читайте также:

