Лептоспироз в тихорецком районе
Обновлено: 24.04.2024
Практически ежегодно в Тихорецком районе регистрируются случаи заболевания лептоспирозом, нередко с тяжелыми осложнениями и печальным исходом.
В связи с этим считаем необходимым довести до сведения населения основные положения, касающиеся риска заражения и профилактики этого заболевания.
Лептоспироз относится к инфекционным заболеваниям, протекающим у человека в виде острого лихорадочного заболевания с выраженной интоксикацией, поражением почек, печени и центральной нервной системы.
Лептоспироз встречается повсеместно, за исключением пустынь и полярных районов. Наибольшая заболеваемость отмечается на Северном Кавказе, в Среднем Поволжье, на Дальнем Востоке, в некоторых областях центра, европейской части и в Западной Сибири. Краснодарский край отнесен к территории, где особенно часто медицинские работники занимаются выявлением, лечением и реабилитацией больных лептоспирозом.
Широкой циркуляции лептоспироз в Краснодарском крае способствуют благоприятные условия выживания возбудителя во внешней среде: повышенная влажность, обилие водоемов, большое число дней в году с повышенными температурами.
Возбудителем лептоспироза являются несколько серологических групп лептоспир: Иктерогеморрагическая, Гриппотифоза, Австралийская, Помона.
Источниками возбудителя инфекции в природных очагах являются грызуны, насекомоядные, парнокопытные, хищные животные многих видов, реже птицы. Наибольшее значение имеют мыши, полевки, ондатры. Носителями инфекции могут быть крупный и мелкий рогатый скот, лошади, свиньи, собаки, а также домовые мыши и крысы. Названные животные являются хозяевами возбудителей — выделяют лептоспир с мочой в течение многих месяцев.
Люди в большинстве случаев заражаются при купании и использовании для хозяйственных и бытовых нужд воды из открытых водоемов, инфицированной животными-лептоспиро-носителями, и реже - в период сельскохозяйственных работ на сырых угодьях, на охоте, рыбной ловле, при уходе за домашними животными, разделке туш и обработке животного сырья, при употреблении продуктов питания, зараженных грызунами, а также сырого молока от больных коров. Больные лептоспирозом для окружающих не заразны. Максимум заболеваний лептоспирозом приходится на июль — август месяцы.
Лептоспиры во влажной почве, водоемах могут длительно (до 3-х и более месяцев) сохранять жизнеспособность, на продуктах питания – от нескольких часов до 30 дней. Кипячение убивает их моментально, чувствительны лептоспиры и к дезинфицирующим средствам. Восприимчивость к лептоспирозу у людей высокая.
Возбудитель, внедрившийся в организм через слизистые оболочки и поврежденную кожу, током крови заносится главным образом в печень, селезенку, почки, проникает через гематоэнцефалический барьер в головной мозг. В тканях этих органов возбудитель размножается, после чего вновь поступает в кровь, обусловливая генерализацию инфекции, клинически проявляющуюся лихорадкой и интоксикацией. При распаде лептоспир выделяется эндотоксин, вызывающий повреждение внутренней стенки сосудов различных органов и тканей с возникновением кровоизлияний и нарушением циркуляции крови по сосудам. Развивается так называемый геморрагический синдром , в развитии которого участвуют также нарушение функции печени и несостоятельность кровяных пластинок- тромбоцитов.
Наибольшее накопление лептоспир и продуктов их гибели отмечается в почках, что вызывает повреждение эпителия почечных канальцев с развитием в ряде случаев острой почечной недостаточности.
В течении заболевания выделяют четыре периода: инкубационный, начальный, разгара (органных поражений), реконвалесценции (выздоров-ления).
Первые симптомы болезни чаще всего появляются через 7-14 дней после заражения.
Заболевание начинается с озноба и резкого повышения температуры, которая в течение нескольких часов достигает 39-40 0 . С первых часов болезни отмечаются сильная головная боль, резкие боли в мышцах, особенно икроножных, которые ощущаются в покое и усиливаются при движении. Икроножные мышцы болезненны при ощупывании. Часто беспокоят боли в животе. На 2—3-й день болезни присоединяются тошнота, рвота, исчезает аппетит. Больные становятся вялыми, заторможенными, адинамичными. С первого дня болезни характерны одутловатость и гиперемия лица, гиперемия конъюнктив, инъекция склер. Нередки герпетические высыпания на губах и крыльях носа. У части больных на 3—5-й день болезни появляется полиморфная (папулезная, пятнисто-папулезная, эритематозная) сыпь, которая держится от 1 до 7 суток. Отмечается гиперемия глотки. Со 2—3-го дня увеличивается печень, реже селезенка. Отмечаются тахикардия, приглушенность тонов сердца, артериальная гипотензия.
Лихорадка может быть постоянной или с колебаниями в течение дня, держится от 3 до 12 дней. Возможны повторные лихорадочные волны — рецидивы болезни. При тяжелом заболевании температура снижается к 4-5 дню и совпадает со значительным ухудшением состояния.
Разгар болезни соответствует 3-7 дню болезни и характеризуется сочетанием синдромов поражения печени, почек, сердечно-сосудистой системы, центральной нервной системы, повреждения сосудов и факторов свертывания крови. Наглядным симптомом поражения печени при лептоспирозе является желтуха, которая появляется к 4- 6 дню болезни, при тяжелой форме она возникает уже на 2-3 день. Становится темной моча. Интенсивность желтухи в большинстве случаев соответствует тяжести болезни.
В 50-100% случаев в период разгара болезни регистрируется поражение почек. В легких случаях отмечаются только отклонения в анализах мочи, в тяжелых развивается острая почечная недостаточность. Уменьшается выделение мочи, вплоть до полного ее отсутствия уже к 3-4 дню болезни, возможно развитие токсического шока (с резким снижением артериального давления, нарушением сознания).
Поражение легких в разгар болезни встречается в 3-62% случаев в виде острого бронхита или пневмонии.
Из неврологических симптомов помимо головной боли, бессонницы, иногда бреда, у части больных отмечается картина серозного менингита.
По степени тяжести выделяют легкую, среднетяжелую и тяжелую формы лептоспироза. Заболевание может протекать в желтушной и безжелтушной формах со следующими ведущими синдромами: почечным, почечно-печеночным, менингеальным и геморрагическим, а также- с осложнениями и без осложнений.
Легкое течение лептоспироза напоминает грипп. Лихорадка длится 3—5 дней, температура тела поднимается до 38,5°, отмечаются головная боль и боли в мышцах.
Тяжелое течение болезни сопровождается развитием острой почечной недостаточности или, при желтушной форме болезни, почечно-печеночной недостаточности, выраженными геморрагическими проявлениями в виде желудочно-кишечных, легочных, маточных кровотечений, кровоизлияний во внутренние органы, анемией, поражением миокарда, острой сердечно-сосудистой недостаточностью, отеком мозга.
Лечение. Больные лептоспирозом обязательно госпитализируются. И чем раньше, тем лучше! Своевременность диагностики этого заболевания и лечения в большинстве случаев определяют более благоприятное его течение. Помните! Особенно тяжело протекает лептоспироз у лиц пожилого возраста с предшествующими заболеваниями печени, почек, сердечно-сосудистой системы.
В каких случаях возникает подозрение о лептоспирозе?
В тех случаях, когда заболевший указывает на следующие эпидемиологические сведения:
- купание, рыбная ловля в открытых пресных естественных и искусственных водоемах (в летне-осенний период за последние 30 дней);
- наличие грызунов (серые крысы, мыши полевки и домовые мыши) по месту проживания или работы, на приусадебных и дачных участках;
- наличие в доме собак;
- наличие риска профессионального заражения;
- пребывание в природных очагах лептоспироза и т.д..
Диагностика лептоспироза основывается на данных клиники, эпидемиологического анамнеза и дополнительных методов исследования, включающих специфические лабораторные тесты.
Профилактика лептоспироза заключается в комплексе медико-санитарных и ветеринарно-санитарных мероприятий. Основное внимание обращается на оздоровление животноводческих хозяйств, выявление и лечение больных животных, строгое соблюдение санитарных правил на животноводческих и звероводческих фермах, в питомниках для служебных собак. В природных очагах, где заболевания людей связаны преимущественно с работой в загрязненных водоемах и использованием воды из этих водоемов для хозяйственно-бытовых нужд, необходимы обеспечение работающих водонепроницаемыми обувью и перчатками, запрещение купания в водоемах. Необходимо обеспечение спецодеждой работающих на бойнях, мясокомбинатах, а также лиц, ухаживающих за больными животными. Для питья и хозяйственно-бытовых нужд следует использовать только обеззараженную воду. В домашних условиях чрезвычайно важным является защита воды и продуктов питания от загрязнения грызунами.
Национальный календарь профилактических прививок предусматривает проведение ежегодной иммунизации лептоспирозной вакциной следующих контингентов: лиц, выполняющих работы по заготовке, хранению, обработке сырья и продуктов животноводства; лиц, занимающихся отловом и содержанием безнадзорных животных.
В то же время многолетний опыт работы с больными лептоспирозом свидетельствует о преобладании среди них рыболовов и рыболовов-любителей, охотников. В связи с этим считаем необходимым привлечь внимание рыболовов и охотников к необходимости вакцинации лептоспирозной вакциной.
Практически ежегодно в Тихорецком районе регистрируются случаи заболевания лептоспирозом.
Лептоспироз - является одним из наиболее тяжело протекающих острых инфекционных заболеваний. Причиной заболевания является подвижная спиралевидная палочка, которая легко проникает в организм человека через слизистые оболочки или травмированные кожные покровы (ссадины, трещины, потертости). От заражения до первых клинических проявлений лептоспироза может пройти от нескольких дней до месяца.
. Источником инфекции могут быть крупный и мелкий рогатый скот, лошади, свиньи, собаки, а также домовые мыши и крысы. Названные животные(больные или носители инфекции) выделяют лептоспир с мочой в течение многих месяцев. Климатические условия нашего региона способствуют размножению лептоспир в почве, воде, на продуктах питания. Пик заболеваемости лептоспирозом приходится на июль-август месяцы.
Заражение человека лептоспирами чаще всего происходит во время рыбной ловли или при выполнении других работ в загрязненных водоемах. Нередки случаи заболевания при купании в водоемах, загрязненных выделениями животных-носителей лептоспир, а также - при использовании для хозяйственных и бытовых нужд воды из открытых водоемов, при уходе за больными домашними животными, разделке туш домашних и диких животных и обработке животного сырья. Не исключена опасность заражения при разделке рыбы, выловленной в загрязненном водоеме.
Приводит к заболеванию и употребление в пищу недостаточно термически обработанных продуктов питания, зараженных выделениями грызунов, а также – сырого молока от больных коров.
Начинается лептоспироз с озноба, резкого повышения температуры. Беспокоят боли в мышцах(икроножных, поясничных), головные боли. В дальнейшем развивается картина поражения жизненно-важных внутренних органов(печени, почек, легких, головного мозга). Заболевание нередко приобретает тяжелое течение, что может явиться причиной смерти
Больные лептоспирозом обязательно госпитализируются и в срочном порядке!
Чтобы избежать заражения необходимо пользоваться водонепроницаемой одеждой и обувью, резиновыми перчатками при ловле рыбы и другой работы в загрязненных водоемах, не купаться в этих водоемах, использовать для питья и бытовых нужд только кипяченную или обеззараженную воду, обеспечить защиту воды и продуктов питания в домашних условиях от загрязнения грызунами.
Работающим на бойнях, мясокомбинатах, а также лицам, ухаживающими за больными животными необходима защитная спецодежда.
Защищает от заболевания лептоспирозом отечественная противолептоспирозная вакцина! Информацию по поводу указанного метода профилактики Вы можете получить в медицинском учреждении.
Помните! Немедленно обращайтесь за медицинской помощью при любом заболевании с подъемом температуры!. Своевременно установленный диагноз лептоспироза гарантирует менее тяжелое течение лептоспироза!
Практически ежегодно в Тихорецком районе регистрируются случаи заболевания лептоспирозом.
Лептоспироз - является одним из наиболее тяжело протекающих острых инфекционных заболеваний. Причиной заболевания является подвижная спиралевидная палочка, которая легко проникает в организм человека через слизистые оболочки или травмированные кожные покровы (ссадины, трещины, потертости). От заражения до первых клинических проявлений лептоспироза может пройти от нескольких дней до месяца.
. Источником инфекции могут быть крупный и мелкий рогатый скот, лошади, свиньи, собаки, а также домовые мыши и крысы. Названные животные(больные или носители инфекции) выделяют лептоспир с мочой в течение многих месяцев. Климатические условия нашего региона способствуют размножению лептоспир в почве, воде, на продуктах питания. Пик заболеваемости лептоспирозом приходится на июль-август месяцы.
Заражение человека лептоспирами чаще всего происходит во время рыбной ловли или при выполнении других работ в загрязненных водоемах. Нередки случаи заболевания при купании в водоемах, загрязненных выделениями животных-носителей лептоспир, а также - при использовании для хозяйственных и бытовых нужд воды из открытых водоемов, при уходе за больными домашними животными, разделке туш домашних и диких животных и обработке животного сырья. Не исключена опасность заражения при разделке рыбы, выловленной в загрязненном водоеме.
Приводит к заболеванию и употребление в пищу недостаточно термически обработанных продуктов питания, зараженных выделениями грызунов, а также – сырого молока от больных коров.
Начинается лептоспироз с озноба, резкого повышения температуры. Беспокоят боли в мышцах(икроножных, поясничных), головные боли. В дальнейшем развивается картина поражения жизненно-важных внутренних органов(печени, почек, легких, головного мозга). Заболевание нередко приобретает тяжелое течение, что может явиться причиной смерти
Больные лептоспирозом обязательно госпитализируются и в срочном порядке!
Чтобы избежать заражения необходимо пользоваться водонепроницаемой одеждой и обувью, резиновыми перчатками при ловле рыбы и другой работы в загрязненных водоемах, не купаться в этих водоемах, использовать для питья и бытовых нужд только кипяченную или обеззараженную воду, обеспечить защиту воды и продуктов питания в домашних условиях от загрязнения грызунами.
Работающим на бойнях, мясокомбинатах, а также лицам, ухаживающими за больными животными необходима защитная спецодежда.
Защищает от заболевания лептоспирозом отечественная противолептоспирозная вакцина! Информацию по поводу указанного метода профилактики Вы можете получить в медицинском учреждении.
Помните! Немедленно обращайтесь за медицинской помощью при любом заболевании с подъемом температуры!. Своевременно установленный диагноз лептоспироза гарантирует менее тяжелое течение лептоспироза!
Что такое лептоспироз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Лептоспироз (болезнь Васильева — Вейля, водная лихорадка, нанукаями) — острое инфекционное заболевание, вызываемое патогенными бактериями рода Leptospira, поражающими печень, почки, мышцы, лёгкие, центральную нервную системы (ЦНС), селезёнку и другие органы.
Клинически характеризуется синдромом общей инфекционной интоксикации, увеличением печени и селезёнки, распадом мышечной ткани и почечными синдромами. Летальность составляет (даже в случае своевременно начатого лечения) до 40%.
Этиология
Виды — L. interrogans (около 200 серотипов) и L. biflexa (сапрофит)
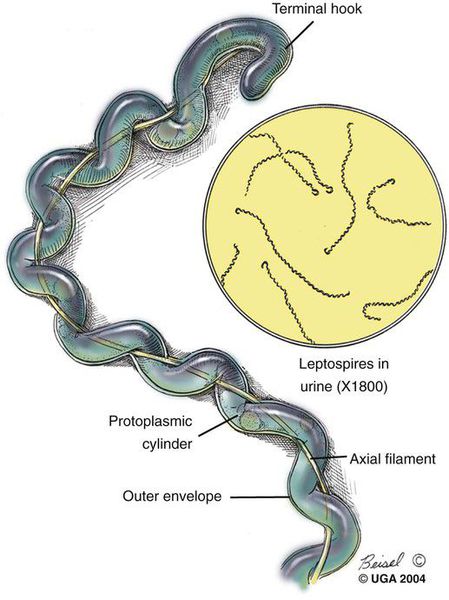
Возбудитель лептоспироза — грамм-отрицательная бактерия-спирохета, которая имеет спиралевидную форму, концы закручены в виде крючков, количество завитков зависит от длины (в среднем 20). Обладают многообразной подвижностью (тип движения — вращательно-поступательный), с которой связана их высокая инвазионная способность (внедрение в организм через клеточные и тканевые барьеры). Способны быстро перемещаться в направлении более вязкой среды.
Факторы патогенности
Бактерии рода Leptospira углеводы не ферментируют. Имеется эндотоксин, а также некоторые факторы патогенности: гиалуронидаза, фибринолизин, гемолизин и другие.
Содержит антигены: белковый соматический (определяет видовую специфичность) и поверхностный полисахаридный (определяет группы и серовары).
Выращиваются на средах, включающих сыворотку крови. Строгие аэробы, то есть существуют только в условиях кислородной среды. Являются гидрофилами: важное условие для жизни — повышенная влажность окружающей среды. Растут медленно (5-8 дней). При серебрении приобретают коричневый или чёрный цвет, по Романовскому — Гимзе окрашиваются в розовый или красноватый цвет.
Относительно неустойчивы во внешней среде, при кипячении или подсушивании погибают мгновенно, под воздействием дезинфектантов — в течении 10 минут. При низких температурах, например, в замороженном мясе сохраняются до 10 суток, летом в пресноводных водоёмах — до одного месяца, во влажной почве — до 270 суток, в молоке — до одного дня, в почках животных при разделке и охлаждении (0-4°C) — до одного месяца. [2] [3]
Жизненный цикл лептоспиры:

Эпидемиология
Зоонозное заболевание. Очень распространён (убиквитарен).
Источник инфекции — дикие грызуны и насекомоядные животные (инфекция протекает бессимптомно), лисицы, домашние животные (коровы, овцы, козы, собаки, лошади, свиньи, являющиеся антропургическими очагами, у которых инфекция может протекать в различных клинических формах, в том числе носительства), выделяющие лептоспир при мочеиспускании в природную среду. Больной человек теоретически может быть заразен.
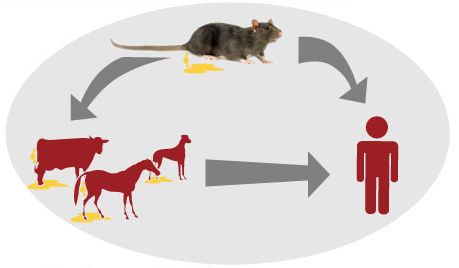
Как передаётся лептоспироз
Механизм передачи: фекально-оральный (алиментарный, водный, контактно-бытовой) и контактный (разделка мяса, купание, хождение босиком по влажной почве), иногда инфекция передаётся аспирационным путём (правильнее говорить — воздушно-пылевым). Случаи трансмиссивной передачи, т. е. через укусы кровососущих насекомых, не описаны, хотя при повреждении кожи риск заражения повышается.
Водная лихорадка имеет профессиональный характер, болеют преимущественно дератизаторы (специалисты по уничтожению грызунов), доярки, фермеры, пастухи, лесники, охотники, ветеринары, шахтёры, а также купальщики в лесных и луговых водоёмах.
Характерна летне-осенняя сезонность.
Иммунитет стойкий, типоспецифический. [1] [3]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы лептоспироза
Инкубационный период — от 4 до 14 дней. Начало острое.
- синдром общей инфекционной интоксикации (с лихорадкой постоянного типа);
- гепатолиенальный синдром (увеличение печени и селезёнки);
- синдром рабдомиолиза (разрушение и гибель клеток скелетной мышечной ткани);
- синдром поражения почек (ведущий синдром заболевания);
- менингеальный синдром (вовлечение в патологический процесс мозговых оболочек);
- синдром нарушения пигментного обмена (желтуха) — с его появлением состояние ухудшается;
- геморрагический (в том числе с лёгочным кровотечением);
- экзантемы (кожные высыпания);
- поражения дыхательной системы (пневмония);
- поражения сердечно-сосудистой системы (миокардит).
Начало заболевания характеризуется внезапным повышением температуры тела до 39-40°C (продолжительность до 10 дней), сопровождающееся потрясающим ознобом, нарастающей головной болью, бессоницей, нарушением аппетита, тошнотой и выраженной жаждой. Появляются боли в мышцах (преимущественно в икроножных), позже присоединяется желтушность кожи и слизистых оболочек, высыпания на коже различного характера.
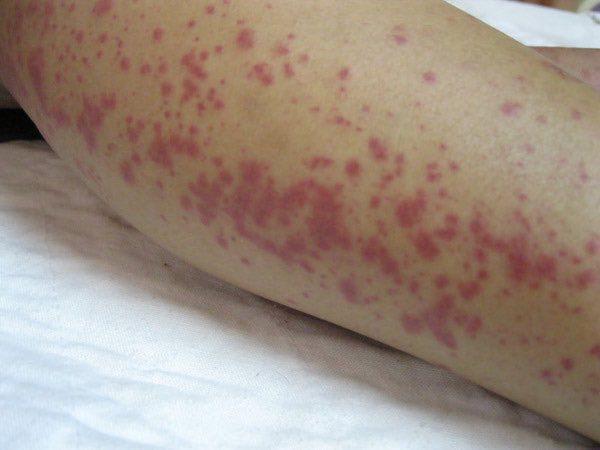
На 3-6 сутки появляются высыпания на туловище и конечностях (сыпь различного характера – пятнисто-папулёзная, мелкопятнистая, мелкоточечная, петехиальная, эритематозная с тенденцией к слиянию; после разрешения оставляет шелушение).
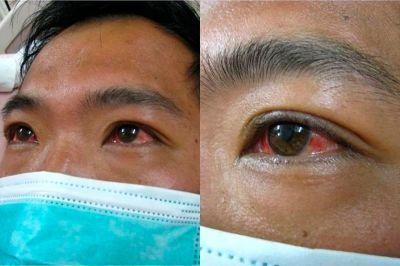
При развитии желтухи на 3-5 день появляется желтушное окрашивание кожи различной интенсивности, иктеричность (желтушность) склер, темнеет моча.
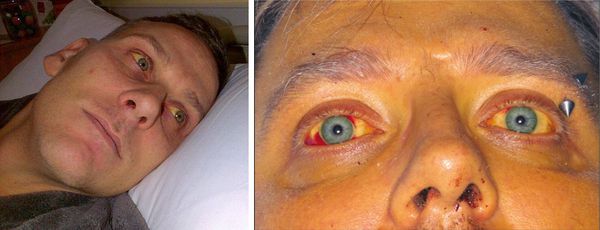
Характерным признаком является выраженная болезненность икроножных мышц, особенно при надавливании на них, а также ограничение подвижности больного из-за боли. Периферические лимфоузлы не изменяются. Со стороны сердечно-сосудистой системы наблюдается тахикардия, понижение артериального давления, глухость сердечных тонов. Возможно развитие ринофарингита и пневмонии.
К 3-4 дню увеличиваются размеры печени и селезёнки, из-за кровоизлияний появляются боли в животе. При фарингоскопии наблюдается умеренная гиперемия слизистой оболочки ротоглотки, иногда энантема (сыпь на слизистых оболочках), язык сухой, покрыт жёлто-коричневым налётом. Характерна олигоанурия (снижение количества выделяемой мочи), тёмная моча, болезненность при поколачивании по поясничной области.
Для заболевания при отсутствии адекватного лечения характеры рецидивы (через 2-7 дней нормальной температуры тела возобновление клинических проявлений) и обострения (на фоне течения заболевания усиление клинической симптоматики).
После болезни характерна длительная астения (нервно-психическая истощённость), мышечная слабость (резидуальные явления), возможно формирование хронической почечной недостаточности.
Лептоспироз при беременности
Лептоспироз у беременных протекает крайне тяжело: возникает высокий риск выкидыша, острой почечной недостаточности, ДВС-синдрома и смертельного исхода. [1] [2] [4]
Патогенез лептоспироза
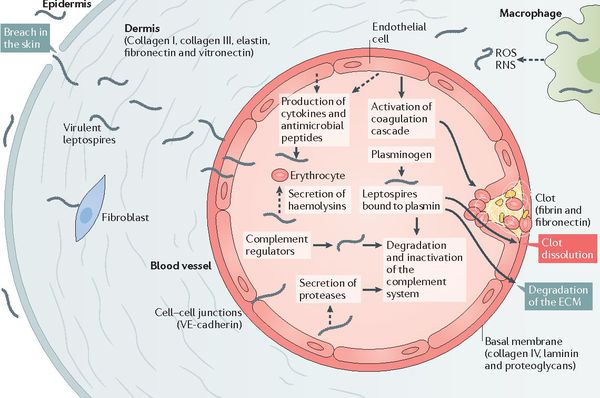
После мнимого благополучия происходит вторичный выброс лептоспир и их токсинов в кровь (при разрушении первичным звеном иммунной системы), что обуславливает начало клинических проявлений заболевания. Яды и продукты жизнедеятельности лептоспир воздействуют на стенку капилляров, что повышает их проницаемость и нарушает функционирование. Глобальный капилляротоксикоз ведёт к возникновению геморрагического синдрома (избыточной кровоточивости). Возникают кровоизлияния в надпочечники, что ведёт к острой надпочечниковой недостаточности.
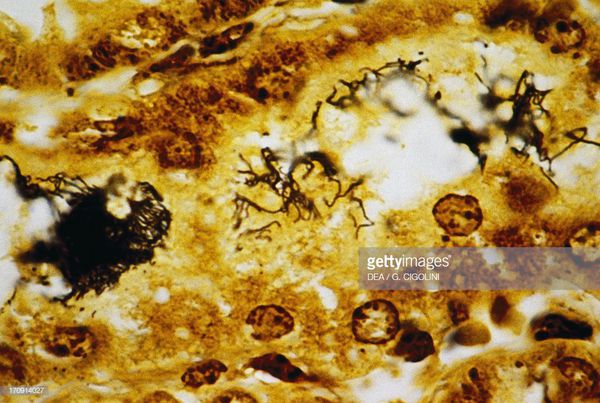
Появление желтухи обусловлено отёком, деструктивно-некротическими поражениями паренхимы (ткани печени) и распадом эритроцитов посредством гемолизинов. В почках повреждается эпителий почечных канальцев и всех структурных слоёв, что проявляется нарушением образования и экскреции мочи, доходя до стадии острой почечной недостаточности. Иногда происходит проникновение лептоспир через гематоэнцефалический барьер и развитие бактериального поражения оболочек мозга (формирование менингита). Поражаются скелетные мышцы (рабдомиолизис), особенно икроножные. Через 4-6 недель при благоприятном течении формируется иммунная защита и происходит элиминация (устранение) возбудителя. Хронизация инфекции не характерна. [2] [4]
Классификация и стадии развития лептоспироза
По степени тяжести:
- тяжелый (выраженная желтушное окрашивание кожи, тромбогеморрагический синдром, острая почечная и надпочечниковая недостаточность, менингит, часто так называемый синдром Вайля — лептоспироз с сильной лихорадкой, выраженным синдромом общей инфекционной интоксикации, снижением гемоглобина и синдромом нарушения пигментного обмена);
- средней тяжести;
- лёгкой степени тяжести.
По клинической форме:
- типичная;
- геморрагическая;
- желтушная;
- ренальная (почечная);
- менингеальная;
- смешанная.
Классификация по МКБ-10:
- А27.0 Лептоспироз желтушно-геморрагический;
- А27.8 Другие формы лептоспироза;
- А27.9 Лептоспироз неуточнённый.
По наличию осложнений:
- без осложнений;
- с осложнениями (инфекционно-токсический шок, острая почечная недостаточность, острая надпочечниковая недостаточность, ДВС-синдром и другие). [1][5]
Осложнения лептоспироза
- острая почечная недостаточность (олигоурия, анурия, рост уровня креатинина); , менингоэнцефалит, полиневрит;
- миокардит; ;
- ирит, увеит, иридоциклит (глазные осложнения);
- отит (воспаление уха);
- у детей может наблюдаться повышение артериального давления, холецистит и панкреатит;
- синдром Кавасаки (развитие миокардита, сопровождающегося водянкой желчного пузыря, экзантемой, покраснением и припухлостью ладоней и подошв с последующей десквамацией кожи). [1][2]
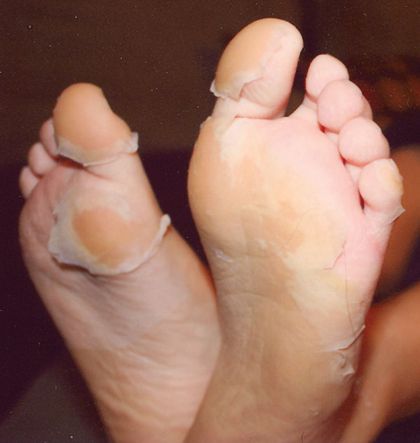
Диагностика лептоспироза
- клинический анализ крови (нейтрофильный лейкоцитоз со сдвигом влево, лимфопения, анэозинофилия, повышение СОЭ, анемия, тромбоцитопения);
- общий анализ мочи (анурия, протеинурия, цилиндрурия, лейкоцитурия, эритроцитурия);
- биохимический анализ крови (билирубинемия преимущественно за счёт непрямой фракции, снижение протромбинового индекса, повышение АЛТ, АСТ, КФК-ММ, ЛДГ общ, ЩФ, креатинина, СРБ);
- люмбальная пункция при менингите (цитоз до 500 кл в 1 мкл, нейтрофильный плеоцитоз, повышение белка);
- бактериальный посев на листерии (материал — кровь, моча, ликвор на среды с добавлением 5 мл воды и 0,5 мл сыворотки кролика — среда Терского);
- пассажи на животных;
- серологические иммунологические реакции (РСК, РНГА, РНИФ, РМА, ИФА и другие);
- ПЦР диагностика;
- микроскопия в тёмном поле (материал — кровь, ликвор, моча);
- биопсия икроножных мышц с последующим серебрением биоптата;
- ЭКГ (диффузные поражения). [2][4]
Лечение лептоспироза
Место лечения — инфекционное отделение больницы, отделение реанимации и интенсивной терапии (ОРИТ).
Режим и диета
Режим — палатный, постельный. Диета № 7 или № 2 по Певзнеру (с ограниченим Na+ и контролем жидкости).
Медикаментозное лечение
В виду выраженной аллергизации, полиорганного характера патологии незамедлительно показано введение стандартных доз глюкокортикоидов и последующая незамедлительная антибиотикотерапия (наиболее эффективна в первые трое суток заболевания). Могут быть применены препараты пенициллина, тетрациклиновая группа, фторхинолоны. Этиотропное лечение вначале должно проводиться под непрерывным контролем медицинского персонала, так как возможно развитие реакции Яриша — Герксгеймера (массивный бактериолизис и, как следствие, инфекционно-токсический шок).
При отсутствии антибиотиков возможно введение специфического гамма-глобулина на фоне десенсибилизации.
Патогенетически обосновано назначение глюкокортикостероидов, переливание плазмы, гепаринотерапия (при развитии ДВС-синдрома), сердечных гликозидов, вазопрессоров, гипербарической оксигенации, мочегонных энтеросорбентов. При ухудшении состояния больной переводится в ОРИТ, проводиться перитонеальный диализ.
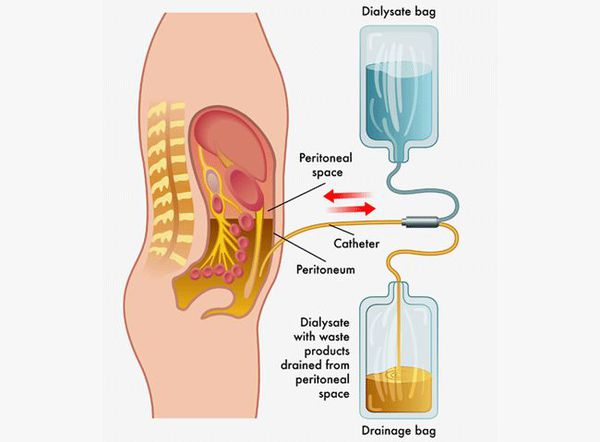
Детоксикация при лептоспирозе
Детоксикация проводится при тяжёлом течении болезни.
К детоксикации относятся:
- перитонеальный диализ — удаление токсинов, воды и электролитов через брюшину;
- гемофильтрация — метод очищения крови с помощью фильтрации через искусственные высокопроницаемые мембраны с одновременным замещением удаляемого фильтрата специальным раствором ;
- гемодиализ — кровь пациента поступает в специальный аппарат и проходит через фильтр (диализатор), затем уже очищенная кровь возвращается в организм.
Плазмаферез
Плазмаферез — это удаление части плазмы, содержащей токсины, и замещение её различными растворами, например физиологическим и раствором альбумина. При этом из организма выводятся антитела, антигены, циркулирующие иммунные комплексы, продукты распада тканей и клеток, бактерии и их токсины, медиаторы воспаления и другие вещества. При плазмаферезе пациенту в вену на руке вводится пластиковый катетер, который соединяется системой трубок с плазмофильтром. Внутри плазмофильтра располагаются разные фильтры, насосы, мембраны и центрифуги. После включения программы происходит автоматический забор крови внутрь аппарата, где она разделяется на фракции и очищается, а затем возвращается обратно в организм.
Специфическая сыворотка против лептоспироза
В первые дни болезни могут применяться специфические гамма-глобулины и плазма с высоким содержанием противолептоспирозных антител, однако этот метод слабо распространён.
Выписка из стационара осуществляется после нормализации температуры тела, клинического состояния и лабораторных показателей. За реконвалесцентами осуществляется динамическое наблюдение в течении шести месяцев с периодическими (раз в два месяца) осмотрами врачом-инфекционистом и лабораторным обследованием. [1] [3]
Прогноз. Профилактика
Прогноз при своевременно начатой терапии в случаях средней и лёгкой степени тяжести относительно благоприятный, при развитии тяжёлого течения заболевания и осложнений возможен летальный исход.
Профилактика лептоспироза
Меры профилактики и противоэпидемические мероприятия:
- проведение борьбы с грызунами (дератизация);
- вакцинация восприимчивых домашних животных, спец. работников;
- соблюдение рекомендаций по купанию, использование защитной одежды;
- контроль за объектами централизованного водоснабжения;
- санитарно-гигиеническое просвещение населения. [1][4]
При отдыхе на природе не рекомендуется ходить босиком по влажной почве и купаться в водоёмах, которые могут быть заражены мочой животных. Следует избегать контакта с потенциальными переносчиками болезни (например, лисицами) и не пить сырую воду из водоёмов. Если на коже есть раны, то поездку на природу лучше отложить.
Соблюдение мер предосторожности на рабочем месте: фермеры и работники мясокомбинатов должны своевременно проводить плановую иммунизацию скоту, выявлять и лечить больных животных, использовать спецодежду, бытовые дезинфектанты для уборки, уничтожать грызунов.
Вакцина против лептоспироза
Профилактическая прививка от лептоспироза проводится домашним животным. Людей вакцинируют по эпидемическим показаниям, например при работе на специализированных производствах. Инактивированную вакцину применяют однократно с ревакцинацией через год.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
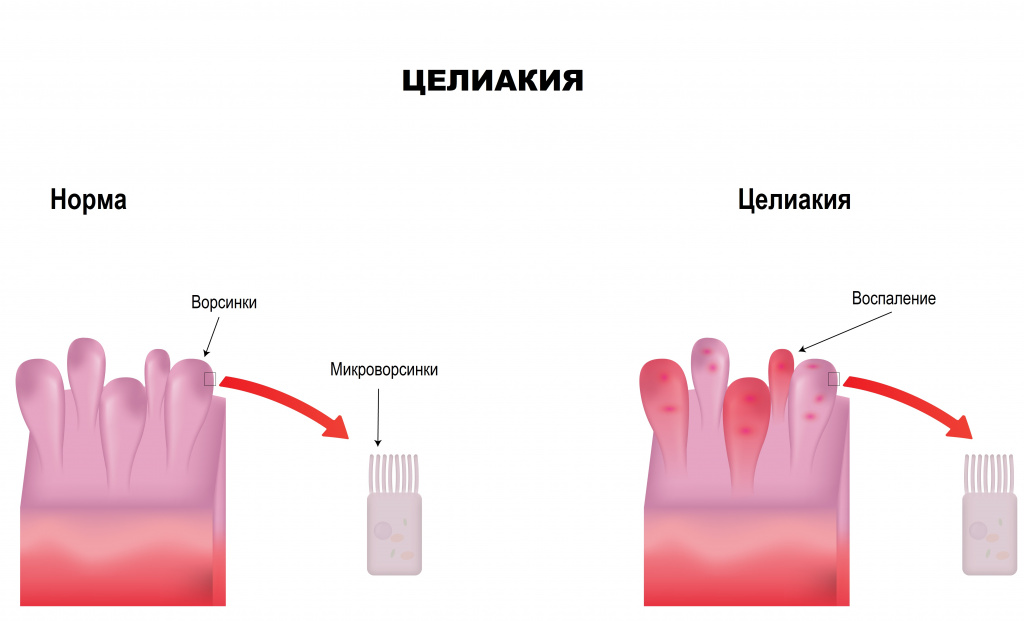
Целиакия: причины появления, симптомы, диагностика и способы лечения.
Определение
Целиакия, или глютеновая энтеропатия (ГЭ) — это аутоиммунное заболевание тонкой кишки, характеризующееся непереносимостью протеинов клейковины (глютенов) пшеницы и других злаков и сопровождающееся развитием гиперрегенераторной атрофии слизистой оболочки тонкой кишки, которая проявляется синдромом мальабсорбции (нарушения всасывания).
Причины появления целиакии
Целиакия передается по наследству (90% больных целиакией являются носителями гена HLA-DQ2, еще 10% – гена HLA-DQ8), а также сопутствует некоторым другим заболеваниям. В группу риска входят люди, у близких родственников которых диагностированы следующие заболевания:
- целиакия,
- герпетиформный дерматит;
- сахарный диабет 1 типа;
- аутоиммунный тиреоидит;
- микроскопический колит (лимфоцитарный или коллагенозный колит);
- болезнь Эддисона.
- беременность, роды, грудное вскармливание,
- бактерии и вирусы,
- операции,
- сильный стресс.
Систематизацию клинических форм целиакии в 2005 году провели российские ученые А.И. Парфенов, Л.М. Крумс, Е.А. Сабельникова и предложили выделять типичную, атипичную, латентную, рефрактерную и бессимптомную целиакию.
Типичная форма манифестирует, как правило, в раннем детском возрасте и протекает с синдромом нарушенного всасывания (СНВ) II–III степени тяжести. Для этой формы характерны следующие проявления: диарея, полифекалия, метеоризм, анемия, истощение, гипопротеинемические отеки, полигиповитаминоз, отставание в развитии и др.
Атипичная форма проявляется внекишечными симптомами, связанными с нарушением всасывания или иммунными нарушениями (геморрагический синдром, остеомаляция, миопатия, аутоиммунный гепатит, полиартралгии и др.). Назначение аглютеновой диеты у этих больных ведет к выздоровлению или значительному улучшению состояния.
Латентная форма целиакии протекает субклинически. Как правило, заболевание впервые проявляется во взрослом или пожилом возрасте, преимущественно у женщин, и характеризуется тяжелым течением с СНВ II–III степени или малосимптомным течением с СНВ I степени тяжести. Для данной формы болезни характерна хроническая диарея, аменорея, железодефицитная анемия, остеопороз.
Рефрактерная форма — вариант глютеновой энтеропатии, отличающийся тяжелым течением и отсутствием стойкого эффекта от безглютеновой диеты. Предполагают, что данный вид целиакии может быть латентной формой Т-клеточной лимфомы тонкой кишки.
Бессимптомная форма целиакии может протекать в двух вариантах:
- скрытом: симптомы мальабсорбции отсутствуют, но в слизистой оболочке кишки есть признаки гиперрегенераторной атрофии;
- потенциальном: слизистая оболочка тонкой кишки не изменена, но увеличено количество некоторых форм межэпителиальных лимфоцитов, число митозов в клетках крипт. Наблюдается обычно у близких родственников больных целиакией.
Многоликость глютеновой энтеропатии объясняется разной чувствительностью пациентов к глиадину, состоянием иммунной системы и выраженностью гистологических изменений кишечника.
Симптомы целиакии
Классическим проявлением целиакии является синдром мальабсорбции (нарушенного всасывания), проявляющийся в виде хронической диареи, чаще всего со стеатореей (избыточным количеством жира в кале), полифекалией (аномально большим объемом кала), вздутием живота, болью в животе. Реже отмечаются гипопротеинемические отеки, признаки дефицита электролитов и витаминов, потеря массы тела.

У некоторых пациентов кишечная симптоматика при целиакии может отсутствовать либо отходить на второй план, а преобладают внекишечные проявления:
1. Заболевания эндокринной системы:
- сахарный диабет 1-го типа;
- аутоиммунный тиреоидит;
- гиперпаратиреоидизм.
- церебральная атаксия;
- невропатия;
- эпилепсия;
- головная боль;
- депрессия;
- периферическая полинейропатия.
- первичный билиарный цирроз печени;
- аутоиммунный гепатит;
- стеатогепатит;
- холангит;
- панкреатическая недостаточность.
- бесплодие;
- задержка менструаций;
- апоплексия яичников;
- невынашивание беременности.
- аутоиммунный миокардит;
- идиопатическая кардиомиопатия.
- лимфомы тонкой кишки;
- неходжкинская лимфома;
- аденокарцинома тонкой кишки.
- остеопения;
- остеомаляции;
- остеопороз;
- переломы;
- аномалии зубной эмали.
- дерматит Дюринга;
- язвенный стоматит;
- псориаз;
- гнездная алопеция.
- латентный,
- активный,
- неполной ремиссии,
- полной ремиссии.
Для диагностики целиакии обязательными являются лабораторные исследования:
Синонимы: ОАК. CBC without differential. Краткая характеристика исследования Общий анализ крови Кровь состоит из жидкой части (плазмы) и клеточных, форменных элементов (эритроциты, лейкоциты, тромбоциты). Состав и концентрация клеточных элементов в крови меняются при различных физио.
Читайте также:

