Лихорадка понос головные боли
Обновлено: 17.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Вирус SARS-CoV-2 распространяется в микроскопических частицах жидкости, выделяемых больным человеком во время кашля, чихания, разговора, пения или тяжелого дыхания и попадает на слизистые носа, рта, либо глаз другого человека.
Кроме того, вирус может также распространяться контактно-бытовым путем, когда частицы с вирусом, находящиеся на поверхностях или предметах, через руки попадают на слизистые респираторного тракта.
Передача инфекции аэрозольным путем происходит в закрытых, переполненных и плохо вентилируемых помещениях.
Симптомы COVID-19 при тяжелой и средней тяжести форме заболевания
Наиболее распространенные симптомы
- Одышка, учащенное дыхание (55%).
- Усиление кашля, появление мокроты (30-35%).
- Кровохарканье (5%).
- Потеря аппетита (20%).
- Спутанность сознания (9%).
- Ощущение сдавления и заложенности в грудной клетке (> 20%).
- Температура тела выше 38°С (80%) более 5 дней.
- Насыщение крови кислородом по данным пульсоксиметрии (SpO2) ≤ 95% (до 20%).
- тахикардия,
- дефицит витамина D,
- раздражительность,
- судороги,
- тревожность,
- угнетенное состояние,
- нарушения сна.
Важно! Симптомы могут не обнаруживаться во время инкубационного периода COVID-19 или проявляться в любой комбинации (например, без температуры). Точный диагноз устанавливает врач по результатам обследований.
У пациентов старше 65 лет может наблюдаться атипичная картина заболевания, которая включают делирий (помутнение сознания), нарушения речи, двигательные расстройства, а также более тяжелые и редкие неврологические осложнения – инсульт, воспалительное поражение мозга и другие.

Большинство (около 80%) пациентов, у которых появляются симптомы заболевания, выздоравливают без госпитализации. Примерно у 15% пациентов развивается серьезная форма заболевания, при которой необходима кислородотерапия, а у 5% – крайне тяжелая форма, требующая лечения в условиях отделения интенсивной терапии.
Отличия новой коронавирусной болезни COVID-19 от ОРВИ и гриппа
COVID-19 тоже относится к ОРВИ – острым респираторным вирусным инфекциям, характеризующимся сходными симптомами: кашель, насморк, повышение температуры, головная боль, першение и боли в горле. Наиболее четко выраженную клиническую картину вызывают вирусы гриппа, парагриппа, аденовирусы. Коронавирус может протекать в более тяжелой форме, нежели другие ОРВИ, приводя к осложнениям и даже летальному исходу. Именно поэтому крайне важно отличать новый тип коронавируса от относительно безобидной простуды.

В чем отличие коронавируса от гриппа
Надо отметить, что COVID-19 и грипп имеют много общего:
- передаются воздушно-капельным и контактным путем;
- могут проявляться ломотой в суставах, головной болью, сильной слабостью и общим ощущением разбитости;
- могут возникать кишечные расстройства.
- Грипп начинается остро с повышения температуры сразу до фебрильных значений (39-40⁰С). На первый план выступают симптомы общей интоксикации: головная боль, слабость, боли в мышцах и суставах, слезотечение, боль в глазах.
- Коронавирус развивается постепенно - от общего недомогания в первые дни до выраженных симптомов, включая значимое повышение температуры тела через неделю.
Другие заболевания со схожими симптомами
Пневмонии, в том числе атипичные.
Аллергии. Одышка, проблемы с обонянием и другие симптомы могут возникать в результате воздействия аллергенов. Проблему решают антигистаминные препараты, которые при вирусной инфекции неэффективны.
Бронхиальная астма, которая также дает о себе знать затрудненным дыханием и мучительным кашлем, но имеет неинфекционную природу.
Отличаются ли симптомы у детей и у взрослых?
Дети составляют лишь около 2% от числа всех заболевших COVID-19. При этом они легче переносят коронавирусную инфекцию и часто являются ее бессимптомными носителями.
Протекание COVID-19 у детей разного возраста:
От 1 года до 3 лет
Инфекция обычно проявляется как легкое недомогание. Характерные симптомы COVID-19 не наблюдаются. Иногда присутствует потеря аппетита, которая проходит через 2-3 дня и никак не сказывается на общем самочувствие малыша.
Дети в этом возрасте болеют около семи дней и выздоравливают без осложнений. У них может появиться осиплость голоса и легкая заложенность носа. Кашля нет, не исключены редкие чихания.
У младших школьников и подростков может наблюдаться незначительное повышение температуры тела и легкое недомогание. Возможен сухой кашель, еще реже - головная боль.
По данным Роспотребнадзора, легкая форма заболевания, как правило, обусловлена сильным иммунитетом пациента.
Иммунная система детей и подростков, как правило, хорошо подготовлена к борьбе с вирусами. Они могут заразиться, но заболевание у них протекает в более мягкой форме или вообще бессимптомно.
Этапы развития заболевания с учетом симптомов
Симптомы коронавируса у взрослого человека по дням
1-3-й день. Заболевание начинается с легкого недомогания, незначительного повышения температуры, заложенности носа и боли в мышцах, как при ОРВИ или гриппе.
3-5-й день. Повышается температура тела, возможен несильный, поверхностный кашель. Может пропасть обоняние, а вкусовые ощущения сильно измениться. Возникают пищеварительные расстройства, выражающиеся, в том числе, диареей. Этот период считается кульминацией легкой формы течения COVID-19.
5-10-й день. Важный период для определения тяжести заболевания коронавирусной инфекцией. У 80% заболевших COVID-19 наблюдаются улучшения, которые через несколько дней могут привести к полному выздоровлению. Второй сценарий подразумевает ухудшение состояния, которое проявляется увеличением количества и тяжести симптомов. При таком развитии событий у пациента появляются сильный насморк, изнуряющий кашель, озноб, боль в теле, одышка.
10-12-й день. Этот период характеризуется сильной одышкой, болью в груди, прогрессированием слабости, бледностью, что свидетельствует о развитии пневмонии. Повреждение легких приводит к кислородному голоданию. Требуется госпитализация. Это состояние считается среднетяжелым.
12-14-й день. При COVID-19 75% пациентов с вирусной пневмонией начинают идти на поправку в среднем через 2 недели от начала заболевания. Однако тем, у кого развивается тяжелая форма заболевания, может потребоваться искусственная вентиляция легких.
14-30-й день. На излечение от тяжелой формы пневмонии, вызванной коронавирусом, требуется в среднем до двух недель с момента наступления серьезного осложнения.
Но даже после полного выздоровления может сохраняться одышка в легкой форме, проявляться слабость и недомогание в течение длительного времени (до нескольких месяцев).
- Поражение только верхних отделов дыхательных путей.
- Пневмония без дыхательной недостаточности.
- Острый респираторный дистресс-синдром (пневмония с острой дыхательной недостаточностью).
- Сепсис, септический (инфекционно-токсический) шок.
- Синдром диссеминированного внутрисосудистого свертывания, тромбозы и тромбоэмболии.
- Насыщение крови кислородом менее 88%.
Цитокиновый шторм при COVID-19 - реакция организма на воспалительный процесс, приводящая к тому, что иммунные клетки атакуют не только вирус, но и ткани собственного организма. Следствием этого может стать разрушение тканей и органов, и, как следствие, гибель организма.
Очень важно, что иногда COVID-19 опасен не только пневмонией и ее осложнениями, но и негативным влиянием на сосуды, мозг и сердце, что повышает риск развития инсульта. В таких случаях у пациента наблюдается головокружение, могут случаться обмороки, синеет лицо и немеют мышцы.
Симптомы, свидетельствующие о процессе выздоровления
Внимание! Временные интервалы течения болезни условны, они зависят от индивидуальных особенностей организма. COVID-19 в легкой форме, как правило, протекает не более 14 дней. Но подтвердить окончательное выздоровление может только тест на антитела.
Учитывая тяжесть заболевания, процесс выздоровления может проходить по-разному. Критерий выздоровления – если два последовательно сделанных теста на коронавирус методом ПЦР дали отрицательный результат.
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Запись на исследование В случае получения положительного или сомнительного результата на COVID-19 и при необходимости проведения подтверждающего тестирования обра.
Тошнота, диарея, головная боль – это опасные симптомы, которые могут вызывать слабость, обезвоживание, дефицит питательных веществ для выздоровления. Они могут быть спровоцированы интоксикацией, инфекционными болезнями желудочно-кишечного тракта, неправильным питанием и другими факторами. Врачи Клинического Института Мозга настоятельно рекомендуют не заниматься самолечением, особенно если приступы случаются часто либо сопровождаются высокой температурой. Важно определить их причину и назначить комплексное лечение.
Причины тошноты, диареи, головной боли
Тошнота, понос, головная боль – это характерный комплекс признаков нарушения работы желудка и кишечника. Среди причин выделяют инфекционные и незаразные заболевания, которые влияют на пищеварительные процессы и вызывают интоксикацию организма.
Пищевое отравление
Одна из наиболее частых причин тошноты, поноса, головной боли и слабости – это отравление. Токсины попадают в организм с продуктами питания, проникают в кровяное русло и распространяются по клеткам и тканям. Неприятные симптомы – это защитная реакция организма, попытка очистить кровь от токсинов и ядовитых соединений.
Симптомы отравления проявляются в течение нескольких часов после употребления некачественных продуктов. К ним относятся:
- тошнота, за которой следует рвота;
- диарея, нарушение работы пищеварительного тракта;
- бледность кожи и слизистых оболочек;
- общая слабость, вялость;
- возможно повышение температуры, учащенное сердцебиение.
Большую опасность для здоровья представляет отравление ядовитыми грибами. Наиболее часто регистрируется отравление бледной поганкой. Этот гриб содержит ядовитые соединения, которые быстро распространяются с кровью, поражают клетки и ткани. При несвоевременном оказании медицинской помощи возможно поражение головного мозга и нарушение работы нервной системы вплоть до летального исхода. Первая помощь заключаются в промывании желудка, чтобы экстренно вывести токсины из организма, также потребуется капельное введение растворов электролитов внутривенно.
Тошнота, рвота, понос, головная боль – характерные симптомы отравления алкоголем. Причиной может быть употребление некачественных напитков либо превышение дозировки. Соединения, которые образуются при распаде этилового спирта, ядовитые для человека. Они могут вызывать острую интоксикацию, которая сопровождается тошнотой, поносом, температурой, головной болью. Симптомы обычно проходят в течение 1–2 суток, но при сильном отравлении может потребоваться более длительное лечение.
Инфекционные болезни желудка и кишечника
Вирусные и бактериальные заболевания, которые поражают слизистую оболочку желудочно-кишечного тракта – это опасная причина тошноты, головной боли, диареи и других симптомов. Они опасны в любом возрасте, но у детей протекают в более острой форме, могут вызывать повышение температуры до критичных отметок и другие осложнения. Заражение происходит при употреблении в пищу загрязненной воды, плохо очищенных продуктов (особенно овощей и фруктов), сырого мяса и яиц. Лечение подбирается индивидуально, в зависимости от типа возбудителя и стадии болезни.
- Сальмонеллез – бактериальное заболевание, которое проявляется тошнотой, рвотой, диареей, острой головной болью. Заразиться можно через загрязненную воду, инфицированные куриные яйца и мясо. Особенно эти продукты опасны в сыром виде. Лечение длительное, происходит в инфекционном стационаре.
- Ротавирусная инфекция (кишечный грипп) – болезнь, которая передается бытовым путем, поэтому быстро распространяется и представляет большую опасность. Симптомы ярко выражены: высокая температура, тошнота и рвота, расстройство работы пищеварительного тракта. Пациенту во время лечения необходимо сократить все контакты с окружающими, поэтому лечение проводится в стационаре.
- Токсикоинфекции – группа заболеваний, вызванных патогенными бактериями. Ухудшение самочувствия спровоцировано продуктами их метаболизма, которые отравляют организм и представляют собой сильные токсины. К этой группе относятся клостридиоз, стафилококкоз, ботулизм и другие опасные болезни. Они протекают в более тяжелой форме у детей, но у взрослых также могут вызывать опасные осложнения и затяжное течение.
Лечение бактериальной инфекции желудочно-кишечного тракта проводится антибиотиками. Они уничтожают возбудителей болезней и способствуют их выведению из организма, но не устраняют последствия длительной интоксикации. В период восстановления врачи рекомендуют соблюдать диету, принимать пробиотики для нормализации баланса микрофлоры.
Инвазии паразитов
Гельминты – паразитические организмы, которые могут проникать в организм человека извне, а затем питаться за его счет. Насчитывается огромное количество видов гельминтов. Они отличаются по форме и размеру, могут достигать до нескольких метров в длину. Паразиты чаще всего населяют кишечник человека, питаются переваренной пищей. Некоторые разновидности обнаруживаются в печени и желчных протоках, легких, сердце, а также в сосудах и других органах.
При проявлении первых симптомов необходимо сдать анализы, чтоб определить вид гельминтов и начать лечение. К ним относятся:
- постоянная тошнота, рвота;
- диарея, которая чередуется с запорами;
- резкое похудение без изменения рациона;
- боли в животе и голове.
Лечение гельминтозов проходит в несколько этапов. Вначале больному назначают щадящую диету, параллельно проводят анализы для определения типа паразита. Основной этап – это прием специфических антигельминтных препаратов, действие которых направлено на конкретного возбудителя. После того, как повторный анализ подтвердит полное отсутствие глистов, необходимо восстановить слизистую оболочку пищеварительного тракта и нормальную микрофлору. Для этого пациент продолжает соблюдать диету, принимает обволакивающие средства.
Другие причины
Тошнота, рвота, диарея, головная боль и повышение температуры – это неспецифические признаки ряда заболеваний и состояний. Они могут обнаруживаться при следующих нарушениях:
- воспалительных заболеваниях желудка и кишечника (гастрите, энтерите, колите), а также язвенной болезни;
- черепно-мозговых травмах, ударах и ушибах головой;
- стрессовых ситуациях, нервном напряжении;
- острых приступах мигрени;
- скачках артериального давления.
При проявлении первых симптомов у детей стоит срочно обратиться к врачу. Тошнота, понос, боль в голове – это признаки, которые могут указывать на острые и хронические заболевания пищеварительного тракта. При своевременном лечении можно предотвратить их дальнейшее развитие, поддерживать состояние специальной диетой и препаратами.
Методы обследования
Своевременная диагностика – это первый шаг к успешному лечению заболеваний, которые сопровождаются тошнотой, диареей, головной болью. На первом этапе нужно дифференцировать инфекционные болезни, изолировать пациента в стационаре по необходимости. Далее назначаются дополнительные методики, благодаря которым можно определить точную причину плохого самочувствия. К ним относятся:
- бактериальный посев биологического материала для точного определения возбудителей инфекционных болезней;
- УЗИ желудка и кишечника – основной метод обнаружения воспалительных процессов в этих органах;
- эндоскопическое обследование слизистой оболочки желудочно-кишечного тракта;
- КТ, МРТ головного мозга – назначаются при подозрении на различные нарушения работы центральной нервной системы.
В Клиническом Институте Мозга схема диагностики подбирается индивидуально. Она будет включать только те методики, которые необходимы для понимания общей картины болезни.
Лечение головной боли, диареи и тошноты
Лечение тошноты, диареи, головной боли будет отличаться в зависимости от стадии болезни и ее возбудителя, а также от возраста пациента и других факторов. В большинстве случаев, схема включает прием различных препаратов для купирования симптомов болезни и для устранения ее причины.
- Антибиотики – первый способ лечения при бактериальных заболеваниях желудочно-кишечного тракта. Их можно принимать в форме таблеток либо инъекций. Чаще назначаются антибиотики широкого спектра, которые действуют одновременно на большое количество бактерий. После курса лечения рекомендуется принимать пробиотики для восстановления нормальной микрофлоры желудка и кишечника.
- Другие препараты – курс лечения предполагает прием симптоматических средств. Для улучшения самочувствия могут понадобиться средства, которые помогают при рвоте и тошноте. Также могут быть эффективными обезболивающие препараты, лекарства против тошноты, обволакивающие средства.
- Диета – обязательное условие при тошноте и диарее. В первый день врач может назначить голодную диету, допускается только минеральная вода. Далее добавляют легкие продукты, которые легко усваиваются. Жирные блюда и сладости, жареные и соленые продукты противопоказаны. Щадящий режим питания необходимо соблюдать не только во время болезни, но и в обычной жизни.
- Хирургическое вмешательство – необходимо только в редких случаях. Так, операция может понадобиться при болезни Крона, для удаления воспаленного участка кишечника.
В Клиническом Институте Мозга можно пройти полное обследование при головной боли, которая сопровождается тошнотой и поносом. Квалифицированные врачи, современное оборудование, возможность получить комплексное лечение в условиях стационара – наши главные преимущества.
Такие симптомы, как тошнота, головная боль, температура и рвота могут говорить о различных состояниях и заболеваниях. Они могут возникать при травмах головы, отравлениях, а также опасных инфекционных болезнях. При подобной картине важно обязательно обратиться для более подробной диагностики и лечения – прием препаратов в домашних условиях может только усугубить самочувствие.
Причины высокой температуры, тошноты и рвоты, головной боли
У пациента высокая температура, тошнота, болит голова – эти признаки не дают полного понимания о причинах плохого самочувствия. Для их определения назначаются дополнительные обследования, которые помогут выявить скрытые патологии. Врачи Клинического Института Мозга настаивают – во осмотра важно рассказать все подробности, когда начались первые признаки, в каком участке возникает боль и с какой периодичностью.
Интоксикация
Первая причина, почему могут одновременно возникать головная боль, тошнота и рвота, повышаться температура – это отравление. Клиническая картина связана с попаданием в организм токсинов любым путем. Они могут проникать с пищей, вдыхаемым воздухом, через кожу и слизистые оболочки. В зависимости от этого, различают несколько основных разновидностей отравления. Они вызывают схожие симптомы, поэтому важно своевременно определить, какое вещество спровоцировало интоксикацию.
- Пищевое отравление – наиболее распространенный вариант. Симптомы проявляются через несколько часов после употребления в пищу ядовитых либо испорченных продуктов. У пациента возникает тошнота, рвота, головная боль и общая слабость. При пищевом отравлении показан прием сорбентов, промывание желудка.
- Отравление медикаментами и алкоголем развивается по схожей схеме. Основная их причина – это передозировка. Как продукты метаболизма этилового спирта, так и лекарственные вещества представляют собой сильные токсины. В избытке они накапливаются в тканях, отравляют нервные ткани, влияют на работу головного мозга.
- Отравление ядохимикатами – одна из опасных разновидностей. Причиной может становиться нарушение правил использования препаратов для обработки почвы и помещений от вредителей. При их попадании на кожу необходимо сразу же смыть их водой. Если они проникают в организм с пищей – необходимо сразу же обратиться к врачу и принять солевое слабительное.
- Отравление угарным газом – специфическая ситуация, которая может происходить во время пожара, а также во время вдыхания этого газа в транспорте, в промышленности либо в сельском хозяйстве. При проявлении первых признаков пострадавшего эвакуируют из опасной зоны, для лечения используют кислород и симптоматические средства.
Легкие степени отравления можно лечить в домашних условиях. Для этого показан постельный режим и обильное питье, чтобы снизить концентрацию токсинов в крови. Средние и тяжелые случаи интоксикации требуют госпитализации и проведения процедур в стационаре. Пациенту могут быть назначены капельницы, промывание желудка, введение препаратов для восстановления баланса электролитов в крови.
Инфекционные заболевания
Одна из наиболее распространенных причин тошноты, рвоты, головной боли, слабости, температуры – это инфекционные заболевания. Вирусы и бактерии проникают в желудочно-кишечный тракт, размножаются на слизистой оболочке. В группе риска находятся дети, поскольку их иммунная система недостаточно сильная и не может полноценно бороться с инфекцией. Выделяют несколько заболеваний, которые могут вызывать типичную клиническую картину.
- Желудочный (кишечный) грипп – возбудителем является ротавирус. Болезнь развивается при употреблении плохо промытых продуктов (часто овощей и фруктов), а также загрязненной питьевой воды. Характерными симптомами являются повышение температуры, острые боли в животе, тошнота и рвота, головные боли. Лечение симптоматическое, может потребоваться помещение больного в стационар.
- Энтеровозы – это заболевания, вызванные энтеровирусами. Возбудитель очень устойчив во внешней среде, поэтому человек легко может заразиться через продукты питания либо воду сомнительного качества. В начале болезни наблюдается повышение температуры, боли в животе, повышение температуры и слабость. Со временем инфекция может распространяться на мышцы, сердце, нервную системы и другие внутренние органы.
- Токсикоинфекции – это группа заболеваний, вызванных бактериями. Клиническая картина спровоцирована токсичными продуктами жизнедеятельности микроорганизмов, которые отравляют органы и ткани. Токсины попадают в кровь, разносятся по организму, вызывают резкое ухудшение самочувствия, головные боли и нарушение пищеварения. К токсикоинфекциям относятся сальмонеллез, стафилококкоз, клостридиоз, ботулизм.
Лечение назначается индивидуально. При наличии бактериальной инфекции назначается курс антибиотиков, подбирается схема симптоматической терапии. Может понадобиться госпитализация пациента и лечение в инфекционном стационаре.
Термоневроз
При стрессах, длительном напряжении, усталости у человека может наблюдаться высокая температура, тошнота, головная боль. Самочувствие резко ухудшается, при этом результаты анализов находятся в пределах нормы. Кроме того, проявляется боль в мышцах и суставах. Болезнь необходимо отличать от патологий щитовидной железы, инфекционных заболеваний, нарушений работы центра терморегуляции в головном мозге. Для этого проводятся все необходимые исследования, а диагноз можно поставить только после исключения других болезней. Характерный признак – после приема аспирина температура не снижается, как при вирусных инфекциях и воспалительных процессах.
Термоневроз обычно проходит самостоятельно в течение нескольких дней. Основные рекомендации – отдых, правильное питание и умеренные нагрузки. Однако, он может развиваться как следствие черепно-мозговых травм. В таком случае, лечение включает прием препаратов для улучшения мозгового кровообращения, физиотерапию и другие методики.
Болезни головного мозга
Такие симптомы, как высокая температура, тошнота, рвота, головная боль могут сигнализировать об опасных нарушениях работы центральной нервной системы. Они могут быть вызваны инфекционными возбудителями, травмами, различными аномалиями развития структур. Кроме того, при подобной клинической картине важно исключить вероятность новообразований в головном мозге.
Менингит
Менингит – воспаление оболочек головного и спинного мозга. Он может проявляться как самостоятельное заболевание либо как осложнение других патологий. Его причиной становится вирусная, бактериальная либо грибковая инфекция, также выделяют смешанные разновидности. Наибольшую опасность представляет бактериальный менингит, поскольку может приводить к гнойному воспалению.
Болезнь проявляется характерной картиной:
- острые головные боли, которые часто сосредоточены в затылочной части головы;
- резкое повышение температуры до критических отметок;
- напряженность затылочных мышц;
- тошнота, рвота;
- обмороки, бессознательное состояние, нарушение координации.
По характеру течения, различают хронический, острый и молниеносный менингит. Последний вариант представляет опасность для жизни пациента. Он протекает в тяжелой форме и требует немедленной медицинской помощи. Даже в случае своевременного обращения к врачу, существует вероятность осложнений в виде потери слуха, зрения, постоянных головных болей.
Энцефалит
Энцефалит – воспаление головного мозга. Это опасное состояние, которое может приводить к нарушению жизненно важных функций и летальному исходу. В большинстве случаев, энцефалит вызван инфекционными агентами и протекает в острой форме. Основными его симптомами являются головная боль, тошнота, повышение температуры, ухудшение слуха и зрения, а также другие признаки.
Энцефалит может развиваться как осложнение вирусных или бактериальных заболеваний, а также в качестве самостоятельной патологии. Выделяют две его основные разновидности:
- энцефалит в форме эпидемии (вызван различными вирусами, которые быстро распространяются, в том числе полиомиелитом);
- спорадические случаи (последствия герпеса, бешенства, ветряной оспы и других заболеваний).
Высокую степень опасности представляет клещевой энцефалит. Возбудитель попадает в кровь во время укуса зараженного клеща, распространяется по организму и достигает головного мозга. Через 1–2 недели после укуса у пострадавшего резко начинает болеть голова, тошнит, температура поднимается до высоких отметок. Болезнь опасна обширным поражением тканей головного мозга, а также воспалением черепно-мозговых нервов.
Черепно-мозговые травмы
Головная боль, тошнота и рвота – это характерные признаки черепно-мозговой травмы. Ее причинами становятся падение либо удар, которые приводят к повреждению нервных тканей. Наиболее частая форме черепно-мозговой травмы – это сотрясение мозга. Состояние можно диагностировать по следующим признакам:
- острая боль в области удара, которая распространяется на всю поверхность головы;
- тошнота, рвота;
- возможна потеря сознания, кратковременная амнезия;
- бледность кожи и слизистых оболочек;
- аритмия, нарушение сердечной деятельности;
- длительность симптомов – не более 7–10 дней.
Для черепно-мозговой травмы характерны обмороки, провалы в памяти. Сроки восстановления зависят от тяжести повреждений, возраста пациента и других факторов. Головные боли могут беспокоить и спустя длительное время после травмы. Причина состоит в длительной гипоксии (дефиците кислорода), а также в недостаточном кровоснабжении клеток головного мозга.
Болезни внутреннего уха
Болезни внутреннего уха важно отличать от нарушений работы головного мозга, острых инфекционных заболеваний. Они также проявляются головной болью, тошнотой, расстройством координации движений и другими симптомами. Этот орган имеет сложное строение и отвечает не только за слух, но и за равновесие. Различают несколько патологий, которые могут развиваться у взрослых и детей.
- Лабиринтит – воспалительный процесс, который затрагивает внутреннее ухо. Он часто развивается как осложнение отита и может протекать в гнойной форме. У пациента наблюдается острая головная боль, тошнота и рвота, ухудшение слуха. В запущенных случаях возможно появление гнойных истечений из уха.
- Вестибулярный неврит – воспаление нерва, который участвует в иннервации внутреннего уха. Болезнь чаще всего развивается при вирусных инфекциях, в том числе тех, которые затрагивают верхние дыхательные пути. Основной симптом вестибулярного неврита – резкая головная боль, слабость, возможно повышение температуры. Острота слуха при этом остается в прежних пределах.
- Болезнь Меньера – редкое заболевание, которое проявляется болями в голове, тошнотой, рвотой. В полостях внутреннего уха образуется и накапливается повышенное количество жидкости и оказывает дополнительное давление. У пациента могут наблюдаться такие признаки, как нарушение координации движений, провалы в памяти, ухудшение либо полная потеря слуха.
Болезни внутреннего уха представляют большую опасность и при несвоевременном лечении могут приводить к осложнениям. Снижение слуха, хронические головные боли – частые последствия воспаления лабиринта. Кроме того, при инфекционных процессах существует вероятность распространения бактериальной инфекции на ткани головного мозга и его оболочек, развития менингита либо энцефалита.
Методы диагностики
Своевременная диагностика при высокой температуре, головной боли, тошноте и рвоте – это залог эффективного лечения. Важно определить, чем вызваны симптомы и назначить схему терапии, которая сможет устранить основную причину плохого самочувствия. Для полного понимания картины болезни могут быть назначены следующие методы обследования:
- измерение артериального давления и его контроль в домашних условиях;
- общий анализ крови – самый простой способ обнаружения воспалительных процессов в организме;
- УЗИ органов желудочно-кишечного тракта;
- посев при подозрении на бактериальную инфекцию с выделением точного возбудителя;
- МРТ либо КТ головного мозга при наличии черепно-мозговых травм в анамнезе, а также при подозрении на новообразования.
Клинический Институт Мозга предлагает индивидуальные программы диагностики. Они подбираются с учетом жалоб пациента, данных его осмотра. В схему входят только те методики, которые позволят достоверно определить причину высокой температуры, тошноты и рвоты, головной боли.
Методы лечения
Тактика лечения зависит от точной причины плохого самочувствия. Препараты должны устранить не только симптомы, но и причины головной боли, тошноты, рвоты, высокой температуры. Лечение может проводиться как в домашних условиях, так и в стационаре, для возможности круглосуточного наблюдения за пациентом.
- Антибиотикотерапия – основной метод лечения бактериальных заболеваний и для предотвращения гнойного воспаления. Антибиотики назначаются в форме таблеток либо инъекций.
- Другие препараты – схема лечения может включать прием противовоспалительных препаратов, энтеросорбентов при нарушении работы пищеварительного тракта, спазмолитиков и средств для коррекции артериального давления.
- Диета – необходимое условие при отравлениях, болезнях желудка и кишечника. В рационе не должно быть жирных продуктов, сладостей, жареных блюд, поскольку они могут провоцировать приступы тошноты, рвоты, головной боли.
- Хирургическое лечение назначается редко. Операция может понадобиться при гематомах в головном мозге, опухолях и других образованиях, которые препятствуют нормальному кровообращению.
Клинический Институт Мозга предлагает комплексные программы диагностики и лечения при головной боли, которая сопровождается тошнотой, рвотой, повышением температуры. Врачи предупреждают – важно не заниматься самолечением, а обращаться к специалистам при первых признаках ухудшения самочувствия. В нашем центре расположено современное, многофункциональное оборудование, а также есть возможность пройти обследование у врачей узкого и широкого профиля.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Диарея: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Диарея определяется как неоформленный или жидкий стул три или более раз в день с выделением жидких каловых масс объемом более 200 мл. При этом частый оформленный стул не считается диареей. Неоформленный жидкий стул у новорожденных и детей, находящихся на грудном вскармливании, также является нормой.
Диарея, или понос, возникает вследствие нарушения всасывания воды в кишечнике. Значительная потеря жидкости может привести к обезвоживанию, а выведение большого количества электролитов (ионов калия, натрия, хлора) - к нарушению нормального протекания внутри- и межклеточных процессов. По данным Всемирной организации здравоохранения, острая диарея является причиной смерти свыше 2 млн человек в год.
Разновидности диареи
По клиническому течению:
- острая диарея - продолжается до 4 недель, вызвана бактериальными, паразитарными или вирусными инфекционными заболеваниями кишечника;
- хроническая диарея - длится более 4 недель, а ее причиной являются патологические состояния желудочно-кишечного тракта.
- секреторная диарея (обильный водянистый стул более 1 л/сут.);
- осмолярная диарея (обильный стул (полифекалия) с большим количеством остатков полупереваренной пищи (стеаторея));
- гипер- и гипокинетическая диарея (жидкий или кашицеобразный необильный стул);
- эксудативная диарея (жидкий необильный стул со слизью и/или кровью).
Диарея может быть спровоцирована пищевой токсикоинфекцией, приемом несвежих или несовместимых между собой продуктов, алкоголем, большим количеством кофе, слишком жирной или острой пищей.
Обычно диарея является симптомом инфекционного поражения желудочно-кишечного тракта, который может быть вызван различными бактериями, вирусами и паразитами. Инфекция распространяется через загрязненные пищевые продукты, питьевую воду или от человека человеку в результате несоблюдения гигиены. У больного наблюдаются симптомы интоксикации: жар, озноб, ломота в теле, общее недомогание, отсутствие аппетита, тошнота, рвота. Высокая лихорадка в большей степени свойственна инвазивным инфекциям, вызывающим воспалительную реакцию. При тяжелом воспалении в кишечнике развиваются эрозии и язвы и, как следствие, кровавая диарея.
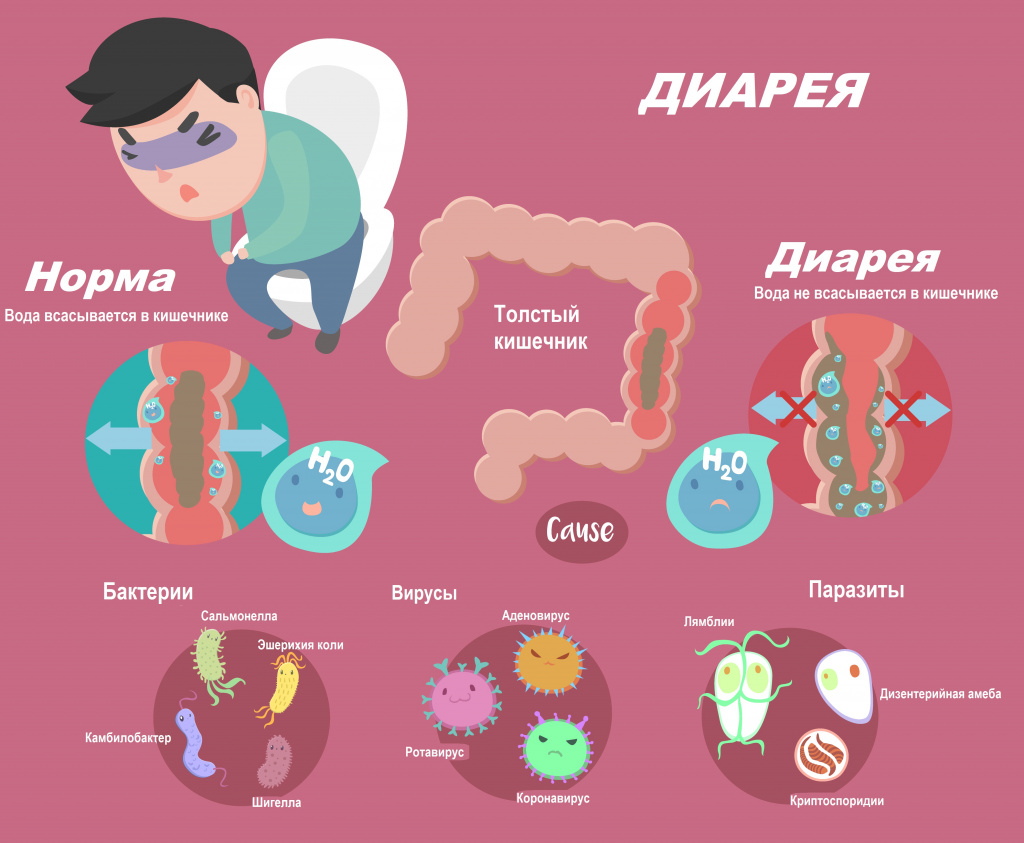
Помимо этого, диарею могут вызвать различные заболевания и патологические состояния:
- недостаток ферментов поджелудочной железы, хронический панкреатит;
- новообразования поджелудочной железы, надпочечников или кишечника;
- ишемия тонкой и толстой кишки;
- синдром раздраженного кишечника;
- дисбактериоз кишечника;
- резекция желудка или кишечника с формированием слепой петли либо короткой тонкой кишки;
- врожденные нарушения процесса всасывания;
- механическая желтуха любой природы;
- заболевания щитовидной железы (гипертиреоз, тиреотоксикоз);
- сахарный диабет;
- радиационное воздействие;
- прием некоторых лекарственных препаратов (слабительных, антибиотиков, антацидов и др.);
- неврогенные расстройства.
- синдромы острого гастрита и рита характерны для сальмонеллеза, бактериальных пищевых отравлений, кишечного иерсиниоза (псевдотуберкулеза);
- синдром острого энтерита типичен для холеры, вирусной диарей, коли-инфекции, вызванной кишечными палочками, кишечного иерсиниоза;
- синдром острого колита развивается при дизентерии, коли-инфекции, амебиазе (амебной дизентерии);
- синдром острого роколита характерен для сальмонеллеза, кишечного иерсиниоза, кампилобактериоза;
- обильная диарея со значительной примесью крови может свидетельствовать о начале развития язвенного колита, болезни Крона;
- острые инфекционные заболевания вирусной этиологии (ротавирус, норовирус, аденовирус, коронавирус) протекают с симптомами интоксикации и преимущественным поражением нескольких отделов желудочно-кишечного тракта (желудка, тонкой и толстой кишки) и с развитием синдромов энтероколита и роколита.
Особую опасность представляет диарея у ребенка, поскольку чревата очень быстрым развитием обезвоживания, тахикардией, падением артериального давления и шоком.
К каким врачам обращаться при диарее
При диарее следует обратиться к врачу-терапевту , врачу общей практики или гастроэнтерологу . Врач назначит необходимое обследование и установит причину болезни. Часто для постановки правильного диагноза требуются консультации инфекциониста.
Диагностика и обследования при диарее
Алгоритм диагностики острой диареи предусматривает определение ее причины, выявление воспалительного или другого этиологического фактора и верификацию заболевания.
Диагностические трудности возникают редко, только когда диарея становится первым проявлением системного заболевания или доминирует в клинической картине.
Наряду с физикальным обследованием (измерением веса, температуры, частоты сердечных сокращений и артериального давления), выполняют проктологический осмотр.
Характер стула определяется локализацией поражения кишечника (тонкая или толстая кишка). В зависимости от цвета и консистенции каловых масс можно предположить причину диареи:
- Желтый понос – возникает в результате усиления кишечной перистальтики (каловые массы продвигаются быстро и не сформированы полностью), может сопровождаться резью, тяжестью в животе.
- Жидкий кал зеленого цвета регистрируется при вирусных и бактериальных инфекционных болезнях. Цвет кала объясняется активным ростом количества возбудителей и скоплением лейкоцитов. Может сопровождаться частыми позывами к рвоте, болью в животе.
- Понос с кровью возникает при желудочно-кишечных кровотечениях. Если поражены верхние отделы пищеварительной системы, кал окрашивается в черный цвет. Кал с кровью алого цвета свидетельствует о кровотечении из прямой кишки.
- Белый жидкий стул возникает при наличии в организме новообразований или камней, сдавливающих желчный проток. Это состояние также сопровождается потемнением мочи и желтушностью кожных покровов.
- Понос водой встречается при холере. В этом случае испражнения очень частые, существует большой риск быстрого обезвоживания.
Вспышки ротавирусной инфекции характерны для осенне-зимнего сезона, за что её часто называют кишечным или желудочным гриппом. На самом деле грипп и ротавирусный гастроэнтерит совершенно разные заболевания. Возбудителем последнего является ротавирус — РНК-содержащий вирус, который при большом увеличении напоминает колесо со спицами.
Ротавирус очень заразен и легко передается от больного человека к здоровому фекально-оральным путем, то есть через грязные руки. Источниками заражения также могут быть плохо вымытые продукты питания, детские игрушки, загрязненная вода. Существует возможность передачи ротавируса воздушно-капельным путем.
В России ротавирусный гастроэнтерит является причиной 7-35% всех кишечных инфекций, в зависимости от времени года. Заразиться может каждый, независимо от возраста и пола. Однако чаще и тяжелее болеют дети. Среди детских кишечных инфекций ротавирусная составляет около 60%. У взрослых причиной кишечного гриппа чаще бывает норовирус или пищевые отравления.
Симптомы ротавирусной инфекции
Заболевание ротавирусом развивается остро, то есть симптомы появляются внезапно и быстро нарастают. От момента заражения до появления первых признаков кишечного гриппа обычно проходит от 14 часов до 4 дней. В 90% случаев все проявления болезни достигают своего пика в течение суток. Значительно реже ротавирусная инфекция протекает вяло, с постепенным нарастанием симптомов в течение 2-3 дней. Средняя продолжительность болезни 5-7 суток.
Симптомы типичной формы ротавирусного гастроэнтерита:
- повышение температуры обычно до 37-38оС;
- признаки интоксикации: слабость, общее недомогание, потеря аппетита, головные боли;
- рвота от 2-4 раз в сутки до 10-20 раз в тяжелых случаях, обычно появляется раньше поноса;
- понос (диарея) характеризуется появлением водянистого пенистого стула желтого цвета, частота опорожнения кишечника зависит от тяжести болезни;
- боли в верхней части живота умеренной интенсивности, иногда схваткообразные;
- урчание в кишечнике;
- появление признаков простуды — боль при глотании, насморк, кашель, покраснение горла — непостоянный признак, чаще встречается у детей.
Выраженность симптомов ротавирусной инфекции зависит от многих факторов: общего состояния организма, наличия сопутствующих болезней, напряженности иммунитета к ротавирусу.
Некоторые дети, а особенно взрослые, болеют кишечным гриппом в легкой форме, иногда болезнь проходит практически незаметно и не требует обращения к врачу. Реже люди становятся носителями вируса: сами не болеют, но постоянно выделяют вирус с испражнениями и могут быть источником заражения для окружающих.
Тяжелые формы болезни наблюдаются обычно у детей до 3 лет с иммунодефицитом или недостаточной массой тела, а также у пожилых людей с серьезными хроническими заболеваниями. По данным ВОЗ ротавирус ежегодно уносит жизни 1-3 млн детей.
Тяжелый ротавирусный гастроэнтерит опасен прежде всего потерей жидкости, сопровождающей многократную рвоту и понос. Поэтому важно знать, как избежать обезвоживания у детей и взрослых. Нередко борьба с обезвоживанием становится ключевым звеном лечения кишечного гриппа.
Лечение ротавирусной инфекции
В большинстве случаев организм как взрослых, так и детей самостоятельно справляется с ротавирусом, и в течение недели происходит выздоровление.
Однако повышение температуры, появление повторной рвоты, поноса и боли в животе всегда является уважительным поводом для вызова врача на дом, особенно если речь идет о заболевании ребенка. Это связано с тем, что похожие симптомы характерны не только для ротавирусного гастроэнтерита, но и для более серьезных кишечных инфекций, а также хирургических заболеваний, например, аппендицита. Поэтому важно, чтобы врач осмотрел больного и исключил опасные для жизни и здоровья состояния.
Диета при ротавирусной инфекции
В первый день болезни, при частой рвоте и отсутствии аппетита от еды можно воздержаться. Однако, как только самочувствие начинает улучшаться, нужно постепенно вернуться к полноценному питанию, чтобы ускорить выздоровление. На протяжении всей болезни важно пить как можно больше жидкости.
При развитии инфекции у детей грудного возраста их продолжают кормить, как и прежде: грудным молоком или специальными смесями. Рекомендуется лишь увеличить частоту кормления. В некоторых случаях врач может посоветовать использование пищевых добавок или лекарств, содержащих лактазу. Это фермент, расщепляющий молоко и помогающий его усвоению, что особенно актуально для грудничков. Известно, что при ротавирусной инфекции активность собственной лактазы в организме снижается, что приводит к плохому усвоению молочных продуктов, усилению поноса и вздутию живота.
Старшим детям и взрослым желательно увеличить кратность приема пищи, сократив размер порции. Из диеты исключают молочные продукты, снеки, полуфабрикаты, ограничивают употребление соков, сырых фруктов и овощей, бобовых и другой пищи, богатой углеводами.
Наиболее предпочтительными являются каши, жидкие супы, отварные суфле, паровые котлеты, вчерашний хлеб. Нельзя употреблять жареные, острые, маринованные и копченые продукты. Такую диету нужно соблюдать до полного выздоровления и в течение 2-3 дней после.
Лекарственное лечение ротавирусной инфекции
Антибиотики при ротавирусной инфекции не показаны. В редких случаях их может назначить врач при высоком риске бактериальных осложнений или смешанных инфекциях (когда помимо ротавируса обнаруживается заражение бактериями).
Для борьбы с интоксикацией и поносом назначаются сорбенты. Это лекарственные средства, которые способны всасывать своей поверхностью токсины и газы из желудочно-кишечного тракта. Многие из них обладают закрепляющим действием, то есть нормализуют стул. В аптеке без рецепта можно купить такие сорбенты, как: Смекта, Полисорб, уголь активированный, Фильтрум-СТИ и др. Сорбенты нужно принимать отдельно от других лекарств, с интервалом не менее 30 минут.
Чтобы разгрузить желудочно-кишечный тракт и ускорить восстановление его полноценной работы назначаются ферментные препараты, которые принимают во время еды. Это Креон, Панкреатин, Мезим, Лактаза и др. Кроме того, в лечении ротавирусного гастроэнтерита широко используются препараты про- и пребиотиков: Энтерол, Бактисуптил, Бифиформ, Линекс, Ацилакт и др.
При высокой температуре можно использовать парацетамол или ибупрофен согласно инструкции.
Профилактика ротавирусной инфекции
Основная роль в профилактике ротавирусной инфекции принадлежит правилам гигиены. Учитывая способы распространения и передачи вируса необходимо тщательно мыть руки после посещения туалета, прогулки на улице, перед едой.
Важно следить за чистотой детских игрушек, посуды, пустышек и других предметов, которые ребенок может попробовать на вкус. В разгар сезонных вспышек инфекций по возможности не берите с собой детей до 3 лет, когда посещаете места большого скопления людей.
Путешествуя за границей, не пейте сырую и бутилированную воду сомнительного происхождения. Не употребляйте напитки со льдом. Тщательно мойте фрукты и овощи.
Если в доме есть больной ротавирусом важно обеспечить правила карантина, так как в первые дни болезни человек очень заразен. У заболевшего должно быть отдельное помещение, личные средства гигиены (полотенце, зубная щетка) и собственная столовая посуда. В комнате, где находится больной нужно ежедневно проводить влажную уборку, проветривать. Тару, в которую собираются выделения больного, необходимо тщательно промывать горячей водой с мылом.
Вакцина закапывается в рот малышу в 6 недель, затем троекратно с интервалом в 10-14 недель вакцинацию повторяют. Сейчас прививка от ротавирусного гастроэнетрита введена в Национальный календарь профилактических прививок по эпидемическим показаниям. То есть её можно сделать бесплатно при высоком риске заражения. По желанию прививку можно сделать за свой счет в любое время.
С помощью нашего сервиса вы можете найти клиники, где проводится вакцинация и уточнить наличие препарата и график вакцинации по указанным телефонам.
К какому врачу обратиться с кишечным гриппом (ротавирусом)?
С помощью сервиса НаПоправку вы можете найти клинику, где можно вызвать на дом терапевта и педиатра. А также выбрать хорошую инфекционную клинику для госпитализации.
Читайте также:

