Лихорадка при диабете 2 типа
Обновлено: 22.04.2024
Неотложные состояния при сахарном диабете (СД) различаются по этиологии и патогенезу.
Выделяют следующие клинико-метаболические варианты острых осложнений в диабетологии:
- диабетический кетоацидоз и кетоацидотическая кома,
- гиперосмолярная кома и гиперосмолярное гипергликемическое состояние,
- молочнокислый ацидоз (лактат-ацидоз),
- гипогликемия и гипогликемическая кома.
ДИАБЕТИЧЕСКИЙ КЕТОАЦИДОЗ И КЕТОАЦИДОТИЧЕСКАЯ КОМА
Диабетический кетоацидоз (ДКА) – это критическое, ургентное состояние при СД, которое развивается вследствие абсолютного дефицита инсулина или выраженной относительной инсулиновой недостаточности, при несвоевременной диагностике и лечении, приводящее к развитию кетоацидотической комы с тяжелыми гормонально-метаболическими нарушениями органов и систем. ДКА, как правило, развивается при декомпенсации СД 1 типа, но вместе с тем редко может развиваться и при СД 2 типа. Это имеет подтверждение в исследованиях отечественных и зарубежных авторов (В. В. Потемкин, 2008, А. М. Мкртумян, 2008).
Причиной ДКА является абсолютный дефицит инсулина. Той или иной выраженности ДКА определяется у большинства пациентов на момент манифестации СД-1 (10—20 % всех случаев ДКА).
У пациента с установленным диагнозом СД-1 ДКА может развиться при прекращении введения инсулина, зачастую самим пациентом (13 % случаев ДКА), на фоне сопутствующих заболеваний, в первую очередь, инфекционных, при отсутствии увеличения дозы инсулина (30-40 %).
До 20 % случаев развития ДКА у молодых пациентов с СД-1 связаны с психологическими проблемами и/или нарушениями пищевого поведения (боязнь прибавки веса, боязнь гипогликемии, подростковые проблемы). Достаточно частой причиной ДКА в ряде стран является отмена инсулина самим пациентом из-за дороговизны препаратов для некоторых слоев населения (табл. 7. 11).
Вследствие нарастания кетонемии появляется тошнота, рвота, анорексия. Дефицит инсулина и повышенная секреция контринсулярных гормонов способствует распаду белков (катаболизм – протеолиз) в печени и образованию из них глюкозы в реакциях глюконеогенеза, а также аммиака, мочевины, что приводит к азотемии. Гипергликемия, гиперкетонемия, гиперазотемия приводят к нарушениям водно-электролитного обмена, повышению осмотического диуреза, выведению натрия, калия, фосфора, хлора. При полиурии вначале преобладает выделение натрия, поскольку он содержится во внеклеточной жидкости, а затем позднее присоединяется выход калия из клеток и повышенное его выделение с мочой. Развивается выраженное обезвоживание организма, уменьшается объём циркулирующей крови.
Таким образом, при кетоацидотической коме происходят глубокие метаболические нарушения, декомпенсация углеводного, липидного, белкового, электролитного обмена.
Токсическое воздействие кетоновых тел на клетки центральной нервной системы, угнетение ферментных систем, снижение утилизации глюкозы клетками мозга, кислородное голодание ведёт к нарушению сознания, развитию кетоацидотической комы.
Базируется на данных клинической картины, указаниях на наличие у пациента СД-1, а также данных лабораторного исследования. Для ДКА характерна гипергликемия (в ряде случаев незначительная), кетонурия, метаболический ацидоз, гиперосмолярность.
Лабораторная диагностика острых осложнений сахарного диабета
Эффективная осмо-лярность, мОсм/кг
При обследовании пациентов с острой декомпенсацией СД необходимо определение уровня гликемии, креатинина и мочевины, электролитов, на основании чего производится расчет эффективной осмолярности. Кроме того, необходима оценка кислотно-основного состояния. Эффективная осмолярность (ЭО) рассчитывается по следующей формуле:
2 X [Na+ (мЭкв/л) + глюкоза (ммоль/л) ].
В норме ЭО составляет 285 - 295 мОсм/л.
У большинства пациентов с ДКА определяется лейкоцитоз, выраженность которого пропорциональна уровню кетоновых тел в крови. Уровень натрия, как правило, снижен вследствие осмотического оттока жидкости из интрацеллюлярных пространств в экстрацел-люлярные в ответ на гипергликемию. Реже уровень натрия может быть снижен ложноположительно как следствие выраженной гипертриглицеридемии. Уровень калия сыворотки исходно может быть повышен вследствие его перемещения из экстрацеллюлярных пространств.
Базируется на данных клинической картины, указаниях на наличие у пациента СД-1, а также данных лабораторного исследования. Для ДКА характерна гипергликемия (в ряде случаев незначительная), кетонурия, метаболический ацидоз, гиперосмолярность
Лабораторная диагностика острых осложнений сахарного диабета
Эффективная осмо-лярность, мОсм/кг
При обследовании пациентов с острой декомпенсацией СД необходимо определение уровня гликемии, креатинина и мочевины, электролитов, на основании чего производится расчет эффективной осмолярности. Кроме того, необходима оценка кислотно-основного состояния. Эффективная осмолярность (ЭО) рассчитывается по следующей формуле: 2 X [Na+ (мЭкв/л) + глюкоза (ммоль/л) ]. В норме ЭО составляет 285 - 295 мОсм/л.
У большинства пациентов с ДКА определяется лейкоцитоз, выраженность которого пропорциональна уровню кетоновых тел в крови. Уровень натрия, как правило, снижен вследствие осмотического оттока жидкости из интрацеллюлярных пространств в экстрацел-люлярные в ответ на гипергликемию. Реже уровень натрия может быть снижен ложноположительно как следствие выраженной гипертриглицеридемии. Уровень калия сыворотки исходно может быть повышен вследствие его перемещения из экстрацеллюлярных пространств.
Другие причины потери сознания у пациентов с СД. Дифференциальная диагностика с гиперосмолярной комой, как правило, не вызывает затруднений (развивается у пожилых пациентов с СД-2) и не имеет большого клинического значения, т. к. принципы лечения обоих состояний сходны. При невозможности оперативно выяснить причину потери сознания пациента с СД ему показано введение глюкозы, т. к. гипогликемические состояния встречаются значительно чаще, а быстрая положительная динамика на фоне введения глюкозы сама по себе позволяет выяснить причину потери сознаний.
Лечение
Диабетический кетоацидоз, прекоматозное состояние и кома требуют немедленной госпитализации больного для проведения экстренной медицинской помощи. Необходимо срочное определение гликемии, глюкозурии, кетонемии и кетонурии, кислотно-щелочного равновесия, содержания натрия и калия, креатинина, мочевины, клинического анализа крови и мочи, ЭКГ, неврологическое обследование. На догоспитальном этапе или в приемном отделении после определения гликемии, глюкозурии, ацетонурии начинают внутривенно капельно инфузию 0, 9 % раствора хлорида натрия, при выраженной дегидратации до 1 л/час, инсулин короткого действия 20 ЕД в/м. Дальнейшее лечение осуществляют в реанимационном отделении или в отделении интенсивной терапии. Лечение ДКА легкой степени при сохраненном сознании и отсутствии тяжелой сопутствующей патологии можно проводить в эндокринологическом или терапевтическом отделении. В отделении реанимации и интенсивной терапии необходимо проводить мониторинг лабораторных показателей в целях предупреждения осложнений терапии – гипогликемии, гипокалиемии и гипонатриемии. Предлагаются следующие схемы лабораторного мониторинга:
Исследование глюкозы крови 1 раз в час, до снижения гликемии ниже 14 ммоль/л, затем 1 раз в 3 часа
Контроль ацетона мочи и кетоновых тел – 2 раза в первые 2 суток, затем 1 раз в сутки
Натрий и калий в плазме - не менее 2 раз в сутки
Фосфор – только у пациентов при недостаточности питания и хроническом алкоголизме
Остаточный азот, мочевина, креатинин сыворотки – исходно и через 3 дня
Гематокрит, газоанализ и рН – 1-2 раза в сутки до нормализации кислотно-основного состояния Терапия ДКА направлена на коррекцию основных патофизиологических нарушений. Основные компоненты лечебных мероприятий при кетоацидотической коме включают: устранение инсулиновой недостаточности, восстановление электролитного баланса и кислотно-основного равновесия, лечение сопутствующих заболеваний, которые могут быть причиной ДКА.
В настоящее время доказана целесообразность режима малых доз инсулина при лечении кетоацидотической комы, так как при введении больших доз инсулина имеется опасность развития гипогликемии, гипокалиемии, отёка мозга. Введение малых, физиологических доз инсулина проводится одновременно с регидратацией. При ДКА проводится внутривенная (в/в) инсулинотерапия в виде длительных инфузий. Для достижения оптимальных концентраций инсулина в крови необходима непрерывная инфузия малых доз инсулина – 0, 1 ЕД/кг/час, 4-10 ЕД инсулина в час (в среднем 6 ЕД/час). Это позволяет снизить липолиз, кетогенез и продукцию глюкозы печенью, таким образом воздействовать на главные звенья патогенеза ДКА. Начальная доза ИКД составляет 0, 15 ЕД/кг массы тела (в среднем 10-12 ЕД) и вводится в/в болюсно. Необходимую дозу инсулина набирают в инсулиновый шприц, добирают 0, 9 % NaCl до 1 мл вводят очень медленно (2-3 мин). Затем переходят на в/в введение ИКД по 0, 1 ЕД/кг/час (5-8 ЕД/час) с помощью инфузомата (первый вариант). Инфузионнную смесь готовят следующим образом: 50 ЕД ИКД+2 мл 20% раствора альбумина или 1 мл крови пациента для предотвращения сорбции инсулина в системе, и доводят общий объем до 50 мл 0, 9% NaCl. При отсутствии инфузомата используется второй вариант инсулинотерапии. С этой целью инфузионный раствор готовят из расчета 100 ЕД ИКД на каждые 100 мл 0, 9% раствора NaCl, концентрации ИКД будет составлять 1 ЕД/мл. Для предотвращения сорбции инсулина необходимо добавить 4 мл 20% альбумина на 100 мл раствора. Недостатком данного метода является трудность в титровании малых доз инсулина 12 по числу капель или мл смеси, а также возможность перегрузки жидкостью. Если инфузомата нет, более удобен в использовании 3 вариант. ИКД вводят в/в болюсно 1 раз в час шприцем в “резинку” инфузионной системы. Пример: в инсулиновый шприц набирают 6 ЕД ИКД, набирают в шприц 2 мл и добирают до 2 мл 0, 9% раствора NaCl и вводят медленно в течение 2-3 минут. Длительность фармакодинамического эффекта ИКД при этом составляет до 60 минут. Преимуществом этого способа введения является отсутствие сорбции инсулина, не нужно добавлять в раствор альбумин или кровь, а также более точен учет и коррекция введенной дозы ИКД. Внутримышечная (в/м) инсулинотерапия проводится при невозможности в/в доступа, в отсутствии нарушений гемодинамики и при легкой форме ДКА. Доза ИКД примерно 0, 4 ЕД/кг, из них половина вводится в/в, половина – в/м, затем введение ИКД осуществляется по 5-10 ЕД/час. Недостатками введения ИКД в/м является снижение его всасывания при нарушении микроциркуляции (коллапс, прекома, кома) и дискомфорт для больного (24 в/м инъекции в сутки). При этом, если через 2 часа после начала в/м введения ИКД гликемия не снижается, необходимо переходить на в/в введение. Скорость снижения гликемии при лечении ДКА должна быть не более 4 ммоль/час. Более резкое снижение гликемии создает опасность обратного осмотического градиента между внутри- и внеклеточным пространством, осмотического дисбаланса и отека мозга. В первые сутки не следует снижать гликемию ниже 13 ммоль/л. При отсутствии снижения гликемии в первые 2-3 часа следует провести коррекцию дозы инсулина – удвоить следующую дозу ИКД до 0, 2 ЕД/кг и проверить адекватность гидратации. Если снижение гликемии составило около 4 ммоль/л в час или достигнуто снижение гликемии до 14-15 ммоль/л, необходимо уменьшить следующую дозу ИКД вдвое (0, 05 ЕД/кг), примерно 2-4 ЕД/час. При снижении гликемии ниже 4 ммоль/час рекомендуется пропустить следующую дозу ИКД и продолжить ежечасно определять гликемию. После улучшения 13 состояния, стабилизации гемодинамики, уровень гликемии не более 11-12 ммоль/л и рН>7, 3 переходят на п/к введение ИКД каждые 4-6 часов с коррекцией дозы в зависимости от гликемии в сочетании с инсулином продленного действия 1-2 раза в сутки с начальной дозы 10-12 ЕД.
Адекватная регидратация восполняет не только водный и электролитный дефицит, но и приводит к снижению гликемии, улучшает периферическую гемодинамику и почечный кровоток. При исходно нормальном уровне натрия (менее 145 мэкв/л) для регидратации применяется изотонический (0, 9%) раствор хлорида натрия, при гипернатриемии (>150 мэкв/л) используют гипотонический раствор NaCl. Скорость регидратации составляет 1 литр в 1-й час (с учетом жидкости, введенной на догоспитальном этапе), затем по 0, 5 л во 2-й и 3-й час, по 0, 25-0, 5 л в последующие часы. Скорость регидратации корректируется в зависимости от показателей центрального венозного давления и клинической картины. Объем вводимой за час жидкости не должен превышать часовой диурез более чем на 500-1000 мл. Общее количество жидкости, введенной в первые 12 часов терапии, не должно превышать 10% массы тела.
При достижении уровня глюкозы крови 13-14 ммоль/л, переходят на введение 5-10% раствора глюкозы.
Восстановление электролитных нарушений
Важным разделом терапии кетоацитодической комы является коррекция электролитных нарушений. Развитие дефицита калия в организме, снижение его внутриклеточного содержания при кетоацитодической коме обусловлено повышенной экскрецией калия с потом, вследствие осмотического диуреза. Инсулиновая терапия, регидратация, снижение гликемии, уменьшение ацидоза способствуют поступлению калия в клетку вместе с глюкозой, в обмен на ионы водорода. Явления гипокалиемии проявляются обычно через 3-4 часа после начала инсулинотерапии и введения жидкости, при тенденции к нормолизации рН. Развитие гипокалиемии может приводить к тяжелым осложнениям со стороны сердечно-сосудистой системы – тахикардия, снижение АД, нарушения ритма; дыхательной системы, а также атонии желудка, кишечника, мочевого пузыря. Если уровень К+ плазмы неизвестен, в/в инфузию калия начинают не позднее, чем через 2 часа после начала инсулинотерапии, под контролем ЭКГ и диуреза. В/в инфузию калия начинают одновременно с введением инсулина по следующей схеме:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сахарный диабет II типа: причины появления, симптомы, диагностика и способы лечения.
Определение
Сахарный диабет (СД) II типа — метаболическое заболевание, характеризующееся хронической гипергликемией (повышенным содержанием глюкозы в крови), развивающейся в результате нарушения механизмов взаимодействия инсулина с клетками тканей или его секреции (ВОЗ, 1999 год). У больных этой формой заболевания поджелудочная железа не может продуцировать достаточное количество инсулина, или организм неэффективно его использует. СД II типа диагностируется у 90% людей с гипергликемией.
Причины появления сахарного диабета II типа
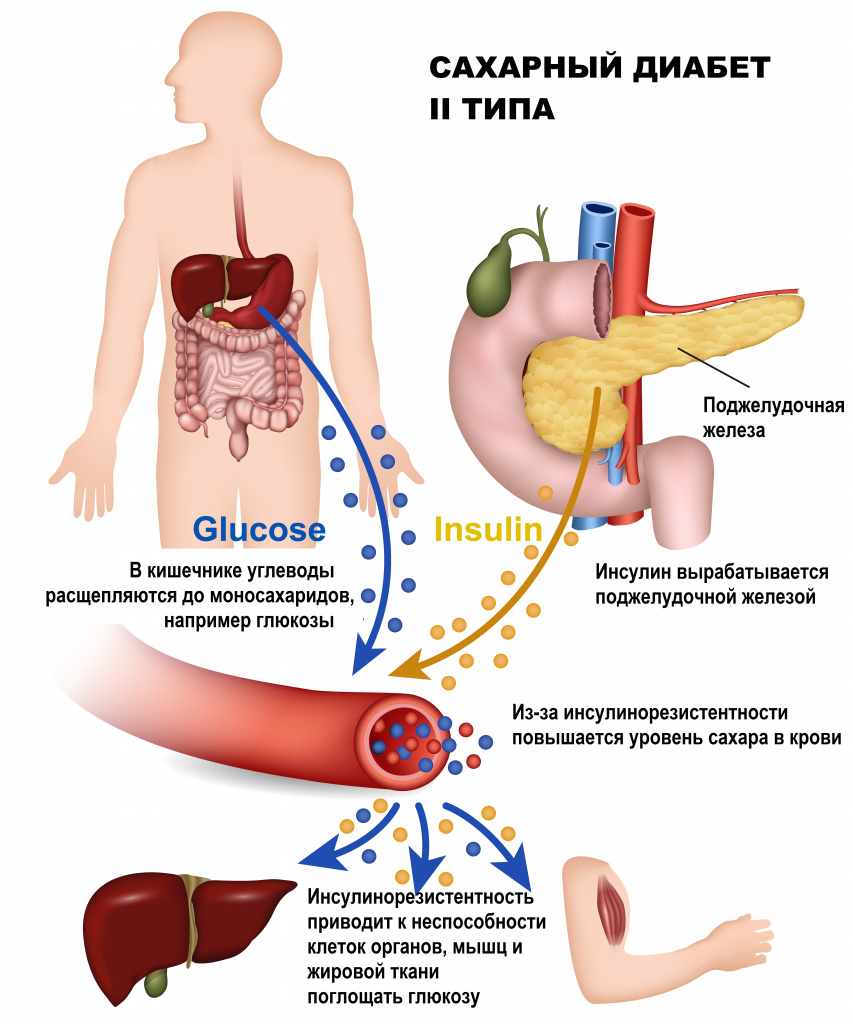
У здорового человека молекула инсулина связывается со специальным рецептором, расположенным на мембране клетки, и обеспечивает прохождение глюкозы (основного источника энергии) внутрь клетки. У больного СД II типа способность инсулина передавать сигнал для поступления глюкозы в клетку утрачивается, в результате чего клетка не может усвоить глюкозу.
Поджелудочная железа, реагируя на высокий уровень сахара в крови, со временем истощается и утрачивает свои секреторные функции. В результате повышается содержание глюкозы в крови, нарастает глюкозотоксичность, что приводит к повреждению многих органов и систем организма и серьезным долгосрочным осложнениям.
Несмотря на наличие генетического компонента в развитии СД II типа, основными факторами риска заболевания являются малоподвижный образ жизни, избыточный вес и абдоминальная форма ожирения (скопление жира в области живота), а также диета, содержащая слишком много жиров и углеводов. Зачастую имеет место не одна, а целый комплекс причин.
Заболевание чаще развивается у лиц старше 40 лет с избыточной массой тела или ожирением, но может манифестировать и в более молодом возрасте, а также у лиц с нормальной массой тела. В России СД II типа страдает не менее 9 млн человек (около 7% населения).
Классификация заболевания
По степени тяжести гликемии:
- Легкая – купируется больным самостоятельно, не требует посторонней помощи.
- Тяжелая - с выраженными симптомами, потерей сознания, купируется только с помощью посторонних лиц и в экстренном порядке.
- фаза компенсации,
- фаза субкомпенсации,
- фаза декомпенсации.
E11.2 - СД II типа с поражением почек,
E11.3 - СД II типа с поражениями глаз,
E11.4 - СД II типа с неврологическими осложнениями,
E11.5 - СД II типа с нарушениями периферического кровоснабжения,
E11.6 - СД II типа с другими уточненными осложнениями,
E11.7 - СД II типа с множественными осложнениями,
E11.8 - СД II типа с неуточненными осложнениями,
E11.9 - СД II типа без осложнений.
Симптомы сахарного диабета II типа
Отличительной особенностью заболевания является длительное бессимптомное течение. Причиной первичного обращения пациента к врачу могут стать различные проявления микро- и макроангиопатий, боль в ногах, эректильная дисфункция. Симптомы СД II типа чаще возникают, когда гипергликемия носит уже стойкий характер.
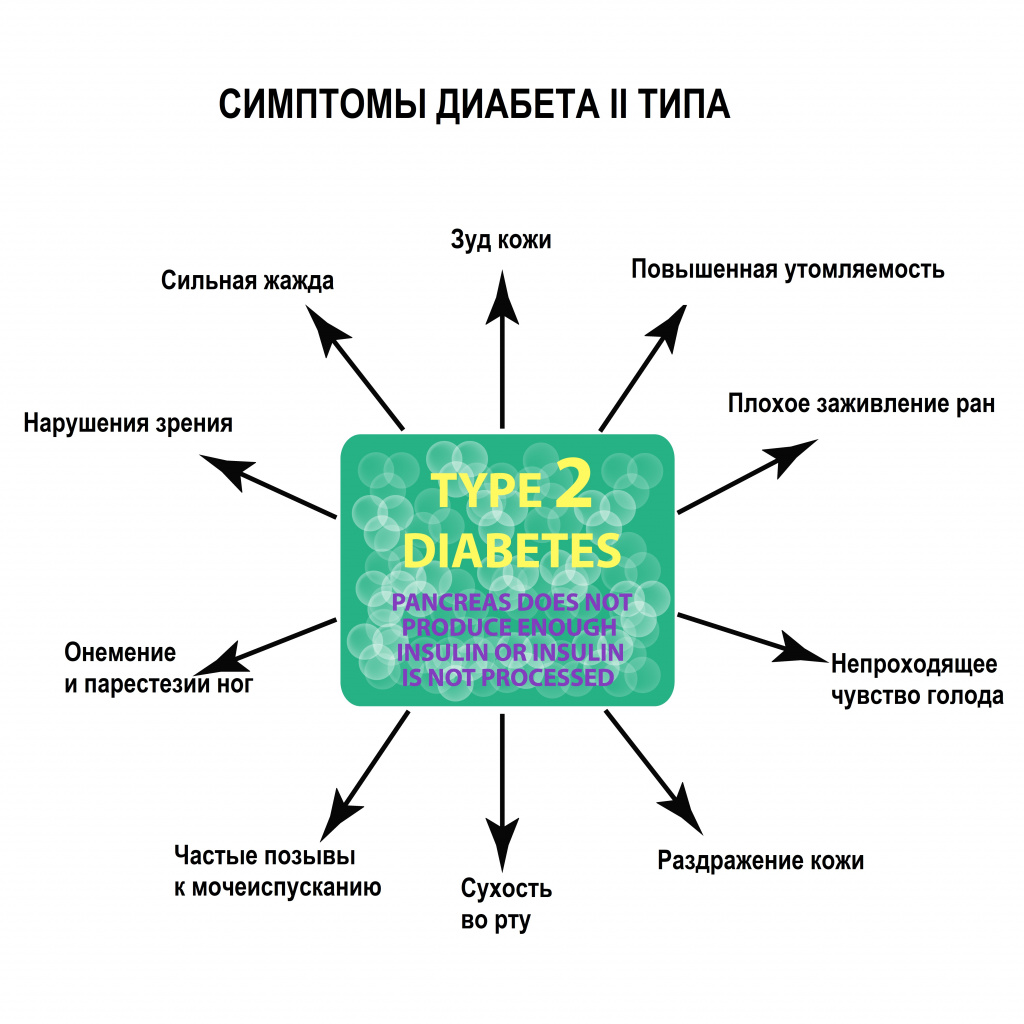
Пациенты могут предъявлять жалобы на слабость, быструю утомляемость при физических и умственных нагрузках, сонливость, снижение памяти. При хронической гипергликемии могут иметь место следующие проявления заболевания: сухость во рту, сильная жажда, кожный зуд, учащенное мочеиспускание (в том числе в ночное время), фурункулез, грибковые инфекции, плохое заживление ран, затуманенное зрение (пелена перед глазами) вследствие поражения сосудов сетчатой оболочки глаза. По мере прогрессирования диабета симптомы становятся более выраженными, наблюдаются нарушения работы различных органов. Больше всего в глюкозе и кислороде нуждаются клетки мозга и сердца, которые страдают первыми. Избыток сахара в крови приводит к облитерации артериальных сосудов – они теряют эластичность и упругость, просвет артерий сужается. В результате у больных повышается артериальное давление, нарушается сердечный ритм.
Синонимы: Анализ крови на гликированный гемоглобин. Glycohemoglobin; HbA1c; Hemoglobin A1c; A1c; HgbA1c; Hb1c. Краткая характеристика определяемого вещества Гликированный гемоглобин Образуется в результате медленного неферментативного присоединения глюкозы к гемоглобину А, со.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Озноб: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Озноб – это ощущение холода, которое сопровождается появлением гусиной кожи, мышечной дрожи и бледностью кожных покровов. При ознобе происходят частые сокращения мышц, сужение сосудов и замедление микроциркуляции кожи, соответственно, снижается теплоотдача и возникает чувство зябкости. В большинстве случаев с ознобом сталкиваются при повышении температуры тела, однако этот симптом может возникать и по другим причинам, многие из которых требуют незамедлительного врачебного вмешательства.

Разновидности озноба
Наиболее важным для диагностики является определение связи озноба с температурой тела:
- озноб, связанный с повышенной температурой тела;
- озноб, возникающий при нормальной температуре тела;
- озноб, возникший при переохлаждении.
- постоянный озноб – длительностью более часа;
- кратковременный озноб – продолжительностью несколько минут.
- Однократный озноб – возникает при инфекционных заболеваниях с острым началом, таких как пневмония, ангина, грипп; при аллергических реакциях и некоторых других ответных реакциях организма, например, при переливании компонентов крови.
- Многократный озноб – чередование лихорадки с периодами нормальной температуры (характерно для малярии, возвратного сыпного тифа).
Наиболее частой причиной озноба является инфекция, вызывающая повышение температуры тела.
Лихорадка – это аутоиммунный ответ организма на простуду, грипп и т. д. Известно, что повышенная температура тела затрудняет размножение вирусов и позволяет иммунной системе более эффективно бороться с болезнью.
Мозг получает сигнал для повышения температуры тела, после чего в организме усиливается процесс теплопродукции и снижается теплоотдача, в этот момент и возникает озноб.
Редкое, но опасное инфекционное заболевание – малярия, передающаяся комарами рода Anopheles. Малярия сопровождается высокой температурой и сильным ознобом, который наступает внезапно и продолжается до двух часов.
Пациенты, недавно вернувшиеся из тропических стран и жалующиеся на лихорадку с ознобом, должны быть обязательно обследованы на предмет малярии.
Не стоит забывать, что не только инфекционные заболевания, но и онкологический процесс может стать причиной озноба. В таком случае у пациента также наблюдается снижение массы тела, потливость, особенно в ночное время, повышенная утомляемость, ухудшение аппетита.
Озноб может стать следствием сильного переохлаждения. При этом состоянии кровеносные сосуды сужаются, в организме замедляется не только кровоток, но и обменные процессы.
Не самой частой, но все же встречающейся в медицинской практике причиной озноба может стать синдром Рейно, характеризующийся кратковременными спазмами сосудов концевых фаланг кистей и стоп. Данное состояние чаще регистрируется у женщин, а провоцирующим фактором является холод.
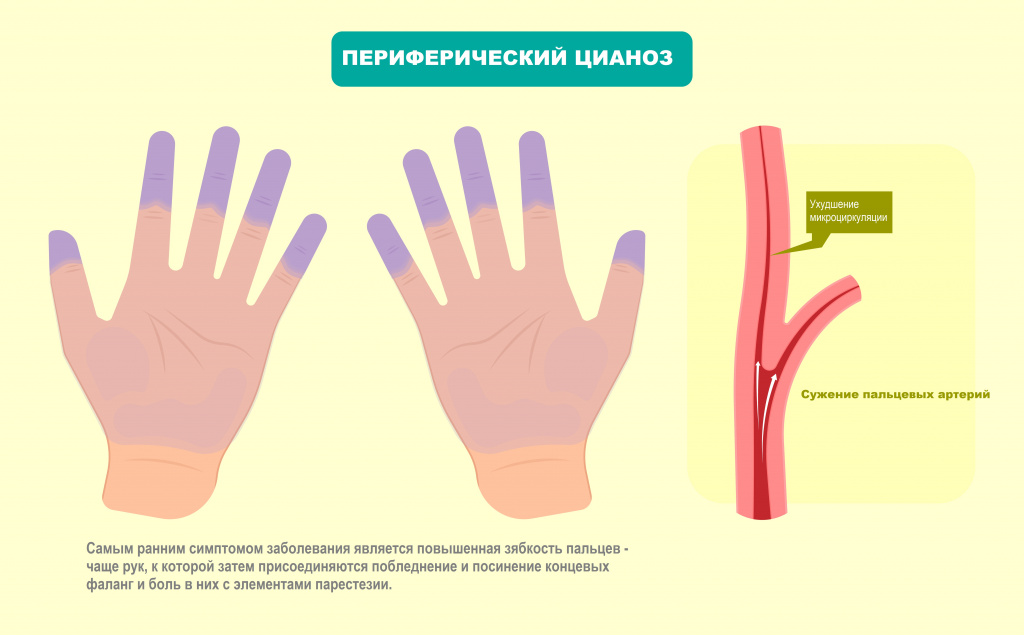
Что касается появления озноба при нормальной температуре тела, то и здесь причин тоже немало.
Эндокринологические нарушения и заболевания. Например, для пациентов с недостаточной функцией щитовидной железы жалобы на озноб – совсем не редкость. Больные сахарным диабетом могут ощущать зябкость в момент резкого снижения уровня глюкозы. У женщин причиной появления озноба порой становится гормональный дисбаланс во время климактерического периода.
Озноб может быть одним из симптомов анемии – заболевания, сопровождающегося снижением количества красных клеток крови (эритроцитов) и содержащегося в них гемоглобина.
Нередко озноб возникает в ответ на повышение или понижение артериального давления. В таком случае помимо озноба пациента будут беспокоить головокружение, резкая слабость, тошнота, рвота.
Озноб без повышения температуры может быть симптомом хронизации инфекционного процесса.
На озноб нередко жалуются люди с дефицитом массы тела (значение индекса массы тела менее 18,5 кг/м2). Для расчета индекса массы тела нужно значение массы тела в килограммах разделить на значение роста в метрах, предварительно возведенное в квадрат.
В некоторых случаях стресс, психоэмоциональное напряжение и тяжелые физические нагрузки являются причиной озноба на фоне нормальной температуры тела.
Озноб может стать побочной реакцией на прием некоторых медикаментов, поэтому при обращении к врачу следует сообщать обо всех принимаемых лекарственных препаратах.
Таким образом, озноб возникает при следующих заболеваниях:
- Острые респираторные заболевания (грипп, ОРВИ, коронавирус).
- Острые инфекционные заболевания верхних и нижних дыхательных путей (синусит, ангина, перитонзиллярный абсцесс, крупозная пневмония).
- Бактериальный эндокардит.
- Инфекционные и воспалительные заболевания пищеварительной системы (бактериальный гастроэнтерит, ротавирусная инфекция, острый панкреатит).
- Инфекционные и воспалительные заболевания верхних и нижних мочевыводящих путей (цистит, уретрит, пиелонефрит, мочекаменная болезнь).
- Заболевания эндокринной системы (гипотиреоз, сахарный диабет).
- Гипертонический криз.
- Онкологические заболевания.
- Туберкулез.
- Малярия.
- Аллергическая реакция.
- Переохлаждение.
- Анемия.
- Стресс, тревожное расстройство, депрессивное расстройство.
Если озноб возник на фоне высокой температуры, особенно у пожилых пациентов или маленьких детей, гипертонического криза, резкого падения сахара в крови, аллергической реакции, то может потребоваться экстренный вызов скорой медицинской помощи.
Диагностика и обследования при ознобе
При обращении пациента с жалобами на озноб врач собирает подробный анамнез, выясняет, сопровождается ли озноб повышением температуры, проводит тщательный физикальный осмотр пациента с целью поиска инфекционного очага, выясняет, какие еще симптомы беспокоят больного, узнает, принимает ли пациент какие-либо лекарственные препараты.
В зависимости от предполагаемой причины появления озноба с целью уточнения диагноза врач может назначить следующие обследования:
-
клинический анализ крови с развернутой лейкоцитарной формулой позволяет выявить воспалительные изменения при различных инфекционно-воспалительных, аллергических заболеваниях, исключить анемию;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сахарный диабет: причины появления, симптомы, диагностика и способы лечения.
Определение
Сахарный диабет (СД) – группа хронических эндокринных патологий, связанных с нарушением усвоения глюкозы, возникающих в результате абсолютной или относительной инсулиновой недостаточности.
Основное его клиническое проявление – длительная гипергликемия вследствие нарушения метаболизма глюкозы в организме.
Причины появления сахарного диабета
Этиологию или патогенез большинства типов СД упрощенно можно описать как нарушение чувствительности к инсулину или как нарушение секреции инсулина.
Инсулин — это гормон, регулирующий уровень содержания сахара в крови и синтезирующийся β-клетками поджелудочной железы - последовательно, в несколько этапов. При диабете поджелудочная железа не вырабатывает достаточно инсулина или организм не может эффективно использовать вырабатываемый ею инсулин. Физиологическим и наиболее важным стимулятором секреции инсулина является глюкоза. Практически во всех тканях организма инсулин влияет на обмен углеводов, жиров, белков и электролитов, увеличивая транспорт глюкозы, белка и других веществ через мембрану клетки. Эндогенный инсулин сначала поступает в печень и лишь затем, меньшая его часть, - в большой круг кровообращения и почки.
К инсулинозависимым тканям относится печень, мышцы и жировая ткань. В клетки этих тканей глюкоза может попасть только с помощью инсулина. Если в организме мало инсулина или клетки невосприимчивы к нему, то глюкоза остается в крови. К инсулиннезависимым тканям относится эндотелий сосудов, нервная ткань и хрусталик глаза.
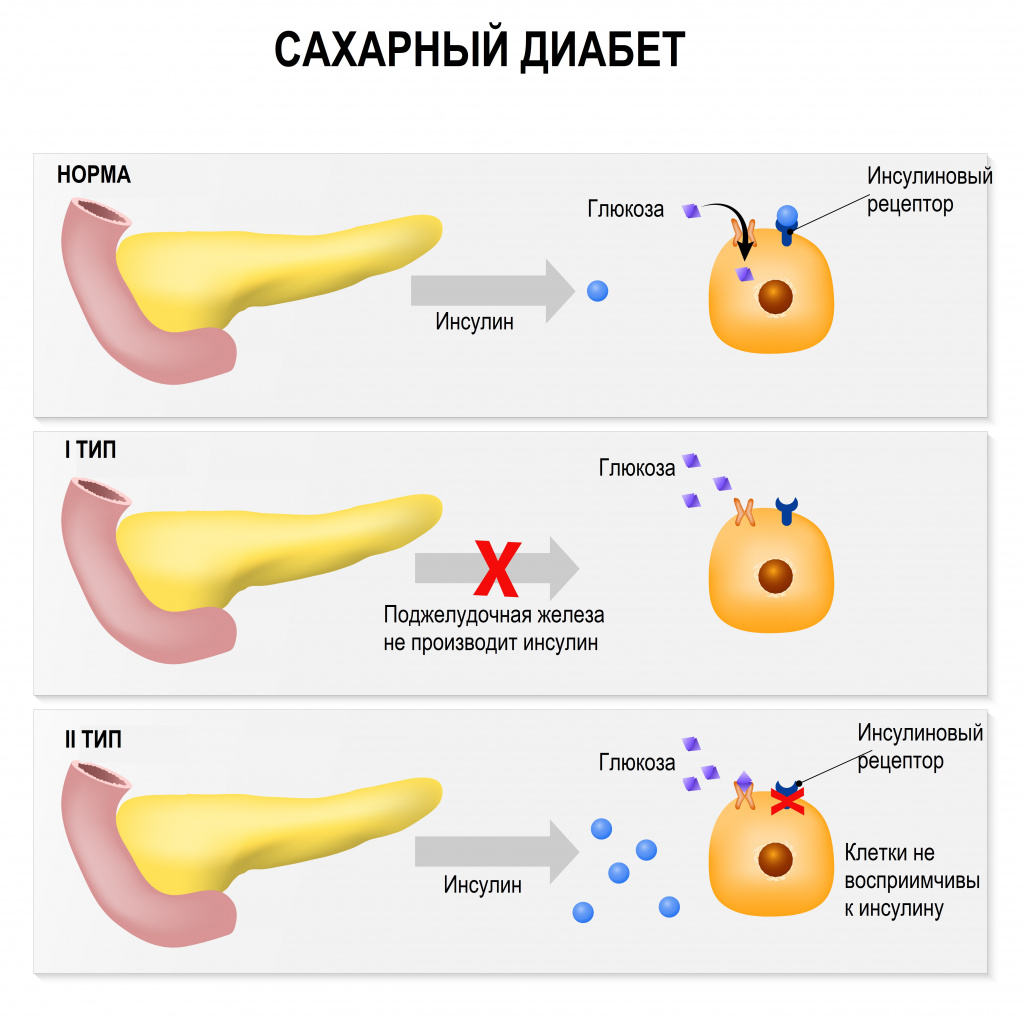
Хроническая гипергликемия при сахарном диабете сопровождается повреждением, дисфункцией и недостаточностью различных органов, особенно глаз, почек, нервов, сердца и кровеносных сосудов.
Классификация заболевания
По МКБ-10 сахарный диабет имеет кодировки Е10-Е14, однако классификация включает в себя еще 5 уточняющих диагнозов:
- E10 - сахарный диабет I типа.
- E11 - сахарный диабет II типа.
- E12 - сахарный диабет, связанный с недостаточностью питания.
- E13 - другие уточненные формы сахарного диабета.
- E14 - сахарный диабет неуточненный.
- с кетоацидозом (кетоацидотическая) или без него;
- гиперосмолярная;
- гипогликемическая.
- кетоацидоза (ацидоза без упоминания о коме, кетоацидоза без упоминания о коме);
- поражения почек (диабетическая нефропатия, интракапиллярный гломерулонефроз, синдром Киммельстила-Уилсона);
- поражений глаз (диабетическая: катаракта, ретинопатия);
- неврологических осложнений (амиотрофии, автономной невропатии, мононевропатии, полиневропатии);
- нарушений периферического кровообращения (гангрена, язва);
- других уточненных осложнений (диабетической артропатии и т.д.);
- множественными осложнениями;
- неуточненными осложнениями.
- для определения тактики лечения;
- для стимулирования исследования причин и механизмов развития заболевания;
- для обеспечения основы для эпидемиологических исследований.
Наиболее распространенный тип, который определяется различной степенью дисфункции β-клеток и инсулинорезистентностью. СД II типа развивается у людей старшего возраста. Среди основных факторов риска его развития – несбалансированное питание, гиподинамия, избыточный вес, отягощенная наследственность.
- Медленно латентно развивающийся иммуноопосредованный СД у взрослых, при котором дольше сохраняется функция β-клеток.
- СД II типа со склонностью к кетозу и дефициту инсулина (не иммуноопосредованный). Абсолютная потребность в заместительной инсулинотерапии у этих больных может появляться и исчезать.
- Моногенный СД связан с определенными мутациями гена, имеет несколько клинических проявлений, требующих различного лечения. Встречается в детском и молодом возрасте, имеет признаки тяжелой инсулинорезистентности без ожирения.
- СД, связанный с заболеваниями и травмами экзокринной части поджелудочной железы.
- СД, ассоциированный с эндокринопатиями (акромегалия, синдром Кушинга, глюкагонома, гипертиреоз и другие).
- СД, индуцированный лекарственными препаратами или химическими веществами.
- СД, развивающийся в исходе вирусных и бактериальных инфекций.
- Необычные специфические формы иммуноопосредованного СД связаны с редкими иммунными заболеваниями. СД, диагностированный в первые 6 месяцев жизни, в большинстве случаев не является типичным аутоиммунным СД, а относится к так называемому неонатальному СД.
- Другие генетические синдромы, иногда связанные с СД.
- Неклассифицированный СД - должен использоваться временно, когда нет четкой диагностической категории в дебюте заболевания.
- СД I типа или СД II типа, выявленные при беременности.
- Гестационный СД - гипергликемия ниже диагностического порога СД.
Диабет I типа – инсулинозависимый. Заболевание является следствием тотальной инсулиновой недостаточности в организме и чаще всего обнаруживается у лиц молодого возраста. Инсулиновая недостаточность развивается стремительно и имеет классические клинические проявления:
- частые обильные мочеиспускания;
- постоянное чувство жажды;
- потеря веса;
- повышенный аппетит;
- слабость;
- частые головокружения;
- помутнение зрения;
- плохая заживляемость ран, гнойнички на коже.
Диагностика сахарного диабета
Диагностика включает в себя установление формы заболевания, оценку общего состояния организма пациента, выявление сопутствующих патологий.
При наличии оснований подозревать у пациента впервые выявленный сахарный диабет назначаются лабораторные методы обследования.
-
Вначале проводится оценка уровня гликированного гемоглобина и/или уровня глюкозы натощак.
Синонимы: Анализ крови на гликированный гемоглобин. Glycohemoglobin; HbA1c; Hemoglobin A1c; A1c; HgbA1c; Hb1c. Краткая характеристика определяемого вещества Гликированный гемоглобин Образуется в результате медленного неферментативного присоединения глюкозы к гемоглобину А, со.
Что такое сахарный диабет 2 типа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьяна Александра Георгиевича, диабетолога со стажем в 31 год.
Над статьей доктора Хитарьяна Александра Георгиевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Эпидемия сахарного диабета (СД) длится уже достаточно долго. [9] По данным Всемирной организации здравоохранения (ВОЗ) в 1980 году на планете было около 150 миллионов человек, страдающих от СД, а в 2014 году — около 421 миллионов. К сожалению, тенденция к регрессу заболеваемости за последние десятилетия не наблюдается, и уже сегодня можно смело заявить, что СД является одним из распространённых и тяжёлых болезней.
Сахарный диабет II типа (Type 2 diabetes) — хроническое неинфекционное, эндокринное заболевание, которое проявляется глубокими нарушениями липидного, белкового и углеводного обменов, связанного с абсолютным или же относительным дефицитом гормона, производимого поджелудочной железой.
У пациентов с СД II типа поджелудочная железа продуцирует достаточное количество инсулина — гормона, регулирующего углеводный обмен в организме. Однако из-за нарушения метаболических реакций в ответ на действие инсулина возникает дефицит этого гормона.
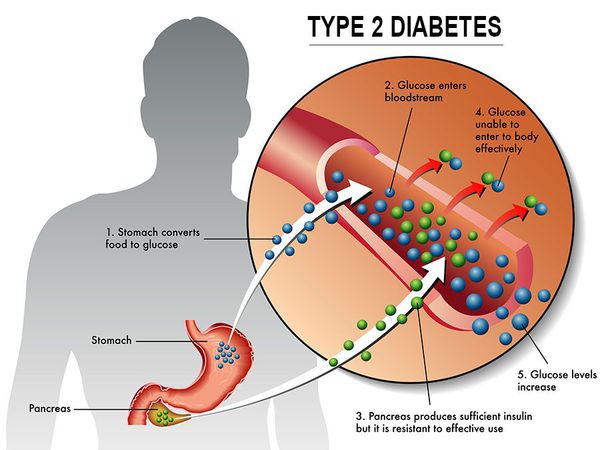
Инсулиннозависимый СД II типа имеет полигенную природу, а также является наследственным заболеванием.
Причиной возникновения данной патологии является совокупность определённых генов, а её развитие и симптоматика определяется сопутствующими факторами риска, такими как ожирение, несбалансированное питание, низкая физическая активность, постоянные стрессовые ситуации, возраст от 40 лет, бессонница. [1] [10]
Нарастающая пандемия ожирения и СД II типа тесно связаны и представляют основные глобальные угрозы здоровью в обществе. [3] Именно эти патологии являются причинами появления хронических заболеваний: ишемической болезни сердца, гипертонии, атеросклероза и гиперлипидемии.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы сахарного диабета 2 типа
Чаще всего симптоматика при СД II типа выражена слабо, поэтому данное заболевание можно обнаружить благодаря результатам лабораторных исследований. Поэтому людям, относящимся к группе риска (наличие ожирения, высокого давления, различных метаболических синдромов, возраст от 40 лет), следует проходить плановое обследование для исключения или своевременного выявления болезни.
К основным симптомам СД II типа следует отнести:
- перманентную и немотивированную слабость, сонливость;
- постоянную жажду и сухость во рту;
- полиурию — учащённое мочеиспускание;
- усиленный аппетит (в период декомпенсации (прогрессирования и ухудшения) болезни аппетит резко снижается);
- кожный зуд (у женщин часто возникает в области промежности);
- медленно заживающие раны;
- затуманенное зрение;
- онемение конечностей.
Период декомпенсации заболевания проявляется сухостью кожи, снижением упругости и эластичности, грибковыми поражениями. В связи с аномально повышенным уровнем липидов возникает ксантоматоз кожи (доброкачественные новообразования).
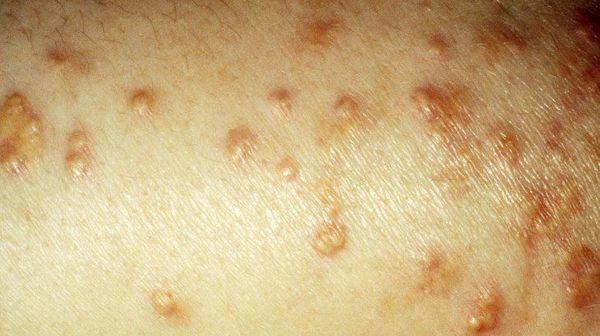
У больных СД II типа ногти подвержены ломкости, потере цвета или же появлению желтизны, а 0,1 – 0,3% пациентов страдают липоидным некробиозом кожи (отложения жиров в разрушенных участках коллагенового слоя).
Помимо симптомов самого СД II типа дают о себе знать также симптомы поздних осложнений заболевания: язвы на ногах, снижение зрения, инфаркты, инсульты, поражения сосудов ног и другие патологии.
Патогенез сахарного диабета 2 типа
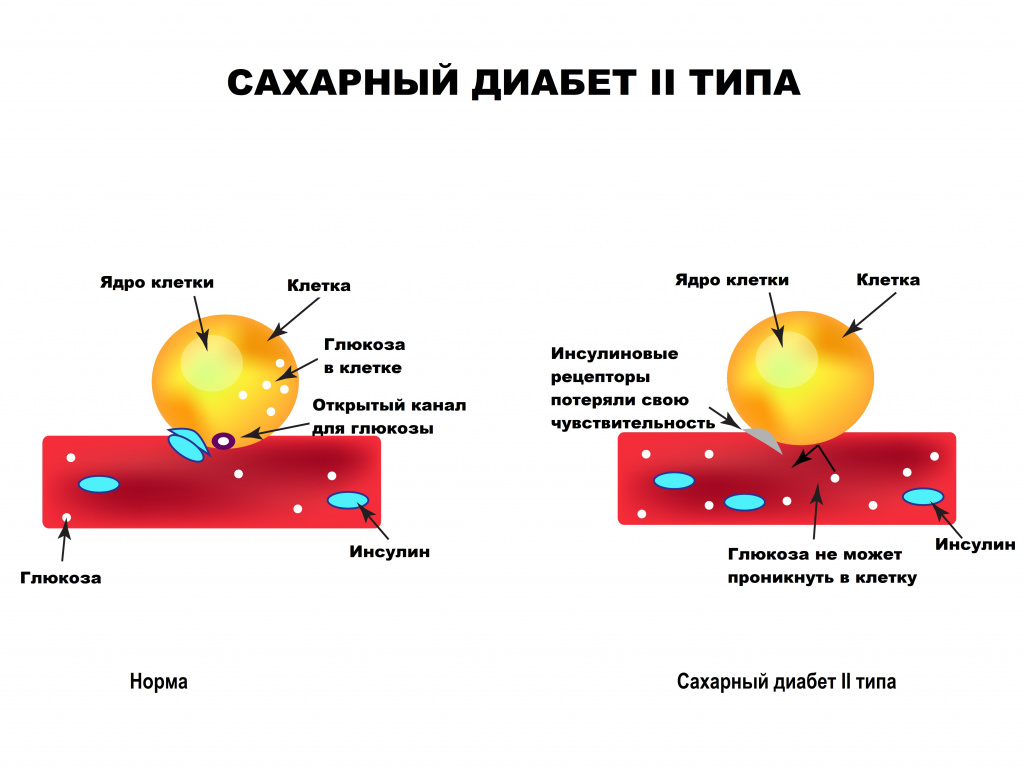
Основная причина возникновения СД II типа — это инсулинорезистентность (утрата реакции клеток на инсулин), обусловленная рядом факторов внешней среды и генетическими факторами, протекающая на фоне дисфункции β-клеток. Согласно исследовательским данным, при инсулинорезистентности снижается плотность инсулиновых рецепторов в тканях и происходит транслокация (хромосомная мутация) ГЛЮТ-4 (GLUT4).
Повышенный уровень инсулина в крови (гиперинсулинемия) приводит к уменьшению количества рецепторов на клетках-мишенях. Со временем β -клетки перестают реагировать на повышающийся уровень глюкозы. В итоге образуется относительный дефицит инсулина, при котором нарушается толерантность к углеводам.
Дефицит инсулина приводит к снижению утилизации глюкозы (сахара) в тканях, усилению процессов расщипления гликогена до глюкозы и образования сахара из неуглеводных компонентов в печени, тем самым повышая продукцию глюкозы и усугубляя гимергликемию — симптом, характеризующийся повышенным содержанием сахара в крови.
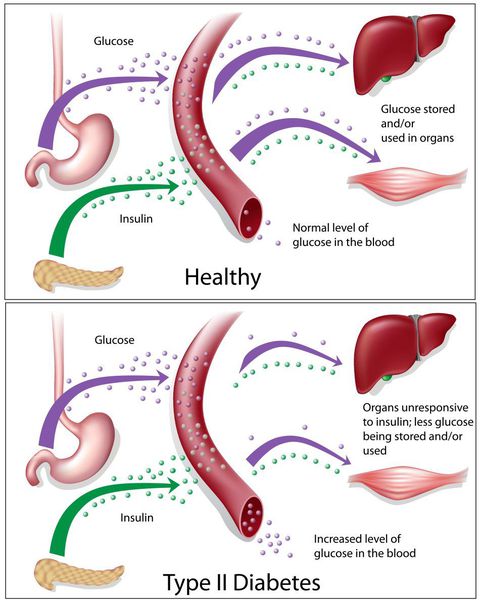
Окончания периферических двигательных нервов выделяют кальцитонин-подобный пептид. Он способствует подавлению секреции инсулина путём активизации АТФ-зависимых калиевых каналов (K+) в мембранах β-клеток, а также подавлению поглощения глюкозы скелетными мышцами.
Избыточный уровень лептина — главного регулятора энергетического обмена — способствует подавлению секреции инсулина, приводя к возникновению инсулинорезистентности скелетных мышц к жировой ткани.
Таким образом инсулинорезистентность включается в себя различные метаболические изменения: нарушение толерантности к углеводам, ожирение, артериальная гипертензия, дислипопротеидемия и атеросклероз. Главную роль в патогенезе этих нарушений играет гиперинсулинемия, как компенсаторное следствие инсулинорезистентности. [6]
Классификация и стадии развития сахарного диабета 2 типа
В настоящее время российские диабетологи классифицируют СД по степени тяжести, а также по состоянию углеводного обмена. Однако Международная Федерация диабета (МФД) довольно часто вносит изменения в цели лечения диабета и классификации его осложнений. По этой причине российские диабетологи вынуждены, постоянно изменять принятые в России классификации СД II типа по тяжести и степени декомпенсации заболевания.
Существуют три степени тяжести заболевания:
- I степень — наблюдаются симптомы осложнений, дисфункция некоторых внутренних органов и систем. Улучшение состояния достигается путём соблюдения диеты, назначается применение препаратов и инъекций.
- II степень — достаточно быстро появляются осложнения органа зрения, происходит активное выделение глюкозы с мочой, появляются проблемы с конечностями. Медикаментозная терапия и диеты не дают эффективных результатов.
- III степень - происходит выведение глюкозы и белка с мочой, развивается почечная недостаточность. В этой степени патология не поддаётся лечению.
По состоянию углеводного обмена выделяют следующие стадии СД II типа:
- компенсированная — нормальный уровень сахара в крови, достигнутый с помощью лечения, и отсутствие сахара в моче;
- субкомпенсированая — уровень глюкозы в крови (до 13,9 ммоль/л) и в моче (до 50 г/л) умеренный, при этом ацетон в урине отсутствует;
- декомпенсированная — все показатели, характерные для субкомпенсации, значительно повышены, в моче обнаруживается ацетон.
Осложнения сахарного диабета 2 типа
К острым осложнениям СД II типа относятся:
- Кетоацидотическая кома — опасное состояние, при котором происходит тотальная интоксикация организма кетоновыми телами, а также развивается метаболический ацидоз (увеличение кислотности), острая печёночная, почечная и сердечно-сосудистая недостаточность.
- Гипогликемическая кома — состояние угнетения сознания, развивающееся при резком уменьшении содержания глюкозы в крови ниже критической отметки.
- Гиперосмолярная кома — данное осложнение развивается в течение нескольких дней, в результате которого нарушается метаболизм, клетки обезвоживаются, резко увеличивается уровень глюкозы в крови.
Поздними осложнениями СД II типа являются:
- диабетическая нефропатия (патология почек);
- ретинопатия (поражение сетчатки глаза, способное привести к слепоте);
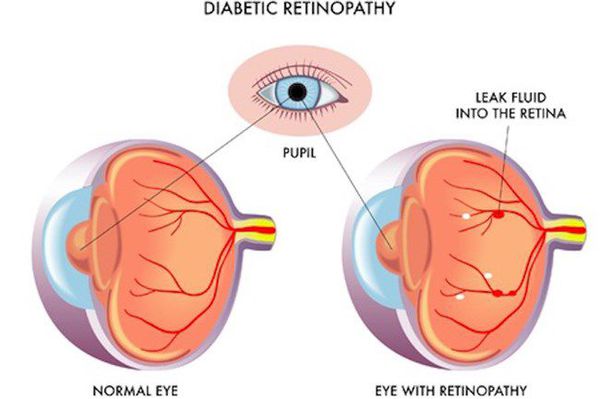
- полинейропатия (поражение периферических нервов, при котором конечности теряют чувствительность);
- синдром диабетической стопы (образование на нижних конечностях открытых язв, гнойных нарывов, некротических (отмирающих) тканей).
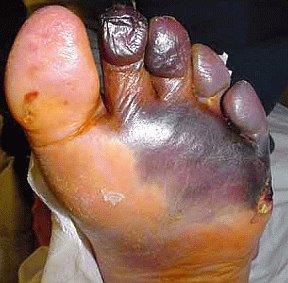
Диагностика сахарного диабета 2 типа
Для того чтобы диагностировать СД II типа необходимо оценить симптомы болезни и провести следующие исследования:
Лечение сахарного диабета 2 типа
Лечение СД II типа предполагает решение основных задач:
- компенсировать недостаток инсулина;
- скорректировать гормонально-метаболические нарушения;
- осуществление терапии и профилактики осложнений.
Для их решения применяется следующие методы лечения:
- диетотерапия;
- физические нагрузки;
- применение сахароснижающих препаратов;
- инсулинотерапия;
- хирургическое вмешательство.
Диетотерапия
Диета при СД II типа, как и обычная диета, предполагает оптимальное соотношение основных веществ, содержащихся в продуктах: белки должны составлять 16% суточного рациона, жиры — 24%, а углеводы — 60%. Отличие диеты при диабете II типа заключается в характере потребляемых углеводов: рафинированные сахара заменяются медленно усваиваемыми углеводами. Так как данное заболевание возникает у полных людей, потеря веса является важнейшим условием, нормализующим содержание глюкозы в крови. В связи с этим рекомендована калорийность диеты, при которой пациент еженедельно будет терять 500 г массы тела до момента достижения идеального веса. Однако при этом еженедельное уменьшение веса не должно превышать 2 кг, в противном случае это приведёт к избыточной потере мышечной, а не жировой ткани. Количество калорий, необходимое для суточного рациона пациентов с СД II типа, рассчитывается следующим образом: женщинам нужно умножить идеальный вес на 20 ккал, а мужчинам — на 25 ккал.
При соблюдении диеты необходимо принимать витамины, так как во время диетотерапии происходит избыточное выведение их с мочой. Нехватку витаминов в организме можно компенсировать при помощи рационального употребления полезных продуктов, таких как свежая зелень, овощи, фрукты и ягоды. В зимние и весенние периоды возможен приём витаминов в дрожжевой форме.
Физическая нагрузка
Верно подобранная система физических упражнений, с учётом течения заболевания, возраста и присутствующих осложнений, способствует значительному улучшению состояния больного СД. Эта методика лечения хороша тем, что необходимость применения инсулита практически отпадает, так как во время физических нагрузок глюкоза и липиды сгорают без его участия.
Лечение сахароснижающими препаратами
На сегодняшний день используют производные сахароснижающих препаратов:
- сульфонилмочевины (толбутамид, глибенкламид);
- бигуаниды, снижающие глюконеогенез в печени и повышающие чувствительность мышц и печени к инсулину (метформин);
- тиазолидиндионы (глитазоны), схожие по свойствам с бигуанидами (пиоглитазон, росиглитазон);
- ингибиторы альфа-глюкозидаз, снижающие темпы всасывания глюкозы в желудочно-кишечном тракте (акарбоза);
- агонисты рецепторов глюкагоноподобного пептида-1, стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, аппетит и массу тела, замедляющие эвакуацию пищевого комка из желудка (эксенатид, лираглутид);
- ингибиторы депептидил-пептидазы-4, также стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, не влияющие на скорость эвакуации пищи из желудка и оказывающие нейтральное действие на массу тела (ситаглиптин, вилдаглиптин);
- ингибиторы натрий-глюкозного котранспортера 2 типа (глифлозины), снижающие реабсорбцию (поглощение) глюкозы в почках, а также массу тела (дапаглифлозин,эмпаглифлозин).
Инсулинотерапия
В зависимости от тяжести болезни и возникающих осложнений врач назначает приём инсулина. Данный метод лечения показан примерно в 15-20% случаев. Показаниями к применению инсулинотерапии являются:
- быстрая потеря веса без видимой на то причины;
- возникновение осложнений;
- недостаточная эффективность других сахароснижающих препаратов.
Хирургическое лечение
Несмотря на множество гипогликемических препаратов, остаётся не решённым вопрос об их правильной дозировке, а также о приверженности пациентов к выбранному методу терапии. Это, в свою очередь, создаёт трудности при достижении длительной ремиссии СД II типа. Поэтому всё большую популярность в мире получает оперативная терапия данного заболевания — бариатрическая или метаболическая хирургия. МФД считает данный метод лечения пациентов с СД II типа эффективным. В настоящее время в мире проводится более 500 000 бариатрических операций в год. Существует несколько видов метаболической хирургии, самыми распространёнными являются шунтирование желудка и мини гастрошунтирование. [4]
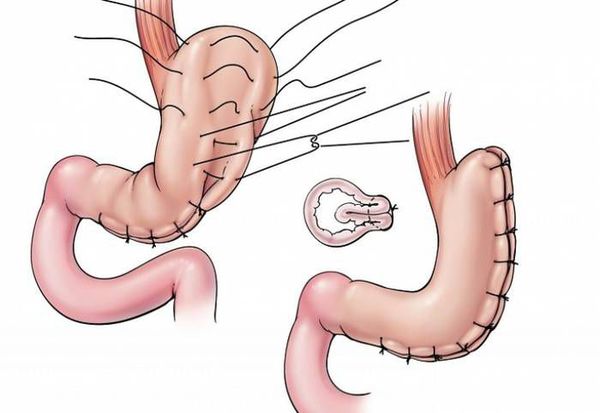
Шунтирование желудка по Ру
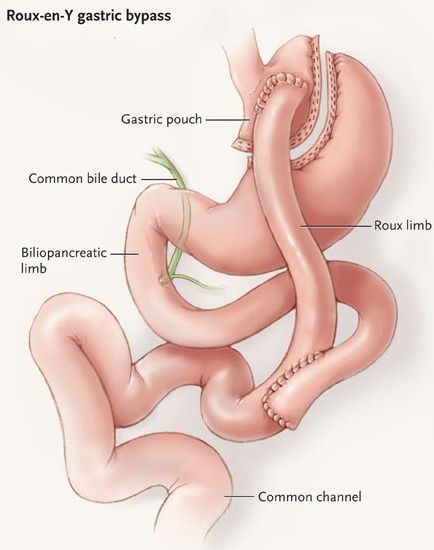
Во время шунтирования, желудок пересекается ниже пищевода таким образом, чтоб его объём сократился до 30 мл. Оставшаяся большая часть желудка не удаляется, а заглушается, предотвращая попадание в неё пищи. [5] В результате пересечения образуется маленький желудок, к которому затем пришивается тонкая кишка, отступив 1 м от её окончания. Таким образом пища будет прямиком попадать в толстую кишку, при этом обработка её пищеварительными соками снизится. Это, свою очередь, провоцирует раздражение L-клеток подвздошной кишки, способствующее снижению аппетита и увеличению роста клеток, синтезирующих инсулин.
Мини шунтирование желудка
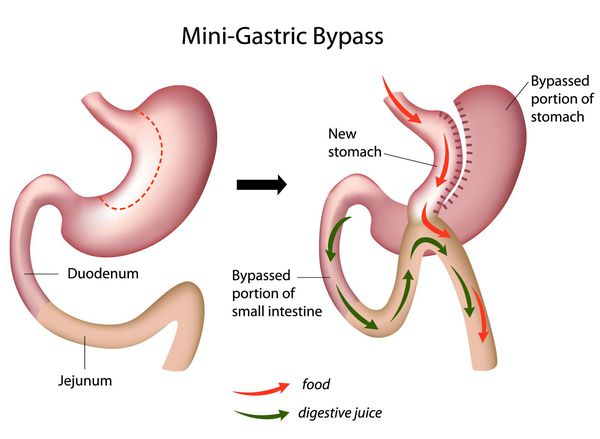
Главное отличие минигастрошунтирования от классического шунтирования желудка — сокращение количества анастомозов (соединений отрезков кишки). [2] При выполнении традиционной операции накладывается два анастомоза: соединение желудка и тонкой кишки и соединение разных отделов тонкой кишки. При минигастрошунтировании анастомоз один — между желудком и тонкой кишкой. Благодаря малому объёму вновь сформированного желудка и быстрому поступлению еды в тонкую кишку у пациента возникает чувство насыщения даже после приёма незначительных порций пищи.
К другим видам бариатрической хирургии относятся:
- гастропликация — ушивание желудка, предотвращающее его растягивание; [8]
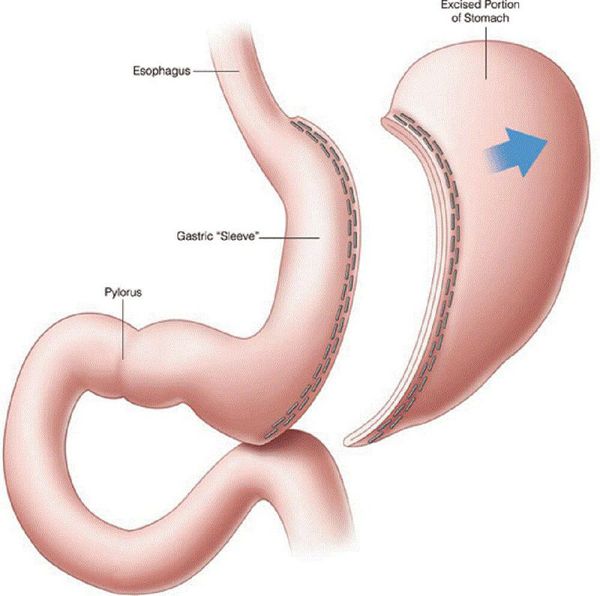
- рукавная гастропластика (иначе её называют лапароскопической продольной резекцией желудка) — отсечение большей части желудка и формирование желудочной трубки объёмом 30 мл, которое способствует быстрому насыщению, а также позволяет избежать соблюдения строгой диеты;
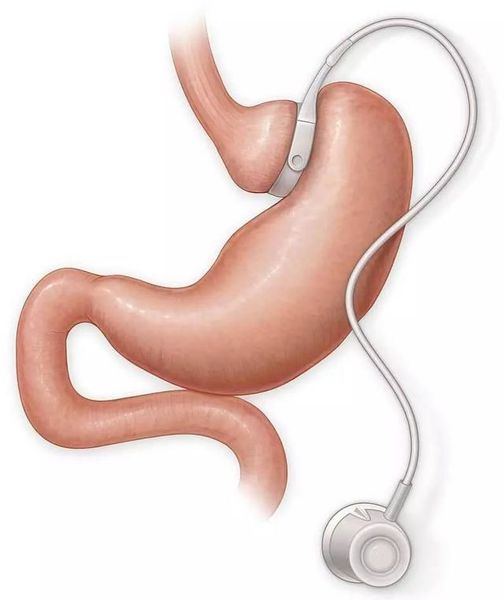
- бандажирование желудка — уменьшение объёма желудка с помощью специального кольца (бандажа), накладывающегося на верхнюю часть желудка (данное вмешательство обратимо).
Противопоказания к проведению хирургического лечения — наличие у пациента эзофагита (воспаления слизистой оболочки пищевода), варикозного расширения вен пищевода, портальной гипертенззи, цирозща печени, язвенной болезни желудка или двенадцатиперстной кишки, хронического панкреатита, беременности, алкоголизма, тяжёлых заболеваний сердечно-сосудистой системы или психических расстройств, а также длительное применение гормональных препаратов.
Прогноз. Профилактика
К сожалению, полностью излечиться от СД II типа невозможно. Однако существуют способы улучшения качества жизни пациентов с данным заболеванием.
На сегодняшний день существует большое количество “баз”, где специалисты-эндокринологи объясняют пациентам, каким должен быть их уклад жизни, как правильно питаться, какие продукты не следует употреблять, какими должны быть ежедневные физические нагрузки.
Также создано огромное количество сахароснижающих препаратов, которые ежегодно совершенствуются. Для того, чтобы они оказывали положительное влияние на организма, медикаменты необходимо принимать регулярно.
Практика показывает, что соблюдение всех рекомендаций эндокринологов улучшает процесс лечения СД II типа.
Оперативным методом, повышающим качество жизни при СД II типа по мнению МФД, является бариатрическая хирургия.
Значительно улучшить состояние пациентов с данным заболеванием позволяет проведение гастроинтестинальных операций (терапия морбидного ожирения), вследствие которой нормализуется уровень гликогемоглобина и глюкозы в крови, теряется необходимость применения антидиабетических препаратов и инсулина.
Бариатрическая хирургия может привести к значительной и устойчивой ремиссии, а также к улучшению течения СД II типа и других метаболических факторов риска у тучных пациентов. Хирургическое вмешательство в течение 5 лет после установления диагноза чаще всего приводит к долговременной ремиссии.
Для предупреждения возникновения СД II типа необходимо соблюдать следующие меры профилактики:
Читайте также:

