Лихорадка при заболеваниях печени
Обновлено: 26.04.2024
Клиника ГЛПС. Поражение печени при геморрагической лихорадке с почечным синдромом
Геморрагигеская лихорадка с почечным синдромом (ГЛПС) — природно-очаговая вирусная инфекция, клинически — своеобразное острое лихорадочное заболевание, характеризующееся поражением почек и геморрагическим синдромом. В отделение гепатитов больные поступают в связи с диспептическими явлениями, болями в животе, увелигением размеров пегени, субиктеричностью склер и кожи, изменением окраски мочи (гематурия принимается за желчные пигменты).
В дальнейшем эти сведения были использованы для приготовления диагностикума. В настоящее время возбудителями признаны вирусы 4 сероваров (Hantaan, Puumala, Seoul, Belgrad) рода Hantavirus. Ареал распространения сероваров строго эндемичен, что, по-видимому, и обуславливает различную тяжесть заболевания в различных природных очагах. Однако надежным диагностикумом повседневная практика пока не располагает.
Н.И. Михайловская приводит сведения Тульского областного центра санэпиднадзора о результатах серологических исследований на геморрагическую лихорадку с почечным синдромом на территории области.
«Непрямой МФА. Непрямой МФА применяли по общепринятой методике.

В качестве антигенов использовали клетки Vero Е-6, инфицированные хента-вирусами:
1) Puu, штамм Cg 1820 и Казань Cg6;
2) SEO, HR 80-39;
3) HTN 76-118;
4) Belg-3;
5) PHV, штамм, апатогенный для человека.
В качестве антивидовой сыворотки использовали кроличий гамма-глобулин против глобулинов человека, меченный ФИТЦ (Института эпидемиологии и микробиологии им. Н. Ф. Гамалеи).
Иммуноферментный метод (ELISA-IgG) и реакция нейтрализации бляшек (FRNT). Иммуноферментный метод (ELISA-IgG) и реакция нейтрализации бляшек применены при выборочном обследовании сывороток на базе Университета в Хельсинки по описанным методикам (33, 34). В ELISA-IgG антигенами служили Vero Е-6, зараженные вирусами Puu, HTN и DOB, а в FRNT сыворотки тестировали к Puu, SEO, HTN, DOB и Tula.
С середины 80-х годов и до настоящего времени в практике здравоохранения для НМФА применяется культуральный, поливалентный диагностикум ГЛПС. В качестве антигена используется смешанная культура хантавирусов SEO и Puu. Это расширяет возможности выявления антител к вирусам разных серотипов, но не позволяет их дифференцировать. Не исключена также вероятность отрицательных результатов при обследовании больных, инфицированных другими хантавирусами.
Чтобы подтвердить или исключить это предположение, проанализированы результаты серологического обследования 661 больного ГЛПС Тульской области за 1986-1996 годы (данные областного КГСЭН). Анализ показал, что у 3,5 % всех больных антитела не выявлялись в течение всего заболевания, несмотря на то, что 11 человек из числа серонегативных обследованы в динамике дважды, а 12 —трижды. Следует отметить, что большинство серонегативных больных были жителями г. Тулы и Новомосковска, где уровень клинической диагностики достаточно высок.
Первичное обследование сывороток изболевших во время вспышки проводилось областными вирусологами. По их данным, только один больной из 130 был серонегативным, но еще у 11 человек (9%) антитела в течение всей болезни сохранялись на низком уровне: 1:16-1:128. В ряде случаев это было причиной отмены диагноза ГЛПС.
Протеинурия появляется в моче с 4-5 дня и быстро нарастает по мере усиления поясничных болей, до 33 г/л и выше. Достигнув максимального уровня к 7-10 дню болезни, протеинурия быстро идет на убыль. К концу второй недели определяются следы белка или он не определяется вовсе. При микроскопии осадка с 4-5 дня определяются эритроциты, цилиндры, клетки почечного эпителия. Изменения мочевого осадка исчезают или сводятся к минимуму в течение 10-15 дней. Длительная — до 3 месяцев гипостенурия и изостенурия при исследовании пробы Зимницкого настолько характерны, что исключают всякий другой диагноз. Изменения периферической крови зависят от периода болезни. Повышение в первые дни содержания гемоглобина и эритроцитов быстро сменяются умеренно выраженными признаками анемии, лейкопения — нормоцитозом или лейкоцитозом с левым сдвигом нейтрофилов.
Печень увеличена до 2-3 см у половины больных, но функциональные пробы не изменяются. В отделение гепатитов больные поступают в связи с диспептическими явлениями, болями в животе, увеличение размеров печени, изменением окраски мочи (гематурия принимается за желгные пигменты). Ни у одного из наблюдавшихся нами больных не было признаков цитолиза, функциональные пробы печени оставались в пределах нормальных показателей. У детей и подростков, госпитализированных в отделение гепатитов в связи с болями в животе, диспептическими явлениями, значительным (до 3-4 см) увеличением печени, у которых верифицирован диагноз ГЛПС, активность АЛТ, ACT, осадочных проб оставалась нормальной. У больных ГЛПС, направленных в отделение гепатитов по поводу субиктеричности склер и/или кожи, отмечалось повышение содержания общего билирубина до 2 норм за счет непрямой фракции.
Признаки болезни печени. Сигналы организма о нарушении работы печени
Гиппократ считал, что пессимистичный настрой человека и его раздражительность непременно связаны с застоем желчи в печени. И в некоторой степени "отец медицины" был прав. Во время злости и гнева рефлекторно задерживается отток желчи из печени и желчного пузыря. Вероятно, отсюда и корни выражения "желчный человек".
В наше время определять наличие заболеваний печени по настроению человека уже не будет ни один врач, так как существуют более явные признаки, сигнализирующие о проблемах с работой этого жизненного важного органа.
Печень выполняет огромное количество функций, среди которых главные - очищение организма от шлаков, токсинов и излишков гормонов, синтез холестерина и участие в обмене веществ. Поэтому крайне важно своевременно выявить признаки развития заболеваний печени и начать ее лечить, пока болезнь не успела нанести непоправимый вред здоровью. Вот характерные сигналы организма о нарушении работы печени:
- Боль в правом подреберье. Может быть от умеренной до интенсивной (трудно согнуться), отдавать в спину или правое плечо;
- Пожелтение склер глаз и кожи, тремор рук;
- Неприятные ощущения во рту: сухость, появление кисло-горького вкуса, тошнота;
- "Печеночные ладони". Внутренние стороны кистей (иногда подошвы) становятся ярко-красными. При надавливании бледнеют, затем красный цвет восстанавливается;
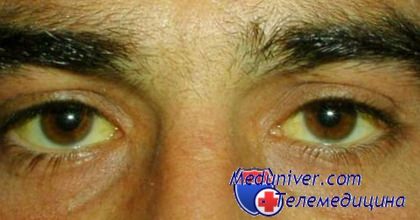
Желтуха при болезни печени - гепатите от воды
- Проблемы со сном. Он становится тревожным, прерывистым, особенно в один-три часа ночи, часто мучает бессонница;
- Язык становится ярко- красного цвета, иногда с фиолетовым оттенком, сухим, отечным, гладким;
- Запах - сладковатый, напоминающий запах свежего мяса или печени, чувствуется при дыхании и от тела больного;
- Постоянная жажда, которая не проходит даже после принятия достаточного количества жидкости;
- Поражение волос и ногтей. У мужчин волосы редеют на голове, у женщин - чаще под мышками и в лобковой области;
- Ногти становятся бледными и тусклыми, на них могут появиться бороздки, белые пятна;
- Пигментация кожи. Пятна обычно появляются на боковой поверхности щек с переходом на шею. Может темнеть кожа в подмышечных впадинах и на руках;
- Головокружение, головная боль, тахикардия;
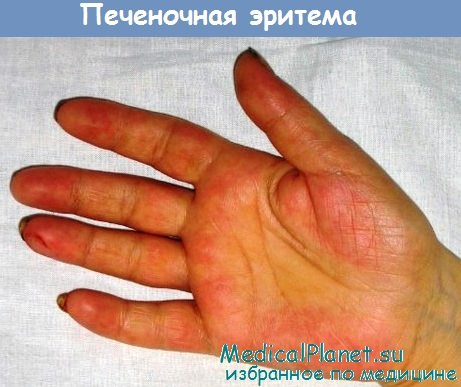
Пальмарная эритема - печеночные ладони
- Нарушение зрения, особенно в вечернее время;
- Появление аллергического дерматита, а также фурункулеза, атрофических полос (стрий) на бедрах, ягодицах, в нижней части живота;
- Кожный зуд. Чаще на отдельных местах туловища, ног и рук. Может сопровождаться сыпью. В основном имеет приступообразный, кратковременный характер;
- Появление натоптышей на мизинцах ног.
- Изменение окраса и запаха кала и мочи. Моча приобретает нездоровый коричневый оттенок, а кал меняется в цвете на светло-жёлтый или зелёный.
Чтобы избежать проблем в работе печени, не злитесь, не раздражайтесь по пустякам. А если обнаружили у себя признаки нарушения, не игнорируйте SOS-сигналы организма - пройдите обследование. Одним из самых опасных заболеваний является рак печени, которому характерно постепенное нарастание симптомов. Среди онкологических заболеваний он находится на 7-м месте по распространённости. Выявить рак печени можно по беспричинному резкому похудению и чувству тяжести под правым подреберьем. Мучают тупые боли в этой области, изжога и жажда.
При обнаружении первых симптомов неполадок в работе печени нужно, прежде всего, пересмотреть свой рацион. Исключить из рациона жирное мясо, консервы, копчености, острые блюда, алкоголь, наваристые бульоны. А также острые пряности и овощи: горчицу, хрен, чеснок, редис, поскольку они вызывают раздражение стенок желчного пузыря и, как следствие, спазмы.
Есть больше фруктов, особенно полезны для печени авокадо, свежие и запеченные яблоки, сырая и вареная свекла, зелень и мед. Пить свежевыжатые соки. Самая полезная для печени пряность - куркума. Добавляйте его по щепотке в каждое блюдо. Это поможет облегчить пищеварение, снизить уровень холестерина в крови, защитить от воздействия на печень токсичных веществ. Откажитесь от употребления сладостей, сахар тоже разрушает печень.
Для очищения печени от токсинов каждый день по утрам пейте на голодный желудок стакан теплой воды с добавлением 2 столовых ложек лимонного сока.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
1. Нарушение обезвреживающей функции печени → пирогенны, токсины и бактерии, оттекающие от кишечника через портальную вену не обезвреживаются → лихорадка. При этом она высокая, как при септицемии, с потрясающими ознобами, плохо купируется жаропонижающими.
2. Распад гепатоцитов (о. гепатитах, опухолях печени в стадии распада)
3. Бактериальная инфекция (абсцесс, холангит)
Лихорадка при заболеваниях ЖП и ЖВП, причины:
1. Признак бактериальной инфекции (холецистит)
2. Признак паразитарной инвазии (описторхоз).
Астенический синдром (греч. astheneia бессилие, слабость) — психопатологическое состояние, проявляющееся повышенной утомляемостью, а также раздражительной слабостью (повышенная возбудимость может смениться слезливостью или раскаянием), неустойчивым, обычно пониженным, настроением, смена настроения, нарушение ритма сна (сонливость днем, бессонница ночью), немотивированная слабость.
Астенический синдром – это признак печеночной недостаточности →нарушение инактивации в печени токсических веществ, оттекающих от кишечника, среди которых наибольшее значение имеет аммиак. Вследствие нарушения его инактивации (т.к. нарушен синтез мочевины из аммиака в печени) аммиак накапливается в крови оказывая нейротоксическое действие на кору головного мозга, нарушая передачу в синапсах между нейронами, замедляя функцию глии и вызывая отек глии. Дополнительно в крови накапливаются нейротоксичные амины (тирозин, триптофан, фенилаланин), которые в норме обезвреживаются в печени.
Обменные расстройства при недостаточности функции печени являются сложными и многокомпонентными. Обычно наблюдаемая при заболеваниях печени гиперглобулинемия, гипоальбуминемия, гипербилирубинемия или гиперазотемия отражают только часть обменных расстройств. Они, как правило, сочетаются с гипоксией и другими нарушениями ферментного, витаминного, водно-электролитного обмена, кислотно-щелочного равновесия, коагулирующих свойств крови и т. д. Синтез и деградация всех тех веществ, которые образуют подвижную систему гомеостаза, является многоступенчатым процессом и под влиянием недостаточности функции того или другого внутреннего органа возникают нарушения на разных ступенях метаболизма, что приводит к нарушению в работе нервной системы, способствуя формированию астенического синдрома.
Особенности сбора анамнеза при заболеваниях печени:
Гемотрансфузии, наркомания, пирсинг и другие пути передачи вирусных гепатитов.
Употребление алкоголя, лекарственных препаратов.
Паразитарные инвазии (описторхоз, эхонококкоз, альвеококкоз, лептоспироз).
Наследственные факторы (гемохроматоз, болезнь Вильсона-Коновалова).
Анамнез болезни н анамнез жизни. История настоящего заболевания и история жизни больного с заболеваниями печени и желчевыводящих путей исследуются в полном соответствии со схемой истории болезни.
При расспросе больного по истории его заболевания необходимо выяснить, как оно началось и после чего возникло.
Так, если заболевание началось с болей в правом подреберье, а затем развилась желтуха, то вероятнее всего это поражение желчевыводящих путей с механической желтухой. Если же больной указывает на появление вначале темной мочи цвета пива и общего недомогания, а уже затем на развитие желтухи, то можно предположить заболевание печени (например, вирусный гепатит) с паренхиматозной желтухой.
Приступы желчной колики вследствие желчно-каменной болезни появляются в большинстве случаев после погрешности в еде (жирная пища), тряской дороги и при различных инфекциях (ангина и другие заболевания).
При подозрении на инфекционное заболевание печени (острый вирусный гепатит) необходимо поинтересоваться, не было ли случаев вирусного гепатита в окружении больного (дома, на производстве и т.д.), парентерального введения лекарств, переливания крови или ее компонентов, оперативных вмешательств и т.п.
Для исключения лекарственного поражения печени следует попросить каждого больного перечислить все лекарства, которые он получал в последние 3 недели, уточнить названия и курсовые дозы этих лекарств.
Знакомясь с историей жизни больного, врач должен стремиться выяснить причины, которые могли способствовать развитию заболевания печени и желчевыводящих путей.

Важное значение имеют сведения о наличии ранее желтухи и болей в области правого подреберья, приступов желчных колик, зуда кожи в прошлом. Следует также узнать, не обнаруживалось ли увеличение печени и селезенки в прошлом при осмотре больного врачом по другому поводу.
Сведения о перенесенном ранее гепатите, в том числе вирусном, может навести врача на мысль о возможном развитии хронического гепатита или цирроза печени.
Указание на увеличение селезенки с рождения или раннего детского возраста, пупочный сепсис, травму, нагноительные процессы в брюшной полости дает основание заподозрить одну из причин нарушения портального кровообращения.
Длительные заболевания желудочно-кишечного тракта (энтериты, энтероколиты) могут быть причиной поражений печени в результате нарушения всасывания витаминов и белков из кишечника.
Особое внимание необходимо обратить на систематическое злоупотребление алкоголем, возможность интоксикации гепатотропными ядами, например, дихлорэтаном, четыреххлористым углеродом и др. Расспрос больного о злоупотреблении алкоголем следует проводить в отсутствии других больных, иначе он может дать неверные сведения. Нужно выяснить количество алкоголя, обычно употребляемого больным, систематичность, длительность злоупотребления. Нередко данные об алкоголизме больного можно получить от его родственников. Токсическое поражение печени позволяет подтвердить полученные от больного сведения о злоупотреблении алкоголем, применении гепатотропных токсических веществ (противотуберкулезные препараты, ингибиторы моноаминоксидазы, производные фенотиазина), технических жидкостей (дихлорэтан, этиленгликоль), указания о профессиональных вредностях (работа с окислителями на основе азотной кислоты, гидразином и др.).
В анамнезе жизни необходимо выяснить, не было ли у больного периодов голодания или неполноценного, несбалансированного питания. Одностороннее, преимущественно углеводистое и малобелковое питание ведет к поражению печени ( алиментарные гепатиты, гепатозы). С другой стороны, у лиц, любящих жирную, преимущественно мясную пищу, и вследствие этого страдающих ожирением, возможны заболевания желчевыводящих путей (хронические холециститы, желчнокаменная болезнь).
Знание профессии больного может помочь врачу с той точки зрения, что холециститы, желчнокаменная болезнь чаще встречаются у людей, ведущих малоподвижный образ жизни.
Информация больного о наличии желтухи у кровных родственников в нескольких поколениях позволяет заподозрить наследственное поражение печени, например, синдром Жильбера. Если родители пациента страдают ожирением и желчнокаменной болезнью, то у него вероятна наследственная предрасположенность к этому заболеванию.
Общий осмотр.
Состояние: тяжелое при острых гепатитах, абсцессах, печеночной недостаточности.
Сознание: при печеночной недостаточности ступор, сопор, кома.
Поведение: моторное возбуждение при билиарной колике.
Положение: пассивное при печеночной коме.
Масса тела: снижена особенно в сочетании с гипотрофией мышц плечевого пояса, при печеночной недостаточности на фоне цирроза. Повышена (ожирение) у больных с ЖКБ и при неалкогольной жировой болезни печени.
Кожа: желтушность при гемолитической желтухе - лимонно-желтый оттенок; при паренхиматозной – оранжево-желтый; при механической – зелено-желтый. При хроническом синдроме холестаза из-за нарушения всасывания витамина А и накопления железа и меланина кожа сухая и приобретает грязный, темно-коричневый оттенок с явлениями гиперкератоза.
Печеночные знаки на коже: пальмарная эритема, телеангиэктазии, малиновый язык, малиновые губы, перламутровые ногти, гинекомастия у мужчин, выпадение волос в места естественного роста, признаки феминизации у мужчин – все это признаки печеночной недостаточности. механизм: нарушение обезвреживания в печени эстрогенов и их накопление в организме.
Расчесы (экскориации) – признак зуда. Геморрагии на коже в виде петехий, экхимозов – причины смотри выше.
ПЖК: при печеночной недостаточности на фоне цирроза слабо выражена до полного отсутствия; при неалкогольной жировой болезни печени - ожирение.
Отеки: на ногах – это признак гипопротеинемии, развивающейся как следствие нарушения синтеза белка в печени.
Осмотр по областям.
Веки: ксантомы, ксантелазмы – признак холестаза, их появление связано с отложением липидов в коже.
Глаза: желтушное окрашивание – первый признак истинной желтухи. Кольцо Казера-Флейшера – отложение меди при болезни Вильсона-Коновалова.
Сухость глаз куриная слепота – это дефицит витамина А бывает при холестазе.
Руки: симптом барабанных палочек – признак цирроза; перламутровые ногти – признак печеночной недостаточности.
Печеночный запах изо рта, малиновый язык, малиновые губы – признаки печеночной недостаточности.
Отпечатки зубов на языке – признак гипопротеинемии, печеночной недостаточности.
Изменения формы и размеров:
Лягушачий – небольшое количество жидкости (ненапряженный асцит)
Круглый, с выбухающим пупком – напряженный асцит (большой объем жидкости)
Выбухание в правом подреберье – выраженная гепатомегалия, паразитарные кисты, опухоли. В левом подреберье – спленомегалия.
Повышения температуры вызываются двумя основными причинами:
1) физическимии
2) химическими
При повышении температуры по физическим причинам речь идет о нарушении теплоотдачи. Такие повышения температуры вряд ли создают трудности для дифференциальной диагностики.
Наиболее известным примером этого является тепловой удар, когда в результате- усиленной мышечной деятельности (в походах) продукция тепла повышается, но достаточной отдачи этогр тепла при удушливой, насыщенной влагой атмосфере не происходит. Температура тела может доходить иногда до 42°.
Химические причины: здесь температура повышается вследствие усиленного образования тепла на почве нарушения химического регулирования теплообразования в специальном центре гипоталамуса. Возможно, что речь идет о раздражении этого центра циркулирующими в крови токсинами или чуждыми организму белками.
1. Опухоли. В клинической картине некоторых опухолей часто в течение длительного времени выступает на первый план необъяснимое повышение температуры, причем уже в самые ранние стадии, т. е. в то время, когда лихорадку еще невозможно объяснить распадом опухоли. Такими волнообразными повышениями температуры особенно отличаются лимфосаркома, гипернефрома, первичный рак печени, метастазы рака печени и рак желудка. При других опухолях, как, например, при бронхогенной саркоме, повышение температуры обусловлено в большинстве случаев вторичными бактериальными процессами (бронхопневмонии). Быстро растущая саркома обычно сопровождается лихорадочным состоянием.
2. Лимфогранулематоз (болезнь Ходжкина). При лимфогранулематозе лихорадка имеет характерное течение, которое может дать ценные диагностические указания.
3. При церебральных нарушениях лихорадочные состояния являются результатом непосредственного раздражения теплового центра. Частично этим объясняется лихорадка, почти постоянно наступающая при кровоизлияниях в мозг и мозговые оболочки. При этих состояниях, однако, очень часты вторичные инфекции (пневмония, цистопиелит и т. д.), которые протекают с повышениями температуры.
4. Болезни крови. Из болезней крови высокой температурой сопровождается особенно миелоидный лейкоз в период обострений, при чем вторичных инфекций может не быть. Так как лейкозы в настоящее время считаются неопластическими процессами, эти повышения температуры приравниваются к таковым при саркомах.
Повышения температуры при тромбоцитопении с тяжелыми геморрагиями можно рассматривать как резорбционные лихорадки.
Лихорадочные состояния известны и при пернициозной анемии, но наблюдаются далеко непостоянно.
В более легких случаях повышений температуры нет, в тяжелых случаях они, как правило, имеются. Они часты при всех гемолитических кризах.
При болезнях сердца повышения температуры часты. Здесь могут иметь место следующие возможности.
а) Бронхопневмонические процессы (застойные бронхопневмонии являются наиболее частой причиной). После перенесенного отека легких повышение температуры можно считать обязательным симптомом.
б) Инфаркт легких как результат эмболии, исходящей из пристеночных тромбов сердца, resp. из предсердий.
в) Инфаркт миокард.
г) Тромбофлебит в результате застоя, преимущественно в нижних конечностях, но также и в области живота. Очень часто при этом повышение температуры предшествует местным симптомам. Уже рано удается подметить увеличение объема икр и в большинстве случаев также местную чувствительность к давлению.
д) Лихорадка как выражение ревматического эндокардита или затяжного септического эндокардита.
е) Диагноз миокардита как причину лихорадочных состояний необходимо ставить очень осторожно, особенно при хроническом процессе.
ж) Лекарственная лихорадка. Почти все медикаменты при повышенной чувствительности больных могут вызывать повышения температуры; в большинстве случаев температурная реакция сопровождается кожными явлениями, которые обычно направляют диагностику по правильному пути. Однако экзантемы не.обязательны. Пирамидон, например, может обусловить агранулоцитарные состояния с высокой температурой и без какой-либо сыпи. Исследование крови в этих случаях является решающим. При выраженном агранулоцитозе нейтрофилы полностью исчезают из периферической крови или встречаются единичные клетки с резкими токсическими изменениями. Сохранение моноцитов и наличие в костном мозгу клеток миелоцитарного ряда считается прогностически благоприятным признаком. Подавляющее большинство агранулоцитозов вызывается медикаментами, содержащими пирамидон. Об агранулоцитозе врач должен думать в первую очередь в том случае, если при лихорадочных состояниях неясного происхождения появляются изъязвления слизистых оболочек.
Морфологически лекарственные сыпи очень разнообразны. Сыпь может быть с карлати но подобной (например, при хинине), кореподобной (например, при барбитуратах) или принимать вид узловатой эритемы (при сульфаниламидах), а также различные другие формы.
Диагноз подкрепляется:
а) эозинофилией, которая, однако, не обязательна, и
б) возвращением температуры к норме через 12—24 часа после отмены медикамента.
Диагноз становится точным, если, как это бывает во многих случаях, повторное назначение небольшой дозы медикамента, предполагаемого в качестве причины, вызывает лихорадочную реакцию. Не во всех случаях, однако, для этого достаточно однократного назначения.
При язвенной болезни желудка и двенадцатиперстной кишки повышение температуры может иметь различные причины.
а) Часто наблюдаются вегетативные повышения температуры, как это имеет место у лиц с повышенной возбудимостью вегетативной нервной системы. Температура не превышает 37,5°.
б) Повышение температуры может быть также выражением более или менее сильных кишечных кровотечений. Можно в общем сказать, что кишечные кровотечения сопровождаются повышением температуры, редко превышающим 38,5°, в течение ряда дней. Их можно считать резорбционными лихорадками.
Нарушение функции желез внутренней секреции часто также ведет патогенетически еще не выясненным путем к значительным повышениям температуры. Субфебрильная температура известна при тиреотоксикозе. При тиреотоксических кризах она может достигать 40°. Кризы при аддисоновой болезни протекают с повышением температуры; описаны также высокие температуры при гиперпаратиреозе.
Из болезней обмена веществ приступы подагры: как правило, протекают с умеренной лихорадкой, длящейся 1—2 дня, что может дать повод к ошибочному диагнозу полиартрита.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Печень – один из самых важных многофункциональных органов организма человека. Эта крупнейшая пищеварительная железа, выполняющая внешне- и внутрисекреторные функции, принимает активное участие во многих жизненных процессах, выдерживает достаточно серьезные нагрузки и обладает способностью к активной регенерации. Однако в определенных ситуациях могут произойти серьезные функциональные сбои в ее работе, влекущие за собой развитие заболеваний, имеющих весьма серьезные последствия для функционирования всего организма.
Роль печени в организме человека
Печень – это крупный железистый орган, составляющий 1/50 массы тела взрослого человека. Он располагается в брюшной полости, под диафрагмой, в области правого подреберья. Орган выполняет следующие функции:
- метаболическую – играет ключевую роль в обмене жиров, белков, углеводов и других веществ;
- пищеварительную – вырабатывает желчь, которая выполняет важную функцию в пищеварении: обеспечивает смену желудочного пищеварения на кишечное;
- депонирующую – в печени происходит накопление энергетических резервов гликогена, минеральных веществ и витаминов;
- секреторную – печень секретирует желчь, которая активирует поджелудочные ферменты трипсин и липазу;
- экскреторную – выведение вместе с желчью продуктов метаболического обмена;
- гемостатическую – участие в поддержании постоянства внутренней среды организма;
- детоксикационную – в печени происходит биотрансформация гормонов, билирубина, алкоголя, нейтрализация ядовитых продуктов жизнедеятельности болезнетворных микроорганизмов, метаболитов, токсинов, лекарственных препаратов и пр.;
- барьерную – звездчатые ретикулоэндотелиоциты печени (клетки Купфера), обладающие фагоцитарными свойствами, поглощают бактерии, чужеродные частицы, мертвые клетки и т. д.
В силу своей многофункциональности и морфофизиологических особенностей печень становится основным объектом поражения (органом-мишенью) при различных инфекционных и соматических заболеваниях.
Самые распространенные болезни печени
Заболевания печени – это достаточно обширная группа, включающая в себя поражения различных структур, не выходящих за пределы данного органа.
В эту группу патологий входят:
- гепатиты (вирусные, токсические, аутоиммунные, лучевые);
- жировой гепатоз;
- алкогольная и неалкогольная болезни печени;
- абсцессы;
- туберкулезные и сифилитические поражения печени;
- травматические повреждения;
- патологии внутрипеченочных протоков;
- сосудистые заболевания;
- доброкачественные и злокачественные опухоли;
- структурно-функциональные перестройки печени;
- паразитарные инфекции;
- генетические заболевания и наследственные аномалии;
- аутоиммунные патологии;
- печеночные нарушения, связанные с болезнями других органов и систем.
Симптомы заболеваний печени
Наиболее характерные симптомы заболеваний печени:
- тяжесть в правом подреберье,
- увеличение размеров органа,
- горечь во рту,
- общая слабость,
- желтушность кожи и склер,
- кожный зуд,
- выраженная потливость,
- повышение температуры тела до субфебрильных отметок.
У некоторых пациентов выявляются кожные высыпания, отмечается рвота, нестабильность стула, тошнота, изменение цвета кала и мочи, развиваются симптомы гиповитаминоза.
Признаки поражения печени, свидетельствующие о необратимых изменениях в организме:
- повышенная ломкость сосудов,
- потеря массы тела,
- склонность к кровотечениям,
- увеличение размеров живота,
- отечность подкожной клетчатки,
- нарушение умственно-мыслительных способностей,
- дезориентация в пространстве.
Нередко из-за полного отсутствия болезненности симптомы заболеваний печени долго остаются незамеченными. В таких случаях признаки патологий дают о себе знать только на стадии печеночной недостаточности, фиброза или цирроза.
Нехарактерные признаки заболевания печени:
- ухудшение зрения,
- возникновение угревой сыпи,
- частая жажда или постоянное чувство голода,
- сердечно-сосудистые симптомы,
- ухудшение сна,
- выпадение волос,
- судороги в конечностях.
Лечение заболеваний печени
Лечение заболеваний печени проводится в комплексе, предусматривающем применение лекарственных препаратов и немедикаментозных методик. Больным, у которых выявляются объективные и субъективные признаки заболевания печени, могут быть противопоказаны вакцинации, физиотерапевтические процедуры и солнечные ванны. В данной ситуации очень важным условием является своевременное лечение сопутствующих патологий.
Немедикаментозное лечение. Как правило, универсально и не зависит от признаков и симптомов заболевания. Оно включает:
- устранение воздействия причинного фактора;
- строгое соблюдение диеты в рамках стола № 5;
- полный отказ от спиртного;
- снятие токсической нагрузки;
- ограничение физической активности;
- соблюдение рационального режима труда и отдыха;
- постельный режим (назначается при тяжелом течении болезни).
Медикаментозная терапия. При вирусных гепатитах может назначаться этиотропная терапия, направленная на уничтожение возбудителя, в остальных случаях проводится коррекция нарушенных функций органа. Симптоматическое лечение заболеваний печени обычно включает в себя применение средств, способствующих регенерации печеночной ткани, пищеварительных ферментов, пробиотиков, желчегонных, противовоспалительных ЛС, витаминов, антидотов, препаратов антифиброзного действия.
Среди многообразия лекарственных средств, использующихся для профилактики и в комплексном лечении болезней печени, отдельное место занимают гепатопротекторы. Данные препараты, оказывающие избирательное влияние на печень, повышают ее устойчивость к действию патогенных факторов, стимулируют репаративно-регенеративные процессы, нормализуют функциональную активность органа.
В том случае, если лечение печени лекарственными препаратами не дало желаемого эффекта, при развитии цирроза или карциномы печени пациенту может быть назначена операция (сегментарная резекция, гепатэктомия, трансплантация).
Фосфоглив* – препарат для восстановления и поддержания функции печени
Фосфоглив* – гепатопротектор комплексного действия. Препарат содержит в своем составе 2 активных компонента: эссенциальные фосфолипиды и глицирризиновую кислоту.
Эссенциальные фосфолипиды. Представляют собой природные жировые соединения, реконструирующие поврежденные мембраны гепатоцитов. Данные вещества не позволяют ферментам и другим биологически активным субстанциям покидать клетки печени, нормализуют липидный и белковый обмен, улучшают микроциркуляцию и способствуют восстановлению запасов энергии.
Глицирризиновая кислота. Обладает выраженными антиоксидантными, противовоспалительными и антифибротическими свойствами.
Действуя в комплексе, эти два компонента препарата взаимно усиливают и дополняют друг друга, повышая эффективность лечения заболеваний печени.
Принимать Фосфоглив* следует в целях профилактики и лечения заболеваний печени.
Профилактика заболеваний печени
Профилактика заболеваний печени включает в себя целый комплекс мероприятий:
- здоровое рациональное питание;
- ограничение потребления или отказ от спиртных напитков;
- предохранение от заражения вирусами гепатитов и воздействия токсических веществ;
- применение медикаментозных препаратов только по рекомендации специалиста.
Пациентам, имеющим факторы риска, в качестве профилактики целесообразно проходить плановые диагностические обследования, позволяющие выявить серьезные гепатопатологии на самых ранних стадиях их развития и своевременно начать лечение. Людям, находящимися на диете, пациентам, нуждающимся в лечении препаратами, обладающими гепатотоксичными свойствами, а также лицам, вынужденным по роду своей профессиональной деятельности длительно контактировать с отравляющими веществами, рекомендуется профилактика заболеваний печени с применением гепатопротективных препаратов, например Фосфоглива*.
Читайте также:

