Лихорадки неясного генеза список литературы
Обновлено: 24.04.2024
Ключевым аспектом в работе врача педиатра является диагностический поиск генеза лихорадки, требующий от врача профессионализма и индивидуального подхода в каждом конкретном случае. В этих ситуациях помогают знания патогенетических факторов терморегуляторных нарушений при лихорадке и основных вариантов гипертермии при различной клинической картине заболеваний. Длительно протекающая лихорадка неясного генеза зачастую является симптомом органического поражения. В первую очередь, имеет значение так называемая “большая тройка” заболеваний: инфекционные заболевания вирусной и бактериальной этиологии, злокачественные опухоли и диффузные заболевания соединительной ткани. В 10% случаев причина лихорадки остается неизвестной, несмотря на тщательное обследование с использованием современных методов. По мнению авторов, именно изложенное выше поэтапное обследование пациента позволит провести верификацию причин как инфекционного, так и неинфекционного варианта лихорадки неясного генеза и до минимума сократить число неустановленных этиологических факторов, а, следовательно, обеспечить широкий адекватный спектр медицинской помощи больным детям. В представленном обзоре авторами по синдрому лихорадки неясного генеза освещены современные этиологические причины, диагностические критерии и подходы к антиперитической терапии

1. Баранов А.А., Таточенко В.К., Бакрадзе М.Д. Лихорадочные синдромы у детей: рекомендации по диагностике и лечению. М: Союз педиатров России, 2011. 228 с.
3. Ключников С.О., Барсукова М.В., Дубович Е.Г., Суюндукова А.С. Рациональные подходы к применению жаропонижающих препаратов у детей // РМЖ. 2010. №5. С. 243-247.
4. Дворецкий Л.И. Лихорадка неясного генеза. Всегда ли возможна расшифровка? // Трудный пациент. 2015. Т. 13. № 3. С. 5-10.
6. Поляк Е.С., Жук Е.Н. Лихорадки неясного генеза как проблема в педиатрии // Молодежь, наука, медицина: материалы 62-ой Всероссийской межвузовской студенческой научной конференции с международным участием с проведением открытого конкурса на лучшую студенческую научную работу (Тверь, 20-21 апреля 2017г.). Тверь: Редакционно-издательский центр Тверского государственного медицинского университета, 2016. С. 406-407.
7. Рык П.В., Царькова С.А. Проблемы выбора антипиретика в педиатрии // Consilium medicum. Педиатрия. 2010. №2. С. 72-77.
9. Durack D.T., Street A.C.: Fever of unknown origin-reexamined and redefined, in Current Clinical Topics in Infections Diseases. JS Remington, MN Swartz (eds). Cambridge, MA, Blackwell. 1991. Р.35.
10. Заплатников А.Л. Современные жаропонижающие средства в практике врача-педиатра: вопросы эффективности и безопасности // Русский медицинский журнал. 2011. №3. С. 156-158.
11. Ключников С.О. Лихорадка и применение жаропонижающих препаратов у детей // Педиатрия. 2012. Т.91. №4. С. 121-125.
12. Пикуза О.И., Закирова А.М., Сулейманова З.Я., Самороднова Е.А. Воспалительные и невоспалительные причины лихорадки неясного генеза у детей // Практическая медицина. 2017. № 10 (111). С. 22-25.
13. Полякова А.Р., Пальянова О.В. Лихорадка неясного генеза у детей // Бюллетень Северного государственного медицинского университета. 2017. Т. 2. № 1 (37). С. 79-80.
14. Постников С.С., Костылева М.Н., Грацианская А.Н. Лекарственная лихорадка // Педиатрия. 2011. Т. 90. №6. С. 125-129.
15. El-Radhi A.S., Carroll J., Klein N (ed.) Clinical management of fever in children. Springer Berlin-Hedelberg. 2009. Р. 1-24.
16. Исакова О.А. Дифференциальная диагностика лихорадки неясного генеза // Справочник врача общей практики. 2017. № 3. С. 23-26
17. Брязгунов И.П., Стерлигов Л.А. Лихорадка неясного происхождения у детей раннего и старшего возраста. // Педиатрия. 1981. № 8. С. 534.
18. Кешишян Е.С., Семина Г.Ю. Жаропонижающая терапия у детей до 1 года // Педиатрическая фармакология. 2008. №6. С. 75-78.
19. Aranda J.V., Salomone F., Valencia G.B., Beharry K.D. Non-steroidal Anti-inflammatory Drugs in Newborns and Infants. Pediatr Clin North Am. 2017. vol. 64 (6). P. 1327-1340.
20. Irvine J., Afrose A., Islam N. Formulation and delivery strategies of ibuprofen: challenges and opportunities. Drug Dev Ind Pharm. 2018. vol. 44 (2). P. 173-183.
21. Жерносек В.Ф. Эффективная и безопасная терапия лихорадочного синдрома у детей комбинированным лекарственным препаратом "Ибуклин" // Международные обзоры: клиническая практика и здоровье. 2016. № 2 (20). С. 70-77.
23. Children with Complex Febrile Seizure. Journal Watch Pediatrics and Adolescent Medicine. 2010. Р. 28.
24. Strengell T., Uhari M., Tarkka R. et al. Antipyretic agents for preventing recurrences of febrile seizures: randomized controlled trial. Arch. Pediatr. Adolesc. Med. 2009. vol.163. no 9. Р. 799-804.
25. Пикуза О.И., Закирова А.М. Лихорадка в практике врача-педиатра: современные возможности эффективной терапии // Практическая медицина. 2014. №9 (85). С.89-93.
Лихорадка неясного генеза (ЛНГ) у детей является одной из наиболее частых обращений за медицинской помощью и на протяжении последних десятилетий сохраняет свою актуальность. Однако изучение этой нозологии и разработка стандартизированных подходов к диагностике детей и лечению данной патологии имеет небольшую историю 3. Часто педиатру необходимо самостоятельно установить генез гипертермии и поставить диагноз. Выяснение этиологических факторов должно включать использование не только рутинных алгоритмов, но и высоких профессиональных знаний и индивидуального подхода в каждом конкретном случае [4; 5].
Знания течения периодов лихорадки позволяет врачу провести дифференцированную терапию [6]. В этих случаях врач должен помнить о положительном значении лихорадки, заключающемся в повышении естественной реактивности организма. В основе данного биологического феномена лежит активация интенсивности фагоцитоза [7].
Критерии синдрома лихорадки неясного генеза
вирус иммунодефицита человека (ВИЧ)-ассоциированная
Госпитализированные без симптомов инфекционных нозологий
Дети с кол-вом нейтрофилов менее 500/мкл или дети, у которых возможно достижение данного уровня в течение 1-2 дней
Все остальные при продолжительности лихорадки более 3 недель
3 дня + (или 4 нед. во время амбулаторного обследования)
3 дня + или 3 амбулаторных визита
Тромбофлебит бактериальный, псевдомембранозный колит, лекарственная лихорадка
Перинатальные инфекции, кандидоз, аспергиллёз
M. intracellulare, M. avium, неходжкинская лимфома, туберкулёз, лекарственная лихорадка
Инфекции, воспалительные заболевания, лекарственная лихорадка, злокачественные новообразования,
В развитии лихорадки выделяют несколько периодов (характерна определенная стадийность течения) [10]:
1) длительность начальной стадия лихорадки (statum incrementi) составляет 2-4 часа при типичной лихорадке средней тяжести;
3) падение температуры, стадия угасания (statum decrementi) наступает вследствие воздействия натуральных антипиретиков, при торможении синтеза эндогенных и истощении запасов экзогенных пирогенов. Патофизиологический механизм - смещение установочной точки вниз. Клинически данный этап проявляется резким усилением теплоотдачи, центр терморегуляции в гипоталамус температуру крови и кожи интерпретирует как повышенные. Падение температуры может быть литическое или критическое и осложниться коллапсом. Следует помнить, что классический цикл, состоящий из 3 фаз, характерен для не купированной гипертермии и отмечается достаточно редко, поскольку в настоящее время жаропонижающие средства широко применяются.
В первую очередь, в диагностическом процессе, у пациентов с ЛНГ необходимо исключить инфекции и инвазии экзотического характера (уточнить при сборе анамнеза наличие контакта с животными, туризм в экзотические страны Африки и Азии). В последнее время, в связи с распространением малярии в северные регионы, рекомендуется проводить диагностический поиск этого заболевания, как рутинный этап.
На II этапе обследования необходимо расширить подходы к диагностике, включая рентгенографию околоносовых пазух и легких, туберкулиновые пробы, по возможности бактериологические посевы крови и мочи, т.к. более 50% случаев лихорадки имеет инфекционный генез.
Далее представляем проблемы, с которыми врач сталкивается в своей практике при контакте с пациентом. К таким проблемам обычно относят увеличение сроков госпитализации из-за длительной фебрильной реакции, отсутствие установленного клинического диагноза в течение длительного времени, назначение большого количества исследований (экономический эффект), отсрочку начала терапии в течение неопределенного срока и утрату доверия пациента к доктору [15].
Поиск причин длительной лихорадки требует поэтапного подхода [16]. Прежде всего необходимо выяснить и проанализировать сведения из анамнеза пациента по принятой в педиатрии стандартной методике. Провести тщательное физикальное обследование с акцентом на вероятность причин ЛНГ. С учетом полученных данных необходимо применить дифференцированный, лабораторно-инструментальный подход для исключения острых инфекций, опухолевых процессов, системных заболеваний и других причин (таблица 2).
Основные причины синдрома лихорадки неясного генеза
абсцессы брюшной полости и малого таза, инфекционный эндокардит, инфекции сосудистых трансплантатов, периодонтит, мастоидит, простатит, синусит, остеомиелит, септический тазовый тромбофлебит, холангит, холецистит
инфекция, вызванная вирусом Эпштейна-Барр, цитомегаловирусная инфекция, ВИЧ-инфекция
токсоплазмоз, малярия, пневмоцистная пневмония, стронгилоидоз
Рецидив хронических лейкозов, лимфогранулематоз, лимфомы, острый лейкоз, нефромы, гепатомы и метастазы из первичного очага в кости, печень, ЦНС
сифилис, туберкулез, сальмонеллез, диссеминированная гонококковая инфекция, болезнь Лайма, лептоспироз, орнитоз, бруцеллез
ревматоидный артрит, системная красная волчанка, системные васкулиты, острая ревматическая лихорадка
Саркоидоз, лекарственная лихорадка, болезнь Крона, язвенный колит, гематома, эндокринные заболевания, гемолиз, инфаркты любых тканей, расстройства терморегуляции, симуляция
По завершении дифференциально-диагностического поиска определяется тактика оказания медицинской помощи. В условиях амбулаторной сети (1 этап) допускается по стандартам интенсивное недельное обследование. Показанием к проведению жаропонижающего лечения во всех случаях является наличие лихорадки, достигающей 39 ºС независимо от возраста пациента.
При лихорадке в пределах 38 ºС антипиретики показаны пациентам с эпилепсией, симптомом повышения артериального или внутричерепного давления, сахарного диабета, онкологической патологии, гидроцефалией, пороками сердца.
Для оценки эффективности антипиретической терапии целесообразно проведение теста с антипиретиком [17]. Проба считается отрицательной в том случае, если температура тела снижается в течение 1 часа и жаропонижающее действие продолжается в течение 24 часов и сочетается с улучшением самочувствия больного. В случаях положительного результата пробы, температура тела снижается менее чем на 0,5 °С и через 60 минут вновь повышается, при этом самочувствие больного остается нарушенным.
Далее по показаниям следует провести оценку уровня тиреотропного гормона, УЗИ брюшной полости и органов малого таза, рентгенографию органов грудной клетки, ЭКГ, консультации гинеколога, уролога-андролога, стоматолога, оториноларинголога и онколога.
При наличии сформированной диагностической гипотезы с целью дальнейшего уточнения причин проводится обследование в стационаре (2 этап). Оно включает проведение посева крови на стерильность, постановку серологических и полимеразноцепных реакций на инфекции, определение антител к стрептолизину-О, ревматоидного фактора, фиброгастродуоденоскопии. Для исключения паразитарных инфекций выполняются анализы крови на иерсиниоз, токсоплазмоз, боррелиоз, малярию. Затем назначают консультации узких врачей-специалистов (хирурга, онколога, кардиолога, невропатолога, инфекциониста, фтизиатра, эндокринолога, гематолога (этап 3).
По завершении проведенного дифференциально-диагностического поиска определяется тактика оказания медицинской помощи. В условиях амбулаторной сети возможно интенсивное обследование в течение одной недели, в ситуациях, когда диагноз не установлен - показана госпитализация.
На основании личного опыта мы считаем такие этапы оптимальными.
Если применение жаропонижающих препаратов оправданно, критериями выбора лекарственных препаратов следует считать: эффективность, безопасность, наличие удобной для применения формы (для детей) и дробной дозировки, отсутствие нежелательных лекарственных реакций [18]. В качестве одних из эффективных лекарственных препаратов с безопасным профилем в настоящее время назначают ибупрофен, парацетамол и комбинированный препарат (Ибуклин). Указанные средства отвечают критериям эффективности и безопасности, а также официально рекомендованы Всемирной организацией здравоохранения и национальными программами 20.
Все терапевтические мероприятия по фармакологической коррекции ЛНГ должны базироваться на следующих рекомендациях [22]. При неустановленной причине лихорадки недопустимо длительное курсовое применение антипиретиков, что создает опасность возникновения диагностических ошибок, поскольку маскируются реальные возможности постановки диагноза и начала этиотропного лечения 23. Важно помнить, что с клинических позиций назначение жаропонижающих средств больным, получающим антибактериальную терапию, маскирует эффективность антибактериального препарата и отсрочивает решение о необходимости его замены. Продолжительность применения жаропонижающих средств определяется в педиатрической практике прежде всего клинической ситуацией. Так, длительность непрерывного использования антипиретиков не должна быть более недели. Необходимость превышения указанного срока обусловлена следующими клиническими ситуациями: тяжесть сердечно-сосудистой и психоневрологической патологии пациентов, хорошая переносимость препарата, отсутствие риска развития нежелательных лекарственных реакций.
Заключение
По мнению авторов, изложенное выше поэтапное обследование пациента позволяет провести дифференциальную диагностику ЛНГ, выявить инфекционный и неинфекционный генез ЛНГ и сократить число неустановленных этиологических факторов до минимума и, таким образом, оптимизировать оказание медицинской помощи детям.
Ключевым аспектом в работе врача педиатра является диагностический поиск генеза лихорадки, требующий от врача профессионализма и индивидуального подхода в каждом конкретном случае. В этих ситуациях помогают знания патогенетических факторов терморегуляторных нарушений при лихорадке и основных вариантов гипертермии при различной клинической картине заболеваний. Длительно протекающая лихорадка неясного генеза зачастую является симптомом органического поражения. В первую очередь, имеет значение так называемая “большая тройка” заболеваний: инфекционные заболевания вирусной и бактериальной этиологии, злокачественные опухоли и диффузные заболевания соединительной ткани. В 10% случаев причина лихорадки остается неизвестной, несмотря на тщательное обследование с использованием современных методов. По мнению авторов, именно изложенное выше поэтапное обследование пациента позволит провести верификацию причин как инфекционного, так и неинфекционного варианта лихорадки неясного генеза и до минимума сократить число неустановленных этиологических факторов, а, следовательно, обеспечить широкий адекватный спектр медицинской помощи больным детям. В представленном обзоре авторами по синдрому лихорадки неясного генеза освещены современные этиологические причины, диагностические критерии и подходы к антиперитической терапии

1. Баранов А.А., Таточенко В.К., Бакрадзе М.Д. Лихорадочные синдромы у детей: рекомендации по диагностике и лечению. М: Союз педиатров России, 2011. 228 с.
3. Ключников С.О., Барсукова М.В., Дубович Е.Г., Суюндукова А.С. Рациональные подходы к применению жаропонижающих препаратов у детей // РМЖ. 2010. №5. С. 243-247.
4. Дворецкий Л.И. Лихорадка неясного генеза. Всегда ли возможна расшифровка? // Трудный пациент. 2015. Т. 13. № 3. С. 5-10.
6. Поляк Е.С., Жук Е.Н. Лихорадки неясного генеза как проблема в педиатрии // Молодежь, наука, медицина: материалы 62-ой Всероссийской межвузовской студенческой научной конференции с международным участием с проведением открытого конкурса на лучшую студенческую научную работу (Тверь, 20-21 апреля 2017г.). Тверь: Редакционно-издательский центр Тверского государственного медицинского университета, 2016. С. 406-407.
7. Рык П.В., Царькова С.А. Проблемы выбора антипиретика в педиатрии // Consilium medicum. Педиатрия. 2010. №2. С. 72-77.
9. Durack D.T., Street A.C.: Fever of unknown origin-reexamined and redefined, in Current Clinical Topics in Infections Diseases. JS Remington, MN Swartz (eds). Cambridge, MA, Blackwell. 1991. Р.35.
10. Заплатников А.Л. Современные жаропонижающие средства в практике врача-педиатра: вопросы эффективности и безопасности // Русский медицинский журнал. 2011. №3. С. 156-158.
11. Ключников С.О. Лихорадка и применение жаропонижающих препаратов у детей // Педиатрия. 2012. Т.91. №4. С. 121-125.
12. Пикуза О.И., Закирова А.М., Сулейманова З.Я., Самороднова Е.А. Воспалительные и невоспалительные причины лихорадки неясного генеза у детей // Практическая медицина. 2017. № 10 (111). С. 22-25.
13. Полякова А.Р., Пальянова О.В. Лихорадка неясного генеза у детей // Бюллетень Северного государственного медицинского университета. 2017. Т. 2. № 1 (37). С. 79-80.
14. Постников С.С., Костылева М.Н., Грацианская А.Н. Лекарственная лихорадка // Педиатрия. 2011. Т. 90. №6. С. 125-129.
15. El-Radhi A.S., Carroll J., Klein N (ed.) Clinical management of fever in children. Springer Berlin-Hedelberg. 2009. Р. 1-24.
16. Исакова О.А. Дифференциальная диагностика лихорадки неясного генеза // Справочник врача общей практики. 2017. № 3. С. 23-26
17. Брязгунов И.П., Стерлигов Л.А. Лихорадка неясного происхождения у детей раннего и старшего возраста. // Педиатрия. 1981. № 8. С. 534.
18. Кешишян Е.С., Семина Г.Ю. Жаропонижающая терапия у детей до 1 года // Педиатрическая фармакология. 2008. №6. С. 75-78.
19. Aranda J.V., Salomone F., Valencia G.B., Beharry K.D. Non-steroidal Anti-inflammatory Drugs in Newborns and Infants. Pediatr Clin North Am. 2017. vol. 64 (6). P. 1327-1340.
20. Irvine J., Afrose A., Islam N. Formulation and delivery strategies of ibuprofen: challenges and opportunities. Drug Dev Ind Pharm. 2018. vol. 44 (2). P. 173-183.
21. Жерносек В.Ф. Эффективная и безопасная терапия лихорадочного синдрома у детей комбинированным лекарственным препаратом "Ибуклин" // Международные обзоры: клиническая практика и здоровье. 2016. № 2 (20). С. 70-77.
23. Children with Complex Febrile Seizure. Journal Watch Pediatrics and Adolescent Medicine. 2010. Р. 28.
24. Strengell T., Uhari M., Tarkka R. et al. Antipyretic agents for preventing recurrences of febrile seizures: randomized controlled trial. Arch. Pediatr. Adolesc. Med. 2009. vol.163. no 9. Р. 799-804.
25. Пикуза О.И., Закирова А.М. Лихорадка в практике врача-педиатра: современные возможности эффективной терапии // Практическая медицина. 2014. №9 (85). С.89-93.
Лихорадка неясного генеза (ЛНГ) у детей является одной из наиболее частых обращений за медицинской помощью и на протяжении последних десятилетий сохраняет свою актуальность. Однако изучение этой нозологии и разработка стандартизированных подходов к диагностике детей и лечению данной патологии имеет небольшую историю 1. Часто педиатру необходимо самостоятельно установить генез гипертермии и поставить диагноз. Выяснение этиологических факторов должно включать использование не только рутинных алгоритмов, но и высоких профессиональных знаний и индивидуального подхода в каждом конкретном случае [4; 5].
Знания течения периодов лихорадки позволяет врачу провести дифференцированную терапию [6]. В этих случаях врач должен помнить о положительном значении лихорадки, заключающемся в повышении естественной реактивности организма. В основе данного биологического феномена лежит активация интенсивности фагоцитоза [7].
Критерии синдрома лихорадки неясного генеза
вирус иммунодефицита человека (ВИЧ)-ассоциированная
Госпитализированные без симптомов инфекционных нозологий
Дети с кол-вом нейтрофилов менее 500/мкл или дети, у которых возможно достижение данного уровня в течение 1-2 дней
Все остальные при продолжительности лихорадки более 3 недель
3 дня + (или 4 нед. во время амбулаторного обследования)
3 дня + или 3 амбулаторных визита
Тромбофлебит бактериальный, псевдомембранозный колит, лекарственная лихорадка
Перинатальные инфекции, кандидоз, аспергиллёз
M. intracellulare, M. avium, неходжкинская лимфома, туберкулёз, лекарственная лихорадка
Инфекции, воспалительные заболевания, лекарственная лихорадка, злокачественные новообразования,
В развитии лихорадки выделяют несколько периодов (характерна определенная стадийность течения) [10]:
1) длительность начальной стадия лихорадки (statum incrementi) составляет 2-4 часа при типичной лихорадке средней тяжести;
3) падение температуры, стадия угасания (statum decrementi) наступает вследствие воздействия натуральных антипиретиков, при торможении синтеза эндогенных и истощении запасов экзогенных пирогенов. Патофизиологический механизм - смещение установочной точки вниз. Клинически данный этап проявляется резким усилением теплоотдачи, центр терморегуляции в гипоталамус температуру крови и кожи интерпретирует как повышенные. Падение температуры может быть литическое или критическое и осложниться коллапсом. Следует помнить, что классический цикл, состоящий из 3 фаз, характерен для не купированной гипертермии и отмечается достаточно редко, поскольку в настоящее время жаропонижающие средства широко применяются.
В первую очередь, в диагностическом процессе, у пациентов с ЛНГ необходимо исключить инфекции и инвазии экзотического характера (уточнить при сборе анамнеза наличие контакта с животными, туризм в экзотические страны Африки и Азии). В последнее время, в связи с распространением малярии в северные регионы, рекомендуется проводить диагностический поиск этого заболевания, как рутинный этап.
На II этапе обследования необходимо расширить подходы к диагностике, включая рентгенографию околоносовых пазух и легких, туберкулиновые пробы, по возможности бактериологические посевы крови и мочи, т.к. более 50% случаев лихорадки имеет инфекционный генез.
Далее представляем проблемы, с которыми врач сталкивается в своей практике при контакте с пациентом. К таким проблемам обычно относят увеличение сроков госпитализации из-за длительной фебрильной реакции, отсутствие установленного клинического диагноза в течение длительного времени, назначение большого количества исследований (экономический эффект), отсрочку начала терапии в течение неопределенного срока и утрату доверия пациента к доктору [15].
Поиск причин длительной лихорадки требует поэтапного подхода [16]. Прежде всего необходимо выяснить и проанализировать сведения из анамнеза пациента по принятой в педиатрии стандартной методике. Провести тщательное физикальное обследование с акцентом на вероятность причин ЛНГ. С учетом полученных данных необходимо применить дифференцированный, лабораторно-инструментальный подход для исключения острых инфекций, опухолевых процессов, системных заболеваний и других причин (таблица 2).
Основные причины синдрома лихорадки неясного генеза
абсцессы брюшной полости и малого таза, инфекционный эндокардит, инфекции сосудистых трансплантатов, периодонтит, мастоидит, простатит, синусит, остеомиелит, септический тазовый тромбофлебит, холангит, холецистит
инфекция, вызванная вирусом Эпштейна-Барр, цитомегаловирусная инфекция, ВИЧ-инфекция
токсоплазмоз, малярия, пневмоцистная пневмония, стронгилоидоз
Рецидив хронических лейкозов, лимфогранулематоз, лимфомы, острый лейкоз, нефромы, гепатомы и метастазы из первичного очага в кости, печень, ЦНС
сифилис, туберкулез, сальмонеллез, диссеминированная гонококковая инфекция, болезнь Лайма, лептоспироз, орнитоз, бруцеллез
ревматоидный артрит, системная красная волчанка, системные васкулиты, острая ревматическая лихорадка
Саркоидоз, лекарственная лихорадка, болезнь Крона, язвенный колит, гематома, эндокринные заболевания, гемолиз, инфаркты любых тканей, расстройства терморегуляции, симуляция
По завершении дифференциально-диагностического поиска определяется тактика оказания медицинской помощи. В условиях амбулаторной сети (1 этап) допускается по стандартам интенсивное недельное обследование. Показанием к проведению жаропонижающего лечения во всех случаях является наличие лихорадки, достигающей 39 ºС независимо от возраста пациента.
При лихорадке в пределах 38 ºС антипиретики показаны пациентам с эпилепсией, симптомом повышения артериального или внутричерепного давления, сахарного диабета, онкологической патологии, гидроцефалией, пороками сердца.
Для оценки эффективности антипиретической терапии целесообразно проведение теста с антипиретиком [17]. Проба считается отрицательной в том случае, если температура тела снижается в течение 1 часа и жаропонижающее действие продолжается в течение 24 часов и сочетается с улучшением самочувствия больного. В случаях положительного результата пробы, температура тела снижается менее чем на 0,5 °С и через 60 минут вновь повышается, при этом самочувствие больного остается нарушенным.
Далее по показаниям следует провести оценку уровня тиреотропного гормона, УЗИ брюшной полости и органов малого таза, рентгенографию органов грудной клетки, ЭКГ, консультации гинеколога, уролога-андролога, стоматолога, оториноларинголога и онколога.
При наличии сформированной диагностической гипотезы с целью дальнейшего уточнения причин проводится обследование в стационаре (2 этап). Оно включает проведение посева крови на стерильность, постановку серологических и полимеразноцепных реакций на инфекции, определение антител к стрептолизину-О, ревматоидного фактора, фиброгастродуоденоскопии. Для исключения паразитарных инфекций выполняются анализы крови на иерсиниоз, токсоплазмоз, боррелиоз, малярию. Затем назначают консультации узких врачей-специалистов (хирурга, онколога, кардиолога, невропатолога, инфекциониста, фтизиатра, эндокринолога, гематолога (этап 3).
По завершении проведенного дифференциально-диагностического поиска определяется тактика оказания медицинской помощи. В условиях амбулаторной сети возможно интенсивное обследование в течение одной недели, в ситуациях, когда диагноз не установлен - показана госпитализация.
На основании личного опыта мы считаем такие этапы оптимальными.
Если применение жаропонижающих препаратов оправданно, критериями выбора лекарственных препаратов следует считать: эффективность, безопасность, наличие удобной для применения формы (для детей) и дробной дозировки, отсутствие нежелательных лекарственных реакций [18]. В качестве одних из эффективных лекарственных препаратов с безопасным профилем в настоящее время назначают ибупрофен, парацетамол и комбинированный препарат (Ибуклин). Указанные средства отвечают критериям эффективности и безопасности, а также официально рекомендованы Всемирной организацией здравоохранения и национальными программами 20.
Все терапевтические мероприятия по фармакологической коррекции ЛНГ должны базироваться на следующих рекомендациях [22]. При неустановленной причине лихорадки недопустимо длительное курсовое применение антипиретиков, что создает опасность возникновения диагностических ошибок, поскольку маскируются реальные возможности постановки диагноза и начала этиотропного лечения 24. Важно помнить, что с клинических позиций назначение жаропонижающих средств больным, получающим антибактериальную терапию, маскирует эффективность антибактериального препарата и отсрочивает решение о необходимости его замены. Продолжительность применения жаропонижающих средств определяется в педиатрической практике прежде всего клинической ситуацией. Так, длительность непрерывного использования антипиретиков не должна быть более недели. Необходимость превышения указанного срока обусловлена следующими клиническими ситуациями: тяжесть сердечно-сосудистой и психоневрологической патологии пациентов, хорошая переносимость препарата, отсутствие риска развития нежелательных лекарственных реакций.
Заключение
По мнению авторов, изложенное выше поэтапное обследование пациента позволяет провести дифференциальную диагностику ЛНГ, выявить инфекционный и неинфекционный генез ЛНГ и сократить число неустановленных этиологических факторов до минимума и, таким образом, оптимизировать оказание медицинской помощи детям.
Для цитирования: Захарова И.Н., Творогова Т.М., Заплатников Лихорадка у детей: от симптома к диагнозу. РМЖ. 2013;2:51.
Диагностический поиск причины лихорадки является наиболее значимым в работе педиатра, он требует профессионального мастерства и индивидуального подхода в каждом конкретном случае. Гипертермия может быть проявлением многих заболеваний и патологических состояний – от нарушения терморегуляции в результате инфекционных, соматических, гематологических заболеваний до психических и вегетативных расстройств. В большинстве случаев педиатр самостоятельно должен разобраться в причине лихорадки и поставить правильный диагноз. В этих случаях врачу помогают знания механизмов нарушения терморегуляции при гипертермии, основных вариантов течения лихорадки, клинической симптоматики заболеваний, манифестирующих с повышения температуры и протекающих на ее фоне.

Литература
1. Воробьев П.А. Лихорадка без диагноза. – М.: Ньюдиамед, 2008.– 80 с.
2. Saper C.B., Breder C.D. Endogenous pyrogens in the CNS: role in the febrile respons // Prog. Brain Res. 1992. 93. P. 419–428.
3. Foreman J.C. Pyrogenesis // Nextbook of Immunopharmacology. – Blackwel Scientific Publications, 1989.
4. Коровина Н.А., Захарова И.Н., А.Л. Заплатников, Т.М. Творогова. Лихорадка у детей: дифференциальная диагностика и терапевтическая тактика: Пособие для врачей. – М., 2006.– 54 с.
5. Чебуркин А.В. Патогенетическая терапия и профилактика острого инфекционного токсикоза у детей. – М., 1997. – 48 с.
6. Основы перинатологии / Под ред. Н.П. Шабалова, Ю.В. Цвелева. – М: МЕДпресс–информ, 2002. – С. 393–532.
7. Педиатрия. Клинические рекомендации / Под ред. А.А.Баранова. – М., 2005. – С. 96–107.
8. Коровина Н.А., Захарова И.Н., Гаврюшова Л.П. и др. Вегетативная дистония у детей и подростков: Руководство для врачей. – М., 2009. – 52 с.
9. Алгоритм: лихорадка неясного генеза // Consilium medicum. – 2001.– Т. 2. – С. 291–302.
10. Лыскина Г.А., Ширинская О.Г. Слизисто–кожный лимфонодулярный синдром (синдром Кавасаки). Диагностика и лечение. – М.: Видар, 2008. – 139 с.
11. Моррей Дж.П. Синдром Рейе // Интенсивная терапия в педиатрии. – М.: Медицина, 1995. – Т. 1. – С. 376–388.
12. Федеральное руководство для врачей по использованию лекарственных средств (формулярная система): Выпуск 1.– М.: ГЭОТАР– Медицина, 2005. – 975 с.
13. The management of fever in young children with acute respiratory infection in developing countries /WHO/ ARI/ 93.90, WHO Geneva, 1993.
14. Белоусов Ю.Б., Моисеев В.С., Лепахин В.К. Клиническая фармакология и фармакотерапия. – М.: Универсум Паблишинг, 1997. – С. 218–233.
15. Hu Dai N.V., Lamar K. et al. COX –3, a cyclooxygenase – 1. variant inhibited by acetaminophen and other analgesic/ antipyretic drugs: Cloning, structure, and expression // Proc. Natl. Acad. Sci. 2002. Vol. 99, 21. P. 13926–13931.
16. Starko K.M., Ray C.G., Dominguly L.B. et al. Reye s Syndrom and salicylate use // Pediatrics. 1980. Vol. 66. P. 859.
17. Center for Disease Control: National Reye syndrom Surveillance –United States // New Tngland J. Med. 1999. № 340. Р. 41.
18. Дворецкий Л.И. Лихорадка: лечить или не лечить // Русский медицинский журнал. – 2003. – № 14. – С. 820–826.
19. Дворецкий Л.И. Лихорадящий больной. Место и польза антипиретиков // РМЖ.– 2011. – Т. 19. – № 18. – С. 1–7.
20. Hay A.D. et al. Paracetamol plus ibuprofen for the treatment of the fever in children (PITCH): ra–nomised and controlled trial // BMJ. 2008. Vol. 337. P. 1302.
21. Романюк Ф.П. Современные стратегии лечения лихорадки инфекционного генеза // Мед. вестник. – 2012. – № 25 (602).
22. Lesko S.M., Mitchell A.A. An assessment of the safety of pediatric ibuprofen. A practitioner–based randomized clinical trial // JAMA. 1995. 273 (12). P. 929–933.
У человечества три главных врага:
лихорадка, голод и война.
Из них самый великий, самый ужасный –
это лихорадка.
Sir William Osler (1849–1919)
Первые критерии ЛНГ были предложены Petersdorf и Beeson в 1961 г., которые не утратили своего значения в настоящее время [3, 4]:
Лихорадка выше 38,3 °С при нескольких измерениях.
Отсутствие диагноза минимум в течение 3 нед.
Минимум 1 нед обследования в стационаре.
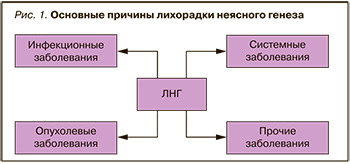
Согласно литературным данным, все причины ЛНГ условно подразделяются на 4 большие группы (рис. 1).
К первой группе относятся генерализованные или локальные инфекционно-воспалительные процессы, составляющие около 35–55% всех случаев ЛНГ [4, 5]. Наиболее часто встречаются и остаются нераспознанными туберкулез [4], гнойные процессы в брюшной полости [6], инфекционный эндокардит, остеомиелит, бактериальные инфекционные заболевания (сальмонеллез, иерсиниоз, бруцеллез, рожистое воспаление), вирусные инфекции (гепатиты В и С, цитомегаловирус, вирус Эбштейна–Барр), грибковые поражения (актиномикоз, кандидоз, кокцидомикоз), боррелиоз (болезнь Лайма), пиелонефрит, холангит [4, 7, 8].
На втором месте по частоте встречаемости стоят опухолевые заболевания, среди них наиболее распространены лимфопролиферативные заболевания (лимфогранулематоз, лимфосаркома). Также встречаются бронхогенный рак, рак почки, опухоли печени [1] (первичные и метастатические), рак толстой кишки, поджелудочной железы, желудка и некоторых других локализаций. В ряде случаев на мысль об опухоли при ЛНГ могут наводить такие неспецифические синдромы, как рецидивирующая узловатая эритема, гипертрофическая остеоартропатия, мигрирующий тромбофлебит и другие паранеопластические реакции [9, 10].
На третьем месте системные заболевания, на которые приходится 15–20% случаев ЛНГ. Среди них системная красная волчанка, ревматоидный артрит, системная склеродермия, болезнь Стилла взрослых, различные формы системных васкулитов (микроскопический полиангиит, височный артериит и др.), перекрестные синдромы (overlaps) [11].
И, наконец, 4 группу составляют прочие заболевания, разнообразные по этиологии, патогенезу, методам диагностики, лечения и прогнозу, на них приходится 10–20% случаев ЛНГ. Это болезнь Крона, неспецифический язвенный колит, дивертикулит, тиреоидит, саркоидоз, сосудистые тромбозы (тромбофлебит вен нижних конечностей и таза, легочные эмболии), перикардит, периодическая болезнь, хронический алкогольный гепатит [2, 6, 8].
Отдельно выделяют нозокомиальную ЛНГ, иммунодефицитную, подгруппу ВИЧ-ассоциированной ЛНГ [12, 13].
Нозокомиальной ЛНГ называют повышение температуры у пациентов, возникшее минимум через 24 ч после поступления в стационар. Причиной является совокупность взаимосвязанных больничных факторов, таких как хирургические вмешательства [10], инвазивные манипуляции, препараты с пирогенным действием (антибактериальные препараты для лечения псевдомембранозного колита), иммобилизация [5, 14].
Иммунодефицитная ЛНГ наблюдается у пациентов с онкогематологическими заболеваниями или проходящих курс химиотерапии. Как правило, такая лихорадка сопутствует нейтропении (нейтрофилы
Учитывая многообразие причин ЛНГ, мы предлагаем алгоритм ее диагностики, который позволит облегчить работу клинициста (рис. 2).
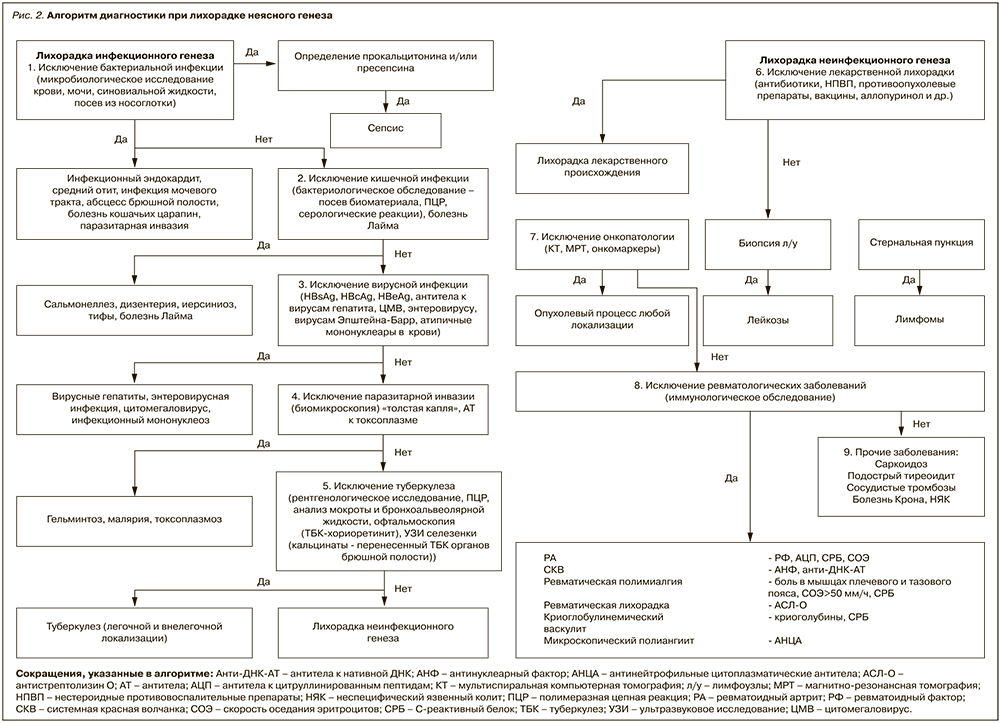
Из всех причин ЛНГ инфекционные заболевания необходимо исключать в первую очередь по нескольким причинам: во-первых, они стоят на первом месте по частоте встречаемости. Во-вторых, они протекают на порядок быстрее, чем опухолевые и системные заболевания: если инфекционные заболевания могут привести к летальному исходу за несколько дней, а при септическом состоянии речь идет о часах, то опухолевые заболевания прогрессируют в течение месяцев, а коллагенозы – нескольких лет.
При выявлении у лихорадящего больного положительных результатов посева биологического материала на стерильность необходимо провести прокальцитониновый тест и/или определение уровня пресепсина для исключения сепсиса, так как такой пациент требует неотложного лечения.
Если септическое состояние у больного исключено, далее необходимо провести детальное обследование для исключения бактериальной инфекции (инфекционного эндокардита, отита, остеомиелита, инфекции мочевыводящих путей, кишечной инфекции, абсцесса брюшной полости), боррелиоза, глистной и паразитарной инвазии, туберкулеза, вирусных заболеваний.
Читайте также:

