Лимфаденопатия при системной красной волчанке
Обновлено: 07.05.2024
Кафедра ЛОР-болезней, хирургии головы и шеи медицинского факультета Джеррахпаша Стамбульского университета
Кафедра ЛОР-болезней, хирургии головы и шеи медицинского факультета Джеррахпаша Стамбульского университета
Кафедра ЛОР-болезней, хирургии головы и шеи медицинского факультета Джеррахпаша Стамбульского университета
Кафедра ЛОР-болезней, хирургии головы и шеи медицинского факультета Джеррахпаша Стамбульского университета
Кафедра ЛОР-болезней, хирургии головы и шеи медицинского факультета Джеррахпаша Стамбульского университета
Кафедра ЛОР-болезней, хирургии головы и шеи медицинского факультета Джеррахпаша Стамбульского университета
Редкое наблюдение шейной лимфаденопатии: болезнь Кикучи-Фуимото
Журнал: Вестник оториноларингологии. 2012;77(1): 65‑66
Yilmaz M., Mamanov M.A., Rashidov R., Ibrahimov M., Kyscu A., Karaman E. Редкое наблюдение шейной лимфаденопатии: болезнь Кикучи-Фуимото. Вестник оториноларингологии. 2012;77(1):65‑66.
Yilmaz M, Mamanov MA, Rashidov R, Ibrahimov M, Kyscu A, Karaman E. A rare case of cervical lymphadenopathy - Kikuchi-Fujimoto's disease. Vestnik Oto-Rino-Laringologii. 2012;77(1):65‑66. (In Russ.).
Кафедра ЛОР-болезней, хирургии головы и шеи медицинского факультета Джеррахпаша Стамбульского университета
Болезнь Кикучи-Фуимото (БКФ) является формой гистиоцитарного некротизирующего лимфаденита, встречается преимущественно у женщин азиатского происхождения. Причина заболевания до конца не выявлена; предполагают иммунологическую и инфекционную природу заболевания. Клинически болезнь Кикучи-Фуимото проявляется обычно односторонней лимфаденопатией с лихорадкой и другими неспецифическими симптомами. Диагноз ставится на основе пункционной, чаще - эксизионной биопсии. Эффективной терапии для гистиоцитарного некротизирующего лимфаденита до сих пор не выявлено. Спонтанная регрессия может наступить в течение 1-6 мес. Представлено клиническое наблюдение больной 36 лет с верифицированной формой БКФ.
Кафедра ЛОР-болезней, хирургии головы и шеи медицинского факультета Джеррахпаша Стамбульского университета
Кафедра ЛОР-болезней, хирургии головы и шеи медицинского факультета Джеррахпаша Стамбульского университета
Кафедра ЛОР-болезней, хирургии головы и шеи медицинского факультета Джеррахпаша Стамбульского университета
Кафедра ЛОР-болезней, хирургии головы и шеи медицинского факультета Джеррахпаша Стамбульского университета
Кафедра ЛОР-болезней, хирургии головы и шеи медицинского факультета Джеррахпаша Стамбульского университета
Кафедра ЛОР-болезней, хирургии головы и шеи медицинского факультета Джеррахпаша Стамбульского университета
Болезнь Кикучи—Фуимото (БКФ) является формой гистиоцитарного некротизирующего лимфаденита и впервые была описана в Японии в 1972 г. Кикучи и Фуимото [1—3]. БКФ встречается преимущественно у женщин азиатского происхождения (соотношение женщины/мужчины 4:1) [1, 4, 5]. Пациенты могут быть в возрасте от 19 до 75 лет (чаще всего 25—29 лет).
Причина заболевания до конца не выявлена, но несколько клинических наблюдений позволяют предположить иммунологическую или инфекционную природу заболевания [6].
Клинически болезнь Кикучи—Фуимото проявляется обычно односторонней лимфаденопатией с лихорадкой и часто сочетается с другими неспецифическими симптомами, включающими гепатоспленомегалию, головную боль, похудание, недомогание, потливость ночью и желудочно-кишечные расстройства [7, 8].
Специфические радиологические характеристики не установлены. На УЗИ можно увидеть гипертрофированные лимфатические узлы с гипоэхогенным центром и гиперэхогенной окружностью. Лабораторные исследования также не имеют специфических показателей для постановки диагноза БКФ. В периферической крови больного выявляется лейкопения в 25,0—58,3% и в 25,0—31,1% случаев — атипические лимфоциты [9].

Диагноз ставится на основе пункционной, но чаще всего эксизионной биопсии [10]. Патологоанатомические данные имеют несколько особенностей: пораженные лимфатические узлы имеют регионарные очаги некроза (степень некроза варьирует) чаще всего в периаортальном пространстве. Очаги некроза содержат хорошо ограниченную зону эозинофильного фибриноидного материала с различной степенью выраженности ядерного разрыва (см. рисунок на цв. вклейке). Рисунок 1. Гистологическая картина образца ткани из шейного лимфатического узла больной У. Фокальный коагуляционный некроз, обломки ядра, гистиоциты, лимфоциты и большие клетки наподобие иммунобластов вокруг очага некроза. Окраска гематоксилином и эозином. Ув. 400.
Представляем редкое наблюдение болезни Кикучи—Фуимото.
Больная У., 36 лет, обратилась в ЛОР-кабинет поликлиники медицинского факультета Джеррахпаша Стамбульского университета 01.03.11 с жалобами на увеличение лимфатических узлов на шее, повышение температуры тела до 38,5 °С, похудание на 5 кг, незначительную общую слабость и недомогание в течение последних 4 нед.
При поступлении состояние средней тяжести. Сознание ясное. При наружном осмотре патологии не выявлено, кожные покровы обычной окраски, тургор не изменен. Патологических изменений в костно-мышечной и суставной системах не выявлено. В легких жесткое дыхание, сухие хрипы на выдохе, ЧД 22 в минуту. Тоны сердца приглушены, ритмичные, ЧСС 80 в минуту, АД 130/80 мм рт.ст. Живот мягкий, безболезненный. Печень по краю реберной дуги. Периферических отеков нет.
При осмотре ЛОР-органов патологии не выявлено, носовое дыхание не затруднено. При пальпации шеи в правой и левой боковых областях были обнаружены несколько небольших незначительно болезненных подвижных неспаянных лимфатических узлов.
УЗИ шеи показало увеличенные лимфатические узлы справа 12×5 мм, в левой шейной области 12×7 мм. Общий анализ крови от 02.03.11: л. 4,93·10 9 /л, э. 1,4, лимф. 53, мон. 11; СОЭ 40 мм/ч. Больной был назначен курс антибиотикотерапии. После курса лечения в состоянии больной и в размерах лимфатических узлов существенных изменений не произошло. Было решено выполнить аспирационную биопсию лимфатических узлов. При исследовании материала не было установлено точного патологического диагноза, но не исключалась лимфома Ходжкина. Для постановки окончательного диагноза была проведена эксизионная биопсия. В результате был верифицирован редко встречающийся гистиоцитарный некротический лимфаденит — лимфаденит Кикучи— Фуимото.
Больной было назначено лечение нестероидными противовоспалительными препаратами и преднизолоном (доза преднизолона 1 мг/кг, через каждые 2 дня уменьшали дозу на 10 мг) в течение 14 дней. При контрольном осмотре через 30 дней после лечения было отмечено значительное уменьшение шейных лимфатических узлов и понижение температуры тела до нормальных цифр.
Особенностью данного наблюдения является то, что такую редкую патологию, как гистиоцитарный некротизирующий лимфаденит (болезнь Кикучи—Фуимото), можно легко спутать с такими патологиями, как лимфома, туберкулез, гранулематоз Вегенера и с другими инфекционными заболеваниями.
Болезнь Кастлемана. Гиалиновый сосудистый, плазмоклеточные типы болезни Кастлемана.
Болезнь Кастлемана включает 3 типа:
• гиалиноаый сосудистый;
• плазмоклеточный вариант — локализованный;
• мультицентричная болезнь Кастлемана.
Возможно, из-за того, что фолликулы при плазмоклеточном варианте становятся со временем более гиалинизированными, может казаться, что есть некоторое перекрытие этих типов.
Гиалиновый сосудистый тип болезни Кастлемана.
Гиалиновый сосудистый тип болезни Кастлемана наиболее часто встречается у молодых людей. Чаще всего поражаются лимфатические узлы средостения, но возможно также поражение периферических лимфоузлов и различных внеузловых юн. Поражение обычно солитарное и не сопровождается системными проявлениями.
Гистологически при гиалиновом сосудистом типе определяются характерные фолликулы с широкой, состоящей из малых лимфоцитов мантийной зоной, которая часто напоминает концентрическую структуру наподобие слоев луковицы. В центрах фолликулов количество клеток уменьшено, они представлены главным образом эндотелиальными и дендритными ретикулярными клетками, в некоторых из них может выявляться ядерная атипия.
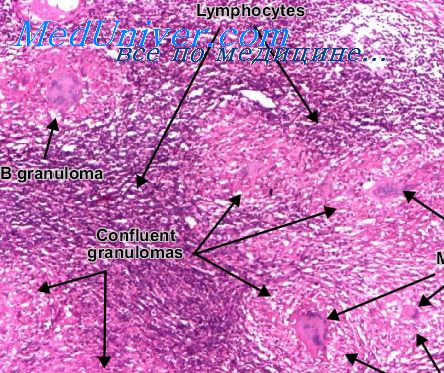
Межфолликулярные ткани построены, главным образом, из сети сосудов на толстом коллагеновом каркасе — признак, хорошо определяемый в срезах, окрашенных на ретикулин. Среди этих сосудов обнаруживаются рассеянные или расположенные группами малые лимфоциты, плазмоциты и плазмоцитоидные моноциты. Структура синусов обычно не идентифицируется.
Типичный гиалиновый сосудистый гип болезни с характерными проявлениями диагностируется легко. Трудности возникают, когда расположение гиалиновых сосудистых фолликулов (малое или большое их количество) напоминает изменения на поздних стадиях ВИЧ-инфекции. В этих случаях, в отличие от типичного гиалинового сосудистого типа болезни, обычно определяются некоторые резидуальные элементы синусов, большое количество плазмоцитов и исчезновение межфолликулярной сосудистой сети.
Гиалиновый сосудистый тип болезни Кастлемана является доброкачественным пролиферативным процессом, который обычно лечится путем локальной резекции. Редко он ассоциируется с дендритно-клеточной саркомой.
Плазмоклеточный тип болезни Кастлемана.
Плазмоклеточный (локализованный) вариант болезни Кастлемана встречается в различных возрастных группах. Наиболее часто он проявляется в форме абдоминальной лимфаденопатии с поражением одного или группы узлов. Медиастинальная или периферическая лимфаденопатия встречается намного реже, чем при сосудистом гиалиновом типе. У больных обычно отмечаются системные проявления и изменения лабораторных показателей: анемия, повышение уровня гюликлонального глобулина, увеличение СОЭ и возрастание количества плазмоцитов в костном мозге.
Хирургическое удаление пораженных узлов приводит к исчезновению этих симптомов и возвращению к норме лабораторных показателей.
Гистологически при плазмоклеточном (локализованном) варианте выявляется фолликулярная гиперплазия с сужением мантийной зоны, окруженной слоями зрелых плазмоцитов. Плотность расположения плазмоцитов часто затрудняет изучение структуры синуса, хотя синус можно идентифицировать по зонам. В большинстве случаев при плазмоклеточном (локализованном) варианте в плазмоцитах определяется экспрессия легкой цепи полипептинного Ig, более чем в 1/3 обнаруживается укорочение легкой цепи (обычно лямбда—светлая цепь).
Гистологически основная дифференциальная диагностика проводится с реактивными лимфаденопатиями, при которых выявляется значительный плазмоцитоз (как при ревматоидном артрите и сифилисе). Однако в таких лимфатических узлах структура синусов обычно остается более четкой, а интерфолликулярный инфильтрат состоит не только из плазмоцитов.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лимфаденопатия при болезни Кикучи. Лимфаденопатия при системной красной волчанке.
Болезнь Кикучи (синонимы: болезнь Кикучи-Фуджимото, гистиоцитарныи некротизирующии лимфаденит) является самокупирующимся заболеванием неустановленной этиологии. Болеют преимущественно подростки и женщины молодого возраста. Заболевание наиболее распространено в Азии. Характерным является увеличение одного или нескольких шейных лимфатических узлов, которые часто бывают болезненны.
Это состояние может сопровождаться лихорадкой и системными проявлениями. Поражение других поверхностных лимфатических узлов встречается значительно реже.
Гистологические проявления при болезни Кикучи изменяются в зависимости от стадии заболевания. На ранних стадиях определяется вариабельная фолликулярная гиперплазия с расширением паракортикальной юны на счет малых лимфоцитов. В-и Т-бластных клеток, плазмоцитоидных моноцитов и гисгиоцитов. Обычно во всех этих клетках определяется апоптоз. По мере нарастания заболевания появляются поля некроза.
Нейтрофилы с этими полями некроза не связаны, по-видимому, из-за подверженности апоптозу. При нарастании апоптоза и некроза количество гистиоцитов возрастает и они становятся доминирующим клеточным типом. Многие из этих гистиоцитов содержат поглощенный клеточный детрит; характерным для них является наличие серповидных ядер.
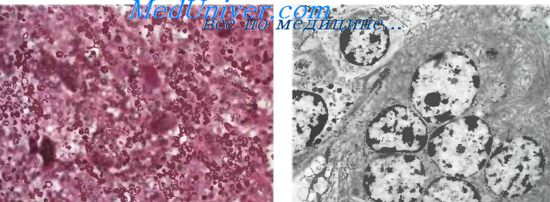
Иммуногистохпмически гистиоциты и плазмоцитоидные моноциты идентифицируются с помощью маркеров для CD68. Среди клеюк без признаков некроза В- и Т-бластные клетки часто идентифицируются как В-, так и Т-клеточными антителами. Большинство из малых лимфоцитов являются CD8 позитивными Т-клетками.
Болезнь Кикучи следует дифференцировать с неходжкинской лимфомой Тревогу может вызывать наличие в пролиферативной фазе заболевания пластов бластных клеток, таких же как при инфекционном мононуклеозе. От лимфомы болезнь Кикучи отличает сохранение нормальной структуры узла, морфоллогическая и иммуногистохимическая гетерогенность клеток.
Болезнь Кикучи можно перепутать с другими заболеваниями, сопровождающимися некрозом лимфатических узлов, в которых фрагментированные ядра нейтрофилов могут давать картину предшествующего апоптоза. Идентифицировать такие ней трофилы, отсутствующие почти всегда при болезни Кикучи, можно с помощью маркеров для гранулонитов, таких как CD15.
Лимфаденопатия при системной красной волчанке.
Лимфаденопатия может выявляться и у больных системной красной волчанкой (СКВ), но на практике биопсийное исследование пораженных лимфатических узлов выполняется редко, вероятно, из-за того, что диагноз ставится на основании других клинических проявлений Гистологические изменения лимфатических узлов у больных СКВ и болезнью Кикучи имеют общие признаки, и клиницисты должны более внимательно отнестись к дифференциальной диагностике между ними.
Дифференциальными признаками этих двух состояний являются наличие при СКВ гсматоксилиповых телец (скопления ДНК и анги-ДНК антител), васкулит отложение ДНК на кровеносных сосудах и плазмоклеточные инфильтраты.
- Вернуться в оглавление раздела "гистология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Терминология. Сокращения. Гистиоцитарный некротический лимфаденит (ГНЛ). Синонимы. Болезнь Кикучи. Болезнь Кикучи-Фуджимото
Определение. Некротический лимфаденит с преобладающей гистиоцитарной инфильтрацией
Основные характеристики при ультразвуковом сканировании
- Лучший диагностический признак на УЗИ - односторонние, овальные / эллиптические, слегка увеличенные, гипоэхогенные, дискретные лимфатические узлы (уровни II-V) у молодых азиатских пациенток
- Расположение. Задний треугольник шеи или внутренняя яремная цепь. Большинство на уровнях II и V. Односторонние изменения встречаются чаще, чем двусторонние
- Размер. Обычно 0,5-4,0 см (в среднем: 1,6 см), меньше лимфомных узлов
- Рекомендации по визуализации. Лучший инструмент для диагностики - сонография лучше всего показывает некроз, также сразу можно провести тонкоигольную биопсию под контролем УЗИ
Ультрасонографические данные
Результаты КТ. Переменные изображения отображаются в зависимости от степени некроза. Однородно усиливающиеся, сплошные узлы. Измененные, центрально гиподенсивные узлы. Перинодальные активные изменения, который предлагает воспалительный процесс
МРТ данные
• T2WI. Центральные, неусиливающиеся, некротически выглядящие области не гиперинтенсивные
• T1WI C + FS. Солидно усиливающие или усиливающие периферию лимфоузлов
Результаты ядерной медицины. ПЭТ / КТ. Увеличенное поглощение FDG в увеличенных узлах. Имитирует неходжкинскую лимфому (НХЛ)

Дифференциальная диагностика при ультразвуковом сканировании
- Реактивные лимфатические узлы. Похожи на узлы неходжкинской лимфоме, часто имеют двусторонний и симметричный характер. При лимфоме обычно имеется длительное клиническое течение
- Туберкулезные лимфатические узлы. Некроз является ранним и распространенным явлением; смещенная внутригрудная сосудистая сеть. Матирование и воротниковый абсцесс ± интранодальная кальцификация в узлах после лечения
- Узлы неходжкинской лимфомы. Группа пожилых пациентов; большие, более круглые лимфоузлы ан УЗИ. Большинство с ретикулярным или псевдосолидным рисунком. Смешанная сосудистая система, интранодальный кровоток более выражен, чем периферический
- Системные узловые метастазы. Круглые сплошные лимфоузлы с отсутствием ворот, ± интранодальный некроз ± кальцификация. Периферический сосудистый рисунок и известный первичный опухолевый очаг
- Болезнь кошачьих царапин. Региональная аденопатия после царапины. Рукавовлекается чаще, чем шея и обычно встречается у детей и подростков
Клинические проблемы и проявления болезни Кикучи-Фуджимото
- Наиболее распространенные признаки / симптомы. Острая подострая болезненная шейная лимфаденопатия. Около 90% включают задний треугольник и примерно 90% односторонние изменения на УЗИ. Размер лимфатического узла в большинстве случаев составляет 0,5-4,0 см. 30-50% пациентов имеют низкую температуру. Верхний дыхательный продром. Лабораторный тест обычно нормальный. Больной может иметь лейкопению, повышенное СОЭ, сывороточную ЛДГ и АСТ, атипичные лимфоциты периферической крови
- Другие признаки и симптомы. Генерализованная лимфаденопатия (1-22%). Потеря веса, тошнота, рвота, ночные поты. Пирексия неизвестного происхождения. Наружные проявления кожи (30-50%). При осмотре поражение кожи или костного мозга, гепатоспленомегалия, дисфункция печени. Кожное проявление чаще встречается у пациентов мужского пола. Широкий спектр дерматологических паттернов от сыпи до макулопапулезных высыпаний. В основном влияет на лицо и верхнюю часть тела
Демография
- • Возраст. Молодые люди, средний возраст 25 лет
- • Пол. Болезнь преобладает у взрослых женщин. Женщины: Мужчины = 1-2: 1. У детей Мальчики> Девочки
- • Эпидемиология. Высокая распространенность среди азиатских наций, особенно японских пациентов
- Естественная история и прогноз
- • Доброкачественная, самоограниченная болезнь. Длится 1-4 месяца. Спонтанное разрешение аденопатии
- • Низкая частота рецидивов 3-4%
- • Редко сложный курс с плохим результатом. Чаще встречается при экстранодальном поражении. Легочное кровотечение, сердечная недостаточность, фатальный гемофагоцитарный синдром
Лечение. Симптоматическая: анальгетики, жаропонижающие, отдых
Итог
Читайте также:

