Лимфангит при поздно выявляющемся лейшманиозе
Обновлено: 19.04.2024
Лейшманиоз представляет собой протозойную инфекцию с трансмиссивным механизмом распространения, характеризующуюся поражением кожных покровов или внутренних органов внутриклеточными паразитами – лейшманиями. Лейшманиозы подразделяют на висциральные, протекающие с поражением легких, печени, селезенки, сердца, и кожные, проявляющиеся трансформирующимися в очаги изъязвления папулами. Диагностика лейшманиоза осуществляется путем выявления лейшманий в крови пациента (при висцеральной форме) или в отделяемом кожных элементов (при кожной форме).
Общие сведения
Лейшманиоз представляет собой протозойную инфекцию с трансмиссивным механизмом распространения, характеризующуюся поражением кожных покровов или внутренних органов внутриклеточными паразитами – лейшманиями.
Характеристика возбудителя
Лейшманиоз вызываются семнадцатью из более чем двадцати видов простейших паразитов рода Leishmania. Лейшмании развиваются внутри клеток хозяина (преимущественно в макрофагах и элементах ретикулоэндотелиальной системы). В течение своего жизненного цикла им необходимо сменить двух хозяев. В организме позвоночных животных лейшмании находятся в безжгутиковой форме, развиваясь в жгутиковую форму в теле членистоногого. Лейшмании отличаются резистентностью к антибиотикам, и чувствительны к препаратам пятивалентной сурьмы.
Подавляющее большинство лейшманиозов – зоонозы (резервуаром и источником инфекции являются животные), только два вида – антропонозы. Виды животных, участвующих в распространении лейшманиоза, довольно ограничены, поэтому инфекция является природно-очаговой, распространяется в пределах обитания соответствующей фауны: грызунов песчаниковых видов, псовых (лисы, собаки, шакалы), а также переносчиков – москитов. Преимущественно очаги лейшманиоза располагаются в странах Африки и Южной Америки. Большинство из них - развивающиеся, среди 69 стран, где распространен лейшманиоз, 13 являются беднейшими странами мира.
Человек является источником инфекции в случае поражения кожной формой лейшмании, при этом москиты получают возбудителя с отделяемым кожных язв. Висцеральная лейшмания в подавляющем большинстве случаев является зоонозной, москиты заражаются от больных животных. Заразность москитов отсчитывается с пятого дня попадания лейшманий в желудок насекомого и сохраняется пожизненно. Человек и животные контагиозны в течение всего срока пребывания возбудителя в организме.
Лейшманиоз передается исключительно с помощью трансмиссивного механизма, переносчики – москиты, получают инфекцию, питаясь кровью больных животных, и переносят здоровым особям и людям. Человек обладает высокой восприимчивостью к инфекции, после перенесения кожного лейшманиоза сохраняется продолжительный стойкий иммунитет, висцеральная форма такового не формирует.
Патогенез
Возбудитель проникает в толщу кожи человека при укусе москита, формируя в области входных ворот лейшманиозную гранулему. Впоследствии, при висцеральной форме инфекции гранулема рассасывается, а при кожной - прогрессирует в язву. Лейшмании разносятся по организму с током лимфы, поражая регионарные лимфатические узлы. Вдоль лимфатического сосуда паразиты могут формировать лейшманиомы – ряд последовательно располагающихся специфических язв.
В Южной Америке отмечаются формы лейшмании, протекающие с поражением слизистых оболочек ротовой полости, носоглотки и верхних дыхательных путей с грубой деформацией глубоких тканей и развитием полипозных образований. Висцеральная форма лейшманиоза развивается в результате рассеивания возбудителя по организму и попадания в печень, селезенку, костный мозг. Реже – в кишечную стенку, легкие, почки и надпочечники.
Возникающий иммунный ответ подавляет инфекцию, при этом заболевание протекает латентно, либо с маловыраженной симптоматикой. При иммунодефиците, сниженных защитных свойствах лейшманиоз прогрессирует, протекает с выраженной клиникой интоксикационного синдрома, лихорадкой. Размножение паразитов в печени способствуют замещению гепатоцитов фиброзной тканью, в селезенке отмечают атрофию пульпы с участками инфарктов и некротизации. Вследствие поражения костного мозга развивается анемия. В целом висцеральный лейшманиоз, прогрессируя, вызывает общую кахексию.
Классификация
Лейшманиозы подразделяются на висцеральные и кожные формы, каждая форма, в свою очередь, разделяется на антропонозы и зоонозы (в зависимости от резервуара инфекции). Висцеральные зоонозные лейшманиозы: детский кала-азар (средиземноморско-среднеазиатский), лихорадка дум-дум (распространена в восточной Африке), носоглоточный лейшманиоз (кожно-слизистый, лейшманиоз Нового Света).
Индийский кала-азар является висцеральным антропонозом. Кожные формы лейшманиоза представлены болезнью Боровского (городской антропонозный тип и сельский зооноз), пендинской, ашхабадской язвами, багдадским фурункулом, эфиопским кожным лейшманиозом.
Симптомы лейшманиоза
Висцеральный средиземноморско-азиатский лейшманиоз
Инкубационный период этой формы лейшманиоза составляет от 20 дней до нескольких (3-5) месяцев. Иногда (довольно редко) затягивается до года. У детей раннего возраста в этот период может отмечаться первичная папула в месте внедрения возбудителя (у взрослых встречается в редких случаях). Инфекция протекает в острой, подострой и хронической формах. Острая форма обычно отмечается у детей, характеризуется бурным течением и без должной медицинской помощи заканчивается летально.
Чаще всего встречается подострая форма заболевания. В начальном периоде отмечается постепенное нарастание общей слабости, разбитости, повышенной утомляемости. Отмечается снижение аппетита, побледнение кожи. В этом периоде при пальпации можно выявить некоторое увеличение размеров селезенки. Температура тела может подниматься до субфебрильных цифр.
Подъем температуры до высоких значений говорит о вступлении заболевания в период разгара. Лихорадка имеет неправильный или волнообразный характер, продолжается в течение нескольких дней. Приступы лихорадки могут сменяться периодами нормализации температуры или снижения до субфебрильных значений. Такое течение обычно продолжается 2-3 месяца. Лимфатические узлы увеличены, отмечается гепато- и, в особенности, спленомегалия. Печень и селезенка при пальпации умеренно болезненны. При развитии бронхоаденита отмечается кашель. При такой форме нередко присоединяется вторичная инфекция дыхательной системы и развивается пневмония.
С прогрессированием заболевания отмечается усугубление тяжести состояния больного, развивается кахексия, анемия, геморрагический синдром. На слизистых оболочках ротовой полости возникают некротизированные участки. Ввиду значительного увеличения селезенки происходит смещение сердца вправо, тоны его глухие, ритм сокращений ускорен. Отмечается склонность к падению периферического артериального давления. С прогрессированием инфекции формируется сердечная недостаточность. В терминальном периоде больные кахексичны, кожные покровы бледные и истонченные, отмечаются отеки, выражена анемия.
Хронический лейшманиоз протекает латентно, либо с незначительной симптоматикой. Антропонозный висцеральный лейшманиоз может сопровождаться (в 10% случаев) появлением на коже лейшманоидов – мелких папиллом, узелков или пятен (иногда просто участки со сниженной пигментацией), содержащих возбудителя. Лейшманоиды могут существовать годами и десятилетиями.
Кожный зоонозный лейшманиоз (болезнь Боровского)
Распространен в тропическом и субтропическом климате. Инкубационный период его составляет 10-20 дней, может сокращаться до недели и удлиняться до полутора месяцев. В области внедрения возбудителя при этой форме инфекции обычно формируется первичная лейшманиома, первоначально имеющая вид розовой гладкой папулы около 2-3 см в диаметре, в дальнейшем прогрессирующей в безболезненный или малоболезненный при надавливании фурункул. Спустя 1-2 недели в лейшманиоме формируется некротический очаг, и вскоре образуется безболезненное изъязвление с подрытыми краями, окруженное валиком инфильтрированной кожи с обильным отделяемым серозно-гнойного или геморрагического характера.
Диффузно-инфильтрирующий лейшманиоз
Отличается значительной распространенной инфильтрацией кожи. Со временем инфильтрат регрессирует, не оставляя последствий. В исключительных случаях отмечаются мелкие язвы, заживающие без заметных рубцов. Такая форма лейшманиоза достаточно редка, обычно отмечается у пожилых лиц.
Туберкулоидный кожный лейшманиоз
Наблюдается в основном у детей и молодых людей. При этой форме вокруг послеязвенных рубцов или на них появляются мелкие бугорки, могущие увеличиваться в размерах и сливаться друг с другом. Изъязвляются такие бугорки редко. Язвы при этой форме инфекции оставляют значительные рубцы.
Антропонозная форма кожного лейшманиоза
Характеризуется продолжительным инкубационным периодом, который может достигать нескольких месяцев и лет, а также медленным развитием и умеренной интенсивностью кожных поражений.
Осложнения лейшманиоза
Длительно протекающий лейшманиоз прогрессирует с развитием пневмонии, нефритов, агранулоцитоза, геморрагического диатеза, а также может осложняться гнойно-некротическими воспалениями.
Диагностика лейшманиоза
Общий анализ крови при лейшманиозе показывает признаки гипохромной анемии, нейтропении и анэозинофилии при относительном лимфоцитозе, а также пониженную концентрацию тромбоцитов. СОЭ повышена. Биохимический анализ крови может показать гипергаммаглобулинемию. Выделение возбудителя кожного лейшманиоза возможно из бугорков и язв, при висцеральном - лейшмании обнаруживаются в посеве крови на стерильность. При необходимости для выделения возбудителя производят биопсию лимфоузлов, селезенки, печени.
В качестве специфической диагностики осуществляют микроскопическое исследование, бакпосев на питательной среде NNN, биопробы на лабораторных животных. Серологическая диагностика лейшманиоза проводится с применением РСК, ИФА, РНИФ, РЛА. В периоде реконвалесценции отмечается позитивная реакция Монтенегро (кожная проба с лейшманином). Производится при эпидемиологических исследованиях.
Лечение лейшманиоза
Этиологическое лечение лейшманиоза заключается в применении препаратов пятивалентной сурьмы. При висцеральной форме их назначают внутривенно с нарастанием дозировки на 7-10 дней. В случае недостаточной эффективности терапию дополняют амфотерицином В, вводимым с 5% раствором глюкозы внутривенно медленно. На ранних стадиях кожного лейшманиоза бугорки обкалывают мономицином, сульфатом берберина или уротропином, а также назначают эти препараты в виде мазей и примочек.
Сформировавшиеся язвы являются показанием к назначению мирамистина внутримышечно. Для ускорения заживления язв эффективна лазерная терапия. Препаратами резерва при лейшманиозе являются амфотерицин В и пентамидин, их назначают в случаях рецидивирования инфекции и при резистентности лейшманий к традиционным средствам. Для повышения эффективности терапии можно добавить человеческий рекомбинантный гаммаинтерферон. В некоторых случаях бывает необходимо хирургическое удаление селезенки.
Прогноз и профилактика лейшманиоза
При легко протекающем лейшманиозе возможно самостоятельное выздоровление. Благоприятен прогноз при своевременном выявлении и должных медицинских мерах. Тяжелые формы, инфицирование лиц с ослабленными защитными свойствами, отсутствие лечения значительно ухудшают прогноз. Кожные проявления лейшманиоза оставляют косметические дефекты.
Профилактика лейшманиоза включает меры по благоустройству населенных пунктов, ликвидацию мест расселения москитов (свалок и пустырей, затопленных подвальных помещений), дезинсекцию жилых помещений. Индивидуальная профилактика заключается в использовании репеллентов, других средств защиты от укусов москитов. При обнаружении больного производят химиопрофилактику пириметамином в коллективе. Специфическая иммунная профилактика (вакцинация) производится лицам, планирующим посещение эпидемически опасных районов, а также неимунному населению очагов инфекции.
Клиника кожного лейшманиоза. Кожный лейшманиоз антропонозного типа
Кожный лейшманиоз протекает циклично, с постоянной сменой клинических стадии. Для обоих типов кожного лейшманиоза в последние годы предложена следующая клиническая классификация (H. Ф. Родякин). Последние две клинические разновидности преимущественно встречаются при антропонозном типе кожного лейшманиоза.
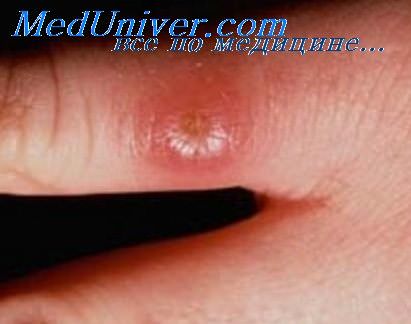
Кожный лейшманиоз антропонозного типа. Синонимы: поздно изъязвляющийся кожный лейшманиоз (leishmaniosis larde exulcerans) городской, первый тип, ашхабадка. Распространен преимущественно и городах и крупных населенных пунктах. Клинические проявления наблюдаются в течение всего года. Инкубационный период длится от 3 до 8 месяцев и более, после чего на месте внедрения в кожу лейшмании формируется бугорок величиной до 2—3 мм в диаметре. Постепенно этот бугорок увеличивается и приобретает буровато-красную окраску.
Через 3—6 месяцев поверхность его становится напряженной, блестящей, покрывается чешуей-коркой, под которой обнаруживается кратерообразная язва. Обычно язвы имеют круглую или эллипсовидную форму, с гладким или мелкозернистым дном, покрытым гнойным налетом. Вокруг язвы имеется мощный инфильтрат. Края язвы неровные, изъеденные, иногда подрытые. Отделяемое зезначительное, серозно-гнойное. Рост язвы продолжается за счет распада краевого инфильтрата.
Рубцевание начинается как с центра, так и с периферии язвы. Образующийся рубец соответствует величине язвы; вначале он имеет розовую окраску, затем бледнеет, становится атрофичным. Общая длительность первичного поражения в среднем равняется году. По данным лейшманиозного отделения Туркменского института кожных болезней, в 13,6"о случаев болезнь затягивается до 2 лет и более.
Количество язв обычно не велико — 1—3, редко до 10. Язвы располагаются на участках кожи, доступных укусам москитов. Такими местами чаще всего бывают лицо и верхние конечности.
Клиническая картина последовательных лейшманиом зависит от врени их появления после первичного поражения в стадии развития иммунитета. Ранние последовательные леишманиомы проходят стадии своего развития параллельно с первичным поражением; поздние — абортивно, без изъязвления и заживают одновременно с первичными, что, как и общий характер их течения, определяемый развитием иммунитета, находится в соответствии с законом реинокуляции (Ш. Д. Мошковский).
Иногда вокруг язв появляются воспалительные узелки, которые могут изъязвляться, сливаться друг с другом или с основном язвой. Это так называемые бугорки обсеменения. Они возникают в результата миграции лейшманий по лимфатическим путям кожи из основного очага поражения. У части больных на некотором расстоянии от язвы, по ходу лимфатических сосудов, наблюдаются болезненные воспалительные узлы—лимфангоиты. Возникают они в результате проникновения и оседания леншманий в лимфатических путях. В воспалительный процесс могут вовлекаться и лимфатические узлы (лимфадениты). Лейшманиозные лимфангоиты и лимфадениты ухудшают течение основного процесса.
У некоторых больных, чаще у пожилых, развиваются не ограниченные, а диффузно-инфильтрирующие лейшманиомы. Эта клиническая разновидность характеризуется большой зоной поражения с частой локализацией на лице, кистях и стопах. Кожа на этих участках резко инфильтрирована, утолщена. Пораженное ухо или нос, увеличиваясь, достигает обезображивающих размеров. Через 5—7 месяцев инфильтрат начинает рассасываться. Наклонность его к изъязвлению очень небольшая. Если язвы и появляются, то имеют поверхностный характер. Рубцы, остающиеся после таких язв, небольшие и едва заметные.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лейшманиозы. Эпидемиология и клиника
Лейшманиозы (Leishmamesis) — группа протозойных трансмиссионных заболеваний, вызываемых жгутиковыми простейшими — лейшманиями. Инфекция протекает с преимущественно кожными поражениями (кожный лейшманиоз, болезнь Боровского), слизисто-кожными поражениями (американский слизисто-кожный лейшманиоз) или с поражением главным образом внутренних органов (висцеральный лейшманиоз). Лейшманиоз встречается примерно в 80 странах, им ежегодно болеют около 400 000 человек [Marinkelle С. J.]. Распространенность разных типов лейшманиозов различна.
Поражения глаз отмечаются часто, при американском кожном лейшманиозе у 10—20% больных [Duke-Elder S.]. Чаще всего поражаются веки, примерно у 2—5% больных [Farach F. S.], конъюнктива, роговица, внутренние оболочки [Dialle J. S.].
Глазные проявления лейшманиоза. Веки: язва, инфильтрат, отек, рубец, деформация, лагофтальм.
Конъюнктива: гранулематозиая инфильтрация, изъязвление, гиперемия, гранулема, отек, кровоизлияния, бледность.
Роговица: кератит стромальный, кератит узелковый, абсцесс роговицы, язва роговицы, секторообразное помутнение, лимбальные узлы.
Сосудистая оболочка: ирит, иридоциклит, увеит, склероз сосудов хориоидси.
Сетчатка: кровоизлияния, хориоретинит, нейроретинит.
Другие: папиллит, сублюксация хрусталика, катаракта, кровоизлияния в стекловидное тело, вторичная глаукома, скотомы, потеря зрения.
Эпидемиология лейшманиоза
Лейшмании — внутриклеточные паразиты, развивающиеся в макрофагах. Число паразитов в клетке может достигать 20—30. Они имеют округлую или овальную форму, длина их 2—5,5 мкм. При попадании в тело переносчиков — москитов — лейшмании превращаются в подвижные жгутиковые формы.
Лейшманиозы — трансмиссионные болезни. Переносчики возбудителей — москиты — обитают во всех частях света в странах с жарким и умеренным климатом, во влажных тропических лесах, на засушливых пустынных и полупустынных территориях. Москиты — мелкие двукрылые насекомые длиной 1,5—5 мм. Самки нападают для кровососания на человека, а также на диких и домашних животных. Основные места выплода москитов — подполья жилых помещений, свалки мусора, гнезда птиц, логова животных, поры грызунов. Москиты заражаются при укусе больного человека или животного и становятся заразными через 5—8 сут. Москиты — сумеречные и ночные насекомые.
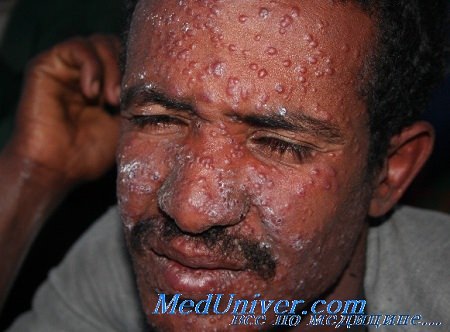
Клиника лейшманиоза
Антропонозный кожный лейшманиоз (син.: I тип болезни Боровского, городской, ашхабадский, поздно изъязвляющийся, годовик, сухой лейшманиоз кожи). Возбудитель — L. tropica minor. Основной резервуар — больные люди. Заболевание встречается в Южной Европе, Западной и Северной Африке и широко распространено в Азии. В нашей стране существовали крупные очаги в Закавказье и Средней Азии. В настоящее время в связи с благоустройством городов лейшманиоз городского типа практически ликвидирован [Лысенко А. Я.].
Инкубационный период 2—9 мес. В толще дермы в месте попадания возбудителя образуется мощный инфильтрат, имеющий характер гранулемы с узелковой структурой. Лсйшманиома имеет вид первичной папулы — бугорка величиной 2—3 мм буровато-красного цвета. Под коркой формируется кратерообразная ямка — безболезненное изъязвление кожи, постепенно расширяющееся за счет краевого мощного инфильтрата. Края язвы неровные, изъеденные, отделяемое скудноб. Язвы заживают через год и позже, оставляя после себя обезображивающие рубцы. Возможны миграция лейшманий по лимфатическим сосудам и образование воспалительных узелков вокруг язвы.
Лейшманиомы (1—3, редко 8—10) локализуются чаще всего на лице и верхних конечностях.
Зоонозный кожный лейшманиоз (син.: II тип болезни Боровского, сельский, влажный кожный лейшманиоз, пендинская язва, Oriental Sore). Возбудитель — L. tropica major. Источником и резервуаром инфекции являются пустынные грызуны: мыши, песчанки, суслики. Человек заражается при укусе москитов, инфицированных при кровососании грызунов. Восприимчивость к заболеванию всеобщая, но в эндемичных районах большая часть населения болеет в детстве и становится невосприимчивой. В связи с этим максимальная заболеваемость выявляется среди детей и приезжих, возможны вспышки среди прибывших неиммунных контингентов.
Болезнь распространена в Иране, Афганистане, Пакистане, Саудовской Лравни, Йемене, в Северной и Западной Африке. В нашей стране случаи заболевания зоонозным лейшманиозом регистрируются в Турменистане и Узбекистане [Лысенко А. Я.].
Близок к нему по клинической картине так называемый суданский кожный лейшманиоз (сип.: египетский кожный лейшманиоз, модулярный кожный лейшманиоз). Лейшмапиомы также почти не изъязвляются, обычно они с годами превращаются в келлоидоподобные узлы. Возбудитель — L. nilotica; заболевание встречается в Египте, Судане, Кении, Сомали, Чаде, Ливии, Уганде.
Американские кожные лейшманиозы (син.: эспундия, Forest yaws, Pian bois, Baba brasiliana). Эта группа заболеваний — преимущественно зоонозные инфекции, вызываемые лейшманиями двух комплексов: 1) L. braziliensis, которые, кроме кожи, поражают также слизистые оболочки носа, рта, глотки, гортани, реже половых органов; 2) L. mexicana, поражающих только кожу.
Заболевания регистрируются почти во всех странах Южной Америки, обычно в сельской местности; болеют лица всех возрастов.
Висцеральные лейшманиозы (син.: детский лейшманиоз, внутренний лейшманиоз, Leishmaniosis visccralis, Kala-azar, Kala-ywar). Заболевания распространены в тропическом, субтропическом и частично умеренных поясах. Наиболее значительные очаги расположены В Китае, восточной части полуострова Индостан, Восточной Африке, странах Средиземноморья, Бразилии. В последние годы увеличилась заболеваемость в Индии, Бангладеш, Кении, Уганде, Эфиопии, Ираке, Франции. В нашей стране спорадические случаи заболевания регистрируются в Казахстане, Азербайджане, Грузии, в республиках Средней Азии [Лысенко А. Я.].
Болезнь характеризуется постепенным развитием перемежающейся лихорадки, которая иногда имеет два пика в течение суток, прогрессирующей спленогенатомегалией, увеличивающейся анемией и тромбацитопенией при сохранении аппетита. В ряде случаев наблюдается гипер- или гипопигментация. В поздних стадиях развивается кахексия и иногда пурпура. Смертельные исходы при отсутствии лечения наступают через несколько месяцев после появления первых симптомов. В тяжелых случаях смертность достигает 90% [Chance M. I.].
Различают три основные варианта болезни: 1) средиземноморско-среднеазиатский висцеральный лейшманиоз-зооноз, чаще поражающий детей и редко взрослых (1—2%); 2) индийский висцеральный лейшманиоз (кала-азар)— аптропоноз, поражающий преимущественно взрослых и редко детей (5—6%); 3) восточноафриканский висцеральный лейшманиоз — зооноз.
В Индии широко распространен посткалаазарный кожный лейшманоид: поражение кожи появляется через год или несколько лет после лечения висцеральной формы. В Судане лейшманиоз нередко сопровождается поражением слизистых оболочек, изредка кожи.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лимфангит – это острое или хроническое воспаление лимфатических стволов и капилляров, возникающее вторично, на фоне гнойно-воспалительных процессов. Лимфангит сопровождается гиперемией и болезненной припухлостью по ходу воспаленных лимфатических сосудов, отеками, регионарным лимфаденитом, высокой температурой тела (39—40°С), ознобами, слабостью. Диагностика лимфангита осуществляется на основе ультразвукового ангиосканирования, компьютерного термосканирования, выделения возбудителя из первичного гнойного очага. Лечение лимфангита включает санацию первичного очага, антибиотикотерапию, иммобилизацию конечности, вскрытие сформировавшихся абсцессов и флегмон.
МКБ-10

Общие сведения
При лимфангите (лимфангоите, лимфангиите) могут поражаться лимфатические сосуды различного калибра и глубины локализации. Лимфология и флебология чаще сталкивается с лимфангитом конечностей, что обусловлено их частым микротравмированием, обилием микробных патогенов и характером лимфообращения. Лимфангит обычно протекает с явлениями вторичного лимфаденита. Развитие лимфангита свидетельствует о прогрессировании первичной патологии и усугубляет ее течение.

Причины лимфангита
Лимфангит развивается вторично, на фоне имеющегося поверхностного или глубокого гнойно-воспалительного очага — инфицированной ссадины или раны, фурункула, абсцесса, карбункула, флегмоны. Основными патогенами при лимфангите выступают золотистый стафилококк, бета-гемолитический стрептококк, реже — кишечная палочка и протей, а также другая аэробная флора в виде монокультуры или в ассоциациях. Специфические лимфангиты чаще связаны с наличием у пациента туберкулеза.
Вероятность развития лимфангита зависит от локализации, размеров первичного инфекционного очага, вирулентности микрофлоры, особенностей лимфообращения в данной анатомической зоне.
Микробные агенты и их токсины попадают из очага воспаления в межтканевое пространство, затем в лимфатические капилляры, двигаясь по ним в направлении тока лимфы к более крупным сосудам и лимфоузлам. Реактивное воспаление сосудистой стенки выражается в набухании эндотелия, повышении ее проницаемости, развитии экссудации, выпадения сгустков фибрина, внутрисосудистого тромбообразования. Данные изменения приводят к расстройствам местного лимфообращения - лимфостазу. При дальнейшем прогрессировании воспаления может развиваться гнойный лимфангит и гнойное расплавление тромбов.
В случае распространения воспаления на окружающие ткани развивается перилимфангит, при котором могут поражаться кровеносные сосуды, суставы, мышцы и т. д. Восходящим путем воспаление может распространяться до грудного лимфатического протока. В клинической практике чаще диагностируется лимфангит нижних конечностей, который возникает вследствие потертостей, микротравм, расчесов, трофических язв, панарициев.
В андрологии иногда встречается состояние, расцениваемое как невенерический лимфангит полового члена: его причинами могут служить травмирование тканей пениса при частой мастурбации и затяжных половых актах. Специфический венерический лимфангит может развиваться при первичном сифилисе, генитальном герпесе, уретрите, обусловленном половой инфекцией.
Классификация
С учетом характера и выраженности воспаления лимфангит может быть серозным (простым) и гнойным; по клиническому течению — острым или хроническим; по глубине расположения пораженных сосудов — поверхностным либо глубоким.
В зависимости от калибра воспаленных лимфатических сосудов лимфангиты подразделяются на капиллярные (ретикулярные или сетчатые) и стволовые (трункулярные). При ретикулярном лимфангите в воспаление вовлекается множество поверхностных лимфатических капилляров; при стволовом — воспаляется один или несколько крупных сосудов.
Симптомы лимфангита
При лимфангоите всегда в значительной степени выражена общая интоксикация, сопровождающая тяжелый гнойно-воспалительный процесс. Отмечается высокая температура (до 39-40°С), ознобы, потливость, слабость, головная боль. Ретикулярный лимфангит начинается с появления выраженной поверхностной гиперемии вокруг очага инфекции (раны, абсцесса и т. д.) с усиленным сетчатым (мраморным) рисунком на фоне интенсивной эритемы. По клинической картине сетчатый лимфангит напоминает рожу, однако гиперемия имеет расплывчатые границы, нехарактерные для рожистого воспаления.
Локальным проявлением стволового лимфангита служит наличие на коже узких красных полос по ходу воспаленных лимфатических сосудов, тянущихся к регионарным лимфоузлам. Быстро развивается припухлость, уплотнение и болезненность тяжей, отечность и напряженность окружающих тканей, регионарный лимфаденит. Пальпация по ходу сосудов выявляет болезненные уплотнения по типу шнура или четок.
При глубоком лимфангите локальной гиперемии не наблюдается, однако быстро нарастает отек и боль в конечности; при глубокой пальпации отмечается резкая болезненность, рано развивается лимфедема. В случае перилимфангита участки воспаленных окружающих тканей могут трансформироваться в абсцесс или подфасциальную флегмону, несвоевременное вскрытие которых чревато развитием сепсиса.
Симптоматика хронических лимфангитов стерта и обычно характеризуется стойкими отеками вследствие закупорки глубоких лимфатических стволов и лимфостаза. При невенерическом лимфангите вдоль ствола или венечной борозды полового члена появляется безболезненный уплотненный тяж, который может сохраняться в течение нескольких часов или дней, после чего самопроизвольно исчезает.
Диагностика
Ретикулярный лимфангит может быть легко диагностирован лимфологом уже в ходе визуального осмотра, однако его следует дифференцировать от рожистого воспаления и поверхностного флебита. В установлении диагноза помогает выявление первичного воспалительного очага.
Распознавание глубокого лимфангита может вызывать затруднения. В этом случае учитываются клинико-анамнестические данные, результаты инструментальных и лабораторных исследований. При лимфангите в периферической крови наблюдается выраженный лейкоцитоз. При УЗДГ и дуплексном сканировании визуализируются изменения лимфатических сосудов по типу неоднородности структуры, сужения просвета, наличия гиперэхогенного ободка вокруг сосуда, реактивные изменения в соответствующих лимфоузлах.
Оценка выраженности, распространенности и глубины лимфангита осуществляется с помощью компьютерной термографии. Комплекс исследований позволяет отличить глубокий лимфангит от флегмоны мягких тканей, тромбофлебита глубоких вен, остеомиелита. Определение возбудителя лимфангита проводится путем бактериологического посева отделяемого гнойной раны. При осложненном лимфангите выполняется исследование крови на стерильность.
Лечение лимфангита
В первую очередь, при остром лимфангите необходима ликвидация первичного очага, поддерживающего воспаление в лимфатических сосудах. Производится обработка инфицированных ран, вскрытие абсцессов, флегмон, панарициев, их дренирование и санация. Пораженная конечность фиксируется в приподнятом положении; пациенту рекомендуется двигательный покой. При лимфангите недопустимы массаж и самостоятельное прогревание участка воспаления, втирание мазей. Медикаментозное лечение включает антибиотики (полусинтетические пенициллины, цефалоспорины 1-2-го поколения, аминогликозиды, линкозамиды), противовоспалительные и антигистаминные препараты, проведение инфузионной терапии, лазерное (ВЛОК) или ультрафиолетовое облучение крови (УФОК).
В случае хронического вялотекущего лимфангита назначаются местные мазевые повязки, компрессы полуспиртовые или с диметилсульфоксидом, грязелечение, УФО; при упорном течении воспаления показана рентгенотерапия. Лечения невенерического лимфангита полового члена не требуется. При лимфангите, вызванном ЗППП, проводят терапию основной инфекции.
Прогноз и профилактика
1. Хирургическая инфекция: Руководство для врачей общей практики/ Столяров Е.А., Грачев Б.Д., Колсанов А.В., Батаков Е.А., Сонис А.Г. - 2004.
Читайте также:

