Литическую смесь при отравлении
Обновлено: 05.05.2024
Наша наркологическая клиника с 2011 года успешно лечит алкоголизм и наркоманию. Работаем официально по лицензии № ЛО-77-01-020532. В штате наркологи с опытом работы от 10 лет, включая врачей высшей квалификационной категории.
Клиника располагает большим комфортабельным стационаром. Врачебные бригады выезжают на дом к пациентам по Москве и области. Позвоните сейчас, чтобы получить рекомендации врача и узнать актуальную цену медицинских услуг.
Работаем круглосуточно. 100% анонимно. Обязательно поможем!
Что считать запоем
Запой – это продолжительное (от трёх дней) употребление алкоголя, которое сопровождается острым отравлением организма, постоянным влечением к спиртному и невозможностью самостоятельно остановиться.
При запое возникает не просто желание выпить, а устойчивая физическая тяга к алкоголю. В таком состоянии человек перестает контролировать количество спиртного, а иногда и качество, что является особо опасным фактором.
Можно ли остановиться самостоятельно?
Как врачи, мы часто наблюдаем пациентов, пытались самостоятельно перестать пить, без обращения за медицинской помощью, без приёма лекарственных препаратов (о которых речь пойдёт дальше), а прибегая, например, к каким-то народным средствам или постепенно уменьшая дозу алкоголя.
Исходя из нашего реального опыта, помогает такое в редких случаях, чаще приводит к негативным последствиям — такого пациента сложнее лечить. И дороже.
Не отрицаем, что у кого-то получается остановиться. Всё зависит от индивидуальных особенностей организма конкретного человека, от длительности запоя, от состояния здоровья и от силы воли, конечно.
Но для большинства запой — как снежный ком. Каждая неудачная попытка остановиться — подрывает веру в результат и добавляет физиологических осложнений.
Абстинентный синдром
Самым болезненным состоянием в период запоя является период, когда действие алкоголя в организме заканчивается. Оно наступает уже через несколько часов после приема крайней порции спиртного.
Наступает тяжёлое похмелье:
- головная боль, повышение артериального давления, тахикардия, нарушение ритма сердца;
- тошнота, рвота, боли в животе;
- тремор, бессонница;
- в тяжелых случаях возникают тревожные и бредовые расстройства, галлюцинации.
Вновь требуется порция алкоголя, чтобы временно облегчить состояние. А чтобы запой прекратить — нужна помощь врача.
Лечиться на дому или в стационаре?
Вывод из запоя на дому возможен при кратковременных запоях и отсутствии у пациента осложнений и тяжёлых сопутствующих патологий.
Основное преимущество при оказании помощи на дому является, то, что пациент находится в привычных условиях, среди родных и близких. Дома, как говорится, и родные стены помогают (пациенту психологически комфортнее, нет стресса от поездки в стационар).
Основной же недостаток лечения запоя на дому заключается в отсутствии именно психологических ограничений: остаётся соблазн и возможность пойти и вновь выпить.
Как происходит вывод из запоя
Всё начинается с осмотра врачом. Он собирает анамнез, оценивает состояние пациента, выявляет противопоказания. Именно врач решает, возможно ли провести процедуру на дому. Если нет, то отправляет пациента в стационар, всё это также анонимно.
Процесс вывода из запоя на дому следующий:
- с помощью серии капельниц выполняется детоксикация — это нужно, чтобы быстро и без последствий убрать весь оставшийся алкоголь из и продукты его распада из организма;
- в результате происходит восполнение дефицита жидкости, нормализация кислотно-щелочного состояния, ликвидации электролитных нарушений;
- снимается абстиненция;
- устраняется тремор и возбуждение;
- нормализуется сон и снижается тяга к алкоголю;
- восстанавливается работа головного мозга, печени, сердца, поджелудочной железы, выполняется профилактика развития судорожного синдрома, острой абстиненции, инфаркта и инсульта.
После проведения всех лечебных мероприятий сразу происходит улучшение состояния:
- Нормализуется сон, т.е. он становится не прерывистым и кратковременным, а полноценным, с нормальным отдыхом центральной нервной системы.
- Из организма удаляются все токсины, восстанавливается и улучшается работа внутренний органов и систем, соответственно, прекращается тошнота и рвота, артериальное давление и пульс приходят в норму;
- Проходит головная боль, устраняется тремор и нервное возбуждение, а значит налаживаются быт и контакт с окружающими.
Методы выведения алкоголя из крови
Основные органы и системы очистки крови от алкоголя и его последующего выведения - это печень, почки и легкие. Главная роль в этой работе отводится нашей печени, ведь именно в ней перерабатывается весь алкоголь, оказавшийся в организме. В печени происходит расщепление этанола до ацетальдегида (очень токсичное вещество, которое и наносит основной вред), воды и углекислого газа. Постепенно ацетальдегид окисляется, превращаясь в уксусную кислоту, которая разрушает клетки всего организма, если ацетальдегид не будет быстро выведен из организма. У людей, страдающих алкоголизмом и принимающие алкоголь на постоянной или периодической основе, все время находятся под действием такого химического процесса, что в свою очередь приводит к развитию токсического поражения печени, жирового гепатоза, а после и к циррозу печени.
Однако, страдает от алкоголя не только лишь печень. Объем поражений организма и развивающихся заболеваний на фоне алкоголизма обширен: цирроз, гепатит, кардиомиопатия, гипертоническая болезнь, ишемическая болезнь сердца, панкреатит, энцефалопатия, развитие алкогольной эпилепсии, психические заболевания, развитие острого абстинентного синдрома.
Удаление алкоголя и продуктов его распада из крови трудное и долгое дело, если лечиться самостоятельно и быстро это сделать не представляется возможным по многим причинам. Скорость выведения зависит от общего состояния здоровья, состояния печени, генетической предрасположенности, пола и т.д. К примеру, у мужчин скорость выведения этанола из организма составляет приблизительно 0,1 промилле/час, у женщин — 0,09 промилле/час.
В простой форме алкогольные вещества удаляются из организма посредством испарений через кожный покров, легкие и почки. Сделать быстрее вывод алкоголя можно прибегнув либо к народным средствам, что не рекомендуется, либо вызвать врача-нарколога для постановки капельниц с необходимыми препаратами.
Тиамин
Должен назначаться всем больным, которые обращаются к врачу по поводу алкогольной зависимости. Целью назначения тиамина является предупреждение развития энцефалопатии Гайе-Вернике и корсаковского синдрома. Отмечен положительный эффект при выводе из запоя.
β-адреноблокаторы
Назначаются для купирования вегетативной симптоматики при выведении из запоя. Обычно с этой целью применяют пропранолол или атенолол. Эти препараты не предупреждают развития судорог и делирия, поэтому их рекомендуется назначать в комбинации с другими средствами.
Клонидин
По механизму действия клонидин является стимулятором центральных α2-адренорецепторов. Он купирует вегетативную симптоматику при выведении из запоя - потливость, артериальную гипертензию, тахикардию, тремор, однако не влияет на риск развития делирия и судорог. Препарат обладает некоторым седативным эффектом, который усиливается в сочетании с транквилизаторами. Преимуществом клонидина являемся отсутствие угнетения дыхания, эйфорического эффекта.
Бензодиазепины
Являются основным средством при выводе из запоя. Они уменьшают вероятность развития судорог и делирия, а при уже возникшем делирии сокращают его продолжительность. Длительно действующие бензодиазепины более эффективны в предупреждении эпилептических приступов, чем короткодействующие. Их недостатком является возможность кумуляции и избыточный седативный эффект. К данной группе препаратов относятся: Диазепам, Лоразепам, Оксазепам, Хлоразепат.
Карбамазепин
Эффективен в отношении всех симптомов при выведении из запоя и может быть препаратом выбора при прерывании запоев легкой и среднетяжелой степени. Отсутствие взаимодействия с алкоголем позволяет применять препарат даже при его наличии в крови. Установлено, что Карбамазепин влияет на нейрональную трансмиссию ГАМК, глутамата, норадреналина, ацетилхолина и дофамина. Монотерапия карбамазепином эффективна при легком и среднетяжелом синдроме отмены, при тяжелом течении рекомендуются бензодиазепины. Безусловным преимуществом карбамазепина является отсутствие эйфорического эффекта и риска зависимости от препарата.
Барбитураты
Являются весьма эффективным средством при выводе из запоя. Их применение ограничивает довольно высокая токсичность и риск развития зависимости. Как препарат длительного действия он может угнетать дыхание и сердечную деятельность; вызывает индукцию микросомальных ферментов печени.
Тиаприд
Является нейролептиком группы замещенных бензамидов и оказывает седативный эффект. Экстрапирамидные расстройства при его применении возникают редко, так как он селективно действует на D2-дофаминовые рецепторы. Препарат применяют в России, Германии и Франции для вывода из запоя. Целесообразно назначать тиаприд в сочетании с карбамазепином и бензодиазепинами.
Галоперидол
Препарат Галоперидол показан при наличии продуктивной психопатологической симптоматики - бреда, галлюцинации, психомоторного возбуждения. Галоперидол обязательно нужно сочетать с бензодиазепинами. При простом синдроме отмены применение препарата не показано. Недостатком его является риск развития острых экстрапирамидных гиперкинезов, которые необходимо купировать введением диазепама, дифенгидрамина (димедрола) или центральных холинолитиков.
Пропротен-100
На сегодняшний день наиболее изученным из антительных препаратов является "Пропротен-100", содержащий потенцированные антитела к мозгоспецифическому белку S-100 (AS-100). Препарат Пропротен изучен на всех уровнях организации нейрональных структур: клеточном, межклеточном (синаптическом), структурном, системном. Наиболее специфическим из исследованных эффектов можно считать сенситизирующее влияние AS-100 на клеточную мембрану нейронов. Необычное биологическое действие на клиническом уровне проявляется сбалансированным воздействием на психический статус больных. В зависимости от исходного состояния пациентов, препарат оказывает как седативное, так и стимулирующее действие.
ГОМК (оксибутират натрия)
Препарат купирует вегетативную симптоматику и обладает довольно выраженным седативным эффектом, однако может увеличить вероятность развития галлюцинаций из-за непрямого стимулирующего действия на дофаминергические нейроны.
Клометиазол
Представляет собой препарат с выраженным седативным эффектом, который используется в медицинской практике с 20-х г. прошлого века. Он обладает высокой эффективностью в купировании всех проявлений синдрома отмены и до сих пор применяется в Германии и России. Препарат назначается внутрь в виде капсул или раствора. Относительные противопоказания - обструктивные заболевания легких и дыхательная недостаточность. Препарат можно применять только в стационаре.
Сенсибилизирующие средства
Используются при кодировании от алкоголизма для создания так называемого химического барьера, делающего невозможнымупотребление алкоголя, и выработки у пациента чувства страха перед возможными неприятными последствиями приема алкоголя. Наиболее распространенным сенсибилизирующим средством, применяемым в лечении алкогольной зависимости, является тетурам (антабус, дисульфирам). Широко назначавшиеся ранее сенсибилизирующие препараты метронидазол, фуразолидон, никотиновая кислота в настоящее время применяются редко. Дисульфирам (Disulfiram) используется для лечения алкогольной зависимости с 40-х годов прошлого века. Предполагается, что терапевтические эффекты тетурама обусловлены страхом перед тетурам-алкогольной реакцией (ТАР). Механизм действия этого препарата основан на блокировании фермента ацетальдегиддегидрогеназы, в результате чего окисление алкоголя задерживается на стадии ацетальдегида. Перед лечением тетурамом больной предупреждается о возможных неблагоприятных последствиях приема алкоголя.
Препарат Disulfiram для кодирования от алкогольной зависимости сроком действия до 1 года:
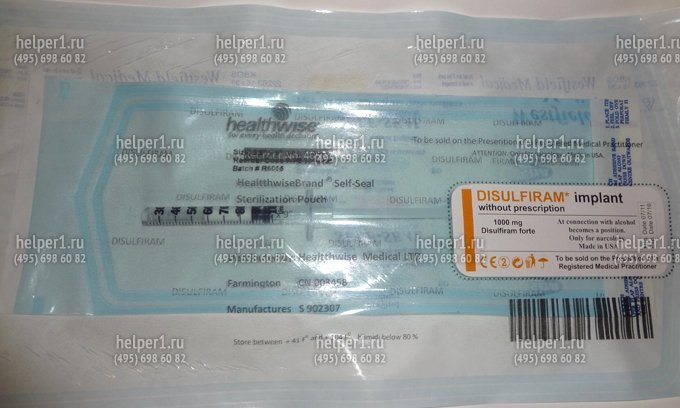
В настоящее время довольно распространенным методом лечения является внутримышечная имплантация препарата эспераль, который выпускают в запаянных ампулах, содержащих 10 таблеток по 0,1 г тетурама. Как правило, этот метод применяется при безуспешности других терапевтических мероприятий. Больному и его родственникам объясняют, что имплантированный в ткани препарат будет постоянно всасываться в кровь, и если больной выпьет даже небольшое количество алкоголя, у него возникнут тяжелые последствия вплоть до летального исхода.
Применение тетурама имеет много противопоказаний из-за выраженной токсичности препарата. На фоне его использования достаточно часто развиваются различные побочные эффекты в виде аллергических реакций, токсического гепатита, тетурамового психоза. Дисульфирам может обострять симптомы шизофрении. Необходимым условием лечения является хорошее состояние здоровья пациента, высокая мотивация, регулярность приема препарата. Следует особо отметить недопустимость назначения дисульфирама без ведома пациента (например, подсыпание в пищу) ввиду опасности последствий тетурам-алкогольной реакции.
Блокаторы опиоидных рецепторов
Успехи, достигнутые в изучении нейрохимических механизмов алкогольной зависимости, позволили предложить ряд новых медикаментов для ее лечения. Так, было установлено, что в головном мозге существует эндогенная опиоидная система, в которой вырабатываются морфиноподобные соединения (энкефалины и эндорфины), обусловливающие эйфорию и обезболивающие эффекты. Препараты, которые являются антагонистами опиоидов, блокируют опиоидные рецепторы и таким образом предотвращают приятные эффекты, вызванные приемом наркотиков. Несмотря на то что алкоголь не является агонистом олиоидных рецепторов, многие его эффекты реализуются посредством эндогенной опиоидной системы. Эксперименты показали, что антагонисты опиоидных рецепторов блокируют подкрепляющие эффекты алкоголя. Так, налтрексон предотвращал повышение уровня дофамина, вызванное введением алкоголя, причем этот эффект был дозозависимым. Как известно, дофамин вовлечен в подкрепляющие эффекты алкоголя. Длительность ремиссии у пациентов, принимавших в качестве поддерживающего лечения налтрексон, была больше по сравнению с пациентами, принимавшими плацебо. Следует иметь в виду, что налтрексон эффективен в качестве противорецидивного препарата при условии регулярного приема на протяжении 12-недельного курса. Особенно рекомендуется налтрексон пациентам с сильной, неконтролируемой тягой к алкоголю (компульсивное влечение). В то же время лечение препаратом предполагает высокую мотивированность. Эффективность лечения значительно повышается в сочетании с поддерживающей психотерапией. Препарат налмефен структурно схож с налтрексоном. В отличие от налтрексона, он не обладает гепатотоксичностью. Кроме того, налмефен является универсальным антагонистом опиоидных рецепторов, который блокирует три их типа.
Акампросат (ацетилгомотаурин). До настоящего времени точный механизм действия препарата не установлен. Известно, что он модулирует активность глутаматных и ГАМК-рецепторов. Хроническая алкогольная интоксикация приводит к снижению активности тормозной ГАМК-ергической системы и повышению активности возбуждающей глутаматной системы в головном мозге. Эти нарушения сохраняются длительное время после отказа от употребления алкоголя. Акампросат структурно схож с ГАМК и повышает активность ГАМК-ергической системы, увеличивая число мест связывания ГАМК на синоптической мембране. Акампросат снижает активность глутаматной системы, воздействуя на N-метил-D-аспартат (NMDA)-рецепторы и кальциевые каналы. Впервые в клинической практике акампросат начали применять во Франции в 1989 г. В настоящее время препарат разрешен более чем в 30 странах мира; общее число пациентов, прошедших курс лечения, превышает 1 млн. Эксперименты показали, что акампросат снижает потребление алкоголя в условиях свободного доступа, не влияя при этом на пищевое поведение, не имеет наркогенного потенциала и других фармакологических эффектов кроме тех, что способствуют снижению потребления алкоголя.
Серотонинергические агенты
Взаимосвязь между серотонином и алкоголем сложная. Предполагается, что алкоголики пытаются с помощью алкоголя нормализовать низкий базальный уровень серотонина в головном мозге. Было установлено, что серотонин участвует в подкрепляющих эффектах алкоголя. Кроме того, низкий уровень серотонина способствует импульсивному поведению, которое приводит к потреблению алкоголя. Абнормальность серотонинового обмена может сопровождаться тревогой и депрессией, и в этом случае алкоголь может употребляться в качестве средства самолечениия. К серотонинергическим средствам относятся ингибиторы обратного захвата серотонина (СИОЗС) сертралин (золофт), флюоксетин (прозак), флювоксамин (феварин), циталопрам. Этот класс препаратов был разработан в 80-х годах прошлого века для лечения депрессивных расстройств. Механизм действия СИОЗС заключается в блокировании обратного захвата серотонина пресинаптическими окончаниями, вследствие чего уровень серотонина в синоптической щели повышается.
Другие лекарственные препараты
Рекомендуемое некоторыми авторами применение доксепина при вывводе из запоя считается недопустимым из-за высокого риска осложнений - артериальной гипотензии, аритмий и токсического делирия. Неприемлемым следует признать практикуемое некоторыми врачами введение фенотиазиновых нейролептиков (аминазина и тизерцина) при выводе из запоя, т.к. данные препараты увеличивают вероятность развития делирия, судорог и обладают проаритмическим эффектом. Известно, что после введения в практику лечения делирия фенотиазиновых нейролептиков в 50-х гг. смертность от него увеличилась в 4 раза. Следует избегать совместного назначения барбитуратов и транквилизаторов при выводе из запоя из за избыточного седативного эффекта и сочетания β-адреноблокаторов и клонидина из-за риска развития аритмий. Довольно распространенной ошибкой при выведении из запоя является проведение форсированного диуреза. С патофизиологической точки зрения это ничем не обосновано, т.к. причиной абстинентного синдрома является реакция нейромедиаторных систем на падение концентрации алкоголя в крови, а не циркулирующие в крови метаболиты этанола. Ускоренное выведение алкоголя при выводе из запоя на дому приводит к увеличению риска развития судорог и делирия. Инфузионная терапия при помощи полиионных растворов показана пациентам с тяжелой дегидратацией или упорной рвотой. В большинстве случаев при выведении из запоя достаточно оральной регидратации.

Внезапное повышение АД может провоцироваться нервно-психической травмой, употреблением алкоголя, резкими колебаниями атмосферного давления, отменой гипотензивной терапии и другими факторами. При этом ведущую роль играют два основных патогенетических механизма:
- сосудистый — повышение общего периферического сопротивления за счет вазомоторного (обусловленного нейрогуморальными влияниями) и базального (при задержке натрия) увеличения тонуса артериол;
- кардиальный — увеличение сердечного выброса за счет повышения частоты сердечных сокращений, объема циркулирующей крови (ОЦК), сократимости миокарда.
С точки зрения определения объема необходимой лекарственной терапии, а также дальнейшего прогноза представляют интерес две классификации, основанные на клинической картине гипертонического криза (ГК). В зависимости от особенностей центральной гемодинамики выделяют кризы гипер- и гипокинетические (табл. 1).
Возможные осложнения ГК представлены в табл. 2.
Диагностика ГК основывается на следующих основных критериях:
Тактика оказания неотложной помощи зависит от выраженности симптоматики, высоты и стойкости АД, в частности диастолического, а также от причины, вызвавшей повышение АД, и характера осложнений (см. схему) 1 .
При лечении внезапного повышения АД, не сопровождающегося бурной клинической картиной и развитием осложнений, требуется обязательное врачебное вмешательство, которое, однако, не должно быть агрессивным. Следует помнить о возможных осложнениях избыточной гипотензивной терапии — медикаментозных коллапсах и снижении мозгового кровотока с развитием ишемии головного мозга. Особенно постепенно и осторожно (не более чем на 20-25% от исходного в течение 40 минут) следует снижать АД при вертебробазилярной недостаточности и появлении очаговой неврологической симптоматики; при этом больной должен находиться в горизонтальном положении в связи с возможностью более резкого снижения АД. В подавляющем большинстве случаев для лечения внезапного повышения АД возможно сублингвальное применение лекарственных средств.
При непереносимости нифедипина возможен прием под язык ингибитора ангиотензин-превращающего фермента (АПФ) каптоприла (например, капотена производства АКРИХИН, Россия) в дозе 25-50 мг, однако реакция на препарат менее предсказуема (возможно развитие коллапса). При сублингвальном приеме гипотензивное действие каптоприла развивается через 10 минут и сохраняется примерно в течение часа. Побочные эффекты ингибиторов АПФ: ангионевротический отек; аллергические кожные реакции; нарушение почечной функции (у больных из группы риска — повышение уровня мочевины и креатинина, протеинурия, олигурия); сухой кашель (вследствие повышения уровня брадикинина и увеличения чувствительности бронхиальных рецепторов); бронхоспазм; артериальная гипотония, головная боль, головокружение, слабость, утомляемость, обморок, сердцебиение. Противопоказания: двусторонний стеноз почечных артерий; состояние после трансплантации почки; гемодинамически значимый стеноз устья аорты, левого атриовентрикулярного отверстия, гипертрофическая кардиомиопатия. Использование ингибиторов АПФ не показано при беременности, в том числе при эклампсии беременных.
При гиперкинетическом варианте гипертонического криза возможен сублингвальный прием клонидина (клофелина) в дозе 0,075 мг. Гипотензивное действие развивается через 15-30 минут, продолжительность действия составляет несколько часов. Побочные эффекты: сухость во рту, сонливость, ортостатические реакции. Прием клонидина противопоказан при брадикардии, синдроме слабости синусового узла, атриовентрикулярной блокаде II-III степени; нежелательно его применение при остром инфаркте миокарда, выраженной энцефалопатии, облитерирующих заболеваниях сосудов нижних конечностей, депрессии.
При выраженной тахикардии возможен сублингвальный прием пропранолола в дозе 20-40 мг. При наличии противопоказаний к применению b-адреноблокаторов назначают магния сульфат в дозе 1000-2500 мг в/в медленно (в течение 7-10 минут и более), а при невозможности обеспечить в/в введение препарата допустимо (как исключение) в/м его введение в теплом виде с последующим прогреванием места инъекции. Сульфат магния обладает сосудорасширяющим, седативным и противосудорожным действием, уменьшает отек мозга. Предпочтительнее использование кормагнезина (магния сульфата производства WORWAG PHARMA, Германия), отличающегося от сернокислой магнезии другого производства отсутствием посторонних примесей. Применение его особенно показано при ГК, сопровождающемся развитием судорожного синдрома (в частности, при эклампсии беременных), а также в случае появления желудочковых нарушений ритма на фоне повышения АД. Гипотензивный эффект развивается через 15-25 минут после введения. Побочные эффекты: угнетение дыхания (устраняется в/в введением 5-10 мл 10%-ного раствора хлорида кальция), брадикардия, атриовентрикулярная блокада II степени. Противопоказания: гиперчувствительность, гипермагниемия (почечная недостаточность, гипотиреоз), миастения, выраженная брадикардия, атриовентрикулярная блокада II степени.
При лечении осложненного ГК необходимо быстрое (в течение первых минут, часов) снижение АД на 20-30% по сравнению с исходным, для этого используют главным образом парентеральное введение лекарственных средств.
ГК с гипертонической энцефалопатией требует быстрого осторожного снижения АД, лечения и профилактики отека мозга и судорожного синдрома. Для этого используют нифедипин (кордафлекс) п/я в дозе 10-20 мг (разжевать). При недостаточной его эффективности, а также в случае, если сублингвальный прием лекарств невозможен (например, при упорной рвоте) целесообразно применение магния сульфата (1000-2500 мг в/в медленно, в течение 7-10 минут), в/в введение дибазола. Дибазол (5-10 мл 0,5%-ного раствора) оказывает умеренное гипотензивное действие — резкое снижение АД может в этой ситуации ухудшить состояние больного. Гипотензивный эффект дибазола обусловлен уменьшением сердечного выброса и расширением периферических сосудов вследствие его спазмолитического действия; после внутривенного введения он развивается через 10-15 минут и сохраняется 1-2 часа. Побочные эффекты: парадоксальное кратковременное повышение АД; иногда — повышенная потливость, чувство жара, головокружение, головная боль, тошнота; аллергические реакции. Противопоказания: тяжелая сердечная недостаточность; повышенная чувствительность к препарату.
В зависимости от выраженности соответствующей симптоматики показано дополнительное введение 10 мл 2,4%-ного раствора эуфиллина в/в медленно (в течение 5 минут), 10 мг диазепама в/в; в/в инфузия маннитола в дозе 0,5-1,5 г/кг (до 40 г) с последующим в/в введением фуросемида (лазикса), возможно использование дексаметазона (4-8 мг в/в).
При ГК с инсультом необходима стабилизация АД на уровне, на 5-10 мм рт.ст. превышающем привычный для больного уровень АД. Для этого используют медленное (в течение 7-10 мин и более) в/в введение магния сульфата в дозе 1000-2500 мг (как исключение допустимо в/м введение препарата в теплом виде с последующим прогреванием места инъекции). При наличии противопоказаний к применению магния сульфата показан нифедипин (кордафлекс) в дозе 5-20 мг п/я (разжевать). Если невозможно использовать такой путь введения (например, при коме), назначается дибазол в/в (в/м) в дозе 30-40 мг.
В случае ГК с острой левожелудочковой недостаточностью показано применение наркотических анальгетиков (1 мл 1%-ного раствора морфина в/в струйно дробно), в/в капельное введение нитратов (нитроглицерина либо изосорбид-динитрата в/в капельно со скоростью 50-100 мкг/мин, но не более 200 мкг/мин). Гипотензивное действие развивается через 2-5 минут от начала инфузии. Фуросемид (лазикс) вводят в/в в дозе 60-80 мг (до 200 мг). Гипотензивное действие развивается через 2-3 минуты после введения и на первом этапе оно обусловлено вазодилятирующими свойствами препарата (расширяет периферические вены, снижает преднагрузку), а уже затем диуретическим действием и снижением ОЦК. Мочегонные препараты не заменяют действия других гипотензивных средств, а дополняют и усиливают их эффект. Следует помнить, что применение нитратов и мочегонных средств не показано при развитии на фоне криза мозговой симптоматики, эклампсии.
При ГК с развитием тяжелого приступа стенокардии или инфаркта миокарда также показано внутривенное введение наркотических анальгетиков и нитратов. При развитии на фоне гипертонического криза ангинозного статуса, тахикардии и нарушений ритма и при отсутствии признаков сердечной недостаточности целесообразно также внутривенное введение b-адреноблокаторов (обзидана). Необходимое условие — возможность тщательного мониторирования АД, частоты сердечных сокращений и ЭКГ (в связи с опасностью развития брадикардии, атриовентрикулярной блокады и др.).
При ГК с расслаиванием аорты параллельно с купированием болевого синдрома морфином или морфином с дроперидолом необходимо уменьшение сократимости миокарда и быстрое снижение АД до оптимального уровня (100-120 мм рт. ст. для систолического и не более 80 мм рт. ст для диастолического). Препаратами выбора служат пропранолол (по 1 мг каждые 3-5 минут до достижения ЧСС 50-60 в минуту, уменьшения пульсового давления до уровня менее 60 мм рт. ст., или до достижения общей дозы 0,15 мг/кг, или до появления побочных эффектов) и нитропруссид натрия, при его отсутствии — нитраты (нитроглицерин, изосорбид динитрата). Приемлемо сублингвальное применение нифедипина (10-20 мг разжевать, п/я). Введение b-адреноблокаторов должно предшествовать применению любых лекарственных средств, способных вызвать тахикардию; при наличии противопоказаний к применению b-адреноблокаторов используют верапамил (5-10 мг в/в струйно в течение 2-3 минут; при необходимости возможно повторное введение 5 мг через 5-10 минут).
При ГК с выраженной вегетативной и психоэмоциональной окраской (вариант панической атаки) избегают парентерального введения препаратов, сублингвально применяют пропранолол (20 мг) и диазепам (5-10 мг).
При ГК в результате прекращения приема клонидина b-адреноблокаторы противопоказаны. Применяют клонидин (клофелин) п/я в дозе 0,075-0,15 мг, прием повторяют каждый час (до получения клинического эффекта или до достижения общей дозы 0,6 мг), или в/в (менее целесообразно в/м) в дозе 0,15 мг.
Часто встречающиеся ошибки терапии
Показания к госпитализации сформулированы в Национальных рекомендациях по диагностике и лечению артериальной гипертензии (Всероссийское общество кардиологов, секция артериальной гипертензии, 2001). Экстренная госпитализация показана в следующих случаях:
- ГК, не купирующийся на догоспитальном этапе;
- ГК с выраженными проявлениями гипертонической энцефалопатии;
- осложнения, требующие интенсивной терапии и постоянного врачебного наблюдения (инсульт, субарахноидальное кровоизлияние, остро возникшие нарушения зрения, отек легких).
А. Л. Верткин, доктор медицинских наук, профессор
В. В. Городецкий
А. В. Тополянский
1 Приводятся наиболее частые ситуации, связанные с повышением АД, и только основные лекарственные средства.
Повышение температуры тела — один из самых частых симптомов инфекционных заболеваний у детей и одна из самых частых причин обращения родителей за помощью к педиатру. Лихорадочные состояния представляют собой самый распространенный повод к применению медикаментозных средств.
При измерении температуры тела в подмышечной ямке повышенной обычно считают температуру тела 37,0°С и выше. Однако следует иметь в виду, что значения 36,0–37,5°С могут быть признаны нормальными. Нормальная температура тела ребенка колеблется в течение суток в пределах 0,5–1,0°C, повышаясь к вечеру. Аксиллярная температура ниже ректальной на 0,5–0,6°C.
Лихорадка — неспецифическая защитно-приспособительная реакция организма, возникающая в ответ на воздействие различных патогенных раздражителей и характеризующаяся перестройкой процессов терморегуляции, которая приводит к повышению температуры тела.
Повышенная температура тела уменьшает жизнеспособность некоторых патогенных микроорганизмов, усиливает специфический и неспецифический компоненты иммунитета. Однако повышение температуры может играть адаптивную роль только при ее подъеме до определенного предела. При высокой гипертермии (40–41°С) наблюдается усиление интенсивности обменных процессов. Несмотря на усиление работы дыхательной и сердечно-сосудистой систем (при подъеме температуры тела на каждый градус выше 37 °С частота дыхания увеличивается на 4 в 1 мин, частота сердечных сокращений (ЧСС)— на 10–20 в 1 мин) возросшая доставка кислорода может не обеспечивать растущих потребностей в нем тканей, что приводит к развитию тканевой гипоксии и нарушению распределения сосудистого тонуса. В первую очередь страдают функции ЦНС, что нередко проявляется развитием судорожного синдрома — фебрильных судорог (особенно у детей раннего возраста, имеющих перинатальное повреждение ЦНС). При гипертермии возможно развитие отека головного мозга, когда состояние ребенка резко ухудшается, наступает угнетение центральной нервной системы.
У детей с гипотрофией, дыхательной недостаточностью, а также при поражениях центральной нервной системы неблагоприятные для здоровья последствия могут развиться при сравнительно умеренной степени повышения температуры тела (38,5–39°С).
Классификация лихорадки
Механизм лихорадки
Повышение температуры тела инфекционного генеза развивается в ответ на воздействие пирогенов вирусной или бактериальной природы и встречается наиболее часто.
В основе лихорадки лежит способность гранулоцитов и макрофагов синтезировать и выделять при активации эндогенные белковые пирогены, интерлейкины (ИЛ-1, ИЛ-6), фактор некроза опухоли (ФНО) и интерфероны. Мишенью для действия эндогенных пирогенов является терморегуляторный центр, осуществляющий регуляцию механизмов теплопродукции и теплоотдачи, обеспечивая тем самым нормальную температуру тела и ее суточные колебания.
ИЛ-1 считается основным инициирующим медиатором в механизме развития лихорадки. Он стимулирует секрецию простогландинов, амилоидов А и Р, С-реактивного белка, гаптоглобина, а1-антитрипсина и церулоплазмина. Под действием ИЛ-1 инициируется продукция Т-лимфоцитами ИЛ-2 и повышается экспрессия клеточных Ig-рецепторов, а также происходит усиление пролиферации В-лимфоцитов и стимуляция секреции антител. Нарушение иммунного гомеостаза при инфекционном воспалении обеспечивает проникновение ИЛ-1 через гематоэнцефалический барьер, где он взаимодействует с рецепторами нейронов центра терморегуляции. При этом активизируется циклооксигеназа (ЦОГ), что приводит к повышению внутриклеточного уровня циклического аденозин-3,5-монофосфата (цАМФ) и изменению внутриклеточного соотношения Na/Ca. Данные процессы лежат в основе изменения чувствительности нейронов и сдвига терморегуляторного баланса в сторону усиления теплопродукции и уменьшения теплоотдачи. Устанавливается новый, более высокий уровень температурного гомеостаза, что приводит к повышению температуры тела.
Наиболее благоприятной формой реакции организма при инфекционных заболеваниях является повышение температуры тела до 38,0–39 °С, тогда как ее отсутствие или фебрильная высокая лихорадка свидетельствуют о сниженной реактивности организма и являются показателем тяжести заболевания. При развитии лихорадки в течение суток максимальное повышение температуры тела регистрируется в 18–19 часов, минимальный уровень — ранним утром. Информация о характеристике и динамике лихорадки на всем протяжении болезни имеет важное диагностическое значение. При различных заболеваниях лихорадочные реакции могут протекать по-разному, что находит свое отражение в формах температурных кривых.
Клинические варианты лихорадки
Анализируя температурную реакцию, очень важно оценить не только величину ее подъема, продолжительность и суточные колебания, но и сопоставить эти данные с состоянием и самочувствием ребенка, клиническими проявлениями заболевания. Это необходимо для выбора правильной тактики лечебных мероприятий в отношении больного, а также для проведения дальнейшего диагностического поиска.
В первую очередь необходима оценка клинических признаков соответствия процессов теплоотдачи повышенному уровню теплопродукции, т.к. в зависимости от индивидуальных особенностей организма лихорадка даже при одинаковой степени повышения температуры тела у детей может протекать по-разному.
Среди клинических вариантов патологического течения лихорадки выделяют гипертермический синдром, при котором отмечается быстрое и неадекватное повышение температуры тела, сопровождающееся нарушением микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов и систем. Риск развития таких состояний особенно высок у детей раннего возраста, а также с отягощенным преморбидным фоном. Чем меньше возраст ребенка, тем опаснее для него быстрый и значительный подъем температуры тела в связи с возможным развитием прогрессирующих метаболических нарушений, отека мозга, нарушением витальных функций. При наличии у ребенка серьезных заболеваний сердечно-сосудистой, дыхательной систем лихорадка может привести к развитию их декомпенсации. У детей с патологией центральной нервной системы (перинатальные энцефалопатии, эпилепсия и др.) на фоне повышенной температуры тела возможно развитие судорог.
Фебрильные судороги наблюдаются у 2–4% детей, чаще в возрасте 12–18 мес. Возникают обычно при быстром подъеме температуры до 38–39 °С и выше в самом начале заболевания. Повторные судороги могут развиться у ребенка и при других значениях температуры. В случае возникновения у ребенка фебрильных судорог необходимо в первую очередь исключить менингит. У грудных детей с признаками рахита показано исследование уровня кальция для исключения спазмофилии. Электроэнцефалография показана после первого эпизода только при длительных, повторных или фокальных судорогах.
Тактика ведения и лечения детей с лихорадкой
Борьба с лихорадкой является одним из важнейших компонентов комплексной терапии основного заболевания. Проводится на фоне этиотропной (антимикробной, противовирусной, антипаразитарной) и посиндромной терапии.
При лихорадочных состояниях у детей проводимые мероприятия должны включать:
режим полупостельный или постельный в зависимости от уровня повышения температуры тела и самочувствия ребенка;
диету щадящую, молочно-растительную, кормление в зависимости от аппетита. Прием свежего молока целесообразно ограничить из-за возможной гиполактазии на высоте лихорадки. Обильное питье (чай, морс, компот и др.) для обеспечения адекватной теплоотдачи за счет повышенного потоотделения.
Лечебная тактика при повышении температуры тела зависит от клинического варианта лихорадки, выраженности температурной реакции, наличия или отсутствия факторов риска развития осложнений.
Снижение температуры тела не должно быть критическим, необязательно добиваться ее нормальных показателей, достаточно понизить температуру на 1–1,5°C. Это приводит к улучшению самочувствия ребенка и позволяет лучше перенести лихорадочное состояние.
Показания к назначению жаропонижающих препаратов. Учитывая защитно-приспособительный механизм лихорадки у детей и имеющиеся положительные ее стороны, не следует применять жаропонижающие средства при любой температурной реакции. При отсутствии у ребенка факторов риска развития осложнений лихорадочной реакции (фебрильные судороги, отек головного мозга и др.) нет необходимости снижать с помощью жаропонижающих препаратов температуру тела ниже 38–38,5°С. Однако если на фоне лихорадки, независимо от степени ее выраженности, отмечается ухудшение общего состояния и самочувствия ребенка, озноб, миалгии, бледность кожи, другие явления токсикоза, жаропонижающие средства назначаются незамедлительно.
Жаропонижающие средства обязательны, наряду с другими мерами, при гипертермическом синдроме, когда происходит быстрое и неадекватное повышение температуры тела, сопровождающееся нарушением микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов и систем.
Необходимо отметить, что лекарственные средства для снижения температуры не должны назначаться курсом, т. к. при этом меняется температурная кривая и резко затрудняется диагностика инфекционных заболеваний. Очередной прием жаропонижающего препарата нужен только при повторном подъеме температуры тела до соответствующего уровня.
Принципы выбора жаропонижающих средств у детей. Жаропонижающие средства по сравнению с другими лекарственными препаратами наиболее широко используются у детей, поэтому их выбор осуществляется исходя прежде всего из соображений безопасности, а не эффективности. Препаратами выбора при лихорадке у детей согласно рекомендациям ВОЗ являются парацетамол и ибупрофен. Парацетамол и ибупрофен разрешены в Российской Федерации для безрецептурного отпуска и могут назначаться детям с первых месяцев жизни как в стационаре, так и в домашних условиях.
Необходимо отметить, что парацетамол обладает жаропонижающим, анальгезирующим и очень слабым противовоспалительным эффектом, т.к. реализует свой механизм преимущественно в центральной нервной системе и не обладает периферическим действием. Ибупрофен (Нурофен для детей, Нурофен) имеет более выраженные жаропонижающий, анальгетический и противовоспалительный эффекты, что определяется его периферическим и центральным механизмом. Кроме того, использование ибупрофена (Нурофен для детей, Нурофен) предпочтительно при наличии у ребенка наряду с лихорадкой болевого синдрома, например, лихорадка и боли в горле при ангине, лихорадка и боль в ушах при отите, лихорадка и боли в суставах при псевдотуберкулезе и др. Основной проблемой при использовании парацетамола является опасность передозировки и связанного с ней гепатотоксического действия у детей старше 10–12 лет. Это обусловлено особенностями метаболизма парацетамола в печени ребенка и возможностью образования токсических метаболитов препарата. Ибупрофен редко может вызывать нежелательные явления со стороны желудочно-кишечного тракта, дыхательной системы, крайне редко — со стороны почек, изменения клеточного состава крови.
Однако при непродолжительном использовании рекомендованных доз (табл. 2) препараты переносятся хорошо и не вызывают осложнений. Общая частота неблагоприятных явлений на фоне применения парацетамола и ибупрофена в качестве жаропонижающих средств примерно одинакова (8–9%).
Назначение Анальгина (метамизола натрия) возможно только в случае непереносимости других жаропонижающих препаратов или при необходимости парентерального введения. Это связано с риском возникновения таких нежелательных реакций, как анафилактический шок, агранулоцитоз (с частотой 1:500 000), длительное коллаптоидное состояние с гипотермией.
Следует помнить, что препараты, обладающие сильным противовоспалительным эффектом, более токсичны. Нерационально для снижения температуры тела у детей использовать мощные противовоспалительные препараты — нимесулид, диклофенак, они разрешены только для рецептурного отпуска.
Не рекомендуется в качестве жаропонижающего средства для детей ацетилсалициловая кислота, способная при гриппе и других ОРВИ, ветряной оспе вызвать синдром Рея (тяжелую энцефалопатию с печеночной недостаточностью). Не следует использовать амидопирин и фенацетин, исключенные из списка жаропонижающих препаратов из-за высокой токсичности (развитие судорог, нефротоксичность).
При выборе лекарственных препаратов для снижения температуры у детей необходимо учитывать наряду с безопасностью удобство их применения, т. е. наличие детских лекарственных форм (сироп, суспензия), а также стоимость.
2% раствор Папаверина в/м в разовой дозе 0,1–0,2 мл детям до 1 года; 0,2 мл на год жизни детям старше года;
50% раствор Анальгина (метамизола натрия) в/м, в разовой дозе 0,1–0,2 мл на 10 кг массы тела детям до 1 года; 0,1 мл на год жизни детям старше 1 года
Гипертермический синдром, при котором отмечается быстрое и неадекватное повышение температуры тела, сопровождающееся нарушением микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов и систем, требует незамедлительного парентерального введения жаропонижающих, сосудорасширяющих, антигистаминных препаратов с последующей госпитализацией и проведением неотложной посиндромной терапии.
Таким образом, при лечении ребенка с лихорадкой педиатру следует помнить:
жаропонижающие препараты не следует назначать всем детям с повышенной температурой тела, они показаны только в тех случаях инфекционно-воспалительной лихорадки, когда имеет место ее неблагоприятное влияние на состояние ребенка и угрожает развитием серьезных осложнений;
препараты для снижения температуры не должны назначаться курсом, повторный прием жаропонижающего средства показан только при очередном подъеме температуры до уровня, требующего медикаментозной коррекции;
из жаропонижающих препаратов предпочтение следует отдать ибупрофену (Нурофен для детей, Нурофен), обладающему наименьшим риском нежелательных эффектов;
назначение Анальгина (метамизола натрия) возможно только в случае непереносимости других жаропонижающих средств или при необходимости их парентерального введения.
Наша наркологическая клиника с 2011 года успешно лечит алкоголизм и наркоманию. Работаем официально по лицензии № ЛО-77-01-020532. В штате наркологи с опытом работы от 10 лет, включая врачей высшей квалификационной категории.
Клиника располагает большим комфортабельным стационаром. Врачебные бригады выезжают на дом к пациентам по Москве и области. Позвоните сейчас, чтобы получить рекомендации врача и узнать актуальную цену медицинских услуг.
Работаем круглосуточно. 100% анонимно. Обязательно поможем!
Авторы: Альтшулер, А.А. Козлов, Н.Н. Деревлев, Т.Л. Синицына (НИИ наркологии МЗ РФ)
Алкоголизм является одной из наиболее распространенных токсикоманий. Он вызывается этиловым спиртом — биологически активным веществом. В отличие от большинства психотропных средств, этиловый спирт не является чуждым организму субстратом, так как принимает участие в процессах обмена веществ.
Терапия больных алкоголизмом является серьезной проблемой современной психиатрии и наркологии, а поиск лекарственных средств для этих целей — новым направлением фармакологии. В настоящее время в перечне лекарственных средств, рекомендованных для лечения алкоголизма, отсутствует главное — средства, предотвращающие или купирующие патологическое влечение к алкоголю, которое является основным специфическим симптомом этого заболевания.
Лекарственные средства, применяемые для купирования острой алкогольной интоксикации
Психические изменения, обусловленные употреблением алкоголя, принято делить в зависимости от характера и длительности его приема (одни возникают после однократных или эпизодических приемов, другие являются результатом многократных его приемов на протяжении достаточно длительного времени — хроническое употребление), а также от наличия или отсутствия психотических расстройств.
Группы алкогольных расстройств:
Острая алкогольная интоксикация (простое алкогольное опьянение; изменение формы простого алкогольного опьянения; патологическое опьянение).
Хронический алкоголизм (зависимость от алкоголя).
Алкогольные (металкогольные) психозы.
В данной статье мы хотели бы отразить основные принципы фармакотерапии острой алкогольной интоксикации.
Согласно МКБ-Х, острая интоксикация алкоголем — это преходящее состояние, возникающее вслед за приемом алкоголя, который вызывает нарушения или изменения физиологических, психологических или поведенческих функций и реакций.
Острая алкогольная интоксикация характеризуется сначала периодом возбуждения ЦНС, сменяющимся угнетением, могущим достигать степени наркоза и комы.
Если все церебральные функции, на которые действует алкоголь, условно разделить на психические, неврологические и вегетативные, то еще более условно можно считать, что легкая степень алкогольного опьянения (концентрация алкоголя в крови 20-100 ммоль/л) проявляется в основном психическими нарушениями, средняя степень (100-250 ммоль/л) — возникновением, помимо них, явных неврологических расстройств, тяжелая степень (200-400 ммоль/л) — нарушениями жизненно важных вегетативных функций при фактическом прекращении психической деятельности и глубоком угнетении двигательной и рефлекторной активности.
Алкогольная интоксикация легкой и средней степени специальной терапии не требует (за исключением редких случаев патологического опьянения). Лечение может потребоваться главным образом в случаях тяжелой интоксикации, когда возникает угроза жизненно важным функциям.
Дезинтоксикационная терапия
Зондирование и промывание желудка. В первую очередь необходимо предотвратить дальнейшее всасывание алкоголя из желудка, для чего следует дать внутрь 2-3 столовые ложки активированного угля, а затем промыть желудок (если сохраняется контакт с пациентом) при помощи зонда или приема внутрь нескольких стаканов воды с последующим вызыванием рвоты (механическое раздражение корня языка, инъекция 0,3-0,5 мл 1% раствора солянокислого апоморфина). Необходимо также очистить полость рта и глотки. Целесообразно закончить промывание введением в желудок 50 мл 4% раствора гидрокарбоната натрия. Одновременно принимаются меры предотвращения возможного коллапса (инъекции растворов кордиамина, кофеина; внутрь 5-10 капель нашатырного спирта в рюмке воды).
Весьма эффективным оказался метод ускоренного вытрезвления, специально разработанный для медицинских вытрезвителей И.В. Стрельчуком и др. в 1975 г. Он включает внутримышечную инъекцию 10 мл 5% раствора витамина В6 и введение внутрь в 50-100 мл воды лекарственной смеси, состоящей из 0,01 г. фенамина (в настоящее время фенамин входит в список наркотиков, и его использование в широкой практике невозможно), 0,2 г коразола и 0,1 г никотиновой кислоты. Если состояние опьяневшего препятствует пероральному введению порошковой смеси, можно попытаться осуществить это спустя 10-20 мин после инъекции витамина В6, когда наступят небольшие благоприятные перемены. После проведения всего комплекса мер уже через 10-15 мин нормализуется состояние вегетативной нервной системы, уменьшается эмоциональная расторможенность, появляется критика, упорядочивается поведение, а спустя 1-1,5 часа наступает явный и стойкий эффект вытрезвления.
Инфузионная терапия в объеме 40-50 мл/кг проводится с целью дезинтоксикации и для коррекции нарушений водно-электролитного баланса, кислотно-щелочного равновесия (КЩР), улучшения реологических свойств крови. Ее осуществляют при контроле за центральным венозным давлением, водно-электролитным балансом, КЩР и диурезом. При выборе препаратов и растворов для инфузионной терапии следует учитывать имеющиеся в каждом конкретном случае нарушения.
Снижению концентрации алкоголя в крови активно способствует внутривенное введение 20 мл 40% раствора глюкозы, 15 ЕД инсулина, 10 мл 5% раствора аскорбиновой кислоты и 1 мл 1% раствора никотиновой кислоты. Успешно применяется капельное внутривенное введение гемодеза пополам с изотоническим раствором натрия хлорида (по 250 мл) в сочетании с 10 мл раствора панангина, 3-5 мл 5% раствора витамина В6, 3-5 мл 5% раствора витамина В1 и 5 мл 5% раствора витамина С. Высоко эффективным оказалось применение 10-15 мл (600-900 мг) метадоксила внутримышечно или внутривенно капельно в 500 мл изотонического раствора. Метадоксил активизирует ферменты, метаболизирующие этанол, ускоряет процессы окисления и элиминации этанола и ацетальдегида, что, в свою очередь, способствует сокращению длительности алкогольной интоксикации.
Наиболее тяжелые состояния острой алкогольной интоксикации, граничащие с коматозными, требуют проведения ургентной терапии в специализированных стационарах, где используются различные аналептические смеси, вводимые внутривенно, вдыхание смеси кислорода и СО2, форсированный диурез, плазмозамещающие жидкости, полиионные смеси, гипербарическая оксигенация, управляемое дыхание.
Восполнение потери воды проводится путем введения 5% раствора глюкозы и изотонического раствора натрия хлорида. В среднем назначают до 1 л раствора для инфузий, однако инфузионная терапия должна меняться в зависимости от параметров кровообращения, диуреза и общего состояния.
Потерю электролитов восполняют переливанием 1% раствора хлорида калия, причем максимальное количество калия, вводимое за 24 часа, не должно превышать 150 мл 1% раствора. Необходимо помнить, что при нарушении функции почек введение препаратов калия противопоказано. Проводится также инфузия 10-20 мл 25% раствора сернокислой магнезии и 10% раствора хлорида кальция, дозировки которых устанавливаются в зависимости от показателей водно-электролитного баланса.
При метаболическом ацидозе назначают 50-100 мл (до 1000 мл/сутки) 4% раствора гидрокарбоната натрия внутривенно под контролем КЩС. При метаболическом алкалозе вводят не более 150 мл 1% раствора хлорида калия в сутки (при нарушении функции почек введение препаратов калия противопоказано).
Для улучшения реологических свойств крови (повышение ее суспензионных свойств, уменьшение вязкости, агрегации форменных элементов, увеличение осмолярности жидкости в сосудистом русле) используется инфузия высокоосмолярных растворов, таких как реополиглюкин, рондекс, реоглюман, реомакродекс. Эти растворы также обладают дезинтоксикационными свойствами. Однако к их применению имеются определенные противопоказания:тромбоцитопения, заболевания почек с анурией (диурез меньше 60 мл/ч), сердечная недостаточность и другие противопоказания к переливанию больших количеств жидкости. При снижении фильтрационной способности почек или при необходимости ограничения введения натрия хлорида назначаются реополиглюкин с глюкозой.
Собственно дезинтоксикацию проводят переливанием раствора гемодеза или неогемодеза (гемодез-Н). Рекомендуемая разовая доза этих препаратов — 400 мл, повторное введение — через 12 часов. Противопоказания к их введению:бронхиальная астма, острый нефрит, кровоизлияние в мозг.
Используются также методы, направленные на усиление выделения алкоголя через другие пути: стимуляция легочной вентиляции, потоотделения, диареи. Эти методы в наркологии используются редко, хотя имеются отдельные сведения об их эффективности. Наиболее быстрый дезинтоксикационный эффект был достигнут при помощи гипербарической оксигенации.
Симптоматическая терапия направлена на поддержание жизненно важных функций: дыхания, кровообращения, диуреза, деятельности ЦНС и т.д.
При угнетении дыхательного центра назначают аналептики (2 мл 10% раствора сульфокамфокаина подкожно, внутримышечно или внутривенно медленно, 1-2 мл 25% раствора кордиамина также подкожно, внутримышечно или внутривенно медленно), 1-2 мл 25% раствора кофеина подкожно. При неэффективности этих мер, отсутствии глоточных рефлексов проводится интубация трахеи и ИВЛ.
В наркологической практике часто приходится сталкиваться с больными, у которых наблюдаются признаки острой и хронической сердечной недостаточности, что требует назначения кардиотропных средств. При признаках сердечной недостаточности (падение АД, тахикардия) назначают сердечные гликозиды — 1 мл 0,06% раствор коргликона или 1 мл 0,05% раствор строфантина внутривенно. Хорошо зарекомендовал себя 10% раствор милдроната. Его вводят внутримышечно или внутривенно в дозе 5-10 мл (необходимо помнить о его возможных побочных действиях — гипотонии или возбуждении). При снижении АД менее 80/40 мм рт.ст. назначают 2 мл 20% раствора кофеина подкожно. При тенденции к повышению АД (более 180/105 мм рт.ст.) вводят 10-20 мл 25% раствора сернокислой магнезии внутривенно медленно, 2-4 мл 2% раствора папаверина, 2-4 мл раствора но-шпы (и то и другое внутривенно или внутримышечно) 5-10 мл 2,4% раствора эуфиллина внутривенно медленно или капельно, 0,1-0,2 г трентала внутривенно капельно. Хорошо известно, что хроническая интоксикация алкоголем вызывает развитие кардиомиопатии, опасной нарушениями ритма сердца. Терапия данных состояний определяется типом аритмии и/или степенью атриовентрикулярной блокады.
При задержке мочи показана катетеризация мочевого пузыря. При необходимости можно стимулировать диурез как петлевыми диуретиками, например, лазиксом в дозе 20-40 мг в сутки, так и осмотическими (маннитол в дозе 1-12 мл 20% раствора), а также адекватным подбором объема инфузионной терапии и включением в нее растворов, улучшающих клубочковую фильтрацию (гемодез), препаратов комбинированного действия (реоглюман).
К симптоматической терапии, направленной на поддержание жизнедеятельности, можно отнести применение ноотропных препаратов (пирацетам 20% 20-60 мл внутривенно медленно или капельно), гепатопротекторов (эссенциале 1-2 мл внутривенно капельно, гептрал 400-800 мг внутримышечно или внутривенно очень медленно) и АТФ 1% 1-2 мл внутримышечно или внутривенно капельно. Назначают также витамины С и группы В, участвующие в образовании ферментов и коферментов, которые способствуют окислительно-восстановительным процессам в организме, влияют на тканевое дыхание, углеводный обмен, деятельность периферической нервной системы. Назначают тиамина хлорид 5% 3-6 мл, пиридоксина гидрохлорид 5% 4-8 мл внутримышечно или внутривенно капельно, никотиновую кислоту 0,1% 1-2 мл внутримышечно, аскорбиновую кислоту 5% 5-10 мл внутримышечно или внутривенно капельно, 100-300 мг кальция пангамата. Необходимо помнить, что не следует смешивать в одном шприце никотиновую кислоту с тиамином хлоридом, так как последний при этом разрушается.
При психомоторном возбуждении, наблюдающемся при атипичных формах алкогольной интоксикации легкой и средней степени, в процессе детоксикации при алкогольном опьянении тяжелой степени назначают 2-4 мл 0,5% раствора реланиума или 3 мл 0,5% раствора флормидала внутривенно медленно или внутримышечно, 300 мг тиопентала натрия внутримышечно или внутривенно медленно. Поскольку эти средства угнетают дыхательный центр, применять их следует крайне осторожно, подготовившись к проведению ИВЛ. Менее безопасным в применении является назначение 2-6 мл (100-300 мг) тиапридала внутримышечно или внутривенно капельно.
Читайте также:

