Лобэктомия легкого при туберкулезе
Обновлено: 17.04.2024
Лобэктомия при туберкулезе легкого. Пневмонэктомия при туберкулезе
Следующее наблюдение касается больного Б., который свыше года находился на излечении в Военно-морском госпитале по поводу хронических абсцессов верхней доли правого легкого. Многократное исследование мокроты на туберкулезные палочки неизменно давало отрицательный результат. 2/ХII 1949 г. больному была сделана лобэктомия верхней правой доли, осуществленная в два этапа ввиду падения сердечной деятельности во время разъединения очень мощных спаек.
В послеоперационном периоде у больного упорно держалась повышенная температура, которую мы снизили только применением небольших доз стрептомицина.
При гистологическом исследовании иссеченной доли обнаружен туберкулезный процесс. Через год больной умер от генерализации процесса.
При соответствующих показаниях и правильно выполненная резекция легких дает полный и стойкий эффект, являясь в ряде случаев единственно спасительной операцией.
Больной Ц., 28 лет, в течение 4 лет страдал кавернозной формой туберкулеза легких, захватившей все легкое, с наличием крупных каверн в нижнем отделе легкого, трудно доступном для коллапсотерапии. Все виды консервативного лечения, начиная от курорта и кончая массивными дозами стрептомицина и пенициллина, не дали эффекта. Больной продолжал страдать, выделяя туберкулезные палочки в большом количестве, и был нетрудоспособен. Фтизиатры отказались его лечить, и больной приехал из Иркутска специально для операции удаления легкого.
После соответствующей консультации с фтизиатром, тщательного обследования, установившего наличие одностороннего поражения, и соответствующей подготовки больной был подвергнут операции. Под местной анестезией через обычный для нашей клиники разрез была произведена торакотомия в третьем межреберье. Оказалось, что все легкое плотно припаяно к париетальной плевре. Ввиду того, что рентгенологически обнаруживалось большое количество мелких каверн по поверхности, мы, во избежание их вскрытия, вынуждены были убрать целиком вместе с легким всю париетальную плевру. Операция продолжалась 5 часов 15 минут. Послеоперационное течение гладкое. Больной в хорошем состоянии выписался домой. В настоящее время, спустя почти 3 года, он полностью здоров, работает и никаких жалоб не предъявляет. Кашля нет. Анализ на туберкулезные палочки отрицательный.
Мы считаем за правило всем больным туберкулезом проводить тщательную предоперационную стрептомицино- и пасктерапию и продолжать ее в течение нескольких недель после операции.
При туберкулезе, так же как и при нагноительных заболеваниях, по нашему мнению, надо производить экономные резекции, т. е. удалять только пораженные отделы. Под защитой стрептомицино- и пасктерапии сегментарные резекции проходят не хуже, чем удаление всего легкого, если была удалена пораженная часть и не было предпосылок для генерализации процесса.
Нами проведена резекция лингулярного сегмента (или передней доли, по номенклатуре Б. Э. Линберга) у больной 28 лет, когда мы при вскрытии грудной полости убедились, что все остальные отделы легкого интактны. Проведенная после операции стрептомицинотерапия быстро улучшила общее состояние больной, температура выровнялась, и больная в течение почти 2 лет чувствует себя хорошо.
В 3 случаях, кроме указанного выше, мы удалили долю.
Один больной, у которого в анамнезе отмечался двусторонний туберкулезный процесс, поступил с полным ателектазом верхней доли. С диагнозом туберкулез, но не исключая раковой природы заболевания, больной был взят на операцию и верхняя доля была удалена. Оказался туберкулезный процесс. Больной поправился и выписался в хорошем состоянии. Через несколько месяцев он поступил с обострением процесса в оставшихся двух долях правого легкого. Проведенная стрептомицино- и пасктерапия принесла больному значительное улучшение.
Два других больных, перенесших лобэктомию, полностью здоровы. Также здоров и чувствует себя хорошо больной, которому была сделана сегментарная резекция, т. е. удалена верхняя доля и верхушечный сегмент (или задняя доля) нижней доли. Больной хорошо перенес операцию и сейчас полностью здоров и трудоспособен.
Таким образом, из 10 больных, которым была сделана операция резекции легкого, один умер через год от генерализации процесса, у другого было обострение процесса в оставшейся доле и 8 больных чувствуют себя хорошо.
Мы считаем, что при туберкулезе легких имеются ограниченные показания для такой операции, как резекция легкого, особенно тотальное его удаление, и показания к этой операции в каждом отдельном случае должны быть тщательно продуманы и проконсультированы со специалистами-фтизиатрами. Еще лучше, если этот вопрос будут решать и производить операцию хирурги-фтизиатры, которые владеют методикой всех видов операций при легочном туберкулезе. Необходимо взвесить все возможности других, более консервативных операций, и только в тех случаях, когда они будут явно неэффективны, предпринимать операцию резекции легкого.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Техника лобэктомии под местной анестезией. Доступ к корню доли легкого
Через 30 минут после подкожного введения 1 мл 1% морфина с 1 мл атропина в разведении 1 : 1 000 больного берут в операционную и укладывают на спину на операционном столе, в легком тренделенбурговом положении. Руку на оперируемой стороне отводят в сторону и фиксируют приблизительно в горизонтальном положении по отношению к ключице или кладут на операционный стол вдоль туловища.
Руку на здоровой стороне помещают на столик для систематического контроля над кровяным давлением. Линию кожного разреза намечают иодом или ляписом, или царапиной, сделанной острой иглой. Раствором 0,25% новокаина делают тщательную местную анестезию кожного разреза, подкожной клетчатки, мышечного слоя, межреберных промежутков и подплевральную анестезию от 2 до 8 межреберных нервов.
По окончании анестезии производится передне-боковой волнообразный разрез. Молочную железу у женщин и большую грудную мышцу у мужчин приподнимают кверху и обнажают два соседних ребра. Рану обкладывают полотенцами, которые пришивают или прикрепляют к краям раны острыми цапками.
Делают небольшой разрез в третьем или четвертом межреберье для вскрытия плевральной полости. Этот разрез сразу же закрывают пальцем, и воздух медленно впускают в плевральную полость. Иногда, еще во время анестезии, если удается попасть иглой в свободную плевральную полость, ее оставляют там на все время производства анестезии, чтобы через нее воздух медленно вошел в плевральную полость.
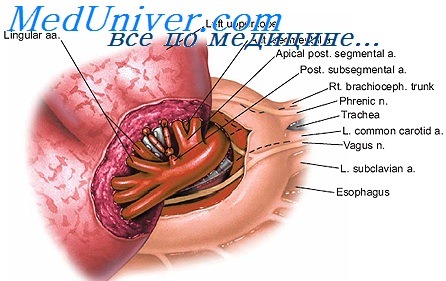
Постепенно наложенный пневмоторакс не оказывает неблагоприятного влияния на больного. Кровяное давление обычно остается на прежнем уровне. Затем вскрывают плевральную полость уже на всем протяжении третьего или четвертого межреберья до задней подмышечной линии.
Хрящи одного или двух выше- и нижележащих ребер перекусывают крепкими ножницами на 2,5 см от края грудины, стремясь не повредить a. mammaria int.; 1 или 2 нижележащих ребра поднадкостнично пересекают по задней подмышечной линии. В рану вставляют мощный реберный расширитель и плевральную полость широко раскрывают. Если этому вскрытию препятствуют спайки между легким и передним листком париетальной плевры, то их разделяют острым или тупым путем после предварительного впрыскивания в них 0,25% раствора новокаина.
Обильно кровоточащие спайки захватывают в зажимы и лигируют. Под париетальную и медиастинальную плевру, особенно в область вагуса, впрыскивают раствор новокаина. Рану максимально расширяют, создавая свободный доступ к корню легкого, к верхушке и плевральным синусам.
Чтобы подойти к корню верхней доли, необходимо переднемедиастинальный край легкого, который нередко языкообразно уходит глубоко к средней линии и часто интимно спаян со средостением, отделить от него с помощью гидравлической препаровки новокаином, вводимым в спайки. Освобождаемый от спаек край легкого лучше всего захватывать пальцами через марлевую салфетку или окончательными люеровскимй щипцами, концы которых обернуты марлей. Всякие щипцы, травмирующие легочную ткань, могут вызвать вскрытие поверхностно расположенных абсцессов.
Мобилизовав передний край легкого, отделяют его от средостения в глубину, по направлению к корню. Обнажив корень, приступают к выделению сосудов доли, подлежащей удалению.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Рак легких является ведущей причиной смерти от онкологии во многих странах мира.
Минимально инвазивная хирургическая резекция – видеоассистированная лобэктомия по сравнению с традиционным подходом (торакотомией) представляет собой лучший вариант лечения на начальных стадиях данного заболевания. Поскольку после проведения торакотомии, как правило, требуется период госпитализации в течение пяти-семи дней, а также в дальнейшем - более длительный период восстановления.
Клиники Израиля предлагают щадящий оперативный подход. Этот метод торакальной хирургии (VATS) уменьшает период пребывания пациента в клинике до трех-четырех дней, а также общее время реабилитации.
Заинтересованы в современном высокотехнологичном лечении рака легких?
Наш медицинский сервис в кратчайшие сроки организует проведение операции в Израиле – выбор хирурга и клиники,окажет услуги полного сопровождения.
Мы сможем согласно вашим потребностям найти требуемые услуги и сервис. Имея опыт работы более 10 лет и взаимодействуя как с частными, так и государственными учреждениями страны мы предлагаем лечение у лучших специалистов.
Что такое лобэктомия легкого?
Лобэктомия представляет собой операцию по удалению доли легкого (правое легкое состоит из 3 долей, левое – из 2). Это наиболее часто применяемый вид операции при лечении онкологии легких.
Лобэктомия может быть проведена с помощью нескольких методов. Хирург будет выбирать один из подходов на основе особенностей опухоли:
- Открытая лобэктомия – операция, при которой удаление доли легкого осуществляется через длинный разрез на боковой стороне грудной клетки.
- Видеоассистированная торакоскопическая лобэктомия предполагает удаление через несколько небольших разрезов в груди с помощью специальных хирургических инструментов и камеры.
Лобэктомия традиционно проводится во время операции - торакотомии. При открытом оперативном вмешательстве выполняется разрез грудной клетки между ребрами, как правило, заднебоковой. Грудную клетку вскрывают, чтобы хирург видел содержимое плевральной полости, в редких случаях может быть резецировано ребро, чтобы получить доступ к легким и удалить опухоль. Также удаляются кровеносные сосуды, дыхательные пути, ведущие к пораженной доле, и сальник.
Что происходит во время VATS лобэктомии легкого?![лобэктомия легкого]()
Хирург удаляет опухоль через небольшие разрезы. Также могут быть резецированы лимфатические узлы, или проведена биопсия, чтобы убедиться, что рак не распространился.
Перед завершением процедуры, хирург проверяет, нет ли кровотечения, промывает грудную полость и закрывает разрезы. Один или два дренажа остаются в полости после операции, чтобы удалять избыток жидкости и воздуха из области легких. Дренажи извлекают позже, в период восстановления пациента.
Показания к видеоассистированной операции по удалению доли легкого
Данный вид оперативного вмешательства применяется при необходимости различных диагностических и / или лечебных процедур во внешней области легких (при врожденных дефектах, кисте легкого, эмфиземе, грибковых инфекциях, туберкулезе). Лучшие кандидаты для видеоассистированной лобэктомии – это пациенты с локализованным немелкоклеточным раком легких на начальной стадии с опухолью размером до 3 см. А также пациенты с увеличенным легочным узлом.
Традиционный подход применяют при больших опухолях, пораженных лимфоузлах, либо после проведенной ранее грудной хирургии.
Вы можете связаться с нами через форму запроса или по телефону, чтобы запланировать предоперационное обследование с торакальным хирургом.
Для данного вида диагностики в клиниках Израиля выполняется физический осмотр, хирург задает вопросы о состоянии здоровья, истории болезни, проводится ряд исследований. Обсуждаются варианты лечения, преимущества и потенциальные риски процедуры. Назначаются дополнительные исследования, чтобы убедиться, что видеоассистированный подход – это правильный выбор хирургического вмешательства.
Какие диагностические процедуры предшествуют видеоассистированной лобэктомии?
Если рак легких диагностирован, проводятся анализы для выяснения, распространились ли раковые клетки на одну долю легкого или обе, а также в другие части тела. Эти исследования могут включать сканирование костей, головного мозга и брюшной полости, чтобы исключить проникновение онкологии. Устанавливается стадия заболевания для дальнейшего планирования лечения.
Диагностика проводиться, чтобы убедиться, что пациент сможет жить без доли легкого. Исследование функции легких оценивает работу органа и определяет, смогут ли оставшиеся доли поставить достаточное количество кислорода в организм. Врач может также рекомендовать тесты, чтобы убедиться, что сердце нормально функционирует, так как операция может увеличить на него нагрузку. Тщательный сбор анамнеза, физический осмотр и лабораторную диагностику выполняют, чтобы проверить, что пациент максимально здоров.
Итак, предварительные диагностические тесты включают:
- полный медицинский осмотр;
- рентгенограмму грудной клетки;
- компьютерную томографию;
- позитронно-эмиссионную томографию;
- анализы крови;
- ЭКГ;
- дыхательные тесты, такие как спирометрия или функциональный тест легких.
Хирург будет определять, необходимы ли другие предоперационные диагностические процедуры. Также будет назначена встреча с анестезиологом для обсуждения выбора анестезии и послеоперационного обезболивания.
Кроме того, врач внимательно изучит все препараты во время предоперационного визита и может рекомендовать остановить прием некоторых лекарств до определенного периода времени перед удалением доли легкого. Это касается любых медикаментозных средств, а также БАД (биодобавок). Так, например, такие лекарства, как варфарин, аспирин, ибупрофен способны увеличить риск кровотечений. Некоторые биологически активные добавки содействуют разжижению крови.
Если пациент курит, то последует настоятельная рекомендация бросить, как можно скорее. Поскольку это уменьшит риск осложнений и увеличит вероятность того, что операция будет успешной.
Каковы преимущества видеоассистированной лобэктомии легкого?![лобэктомия легкого прогноз жизни]()
После проведения данной операции пациенты, как правило, испытывают меньше боли и значительно быстрее восстанавливаются по сравнению с традиционным подходом. К другим преимуществам относится снижение риска инфекции и меньшие кровопотери.
Недавние исследования показали, что видеоассистированная операция уменьшает уровень осложнений и период госпитализации приблизительно до 3 - 4 дней. Дополнительные исследования также демонстрируют большую эффективность данной операции на 1 стадии рака легких, по сравнению с традиционным открытым оперативным вмешательством.
Каковы риски видеоассистированной лобэктомии легкого?
Существуют риски при проведении любой операции. Врач в клиниках Израиля в обязательном порядке обсуждает потенциальные осложнения процедуры с пациентом, а также преимущества операции, которые перевешивают вероятные риски. Общие потенциальные нежелательные явления хирургического вмешательства могут включать:
- необходимость ИВЛ (аппарата искусственного дыхания) в течение длительного времени после операции;
- риск кровотечения;
- инфекции, такие как пневмония;
- проблемы с сердцем (сердечный приступ или нарушение сердечного ритма);
- инсульт;
- длительную утечку воздуха (более 7 дней) из легких;
- тромбоз глубоких вен или легочную эмболию;
- проблемы, связанные с анестезией;
- проблемы с почками или почечную недостаточность;
- постоянные боли в месте разреза или в месте, где были резецированы ребра;
- подкожную эмфизему (скопление воздуха или газа и растяжение подкожных тканей).
Возможные риски после видеоассистированного метода торакальной хирургии (VATS) :
- риск кровотечения;
- устойчивая утечка воздуха из легких;
- подкожная эмфизема;
- лихорадка.
Лобэктомия легкого: прогноз жизни
В одном крупном исследовании отмечаются следующие данные: 5-летняя выживаемость на 1 стадии рака легких в 95% - после видеоассистированной операции и в 82% - после открытой.
После лобэктомии легкого прогноз жизни зависит от многих факторов: стадии рака, удаления определенной доли органа, пола (у женщин тенденция лучше, чем у мужчин), состояния здоровья до операции.
Сколько времени займет реабилитация после лобэктомии (VATS)?
Период госпитализации после видеоассистированной лобэктомии легкого, как правило, составляет от 3 до 4 дней. С пациентом работает команда врачей: хирург, анестезиолог, медсестры и другие специалисты.
После операции пациента переводят в отделении интенсивной терапии, где он может находиться в течение одного или ряда дней, на протяжении первых нескольких часов за ним ведется пристальное наблюдение.
Иногда больной находится на аппарате искусственной вентиляции во время процесса восстановления. Трубку помещают в горло и подключают к аппарату ИВЛ для подачи воздуха в легкие. Данное устройство используется, чтобы оказать помощь, когда пациент не в состоянии дышать самостоятельно. Это может вызвать у него некоторое беспокойство, поэтому больному дают седативное, и он большую часть времени спит.
Когда трубку удалят, пациент будет спать меньшее количество времени. А также начнет работать с врачом, используя прибор стимул-спирометр. С его помощью выполняются дыхательные упражнения, которые стимулируют делать глубокие вдохи.
По мере восстановления пациента, команда врачей помогает ему сидеть, вставать и ходить с посторонней помощью. Увеличение активности способствует более быстрому восстановлению силы и уменьшению риска образования тромбов.
Пациенту и его семье постоянно предоставляется информация об изменениях в состоянии здоровья.
Врачи дают конкретные инструкции, которые касаются дальнейшего выздоровления и возвращения к работе, в том числе и то, что касается вождения, ухода за рубцами и рациона питания. В целом, пациент сможет вернуться к работе (если это сидячая работа), водить машину, заниматься большей частью ненапряженной деятельности через четыре-шесть недель после видеоассистированной лобэктомии. Приступить к более тяжелой и напряженной работе возможно будет лишь спустя шесть – двенадцать недель после операции. Одышка может сохраняться в течение нескольких месяцев.
Следующий визит к врачу состоится через 7-10 дней после лобэктомии. Проводится рентген грудной клетки, хирург оценивает состояние раны, общий процесс восстановления. Кроме того, дает дополнительные рекомендации по поводу работы, общей деятельности, а также рациона.
Медицинский сервис Tlv.Hospital окажет помощь в организации проведения операции на легких в Израиле, открытой и видеоассистированной лобэктомии. Высокий уровень хирургического лечения стал результатом таких факторов, как высокопрофессиональные врачи, новейшая медицинская техника, современные возможности протезирования и реконструктивных операций, минимальная вероятность осложнений и отличная программа реабилитации.

Онлайн видеоконсультация с ведущими израильскими специалистами : Низкая стоимость, Кратчайшие сроки. Подробно о преимуществах онлайн видеоконсультации.
Смотрите видео о торакоскопической лобэктомииДоктор Милтон Сауте – хирург с богатым опытом работы. Проводит сложные операции с минимальным причинением ущерба пациенту.
Рекомендуем к прочтению :

Как лечат карциноидную опухоль в израильских клиниках – характеристика основных методов (хирургического вмешательства, лучевой терапии, гормонального лечения, химиотерапии).

Лучевая терапия рака легких в Израиле: показания, внешнее и внутреннее облучение, подготовка и планирование. Облучение немелкоклеточного и мелкоклеточного рака легких. Возможные краткосрочные и долгосрочные последствия лучевой терапии.

Химиотерапия при раке легкого в Израиле: подготовка, работа команды врачей с пациентом. Характеристика химиотерапии при НМРЛ и МРЛ, основные показания, препараты и схемы. Потенциальные побочные действия и меры по их управлению.
Операция по удалению легкого в Израиле: особенности и виды хирургического вмешательства, подготовка и ход операции, реабилитационный период, потенциальные осложнения.
Операция по удалению части легкого в Израиле: суть хирургического вмешательства, подготовка, сегментарная резекция методом VATS и открытым способом, период реабилитации.

Уровень развития пульмонологии в Израиле, заболевания легких и дыхательных путей, современные диагностические и лечебные методы (консервативная терапия, оперативные методики)
Туберкулома легкого – это осумкованный казеозный очаг в легочной ткани диаметром более 1 см, образующийся в исходе различных форм туберкулеза. Туберкулома легкого чаще всего бессимптомна, поэтому в большинстве случаев обнаруживается случайно. При прогрессировании сопровождается признаками интоксикации, субфебрилитетом, кашлем, кровохарканьем. Основной способ выявления туберкуломы легкого – рентгенологический. Отмечается положительная туберкулиновая реакция; МБТ в мокроте обнаруживаются не всегда. В отношении туберкулом легких применяется консервативная тактика (специфическая химиотерапия), в некоторых случаях – хирургический подход (сегментэктомия, лобэктомия).
МКБ-10

Общие сведения
Туберкулома легкого – самостоятельная форма туберкулеза легких, представляющая собой фокус творожистого некроза, ограниченный от легочной ткани фиброзной капсулой. Туберкулома легкого выявляется у 4-6% пациентов с первично диагностированным туберкулезом органов дыхания. Преобладающий контингент - молодые люди в возрасте 25-40 лет.
Более чем в половине случаев туберкулома легкого обнаруживается во время профилактической флюорографии, поскольку не сопровождается явными клиническими проявлениями. Вместе с тем, распад туберкуломы вызывает обострение туберкулезного процесса и представляет опасность не только для пациента (в силу бронхогенной диссеминации), но и для окружающих людей (в силу заразности). Эти обстоятельства исключают возможность пассивного наблюдения за пациентами с бессимптомными туберкуломами легких, а требуют активной позиции со стороны фтизиатров-пульмонологов.

Причины
Большинство туберкулом легкого образуются в результате эволюции вторичных форм туберкулеза (инфильтративного, очагового, диссеминированного, кавернозного), реже формируются из первичного туберкулезного комплекса и туберкулеза ВГЛУ. При этом 80% туберкулом являются исходом неадекватного лечения легочного туберкулеза и только 20% возникают без предшествующей терапии. Известная роль в патогенез заболевания отводится гиперсенсибилизации организма. В число факторов, благоприятствующих формированию туберкуломы в легком, исследователи включают обменные нарушения: в частности, данная форма туберкулеза сравнительно часто развивается у пациентов с сахарным диабетом.
Патогенез
Организация туберкуломы легкого отражает реакцию организма на длительную персистенцию микобактерий туберкулеза в легочной ткани. Специфическая противотуберкулезная терапия может сравнительно быстро привести к рассасыванию перифокального воспаления и образованию инфильтрата с наличием большого количества казеозно-некротических масс. Со временем вокруг центральной зоны казеозного очага формируется слой грануляций, а по периферии - коллагеновые волокна, которые затем фиброзируются. Таким образом, на разрезе туберкулома легкого состоит из казеозного ядра, окруженного двухслойной капсулой: внутренний слой, образован туберкулезными грануляциями, а наружный – фиброзными волокнами. Обычно процесс формирования туберкуломы легкого занимает от 1 до 3-х лет.
Макроскопически туберкулома легкого представляет одиночный, реже множественный очаг округлой или овальной формы, величиной более 1-1,5 см в диаметре. Локализуются туберкуломы в периферических отделах легкого, с одинаковой частотой выявляются как в левом, так и в правом легком.
Классификация
В патоморфологическом отношении туберкуломы легкого делятся на инфильтративно-пневмонические, солитарные (гомогенные и слоистые) и конгломератные. Инфильтративно-пневмоническая форма возникает в результате неполной инволюции инфильтративного туберкулеза; характеризуется чередованием участков казеоза с эпителиоидно-клеточными гранулемами, наличием тонкой фиброзной капсулы. Солитарная (одиночная) туберкулома может иметь гомогенную или слоистую структуру. В первом случае она представлена казеозно-некротическим ядром, окруженным двухслойной капсулой; во втором – концентрически расположенными участками казеоза, разделенными фиброзными волокнами, что указывает на волнообразное течение процесса. Конгломератная туберкулома представляет собой несколько близко расположенных фокусов казеоза, заключенных в общую капсулу.
Истинную туберкулому легкого следует отличать от псевдотуберкуломы (казеомы), которая образуется в результате облитерации дренирующего бронха и заполнения каверны казеозом. По величине туберкуломы легкого делятся на мелкие (диаметром до 2 см), средние (диаметром до 4 см), крупные (диаметром до 6 см) и гигантские (диаметром более 6 см).
Клиническое течение туберкуломы легкого может быть:
- стабильным – при отсутствии прогрессирования клинико-рентгенологических признаков туберкуломы;
- прогрессирующим – при разрыхлении капсулы, расплавлении казеоза, его выделении через дренирующий бронх с образованием каверны и бронхогенным обсеменением окружающей легочной ткани;
- регрессирующим – в случае обызвествления казеоза и гиалинизации фиброзной капсулы.
Симптомы туберкуломы легкого
Опухоли свойственен бессимптомный или малосимптомный характер течения. В первом случае больные жалоб не предъявляют. Во втором случае вне обострения может отмечаться утомляемость, потливость, снижение аппетита, редкий кашель (сухой или со скудной мокротой), периодический субфебрилитет. Субплевральное расположение туберкуломы легкого обусловливает появление болей тянущего или ноющего характера на стороне поражения, связанных с дыханием.
В период распада туберкуломы интоксикация становится более выраженной, появляется стойкое повышение температуры, кашель с мокротой, у части пациентов возникает кровохарканье. Прогрессирующее течение туберкуломы легкого может способствовать развитию казеозной пневмонии, фиброзно-кавернозного или диссеминированного туберкулеза легких. При благоприятных условиях возможна регрессия очага.
Диагностика
Диагностика туберкуломы легкого связана с определенными трудностями, вызванными частым отсутствием туберкулезного анамнеза, слабовыраженными клиническими и физикальными данными. Туберкулинодиагностика может давать различные результаты: чаще всего выявляется повышенная или гиперергическая чувствительность к туберкулину, однако на фоне химиотерапии проба Манту может быть умеренной или слабоположительной.
Физикальное обследование может выявлять укорочение легочного звука, ослабление дыхания над очагом, изредка - сухие или влажные хрипы, шум трения плевры. Изменения в клинической и биохимической картине крови более значимы при прогрессирующей туберкуломе легкого: отмечается умеренно выраженный лейкоцитоз, лимфопения, моноцитоз, ускорение СОЭ, гипоальбуминемия. Обнаружить МБТ в мокроте и смывах с бронхов удается не всегда даже в фазе распада туберкуломы.

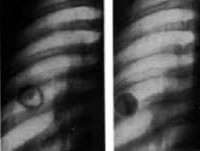
КТ органов грудной клетки. Очаговое объемное образование верхней доли (S3) левого легкого с включениями кальция (верифицированная туберкулома)
Основой для верификации диагноза остается рентгенография легких. Характерный рентгенологический признак – наличие ограниченного затемнения правильной округлой формы, с четкими контурами и преимущественно однородной структурой. В стадии обострения контуры туберкуломы легкого становятся размытыми за счет появления перифокальной инфильтрации.
Дифференциальную диагностику туберкулом проводят с гамартомой легкого, периферическим раком легкого, метастазами в легкие, аспергилломой, эхинококковой кистой. Исключить нетуберкулезный процесс помогает проведение бронхоскопии, КТ легких, торакоскопия, биопсия легкого. В последние годы с целью этиологической верификации инфекционного процесса используются тесты крови in vitro (квантифероновый, Т-СПОТ.ТБ), помогающие с высокой долей вероятности выявить тубинфицированность.
Лечение туберкуломы легкого
При определении лечебной тактики учитывают множество факторов: размеры туберкуломы легкого, фазу течения, длительность анамнеза и др. Консервативная тактика используется при фокусах менее 2-х см. Больным назначается III режим химиотерапии: в течение первых двух месяцев прием 4-х противотуберкулезных препаратов из основной группы (рифампицин, этамбутол, изониазид и пиразинамид), затем на протяжении четырех-шести месяцев – 2-х туберкулостатиков (рифампицин или этамбутол в сочетании с изониазидом). Для ускорения инволюции туберкуломы легкого во вторую фазу лечения проводится противовоспалительная терапия: туберкулинотерапия, введение вакцины БЦЖ, инъекции лидазы, ФТЛ (индуктотермия, ультразвук).
Согласно современным стандартам, принятым во фтизиопульмонологии, хирургическое лечение показано при диаметре туберкуломы легкого более 2-3 см, ее склонности к прогрессированию, резистентности к химиотерапии в течение 4-6 мес., наличии множественных очагов. Объем оперативного пособия может варьировать от клиновидной резекции и сегментэктомии до лобэктомии. После операции с противорецидивной целью назначается терапия туберкулостатиками на срок до 6 месяцев.
Прогноз и профилактика
Своевременно назначенное лечение и проведенное хирургическое вмешательство, позволяет надеяться на полное клиническое излечение в 95% случаев; рецидивы редки. Без соответствующего лечения спонтанное регрессирующее течение туберкуломы легкого отмечается редко; в большинстве случаев рано или поздно развивается одна из форм активного туберкулеза легких. Профилактическое направление общее для всех форм туберкулезной инфекции. Рекомендуется ежегодная профилактическая флюорография для своевременного выявления изменений в легких.
1. Туберкулома легкого – обращаться ли к хирургу?/ Калабуха И.А., Иващенко В.Е.//Здоровье Украины. - 2010.
2. Туберкулемы легких в условиях региона Крайнего Севера на примере Якутии (патогенез, морфология, клиника, лечение): Автореферат диссертации/ Винокуров И.И. - 2011.
3. Туберкулема легкого как форма туберкулезного процесса/ Холодок О.А, Григоренко А.А., Черемкин М.И.// Бюллетень физиологии и патологии дыхания. - 2014.
4. Морфологические аспекты активности туберкулом легкого/ Холодок О.А., Черемкин М.И.// Бюллетень физиологии и патологии дыхания. - 2013.
Читайте также: