Лямблии при обструктивном бронхите
Обновлено: 19.04.2024
Бронхиальная астма (БА) — хроническое воспалительное заболевание дыхательных путей, занимающее первое место среди хронической бронхолегочной патологии в детском возрасте. Первостепенное значение в развитии БА имеет наследственность, а также факторы окружающей среды, в частности паразитозы.
Цель исследования: изучить клинические и иммунологические особенности БА у детей с паразитарной инвазией до и после противопаразитарной терапии.
Материал и методы: проведено проспективное сравнительное исследование детей с БА без паразитарной инвазии (n=45) и детей с БА и паразитозами (n=30). Всем пациентам с выявленной инвазией проводилась противопаразитарная терапия препаратом албендазол. Изучение клинического течения БА и результатов аллергологического обследования выполняли до и после антипаразитарной терапии.
Результаты исследования: БА у детей с паразитарной инвазией характеризовалась персистирующим течением, увеличением частоты обострений и объема базисной противовоспалительной терапии, неконтролируемым течением (p=0,0012), снижением показателей внешнего дыхания (p=0,004), значимым повышением уровня эозинофилов крови (p=0,024) и общего IgE. У детей с сочетанным течением БА и паразитозов достоверно чаще определялась аллергия к домашней пыли (p=0,007), аллергенам шерсти собаки (p=0,008) и морской свинки (p=0,001); грибам Aspergillus fumigatus (p=0,036) и Candida albicans (p=0,024), а также ряду пищевых аллергенов. Противопаразитарная терапия способствовала увеличению числа пациентов с легким интермиттирующим течением (p=0,0001) и уровня контроля (p=0,0072), уменьшению частоты обострений (p <0,001), отсутствию тяжелых обострений БА, снижению среднего уровня эозинофилов крови. Кожное аллергологическое тестирование, проведенное в конце наблюдения, показало увеличение значимости бытовых и пыльцевых аллергенов у детей с БА. При этом частота положительных результатов кожных аллергопроб уменьшилась на эпидермальные и грибковые аллергены, с достоверностью различий — на пищевые аллергены (p<0,05).
Заключение: инвазия паразитами у детей с БА является частым коморбидным состоянием. Противопаразитарная терапия приводит к улучшению клинического течения заболевания, повышает объективность аллергологической диагностики.
Ключевые слова: бронхиальная астма, паразитозы, противопаразитарная терапия, аллергологическое тестирование, дети.
Для цитирования: Файзуллина Р.М., Санникова А.В., Самигуллина Н.В. и др. Влияние противопаразитарной терапии на течение бронхиальной астмы у детей. РМЖ. 2019;3:22-26.
Antiparasitic therapy effect on the course of bronchial asthma in children
R.M. Fayzullina 1 , A.V. Sannikova 1 , N.V. Samigullina 1 , R.R. Gafurova 1 , R.N. Valeeva 1 , A.K. Khanova 2
1 Bashkir State Medical University, Ufa
2 MMC Clinic of Allergology and Pediatrics LLC, Ufa
Bronchial asthma (BA) is a chronic inflammatory respiratory tract infection that ranks first among chronic bronchopulmonary diseases in childhood. Its heredity is of paramount importance, as well as environmental factors (e.g. parasitosis).
Aim: to study the BA clinical and immunological features in children with parasitic invasion before and after antiparasitic therapy.
Patients and methods: children with BA without parasitic invasion (n=45) and children with BA and parasitosis (n=30) underwent a prospective comparative study. Antiparasitic therapy with albendazole was administered to all patients with identified invasion. The study of BA clinical course and allergological examination results was performed before and after antiparasitic therapy.
Results: BA in children with parasitic invasion was characterized by the following: persistent course, increase in the exacerbations frequency and the basic anti-inflammatory therapy volume, uncontrolled course (p=0.0012), decrease in external respiration indices (p=0.004), significant increase eosinophils count (p=0.024), and total IgE level in blood. It was revealed that in children with combined BA and parasitosis course, most frequent allergy was to: house dust (p=0.007); dog hair (p=0.008) and guinea pigs (p=0.001) allergens; Aspergillus fumigatus fungi (p=0.036) and Candida albicans (p=0.024); as well as a number of food allergens. Also, antiparasitic therapy contributed to an increase in the number of patients with a mild intermittent course (p=0.0001) and control level (p=0.0072), a decrease in the exacerbations frequency (p <0.001), an absence of severe BA exacerbations, and a decrease in the blood eosinophils average level. Skin allergy test conducted at the end of observation showed an increase in the parameter of domestic and pollen allergens in children with BA. At the same time, positive results frequency of skin allergen tests decreased by epidermal and fungal allergens, with the significance of differences — by food allergens (p <0.05).
Conclusion: parasitic invasion in children with BA is a frequent comorbid condition. Antiparasitic therapy leads to an improvement in the clinical course of the disease and increases the allergic diagnosis objectivity.
Keywords: bronchial asthma, parasitosis, antiparasitic therapy, allergy testing, children.
For citation: Fayzullina R.M., Sannikova A.V., Samigullina N.V. et al. Antiparasitic therapy effect on the course of bronchial asthma in children. RMJ. 2019;3:22–26.
В статье представлены результаты исследования, посвященного изучению клинических и иммунологических особенностей бронхиальной астмы у детей с паразитарной инвазией до и после противопаразитарной терапии.

Введение
Материал и методы
Результаты и обсуждение
Заключение
Таким образом, инвазия паразитами у детей с БА является частым коморбидным состоянием и способствует более тяжелому персистирующему течению БА, снижению показателей внешнего дыхания, повышению уровня эозинофилов крови и общего IgE, кожной реактивности к распространенным аллергенам по результатам кожного аллергологического тестирования. Противопаразитарная терапия приводит к достоверному уменьшению частоты обострений и степени тяжести БА, улучшению контроля над заболеванием, снижению уровня эозинофилов крови, повышает объективность аллергологической диагностики. Полученные данные целесообразно учитывать специалистам в своей практической работе, особенно в случае недостаточной эффективности проводимой базисной терапии у детей с БА.
Здравствуйте! Ребенку 10 месяцев. За 2 месяца 2 бронхита с обструкцией. Педиатр говорит сдать кровь на лямблии т.к обструкция может быть из-за них. Может быть такое? Если лямблии есть, нужно ли будет лечить? И чем?
Козырева_Татьяна, связь м.б очень и очень отдаленная. Любят у нас все подряд валить на лямблии и глистов. Если их там много-премного они дают диспептические явления, и аллергизацию тоже могут давать. Только сдавать надо ОБЯЗАТЕЛЬНО не кровь, а кал. Приплатить лаборанту, чтобы глянул хорошо. Ну и сдать раза 3.
Да уж. Не так то все просто. А стоит ли вообще, если ребенка в принципе ничего не беспокоит, только вот этот бронхит с обструкцией
Козырева_Татьяна, а как быстро у вас развивается обструкция? как быстро ОРВИ переходит в бронхит? ребенок аллергик?
Nora писал(а): а как быстро у вас развивается обструкция? как быстро ОРВИ переходит в бронхит? ребенок аллергик?
Добрый день. У нас тоже ни с того ни с сего начались обструкции. причем за 6 мес было уже 4,5. (2 со стационаром). По анализу кала определили аскариды. Ребенок неск месяцев по ночам кашлял. 2 раза гнали - после чего через 2 нед начинался бронхит с обструкцией. Потом прописали еще 3 курс- вормилом. Аскарид нет. Но продолжается ночной кашель с отеком носоглотки. Причем аллергия увеличивается. Выражается только в кашле по ночам, и в последнее время -начался аллергич коньюктивит. Уже убрала всех (кота), ковры и т.д. Из питание все аллергены. Без толку. По крови обнаружены суммарные антитела к лямблиям 2,9. В После чего 2 раза сдавала кал (но вечерний, тк утренний нет возможности- не какает)- результат отрицательный. В лаборатории сказали, что их очень трудно искать. Сдавать, конечно через 2-3 дня буду ходить и дальше. Но ребенка жалко . Пришлось ехать в больницу снимать аллергию капельницей. Сильные проблемы с ЖКТ. Начались после третьего курса вормила. Хотя с рождения были постоянные проблемы. И как теперь действовать?: Читала, что по крови не информативно. Если б не было никаких симптомов. а так . Мож, кто-то подскажет лабораторию, или методы сбора и консервации (читала, что надо в какой-то консерван класть), чтоб в короткие сроки попытаться выявить наличие лямблий.
Alesor, а Вы консультировались у аллерголога или пульмонолога? Может лямблии здесь и не при чем. как и аскариды. Вам нужно определить аллергены. К сожалению. возраст ребенка Вы не указали. если уже есть 4 года, можно делать кожные скарификационные пробы, тогда будете точно знать, на что он так реагирует. У моего сына была точно такая же ситуация - 3 обструктивных бронхита за 2 месяца - оказалось аллергия на пылевых клещей. ОРВИ срабатывают в этой ситуации как провоцирующий фактор и в результате - обструкция через 10 часов после того, как сопли потекли.
Ребенку 2,5 г. Была у аллерголога-пульмонолога. Поставила под вопросом глистную инвазию или БА. Читала, что инвазии могут вызывать аллергические реакции и интоксикацию организма. Ребенок спит без подушки, но на нашей постели. Может моя подушка давать такой эффект? Как вы решили вопрос с пылевым клещем? Чем спасаетесь? Возможно это перерасти?
ПОтрусила родственников со всех сторон - в роду ни у кого не было БА
Сдавали анализ на второй день бронхоспазма на Ig E- рез 18 при макс 45
Alesor писал(а): Ребенок спит без подушки, но на нашей постели. Может моя подушка давать такой эффект?
Конечно да. И себе замените подушки на синтепоновые, силиконовые итд. Т.е без пуха, пера, шерсти.
И что-то мне подсказывает, что Вам нужно искать в сторону аллергии. Если учесть 3 курса вормила. Там уже всех аскарид снесло мощной волной.
Если есть ОАК-приведите рез-ты.
У нас тоже ни у кого не было, а сыну поставили группу риска по БА Ваша подушка конечно может влиять. хватает одного присутсвия пуховой подушки в доме. хоть бы она и в другой комнате лежала. мы заменили все подушки и одеяла на синтепоновые, стираю раз 1-2 мес, зимой раз в неделю выношу на балкон с утра, вечером забираю за 2 часа до сна, чтобы прогрелась - помогает выморозить пылевых клещей. Убрала все шерстяные вещи - в том числе свитера и шапки, сын носит вещи из акрила. Лечимся в аллергоцентре уже 4 года, колят раз в месяц микродозы аллергенов по схеме. Сейчас сын уже не болеет обструктивными бронхитами.
Нам пульмонолог советовала в самом начале ОРВИ давать антигистаминное и делать на ночь ингаляции беродуала, чтобы предотвратить обструкцию. Но это рекомендации МОЕМУ ребенку, для Вашего должен сделать назначения специалист. Написала только потому, что Вы спросили, чем спасаемся. Я не призываю действовать так же без консультации с врачом.
Как правило, аллергические бронхиты, начавшиеся в детстве, перерастают, главное адекватная терапия, назначенная хорошим специалистом. Выздоравливайте
Сейчас аскарид, конечно, уже нет. Но по крови выявлены лямблии. Так что ищу сейчас лямблии. По совпадению- после приема пртивогельмитн. препаратов через дней 15 начинался бронхит с обструкцией, кот. требовала стационара. Сейчас, кроме препаратов по восстановлению ЖКТ назначили кларитин. Так что надеюсь, что сейчас пронесет с обструкцией. (тк вормил послед раз пили 4-6/01/11). По ЖКТ диагноз=диспанкреатизм, дисбак.
Постоянно сдаем ОАК + еще на биохимию берут. По биохимии последней- откелонений нет.
Рез ОАК привожу:
лейк - 8,25
Эристр-4,63
Гемогл - 129,00
Гематокрит - 38,6
Сред об эритр = 83,4
Среднеесод гемогл = 27,9
Сред конц гемогл = 334
Тромбоциты = 303
Станд отклон V-эритр = 38,90
Коэф вариации V0эритр = 12,9%
.
ДИФФЕРЕНЦИРОВКА ЛЕЙКОЦИТОВ
Нейтроф 1,79 * 10,9
Лимфоц-5,04
Моноциты = 0,71
Эозинофилы -0,69 (при норме 0,1-0,65)
Базофилы - 0,02
Нейтрофилы 21,7% (41-61)
лимфоциты - 61,1%
Моноциты - 8,60%
Эозинофилы - 8,40%
Базофилы -0,2
СОЭ 5
ФОРМУЛА КРОВИ
Палочкояд-1%
Сегментояд-22%
Лимфоциты-61,0%
Моноциты - 8,0%
Эозинофилы - 7%
Базофилы- 1%
Alesor писал(а): Нам пульмонолог советовала в самом начале ОРВИ давать антигистаминное и делать на ночь ингаляции беродуала, чтобы предотвратить обструкцию
Мы вот начали первый день пить кларитин, так заметно улучшение ночью. (после капельниц с ресорбилактом, дексаметаз, ксилат, ношпа-натрия хлорид). А до этого пили эриус- не помогал. Скажите, по Вашему опыту- нам назначили вентолин с пульмикортом сейчас , при отсутствии заболевания и бронхита. Это гормонал. препараты? Если им часто пользоваться (для профилактики), не возникнет привыкания? Мы пока не успели начать, тк интенсивно сейчас снимаем дисбак.
СПАСИБО
Конечно, при снятии обструкции применяли вентолин, флексотид, эуфилин, противоотеч смесь и еще кучу всего. Но это было недлого- для снятия обструкции. А так для профилактики еще не пили. 2 мес (когда не было обструкций) при начале кашля делали ингаляции с боржоми. Это может как-то предупредить развитие обструкций или бронхитов?
Огромное спасибо за помощь в понимании проблемы. Тк написано много всего.
Alesor писал(а): Скажите, по Вашему опыту- нам назначили вентолин с пульмикортом сейчас , при отсутствии заболевания и бронхита. Это гормонал. препараты? Если им часто пользоваться (для профилактики), не возникнет привыкания?
Вентолин не применяют долго. 3 дня и достаточно. Он не гормональный. Он расширяет бронхи.
А вот пульмикорт можно применять долго. Минимум 3 мес. Привыкания не вызовет.
Нужен адекватный пульмонолог-аллерголог. По анализам, на глисты непохоже. А больше похоже на аллергию. Хорошо контролировать БА помогает именно базисная терапия (пульмикорт, фликсотид) .
Сдайте еще троекратно кал на цисты лямблий. Для очистки совести, как говорится.
Удачи Вам , не переживайте, зайдите в темку про БА. Там очень много дельных советов.
Alesor писал(а): Скажите, по Вашему опыту- нам назначили вентолин с пульмикортом сейчас , при отсутствии заболевания и бронхита.
нам именно для профилактики назначали кетотифен курсами, поэтому о вентолине ничего сказать не могу по своему опыту. При бронхоспазме пользовались беродуалом. Он и сейчас стоит в шкафчике на всякийслучай, но я уже не помню, когда последний раз приходилось им пользоваться
Хочу сказать, что немаловажно еще соблюдать рекомендации ЕОК поповоду температуры и влажности в комнате. Следите, чтобы ребенок дышал прохладным и влажным воздухом .
ППКС. Только желательно сдавать не позже, чем через 2 часа после сбора - повышает информативность, лямблий действительно тяжело искать.
забыла сказать. У нас по ночам непонятный кашель. длительно. Начался летом. Что тогда помогло и чем сняли- точно не могу сказать. А сейчас уже неск месяцев -приступообразный, и начинается отек носоглотки (слышно как в горле слизь счтоит и откашливается) Неск месяцев был сухой. Теперь влажность из горда идет. Легкие в норм. Днем такого нет. Это также является признаком БА?
не знаю как насчет БА, но аллергическое это точно. И очень похоже, что причина её -постель, раз уж это начинается ночью. Я забыла написать, нам аллерголог советовала раз в неделю постельное белье менять и стирать в горячей воде (я программу в машинке выставляю 95 градусов) и потом еще дополнительное полоскание (само собой стиральный порошок - детский). Тоже помогает избавиться от клещей.
И ещё есть такой момент - когда моему ребенку делали аллергопробы, то врач в обязательном порядке проверила нет ли аллергии к плесневым грибам. Она мне рассказывала случай, когда ребенок длительно кашлял дома, приступами, болел с с обструкцией, и оказалась аллергия на плесень. Потом дома обнаружили черную плесень под обоями - отсыревали стены и под обоями завелся грибок, а ребенок вот так отреагировал. Родители и не подозревали что в стенах творится. Я это к тому веду, что в доме есть очень много возможных аллергенов, о которых Вы можете даже не подозревать, поэтому проанализируйте тщательно чем дышит ребенок в квартире.
От себя добавлю. наш папа не смог отказаться от перьевой подушки и пришлось покупать специальную наволочку (цена заоблочная, но чтож делать). Еще существуют средства для мытья ковров и мягкой мебели для аллергиков. Ну и нам еще очень помогал очиститель воздуха. И сейчас его гоняем в период цветения березы.
Мы недавно купили очиститель с 3 мя фильтрами + отрицат ионами. Несколько дней стоял, но состояние ребенка на нее никак не отреагировало в сторону улучшения. Может, настолько сильная аллергия, кот надо медикаментозно снять.
даааааа, пока определишь на что аллергия. У нас кот был выперт к бабушке (потом сдавали на него на аллергию кровь- отриц результат). Папу тоже немного ущемили. Но пока результата нет.
Аллергия, обструкция и ЖКТ
Добрый день всем . Мож, кто-то поможет разобраться со след ситуацией: ребенку 2,9. Пол года назад начался рецидивирующий обструктивный бронхит. Ищу причину. Сдали анализы на аллергены - ничего особого не выявили. Ig Е общий при обструкциях = норма. Биохимия- норма. Эозинофилы- повышены с до 6-7% раз были 12%. Эозиноф. катеон.белок- 31,2 при норме до 24. Убрала за эти 3 мес все (ковры, подушки, одеяла, кота, игрушки, шерсть). Кормлю 5-ью продуктами. Убрали молоч продукты. Сдали на непереносимость глютена. И на фоне этого всего- периодически дерматит на щеках. Заметила, что за 3 мес. он появляется с периодичностью раз в 2 недели . Снимаю фосфалюгелем - за 3-4 дня щеки становятся еле розовыми. Потом через время опять та же ситуация. Так же при таких покраснениях - явно выражено непереваривание пищи. Т.е. со стулом и так проблемы- (ставили и панкреатит (врач прощупал рукой живот и поставил такой диагноз) и ферментопатию) Лечу это 8 мес (хотя с рождения периодич. было)- пока результата нет. Все на том же уровне. Сейчас выявили дизбак (стафилококк эпидерм гемол). Начали пить бактериофаги.
Кто-то может помочь, почему не можем вылечить жкт? Возможны ли обструкции по причине непереваривания пищи? Что еще может мешать работе жкт? Резкие перепады нервного состояния, повышено слюнотечение + начались руки в рот. Это все резко возникает.
Сейчас сидим 2 мес на флексотиде. Пытаюсь за время лечения флексотидом разобраться в причине и устранить ее. В течени полугода по назначению врача ребенок принимал курс вермокс и 2 курса вормила (по 5 таблеток!!). Последний курс сильно сбил жкт систему. Затем макмирорр (тк выявили антитела лямблий). На муковисц. не сдавали, но со слов врачей -ситуация не похожа.
спасибо
Что такое лямблиоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Лямблиоз — это острое и хроническое паразитарное заболевание человека в виде манифестных форм или носительства, вызываемое кишечными лямблиями, которые колонизируют слизистую оболочку преимущественно тонкого кишечника, нарушают процессы пристеночного пищеварения и способствуют развитию и усугублению поражения желудочно-кишечного тракта и других заболеваний.
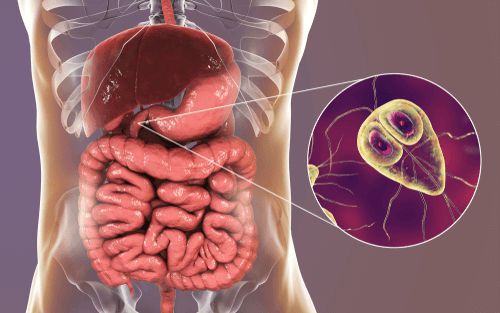
Этиология
Возбудитель — лямблия. Данный род паразитов включает в себя шесть типов, но заболевание человека вызывает только один тип — кишечная лямблия (Giardia duodenalis, Giardia lamblia, Giardia intestinalis). Это жгутиковое микроскопическое простейшее, впервые описанное чешским медиком-анатомом Д.Ф. Лямблем в 1859 году. Оно имеет до восьми генетических подтипов, но для человека патогенны только А и В (также имеют подтипы).
Вид — Giardia lamblia
Возбудитель лямблиоза (кишечная лямблия) существует в виде двух жизненных форм:
- вегетативная (трофозоиты) — стадия активного размножения внутри организма;
- цистная — образуется при неблагоприятных условиях среды.
Трофозоиты — это анаэробные, грушевидные микроорганизмы размерами 9-18 мкм. Они обитают в верхних отделах тонкого кишечника. Подвижны (имеют характерное движение в виде вращения вокруг продольной оси — боковое движение), тело спереди расширено и закруглено, сзади сужено и заострено. Имеют в составе два ядра (между ними пролегают опорные нити — аксостили) и парные органоиды — четыре жгутика и два медиальных тела.
Трофозоиты не имеют цитостома — органа заглатывания пищи и пищеварительной вакуоли, поэтому они всасывают пищу, переваренную хозяином (в основном, углеводы), всей поверхностью тела. Это называется осмотическим питанием.
Как выглядят лямблии:
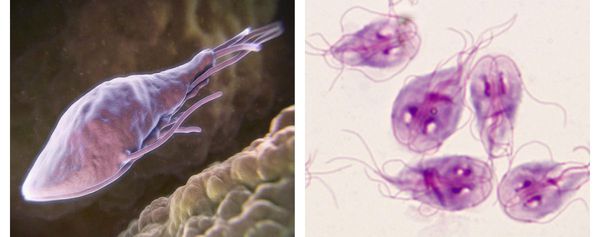
В передней их трети тела расположен присасывательный диск в виде специального углубления. С его помощью лямблии прикрепляются к ворсинкам слизистой оболочки тонкого кишечника. Цитоплазматическая мембрана задней поверхности имеет по краям булавовидные выросты, что также создаёт дополнительную прикрепляющую составляющую.
Размножаются путём продольного деления. Слабо устойчивы в условиях окружающей среды при покидании организма хозяина: при комнатной температуре даже в отсутствии агрессивных факторов быстро погибают.
Цистная форма неподвижна. Паразиты имеют овальную форму, лишены свободных жгутиков (сложно свёрнутые), их размеры достигают 10-14 мкм, окружены толстой, несколько отделённой от тела оболочкой (данная особенность имеет значение при распознавании вида).
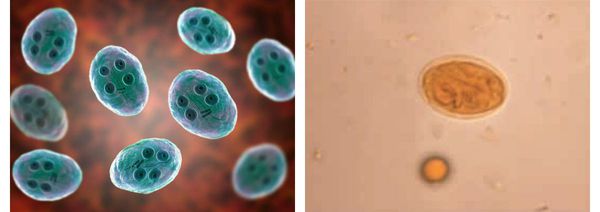
Зрелые цисты внутри имеют четыре ядра, незрелые — два ядра. Образуются в нижних отделах кишечника в процессе выхода из организма с фекалиями. Очень устойчивы во внешней среде: могут сохраняться месяцами в воде при температуре 4-20°C, при хорошей влажности способны сохраняться на контаминированных (обсеменённых) продуктах питания до недели. При кипячении цисты погибают мгновенно, а при высушивании и низкой влажности гибель наступает в течении суток. Устойчивы к бытовому хлорированию воды, действию щелочей и кислот, ультрафиолетовому излучению. Низкие температуры переносит относительно хорошо, но при этом снижая свою жизнеспособность. [1] [3] [6] [9]
Эпидемиология
Распространение заболевания повсеместное, преимущественно в странах с влажным тёплым климатом. Только официально выявляемые случаи в России приближаются к 150 тысячам в год.
Сезонность выражена неярко, некоторый всплеск заболеваемости отмечается в тёплое время года. Возрастной состав больных склоняется в сторону детей.
Источник заражения — люди (больные различными формами лямблиоза и паразитоносители), причём наибольшая заразность наблюдается в подостром периоде заболевания, когда в 1 г фекалий может содержаться до нескольких десятков миллионов цист. Лямблии животных (нечеловеческие типы паразитов) не имеют доказательной базы в плане распространения и заражения человека.
Факторами передачи паразитов выступает загрязнённая цистами термически не обработанная питьевая вода, пища, грязные руки (возможна прямая передача от человека к человеку). Определённую роль в передаче лямблий играют насекомые (тараканы, мухи) и животные (собаки, кошки) — они являются механическими переносчиками (паразиты располагаются на их теле, шерсти, лапках, транзитом в кишечнике).
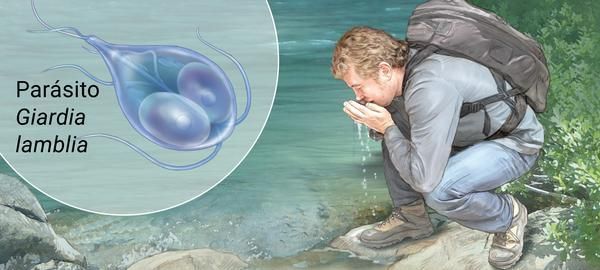
Механизм передачи — фекально-оральный (водный, пищевой и контактно-бытовой пути). Наиболее часто передача осуществляется:
- через водопроводную воду;
- при употреблении плохо промытых зелени и овощей (или промытых под водопроводной водой без последующей термической обработки);
- при нарушении правил санитарной гигиены, особенно в детских коллективах.
Доза заражения — от 10 до 100 цист (в зависимости от индивидуальных свойств иммунной реактивности кишечника). Возможны случаи невосприимчивости к паразитам: цисты лямблий, встречая агрессивно настроенную среду кишечника, проходят транзитом и выделяются в окружающую среду в неизменённом виде.
Иммунитет после лямблиоза нестойкий и ненапряжёный, возможно повторное заражение. Повышенный риск заболевания имеют лица с патологией иммунитета кишечника и дефицитом IgA. [2] [3] [5] [8] [10]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы лямблиоза
Инкубационный период длится от нескольких дней до месяца и более. Чаще всего при заболевании не наблюдается вообще никаких клинических проявлений, особенно у взрослых.
К основным возможным симптомам лямблиоза относятся:
- Симптомы интоксикации и вегетативных изменений — повышенная утомляемость, плаксивость, раздражительность, нарушение ритма сна, головокружения, аритмии, субфебриллитет и другие.
- Симптомы поражения ЖКТ — дискомфорт и боли различной интенсивности и характера в различных отделах живота, тошнота, снижение аппетита, появление чувства горечи во рту, нарушения стула (запоры и поносы), налёт на языке и неприятный запах изо рта, снижение массы тела и другое.
- Симптомы поражения кожи — аллергические высыпания различного характера и локализации, атопический дерматит, бледность и шероховатость кожи, повышенная сухость покровов, хейлит (воспалительные изменения кожи губ и их слизистой), заеды (трещинки в уголках рта), нетипичное/неконтролируемое течение хронических патологий кожи.
- Усиление развития и обострения заболеваний, прямо не связанных с лямблиозом — бронхиальная астма, псевдоаллергические явления, гастриты, язвы желудка и двенадцатиперстной кишки, холецистит, неспецифический язвенный колит, артриты и другое.
- Симптомы мальабсорбции (потери питательных веществ) — авитаминозы, отставание в физическом и умственном развитии, дистрофия (эти проявления более характерны для детей).
Лямблиоз у детей
Как правило, у детей первыми симптомами лямблиоза становится появление субфебрильной или фебрильной температуры (37,1–38,0°C или 38,0–39,0°C), болей в животе, тошноты, иногда рвоты, метеоризма, жидкого стула. Живот при этом болезнен, вздут, урчит по ходу кишечника. Грудные дети становятся беспокойными, кричат, нарушается сон, симптомы лямблиоза усиливаются во время и после кормления, возможно появление аллергодерматозов и опрелостей. В динамике при отсутствии лечения это может приводить к нарушению роста и психоэмоционального развития, частым простудным или аллергическим заболеваниям, развитию хронических проблем органов ЖКТ.
У детей более позднего возраста и взрослых яркие симптомы лямблиоза наблюдаются редко — на первый план выходит постепенное развитие диспепсических явлений со стороны ЖКТ умеренного характера:
- метеоризм;
- дискомфорт и боли в животе преимущественно в околопупочной области и правом подреберье;
- нарушения стула в различных сочетаниях;
- появление налёта на языке;
- иногда горечь во рту и кожные проявления (усиление выраженности угревой сыпи, хронических полиэтиологических заболеваний, например, псориаза и дерматитов);
- возможны вегетативные расстройства, головные боли, головокружения, неустойчивость артериального давления, повышения температуры тела, чувствительность лимфоузлов.
Лямблиоз у беременных
Лямблиоз у беременных не имеет каких-либо специфичных отличий от лямблиоза у остальных людей, но может приводить к повышению риска развития у беременной В-12 дефицитной анемии и снижению веса плода (гипотрофии). [1] [3] [5] [7] [10]
Патогенез лямблиоза
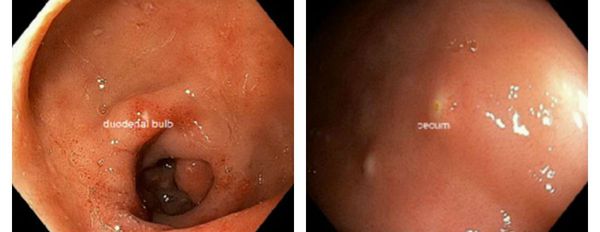
Характерен так называемый "симптом манной крупы" — белёсые полусферические выбухания слизистой оболочки двенадцатиперстной кишки, представляющие собой зоны очагового отёка со скоплением увеличенного количества лейкоцитов.
Посредством механического раздражения и выделения паразитами продуктов жизнедеятельности (токсическое влияние) происходит стимуляция образования слизи, повышение регенераторной функции кишечника, нарушение выработки факторов нейрогуморальной регуляции пищеварения (холецистоцикин и других) и двигательной активности гепатогастродуоденальной области. Это ведёт к дезорганизации висцеро-висцеральных связей области двенадцатиперстной кишки, поджелудочной железы и желчевыводящей системы, а также к нарушению функционирования органов ЖКТ, нарушению микробиоценоза кишечника, активизации анаэробной флоры, расстройствам расщепления и всасывания белков, жиров, углеводов, витаминов и микроэлементов.
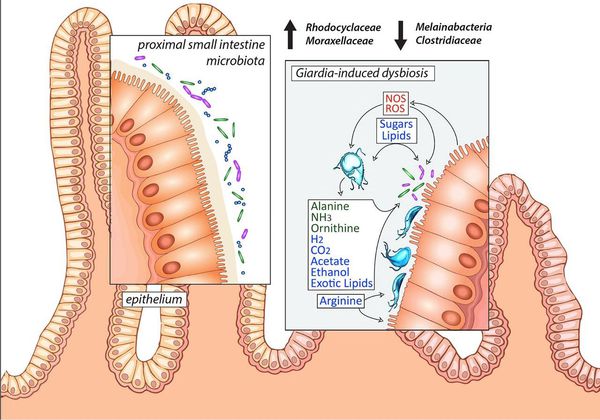
Возникает воспаление слизистой кишечника по типу реакций гиперчувствительности замедленного типа, происходит воздействие на иммунорегуляторные белки (мимикрия), снижение выработки иммуноглобулинов (в частности IgA) из-за нарушения всасывания белков и снижение фагоцитарной активности. Всё это в совокупности со всасываемыми продуктами жизнедеятельности лямблий становится причиной истощения иммунной системы (как кишечника, так и общего иммунитета), развития хронического поражения кишечника, провоцирует длительное обострение имеющихся хронических заболеваний и усугубление ряда аллергозависимых дерматозов. [1] [4] [7] [8]
Классификация и стадии развития лямблиоза
По клинической форме лямблиоз бывает:
- бессимптомным (носительство);
- кишечным — преимущественно симптомы кишечной формы, но можгут быть и гастритические проявления (дискомфорт в животе, неустойчивый стул, тошнота);
- билиарно-панкреатическим (рефлекторный) — дискомфорт в эпигастрии и правом подреберье, привкус горечи во рту, повышенная частота развития плохо контролируемых гастродуоденитов и панкреатитов;
- астено-невротическим — слабость, вялость, повышенная утомляемость, раздражительность, эмоциональная неустойчивость;
- токсико-аллергическим — периодические высыпания на теле, обострение хронических кожных заболеваний и бронхиальной астмы, эозинофилия;
- смешанным.
Течение лямблиоза бывает трёх типов:
- острым — до одного месяца;
- подострым — 1-3 месяца;
- хроническим — более трёх месяцев.
По наличию осложнений лямблиоз бывает:
Выделяют три степени заболевания:
Осложнения лямблиоза
Возможны специфические и неспецифические осложнения лямблиоза.
К специфическим относятся:
-
— зудящие обширные высыпания на теле;
- отёк Квинке — выраженный отёк подкожной клетчатки, иногда сопровождающийся зудоим и чувством удушья;
- офтальмопатия — нарушения восприятия органом зрения;
- артрит — дискомфорт и боли в суставах;
- гипокалиемическая миопатия — слабость определённых групп мышц.
К неспецифическим осложнениям относятся:
- наслоение интеркуррентных заболеваний (вторичная флора);
- белково энергетическая недостаточность (гипо- и авитаминоз, снижение веса, анемия и другие). [1][2][8][10]
Диагностика лямблиоза
Лабораторная диагностика лямблиоза включает в себя:
- Клинический анализ крови — в остром периоде наблюдается эозинофилия, базофилия и повышение СОЭ; в последующие периоды — умеренная эозинофилия или нормальное значение эозинофилов, иногда незначительная базофилия.
- Биохимический анализ крови — иногда отмечается повышение уровня общего билирубина и амилазы.
- Копроовоскопическое исследование кала — "золотой стандарт" диагностики. Оно позволяет выявить цисты (наиболее часто) и вегетативные формы лямблий (в редких случаях). В виду прерывистого цистообразования показано неоднократное исследование с некоторым интервалом (семь дней). Существует широко распространённое заблуждение о том, что кал нужно сдавать "тёплым" (свежим). На самом деле, в этом нет никакой необходимости. Так как данное исследование предполагает обнаружение цист лямблий, которые очень устойчивы во внешней среде, период от дефекации до исследования никоим образом не влияет на информативность результата анализа.
- Иммунохроматографический метод и ПЦР-диагностика кала (выявление антигенов и нуклеиновых кислот паразита) — имеет хорошую информативность и вполне может применяться в комплексе с другими методами исследований.
- ИФА-диагностика — малоинформативное исследование, так как локализация лямблий в просвете кишечника не создаёт условий для полноценного иммунного ответа, который наблюдается в основном у детей при остром заболевании, что создаёт значительное число ошибочных результатов как гипо-, так и гирпедиагностики.
- Дуоденальное зондирование (выявление вегетативных форм лямблий в двенадцатиперстной кишке) — может применяться в сложных диагностических случаях и при подозрении на коинвазирование (например, описторхами при описторхозе).
- УЗИ органов брюшной полости и ФГДС — позволяют выявить признаки нарушения моторики гепатобилиарной области. [2][3][5][6][9]
Дифференциальная диагностика предполагает исключение следующих заболеваний:
- паразитарные заболевания другой этиологии (как кишечной, так и внекишечной локализации);
- хронический гастродуоденит (симптомосходная симптоматика);
- кишечные инфекции (сальмонеллёз, дизентерия, ротавирус и другие);
- дисбиоз кишечника (сборное понятие, характеризующееся неустойчивостью стула, дискомфортом в животе различного характера, снижением веса и другими симптомами). [1][5][9]
Лечение лямблиоза
Лечение острой формы лямблиоза, которая возникает в основном у детей, должно осуществляться в стационаре и включать в первую очередь дезинтоксикационную и дегидратационную терапию, а также щадящее питание.
Медикаментозная терапия
При подтверждении диагноза проводится этиотропное лечение одним из противолямблиозных препаратов (нитрогруппа) в сочетании с желчегонными средствами, и лекарствами, улучшающими микрофлору кишечника.
При длительном хроническом течении в виду персистирующей колонизации лямблиями слизистой оболочки тонкого кишечника и местным иммунодефицитом курс лечения должен быть комплексным, включающим:
- диета (потреблять меньше углеводов);
- средства этиотропного воздействия (химиопрепарат);
- приём желчегонных препаратов;
- иммунотерапию (усиление фагоцитоза и восполнение дефицита IgA);
- устранение дисбиоза кишечника (пробиотики).
К сожалению, в последнее время всё чаще встречаются штаммы лямблий, устойчивых к различным видам противопаразитарной терапии, поэтому средняя вероятность успешной эрадикационного лечения не превышает 85%.
Гигиена при лечении лямблиоза
Лямблиоз редко передаётся между членами семьи, если соблюдать простейшие гигиенические правила: мыть руки после посещения уборной, перед едой и после контакта с животными.
Лечение народными средствами
Эффективность и безопасность методов народной медицины научно не доказана. Без адекватного лечения лямблиоз может привести к различным осложнениям: крапивнице, отёку Квинке, нарушениям зрения, артриту и слабости мышц.
Лечение лямблиоза у детей
Новорождённых от лямблиоза, как правило, не лечат, так как нет подходящих препаратов. В основном рекомендуется улучшать микрофлору и работу кишечника.
Детей старшего возраста лечат так же, как и взрослых, но подбирают необходимую дозировку и форму препарата.
Лечение лямблиоза у беременных
Беременным лечение, как правило, противопоказано (потенциальный вред препаратов превышает пользу от лечения), в основном предпочтение отдаётся улучшению флоры и работы кишечника.
Контроль излеченности
После курса лечения проводится паразитологический контроль методом копроовоскопии или ПЦР не ранее двух недель после завершения курса лечения длительностью в три месяца со сдачей анализа раз в месяц. [1] [3] [4] [5]
Прогноз. Профилактика
При назначении адекватного лечения прогноз благоприятен, осложнения редки.
Специфической профилактики не разработано. Основной упор следует делать на меры соблюдения санитарных норм:
В описываемом клиническом случае лямблиозного поражения печени отражаются возможные ошибки и критичность при постановке диагноза, связанные с этим риски, взаимодействие смежных специалистов. Диагностика и лечение сложного состояния пожилой пациентки, связываемого изначально (предположительно) с пневмонией, затем с наличием метастазов и злокачественным новообразованием, представляет пример удачного взаимодействия специалистов регионального и столичного медицинских учреждений. Рассматриваются отличия картины на МРТ от метастатических поражений печени и гепатоцеллюлярного рака, меры установления верного диагноза, повышение критичности лечащего врача при постановке диагноза, привлечение смежных специалистов, актуальность системы дистанционных консультаций ("клиническая телемедицина"). Приводимые в динамике МРТ-изображения интересны в плане расширения представлений о лямблиозных очагах в печени, они иллюстрируют эффективность проведенного лечения. Обсуждаются проблемы клинических рекомендаций и участия специалистов в системе дистанционных консультаций.
Ключевые слова: абсцесс печени, метастаз, лямблии, лямблиозное поражение печени, пневмония, МРТ.
Для цитирования: Масленникова Н.В., Кириллова Е.С., Кубряк О.В. Случай лямблиоза, первоначально принимаемого за пневмонию и онкологический процесс. РМЖ. Медицинское обозрение. 2019;3(9(I)):43-46.
N.V. Maslennikova 1 , E.S. Kirillova 2 , O.V. Kubryak 3
1 City Central Hospital, Azov
2 Russian Medical Academy of Postgraduate Education, Moscow
3 P.K. Anokhin Research Institute of Normal Physiology, Moscow
The article presents the described clinical giardiasis case of the liver, where the following is reflected: possible errors and criticality in the diagnosis, the risks associated with this, and related specialists interaction. Diagnosis and treatment of an elderly patient complex condition, initially (presumably) associated with pneumonia, then with the metastases and a malignant neoplasm presence, is an example of successful interaction between specialists from regional and metropolitan medical institutions. The article shows the MRI image differences from metastatic lesions of the liver and hepatocellular cancer, measures to establish the correct diagnosis, increasing the criticality of the attending physician at the time of diagnosis, the involvement of related specialists, the relevance of the remote consultation system (“clinical telemedicine”). The images pr esented in the MRI dynamics are of the interest in terms of expanding the giardia foci understanding in the liver. They illustrate the treatment effectiveness. The article also presents the issues on clinical recommendations and specialists’ participation in the distance consultations system.
Keywords: liver abscess, metastasis, giardia, giardiasis of the liver, pneumonia, MRI.
For citation: Maslennikova N.V., Kirillova E.S., Kubryak O.V. Giardiasis case, originally mistaken for pneumonia and the oncological process. RMJ. Medical Review. 2019;9(I):43-46.
В статье описывается клинический случай лямблиозного поражения печени, отражающий возможные ошибки и критичность при постановке диагноза, связанные с этим риски, взаимодействие смежных специалистов
Введение
В описываемом в данной статье клиническом наблюдении большой, на наш взгляд, интерес представляет использование данных МРТ в интерпретации сложного состояния пациентки, связанного с поражением лямблиями. Важным аспектом диагностики является критичность при постановке диагноза, который остается сложной интеллектуальной задачей для лечащего врача, требующей широкой эрудиции, аналитических способностей и возможности проведения быстрых консультаций со смежными специалистами. Цель данной публикации С обратить внимание практических врачей на клинический пример, в котором ошибочный диагноз повлек бы не только неоправданные расходы сил и средств системы здравоохранения и родственников пациентки, но и ее смерть. Описываемый случай рассматривается с точки зрения смежных специалистов, что, на наш взгляд, может представлять интерес для лечащих врачей как своеобразный междисциплинарный анализ ситуации, возможность взглянуть на нее по-новому.
Клиническое наблюдение
Характеристика пациентки при поступлении
и тактика лечения в стационаре
Рентгенологическое исследование (МРТ) брюшной полости
Для уточнения диагноза проводилась МРТ брюшной полости [8]. Официальное мнение рентгенолога: Причины множественных образований в печени, вероятно, имеют инфекционную природу, не исключен амебиаз. На рисунках 1-3 представлены последовательные изображения, где в обеих долях печени определяются множественные многослойные фокусы поражения с сильно гиперинтенсивным центром, окруженным подобием капсулы и зоной перехода к нормальной ткани. Это соответствует патологическому образованию с жидкостным центром и гиперемированными отечными краями. Также отмечалось наличие жидкости в правой плевральной полости и высокое стояние купола диафрагмы, что также соответствует воспалительному процессу. Был получен отрицательный результат на онкомаркер альфа-фетопротеин. Мнение лечащего врача, с учетом имеющихся у него данных, все же склонялось в пользу онкологического процесса.
Активность родственников пациентки,
мнения независимых специалистов
Важным, но не всегда открыто обсуждаемым элементом планирования и хода лечения, является активность родственников, их возможные влияния С помощь или, наоборот, препятствование работе врача. В описываемом случае родственниками пациентки неофициально были проведены дополнительные консультации. Все привлекаемые ими специалисты оказывали консультативную помощь, по словам родственников, бескорыстно, заинтересовавшись клиническим случаем и предоставленными их вниманию материалами. Первоначально был получен устный комментарий (второе мнение) относительно снимков МРТ врача-рентгенолога одного из частных медицинских центров Ростова-на-Дону, который предположил гепатоцеллюлярный рак мультифокальный. Третье мнение, тоже устное, исходило от врача-рентгенолога одного из ведущих государственных учреждений другого региона: он подверг сомнению вероятность онкологического заболевания, но точного мнения не составил. Далее, также неофициально, родственниками были проведены консультации с ведущими местными специалистами в области гепатологии (по телефону) и хирургии (очно, с разбором снимков МРТ, см. рис. 1). Их мнения сводились к тому, что поскольку у пациентки нет гепатита С, то рак печени в таком возрасте сомнителен и что образования, видимые на снимках МРТ, имеют неясную природу, но скорее всего не онкологическую, а инфекционную. Также подчеркнули высокий риск для жизни пациентки в случае проведения пункции, превышающий диагностическую ценность полученных таким образом результатов. Кроме того, были отмечены особенности, которые следует учитывать при диагностическом поиске: наличие аппетита у пациентки, тяга к белковой диете, покраснение языка.
Содружество специалистов



После проведенного лечения отмечалось значительное уменьшение размеров и количества очагов (см. рис. 2). Но все фокусы сохраняли многослойность с умеренным снижением интенсивности МР-сигнала от их центральной части на Т2-последовательностях. Таким образом, положительная динамика, выявленная при последующих МРТ, доказывала правильность выводов, сделанных при первичном МРТ о воспалительном характере патологических фокусов в печени [8]. Выявленные при первичном исследовании изменения не могли соответствовать метастатическому поражению, т. к. подавляющее количество очагов вторичного поражения имеют слабо гиперинтенсивный МР-сигнал в стандартном режиме сканирования Т2-взвешенных изображений (ВИ) и гипоинтенсивный сигнал в стандартном режиме Т1. Также не выявлялся симптом кольца, характерный для злокачественного поражения. Гепатоцеллюлярная карцинома имеет широкий диапазон изменений интенсивности МР-сигнала на Т1- и Т2-. Большинство опухолей гипоинтенсивны на Т1-ВИ и относительно гиперинтенсивны на Т2-. Также могут отмечаться признаки кровоизлияния в опухоль, крупные опухоли склонны к некрозу. Часто при гепатоцеллюлярной карциноме обнаруживается инвазия воротной вены и реже С печеночных вен.
В динамике на фоне проводимого лечения у пациентки нормализовались результаты анализов крови. Были приняты меры по профилактике лямблиоза у членов семьи пациентки.
Вопрос критичности врача относительно постановки диагноза, на наш взгляд, является сегодня особенно актуальными. С развитием все более серьезных методов диагностики, возможностью получения весьма разнообразных данных, и, как следствие, необходимостью выбора и сравнения источников на первый план выходят вопросы формальной логики, понимания ограничений тех или иных приборных методов и способов анализа данных, последовательности действий в поиске причин заболевания, критериев выбора и исключений. То есть по-прежнему актуальны все старые добрые качества, выделяющие хорошего диагноста, но подходы к формированию таких профессиональных качеств должны учитывать современные технологические реалии, кооперацию различных специалистов. Авторы надеются, что приведенный клинический случай окажется полезным для практических врачей и будет способствовать большему вниманию в отношении протозойных инфекций, а также появлению актуальных клинических рекомендаций.
Благодарности
Авторы благодарят администрацию МБУЗ ЦГБ г. Азова и сотрудников кафедры рентгенологии и радиологии ФГБОУ ДПО РМАНПО Минздрава России за предоставленные возможности совместных консультаций, а также лечащего врача пациентки А. за сотрудничество.
1. Kunihiro Y., Tanaka N., Kawano R. et al. Differential diagnosis of pulmonary infections in immunocompromised patients using high-resolution computed tomography. Eur Radiol. 2019 May 6. [Epub ahead of print]. DOI: 10.1007/s00330-019-06235-3.
2. Pereira M., Gazzoni F.F., Marchiori E. et al. High-resolution CT findings of pulmonary Mycobacterium tuberculosis infection in renal transplant recipients. Br J Radiol. 2016;89(1058):20150686. DOI: 10.1259/bjr.20150686.
3. Třeška V., Kolářová L., Mírka H. et al. Alveolar echinococcosis — a rare disease with differential diagnostic problems. Rozhl Chir. Summer. 2016;95(6):240–244.
4. Gargano J.W., Adam E.A., Collier S.A. et al. Mortality from selected diseases that can be transmitted by water — United States, 2003–2009. J Water Health. 2017;15(3):438–450. DOI: 10.2166/wh.2017.301.
5. Reses H.E., Gargano J.W., Liang J.L. et al. Risk factors for sporadic Giardia infection in the USA: a case-control study in Colorado and Minnesota. Epidemiol Infect. 2018;146(9):1071–1078. DOI: 10.1017/S0950268818001073.
6. Obidike E.O., Igbodo C. Unusual presentations of Giardia lamblia; a report of four cases. Niger J Clin Pract. 2010;13(2):225–227.
7. Stevens W.J., Vermeire P.A. Giardia lamblia in bronchoalveolar lavage fluid. Thorax. 1981;36(11):875.
8. Rummeny E.J., Reimer P., Heindel W. MR Imaging of the Body. Georg Thieme Verlag KG. Stuttgart; 2009.
9. Gardner T.B., Hill D.R. Treatment of giardiasis. Clin Microbiol Rev. 2001;14(1):114–128.
10. Ordóñez-Mena J.M., McCarthy N.D., Fanshawe T.R. Comparative efficacy of drugs for treating giardiasis: a systematic update of the literature and network meta-analysis of randomized clinical trials. J Antimicrob Chemother. 2018;73(3):596–606. DOI: 10.1093/jac/dkx430.
11. Лебедев Г.С., Фомина И.В., Шадеркин И.А. и др. Основные направления развития интернет-технологий в здравоохранении (систематический обзор). Социальные аспекты здоровья населения. 2017;5:10. [Lebedev G.S., Fomina I.V., Shaderkin I.A. et al. Main directions for development of internet technologies in health care (systematic review). Social’nye aspekty zdorov’ya naseleniya. 2017;5:10 (in Russ.) DOI: 10.21045/2071-5021-2017-57-5-10].
Авторы: Бельмер С.В. 1 , Новикова В.П. 2, 3
1 ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России, Москва, Россия
2 ФГБОУ ВО СПбГПМУ Минздрава России, Санкт-Петербург, Россия
3 ФГБОУ ВО ПСПбГМУ им. И.П. Павлова Минздрава России, Санкт-Петербург, Россия
Для цитирования: Бельмер С.В., Новикова В.П. Лямблиоз у детей: принципы базисной терапии (на основании Рабочего протокола диагностики и лечения лямблиоза у детей 2013 г.). РМЖ. 2013;24:1201.
Giardia lamblia впервые была описана в 1681 г. Антони ван Левенгуком, который обнаружил паразита в собственном стуле, однако особое внимание к лямблиозу как патологическому состоянию было привлечено в начале 1970-х гг. G. lamblia вызывает кишечные расстройства у людей, употребляющих зараженную воду [1], будучи распространенной по всему миру, но в наибольшей степени – в тропиках и субтропиках [2].
Литература
1. Barbour A.G. Nichols C.R., Fukёashima T. An outbreak of giardiasis in a group of campers // Am. J. Trop. Med. Hyg. 1976. Vol. 25. P. 384–389.
2. Jones J.E. Giardiasis. Laboratory diagnosis of infectious diseases. Balows A., Hausler W.J., Ohashi M., Turano A. (ed.). New York: Springer-Verlag, 1988. Vol. 1. P. 872–882.
3. Saha T.K., Ghosh T.K. Invasion of small intestinal mucosa by Giardia lamblia in man // Gastroenterol. 1977. Vol. 72. P. 402–405.
4. Wolfe M.S. Current concepts in parasitology: giardiasis // N. Engl. J. Med. 1978. Vol. 298. P. 319–321.
5. Gradus M.S. Water quality and waterborne protozoa // Clin. Microbiol. News. 1989. Vol. 11. P. 121–125.
6. Hotez P.J., Gurwith M. Europe's neglected infections of poverty // Int. J. Infect. Dis. 2011. Vol. 15(9). P. e611–619.
7. Muhsen K., Levine M.M. A systematic review and meta-analysis of the association between Giardia lamblia and endemic pediatric diarrhea in developing countries // Clin. Infect. Dis. 2012. Vol. 55 (Suppl. 4). P. S271–93.
8. Craun G.. Waterborne giardiasis in the United States 1965-1984 // Lancet. 1986. P.ii:513–514.
9. Petersen L.R., Cartter M.L., Hadler. J.L. A food-borne outbreak of Giardia lamblia // J. Infect. Dis. 1988. Vol. 157. P. 846–848.
10. Rendtorff R.C. The experimental transmission of human intestinal protozoan parasites. II. Giardia lamblia cysts given in capsules // Am. J. Hyg. 1954. Vol. 60. P. 327–338.
11. Davies R.B., Hibler C.P. Animal reservoirs and cross-species transmission of Giardia. In W.Jakubowski, J.C. Hoff (ed.), Waterborne transmission of giardiasis // Environm. Protection Agency Cincinnati. 1979. P. 104–126.
12. Healy G..R. Giardiasis in perspective: the evidence of animals as a source of human Giardia infections / E. A. Meyer (ed.), Giardiasis. Elsevier Science Publishing. New York, 1990. P. 305–313.
13. Morris D., Inman R.D. Reactive arthritis: developments and challenges in diagnosis and treatment // Curr. Rheumatol. Rep. 2012. Vol. 14(5). P. 390–394.
14. Кучеря Т.В. Клинико-эпидемиологические аспекты лямблиоза у детей. Автореф… дисс. к.м.н. М., 2008. 25 с.
15. Конаныхина С.Ю., Сердюк О.А. Эффективность и перспективы применения нифуратела в терапии лямблиоза у детей // Вопр. соврем. пед. 2005. № 4 (5). С. 2–4.
16. Торопова Н.П., Сафронова Н.А., Прохорова О.Г. Паразитарные болезни у детей. Особенности клинического течения и тактики лечения дерматозов при их сочетании с лямблиозом // Вопр. соврем. пед. 2005. № 4 (4). С. 20–25.
Читайте также:

