Лямблии вызвали непереносимость глютена
Обновлено: 19.04.2024
Глютеновая энтеропатия, целиакия — что это за болезнь — страдание кишок?
Известно, что зерновые культуры (пшеница, рожь, ячмень, кукуруза и др.) относятся к наиболее древним на земном шаре и являются основой питания населения. Удельный вес зерновых продуктов в питании составляет в среднем 50% от суточной калорийности пищевого рациона. Они являются основными источниками растительного белка и углеводов, а также витаминов группы В и минеральных солей.
Хлеб, как известно, является главным продуктом, изготавливаемым из пшеницы и ржи. Тимирязев говорил, что свежий ломоть хорошо испеченного хлеба – величайшее изобретение человеческого ума. Изобретение это насчитывает не менее 15000 лет. В хлебе мало жира и много углеводов, имеется растительный белок, витамины и минеральные вещества, клетчатка. Хлеб во все времена считался первым и главным продуктом в питании.
Интерес к изучению хронических заболеваний кишечника, и в том числе, целиакии связан с ростом заболеваемости их во всем мире. Распространение в мире целиакии, вероятно, связано с миграцией населения и распространением употребления злаковых в питании. По данным большинства исследователей считается, что около 1% населения страдает целиакией.
Причины возникновения целиакии
Целиакия наследственного характера (первичная) и приобретенная (вторичная) характеризуется дефицитом в кишечной стенке фермента (N-глютаминилпептидазы), ращепляющего пептид глиадин, который входит состав глютена злаковых. Болезни, которые могут быть причиной развития непереносимости глютена, это хроничепский энтерит, туберкулез, амилоидоз и другие заболевания тонкой кишки.
Развитие заболевания
Период между воздействием глютена и развитием болезни может быть различным – от короткого до длительного. Факторами, снижающими барьерную функцию тонкой кишки, и тем самым способствующих проникновению белков глютена через мембрану слизистой тонкой кишки могут быть вирусная, бактериальная и паразитарная инфекции, в детском возрасте – ранний переход на искусственное вскармливание продуктами, содержащими глютен, прием антибиотиков, беременность и роды, климакс, стресс, погрешности в питании и без видимых причин.
Основные изменения при целиакии происходят в слизистой оболочке тонкой кишки – воспаление, атрофия. Вследствие этих изменений кишка перестает выполнять свои функции переваривания и всасывания пищевых ингредиентов. Это сопровождается различными клиническими проявлениями, начиная с отсутствия каких-либо симптомов, классического симптома в виде диареи (поноса) и заканчивая выраженным проявления нарушения всасывания (внекишечные проявления) – синдрома мальабсорбции. Несмотря на имеющиеся особенности клинического проявления заболевания у детей и взрослых, в настоящее время глютенчувствительную целиакию рассматривают как единое заболевание.
Симптомы целиакии
У взрослых целиакия имеет широкий спектр клинических проявлений, которые можно разделить на два типа: классический тип – преобладающим симптомом является диарея (поносы) и скрытый тип, при котором нарушения желудочно-кишечного тракта не выступают на первый план. Эта группа включает больных, имеющих внекишечные проявления – анемию (снижение гемоглобина), остеопению и остеопороз, психические и неврологические расстройства и др.
У взрослых атипичная форма целиакии может проявляться герпетиформным дерматитом, поражением почек, поражением суставов, дефектами зубной эмали и стоматитом, облысением, отеками, бесплодием, в пожилом возрасте осложнениями целиакии могут быть онкологические заболевания желудка и кишечника.
Несомненно, важным является увеличение числа больных целиакией среди лиц среднего и пожилого возраста, у которых в 50% случаев имеют место именно внекишечные проявления.
Целиакия — что это. Группы риска
В настоящее время выделены группы риска людей, которых необходимо обследовать для исключения глютенчувствительной целиакии:
- родственники первой и второй очереди родства больных целиакией,
- больные с хроническими поносами,
- лица с отставаниями в физическом и половом развитии, с железодефицитной анемией , с синдромом Дауна, с заболеваниями щитовидной железы, хроническими неинфекционными гепатитами, с остеопорозом, операциях на органах брюшной полости.
При целиакии может наблюдаться лактазная недостаточность, которая является вторичной.
На сервисе СпросиВрача доступна консультация гастроэнтеролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Добрый день. Как давно появились вышеуказанные жалобы? Имеется ли зависимость их выраженности при употреблении продуктов, содержащих глютен? На данный момент вы глютен кушаете? Что в общем анализе крови: есть ли признаки анемии? Диарея? Какой характер стула?
Елена,здравствуйте. Зависимости не замечала. стул чаще мягкий, раза два в день. Поноса не было. Где то полгода уже. Сейчас едим как и ели все. На диету не садились еще. Анемии нет.

Добрый день! Именно по этим анализам и выставляется подобный диагноз! Если высыпаний на руках нет, то обычной диеты достаточно
Вадим, здравствуйте. Кстати да, высыпания были в декабре 2020 года на руках, немного. И если они были то какие еще действия?


Елена, здравствуйте. А если все остальное норма, значит нет целиакии, но есть именно глютеновая зависимость? Антитела к тканевой транслютаминазе отрицательно, к деамидированным пептидам тоже.

Мария, сейчас вам постараюсь все объяснить. Целиакия (она эе глютеновая энтеропатия) - это аутоиммунное заболевание, при котором иммунная система вырабатывает несколько типов антител к белкам слизистой тонкого кишечника под воздействием белка злаков глютена (пшеница, рожь, ячмень). Заболевание имеет генетическую предрасположенность. Клинические проявления целиакии связаны с повреждением слизистой кишечника антителами и нарушением ее функции. Это проявляется нарушением всасывания жиров, витаминов, поэтому при целиакии у вас был бы выраженный дефицит витаминов и микроэлементов, была бы анемия, проблемы с кожей, нарушения костной ткани. Характерные проявления : неоформленный объемные зловонный стул, отставание весе и/или росте, плохой аппетит, периодические боли в животе, рвота, вздутие, афтозные стоматит, анемия, хронический запор, артрит. Проявлений может быть очень много, вы не могли бы не заметить! А есть - аллергия на пшеницу, которая может быть с повышением IgE или без него.И здесь клинические проявления возникают сразу после употребления пшеницы. Это могут быть и кожные проявления, и симптомы со стороны ЖКТ. Вывод : если ребенок реагирует на пшеницу, но при это спокойно есть рожь - это не целиакия, если через 30 минут после съеденной печеньки - рвота, а еще через час стул - это, скорей всего, не целиакия. Иммуноглобулины к глиадину малоспецифичны и не рекомендуются для диагностики.
Необходимо на фоне употребления глютена не менее 6 недель в количестве не менее 3г в день (один ломтик хлеба) сдать:
-Иммуноглобулин А к тканевой трансглютаминазе
- Иммуноглобулин А общий
-Иммуноглобулин А к эндомизию
Есть еще один метод генетический, но думаю. что остановимся сперва на этих трех
По данным Всемирной организации здравоохранения лямблиоз (жиардиаз) – паразитарное заболевание, вызванное простейшими – лямблиями (Lambliaintestinalis), которые распространены в любых частях света. Ежегодно в мире лямблиозом заражаются около 200 тысяч человек, причем в развитых странах от 0.5-5% случаев, в развивающихся странах – в 18%, высока заболеваемость среди детей, домашних животных и владельцев собак и кошек.
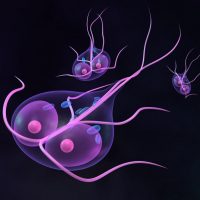
Лямблии были открыты в ХIХ веке Лямблем Д.Ф. Среди паразитарных заболеваний лямблиоз стоит на втором месте после.
Лямблии существуют в двух формах:
- в вегетативной (вегетативные формы погибают во внешней среде в течение 2 часов),
- в виде цист, (цисты лямблий устойчивы к воздействию ультрафиолетовых лучей, хлора, и сохраняют свою жизнеспособность в водопроводной воде до 3 месяцев).
Вегетативные формы — это подвижные простейшие размером 9-20 мм в длину и 5-15 мм в ширину, в передней части их тела находится присасывательный диск, который и позволяет лямблиям присосаться к слизистой двенадцатиперстной и верхних отделах тонкой кишки. При попадании вегетативных форм в толстый кишечник они превращаются в цисты, которые выделяются с фекалиями во внешнюю среду. Причем, если для заражения человека или животного считается достаточно до 100 цист, то от больного человека выделяется до 900 млн цист лямблий.
Источники и механизм заражения цистами лямблий

Источниками заражения лямблиями являются:
- питьевая вода,
- открытые водоемы, загрязнённые неочищенными канализационными стоками,
- немытые фрукты, овощи,
- грязные руки.
Как происходит заражение лямблиями
Цисты лямблий из окружающей среды попадают в желудочно-кишечный тракт человека или животного, причем на них не действует кислота желудочного сока, оболочка цист растворяется только под действием кишечного сока и они переходят в вегетативные формы, которые живут в двенадцатиперстной кишке и тощей кишке, быстро размножаются и повреждают слизистую тонкой кишки. Вегетативные формы лямблий присасываются на микроворсинки тонкой кишки, где происходит переваривание и всасывание пищевых веществ и таким образом паразитируют, используя питательные вещества больного человека. На 1 см 2 может паразитировать до 1 млн лямблий.
Продукты жизнедеятельности лямблий способствуют развитию хронических заболеваний желудочно-кишечного тракта, нарушению некоторых компонентов иммунной системы, что приводит к частым рецидивам кожных заболеваний и аллергизации организма больного. В желчном пузыре, где концентрированная желчь, лямблии не живут, но оказывают раздражающее действие на желчевыводящие пути, вызывая дискинезии – нарушения моторики желчного пузыря и желчевыводящих путей. В последнее время показано влияние лямблий на поджелудочную железу – лямблии, оказывая токсическое действие, нарушают внешнесекреторную функцию ее – образование ферментов. Если лямблии находятся длительно в организме, то накапливаются продукты жизнедеятельности и возникает хроническая интоксикация организма, которая может поражать любые его органы и системы.
Острая форма заболевания чаще встречается у детей и продолжается 5-7 дней по типу острого гастроэнтерита.
Хроническая форма инфекции наблюдается у взрослых и детей школьного возраста, продолжается до нескольких месяцев и имеет клинические проявления.
Как проявляется лямблиоз
Аллергические проявления
Может быть острая аллергическая реакция или лямблиоз может проявляться как хронические заболевания (атопичекий дерматит, бронхиальная астма). При лямблиозе течение аллергических проявлений более тяжелое, они носят более распространенный характер поражения кожи и отличаются непрерывным рецидивирующим течением. Особенностью является отсутствие положительного ответа на традиционное лечение атопического дерматита.
Дерматологические проявления
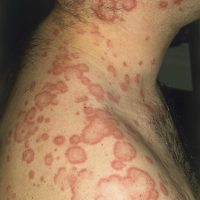
Дерматологические проявления лямблиоза имеют своеобразный характер:
Вегетативные нарушения
Вегетативные нарушения человека при лямблиозе могут быть следующими:
- повышенная нервная возбудимость
- плаксивость,
- головные боли,
- головокружение,
- беспокойный сон,
- слабость,
- сердцебиение.
При этом традиционное лечение всех невротических состояний неэффективно, необходимо обследовать и ребенка и взрослого на лямблиоз.
Нарушения со стороны ЖКТ
При лямблиозе нет специфической клинической картины, имеются различные симптомы со стороны желудочно-кишечного тракта:
- боли в животе, чаще в околопупочной области, приступообразного характера,
- боли в правом подреберье, часто не связанные с приемом и характером пищи, что затрудняет диагностику,
- диспепсические жалобы: тошнота, горечь во рту, вздутие живота, связанное с непереносимостью молочных продуктов, неустойчивый стул.
При хроническом течении лямблиоза клинические симптомы могут быть не резко выражены и квалифицироваться как хронический гастродуоденит, хронический энтерит, дискинезия желчевыводящих путей.
Какой врач лечит лямблиоз у взрослых. Диагностика заболевания
Часто при хронической форме лямблиоза пациенты приходят к врачу, в первую очередь к аллергологу или дерматологу.
Показаниями для проведения диагностики для исключения лямблиоза являются:
- диарея,
- хронические заболевания желудочно-кишечного тракта,
- дерматиты,
- крапивница,
- вегетативные нарушения,
- диспепсические жалобы (тошнота, чувство переполнения в подложечной области, снижение аппетита, массы тела),
- кишечный дискомфорт (вздутие, урчание).

Без лабораторной диагностики невозможно сказать, что человек болен лямблиозом, но возможно заподозрить эту инфекцию и обязательно провести специальные исследования:
Внимание! Следует иметь в виду, что вегетативные формы лямблий обнаруживаются в теплом дуоденальном содержимом или жидких испражнениях, чаще эту форму диагностируют в инфекционных стационарах.
При хроническом течении лямблиоза поставить диагноз поможет обнаружение цист, являющееся основанием к проведению противолямблиозной терапии.
Не исключается проведение исследования вечернего кала, отмечается высокая информативность этого теста. Диагностическая ценность такого теста высока, т. к. с его помощью возможно обследовать детей и взрослых на лямблиоз с феноменом цистовыделения (Корниенко Е. А. 2009). Использование желчегонных препаратов увеличивает вероятность обнаружения лямблий.
- иммуноферментные и иммунохроматографические тест системы, выявляющие специфические антитела в крови, определение суммарных иммуноглобулинов (IgG, A, M) и специфические иммуноглобулины класса М в сыворотке крови и антитела в кале. Чувствительность этих тестов 70% и специфичность – 92%.
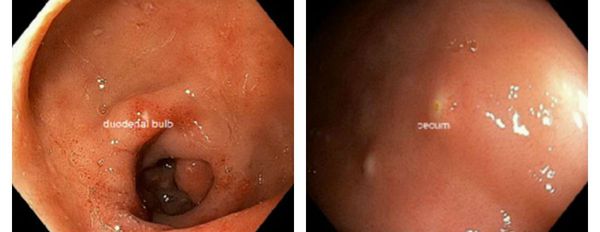
- эндоскопические методы исследования – гастродуоденоскопия, при которой обнаруживаются гиперплазия лимфоидной ткани (выбухания) на поверхности луковицы двенадцатиперстной кишки и лимфоангиоэктазии на уровне фатеров сосочка.
Лечение лямблиоза
Конечной целью лечения является уничтожение лямблий из кишечника. В лечении используются различные компоненты диетологического и медикаментозного лечения, которые направлены на различные звенья паразитарного воздействия на организм человека и способствуют его выздоровлению.
Диетотерапия
Диетический режим соблюдается все время лечения. Питание направлено на создание условий, ухудшающих размножение лямблий, и введение продуктов, которые являются пищевыми сорбентами. Требуется ограничение углеводов, особенно сахара, печенья, белого хлеба, макарон.
Введение в питание повышенного количества белка:
- молочные продукты,
- рыба,
- птица,
- мясо
и пищевых волокон:
- каши,
- отруби пшеничные или зерновой хлеб,
- сухофрукты,
- печные яблоки, груши, ягоды (брусника, клюква),
растительного масла.
Рекомендуется повышенный водный режим (до 1-1.5 л в сутки). Голодание при лямблиозе противопоказано.
Лекарственная терапия
Желчегонные средства:
- Аллохол 2 драже 3 раза после еды 20 дней,
- Хофитол 1 др. 3 раза 20 дней за 20 минут до еды,
- Гепатофальк 1 капс. 2 раза за 20 минут до еды 20 дней,
- Холензим 1 др. 3 раза после еды и др.
Препараты, снижающие интоксикацию организма и усиливающие детоксикационную функцию печени:
- Гептрал 400 мг внутривенно капельно на 200 мл физиологического раствора № 10 1 раз в день с утра или
- Гепатосан по 1 капсуле 2 раза в день до еды 10 дней.
Желчегонные препараты назначают для уменьшения интоксикации организма. Они нормализуют выделение желчи и работу кишечника и оказывают губительное действие на лямблии и многих простейших.
Эффективно проведение очищения желчевыделительной системы организма до применения антипаразитарных средств: 1 столовая ложка сорбита разводится в 300 мл кипяченой воды и выпивается в течение 2 часов утром натощак глоточками. Затем в течение дня соблюдается разгрузочная диета: отварной рис, печеные фрукты (яблоки и груши) и овощи (любые), высокожидкостный режим до 1.5-2 литров. Продолжительность 1 сутки.
Энтеросорбенты
Чаще назначают тем больным, у которых есть аллергические проявления. Наилучшим образом зарекомендовал себя препарат Смекта (Смектин) 1 пакет на ночь. Смекта обладает действием на клетки тонкой кишки, где живут лямблии. Возможен одновременный прием Аллохола по 2 драже 3 раза в день.
Ферментные препараты
Хорошо себя зарекомендовал Вобензим – высокоактивный комбинированный препарат ферментов растительного и животного происхождения, особенно в период приема антипаразитарных препаратов. Прием по 2-3 драже 3 раза в день 14 дней. За 40 минут до еды.
Антигистаминные препараты
Применяются при проведении антипаразитарного лечения или при проявлениях аллергических заболеваний, напр. Супрастин 1 табл. с утра.
Противопаразитальные средства

Возможен выбор курса лечения однодневный или многодневный, но последний дает лучший эффект и меньше побочных реакций. Препаратов существует достаточно много и чаше других используются: Метронидазол, Фуразолидон, Нифурател, Альбендозол, Орнидазол,Тиберал, Тинидазол, Вермокс, Декарис.
Выбор препарата остается за врачом.
В последние годы произошел пересмотр приорететов в применении противопаразитарых препаратов, исходя из наблюдаемых возможных повторений болезни после лечения и побочных действий препаратов. И в детской, и во взрослой практике в настоящее время наиболее предпочтительным препаратом является Нифурател, торговое название которого является Макмирор.
При выявлении паразитарной инфекции необходимо обратиться к врачу инфекционисту или гастроэнтерологу, провести лечение и обязательно его контроль, если выявляются цисты у других членов семьи, следует пролечить всю семью.
Жусупбекова Л.И. 1 Ибраева А.К. 2 Джаксалыкова К.К. 1 Нуркина Д.А. 1 Аманжолова Ж.А. 1 Кубайдуллина А.К. 1
Целиакия – это иммуноопосредованное заболевание, вызываемое воздействием глютена у генетически восприимчивых людей, проявляющееся энтеропатией тонкого кишечника с желудочно-кишечными и внекишечными симптомами. Диагноз целиакии основывается на сочетании клиники, позитивных результатов серологических исследований и характерной гистологической картины на глютеновой диете. Клиническая картина крайне разнообразна: пациенты могут иметь выраженные гастроэнтерологические симптомы различной тяжести, внекишечные проявления, или болезнь протекает бессимптомно, что приводит к поздней диагностике заболевания. У детей с рецидивирующей железодефицитной анемией, задержкой физического и полового развития, кожными высыпаниями по типу герпетиформного дерматита, наличием в анамнезе переломов при неадекватной травме нужно заподозрить наличие глютеновой энтеропатии и своевременно начать диагностические мероприятия. Актуальной в настоящее время является ранняя диагностика целиакии. Долговременное соблюдение аглютеновой диеты приводит к заживлению слизистой двенадцатиперстной кишки и облегчает симптомы заболевания. Но, как показывает практика, у небольшого количества пациентов диагноз был установлен во время первого обострения. Своевременно поставленный диагноз определяет тактику немедикаментозного и медикаментозного лечения, его эффективность и прогноз заболевания. В данной статье описан клинический случай поздней диагностики целиакии.

2. Luca Elli, Federica Branchi, Carolina Tomba, Danilo Villalta, Lorenzo Norsa, Francesca Ferretti, Leda Roncoroni, Maria Teresa Bardella. Diagnosis of Gluten Related Disorders: Celiac Disease, Wheat Allergy and Non-Celiac Gluten Sensitivity. World J. Gastroenterol. 2015. V. 21(23). Р. 7110–7119. DOI: 10.3748/wjg.v21.i23.7110.
3. Caio G., Volta U., Sapone A., Leffler D.A., De Giorgio R., Catassi C., Fasano A. Cоeliac disease: a comprehensive current review. BMC Med. 2019. V. 17(1). Р. 142. DOI: 10.1186/s12916-019-1380-z.
4. Tortora R., Zingone F., Rispo A., Bucci C., Capone P., Imperatore N., et al. Coeliac disease in the elderly in a tertiary centre. Scand. J. Gastroenterol 2016. V. 51(10). Р. 1179–1183.
5. Abdulbaqi Al-Toma, Umberto Volta, Renata Auricchio, Gemma Castillejo, David S. Sanders, Christophe Cellier, Chris J. Mulder, Knut E. A. Lundin. European Society for the Study of Coeliac Disease (ESsCD) guideline for coeliac disease and other gluten-related disorders. United European Gastroenterology J. 2019. V. 7(5). Р. 583–613. DOI: 10.1177/2050640619844125.
6. Julio C. Bai, Carolina Ciacci, Gino Roberto Corazza, Michael Fried, Carolina Olano, Mohammad Rostami-Nejad, Andrea González, Peter Green et al. Глобальные практические рекомендации Всемирной Гастроэнтерологической Организации. Целиакия. World Gastroenterology Organisation, 2016. 38 с.
8. Jason A. Tye-Din, Heather J. Galipeau, Daniel Agardh. Celiac Disease: A Review of Current Concepts in Pathogenesis, Prevention, and Novel Therapies. Front Pediatr. 2018. V. 6. Р. 350.
9. Giovanni Casella, Guido Orfanotti, Loredana Giacomantonio, Camillo Di Bella, Valentina Crisafulli, Vincenzo Villanacci, Vittorio Baldini, and Gabrio Bassotti. Celiac disease and obstetrical-gynecological contribution. Gastroenterol Hepatol Bed Bench. 2016. V. 9(4). Р. 241–249.
10. Husby Steffen, Koletzko Sibylle, Korponay-Szabó Ilma, Kurppa Kalle, Mearin Maria Luisa, Ribes-Koninckx Carmen, Shamir Raanan, Troncone Riccardo, Auricchio Renata, Castillejo Gemma, Christensen Robin et al. European Society Paediatric Gastroenterology, Hepatology and Nutrition Guidelines for Diagnosing Coeliac Disease 2020. Information Journal of Pediatric Gastroenterology and Nutrition: 2020. V. 70. Is. 1. P. 141–156. DOI: 10.1097/MPG.0000000000002497.
11. Steffen Husby, Joseph A. Murray, David A. Katzka. AGA Clinical Practice Update on Diagnosis and Monitoring of Celiac Disease: Changing Utility of Serology and Histologic Measures: Expert Review. Gastroenterology. 2019. V. 156(4). Р. 885–889.
13. Kowalski K., Mulak A., Jasińska M., Paradowski L. Diagnostic challenges in celiac disease. Adv. Clin. Exp. Med. 2017. V. 26(4). Р. 729–737.
14. Shannahan S., Leffler D.A. Diagnosis and Updates in Celiac Disease. Gastrointest Endosc. Clin. N. Am. 2017. V. 27(1). Р. 79–92.
Глютеновая энтеропатия считается системным заболеванием, характеризующимся вариабельной комбинацией связанных с глютеном признаков/симптомов и специфических для заболевания антител [1]. Прием глютена генетически предрасположенными лицами с аллелями HLA типа II DQ2/DQ8 может вызвать Т-клеточно-опосредованный иммунный ответ против тканевой трансглютаминазы, это в свою очередь приводит к повреждению слизистой оболочки и в конечном счете – к атрофии кишечных ворсинок [2]. Генетический фон (гены позитивности HLA-DQ2/DQ8 и гены, не относящиеся к HLA) является обязательным детерминантом развития заболевания, которое развивается с участием факторов окружающей среды (например, вирусных инфекций и дисбиоза микробиоты кишечника) [3].
Целиакия может возникнуть в любом возрасте и в различных клинических проявлениях. Ее распространенность в общей популяции составляет примерно 1 % при преобладании среди заболевших женщин [3]. Показатели распространенности в половом соотношении различаются во многих проспективных исследованиях – цифры варьируют от 1:3 до 1,5:1. В настоящий момент известно, что целиакия поражает все возрастные группы, включая пожилых людей; более 70 % впервые диагностированных случаев отмечается среди людей старше 20 лет [4]. Клинически тяжелые проявления могут возникнуть в послеродовом периоде, особенно в первые 6 недель после родов, у 15–20 % женщин с целиакией [5].
Недавнее повышение количества пациентов, у которых была диагностирована целиакия, коррелирует с большей настороженностью врачей из-за широкого распространения и разнообразия клинических проявлений этого заболевания [6]. В последние десятилетия распространенность классической картины целиакии снизилась, в то время как распространенность неклассической картины возросла. Классические варианты проявлялись с наличием мальабсорбции, в которой преобладали диарея, стеаторея, потеря веса или задержка развития. Около 50 % пациентов с целиакией имеют внекишечные или нетипичные симптомы, такие как анемия, остеопороз, герпетиформный дерматит, неврологические проблемы и гипоплазия зубной эмали [7]. Среди разнообразных клинических проявлений также отмечают неопределенные абдоминальные симптомы (боль в животе, метеоризм), рефлюкс-эзофагит, эозинофильный эзофагит, нейропатию, атаксию, депрессию, низкий рост, остеомаляцию и остеопороз, необъяснимый рост трансаминаз печени, неблагоприятные исходы беременности и даже лимфому [5]. У детей внекишечные проявления включают низкий рост, анемию, замедленное половое созревание, гипоплазию зубной эмали, снижение плотности костей, язвы в полости рта, заболевания печени и желчевыводящих путей и герпетиформный дерматит. Плохой рост и анемия, как правило, являются наиболее распространенными, и существует корреляция с более серьезным гистологическим повреждением при постановке диагноза по сравнению с детьми с желудочно-кишечными проявлениями или выявленными при скрининге случаями [8]. Среди субклинических дефицитных состояний, обусловленных глютеновой энтеропатией, преобладает сочетанная мальабсорбция железа и фолиевой кислоты.
Позднее менархе как одно из проявлений нарушения полового развития является еще одним внекишечным проявлением. В ходе ряда исследований установлено, что средний возраст пациенток в период менархе был выше контрольной группы (13,6 года по сравнению с 12,7 года) [9].
Эксперты Европейского общества по изучению целиакии (ESsCD) в последних рекомендациях (2019) определили круг заболеваний и состояний, являющихся показаниями для обследования на глютеновую энтеропатию:
– симптомы, признаки или лабораторные данные, свидетельствующие о мальабсорбции;
– отсутствие симптомов у членов семьи первой степени родства пациента с целиакией (HLA-типирование может быть предложено в качестве теста первой линии);
– необъяснимое повышение уровня аминотрансфераз;
– необъяснимая атаксия или периферическая нейропатия и др. [5].
В начале 2020 г. эксперты Европейского общества детских гастроэнтерологов, гепатологов и нутрициологов (ESPGHAN) [10] рекомендовали обследование детей и подростков на целиакию при следующих проблемах:
– гастроинтестинальные: хроническая или интермиттирующая диарея, хронические запоры, не отвечающие на стандартную терапию, хронические боли в животе, увеличенный живот, периодические тошнота и рвота;
– экстраинтестинальные: снижение мас-сы тела, отставание физического развития, задержка полового развития, аменорея, раздражительность, утомляемость, нейропатии, артриты/артралгии, хроническая железодефицитная анемия, снижение минерализации костей (остеопения/остеопороз), повторные переломы, повторные афтозные стоматиты, герпетиформный дерматит, дефекты зубной эмали, изменения в печеночных пробах;
– специфические состояния: дети первой линии родства пациентов с целиакией, аутоиммунные состояния (сахарный диабет 1-го типа, аутоиммунный тиреоидит, аутоиммунный гепатит), синдром Дауна, синдром Тернера, синдром Вильямса–Бойрена, дефицит IgA.
Среди перечисленных состояний наиболее часто встречаются диарея, увеличенный в объеме живот, снижение веса и отставание ребенка в физическом развитии [10].
Многие факторы в анамнезе, такие как количество и сроки введения глютена в младенчестве, а также грудное вскармливание, влияют на течение заболевания [6]. В настоящее время нет доказательств того, чтобы рекомендовать избегать раннего (в возрасте 4 месяцев) или позднего (в течение или после 6 или даже 12 месяцев) введения глютена у детей с риском развития целиакии. Потеря толерантности к глютену может произойти в любой момент жизни как следствие других триггеров, кроме глютена, таких как желудочно-кишечные инфекции, лекарства (антибиотики, альфа-интерферон), нарушение микрофлоры кишечника [5, 8]. В ряде работ в качестве триггеров отмечают аденовирус типа 12, вирус гепатита С, Campylobacter jejuni, кишечную лямблию, ротавирус и энтеровирусную инфекцию [7].
Диагноз целиакии основывается на сочетании клиники, позитивных результатов серологических исследований и характерной гистологической картины при биопсии двенадцатиперстной кишки на глютеновой диете [5]. У детей и подростков с клиникой, предполагающей целиакию, диагноз целиакии может быть выставлен без биопсии при условии высокого уровня антител к тканевой трасглутаминазе (более 10 раз от верхней границы нормы), наличии положительных антител к эндомизию (IgA-EMA) и наличии HLA-DQ2/8 гаплотипа. Диагноз подтверждается снижением антител и клиническим ответом на безглютеновую диету [10].
Тест на антитела к тканевой трансглутаминазе (anti-TG2) является наиболее чувствительным тестом, тогда как тест на антитела к эндомизию IgA – наиболее специфическим тестом. Определение anti-TG2 рекомендуется в качестве первого шага. Тест IgA-EMA может использоваться в качестве подтверждающего или в случае низкого титра anti-TG2 [5].
Тщательный гистологический анализ биоптатов двенадцатиперстной кишки, подсчет лимфоцитов на HPF и морфометрия важны как для диагностики, так и для дифференциальной диагностики [11]. Для достижения максимальной диагностической точности необходимо провести не менее 5 биопсий слизистой двенадцатиперстной кишки, т.е. минимум 4 биопсии из дуоденум и одна – из луковицы. При этом все образцы луковицы двенадцатиперстной кишки маркируются и представляются отдельно [12].
Дополнительное проведение лабораторно-инструментальных исследований с тщательным сбором анамнеза, включая ретроспективный анализ медицинской документации, может помочь в верификации диагноза и дифференциальной диагностике. Как правило, целиакия – это доброкачественное заболевание с хорошим прогнозом при соблюдении аглютеновой диеты. Сохранение или рецидив симптомов, несмотря на продолжающееся лечение, требуют пересмотра первоначального диагноза, оценки аглютеновой диеты и поиска сопутствующих расстройств или осложнений [13]. При рефрактерном заболевании могут развиться осложнения, требующие дополнительного обследования с использованием более совершенных рентгенологических и эндоскопических методов [14].
Своевременные диагностика и назначение соответствующего лечения позволяют добиться регресса клинических проявлений энтеропатии с восстановлением нормальной структуры слизистой оболочки тонкой кишки, предотвращают развитие тяжелых осложнений. В данной статье нами предложена история болезни пациентки с поздней диагностикой целиакии за счет упущения внекишечных проявлений в детстве, таких как замедление роста, хроническая анемия, задержка пубертатного развития.
Пациентка 27 лет в декабре 2019 г. госпитализирована в терапевтическое отделение городской больницы с жалобами на боли в эпигастрии, вздутие живота, снижение массы тела на 15–16 кг за последние 6 месяцев, плотные отеки на нижних конечностях, сухость во рту, выраженную слабость, головокружение, сухость кожи.
Анамнез заболевания: считает себя больной в течение последних 9 месяцев, когда впервые появились отеки на ногах, синячковая сыпь, снижение аппетита, субфебрильная температура (преимущественно в вечернее время суток), головокружение. С перечисленными жалобами в мае 2019 г. обратилась к терапевту в г. Шымкенте. Диагностирована железодефицитная анемия тяжелой степени (Нв 48 г/л). Проведен курс ферротерапии (феркайл) с положительным эффектом (уровень Нв 98 г/л).
При объективном осмотре обращает на себя внимание несоответствие внешнего вида пациентки паспортному возрасту. Телосложение астеническое, пониженного питания. Имеется дефицит веса: ИМТ – 14,42 кг/м2. При росте 158 см вес пациентки составил 36 кг. Кожные покровы бледной окраски, чистые, выраженная сухость, шелушение. Видимые слизистые бледной окраски, чистые, влажные. АД 90/60 мм рт. ст. ЧСС 60 уд/ мин. Границы сердца перкуторно – в пределах нормы. Аускультативно – тоны сердца приглушены, ритм правильный, систолический шум на верхушке. Язык суховат, густо обложен белым налетом. Живот умеренно вздут, урчание по ходу кишечника, пальпация чувствительная в области левого подреберья, подвздошной области с обеих сторон. Печень, селезенка не увеличены. Кашицеобразный стул до 2–3 раз в сутки, без примесей, обычного цвета. Симптом поколачивания отрицательный с обеих сторон. Мочеиспускание свободное, безболезненное. Периферические отеки нижних конечностей до бедер. Со стороны других органов и систем при объективном осмотре патологии не выявлено.
Результаты лабораторных исследований: в общем анализе крови – гипохромная анемия средней степени, умеренная тромбоцитопения, в биохимическом анализе крови: гипопротеинемия, гипоальбуминемия, гипонатриемия, гипокалиемия, гипохолестеринемия, протромбиновое время 14,3 сек (норма 9,1–12,1 сек). Копрология: стеаторея (нейтральный жир +++, жирные кислоты +), креаторея, амилорея, лейкоциты 0–4 в п/зр. На ЭКГ – нарушение процессов реполяризации. Проведен полный ретроспективный анализ предоставленных пациенткой медицинских документов. Необходимые исследования для верификации диагноза пациентке были проведены амбулаторно и представлены нами в анамнезе заболевания.
Заключение
Особенностью данного клинического случая является недооценка у пациентки в детстве желудочно-кишечных симптомов в виде мальабсорбции, также не проанализирован хронический дефицит железа при отсутствии явных причин. Согласно литературным данным большая роль принадлежит своевременному выявлению мальабсорбции различной выраженности, ее клинических проявлений и осложнений с целью исключения глютеновой энтеропатии. По поводу железодефицитной анемии пациентке неоднократно назначались пероральные препараты железа без учета усвоения данной лекарственной формы. У пациентки в анамнезе имелись и другие важные признаки: задержка полового развития (позднее менархе – с 16 лет) и физического развития. Во многих случаях эти состояния могут не быть патогенетически связаны с целиакией, но увеличение распространенности заболевания в наши дни вынуждает к проведению серологического обследования таких пациентов для своевременной диагностики целиакии и предупреждения осложнений, которые имелись у больной в виде геморрагического, анемического, отечного синдромов и вторичного иммунодефицита с развитием осложненной пневмонии в анамнезе.
Несмотря на трудности диагностики и лечения целиакии, в большинстве случаев при пожизненном соблюдении аглютеновой диеты вполне возможно достижение высокого качества жизни больных. Для этого также имеют большое значение самообразование и самоорганизация пациента, понимание и поддержка близких людей.
Целью демонстрации данного клинического примера является привлечение внимания врачей общей практики к ранней диагностике целиакии. Особое внимание следует уделить атипичному и бессимптомному течению целиакии. У детей с рецидивирующей железодефицитной анемией без явных причин, с прогрессирующим дефицитом массы тела при адекватном питании, с замедлением роста и задержкой пубертатного периода, наличием в анамнезе переломов при неадекватной травме (остеопении/остеопороза), кожных высыпаний по типу герпетиформного дерматита нужно заподозрить наличие глютеновой энтеропатии и своевременно начать диагностические мероприятия.
Что такое лямблиоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Лямблиоз — это острое и хроническое паразитарное заболевание человека в виде манифестных форм или носительства, вызываемое кишечными лямблиями, которые колонизируют слизистую оболочку преимущественно тонкого кишечника, нарушают процессы пристеночного пищеварения и способствуют развитию и усугублению поражения желудочно-кишечного тракта и других заболеваний.
Этиология
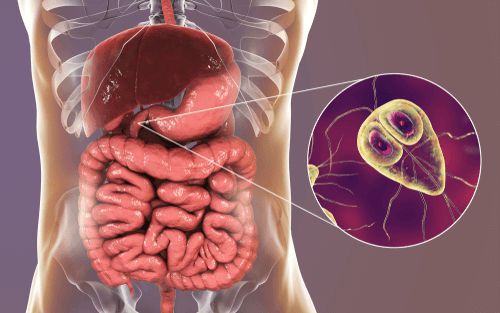
Возбудитель — лямблия. Данный род паразитов включает в себя шесть типов, но заболевание человека вызывает только один тип — кишечная лямблия (Giardia duodenalis, Giardia lamblia, Giardia intestinalis). Это жгутиковое микроскопическое простейшее, впервые описанное чешским медиком-анатомом Д.Ф. Лямблем в 1859 году. Оно имеет до восьми генетических подтипов, но для человека патогенны только А и В (также имеют подтипы).
Вид — Giardia lamblia
Возбудитель лямблиоза (кишечная лямблия) существует в виде двух жизненных форм:
- вегетативная (трофозоиты) — стадия активного размножения внутри организма;
- цистная — образуется при неблагоприятных условиях среды.
Трофозоиты — это анаэробные, грушевидные микроорганизмы размерами 9-18 мкм. Они обитают в верхних отделах тонкого кишечника. Подвижны (имеют характерное движение в виде вращения вокруг продольной оси — боковое движение), тело спереди расширено и закруглено, сзади сужено и заострено. Имеют в составе два ядра (между ними пролегают опорные нити — аксостили) и парные органоиды — четыре жгутика и два медиальных тела.
Трофозоиты не имеют цитостома — органа заглатывания пищи и пищеварительной вакуоли, поэтому они всасывают пищу, переваренную хозяином (в основном, углеводы), всей поверхностью тела. Это называется осмотическим питанием.
Как выглядят лямблии:
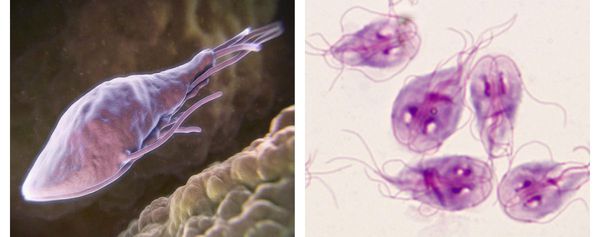
В передней их трети тела расположен присасывательный диск в виде специального углубления. С его помощью лямблии прикрепляются к ворсинкам слизистой оболочки тонкого кишечника. Цитоплазматическая мембрана задней поверхности имеет по краям булавовидные выросты, что также создаёт дополнительную прикрепляющую составляющую.
Размножаются путём продольного деления. Слабо устойчивы в условиях окружающей среды при покидании организма хозяина: при комнатной температуре даже в отсутствии агрессивных факторов быстро погибают.
Цистная форма неподвижна. Паразиты имеют овальную форму, лишены свободных жгутиков (сложно свёрнутые), их размеры достигают 10-14 мкм, окружены толстой, несколько отделённой от тела оболочкой (данная особенность имеет значение при распознавании вида).
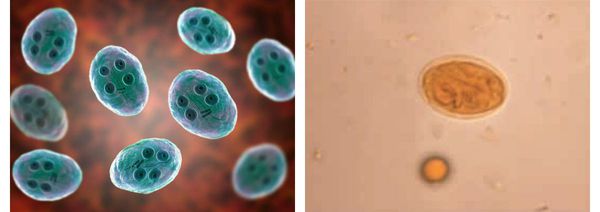
Зрелые цисты внутри имеют четыре ядра, незрелые — два ядра. Образуются в нижних отделах кишечника в процессе выхода из организма с фекалиями. Очень устойчивы во внешней среде: могут сохраняться месяцами в воде при температуре 4-20°C, при хорошей влажности способны сохраняться на контаминированных (обсеменённых) продуктах питания до недели. При кипячении цисты погибают мгновенно, а при высушивании и низкой влажности гибель наступает в течении суток. Устойчивы к бытовому хлорированию воды, действию щелочей и кислот, ультрафиолетовому излучению. Низкие температуры переносит относительно хорошо, но при этом снижая свою жизнеспособность. [1] [3] [6] [9]
Эпидемиология
Распространение заболевания повсеместное, преимущественно в странах с влажным тёплым климатом. Только официально выявляемые случаи в России приближаются к 150 тысячам в год.
Сезонность выражена неярко, некоторый всплеск заболеваемости отмечается в тёплое время года. Возрастной состав больных склоняется в сторону детей.
Источник заражения — люди (больные различными формами лямблиоза и паразитоносители), причём наибольшая заразность наблюдается в подостром периоде заболевания, когда в 1 г фекалий может содержаться до нескольких десятков миллионов цист. Лямблии животных (нечеловеческие типы паразитов) не имеют доказательной базы в плане распространения и заражения человека.
Факторами передачи паразитов выступает загрязнённая цистами термически не обработанная питьевая вода, пища, грязные руки (возможна прямая передача от человека к человеку). Определённую роль в передаче лямблий играют насекомые (тараканы, мухи) и животные (собаки, кошки) — они являются механическими переносчиками (паразиты располагаются на их теле, шерсти, лапках, транзитом в кишечнике).
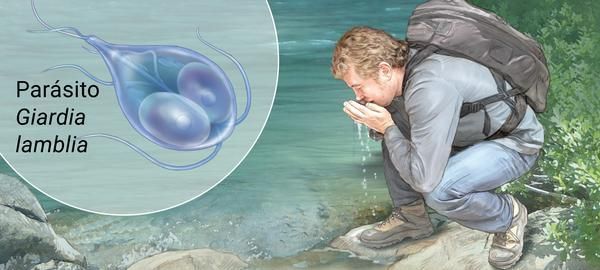
Механизм передачи — фекально-оральный (водный, пищевой и контактно-бытовой пути). Наиболее часто передача осуществляется:
- через водопроводную воду;
- при употреблении плохо промытых зелени и овощей (или промытых под водопроводной водой без последующей термической обработки);
- при нарушении правил санитарной гигиены, особенно в детских коллективах.
Доза заражения — от 10 до 100 цист (в зависимости от индивидуальных свойств иммунной реактивности кишечника). Возможны случаи невосприимчивости к паразитам: цисты лямблий, встречая агрессивно настроенную среду кишечника, проходят транзитом и выделяются в окружающую среду в неизменённом виде.
Иммунитет после лямблиоза нестойкий и ненапряжёный, возможно повторное заражение. Повышенный риск заболевания имеют лица с патологией иммунитета кишечника и дефицитом IgA. [2] [3] [5] [8] [10]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы лямблиоза
Инкубационный период длится от нескольких дней до месяца и более. Чаще всего при заболевании не наблюдается вообще никаких клинических проявлений, особенно у взрослых.
К основным возможным симптомам лямблиоза относятся:
- Симптомы интоксикации и вегетативных изменений — повышенная утомляемость, плаксивость, раздражительность, нарушение ритма сна, головокружения, аритмии, субфебриллитет и другие.
- Симптомы поражения ЖКТ — дискомфорт и боли различной интенсивности и характера в различных отделах живота, тошнота, снижение аппетита, появление чувства горечи во рту, нарушения стула (запоры и поносы), налёт на языке и неприятный запах изо рта, снижение массы тела и другое.
- Симптомы поражения кожи — аллергические высыпания различного характера и локализации, атопический дерматит, бледность и шероховатость кожи, повышенная сухость покровов, хейлит (воспалительные изменения кожи губ и их слизистой), заеды (трещинки в уголках рта), нетипичное/неконтролируемое течение хронических патологий кожи.
- Усиление развития и обострения заболеваний, прямо не связанных с лямблиозом — бронхиальная астма, псевдоаллергические явления, гастриты, язвы желудка и двенадцатиперстной кишки, холецистит, неспецифический язвенный колит, артриты и другое.
- Симптомы мальабсорбции (потери питательных веществ) — авитаминозы, отставание в физическом и умственном развитии, дистрофия (эти проявления более характерны для детей).
Лямблиоз у детей
Как правило, у детей первыми симптомами лямблиоза становится появление субфебрильной или фебрильной температуры (37,1–38,0°C или 38,0–39,0°C), болей в животе, тошноты, иногда рвоты, метеоризма, жидкого стула. Живот при этом болезнен, вздут, урчит по ходу кишечника. Грудные дети становятся беспокойными, кричат, нарушается сон, симптомы лямблиоза усиливаются во время и после кормления, возможно появление аллергодерматозов и опрелостей. В динамике при отсутствии лечения это может приводить к нарушению роста и психоэмоционального развития, частым простудным или аллергическим заболеваниям, развитию хронических проблем органов ЖКТ.
У детей более позднего возраста и взрослых яркие симптомы лямблиоза наблюдаются редко — на первый план выходит постепенное развитие диспепсических явлений со стороны ЖКТ умеренного характера:
- метеоризм;
- дискомфорт и боли в животе преимущественно в околопупочной области и правом подреберье;
- нарушения стула в различных сочетаниях;
- появление налёта на языке;
- иногда горечь во рту и кожные проявления (усиление выраженности угревой сыпи, хронических полиэтиологических заболеваний, например, псориаза и дерматитов);
- возможны вегетативные расстройства, головные боли, головокружения, неустойчивость артериального давления, повышения температуры тела, чувствительность лимфоузлов.
Лямблиоз у беременных
Лямблиоз у беременных не имеет каких-либо специфичных отличий от лямблиоза у остальных людей, но может приводить к повышению риска развития у беременной В-12 дефицитной анемии и снижению веса плода (гипотрофии). [1] [3] [5] [7] [10]
Патогенез лямблиоза
Характерен так называемый "симптом манной крупы" — белёсые полусферические выбухания слизистой оболочки двенадцатиперстной кишки, представляющие собой зоны очагового отёка со скоплением увеличенного количества лейкоцитов.
Посредством механического раздражения и выделения паразитами продуктов жизнедеятельности (токсическое влияние) происходит стимуляция образования слизи, повышение регенераторной функции кишечника, нарушение выработки факторов нейрогуморальной регуляции пищеварения (холецистоцикин и других) и двигательной активности гепатогастродуоденальной области. Это ведёт к дезорганизации висцеро-висцеральных связей области двенадцатиперстной кишки, поджелудочной железы и желчевыводящей системы, а также к нарушению функционирования органов ЖКТ, нарушению микробиоценоза кишечника, активизации анаэробной флоры, расстройствам расщепления и всасывания белков, жиров, углеводов, витаминов и микроэлементов.
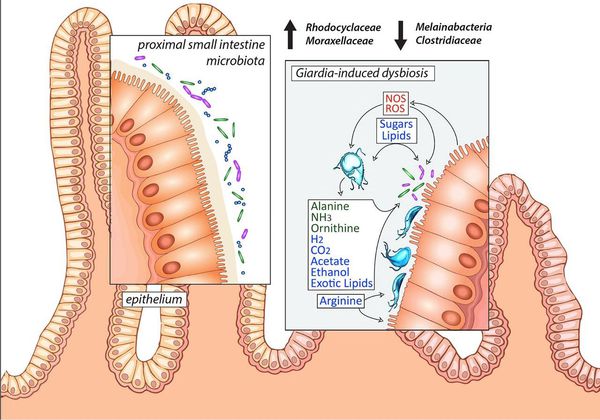
Возникает воспаление слизистой кишечника по типу реакций гиперчувствительности замедленного типа, происходит воздействие на иммунорегуляторные белки (мимикрия), снижение выработки иммуноглобулинов (в частности IgA) из-за нарушения всасывания белков и снижение фагоцитарной активности. Всё это в совокупности со всасываемыми продуктами жизнедеятельности лямблий становится причиной истощения иммунной системы (как кишечника, так и общего иммунитета), развития хронического поражения кишечника, провоцирует длительное обострение имеющихся хронических заболеваний и усугубление ряда аллергозависимых дерматозов. [1] [4] [7] [8]
Классификация и стадии развития лямблиоза
По клинической форме лямблиоз бывает:
- бессимптомным (носительство);
- кишечным — преимущественно симптомы кишечной формы, но можгут быть и гастритические проявления (дискомфорт в животе, неустойчивый стул, тошнота);
- билиарно-панкреатическим (рефлекторный) — дискомфорт в эпигастрии и правом подреберье, привкус горечи во рту, повышенная частота развития плохо контролируемых гастродуоденитов и панкреатитов;
- астено-невротическим — слабость, вялость, повышенная утомляемость, раздражительность, эмоциональная неустойчивость;
- токсико-аллергическим — периодические высыпания на теле, обострение хронических кожных заболеваний и бронхиальной астмы, эозинофилия;
- смешанным.
Течение лямблиоза бывает трёх типов:
- острым — до одного месяца;
- подострым — 1-3 месяца;
- хроническим — более трёх месяцев.
По наличию осложнений лямблиоз бывает:
Выделяют три степени заболевания:
Осложнения лямблиоза
Возможны специфические и неспецифические осложнения лямблиоза.
К специфическим относятся:
-
— зудящие обширные высыпания на теле;
- отёк Квинке — выраженный отёк подкожной клетчатки, иногда сопровождающийся зудоим и чувством удушья;
- офтальмопатия — нарушения восприятия органом зрения;
- артрит — дискомфорт и боли в суставах;
- гипокалиемическая миопатия — слабость определённых групп мышц.
К неспецифическим осложнениям относятся:
- наслоение интеркуррентных заболеваний (вторичная флора);
- белково энергетическая недостаточность (гипо- и авитаминоз, снижение веса, анемия и другие). [1][2][8][10]
Диагностика лямблиоза
Лабораторная диагностика лямблиоза включает в себя:
- Клинический анализ крови — в остром периоде наблюдается эозинофилия, базофилия и повышение СОЭ; в последующие периоды — умеренная эозинофилия или нормальное значение эозинофилов, иногда незначительная базофилия.
- Биохимический анализ крови — иногда отмечается повышение уровня общего билирубина и амилазы.
- Копроовоскопическое исследование кала — "золотой стандарт" диагностики. Оно позволяет выявить цисты (наиболее часто) и вегетативные формы лямблий (в редких случаях). В виду прерывистого цистообразования показано неоднократное исследование с некоторым интервалом (семь дней). Существует широко распространённое заблуждение о том, что кал нужно сдавать "тёплым" (свежим). На самом деле, в этом нет никакой необходимости. Так как данное исследование предполагает обнаружение цист лямблий, которые очень устойчивы во внешней среде, период от дефекации до исследования никоим образом не влияет на информативность результата анализа.
- Иммунохроматографический метод и ПЦР-диагностика кала (выявление антигенов и нуклеиновых кислот паразита) — имеет хорошую информативность и вполне может применяться в комплексе с другими методами исследований.
- ИФА-диагностика — малоинформативное исследование, так как локализация лямблий в просвете кишечника не создаёт условий для полноценного иммунного ответа, который наблюдается в основном у детей при остром заболевании, что создаёт значительное число ошибочных результатов как гипо-, так и гирпедиагностики.
- Дуоденальное зондирование (выявление вегетативных форм лямблий в двенадцатиперстной кишке) — может применяться в сложных диагностических случаях и при подозрении на коинвазирование (например, описторхами при описторхозе).
- УЗИ органов брюшной полости и ФГДС — позволяют выявить признаки нарушения моторики гепатобилиарной области. [2][3][5][6][9]
Дифференциальная диагностика предполагает исключение следующих заболеваний:
- паразитарные заболевания другой этиологии (как кишечной, так и внекишечной локализации);
- хронический гастродуоденит (симптомосходная симптоматика);
- кишечные инфекции (сальмонеллёз, дизентерия, ротавирус и другие);
- дисбиоз кишечника (сборное понятие, характеризующееся неустойчивостью стула, дискомфортом в животе различного характера, снижением веса и другими симптомами). [1][5][9]
Лечение лямблиоза
Лечение острой формы лямблиоза, которая возникает в основном у детей, должно осуществляться в стационаре и включать в первую очередь дезинтоксикационную и дегидратационную терапию, а также щадящее питание.
Медикаментозная терапия
При подтверждении диагноза проводится этиотропное лечение одним из противолямблиозных препаратов (нитрогруппа) в сочетании с желчегонными средствами, и лекарствами, улучшающими микрофлору кишечника.
При длительном хроническом течении в виду персистирующей колонизации лямблиями слизистой оболочки тонкого кишечника и местным иммунодефицитом курс лечения должен быть комплексным, включающим:
- диета (потреблять меньше углеводов);
- средства этиотропного воздействия (химиопрепарат);
- приём желчегонных препаратов;
- иммунотерапию (усиление фагоцитоза и восполнение дефицита IgA);
- устранение дисбиоза кишечника (пробиотики).
К сожалению, в последнее время всё чаще встречаются штаммы лямблий, устойчивых к различным видам противопаразитарной терапии, поэтому средняя вероятность успешной эрадикационного лечения не превышает 85%.
Гигиена при лечении лямблиоза
Лямблиоз редко передаётся между членами семьи, если соблюдать простейшие гигиенические правила: мыть руки после посещения уборной, перед едой и после контакта с животными.
Лечение народными средствами
Эффективность и безопасность методов народной медицины научно не доказана. Без адекватного лечения лямблиоз может привести к различным осложнениям: крапивнице, отёку Квинке, нарушениям зрения, артриту и слабости мышц.
Лечение лямблиоза у детей
Новорождённых от лямблиоза, как правило, не лечат, так как нет подходящих препаратов. В основном рекомендуется улучшать микрофлору и работу кишечника.
Детей старшего возраста лечат так же, как и взрослых, но подбирают необходимую дозировку и форму препарата.
Лечение лямблиоза у беременных
Беременным лечение, как правило, противопоказано (потенциальный вред препаратов превышает пользу от лечения), в основном предпочтение отдаётся улучшению флоры и работы кишечника.
Контроль излеченности
После курса лечения проводится паразитологический контроль методом копроовоскопии или ПЦР не ранее двух недель после завершения курса лечения длительностью в три месяца со сдачей анализа раз в месяц. [1] [3] [4] [5]
Прогноз. Профилактика
При назначении адекватного лечения прогноз благоприятен, осложнения редки.
Специфической профилактики не разработано. Основной упор следует делать на меры соблюдения санитарных норм:
Читайте также:

