Лямблиоз и его таблица
Обновлено: 19.04.2024
Лямблиоз – басым түрде аш ішектің зақымдануымен латентті паразитті жеткізу түрінде де манифесттік нысандарда да өтетін протозооз.
АХЖ-10 код(тары):
| АХЖ-10 | |
| Коды | Атауы |
| A07.1 | Лямблиоз (жиардиаз) |
Хаттаманы әзірлеу күні: 2017 жыл.
Хаттамада пайдаланылатын қысқартулар:
АІЖ – асқазан-ішек жолдары
ИФА – иммуноферменттік анализ
ЖҚА – жалпы қанның анализі
ЖЗА – жалпы зәр анализі;
IgА –А сыныбының иммуноглобулиндері
IgM –M сыныбының иммуноглобулиндері
IgG –G сыныбының иммуноглобулиндері
Хаттаманы пайдаланушылар: жедел кезек күттірмейтін көмек дәрігерлері/фельдшерлері, жалпы практика дәрігерлері, терапевттер, инфекционисттер, гастроэнтерологтар, дерматовенерологтар, невропатологтар, аллергологтар.
Пациенттердің санаты: ересек адамдар.
Дәлелділік деңгейінің шкаласы:
| А | Жоғары сапалы мета-талдау, РБЗ-ға жүйелік шолу немесе жүйелік қатенің өте төмен ықтималдығы (++) бар ірі РБЗ, олардың нәтижелері тиісті популяцияға қолданылуы мүмкін. |
| В | Когортты немесе жағдай-бақылау зерттеулерін жоғары сапалы (++) жүйелік шолу немесе жүйелік қатенің өте төмен тәуекелі бар жоғары сапалы когортты немесе жағдай-бақылау зерттеулері немесе жүйелік қатенің жоғары емес (+) тәуекелі бар РБЗ, олардың нәтижелері тиісті популяцияға қолданылуы мүмкін. |
| С | Когортты немесе жағдай-бақылау зерттеуі немесе нәтижелері тиісті популяцияға қолданылуы мүмкін жүйелік қатенің жоғары емес тәуекелі (+) бар рандомизациясыз бақыланатын зерттеу немесе нәтижелері тиісті популяцияға тікелей қолданыла алмайтын жүйелік қатенің өте төмен немесе жоғары емес тәуекелі (++ немесе +) бар РБЗ. |
| D | Жағдайлар сериясының сипаттамасы немесе бақыланбайтын зерттеу немесе сарапшылардың пікірі. |
| GPP | Үздік клиникалық практика. |
Жіктемесі
Лямблиоздың клиникалық жіктемесі:
Клиникалық нысандары:
• симптомсыз;
• ішектік;
• билиарлық-панкреатиттік;
• невротикалық;
• аралас
Ауырлығы бойынша:
· жеңіл;
· орташа ауыр;
· ауыр.
Ағымы бойынша:
· жіті;
· созылмалы.
Клиникалық диагнозды тұжырымдау мысалдары:
- Лямблиоз, ішектік нысан (5.06.2016 жылғы лямблия трофозоиттері/цисталары), орташа дәрежелі ауырлық, жіті ағым.
- Лямблиоз, аралас нысан (өт шығару жолдарының зақымдануымен ішектік), (5.06.2016 жылғы лямблия трофозоиттері/цисталары), орташа дәрежелі ауырлық, созылмалы ағым.
- Лямблиоз, невротикалық нысан (06/05/2016 жылғы лямблия трофозоиттері/ цисталары), орташа дәрежелі ауырлық, жіті ағым.
- Лямблиоз, симптомсыз ағым (5.06.2016 жылғы лямблия трофозоиттері/ цисталары), жеңіл дәрежелі ауырлық, жіті ағым.
Диагностикасы
ДИАГНОСТИКАНЫҢ ЖӘНЕ ЕМДЕУДІҢ ӘДІСТЕРІ, ТӘСІЛДЕРІ ЖӘНЕ ЕМШАРАЛАРЫ 9
Диагностикалық өлшемшарттар 7
Көп жағдайда лямблиоз симптомсыз өтеді [1, 4, 6, 9, 11].
Симптомсыз ағым жағдайында: шағымдар жоқ.
Клиникалық манифесттік нысандар 10-12%-дан көп емес адамда дамиды [4, 6, 9, 11].
Шағымдар:
• тәбеттің жоғалуы;
• жүрек айнуы;
• құсу (кейде) ;
• тамақтану барысында кекіру;
• қыжыл;
• сөл бөлінудің артуы;
• оң жақ қабырға астында ауырлық пен ауырсыну;
• іштегі ыңғайсыздық сезімі және ішек шұрқырауы;
• метеоризм;
• диарея (стеаторея) (сирек жағдайларда);
• іш қатуы және диареяның кезектесуі;
• тез шаршағыштық;
• әлсіреу;
• жұмысқа қабілеттіліктің төмендеуі;
• ашуланшақтық;
• жаман ұйқы;
• дене температурасының көтерілуі;
• бас аурулары;
• бас айналуы;
• дене салмағының төмендеуі;
• бөртпе;
• буын ауырсынуы.
Анамнез:
· инвазия симптомсыз өтеді (симптомсыз ағым жағдайында);
· аурудың жіті басталуы (ауыр инвазия кезіндегі клиникалық айқындалған нысан).
Асқынулар:
Панкреатит (ұйқы безінің ауруы):
• тамақ ішумен байланысты емес эпигастриядағы монотонды ауырсынулар;
• тамақтың қорытылмаған бөлшектері бар ботқа тәрізді нәжіс;
• сыртқысекреторлық белсенділіктің біркелкі бұзылуы.
Мальабсорбция синдромы (бұзылған сіңіру синдромы, аш ішектің ас қорыту-тасымалдау функциясының бұзылуы нәтижесінде туындайтын клиникалық симптомдық кешен, ол метаболикалық бұзылуға әкеледі) (ауыр жұқтыру кезінде жиі туындайды):
• ақуыз-энергетикалық жеткіліксіздік белгілері;
• полидәрумендер жеткіліксіздігі мен минералдар тапшылығы белгілері;
• гипохромды типті анемия;
• дене салмағының төмендеуі;
• физикалық дамудан тежелу.
Ляблиоздың ауырлық өлшемшарттары:
• интоксикация симптомдарының айқындылығы;
• клиникалық белгілердің айқындылығы;
• асқынулардың болуы немесе болмауы.
Зертхналық зерттеулер[1, 6, 8, 11, 13]
Клиникалық анализ:
· ЖҚА: өзегрістер болмауы мүмкін, сондай-ақ моноцитопения, эозинофилия ( 5-8%-ға дейін), анемия (аурудың ауыр әрі ұзақ ағымында) байқалуы мүмкін, ЭТЖ-ның 20—25 мм/сағ. дейін артуы.
· Биохимиялық қан анализі: гамма-глобулиндер құрамының көтерілуі, альбуминдер құрамының төмендеуі, шөгінді сынамалары көрсеткіштерінің өзгеруі.
• Нәжіс жағындыларын микроскопиялық зерттеу: сұйық нәжісте - Lamblia intestinalis вегетативті нысандарын (трофозоиттерді) анықтау; ботқа тәрізді және сарқынды нәжісте - Lamblia intestinalis цисталарын анықтау.
Лямблиоздың диагностикасы нәжіс жағындысында цисталарды және (немесе) паразиттердің вегетативті нысандарын анықтауға негізделген. Мүмкіндігінше 6-7 жерден жиналған нәжістің сұйық фракцияларын зерттеу. Нәжіс жылы күйінде зерттеледі.
Лямблиялардың және цисталардың вегетативті нысандарының бөлінуі мерзімді сипатқа ие. Лямблиялардың бөлінуіндегі теріс кезеңдер 2-3 тәуліктен бастап 2-3 аптаға дейін ауытқуы мүмкін, сондықтан диагнозды растау үшін 2-4 апта ішінде (2-3 күн аралығымен) 5-6 рет нәжіске зерттеу жүргізуге ұсыным жасалады.
• Серологиялық нәжіс анализі: ИФА - нәжісте лямблия цисталарының бетіндегі антигендерді анықтау (аурудың ерте сатысында).
• Серологиялық қан анализі: ИФА – Lamblia intestinalis антигендеріне IgM сыныбының антиденелерін анықтау;
• ИФА – Lamblia intestinalis антигендеріне жиынтық антиденелерді (IgM, IgA, IgG) анықтау.
Диагностиканың серологиялық әдістері лямблиозды зертханалық диагностикалаудың жанама әдістері болып табылады, сондықтан қосымша диагностикалық әдістер ретінде пайдаланылуы мүмкін.
Лямблияның антигендеріне айрықша IgM және IgG антиденелерін аурудың 10-14-күнінен қан сарысуында анықтайды. IgM-ді анықтау лямблиозбен жіті ауыруды куәландырады, санациядан кейін олар тез жоғалады. IgG емделгеннен кейін 12-15 ай бойы сақталуы мүмкін.
Осылайша, лямблиоз диагнозы клиникалық көрініс деректерінің және нәжіс микроскопиясының немесе серологиялық реакциялардың (ИФА-да IgM) оң нәтижесінің негізінде расталады.
Аспаптық зерттеулер:
· дуоденалды зондтау – дуоденалды құрамда (анағұрлым жиі А порциясында) көп шырышты, вегетативтік нысандарды (трофозоиттерді) анықтау.
Мамандардың консультацияларына арналған көрсетілімдер:
• гастроэнтерологтың консультациясы – асқазан-ішек жолы зақымданған жағдайда;
• дерматовенерологтың консультациясы – аллергиялық дерматит, есекжем, экзема, нейродерматит жағдайында;
• аллергологтың консультациясы – ауыр уытты-аллергиялық реакциялар дамыған кезінде;
• пульмонологтың консультациясы – бронх-өкпе синдромы дамыған кезде.

Диагностикалық алгоритм: (сызба)
Дифференциалды диагноз
| Диагноз | Дифференциалды диагностикаға арналған негіздеме | Зерттеп-қараулар | Диагнозды жоққа шығару өлшемшарттары |
| Сальмонеллез | Гастроэнтерит синдромы: жүрек айнуы, құсу, эпигастрийдегі немесе мезогастрийдегі толғақ тәрізді біркелкі ауырсыну, жағымсыз иісі бар жиі сұйық нәжіс. Дене температурасының көтерілуі. | Бактериологиялық, серологиялық | Сұйық, жеткілікті, батпақ балдыры түстес нәжіс. Оң жақ мықын бөлігінде іштің ауруы. Біркелкі интоксикация. Сальмонелланың копрокультурасын бөлу және оң серологиялық анализ. |
| Иерсиниоз | Гастроэнтерит синдромы: жүрек айнуы, құсу, біркелкі толғақ тәрізді, Кіндіктің немесе оң жақ мықын бөлігі айналасындағы қарқынды ауырсыну, жиі сұйық жағымсыз иісті нәжіс. Жоғары дене температурасы. | Бактериологиялық, серологиялық | Жиі шырыш, қан қоспалы жеткілікті нәжіс. Біркелкі интоксикация. Объективті: фарингит, лимфаденит гепатомегалия. ЖҚА-да: гиперлейкоцитоз,нейтрофилез. Y.enterocolitica копрокультурасын бөлу және оң серологиялық анализ. |
| Ротовирусты инфекция | Айқын емес интоксикация. Гастроэнтерит синдромы: жүрек айнуы, құсу, эпи- және мезогастрийлердегі толғақ тәрізді ауырсыну, іштің қатты шұқырлауы, сұйық, сулы, жағымсыз иісті, көбікті нәжіс. | Нәжістің ПТР, қанды серологиялық зерттеу | Жоғарғы тыныс жолдарының зақымдануы: ринит, ринофарингит, фарингит.Энтеровирустарға оң зертханалық анализдер. |
| Амебиаз | Интоксикация айқындалмаған, қалыпты немесе субфебрильді дене температурасы. Іштің толғақ тәрізді ауырсынуы, метеоризм. Нәжіс мол, шырышты. | Нәжісті микроскопиялық зерттеу | Тоқ ішектің бойымен іш ауыруы. Нәжіс таңқурай желесі түрінде, қан араласқан. Эндоскопиялық түрде тоқ ішекте ойық жаралар анықталады. Нәжісте амебаның үлкен вегетативті нысанының анықталуы. |
Емдеу тактикасы (амбулатория)
АМБУЛАТОРИЯЛЫҚ ДЕҢГЕЙДЕ ЕМДЕУ ТАКТИКАСЫ
Амбулаторлық емдеу асқынусыз жеңіл, орташа ауыр ағымы бар науқастарға жүргізіледі.
Дәрі-дәрмексіз емдеу:
· № 5 диета, лямблиялардың көбеюін тоқтататын жағдай жасауға бағытталған (көмірсуларды шектеу және сүт өнімдерін алып тастау); нутритивтік сорбенттер болып табылатын өнімдерді (жарма, кебек, пісірілген алма, алмұрт, кептірілген жемістер, өсімдік майы) енгізу.
Дәрі-дәрімекпен емдеу:
Этиотроптық терапия (ДД-А) [15,16]:
· Метронидазол 750-1500 мг/тәу 5-7 күн бойы 3 рет қабылдау
· Албендазол 400мг/тәу 1 р/күніне 5 күн бойы
Симптоматикалық терапия (ДД-В) [17]:
· Мебеверин ішу арқылы 200-400 мг/тәу
· Урсодезоксихолды қышқыл 10мг/кг/тәу (капсулалары 250 мг күніне 1-3 рет)
· Панкреатин орташа дозада 150 000 бірлік /тәу (1-2 табл 3 р/тәу)
· Флуконазол – ішке бірінші күні 400 мг, содан кейін
200-400 мг 1 рет/тәу., 6-8 апта. Криптококк инфекциясы жағдайында емдеу ұзақтығы клиникалық тиімділігіне байланысты.
Науқаста полидәрумендер жеткіліксіздігі дамыған жағдайда полидәруменді препараттарды тағайындайды.
Емдеудің алғашқы күндерінде интоксикацияның күшею қаупі үшін лямблияға қарсы препараттарды қысқа курстармен қолдану орынсыз. Қысқа курсты немесе бір қрет олданылатын препараттарды қайталама курс үшін пайдаланған жақсы, оны бірінші курстан кейін 7-10 күн өткен соң жүргізуге ұсыным жасалады.
Лямблиозға қарсы препараттардың тиімділігі:
| Препарат | Тиімділігі | Ерекшеліктері |
| Албендазол | 33% - 98% | Антигельминттік белсенділіктің кең спектріне ие, гельминттердің дамуының барлық кезеңдеріне (жұмыртқа, дернәсіл, ересек дарақ). |
| Метронидазол | 12,5% - 70% | Препаратты науқастар жақсы көтереді. Препаратты жүкті әйелдерге және емізу кезеңінде, осы затқа жоғары сезімталдығы бар адамдарға тағайындауға болмайды. |
Хирургиялық араласу: жоқ.
Емдеу тиімділігінің индикаторлары:
· сауығуды бақылау - күн қатарынан емес жүргізілген 3 теріс нәжіс анализі (копроцитограмма).
· емдеу әсерін әділ бағалау және реинвазияны болдырмау үшін, этиотропты емдеуді аяқтағаннан кейін 3 аптадан кешіктірмей науқастың материалын зерттеу қажет, өйткені химиялық терапиядан кейін 3 аптаға дейінгі мерзімде қоздырғышты анықтау рецидив, кешірек – реинфекция болып табылады.
Емдеу тактикасы (стационар)
СТАЦИОНАРЛЫҚ ДЕҢГЕЙДЕ ЕМДЕУ ТАКТИКАСЫ 8: сатционарлық деңгейде емдеу интоксикацияның айқын симптомдары, клиникалық белгілер, асқынулар болған кезде жүргізіледі.
Дәрі-дәрмексіз емдеу:
· № 5 диета, лямблиялардың көбеюін тоқтататын жағдай жасауға бағытталған (көмірсуларды шектеу және сүт өнімдерін алып тастау); нутритивтік сорбенттер болып табылатын өнімдерді (жарма, кебек, пісірілген алма, алмұрт, кептірілген жемістер, өсімдік майы) енгізу.
Дәрі-дәрмекпен емдеу (аурудың ауырлығына байланысты):
Дезинтоксикациялық терапия
• Инфекциялық процестің орташа дәрежелі ауырлығы кезінде науқастарға - 20-40 мл/кг есебінен көп сұйықтық ішу.
• Инфекциялық процестің ауыр дәрежесі кезінде - изотониялық ерітінділерді парентералды енгізу (қан электролиттерін бақылау. Тәуліктік қажеттілік тек қана қажетті препараттардың ең аз көлемінде бөлінеді):
• 0,9% натрий хлориді ерітіндісі, 400 мл т/і, тамшылы;
• 0,5% декстроза ерітіндісі, 400,0 мл т/і, тамшылы.
Этиотропты терапия (ДД-А) [15,16]:
· Метронидазол 750-1500 мг/тәу 5-7 күн бойы 3 рет қабылдау
· Албендазол 400мг/тәу 1 р/күн 5 күн бойы
Симптоматикалық терапия (ДД-В) [17]:
· Мебеверин ішу арқылы 200-400 мг/тәу
· Урсодезоксихолды қышқыл 10мг/кг/тәу (250 мг капсулалар күніне 1-3 рет)
· Панкреатин орташа дозада 150 000бірлік/тәу (1-2 табл 3 р/тәу)
· Флуконазол – ішке бірінші күні 400 мг, содан кейін
200-400 мг 1 рет/тәу., 6-8 апта. Криптококк инфекциясы жағдайында емдеу ұзақтығы клиникалық тиімділігіне байланысты.
Науқаста полидәрумендер жеткіліксіздігі дамыған жағдайда полидәруменді препараттарды тағайындайды.
Емдеудің алғашқы күндерінде интоксикацияның күшею қаупі үшін лямблияға қарсы препараттарды қысқа курстармен қолдану орынсыз. Қысқа курсты немесе бір қрет олданылатын препараттарды қайталама курс үшін пайдаланған жақсы, оны бірінші курстан кейін 7-10 күн өткен соң жүргізуге ұсыным жасалады.
Негізгі дәрілік заттардың тізбесі:
· албендазол, 400 мг таблеткалар
· метронидазол, 250мг таблеткалар
Қосымша дәрілік заттардың тізбесі:
· 0,9% NaCl ертіндісі - 100, 200, 400 мл;
· декстроза – инфузияларға арналған ерітінді 100 мл;
· мебеверин, 100 мг таблеткалар;
· урсодезоксихолды қышқыл, 250 мг капсулалар
· панкреатин, 10000ЕД, 25000ЕД, 25мг, 150мг, 300мг капсулалар
Препараттарды салыстыру кестесі:
| № | Препарат, шығарылу нысаны | Дозалау | Қолданылу ұзақтығы | Дәлелділік деңгейі |
| Антипаразиттік препараттар | ||||
| 1 | Албендазол,таблеткалар | 400 мг-нан күніне 1 рет | 7 күн | (ДД-А) [15,16] |
| 2 | Метронидазол, таблеткалар | 750-1500 мг/тәу | 7- 10 күн | (ДД-А) [15,16] |
| Спазмолитикалық препараттар: | ||||
| 3 | Мебеверин таблеткалар | 200-400 мг/тәу | 7–10 күн | (ДД-В) [17] |
| Гепатопротекторлар: | ||||
| 4 | Урсодезоксихолды қышқыл капсулалар | 250 мг күніне 1-3 рет | 7–10 күн | (ДД-В) [17] |
| Ферменттер: | ||||
| 5 | Панкреатин, таблеткалар | 1 г.-нан күніне 4 рет | 7–10 күн | (ДД-В) [17] |
Хирургиялық араласу: жоқ.
Одан әрі емдеу:
· нәжісті ай сайынғы зерттеумен кемінде 3 ай бойы реконвалесценттерді байқауға ұсыным жасалады.
Емдеу тиімділігінің индикаторлары:
· сауығуды бақылау - күн қатарынан емес жүргізілген 3 теріс нәжіс анализі (копроцитограмма).
Ауруханаға жатқызу
ЕМДЕУГЕ ЖАТҚЫЗУДЫҢ ТИПІН КӨРСЕТЕ ОТЫРЫП, ЕМДЕУГЕ ЖАТҚЫЗУҒА АРНАЛҒАН КӨРСЕТІЛІМДЕР [1,6,9,11]
Жоспарлы емдеуге жатқызуға арналған көрсетілімдер: жоқ.
Шұғыл емдеуге жатқызуға арналған көрсетілімдер:
• асқынулары (гепатохолецистит, панкреатит, ауыр аллергиялық реакция) бар науқастар;
• АІЖ және басқалардың ілеспелі ауруларының болуы.
Ақпарат
Пайдаланған әдебиеттің тізбесі
Ақпарат
ХАТТАМАНЫҢ ҰЙЫМДАСТЫРУШЫЛЫҚ АСПЕКТІЛЕРІ
Мүдделер қақтығысының жоқтығын көрсету: жоқ.
Хаттаманы қайта қарау шарттарын көрсету: хаттаманы жариялағаннан кейін және ол күшіне енгеннен кейін 5 жылдан соң немесе дәлелділік деңгейі бар жаңа әдістері болған жағдайда қайта қаралады.
Что такое лямблиоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
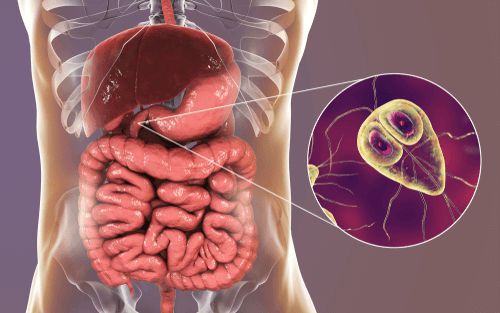
Лямблиоз — это острое и хроническое паразитарное заболевание человека в виде манифестных форм или носительства, вызываемое кишечными лямблиями, которые колонизируют слизистую оболочку преимущественно тонкого кишечника, нарушают процессы пристеночного пищеварения и способствуют развитию и усугублению поражения желудочно-кишечного тракта и других заболеваний.
Этиология
Возбудитель — лямблия. Данный род паразитов включает в себя шесть типов, но заболевание человека вызывает только один тип — кишечная лямблия (Giardia duodenalis, Giardia lamblia, Giardia intestinalis). Это жгутиковое микроскопическое простейшее, впервые описанное чешским медиком-анатомом Д.Ф. Лямблем в 1859 году. Оно имеет до восьми генетических подтипов, но для человека патогенны только А и В (также имеют подтипы).
Вид — Giardia lamblia
Возбудитель лямблиоза (кишечная лямблия) существует в виде двух жизненных форм:
- вегетативная (трофозоиты) — стадия активного размножения внутри организма;
- цистная — образуется при неблагоприятных условиях среды.
Трофозоиты — это анаэробные, грушевидные микроорганизмы размерами 9-18 мкм. Они обитают в верхних отделах тонкого кишечника. Подвижны (имеют характерное движение в виде вращения вокруг продольной оси — боковое движение), тело спереди расширено и закруглено, сзади сужено и заострено. Имеют в составе два ядра (между ними пролегают опорные нити — аксостили) и парные органоиды — четыре жгутика и два медиальных тела.
Трофозоиты не имеют цитостома — органа заглатывания пищи и пищеварительной вакуоли, поэтому они всасывают пищу, переваренную хозяином (в основном, углеводы), всей поверхностью тела. Это называется осмотическим питанием.
Как выглядят лямблии:
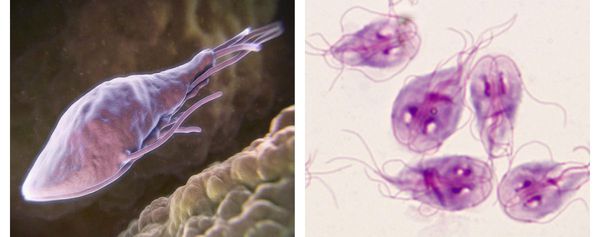
В передней их трети тела расположен присасывательный диск в виде специального углубления. С его помощью лямблии прикрепляются к ворсинкам слизистой оболочки тонкого кишечника. Цитоплазматическая мембрана задней поверхности имеет по краям булавовидные выросты, что также создаёт дополнительную прикрепляющую составляющую.
Размножаются путём продольного деления. Слабо устойчивы в условиях окружающей среды при покидании организма хозяина: при комнатной температуре даже в отсутствии агрессивных факторов быстро погибают.
Цистная форма неподвижна. Паразиты имеют овальную форму, лишены свободных жгутиков (сложно свёрнутые), их размеры достигают 10-14 мкм, окружены толстой, несколько отделённой от тела оболочкой (данная особенность имеет значение при распознавании вида).
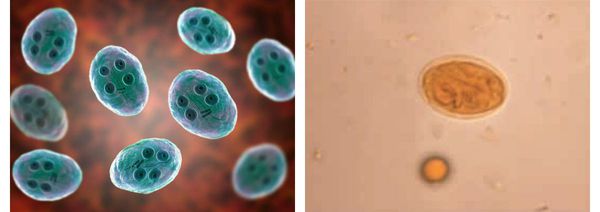
Зрелые цисты внутри имеют четыре ядра, незрелые — два ядра. Образуются в нижних отделах кишечника в процессе выхода из организма с фекалиями. Очень устойчивы во внешней среде: могут сохраняться месяцами в воде при температуре 4-20°C, при хорошей влажности способны сохраняться на контаминированных (обсеменённых) продуктах питания до недели. При кипячении цисты погибают мгновенно, а при высушивании и низкой влажности гибель наступает в течении суток. Устойчивы к бытовому хлорированию воды, действию щелочей и кислот, ультрафиолетовому излучению. Низкие температуры переносит относительно хорошо, но при этом снижая свою жизнеспособность. [1] [3] [6] [9]
Эпидемиология
Распространение заболевания повсеместное, преимущественно в странах с влажным тёплым климатом. Только официально выявляемые случаи в России приближаются к 150 тысячам в год.
Сезонность выражена неярко, некоторый всплеск заболеваемости отмечается в тёплое время года. Возрастной состав больных склоняется в сторону детей.
Источник заражения — люди (больные различными формами лямблиоза и паразитоносители), причём наибольшая заразность наблюдается в подостром периоде заболевания, когда в 1 г фекалий может содержаться до нескольких десятков миллионов цист. Лямблии животных (нечеловеческие типы паразитов) не имеют доказательной базы в плане распространения и заражения человека.
Факторами передачи паразитов выступает загрязнённая цистами термически не обработанная питьевая вода, пища, грязные руки (возможна прямая передача от человека к человеку). Определённую роль в передаче лямблий играют насекомые (тараканы, мухи) и животные (собаки, кошки) — они являются механическими переносчиками (паразиты располагаются на их теле, шерсти, лапках, транзитом в кишечнике).
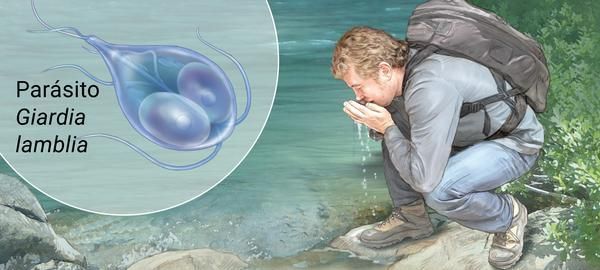
Механизм передачи — фекально-оральный (водный, пищевой и контактно-бытовой пути). Наиболее часто передача осуществляется:
- через водопроводную воду;
- при употреблении плохо промытых зелени и овощей (или промытых под водопроводной водой без последующей термической обработки);
- при нарушении правил санитарной гигиены, особенно в детских коллективах.
Доза заражения — от 10 до 100 цист (в зависимости от индивидуальных свойств иммунной реактивности кишечника). Возможны случаи невосприимчивости к паразитам: цисты лямблий, встречая агрессивно настроенную среду кишечника, проходят транзитом и выделяются в окружающую среду в неизменённом виде.
Иммунитет после лямблиоза нестойкий и ненапряжёный, возможно повторное заражение. Повышенный риск заболевания имеют лица с патологией иммунитета кишечника и дефицитом IgA. [2] [3] [5] [8] [10]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы лямблиоза
Инкубационный период длится от нескольких дней до месяца и более. Чаще всего при заболевании не наблюдается вообще никаких клинических проявлений, особенно у взрослых.
К основным возможным симптомам лямблиоза относятся:
- Симптомы интоксикации и вегетативных изменений — повышенная утомляемость, плаксивость, раздражительность, нарушение ритма сна, головокружения, аритмии, субфебриллитет и другие.
- Симптомы поражения ЖКТ — дискомфорт и боли различной интенсивности и характера в различных отделах живота, тошнота, снижение аппетита, появление чувства горечи во рту, нарушения стула (запоры и поносы), налёт на языке и неприятный запах изо рта, снижение массы тела и другое.
- Симптомы поражения кожи — аллергические высыпания различного характера и локализации, атопический дерматит, бледность и шероховатость кожи, повышенная сухость покровов, хейлит (воспалительные изменения кожи губ и их слизистой), заеды (трещинки в уголках рта), нетипичное/неконтролируемое течение хронических патологий кожи.
- Усиление развития и обострения заболеваний, прямо не связанных с лямблиозом — бронхиальная астма, псевдоаллергические явления, гастриты, язвы желудка и двенадцатиперстной кишки, холецистит, неспецифический язвенный колит, артриты и другое.
- Симптомы мальабсорбции (потери питательных веществ) — авитаминозы, отставание в физическом и умственном развитии, дистрофия (эти проявления более характерны для детей).
Лямблиоз у детей
Как правило, у детей первыми симптомами лямблиоза становится появление субфебрильной или фебрильной температуры (37,1–38,0°C или 38,0–39,0°C), болей в животе, тошноты, иногда рвоты, метеоризма, жидкого стула. Живот при этом болезнен, вздут, урчит по ходу кишечника. Грудные дети становятся беспокойными, кричат, нарушается сон, симптомы лямблиоза усиливаются во время и после кормления, возможно появление аллергодерматозов и опрелостей. В динамике при отсутствии лечения это может приводить к нарушению роста и психоэмоционального развития, частым простудным или аллергическим заболеваниям, развитию хронических проблем органов ЖКТ.
У детей более позднего возраста и взрослых яркие симптомы лямблиоза наблюдаются редко — на первый план выходит постепенное развитие диспепсических явлений со стороны ЖКТ умеренного характера:
- метеоризм;
- дискомфорт и боли в животе преимущественно в околопупочной области и правом подреберье;
- нарушения стула в различных сочетаниях;
- появление налёта на языке;
- иногда горечь во рту и кожные проявления (усиление выраженности угревой сыпи, хронических полиэтиологических заболеваний, например, псориаза и дерматитов);
- возможны вегетативные расстройства, головные боли, головокружения, неустойчивость артериального давления, повышения температуры тела, чувствительность лимфоузлов.
Лямблиоз у беременных
Лямблиоз у беременных не имеет каких-либо специфичных отличий от лямблиоза у остальных людей, но может приводить к повышению риска развития у беременной В-12 дефицитной анемии и снижению веса плода (гипотрофии). [1] [3] [5] [7] [10]
Патогенез лямблиоза
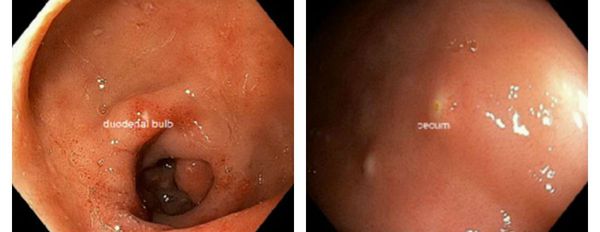
Характерен так называемый "симптом манной крупы" — белёсые полусферические выбухания слизистой оболочки двенадцатиперстной кишки, представляющие собой зоны очагового отёка со скоплением увеличенного количества лейкоцитов.
Посредством механического раздражения и выделения паразитами продуктов жизнедеятельности (токсическое влияние) происходит стимуляция образования слизи, повышение регенераторной функции кишечника, нарушение выработки факторов нейрогуморальной регуляции пищеварения (холецистоцикин и других) и двигательной активности гепатогастродуоденальной области. Это ведёт к дезорганизации висцеро-висцеральных связей области двенадцатиперстной кишки, поджелудочной железы и желчевыводящей системы, а также к нарушению функционирования органов ЖКТ, нарушению микробиоценоза кишечника, активизации анаэробной флоры, расстройствам расщепления и всасывания белков, жиров, углеводов, витаминов и микроэлементов.
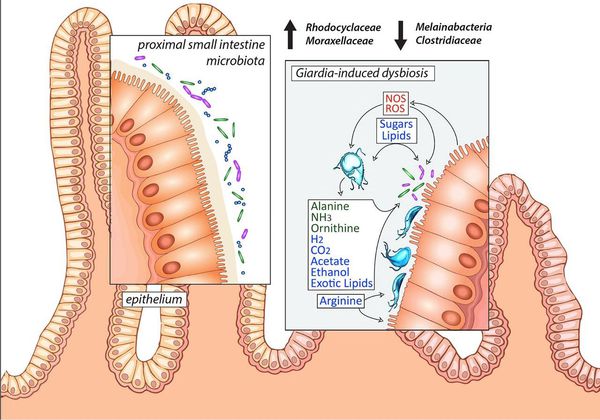
Возникает воспаление слизистой кишечника по типу реакций гиперчувствительности замедленного типа, происходит воздействие на иммунорегуляторные белки (мимикрия), снижение выработки иммуноглобулинов (в частности IgA) из-за нарушения всасывания белков и снижение фагоцитарной активности. Всё это в совокупности со всасываемыми продуктами жизнедеятельности лямблий становится причиной истощения иммунной системы (как кишечника, так и общего иммунитета), развития хронического поражения кишечника, провоцирует длительное обострение имеющихся хронических заболеваний и усугубление ряда аллергозависимых дерматозов. [1] [4] [7] [8]
Классификация и стадии развития лямблиоза
По клинической форме лямблиоз бывает:
- бессимптомным (носительство);
- кишечным — преимущественно симптомы кишечной формы, но можгут быть и гастритические проявления (дискомфорт в животе, неустойчивый стул, тошнота);
- билиарно-панкреатическим (рефлекторный) — дискомфорт в эпигастрии и правом подреберье, привкус горечи во рту, повышенная частота развития плохо контролируемых гастродуоденитов и панкреатитов;
- астено-невротическим — слабость, вялость, повышенная утомляемость, раздражительность, эмоциональная неустойчивость;
- токсико-аллергическим — периодические высыпания на теле, обострение хронических кожных заболеваний и бронхиальной астмы, эозинофилия;
- смешанным.
Течение лямблиоза бывает трёх типов:
- острым — до одного месяца;
- подострым — 1-3 месяца;
- хроническим — более трёх месяцев.
По наличию осложнений лямблиоз бывает:
Выделяют три степени заболевания:
Осложнения лямблиоза
Возможны специфические и неспецифические осложнения лямблиоза.
К специфическим относятся:
-
— зудящие обширные высыпания на теле;
- отёк Квинке — выраженный отёк подкожной клетчатки, иногда сопровождающийся зудоим и чувством удушья;
- офтальмопатия — нарушения восприятия органом зрения;
- артрит — дискомфорт и боли в суставах;
- гипокалиемическая миопатия — слабость определённых групп мышц.
К неспецифическим осложнениям относятся:
- наслоение интеркуррентных заболеваний (вторичная флора);
- белково энергетическая недостаточность (гипо- и авитаминоз, снижение веса, анемия и другие). [1][2][8][10]
Диагностика лямблиоза
Лабораторная диагностика лямблиоза включает в себя:
- Клинический анализ крови — в остром периоде наблюдается эозинофилия, базофилия и повышение СОЭ; в последующие периоды — умеренная эозинофилия или нормальное значение эозинофилов, иногда незначительная базофилия.
- Биохимический анализ крови — иногда отмечается повышение уровня общего билирубина и амилазы.
- Копроовоскопическое исследование кала — "золотой стандарт" диагностики. Оно позволяет выявить цисты (наиболее часто) и вегетативные формы лямблий (в редких случаях). В виду прерывистого цистообразования показано неоднократное исследование с некоторым интервалом (семь дней). Существует широко распространённое заблуждение о том, что кал нужно сдавать "тёплым" (свежим). На самом деле, в этом нет никакой необходимости. Так как данное исследование предполагает обнаружение цист лямблий, которые очень устойчивы во внешней среде, период от дефекации до исследования никоим образом не влияет на информативность результата анализа.
- Иммунохроматографический метод и ПЦР-диагностика кала (выявление антигенов и нуклеиновых кислот паразита) — имеет хорошую информативность и вполне может применяться в комплексе с другими методами исследований.
- ИФА-диагностика — малоинформативное исследование, так как локализация лямблий в просвете кишечника не создаёт условий для полноценного иммунного ответа, который наблюдается в основном у детей при остром заболевании, что создаёт значительное число ошибочных результатов как гипо-, так и гирпедиагностики.
- Дуоденальное зондирование (выявление вегетативных форм лямблий в двенадцатиперстной кишке) — может применяться в сложных диагностических случаях и при подозрении на коинвазирование (например, описторхами при описторхозе).
- УЗИ органов брюшной полости и ФГДС — позволяют выявить признаки нарушения моторики гепатобилиарной области. [2][3][5][6][9]
Дифференциальная диагностика предполагает исключение следующих заболеваний:
- паразитарные заболевания другой этиологии (как кишечной, так и внекишечной локализации);
- хронический гастродуоденит (симптомосходная симптоматика);
- кишечные инфекции (сальмонеллёз, дизентерия, ротавирус и другие);
- дисбиоз кишечника (сборное понятие, характеризующееся неустойчивостью стула, дискомфортом в животе различного характера, снижением веса и другими симптомами). [1][5][9]
Лечение лямблиоза
Лечение острой формы лямблиоза, которая возникает в основном у детей, должно осуществляться в стационаре и включать в первую очередь дезинтоксикационную и дегидратационную терапию, а также щадящее питание.
Медикаментозная терапия
При подтверждении диагноза проводится этиотропное лечение одним из противолямблиозных препаратов (нитрогруппа) в сочетании с желчегонными средствами, и лекарствами, улучшающими микрофлору кишечника.
При длительном хроническом течении в виду персистирующей колонизации лямблиями слизистой оболочки тонкого кишечника и местным иммунодефицитом курс лечения должен быть комплексным, включающим:
- диета (потреблять меньше углеводов);
- средства этиотропного воздействия (химиопрепарат);
- приём желчегонных препаратов;
- иммунотерапию (усиление фагоцитоза и восполнение дефицита IgA);
- устранение дисбиоза кишечника (пробиотики).
К сожалению, в последнее время всё чаще встречаются штаммы лямблий, устойчивых к различным видам противопаразитарной терапии, поэтому средняя вероятность успешной эрадикационного лечения не превышает 85%.
Гигиена при лечении лямблиоза
Лямблиоз редко передаётся между членами семьи, если соблюдать простейшие гигиенические правила: мыть руки после посещения уборной, перед едой и после контакта с животными.
Лечение народными средствами
Эффективность и безопасность методов народной медицины научно не доказана. Без адекватного лечения лямблиоз может привести к различным осложнениям: крапивнице, отёку Квинке, нарушениям зрения, артриту и слабости мышц.
Лечение лямблиоза у детей
Новорождённых от лямблиоза, как правило, не лечат, так как нет подходящих препаратов. В основном рекомендуется улучшать микрофлору и работу кишечника.
Детей старшего возраста лечат так же, как и взрослых, но подбирают необходимую дозировку и форму препарата.
Лечение лямблиоза у беременных
Беременным лечение, как правило, противопоказано (потенциальный вред препаратов превышает пользу от лечения), в основном предпочтение отдаётся улучшению флоры и работы кишечника.
Контроль излеченности
После курса лечения проводится паразитологический контроль методом копроовоскопии или ПЦР не ранее двух недель после завершения курса лечения длительностью в три месяца со сдачей анализа раз в месяц. [1] [3] [4] [5]
Прогноз. Профилактика
При назначении адекватного лечения прогноз благоприятен, осложнения редки.
Специфической профилактики не разработано. Основной упор следует делать на меры соблюдения санитарных норм:
Лямблиоз – протозооз, протекающий как в виде латентного паразитоносительства, так и в манифестных формах с преимущественным поражением тонкого кишечника.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| A07.1 | Лямблиоз (жиардиаз) |
Дата разработки протокола: 2017 год.
Сокращения, используемые в протоколе:
ЖКТ – желудочно-кишечный тракт
ИФА – иммуноферментный анализ
ОАК – общий анализ крови
ОАМ – общий анализ мочи;
IgА – иммуноглобулины класса А
IgM – иммуноглобулины класса M
IgG – иммуноглобулины класса G
Пользователи протокола: врачи/фельдшеры скорой неотложной помощи, врачи общей практики, терапевты, инфекционисты, гастроэнтерологи, дерматовенерологи, невропатологи, аллергологи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Классификация
Клиническая классификация лямблиоза
Клинические формы:
· бессимптомная;
· кишечная;
· билиарно-панкреатическая;
· невротическая;
· смешанная.
По тяжести:
· легкая;
· среднетяжелая;
· тяжелая.
По течению:
· острое;
· хроническое.
Примеры формулирования клинического диагноза:
- Лямблиоз, кишечная форма (трофозоиты/цисты лямблий от 5.06.2016), средней степени тяжести, острое течение.
- Лямблиоз, смешанная форма (кишечная с поражением желчевыводящих путей), (трофозоиты/цисты лямблий от 5.06.2016), средней степени тяжести, хроническое течение.
- Лямблиоз, невротическая форма, (трофозоиты/цисты лямблий от 5.06.2016), средней степени тяжести, острое течение.
- Лямблиоз, бессимптомное течение, (трофозоиты/цисты лямблий от 5.06.2016), легкой степени тяжести, острое течение.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ 1
Диагностические критерии 6:
В большинстве случаев лямблиоз протекает бессимптомно [1, 4, 6, 9, 11].
При бессимптомном течении: жалоб нет.
Клинически манифестные формы развиваются не более чем у 10-12% [4, 6, 9, 11].
Жалобы:
· снижение аппетита;
· тошнота;
· рвота (иногда);
· отрыжка при приеме пищи;
· изжога;
· повышенное слюноотделение;
· тяжесть и боли в правом подреберье;
· чувство дискомфорта в животе и урчание кишечника;
· метеоризм;
· диарея (стеаторея) (в редких случаях);
· чередование запоров и диареи;
· недомогание;
· быстрая утомляемость;
· снижение работоспособности;
· раздражительность;
· плохой сон;
· повышение температуры тела;
· головные боли;
· головокружение;
· снижение массы тела;
· сыпь;
· боли в суставах.
Анамнез:
· инвазия протекает бессимптомно (при бессимптомном течении);
· острое начало заболевания (клинически выраженная форма при массивной инвазии).
Осложнения:
Панкреатит (поражение поджелудочной железы):
· монотонные боли в эпигастрии, не связанные с приемом пищи;
· кашицеобразный стул с непереваренными частицами пищи;
· умеренные нарушения внешнесекреторной активности.
Синдром мальабсорбции (синдром нарушенного всасывания, клинический симптомокомплекс, который возникает вследствие нарушения пищеварительно-транспортной функции тонкой кишки, что приводит к метаболическим расстройствам) (чаще возникает при массивном заражении):
· признаки белково-энергетической недостаточности;
· признаки поливитаминной недостаточности и дефицита минералов;
· анемии гипохромного типа;
· снижение массы тела;
· отставание в физическом развитии.
Критерии тяжести лямблиоза:
· выраженность симптомов интоксикации;
· выраженность клинических проявлений;
· наличие или отсутствие осложнений.
Лабораторные исследования [1, 6, 8, 11, 13]:
Клинический анализ:
· ОАК: изменения могут отсутствовать, а также могут наблюдаться моноцитопения, эозинофилия (до 5-8%), анемия (при тяжелом и длительном течении болезни), СОЭ увеличена до 20—25 мм/ч.
· Биохимический анализ крови: повышение содержания гамма-глобулинов, снижение содержания альбуминов, изменение показателей осадочных проб.
· Микроскопическое исследование мазка фекалий: в жидком кале – обнаружение вегетативных форм (трофозоитов) Lamblia intestinalis; в кашицеобразном и оформленном кале – обнаружение цист Lamblia intestinalis.
Диагностика лямблиоза основана на обнаружении цист и (или) вегетативных форм паразита в мазке фекалий. Исследование по возможности жидких фракций
фекалий, собранных из 6–7 мест. Кал исследуется в теплом виде.
Выделение вегетативных форм лямблий и цист носит периодический характер. Отрицательные периоды в выделении лямблий могут колебаться от 2–3 суток до 2–3 недель, поэтому для подтверждения диагноза рекомендуется проводить исследования испражнений 5-6 раз на протяжении 2-4 недель (с интервалом в 2–3 дня).
· Серологический анализ кала: ИФА – выявление поверхностного антигена цист лямблий в кале (на ранних стадиях болезни).
· Серологический анализ крови: ИФА – выявление антител класса IgM к антигенам Lamblia intestinalis;
· ИФА – определение суммарных антител (IgM, IgA, IgG) к антигенам Lamblia intestinalis.
Серологические методы диагностики являются косвенными способами лабораторной диагностики лямблиоза, поэтому могут использоваться как дополнительные диагностические методы.
Специфические IgM и IgG к антигенам лямблий обнаруживают в сыворотке крови с 10–14-го дня заболевания. Выявление IgM свидетельствует об остром заболевании лямблиозом, после санации они быстро исчезают. IgG могут сохраняться в течение 12-15 месяцев после излечения.
Таким образом, диагноз лямблиоза верифицируется на основании данных клинической картины и положительного результата микроскопии кала или серологических реакций (IgM в ИФА).
Инструментальные исследования:
· дуоденальное зондирование – обнаружение большого количества слизи, вегетативных форм (трофозоитов) лямблий в дуоденальном содержимом (наиболее часто в порции А).
Показания для консультации специалистов:
· консультация гастроэнтеролога – при поражении желудочно-кишечного тракта;
· консультация дерматовенеролога – при аллергических дерматитах, крапивницы, экземы, нейродерматитах;
· консультация аллерголога – при развитии тяжелых токсико-аллергических реакций;
· консультация пульмонолога – при развитии бронхолегочного синдрома.

Диагностический алгоритм: (схема)
Лямблиоз – протозооз, протекающий как в виде латентного паразитоносительства, так и в манифестных формах с преимущественным поражением тонкого кишечника.
Классификация
Клиническая классификация лямблиоза
Клинические формы:
· бессимптомная;
· кишечная;
· билиарно-панкреатическая;
· невротическая;
· смешанная.
По тяжести:
· легкая;
· среднетяжелая;
· тяжелая.
По течению:
· острое;
· хроническое.
Примеры формулирования клинического диагноза:
- Лямблиоз, кишечная форма (трофозоиты/цисты лямблий от 5.06.2016), средней степени тяжести, острое течение.
- Лямблиоз, смешанная форма (кишечная с поражением желчевыводящих путей), (трофозоиты/цисты лямблий от 5.06.2016), средней степени тяжести, хроническое течение.
- Лямблиоз, невротическая форма, (трофозоиты/цисты лямблий от 5.06.2016), средней степени тяжести, острое течение.
- Лямблиоз, бессимптомное течение, (трофозоиты/цисты лямблий от 5.06.2016), легкой степени тяжести, острое течение.
Клиническая картина
Cимптомы, течение
В большинстве случаев лямблиоз протекает бессимптомно [1, 4, 6, 9, 11].
При бессимптомном течении: жалоб нет.
Клинически манифестные формы развиваются не более чем у 10-12% [4, 6, 9, 11].
Жалобы:
· снижение аппетита;
· тошнота;
· рвота (иногда);
· отрыжка при приеме пищи;
· изжога;
· повышенное слюноотделение;
· тяжесть и боли в правом подреберье;
· чувство дискомфорта в животе и урчание кишечника;
· метеоризм;
· диарея (стеаторея) (в редких случаях);
· чередование запоров и диареи;
· недомогание;
· быстрая утомляемость;
· снижение работоспособности;
· раздражительность;
· плохой сон;
· повышение температуры тела;
· головные боли;
· головокружение;
· снижение массы тела;
· сыпь;
· боли в суставах.
Анамнез:
· инвазия протекает бессимптомно (при бессимптомном течении);
· острое начало заболевания (клинически выраженная форма при массивной инвазии).
Диагностика

иагностический алгоритм: (схема)
Лабораторная диагностика
Лабораторные исследования [ 1, 6 , 8, 1 1, 13 ] :
Клинический анализ:
· ОАК: изменения могут отсутствовать, а также могут наблюдаться моноцитопения, эозинофилия (до 5-8%), анемия (при тяжелом и длительном течении болезни), СОЭ увеличена до 20—25 мм/ч.
· Биохимический анализ крови: повышение содержания гамма-глобулинов, снижение содержания альбуминов, изменение показателей осадочных проб.
· Микроскопическое исследование мазка фекалий: в жидком кале – обнаружение вегетативных форм (трофозоитов) Lamblia intestinalis; в кашицеобразном и оформленном кале – обнаружение цист Lamblia intestinalis.
Диагностика лямблиоза основана на обнаружении цист и (или) вегетативных форм паразита в мазке фекалий. Исследование по возможности жидких фракций
фекалий, собранных из 6–7 мест. Кал исследуется в теплом виде.
Выделение вегетативных форм лямблий и цист носит периодический характер. Отрицательные периоды в выделении лямблий могут колебаться от 2–3 суток до 2–3 недель, поэтому для подтверждения диагноза рекомендуется проводить исследования испражнений 5-6 раз на протяжении 2-4 недель (с интервалом в 2–3 дня).
· Серологический анализ кала: ИФА – выявление поверхностного антигена цист лямблий в кале (на ранних стадиях болезни).
· Серологический анализ крови: ИФА – выявление антител класса IgM к антигенам Lamblia intestinalis;
· ИФА – определение суммарных антител (IgM, IgA, IgG) к антигенам Lamblia intestinalis.
Серологические методы диагностики являются косвенными способами лабораторной диагностики лямблиоза, поэтому могут использоваться как дополнительные диагностические методы.
Специфические IgM и IgG к антигенам лямблий обнаруживают в сыворотке крови с 10–14-го дня заболевания. Выявление IgM свидетельствует об остром заболевании лямблиозом, после санации они быстро исчезают. IgG могут сохраняться в течение 12-15 месяцев после излечения.
Таким образом, диагноз лямблиоза верифицируется на основании данных клинической картины и положительного результата микроскопии кала или серологических реакций ( IgM в ИФА).
Инструментальные исследования:
· дуоденальное зондирование – обнаружение большого количества слизи, вегетативных форм (трофозоитов) лямблий в дуоденальном содержимом (наиболее часто в порции А).
Показания для консультации специалистов:
· консультация гастроэнтеролога – при поражении желудочно-кишечного тракта;
· консультация дерматовенеролога – при аллергических дерматитах, крапивницы, экземы, нейродерматитах;
· консультация аллерголога – при развитии тяжелых токсико-аллергических реакций;
· консультация пульмонолога – при развитии бронхолегочного синдрома.
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Сальмонеллез | Синдром гастроэнтерита: тошнота, рвота, боль умеренная схваткообразная в эпигастрии или мезогастрии, частый жидкий стул с неприятным запахом. Повышенная температура тела. | Бактериологическое, серологическое | Стул водянистый, обильный, цвета болотной тины. Болезненность живота в правой подвздошной области. Умеренная интоксикация. Выделение копрокультуры сальмонеллы и положительный серологический анализ. |
| Иерсиниоз | Синдром гастроэнтерита: тошнота, рвота, умеренная схваткообразная, Интенсивные боли, вокруг пупка или правой подвздошно й области, частый жидкий зловонный стул. Повышенная температура тела. | Бактериологическое, серологическое | Стул обильный, нередко с примесью слизи, крови. Умеренная интоксикация Объективно: фарингит, лимфаденит, гепатомегалия. В ОАК: гиперлейкоц итоз, нейтрофилез. Выделение копрокультуры Y.enterocolitica и положительный серологический анализ. |
| Ротовирусная инфекция | Невыраженная интоксикация. Синдром гастроэнтерита: рвота, несильные ноющие или схваткообразные боли в эпи- и мезогастрии, громкое урчание в животе, стул жидкий, водянистый, зловонный, пенистый. | ПЦР кала, серологическое исследование крови | Поражение верхних дыхательных путей: ринит, ринофарингит, фарингит. Положительные лабораторные анализы на энтеровирусы. |
| Амебиаз | Интоксикация не выражена, температура тела нормальная или субфебрильная. Схваткообразные боли в животе, метеоризм. Стул обильный, каловый, со слизью | Микроскопическое исследование кала | Живот болезненный по ходу толстой кишки. Стул с примесью крови, в виде малинового желе. Эндоскопически в толстой кишке обнаруживаются язвы. Обнаружение большой вегетативной формы амебы в испражнениях. |
Осложнения
Лечение (амбулатория)
Амбулаторное лечение проводится пациентам с легким, среднетяжелым течением, без осложнений.
Немедикаментозное лечение:
· Диета № 5 , направленная на создание условий, ухудшающих размножение лямблий (ограничение углеводов и исключение молочных продуктов); введение продуктов, являющихся нутритивными сорбентами (каши, отруби, печеные яблоки, груши, сухофрукты, растительное масло).
Этиотропная терапия (УД-А) [15,16]:
· Метронидазол 750-1500 мг/сут в 3 приема в течение 5-7 дней
· Албендазол 400мг/сут 1 р/день в течение 5 дней
Симптоматическая терапия (УД-В) [17]:
· Мебеверин 200-400 мг/сут перорально
· Урсодезоксихолиевая кислота 10мг/кг/сут (капсулы 250 мг 1-3 раза в день)
· Панкреатин в средней дозе 150 000 Ед/сут (1-2 табл 3 р/сут)
· Флуконазол – внутрь в первый день 400 мг, а затем
200-400 мг 1 раз/сут., 6-8 недель. Продолжительность лечения при криптококковых инфекциях зависит от клинической эффективности.
При развитии у пациента поливитаминной недостаточности назначают поливитаминные препараты.
Из-за опасности усиления интоксикации в первые дни лечения применять противолямблиозные препараты короткими курсами нецелесообразно. Препараты короткого курса или однократного применения лучше использовать для повторного курса, проводить который рекомендуется через 7–10 дней после первого.
Эффективность противолямблиозных препаратов:
| Препарат | Эффективность | Особенности |
| Албендазол | 33% - 98% | Обладает широким спектром антигельминтной активности, влияет на все стадии развития гельминтов (яйца, личинки, взрослые особи). |
| Метронидазол | 12,5% - 70% | Препарат хорошо переносится больными. Препарат нельзя назначать беременным женщинам и в период кормления, лицам с повышенной чувствительностью к этому веществу. |
Хирургическое вмешательство: нет.
Индикаторы эффективности лечения:
· контроль излеченности - 3 отрицательных анализа кала (копроцитограмма), проведенных в непоследовательные дни.
· чтобы объективно судить об эффекте лечения и исключить реинвазию, исследовать материал от больного необходимо не позднее 3 недель после окончания этиотропного лечения, так как выявление возбудителя в срок до 3 недель после химиотерапии считается рецидивом, позднее — реинфекцией.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ 2: на стационарном уровне лечение проводится при наличии выраженных симптомов интоксикации, клинических проявлений, осложнений.
Немедикаментозное лечение:
· Диета № 5, направленная на создание условий, ухудшающих размножение лямблий (ограничение углеводов и исключение молочных продуктов); введение продуктов, являющихся нутритивными сорбентами (каши, отруби, печеные яблоки, груши, сухофрукты, растительное масло).
Медикаментозное лечение (в зависимости от тяжести заболевания):
Дезинтоксикационная терапия
· При средней степени тяжести инфекционного процесса больным - обильное питье из расчета 20-40 мл/кг.
· При тяжелой степени инфекционного процесса - парентеральное введение изотонических растворов (под контролем электролитов крови. Суточная потребность распределяется в минимальном объеме только необходимых препаратов):
· 0,9% раствор хлорида натрия, 400 мл в/в, капельно;
· 0,5% раствора декстрозы, 400,0 мл в/в, капельно
Этиотропная терапия (УД-А) [15,16]:
· Метронидазол 750-1500 мг/сут в 3 приема в течение 5-7 дней
· Албендазол 400мг/сут 1 р/день в течение 5 дней
Симптоматическая терапия (УД-В) [17]:
· Мебеверин 200-400 мг/сут перорально
· Урсодезоксихолиевая кислота 10мг/кг/сут (капсулы 250 мг 1-3 раза в день)
· Панкреатин в средней дозе 150 000Ед/сут (1-2 табл 3 р/сут)
· Флуконазол – внутрь в первый день 400 мг, а затем
200-400 мг 1 раз/сут., 6-8 недель. Продолжительность лечения при криптококковых инфекциях зависит от клинической эффективности.
При развитии у пациента поливитаминной недостаточности назначают поливитаминные препараты.
Из-за опасности усиления интоксикации в первые дни лечения применять противолямблиозные препараты короткими курсами нецелесообразно. Препараты короткого курса или однократного применения лучше использовать для повторного курса, проводить который рекомендуется через 7–10 дней после первого.
Перечень основных лекарственных средств:
· албендазол таблетки 400 мг
· метронидазол, таблетки 250мг
Перечень дополнительных лекарственных средств:
· раствор NaCl 0,9% - 100, 200, 400 мл;
· декстроза - раствор для инфузий 100 мл;
· мебеверин таблетки 100 мг
· урсодезоксихолевая кислота капсулы 250 мг
· панкреатин капсулы 10000ЕД, 25000ЕД, 25мг, 150мг, 300мг
Таблица сравнения препаратов:
| № | Препарат, формы выпуска | Дозирование | Длительность применения | Уровень доказательности |
| Антипаразитарные препараты | ||||
| 1 | Албендазол, таблетки | по 400 мг 1 раза в день | 7 дней | (УД-А) [15,16] |
| 2 | Метронидазол, таблетки | 750-1500 мг/сут | 7- 10 дней | (УД-А) [15,16] |
| Спазмолитические препараты: | ||||
| 3 | Мебеверин таблетки | 200-400 мг/сут | 7–10 дней | (УД-В) [17] |
| Гепатопротекторы: | ||||
| 4 | Урсодезоксихолевая кислота капсулы | 250 мг 1-3 раз в день | 7–10 дней | (УД-В) [17] |
| Ферменты: | ||||
| 5 | Панкреатин, таблетки | по 1 г. 4 раза в день | 7–10 дней | (УД-В) [17] |
Хирургическое вмешательство: нет.
Дальнейшее ведение:
· рекомендуется наблюдение за реконвалесцентами в течение не менее 3 месяцев с ежемесячными исследованиями кала.
Индикаторы эффективности лечения:
· контроль излеченности - 3 отрицательных анализа кала (копроцитограмма), проведенных в непоследовательные дни.
Читайте также:

