Малярия количество жертв в год
Обновлено: 19.04.2024
Малярия — острое лихорадочное заболевание, вызываемое паразитами рода Plasmodium, которые передаются людям через укусы инфицированных самок комаров вида Anopheles. Существует пять видов паразитов, вызывающих малярию у человека, и два таких вида — P. falciparum и P. vivax — представляют собой наибольшую угрозу. P. falciparum является самым опасным для жизни малярийным паразитом, который больше всего распространен на африканском континенте. P. vivax — доминирующий малярийный паразит в большинстве стран за пределами Африки к югу от Сахары.
Первые симптомы малярии — лихорадка, головная боль и озноб — обычно появляются через 10–15 дней после укуса инфицированным комаром и могут быть слабовыраженными, что затрудняет выявление малярии. При отсутствии лечения малярия, вызванная P. falciparum, может в течение 24 часов развиться в тяжелую форму и привести к летальному исходу.
В 2020 г. риску малярии подвергалась почти половина населения в мире. Вероятность заражения малярией и развития тяжелой формы болезни значительно выше среди некоторых групп населения: младенцев, детей в возрасте до пяти лет, беременных женщин и лиц с ВИЧ/СПИДом, а также лиц с низким уровнем иммунитета, прибывающих в районы с интенсивной передачей малярии, в частности трудящихся-мигрантов, мобильных групп населения и лиц, совершающих поездки.
Бремя болезни
Согласно последнему изданию Всемирного доклада о малярии - на английском языке, в 2020 г. малярией во всем мире заболел 241 млн человек по сравнению с 227 млн в 2019 г. Количество умерших от малярии в 2020 г. оценивается на уровне 627 000 человек, что на 69 000 больше по сравнению с предыдущим годом. Около двух третей дополнительных случаев смерти (47 000) являются следствием перебоев, вызванных пандемией COVID-19, однако остальная треть смертей (22 000) отражает недавние корректировки применяемой ВОЗ методологии расчета смертности от малярии (без учета перебоев, вызванных распространением COVID-19).
Новая методология учета причин смерти применялась в отношении 32 стран Африки к югу от Сахары, на долю которых приходится примерно 93% всех случаев смерти от малярии в мире. Благодаря применению этой методологии было установлено, что с 2000 г. от малярии умерло гораздо больше африканских детей, чем предполагалось ранее.
На Африканский регион ВОЗ по-прежнему приходится непропорционально высокая доля глобального бремени малярии. В 2020 г. в этом Регионе произошли 95% всех случаев заболевания малярией и 96% случаев смерти от нее. На долю детей в возрасте до пяти лет пришлось 80% всех случаев смерти от малярии в Регионе.
Более половины всех случае смерти от малярии в мире произошло в четырех африканских странах: Нигерии (31,9%), Демократической Республике Конго (13,2%), Объединенной Республике Танзания (4,1%) и Мозамбике (3,8%).
Профилактика
За последние два десятилетия повышение доступности рекомендованных ВОЗ средств и стратегий профилактики малярии, в том числе эффективных мер по борьбе с переносчиками и профилактических противомалярийных препаратов, во многом способствовало уменьшению глобального бремени этой болезни.
Борьба с переносчиками
Борьба с переносчиками - на английском языке — обязательный компонент стратегий по борьбе с малярией и ее элиминации, это поскольку позволяет эффективно предупреждать заражение и уменьшать передачу болезни. Двумя основными способами борьбы с переносчиками являются применение обработанных инсектицидом противомоскитных сеток (ОИС) и распыление инсектицидов остаточного действия внутри помещений (РИОДВП).
Методы профилактической химиотерапии
Профилактическая химиотерапия - на английском языке — метод предупреждения инфицирования малярией и его последствий исключительно с помощью лекарственных средств или в сочетании с другими мерами. Она включает в себя химиопрофилактику, интермиттирующую профилактическую терапию младенцев (ИПТм) и беременных (ИПТб), сезонную химиопрофилактику малярии (СХПМ) и массовое назначение препаратов (МНП). Эти безопасные и экономически эффективные стратегии призваны дополнять собой текущую деятельность по борьбе с малярией, в том числе меры по борьбе с переносчиками, оперативной диагностике случаев с подозрением на малярию и лечению больных с подтвержденным диагнозом противомалярийными препаратами.
Вакцина
Начиная с октября 2021 г. ВОЗ рекомендует также широко использовать среди детей, проживающих в районах с умеренным и высоким уровнем передачи малярии, вызванной P. falciparum, противомалярийную вакцину RTS,S/AS01. Вакцина доказала свою способность значительно снижать заболеваемость малярией, в частности и смертельной тяжелой формой малярии, среди детей младшего возраста.
Ведение больных
Своевременная диагностика и лечение малярии помогают уменьшить тяжесть болезни и предотвратить смерть пациента, а также способствуют снижению интенсивности передачи малярии. ВОЗ рекомендует во всех случаях с подозрением на малярию подтверждать диагноз при помощи диагностического теста - на английском языке на выявление паразита (микроскопического исследования или диагностического экспресс-теста). Диагностический тест позволяет медицинским специалистам быстро отличить малярийную лихорадку от немалярийной, помогая правильно выбрать тактику лечения.
Наиболее эффективной из существующих схем лечения - на английском языке, особенно в случае малярии P. falciparum, является артемизинин-комбинированная терапия (АКТ). Основной задачей лечения является быстрое и полное удаление паразита, что позволяет избежать прогрессирования неосложненного случая в тяжелую форму, а также летального исхода.
Устойчивость к противомалярийным препаратам
Дополнительную информацию о работе ВОЗ по решению проблемы устойчивости к противомалярийным препаратам в подрегионе Большого Меконга можно найти на веб-странице программы по элиминации малярии в подрегионе Меконга - на английском языке. ВОЗ также разрабатывает стратегию по противодействию лекарственной устойчивости в Африке.
Элиминация
Элиминация малярии определяется как достигнутое в результате целенаправленных действий прерывание местной передачи конкретного вида малярийного паразита в пределах определенного географического района. Предотвращение возобновления передачи инфекции требует непрерывных усилий.
Эпиднадзор
Эпиднадзор за малярией предполагает непрерывный и систематический сбор, анализ и интерпретацию данных о малярии и использование таких данных в ходе планирования, реализации и оценки практических медико-санитарных мер. Совершенствование надзора за случаями заболевания малярией и смерти от нее помогает министерствам здравоохранения определять наиболее затронутые болезнью районы и группы населения и позволяет странам отслеживать меняющиеся тенденции заболеваемости. Надежные системы эпиднадзора за малярией также помогают странам разрабатывать эффективные меры по защите здоровья населения и оценивать результативность своих программ по борьбе с малярией.
Деятельность ВОЗ
Обновленная в 2021 г. Глобальная техническая стратегия ВОЗ по борьбе с малярией на 2016–2030 гг - на английском языке. устанавливает технические параметры работы во всех эндемичных по малярии странах. Она призвана направлять и обеспечивать поддержкой региональные и национальные программы в ходе их работы по противодействию малярии и достижению ее элиминации.
Эта стратегия ставит масштабные, но достижимые глобальные задачи, включая:
- сокращение к 2030 г. заболеваемости малярией не менее чем на 90%;
- сокращение к 2030 г. показателей смертности от малярии не менее чем на 90%;
- элиминацию малярии не менее чем в 35 странах к 2030 г.;
- предупреждение повторного появления малярии во всех свободных от малярии странах.
В соответствии со Стратегией Глобальная программа по борьбе с малярией - на английском языке обеспечивает координацию международных усилий ВОЗ по борьбе с малярией и достижению ее элиминации посредством:
Если в случае туберкулёза и гриппа процент летальных исходов и количество заражённых с годами сокращается, то смертность от малярии, как считают учёные, в следующие двадцать лет повысится вдвое из-за снижения восприимчивости к лекарствам. Вторая страшная болезнь, о которой говорим сегодня — лепра. В средневековой Франции прокажённых осуждали на смерть, служили над живыми заупокойную службу, закидывали парой лопат земли на кладбище и после таких похорон отвозили в специальный дом — лепрозорий.
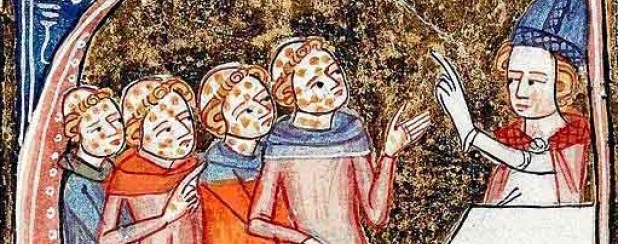
Лепра на изображении из рукописи XIV века
Малярия
По последним данным, двадцать миллионов лет назад плазмодий использовал комаров для заражения жертв. Анализ спор плазмодия позволил учёным предположить, что малярией могли болеть и холоднокровные существа. Например, динозавры. Позже, с появлением человека, паразиты приспособились к нему и стали использовать нас для распространения среди кровососущих насекомых.
Впервые малярию описывали около 2700 года до нашей эры в китайской летописи. Но первая эпидемия могла случиться гораздо раньше, от 8 до 15 тысяч лет назад малярия могла стать причиной резкого сокращения численности людей на Земле.
Врачи узнали, что малярию вызывает одноклеточный организм, в 1880-х годах. Французский врач Шурль Луи Альфонс Лаверан обнаружил паразита в крови больного, за что получил Нобелевскую премию. В 1894 году впервые предположили, что малярию переносят комары. Этот способ подтвердил Джованни Батиста Грасси с помощью добровольцев. Сейчас известен и другой способ передачи: от человека к человеку через кровь. Малярией может заболеть ребёнок в утробе матери.
Существуют разные виды плазмодиев. Человек может пострадать от пяти из них. Заражение происходит в момент впрыскивания комаром паразитов на одной из их стадий развития в кровь человека. Из крови они попадают в печень, где начинают размножаться. Спустя несколько недель или месяцев болезнь начинает проявляться из-за того, что плазмодии снова попадают в кровеносную систему. Инкубационный период зависит от вида плазмодиев.
У больного начинают болеть суставы, появляются лихорадка и ознобы, судороги. Человек становится приманкой для комаров — начинает вкусно для них пахнуть. Это нужно, чтобы плазмодии вновь попали к любимому хозяину, так как человек для них — только способ распространения.
Не так давно, а именно в 1980-е годы, учёные открыли ещё одну стадию существования паразита — покоящуюся. Из-за этой стадии люди заболевали малярией даже через годы после того, как их кровь полностью очищалась от плазмодиев.
Наибольшему риску подвергаются дети и люди с ВИЧ/СПИДом. Болезнь для них может оказаться смертельной.
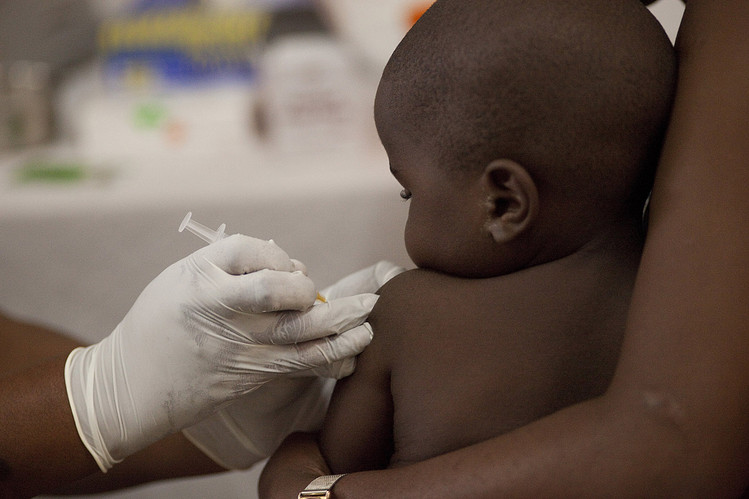
Танзания, вакцинация ребёнка от малярии. Источник
Наибольшее количество заболевших в истории СССР было зафиксировано в 1934-1935 годы — тогда заразились 9 миллионов человек. В 1962 году в СССР победили малярию. Единичные случаи заражения были возможны и после этого. Во время войны в Афганистане в 1986-1990 годах в СССР зафиксировали увеличение количества заражённых — 1314 случаев.
Малярия охватывает 97 стран. Хотя риску заболеть малярией подверглись в 2015 году почти половина населения Земли — 3,2 миллиарда человек, большинство случаев заболевания приходится на Африку к югу от Сахары. Именно там происходят 88% случаев заболевания и 90% случаев смерти от малярии.
В 2015 году заразились малярией 214 миллионов человек, и 438 тысяч из них умерли. Билл Гейтс и канцлер казначейства Великобритании Джордж Осборн в январе 2016 года обещали отдать 4,3 миллиарда долларов на борьбу с болезнью. Эти деньги планируется потратить на изучение заболевания и поиск лекарств.

Марка СССР, 1962 год
Американские индейцы сотни лет назад использовали в качестве жаропонижающего кору хинного дерева. Испанский натуралист Бернабе Кобо привёз её в 1632 году в Европу. После излечения жены вице-короля Перу от малярии о чудесных свойствах лекарства узнали во всей стране, затем кору переправили в Испанию и Италию, и её начали применять по всей Европе. Почти двести лет понадобилось, чтобы из коры, которую использовали в виде порошка, выделить непосредственно хинин. Он и сейчас используется для лечения болезни.
В 2015 году учёные из Университета Калифорнии создали генетически модифицированных комаров, способных быстро ввести блокирующий малярию ген в популяцию обычных комаров. Кроме того, после внедрения гена глаза комаров начинают флуоресцировать, что повышает шанс на их обнаружение в темноте.
Одним из эффективных средств для борьбы с малярией является антимоскитная сетка, пропитанная инсектицидами. Дёшево и сердито. Спасает жизни. Сейчас Барт Нолс тестирует дома, которые сами по себе являются ловушками для насекомых.

Лепра
Лепра, или болезнь Хансена, это хронический гранулематоз: она поражает кожу человека, периферическую нервную систему, глаза, дыхательные пути, яички, кисти и стопы. Устаревшее название этой болезни — проказа, она упоминалась в Библии, была известна в Древней Индии и распространена в Средневековой Европе. Распространена настолько, что в начале XIII века в Европе было 19 тысяч лепрозориев, специальных домов для прокажённых.
До XVI века в Европе была эпидемия лепры, но количество больных по неизвестной науке причине сократилось. Учёные в 2013 году восстановили ДНК бактерии из 1300 года, изъяв её из зубов умерших в то время в лепрозориях людей. Оказалось, что за семьсот лет бактерия почти не изменилось. Это позволяет предположить, что люди просто выработали относительный иммунитет к этой болезни.
В 1873 году норвежский врач Герхард Хансен выделил первую бактерию-возбудителя лепры Mycobacterium leprae. В 2008 году выделили Mycobacterium lepromatosis, эти бактерии распространены в Мексике и Карибском регионе. До недавнего времени считалось, что лепрой болеют только люди. Но оказалось, что броненосцы и белки могут передавать болезнь и нам. Более того, белки сами страдают от лепры — у них появляются язвы и наросты на голове и лапах. Больные животные были обнаружены в Великобритании в 2016 году.

Остров Лазаретто
Инкубационный период болезни может длиться 5 лет, а симптомы у человека могут проявиться только через 20 лет после заражения. Врачи выделяют три типа течения заболевания: лепроматозный, туберкулоидный и пограничный.
При лепроматозном на коже появляются бугорки или узлы размером до горошины, которые могут сливаться в образования больших размеров. Затем на этих бугорках открываются язвы, заполненные большим количеством бактерий-возбудителей болезни. Эти язвы в итоге поражают не только кожу, но доходят до суставов и костей человека, после чего конечности могут быть ампутированы.
Туберкулоидный тип характеризуется поражением только кожных покровов и периферической нервной системы. Нарушается восприятие температуры, осязание.
Неидентифицируемый тип лепры может перейти в любой из предыдущих типов. При нём возможно поражение нервной системы, деформацией стоп и кистей рук.
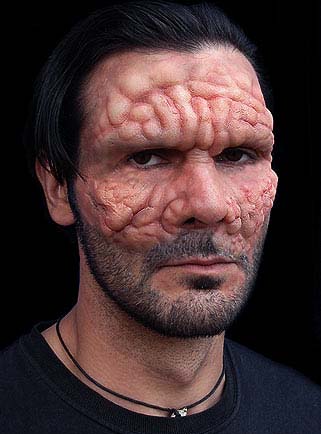
Внешний вид больного лепрой. Источник
Человек может и вовсе не заболеть даже при слишком плотном контакте с заражённой плотью. Норвежский врач Даниель Корнелиус Даниельсен ставил опыты на себе: впрыскивал кровь больного проказой, втирал гной больных в царапины на своей коже, вводил под свою кожу кусочки лепрозного бугорка от больного. Но так и не заболел. Сейчас учёными выдвинуто предположение, что болезнь зависит также от ДНК конкретного человека.
Прорыв в лечении произошел в 1940-х годах, когда разработали противолепрозное средство дапсон. Препарат имеет антибактериальное действие не только в отношении Mycobacterium leprae, но и убивает микобактерии туберкулёза.
Болезнь тесно связана с социальным статусом. На 2000 год Всемирная организация здравоохранения назвала 91 страну с эндемичными очагами лепры. В 70% случаев лепрой заболевают в Индии, Бирме и Непале. В группе риске — те люди, у которых ослаблен иммунитет, кто пьёт загрязнённую воду, мало ест и живёт за чертой бедности.
Количество больных со временем снизилось, хотя не всегда этот показатель снижается в масштабах года. В 1999 году во всём мире зафиксировали 640 тысяч новых случаев заражения, в 2000 году — 738 тысяч, а в 2001 — 775 тысяч. Но в 2015 году заболели в несколько раз меньше людей — 211 тысяч.
В России на 2007 год было 600 больных лепрой, из которых только 35% госпитализированы, а остальные находились на амбулаторном лечении и под наблюдением. В СССР было 16 лепрозориев, а в России сохранились четыре из них. Больные могут уходить к родным, но остаются под наблюдением. В Терском лепрозории в Ставропольском крае некоторые пациенты живут около 70 лет. И умирают уже не от самой болезни, а от старости.

Общение между больным и врачом в Терском лепрозории. Нет масок и перчаток
Как отмечает Всемирная организация здравоохранения, за 20 лет было излечено более 16 миллионов пациентов с лепрой. Эту болезнь победили почти во всём мире. К счастью, бактерия-возбудитель почти не изменилась, и устойчивости к препаратам у неё нет. Самое важное — как можно раньше диагностировать болезнь и приступить к её лечению. В группе риска до сих пор люди со слабым иммунитетом и плохими условиями жизни.
В случае с малярией всё не так радужно. В некоторых странах она представляет серьёзную угрозу жизни людей. Излечение более вероятно при обнаружении болезни в течение 24 часов. Если не попасть в этот промежуток времени — исходом может стать смерть больного. Борьба с болезнью усложнена тем, что до сих пор нет вакцины с высоким процентом эффективности. Поэтому самый лучший вариант — не давать малярийным комарам кусать людей. Например, с помощью противомоскитной сетки или каких-либо других ловушек для насекомых.
По расчетам Всемирной организации здравоохранения (ВОЗ), в 2019 году малярией заболели 229 млн человек, или 3% населения Земли. Из них 409 тыс. умерли, две трети — маленькие дети. Старые лекарства от малярии перестают работать, а единственная предварительно одобренная вакцина оставляет желать лучшего
Малярия известна с незапамятных времен. Упоминания об этой болезни встречаются на глиняных табличках из Месопотамии, молекулярные следы паразита, который ее вызывает, находили в древнеегипетских захоронениях, о ней писал Гомер в "Илиаде". Некоторые историки считают, что с появлением малярии на Апеннинском полуострове начался упадок Римской империи; итальянский регион Кампания, где расположен Неаполь, бедствовал до 1930-х годов, пока там не искоренили болезнь.
Малярию вызывают одноклеточные существа плазмодии, которые попадают в организм с укусом самки комара. Их известно несколько десятков видов. Одни заражают птиц, другие — рептилий, третьи — приматов. У людей за большинство случаев в ответе четыре плазмодия. Самый страшный из них — Plasmodium falciparum. Вероятно, предок этого паразита предпочитал горилл, но не позднее чем 10 тыс. лет назад обжился в человеке.
Считается, что из африканских джунглей малярия добралась по Нилу к побережью Средиземного моря, дальше распространилась на восток и в Грецию, из Греции — в Италию, а оттуда вместе с римскими легионами и купцами — до Британии и Дании. В прежние времена малярия встречалась и в России, на Кавказе, в Причерноморье и Поволжье. В наши дни малярией в России если и болеют, то приезжие из других стран, а большие "малярийные" комары, которых до жути боятся дети, — это безвредные караморы.
Только в XX веке болезнь унесла жизни 150–300 млн человек по всему миру. В последние годы от малярии умирают реже, но жертв все равно очень много. Сильнее всего от этой болезни страдают африканские страны южнее Сахары, где людей чаще, чем в других местах, заражает P. falciparum.
Как и у его родственников, у этого плазмодия чрезвычайно сложный жизненный цикл. Попав в кровь, его первая стадия, спорозоит, за полчаса-час добирается до печени. За раз в человека проникает восемь-десять спорозоитов. Но чтобы началась болезнь, иногда достаточно всего одного плазмодия в печени. В результате деления каждый способен произвести десятки тысяч потомков. В зависимости от вида плазмодия на это уходит от 5 до 25 дней.

На печеночной стадии паразиты выглядят иначе и называются мерозоитами. Вырвавшись, они нападают на красные кровяные клетки, эритроциты. Чтобы прицепиться и забраться внутрь, им нужно всего 30 секунд. Для питания мерозоиты используют гемоглобин, тот самый белок, который в нашем организме переносит кислород и углекислый газ.
В клетках крови развивается третья стадия паразита — трофозоит, каждый из них порождает еще 8–24 паразита. Часть из них инфицирует другие эритроциты. Остальные превращаются в мужские и женские клетки. Когда человека жалит комар, они попадают в насекомое, соединяются, проходят еще через несколько превращений. Так появляются новые спорозоиты, которые дожидаются, пока комар снова кого-нибудь не ужалит. Словом, по сравнению с плазмодием гусеницы, вырастающие в бабочек, — как утренник в детсаде после венского бала.
Болезнь дает о себе знать, когда лопаются эритроциты. Человека лихорадит, знобит, бросает в пот, кровь хуже переносит кислород. Часто малярия накатывает волнами раз в три-четыре дня, поскольку именно столько времени нужно новым плазмодиям, чтобы вырасти в эритроцитах, но с P. falciparum эти циклы почти не выражены.
В отличие от других плазмодиев, P. falciparum неразборчив и атакует как молодые, так и старые эритроциты. За двое суток количество паразитов увеличивается в 8–10 раз. Вдобавок из-за этого плазмодия забиваются мелкие кровеносные сосуды. В тяжелых случаях больной бредит, у него начинаются шок, конвульсии, желтуха, плохо работают легкие и почки. Если паразиты прилипли к сосудам в мозге, поражается и этот орган. Поэтому малярия, вызванная P. falciparum, намного чаще приводит к смерти.
Со временем вырабатывается иммунитет, но он не защищает полностью, а только облегчает болезнь. В Африке и других местах, где распространены плазмодии, малярией болеют по несколько раз в год. Если уехать из таких мест, иммунитет постепенно пропадает. Из-за этого же опасно сокращение программ по борьбе с малярией. Во второй половине XX века от них отказались на Мадагаскаре, и люди стали умирать чаще, чем до этих программ.

Поскольку организму нужно время, чтобы приспособиться к плазмодиям, наибольшую опасность они представляют для детей. У младенцев есть кое-какая защита благодаря антителам матери и высокому уровню гемоглобина, но к шести месяцам защита сходит на нет и снова появляется только к школьному возрасту. Именно поэтому двое из трех умерших — это дети до пяти лет.
От малярии есть лекарства. С XVII века ее лечили корой хинного дерева, в которой содержится горькое вещество хинин (чтобы перебить противный вкус, британцы разбавляли хининовые тоники джином — так появился популярный коктейль). В XX веке было получено похожее вещество под названием хлорохин, которое год назад проходило испытания как средство от COVID-19. Против малярии также используются производные хлорохина и еще несколько веществ, но плазмодии вырабатывают к ним устойчивость, как бактерии — к антибиотикам.
Сегодня наиболее эффективное средство — артемизинин, который в 1970-х годах китайские ученые выделили из полыни. В 2015 году за это была присуждена третья Нобелевская премия, связанная с малярией (четвертая, если считать награду за яд против насекомых ДДТ). Но еще до того, как химик Ту Юю отправился в Швецию за медалью, появились основания полагать, что артемизинин тоже перестанет действовать, как инсектициды перестают убивать комаров.
В борьбе с малярией пригодились бы вакцины, но с ними дело обстоит даже хуже, чем с лекарствами. Основная проблема — жизненный цикл плазмодиев. Для каждой стадии паразита иммунной системе приходится подбирать новое оружие. Вдобавок у плазмодия есть и другие приемы, чтобы обойти защиту хозяина, а сам он устроен намного сложнее вирусов, против которых действует большинство эффективных вакцин.
Разработанные вакцины-кандидаты готовят иммунную систему к борьбе с той или иной формой плазмодия, но одобрена только одна, да и то предварительно (23 апреля 2021 года Оксфордский университет объявил, что эффективность его препарата R21 составила 77%, но результат получен всего на нескольких сотнях человек, поэтому впереди новые исследования) . Она называется Mosquirix и была создана компанией GlaxoSmithKline еще в 1980-х годах. Вакцина прошла три этапа клинических испытаний, а сейчас идет четвертый этап в странах Африки.
В основе Mosquirix — белок с поверхности спорозоита. Иммунная система производит антитела, а когда с комариным укусом в кровь попадают настоящие спорозоиты, эти антитела их атакуют. Поскольку до попадания паразита в печень есть от силы час и всего один спорозоит может вызвать болезнь, антител требуется очень много — вакцину вводят трижды с перерывами в месяц, а потом еще раз.

Четыре дозы — лишь один недостаток Mosquirix. Результаты первых испытаний были многообещающие, но потом оказалось, что малышей полутора-трех месяцев от роду она почти не защищает, среди детей постарше сокращает заболеваемость всего на 39%, а число тяжелых случаев — на 29%. Это лучше, чем ничего, но не сравнится с большинством вакцин против других болезней. Вдобавок оказалось, что вакцинированные чаще заболевали менингитом, и в этой группе непропорционально чаще умирали девочки. Связь с вакциной установить не удалось, но объяснения тоже нет.
Четвертый этап клинических испытаний позволит собрать дополнительные данные о безопасности и эффективности вакцины, а пока основными средствами борьбы остаются ранняя диагностика, все еще действующие лекарства, противомоскитные сетки над кроватями, обработка жилья инсектицидами, сбор эпидемиологической информации.
За десятилетия все это спасло миллионы жизней. Но спасти можно было больше. По расчетам ВОЗ, на борьбу с малярией по всему миру нужно $5 млрд. Для сравнения: примерно столько же стоят игроки семи самых обеспеченных футбольных клубов чемпионата Англии. Хотя $5 млрд на всех не так уж много, в 2019 году на лечение и профилактику малярии потратили почти вдвое меньше. Новые лекарства и вакцины очень пригодились бы, но даже с тем, что есть сейчас, реально добиться лучших результатов.

ТАСС, 7 августа. Медики из Британии и Нигерии прогнозируют, что из-за перебоев в поставках противомалярийных сеток и растущих темпов эпидемии коронавирусной инфекции в Африке в 2020 году может умереть вдвое больше людей. Результаты исследования опубликовал научный журнал Nature Medicine.

"Если борьбу с малярией приостановят, то в 2020 году количество случаев смерти от нее в 2020-м станет более чем вдвое больше по сравнению с прошлым годом. Только в одной Нигерии, если карантин продлится на ее территории больше полугода, малярия унесет дополнительные 80 тыс. жизней за текущий год", – пишут исследователи.
Малярия – одна из самых распространенных инфекционных болезней человека. Ее возбудители – одноклеточные паразиты из рода Plasmodium. Существует четыре наиболее распространенных вида плазмодиев, самый опасный и часто встречающийся из которых – африканский Plasmodium falciparum.
По оценкам Всемирной организации здравоохранения (ВОЗ) всего в мире малярией более около 220 млн человек, причем каждый год от нее умирает около 400 тыс. человек. Значительно количество заболевших живет в Африке и развивающихся странах Южной Азии. Однако сколько их на самом деле, оценить практически невозможно.
Человечество пытается бороться с малярией двумя путями: либо используя лекарства, которые уничтожают малярийный плазмодий внутри тела больных, либо при помощи малярийных надкроватных сеток, пропитанных веществами, которые убивают ее разносчиков – комаров вида Anopheles gambiae.
Двойная эпидемия
Группа эпидемиологов под руководством биолога из Имперского колледжа Лондона (Великобритания) Томаса Черчера изучила то, как перебои с поставками этих сеток из других регионов мира, а также нарастающая эпидемия COVID-19, повлияют на борьбу с малярией в тропических и экваториальных регионах Африки.
Для этого ученые разработали четыре возможных сценария по которым может пойти развитие пандемии на континенте. Специалисты составляли их с учетом того, как борьба с коронавирусом будет влиять на доступность противомалярйных препаратов и сеток. В частности, в текущем году два десятка стран тропической Африки планировали закупить или бесплатно получить более 228 млн сеток, в том числе и новых их разновидностей, к которым комары еще не успели выработать иммунитет.
Из-за нарушений в работе глобальных торговых сетей и переориентации ресурсов африканских стран на борьбу с COVID-19 их поставки оказались под угрозой. Как показывают расчеты ученых, даже при самом благоприятном ходе борьбы с COVID-19 и оптимальном использовании ресурсов эпидемия малярии унесет дополнительные 200-250 тыс. жизней во всех странах Африки.
В трех других, менее благоприятных сценариях количество новых жертв Plasmodium falciparum более чем удвоится, если сетки прекратят поставлять или их поставки пойдут с перебоями. Если же их закупки останутся на уровне 2019 года, то количество дополнительных смертей можно будет сократить примерно в 4–5 раз.
Подобные прогнозы, как считают исследователи, говорят о том, что правительства и медицинские службЫ стран Африки в ближайшие годы должны уделять максимум внимания бесперебойным поставкам противомалярийных сеток и наблюдать за распространением плазмодия по их территории.

По оценкам ВОЗ, 3,2 миллиарда человек в 97 странах мира все еще находятся в зоне риска заражения малярией, однако ситуация постепенно улучшается.
По оценкам ВОЗ, 3,2 миллиарда человек в 97 странах мира находятся в зоне риска заражения малярией. При этом 90% заражений малярией приходится на страны Африки, а наибольшая смертность наблюдается среди детей. Особому риску заражения на сегодняшний день подвергнуты страны, где свирепствует смертельный вирус геморрагической лихорадки Эбола.

Однако ситуация постепенно улучшается. В 2013 году количество зараженных снизилось по сравнению с предыдущим годом с 207 миллионов до 198 миллионов человек. Уровень смертности также упал. От заболевания скончалось 584 тысяч человек, что на 43 тысячи меньше аналогичных показателей 2012 года.
Кроме этого, отмечается в докладе ВОЗ, все большее число людей получает возможность использовать кровати с защитной сеткой от москитов. Улучшился и доступ к более точной диагностике малярии и эффективным лекарственным препаратам против болезни. В целом увеличивается количество стран, в которых малярия может быть в скором времени полностью излечена. Уже 55 стран мира находятся на пути снижения уровня заболеваемости малярией на 75% в соответствии с целями, поставленными Всемирной ассамблеей здравоохранения на 2015 год. А в азиатско-тихоокеанском регионе полностью уничтожить болезнь планируют к 2030 году.
"Мы можем победить в борьбе с малярией. У нас есть правильные средства, и наша защита работает. Но мы все еще должны доставить эти средства для большего числа людей, если хотим добиться, чтобы успех оказался устойчивым", — заявила генеральный директор ВОЗ Маргарет Чен (Margaret Chan).
Согласно определению ВОЗ, малярия является излечимой болезнью, "представляющей угрозу для жизни". Она вызывается паразитами, которые передаются людям исключительно при укусах инфицированных комаров.
Читайте также:

